-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaJe syndróm polycystických ovárií asociovaný s autoimunitnou tyreoiditídou?
Is polycystic ovary syndrome associated with autoimmune thyroiditis?
Introduction:
Polycystic ovary syndrome (PCOS) is one of the most common endocrinopathies in women of fertile age and lately there is a discussion about its possible association with autoimmune diseases.
The aim of the study was to examine incidence of autoimmune thyreoiditis (AIT) in PCOS women. Patients and methods: 64 PCOS patients were enrolled and 68 healthy menstruating women served as controls. All subjects were examined for thyrotropin (TSH), free thyroxin (fT4) and the presence as well as titers of antithyroid antibodies aTG (anti-thyreoglobulin) and aTPO (anti-thyreoperoxidase).Results:
There was no difference between PCOS and controls in average TSH levels (2.37 ± 1.46 mIU/l vs 2.37 ± 1.46 mIU/l) (p = 0.953), and fT4 levels (16.36 ± 5.34 pmol/l vs 16.49 ± 2.32 pmol/l) (p = 0.852). Autoantibodies titers were also non-significant aTG (53.09 ± 157.07 IU/ml vs 29.8 ± 100.77 IU/ml, p = 0.386) and aTPO (59.74 ± 149.03 IU/ml vs 45 ± 204.77 IU/ml, p = 0.805). However, PCOS women had significantly higher prevalence of aTPO (18.75 vs 7.35%, p = 0.045). On the other hand, the overall prevalence of AIT was similar in both groups.Conclusion:
Our results show PCOS patients have slightly but significantly higher positivity of aTPO antibodies but the prevalence of AIT was insignificant.Key words:
PCOS – autoimmunity – autoimmune thyreoiditis – autoantibodies
Autoři: J. Petríková; J. Figurová; I. Dravecká; I. Lazúrová
Působiště autorů: I. interná klinika Lekárskej fakulty UPJŠ a UN L. Pasteura Košice, Slovenská republika, prednostka prof. MUDr. Ivica Lazúrová, CSc.
Vyšlo v časopise: Vnitř Lék 2012; 58(11): 830-833
Kategorie: Původní práce
Souhrn
Úvod:
Syndróm polycystických ovárií (PCOS) predstavuje najčastejšiu endokrinopatiu žien vo fertilnom veku a v posledných rokoch sa diskutuje jeho vzťah k autoimunitným ochoreniam.Cieľom štúdie
bolo zistiť výskyt autoimunitnej tyreoiditídy (AIT) u žien s PCOS. Pacienti a metódy: Vyšetrili sme 64 žien s PCOS a 68 žien v kontrolnej skupine s pravidelným menštruačným cyklom. Stanovovali sme hladiny tyreotropínu (TSH), voľného tyroxínu (fT4), prítomnosť a titer tyreoidálnych autoprotilátok aTG (anti-tyreoglobulín) a aTPO (anti-tyreoperoxidáza).Výsledky:
Skupina PCOS sa neodlišovala od zdravej populácie v priemerných hodnotách TSH (2,37 ± 1,46 mIU/l vs 2,37 ± 1,46 mIU/l, p = 0,953), fT4 (16,36 ± 5,34 pmol/l vs 16,49 ± 2,32 pmol/l, p = 0,852). Titre autoprotilátok aTG (53,09 ± 157,07 IU/ml vs 29,8 ± 100,77 IU/ml) a aTPO (59,74 ± 149,03 IU/ml vs 45 ± 204,77 IU/ml) neboli signifikantne odlišné v oboch sledovaných skupinách (p = 0,386 a p = 0,805). U žien s PCOS však bol signifikantný rozdiel v prevalencii pozitivity aTPO (18,75 vs 7,35 %, p = 0,045). Celková prevalencia AIT v skupine PCOS žien sa neodlišovala.Záverom
možno konštatovať, že pacientky s PCOS majú mierne, ale významne vyššiu prevalenciu pozitivity aTPO protilátok, avšak nezistili sme signifikantne vyšší výskyt AIT pri PCOS.Kľúčové slová:
PCOS – autoimunita – autoimunitná tyreoiditída – autoprotilátkyÚvod
Syndróm polycystických ovárií (PCOS) je najčastejšou endokrinopatiou u žien s prevalenciou medzi 6–10 %, ak uplatníme NIH kritériá, a až 15 % podľa širších Rotterdamských kritérií [1]. Klinická manifestácia varíruje, ale najbežnejšie vyjadrenými črtami sú prítomnosť oligo/anovulácie, hyperandrogenizmu (klinicky alebo biochemicky vyjadreného) a prítomnosť polycystických ovárií v ultrazvukovom obraze. Etiológia syndrómu je stále nejasná a variabilita fenotypového vyjadrenia stále podnecuje klinikov, ale aj vedeckú verejnosť k výskumu v tejto oblasti. PCOS je spojený z dlhodobého hľadiska s metabolickými, kardiovaskulárnymi rizikami, s vyššou incidenciou niektorých nádorov. V posledných rokoch sa pozornosť venuje vzťahu syndrómu PCOS k orgánovo špecifickej a tiež aj orgánovo nešpecifickej autoimunite, keďže hyperestrogenizmus, ktorý je predisponujúcim faktorom vzniku autoimunitných ochorení, je pri PCOS zjavný a na základe toho je predpoklad častejšieho výskytu autoimunitných ochorení. Doteraz publikované práce však túto asociáciu nepotvrdili až na niekoľko štúdií venujúcich sa autoimunitnej tyreoiditíde (AIT). Na druhej strane je však známe, že hyperandrogenizmus môže pôsobiť ochranne na zvýšený výskyt autoimunity. Preto sa objavujú názory, že hyperandrogénny stav naopak môže chrániť PCOS ženy pred vznikom autoimunity, orgánovo špecifickej aj orgánovo nešpecifickej.
Doposiaľ sa vzťahu PCOS k autoimunitnej tyreoiditíde venovalo len niekoľko štúdií. Časť autorov našla signifikantne vyšší výskyt AIT u žien s PCOS v porovnaní s kontrolami [2–4], kým iní vyššiu prevalenciu nepozorovali [5]. Taktiež sa skúma aj vplyv poruchy funkcie štítnej žľazy na klinickú manifestáciu PCOS. Podľa niektorých autorov môže prítomnosť hypotyreózy zhoršiť fenotypové prejavy PCOS a navyše, prítomnosť AIT prípadne aj poruchy funkcie štítnej žľazy môže viesť k zvýšenej prevalencii abortov u PCOS žien [6]. Dokonca sa substitúcia hypotyreózy spája s redukciou objemu ovárií, vymiznutím cystických formácií, čo vedie k úprave hormonálnych ukazovateľov [7]. Keďže údaje z literatúry sú zatiaľ nejednoznačné, cieľom práce bolo zistiť prevalenciu tyroidálnej autoimunity a AIT u žien s PCOS v porovnaní s kontrolnou skupinou a tiež porovnať hladiny tyroidálnych hormónov a antityreoidálnych protilátok v súboroch PCOS a kontrol.
Súbor a metódy
Išlo o prierezovú štúdiu u žien s diagnózou PCOS, ktoré boli iniciálne identifikované v ambulanciách a centrách spolupracujúcich gynekológov, endokrinológov, diabetológov a rovnako aj z centier pre neplodnosť a asistovanú reprodukciu v Košiciach počas rokov 2008–2012. Podmienkou pre zaradenie do štúdie bolo splnenie Rotterdamských diagnostických kritérií PCOS:
- A) hyperandrogénnym stavom – kli-nicky alebo biochemicky dokáza-ným,
- B) ovariálnou dysfunkciou, ktorá je charakterizovaná oligo-anovuláciou,
- C) morfologickým dôkazom polycystických ovárií,
pričom na diagnózu je potrebné splnenie 2 z uvedených kritérií [8].
V skupine žien s PCOS sme vyšetrili 64 pacientok, vekový priemer 31 ± 4,5 (medián 31, rozpätie 23–42) rokov. V kontrolnom súbore sme vyšetrili 68 žien, vekový priemer 29 ± 3,9 (medián 29, rozpätie 22–45) rokov. Od všetkých žien bol získaný informovaný súhlas. Chronickú AIT sme definovali prítomnosťou pozitivity autoprotilátok proti tyreoglobulínu (antiTG) a/alebo proti tyreoperoxidáze (antiTPO) resp. proti receptoru TSH a typickom USG obraze AIT (difúzna alebo ložisková hypoechogenita štítnej žľazy).
Ráno nalačno sme u všetkých vyšetrených žien vykonali odber venóznej krvi na vyšetrenie parametrov štítnej žľazy. V oboch skupinách sme vyšetrili voľný tyroxín (fT4), tyreostimulačný hormón (TSH), protilátky proti tyreoglobulínu (antiTG), protilátky proti tyreoperoxidáze (antiTPO) a tiež v prípade hypertyreózy aj pozitivitu protilátok proti TSH receptoru (anti TSH-r). Hladiny fT4 sme vyšetrili na automatickom analyzátore Stratec RIA (rádioimunoanalýza) metódou, ultrasenzitívne TSH metódou IRMA (imunorádiometrická esej) pomocou kitov firmy Immunotech (normy: fT3 2,5–5,8 pmol/l, fT4 11,0–25,0 pmol/l, TSH 0,17–4,05 mIU/l). aTPO a aTG sme vyšetrovali chemiluminiscenčnou imunoanalýzou (analyzátor firmy Architect) proti tyreoperoxidáze (anti-TPO, norma < 25 IU/ml) a proti tyreoglobulínu (anti-TG, norma < 60 IU/ml). Anti-TSH-r boli detekované pomocou kitov Brahms. Funkčný status štítnej žľazy sme hodnotili nasledovne:
manifestná hypotyreóza – zvýšené hodnoty TSH > 4,05 mIU/l a súčasne nízke hodnoty fT3 a fT4,
manifestná hypertyreóza – suprimované hodnoty TSH < 0,17 mIU/l a zvýšené hodnoty fT3 alebo fT4.
Výsledky v tabuľkách a grafoch sú uvádzané ako x ± SD (smerodajná odchýlka). Rozdiely v kvantitatívnych premenných medzi jednotlivými súbormi boli vyšetrené nepárovým T testom. Na hodnotenie štatistickej významnosti výskytu jednotlivých parametrov sme použili χ2 test, za hladinu štatistickej významnosti sme zvolili p = 0,05. Všetky analýzy boli realizované v programe SPSS, verzia 17.
Výsledky
Priemerné hladiny fT4, TSH, aTG a aTPO sú uvedené v tab. 1.
Tab. 1. Priemerné hodnoty sledovaných parametrov tyreoidálnej funkcie a tyreoidálnej autoimunity u PCOS a v kontrolnej skupine. 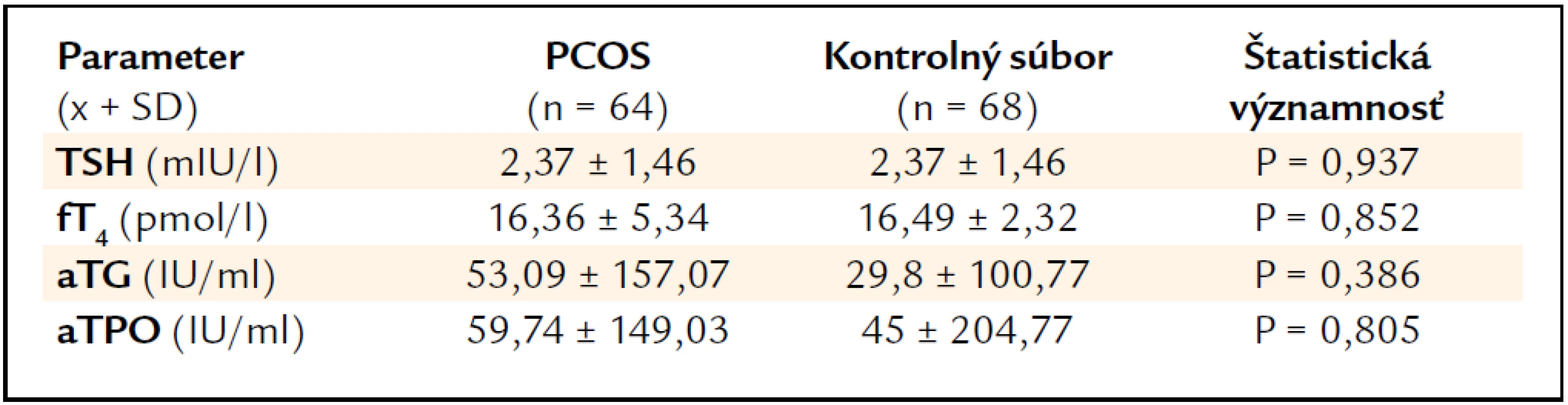
Priemerné hodnoty TSH (2,37 ± 1,46 mIU/l) sa v oboch skupinách nelíšili (p = 0,937). Taktiež sme nezistili signifikantný rozdiel v hladinách fT4 medzi sledovanými skupinami (16,36 ± 5,34 pmol/l PCOS vs 16,49 ± 2,32 pmol/l v kontrolnej skupine, p = 0,852). Hodnoty aTG mali tendenciu byť vyššie v skupine PCOS (53,09 ± 157,07 IU/ml vs 29,8 ± 100,77 IU/ml), avšak rozdiel nebol signifikantný (p = 0,386). Priemerné hodnoty aTPO neboli štatisticky významne odlišné medzi oboma súbormi (59,74 ± 149,03 IU/ml vs 45 ± 204,77 IU/ml, p = 0,805).
Prevalencia pozitivity antityrodiálnych protilátok, autoimunitnej tyreoiditídy (AIT) a porúch funkcie ŠŽ je uvedená v tab. 2.
Tab. 2. Prevalencia pozitivity anti-tyreodiálnych protilátok, definovanej autoimunitnej tyreoiditídy (AIT) a porúch funkcie štítnej žľazy u chorých s PCOS a v kontrolnom súbore. 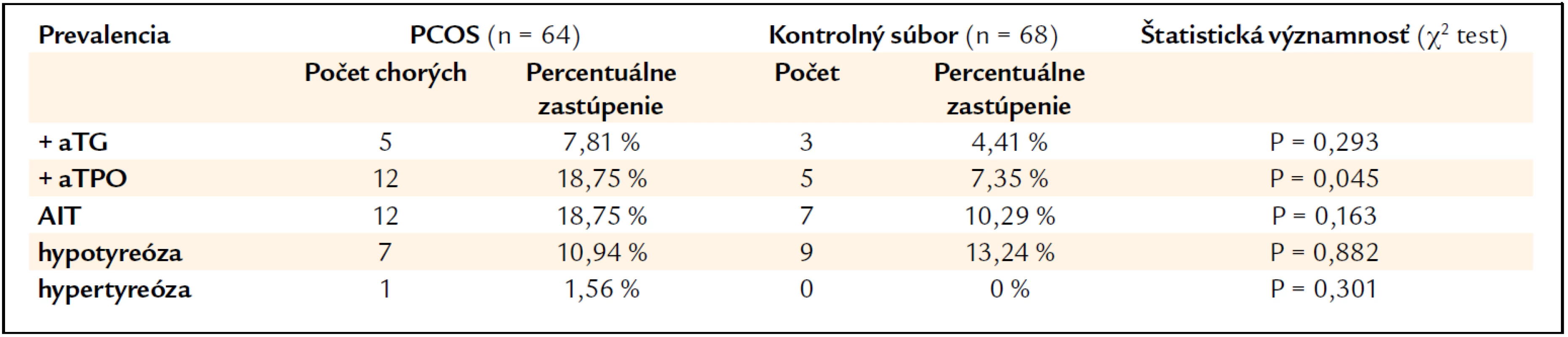
Nezistili sme signifikantné rozdiely v prevalencii AIT, hypotyreózy a hypertyreózy v oboch skupinách žien. Napriek tomu však pacientky s PCOS mali významne vyššiu prevalenciu pozitivity aTPO (p = 0,045), pri aTG sme však rozdiel v prevalencii medzi oboma súbormi nezaznamenali.
Diskusia
V súbore žien s PCOS sme dokázali signifikantne vyššiu prevalenciu aTPO protilátok (p = 0,045), no prevalencia AIT samotnej nebola významne odlišná v porovnaní s kontrolami (p = 0,163). V súlade s našimi výsledkami je štúdia Anaforoglu et al [5], ktorí nenašli rozdiel v prevalencii AIT medzi ženami s PCOS a kontrolnou skupinou, potvrdili však asociáciu AIT, vyšších hodnôt TSH a väčšieho objemu štítnej žľazy s metabolickým syndrómom nezávisle na PCOS. Hodnoty TSH v oboch našich sledovaných populáciách boli identické. Čiastočne to môže byť ovplyvnené aj tým, že pacientky k nám prichádzali z centier pre asistovanú reprodukciu resp. diabetologických a endokrinologických ambulancií, kde vylúčenie poruchy štítnej žľazy patrí k prvej línii vyšetrení u pacientok s poruchou fertility. Niekoľko štúdií je v rozpore s našimi zisteniami – v čínskej populácii PCOS žien boli zistené vyššie hodnoty TSH a oslabená odpoveď fT4 v stimulačnom teste s tyreotropínovým hormónom indikujúce latentnú hypotyreózu, ale len v skupine, kde pomer LH/FSH (luteinizačný hormón//folikulo-stimulačný hormón) bol vyšší ako 3 [9]. Skoršie poznatky z Talianska (na 5 pacientkách s PCOS) [10] a Ruska (25 PCOS žien) [11] taktiež dokázali zvýšené hodnoty TSH. Naproti tomu z UK [12] a Turecka [13] pochádzajú výsledky porovnateľných hodnôt TSH v PCOS skupine v porovnaní so zdravými kontrolami.
Aj keď titer aTPO a aTG bol v našej štúdii vyšší v skupine žien s diagnózou PCOS, rozdiel nedosiahol štatistickú významnosť. Janssen et al [2] prezentovali výsledky prospektívnej 30-mesačnej štúdie ukazujúc signifikantné zvýšenie prevalencie pozitivity aTPO a/alebo aTG v skupine pacientok s PCOS oproti kontrolnej skupine, 2 PCOS pacientky mali Graves-Basedowovu tyreotoxikózu. Na druhej strane, prítomnosť tyreoidálnych protilátok u eutyroidných žien bola publikovaná aj ako vedľajší dôsledok programov in vitro fertilizácie a transferu embrya [14]. Dokonca vyššie titre aTPO protilátok sú spájané s horšou odpoveďou na liečbu klomifén-citrátom v liečbe PCOS v porovnaní s pacientkami, ktoré dobre odpovedajú na túto liečbu alebo monoterapiu metformínom [15]. Vyšší výskyt tyreoidálnych protilátok je napr. aj u infertilných pacientok s Turnerovým syndrómom [16]. Predpokladá sa aj určitá analógia medzi ovplyvnením funkcie štítnej žľazy orgánovo špecifickými protilátkami (stimulujúcimi a suprimujúcimi) a imunologicky príbuzného ovária, kde stimulujúce protilátky by viedli k vzniku PCOS a suprimujúce autoprotilátky zase ku klinicky manifestnému predčasnému ovariálnemu zlyhaniu [17]. Ďalšie popísané prípady tyeroidálnej dysfunkcie alebo AIT u pacientok s PCOS pochádzajú z Talianska [3], Japonska [4] a Indie [18]. Aj výsledky nedávnej štúdie dokazujú vyššiu prevalenciu PCOS charakteristík v populácii žien s Hashimotovou tyreoiditídou [19]. Rovnako na populácii 78 žien s PCOS v Iráne boli zistené signifikantne vyššie titre aTPO protilátok a signifikantná prevalencia strumy s charakteristikami AIT oproti zdravej populácii. Autori teda odporúčajú rutinný skríning tyreopatie a autoimunity u žien s PCOS [20]. Naproti tomu je v literárnych zdrojoch popísaná len jedna kazuistika koincidencie PCOS a Graves-Basedowovej tyreotoxikózy [21], rovnakú koincidenciu sme našli aj medzi našimi pacientkami v jedinom prípade. Aj keď naše výsledky ukazujú len zvýšenie prevalencie aTPO v skupine žien s PCOS, nezistili sme významne vyšší výskyt AIT u týchto pacientok. Otázka prípadného rutinného skríningu tyroidálnej autoimunity je teda stále otvorená a vyžaduje si ďalšie štúdie na veľkom počte žien.
MUDr. Jana Petríková
www.lf.upjs.sk
e-mail: ivica.lazurova@upjs.sk
Doručeno do redakce: 30. 6. 2012
Přijato po recenzi: 27. 8. 2012
Zdroje
1. Fauser BC, Tarlatzis BC, Rebar RW et al. Consensus on women’s health aspects of polycystic ovary syndrome (PCOS): the Amsterdam ESHRE/ASRM-Sponsored 3rd PCOS Consensus Workshop Group. Fertil Steril 2012; 97 : 28–38.
2. Janssen OE, Mehlmauer N, Hahn S et al. High prevalence of autoimmune thyroiditis in patients with polycystic ovary syndrome. Eur J Endocrinol 2004; 150 : 363–369.
3. Carretti N, Prendin G. Relations between thyroid and ovarian function: estrogenism and basal metabolism. Attualita di Ostetricia e Ginecologia 1968; 1 : 111–120.
4. Goi R, Matsuda M, Maekawa H et al. Two cases of Hashimoto’s thyroiditis with transient hypothyroidism. Intern Med 1992; 31 : 64–68.
5. Anaforoglu I, Topbas M, Algun E. Relative associations of polycystic ovarian syndrome vs metabolic syndrome with thyroid function, volume, nodularity and autoimmunity. J Endocrinol Invest 2011; 34: e259–e264.
6. Wakim AN, Polizotto SL, Burholt DR. Augmentation by thyroxine of human granulosa cell gonadotrophin-induced steroidogenesis. Hum Reprod 1995; 10 : 2845–2848.
7. Muderris II, Boztosun A, Oner G et al. Effect of thyroid hormone replacement therapy on ovarian volume and androgen hormones in patients with untreated primary hypothyroidism. Ann Saudi Med 2011; 2 : 145–151.
8. The Rotterdam ESHRE/ASRM-sponsored PCOS workshop group: Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome (PCOS). Hum Reprod 2004; 19 : 41–47.
9. Wu X, Zhang Z, Su Y. Functional states of pituitary-ovary, -adrenal and -thyroid axes in women with polycystic ovarian syndrome. Zhonghua Fu Chan Ke Za Zhi 1998; 33 : 153–156.
10. Zironi C, Pantaleoni M, Zizzo G et al. Evaluation of dopaminergic activity of the hypothalamus in patients with polycystic ovarian syndrome. Minerva Ginecol 1991; 43 : 443–447.
11. Tudose TI, Zelenetskaia VS, Kozlov GI et al. Lactotropic and thyrotropic functions of the hypophysis in polycystic ovary syndrome. Probl Endokrinol 1986; 32 : 3–7.
12. Duignan NM. Polycystic ovarian disease. Br J Obstet Gynaecol 1976; 83 : 593–602.
13. Gulekli B, Turhan NO, Senoz S et al. Endocrinological, ultrasonographic and clinical findings in adolescent and adult polycystic ovary patients: a comparative study. Gynecol Endocrinol 1993; 7 : 273–277.
14. Bussen S, Steck T, Dietl J. Increased prevalence of thyroid antibodies in euthyroid women with a history of recurrent in-vitro fertilization failure. Human Reproduction 2000; 15 : 545–548.
15. Ott J, Aust S, Kurz C et al. Elevated antithyroid peroxidase antibodies indicating Hashimoto’s thyroiditis are associated with the treatment response in infertile women with polycystic ovary syndrome. Fertil Steril 2010; 94 : 2895–2897.
16. Gawlik A, Gawlik T, Januszek-Trzciakowska A et al. Incidence and dynamics of thyroid dysfunction and thyroid autoimmunity in girls with Turner’ssyndrome: a long-term follow-up study. Horm Res Paediatr 2011; 76 : 314–320.
17. Gleicher N, El-Roeiy A, Confino E et al. Is endometriosis an autoimmune disease? Obstet Gynecol 1987; 70 : 115–122.
18. Sridhar GR, Nagamani G. Hypothyroidism presenting with polycystic ovary syndrome.J Assoc Physicians India 1993; 41 : 88–90.
19. Ganie MA, Marwaha RK, Aggarwal R et al. High prevalence of polycystic ovary syndrome characteristics in girls with euthyroid chronic lymphocytic thyroiditis: a case-control study. Eur J Endocrinol 2010; 162 : 1117–1122.
20. Kachuei M, Jafari F, Kachuei A et al. Prevalence of autoimmune thyroiditis in patients with polycystic ovary syndrome. Arch Gynecol Obstet 2012; 285 : 853–856.
21. Jung JH, Hahm JR, Jung TS et al. A 27-year--old woman diagnosed as polycystic ovary syndrome associated with Graves’ disease. Intern Med 2011; 50 : 2185–2189.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2012 Číslo 11- Efekt itopridu na motilitu jícnu a funkci dolního jícnového svěrače
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Adiponektin ve vztahu k ledvinné dysfunkci u nemocných s diabetes mellitus 2. typu – editorial
- Profylaxe tromboembolické nemoci včera, dnes a zítra – editorial
- Myxom levé síně – nečekaná příčina dušnosti a teplot mladého pacienta – editorial
- Kostní minerální denzita u nemocných s chronickým selháním ledvin při zahájení hemodialyzační léčby
- Adiponektín vo vzťahu k obličkovej dysfunkcii u chorých s diabetes mellitus 2. typu
- Je syndróm polycystických ovárií asociovaný s autoimunitnou tyreoiditídou?
- Revmatoidní artritida – nezávislý rizikový faktor kardiovaskulárních onemocnění
- Metabolizmus vitaminu D a současné možnosti terapeutické aktivace receptoru pro vitamin D při chronickém onemocnění a selhání ledvin
- Kombinovaná kinezio-flebotromboemboloprofylaxia, mechano-flebotromboemboloprofylaxia a farmako-flebotromboemboloprofylaxia vénovej tromboembólie v internej medicíne
- Účinnost lenalidomidu u vzácných krevních chorob: u histiocytózy z Langerhansových buněk, multicentrické Castlemanovy choroby, POEMS syndromu, Erdheimovy-Chesterovy choroby a angiomatózy. Popis případů a přehled literatury
- Karcinoid a jeho kardiální manifestace
- Koronární-subklaviální steal syndrom, komplikace po chirurgické revaskularizaci myokardu
- Neobvyklá příčina defektu nohy u nemocného s diabetes mellitus
- Myxom levé síně – nečekaná příčina dušnosti a teplot mladého pacienta
- Každý tep se počítá
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Koronární-subklaviální steal syndrom, komplikace po chirurgické revaskularizaci myokardu
- Metabolizmus vitaminu D a současné možnosti terapeutické aktivace receptoru pro vitamin D při chronickém onemocnění a selhání ledvin
- Myxom levé síně – nečekaná příčina dušnosti a teplot mladého pacienta
- Karcinoid a jeho kardiální manifestace
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



