-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Imunoglobulin G4 pozitivní cholangitida
Immunoglobulin G4-associated cholangitis
Autoimmune IgG4 - associated cholangitis is a new entity among the liver and biliary tree disorders, classified among the so-called IgG4-related diseases. Even though prognosis of this disease is unclear, this type of sclerosing cholangitis is not being linked to a carcinoma. Clinical and laboratory data differ slightly from the findings associated with the usual primary sclerosing cholangitis and it is mainly the high IgG4 level and hyperbilirubinaemia that supports the diagnosis of autoimmune disease. Unlike primary sclerosing cholangitis, this disease is not associated with a malignant prognosis and steroids represent an effective treatment. Combination of steroids with azathioprin is a possible alternative in case of a relapse. Patient’s response to steroid therapy is a diagnosis-supporting criterion. This disease should always be considered as part of differential diagnosis of primary sclerosing cholangitis, especially when autoimmune aberrations or other autoimmune diseases are present. Long-term evaluations of these patients are so far lacking and thus studies on larger patient samples are required.
Key words:
immunoglobulin G4 – sclerosing cholangitis – autoimmune diseases
Autoři: Petr Dítě
; L. Husová; Z. Lukáš; Marie Přecechtělová; S. Štěpánková
Působiště autorů: Interní hepatogastroenterologická klinika Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Jan Lata, CSc. 1; Ústav patologie Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednosta doc. MUDr. Josef Feit, CSc. 2
Vyšlo v časopise: Vnitř Lék 2010; 56(8): 824-826
Kategorie: Kazuistiky
Souhrn
Autoimunitně asociovaná IgG4 cholangitida patří mezi nové jednotky nemocí jater a biliárního stromu a patří do skupiny tzv. IgG4 pozitivních stavů. Přestože prognóza onemocnění není zcela jasná, není tento typ sklerotizující cholangitidy spojován s karcinomem. Klinická a laboratorní data se poněkud liší od nálezů při klasické primární sklerotizující cholangitidě a především vysoká hladina IgG4 a hyperbilirubinemie podporují diagnózu autoimunitně indukované nemoci. Onemocnění oproti klasické primární sklerotizující cholangitidě není spojeno se vznikem malignity, efektním lékem jsou steroidy. Při relapsu nemoci je možnou alternativou kombinace steroidů s azatioprinem. Výsledný efekt terapie steroidy patří mezi diagnózu podporující kritéria. Na tuto nemoc je třeba pomýšlet všude tam, kde máme podezření na sklerotizující cholangitidu primární a jsou přitom přítomny autoimunitní aberace anebo jiné autoimunitně indukované nemoci. Zatím stálé chybí dlouhodobá sledování těchto nemocných, a proto studie na větších souborech jsou jistě žádoucí.
Klíčová slova:
imunoglubulin G4 – sklerotizující cholangitida – autoimunitní stavyÚvod
V roce 1963 byly Bartholomewem et al [1] popsány první dva případy primární sklerotizující cholangitidy ve spojení se změnami morfologie pankreatu. Mezi roky 1963 a 2006 bylo zveřejněno celkem 215 publikací s tematikou IASC (Immunoglobulin Associated Sclerosing Cholangitis), označené v poslední době jako IAC – Immunoglobulin Associated Cholangitis, a bylo potvrzeno, že se nemoc velice často vyskytuje ve spojení s autoimunitní formou pankreatitidy [2].
IAC postihuje v Evropě asi 2krát častěji muže než ženy, což je do určité míry paradox, protože obecně autoimunitní nemoci jsou častěji diagnostikovány právě u žen [3]. V Japonsku byla získána podobná data, ukazující, že mužské pohlaví u nemocných s IAC bylo zastoupeno v rozmezí 62–70 % [4].
Mezi diagnostické metody IAC patří metody radiodiagnostické, histologické vyšetření biopsií jater a samozřejmě kritéria sérologická. Avšak velice jednoduše lze definovat IAC jako chorobu charakterizovanou biliárními strikturami, vysokou sérovou hladinou IgG4 a především pozitivní odpovědí na steroidní léčbu [5]. Lokalizace striktur bývá často v oblasti jaterního hilu [3,6]. IAC není obvykle spojena se současným nálezem nespecifických zánětů střevních [7].
Klinický obraz nemoci je variabilní, avšak obstrukční ikterus patří mezi příznaky standardní – asi v 75 % všech případů [8], což neplatí pro „klasickou“ sklerotizující cholangitidu (PSC). Vzhledem k lokalizaci striktur biliárního stromu v oblasti jaterního hilu je v některých případech velmi nesnadná diferenciální diagnostika IAC a cholangiokarcinomu [9].
V biochemických vyšetřeních bývá hladina bilirubinemie a alkalické fosfatázy významně vyšší, než tomu bývá u primární sklerotizující cholangitidy. Konečně vysoká, až abundantní sérová hladina IgG4 je zvláště specifickým nálezem u osob s IAC [10,11].
V našem sdělení uvádíme poprvé v České republice popsanou formu auto-imunitně asociované IgG4 cholangitidy.
Popis případu
19letý muž byl přijat pro nejasné bolesti břicha, známky hepatopatie, nechutenství, zvětšených lymfatických uzlin v břiše a s váhovým úbytkem.
V rodinné anamnéze uvedl, že se jeho matka léčí jako autoimunitní forma tyreoiditidy, otec evidován s idiopatickou trombocytopenií, mladší bratr je zdravý.
Vlastní potíže trvaly v době přijetí na naše pracoviště přibližně 6 měsíců. Začátek potíží byl velmi pozvolný, ale intenzita poměrně rychle narůstala a subjektivně zvláště intenzivními se staly epigastrální bolesti. V regionální nemocnici, dle bydliště nemocného, byla provedena řada vyšetření, včetně CT, MRI břicha, HIDA test, gastroskopie s odběrem vzorku na přítomnost Helicobacter pylori a vyšetření imunologické. Při CT vyšetření v oblasti jaterního hilu byla popsána lymfadenopatie. Biochemicky bilirubinemie hraniční – 19,6 μmol/l, alkalická fosfatáza zvýšena – 6,82 μkat/l, CRP až 129,3 mg/l. Ve spádové nemocnici proveden ultrazvuk břicha, kde nebyla popsána žádná významnější patologie. V krevním obraze nejasná normocytární anémie – hemoglobin 127,0 g/l, hematokrit 0,376, objem erytrocytu 83,5 fl/l, absolutní eozinofilie. Nápadnou byla hypoproteinemie 54,6 g/l, CA 19–9 elevováno na 102,0, zvýšení IgG až na 29,49 g/l.
Gastroskopický nález v normě, biopsie sliznice žaludku prokazuje fokální změny mírně až středně těžké aktivní gastritidy. Helicobacter pylori negativní.
Vyloučena byla Wilsonova choroba a porfyrie. Negativním bylo rovněž vyšetření infekčních hepatitid a přítomnost chlamydií.
CT vyšetření prokazuje zvětšení lymfatických uzlin jaterního hilu, není však přítomna dilatace biliárního stromu, což prokazuje i MRI. Není dilatován pankreatický vývod a není prokazatelný ložiskový proces v oblasti jaterního hilu a hlavy pankreatu.
Po přijetí na naše oddělení provedeno 2. čtení nálezu CT a MRI a nález byl ve shodě s popisy vyšetření z oblastní nemocnice. Provedena jaterní biopsie a nález uzavřen jako sklerotizující cholangitida s podezřením na autoimunitní onemocnění (nestejnoměrná infiltrace lymfoplazmocyty, v některých portálních traktech infiltrát prostupuje limitující ploténku, zejména kolem větších vývodů, které jsou ložiskově regresivně změněné, na příčných řezech typické vazivovité cibulovité formace) (obr. 1).
Obr. 1. Jaterní biopsie – uzavřeno jako sklerotizující cholangitida s podezřením na autoimunitní onemocnění (nestejnoměrná infiltrace lymfoplazmocyty, v některých portálních traktech infiltrát prostupuje limitující ploténku, zejména kolem větších vývodů, které jsou ložiskově regresivně změněné, na příčných řezech typické vazivovité cibulovité formace). 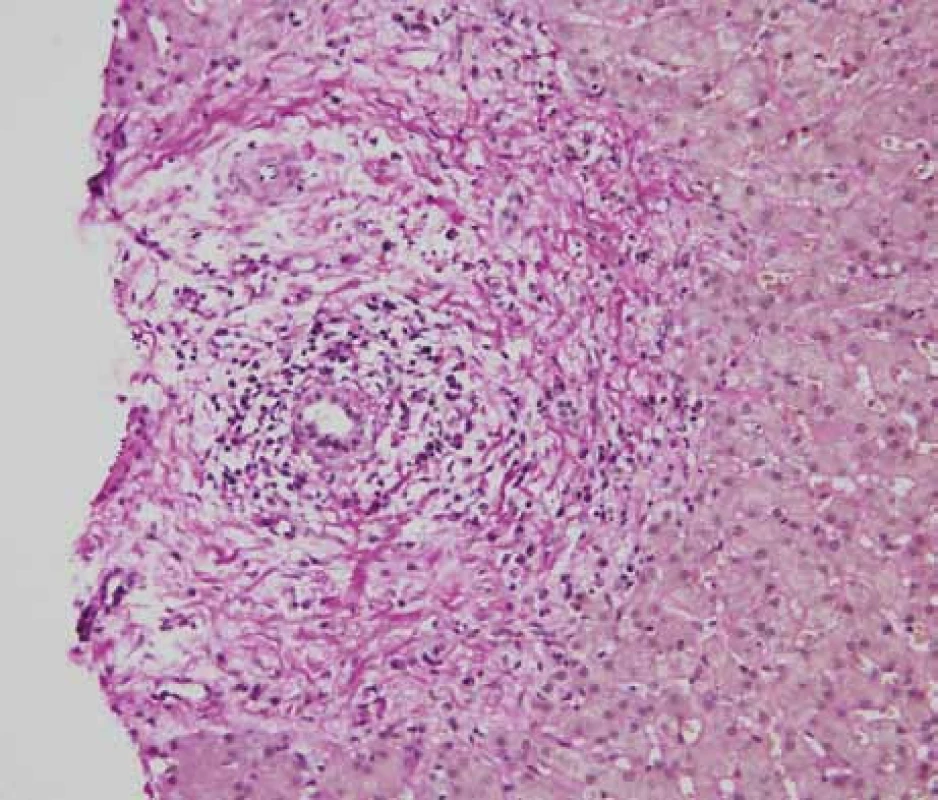
Imunologickým vyšetřením prokázána silná pozitivita La (SS/B) – 19,0 U/ml – a hraniční hodnota α1-antitrypsinu 2,16 g/l.
Sérová hladina IgG4 několikanásobně zvýšena proti normě – 815,0 mg/l.
Onemocnění uzavřeno jako autoimunitně asociovaná cholangitida IgG4 pozitivní a nasazen po dobu 7 dnů Solu-medrol v dávce 60 mg s postupným sni-žováním o 10 mg každý 3. den, nakonecpřeveden na Prednison v dávce 30 mg denně. Tato dávka byla snižována 5 mg každý týden až do plného vysazení steroidu.
Po skončení léčby je pacient klinicky zcela kompenzován, bez potíží, s normalizací biochemických a imunologických parametrů.
Diskuze
V popisu našeho případu byla splněna diagnostická kritéria IAC nálezem zvýšené hodnoty IgG a zvláště vysoké hladiny IgG4, která několikanásobně převyšuje normu, a morfologicky diagnózu potvrdil histologický obraz sklerotizující cholangitidy. Průkaz zvětšených hilových uzlin v játrech, stejně jako lymfodenopatie žaludeční, patří do obrazu onemocnění. Nebylo nalezeno rozšíření průsvitu extra - a intrahepatických žlučových cest při vyšetření MRI/MRC endosonograficky a při vyšetření CT. Nebyla prokázána autoimunitní pankreatitida, která jinak může toto onemocnění provázet. Stejně tak v době vyšetření nebyl přítomen ikterus. Zvýšená hodnota CA 19-9 patří mezi možné nálezy u osob s IAC [12]. Posledním diagnózu podporujícím markrem je jednoznačná klinická a laboratorní odpověď na léčbu steroidy, zatímco osoby s klasickou sklerotizující cholangitidou mohou profitovat z nasazení steroidů spíše výjimečně [13].
Morfologický obraz u našeho nemocného se sklerotizující cholangitidou je charakteristickým pro tzv. 1. typ – nebo také sklerotizující cholangitidu autoimunitního typu (A SC-A), kdy změny jsou vyjádřeny v oblasti ductus choledochus až po jaterní hilus, na rozdíl od typu B, označeného jako sklertiozující cholangitida s jaterním zánětlivým pseudotumorem, označeným jako typ SC-hepatic IP.
Stále však existují velmi omezená data o prognóze osob s IAC, stejně jakoo možných recidivách symptomů po vysazení steroidů. Dosud nebyl pozorován výskyt cholangiokarcinomu u osob s IAC, na rozdíl od PSC. V literatuře je popsán pouze 1 případ selhání jater u nemocného s IAC, který musel být řešen akutní jaterní transplantací [14].
Je nepochybné, že nová forma autoimunitně asociované cholangitidy IgG4 je z klinického pohledu významnou formou onemocněním jater a biliárních cest [15]. Její léčba se odlišuje od klasické PSC [16,17], a proto je nutno především na toto onemocnění v praxi pomýšlet. Pacienty je třeba trvale dispenzarizovat i vzhledem k možné rekurenci nemoci po vysazení steroidů a jejich nejasnému dlouhodobému osudu.
Doručeno do redakce: 6. 1. 2010
Přijato po recenzi: 11. 3. 2010
prof. MUDr. Petr Dítě, DrSc.
www.fnbrno.cz
e‑mail: pdite@med.muni.cz
Zdroje
1. Bartholomew G, Cain JC, Woolner LB et al. Sclerosing cholangitis: its possible association with Riedél’s struma and fibrous retroperitonitis. Report of two case. N Engl J Med 1963; 269 : 8–12.
2. Chari ST, Smyrk TC, Levy MJ et al. Diagnosis of autoimmune pancreatitis: the Mayo Clinic experience. Clin Gastroenterol Hepatol 2006; 4 : 1010–1016.
3. van Buuren HR, Vleggaar FP, Willemien Erkelens G et al. Autoimmune pancreatocholangitis: a series of ten patients. Scand J Gastroenterol Suppl 2006; 243 : 70–78.
4. Takikawa H, Takamori Y, Tanaka A et al. Analysis of 388 cases of primary sclerosing cholangitis in Japan: Presence of a subgroup without pancreatic involvement in older patients. Hepatol Res 2004; 29 : 153–159.
5. Björnsson E, Chari ST, Smyrk T et al. Immunoglobulin IgG4 associated cholangitis: description of an emerging clinical entity based on review of the literature. Hepatology 2007; 45 : 1547–1554.
6. Hamano H, Kawa S, Uehara T et al. Immunoglobulin G4‑related lymphoplasmatic sclerosing cholangitis that mimics infiltrating hilar cholangiocarcinoma: part of a spectrum of autoimmune pancreatitis? Gastrointest Endosc 2005; 62 : 152–157.
7. Sood GK, Vij JC, Mohapatra JR et al. Primary sclerosing cholangitis with chronic pancreatitis. Indian Clin Gastroenterol 1999; 9 : 309–310.
8. Nakazawa T, Ohara H, Sano H et al. Clinical differences between primary sclerosing cholangitis and sclerosing cholangitis with autoimmune pancreatitis. Pancreas 2005; 30 : 20–25.
9. ZenY, Harada K, Sasaki M et al. IgG4‑related sclerosing cholangitis with and without hepatic inflammatory pseudotumor, and sclerosing pancreatitis‑associated sclerosing cholangitis: do they belong to a spectrum of sclerosing pancreatitis? Am J Surg Pathol 2004; 28 : 1193–1203.
10. Kamisawa T, Nakajima H, Egawa N et al. IgG4-related sclerosing disease incorporating sclerosing pancreatitis, cholangitis, sialadenitis and retroperitoneal fibrosis with lymphadenopathy. Pancreatology 2006; 6 : 132–137.
11. Mendes FD, Jorgensen R, Keach J et al. Elevated serum IgG4 concentration in patients with primary sclerosing cholangitis. Am J Gastroenterol 2006; 101 : 2070–2075.
12. Björnsson E, Kilander A, Olsson R. CA 19-9 and CEA are unreliable markers for cholangiocarcinoma in patients with primary sclerosing cholangitis. Liver 1999; 19 : 501–508.
13. Erkelens GW, Vleggaar FP, Lesterhuis W et al. Sclerosing pancreato-cholangitis responsive to steroid therapy. Lancet 1999; 354 : 43–44.
14. Stathopoulos G, Nourmand AD, Blackstone M et al. Rapidly progressive sclerosing cholangitis following surgical treatment of pancreatic pseudotumor. J Clin Gastroenterol 1995; 21 : 143–148.
15. Uehara T, Hamano H, Kawa S et al. Distinct clinicopathological entity “autoimmune pancreatitis‑associated sclerosing cholangitis”. Pathol Int 2005; 55 : 405–411.
16. Kuroiwa T, Suda T, Takahashi T et al. Bile duct involvement in a case of autoimmune pancreatitis successfully treated with an oral steroid. Dig Dis Sci 2002; 47 : 1810–1816.
17. Kyokane K, Ichihara T, Horisawa M et al. Successful treatment of primary sclerosing cholangitis with cyclosporine and corticosteroids. Hepatogastroenterology 1994; 41 : 449–452.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2010 Číslo 8- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Jak a proč změnily staré léky prognózu nemocných s primárním lymfomem CNS? – editorial
- Problematika primárních lymfomů centrálního nervového systému – editorial
- Zmeny hladín NT‑proBNP u pacientov s fibriláciou predsiení v závislosti od srdcového zlyhávania
- Primární lymfomy centrálního nervového systému
- Péče o nemocné na umělé plicní ventilaci z pohledu lékaře internisty
- Úspěšná léčba angiomatózy thalidomidem a interferonem α. Popis pěti případů a přehled léčby angiomatózy a proliferujících hemangiomů
- Imunoglobulin G4 pozitivní cholangitida
- K významnému životnímu jubileu prof. MUDr. Jindřicha Špinara, CSc., FESC,
- K životnímu jubileu prof. MUDr. Jindřicha Špinara, CSc., FESC
- Rizikový profil hypertonika
- Komplexní léčba kardiovaskulárního rizika. Zaměřeno na telmisartan
- Charakteristiky a osud pacientov s akútnym srdcovým zlyhávaním v aktuálnej klinickej praxi
- Anémie při chronickém srdečním selhání
- Terapie implantabilními kardiovertery-defibrilátory (ICD) na prahu 3. tisíciletí
- Význam fenofibrátu v liečbe aterogénnej dyslipoproteinémie
- Fibrilace síní v době katétrové ablace
- Rychlost aortální pulzové vlny u nemocných s metabolickým syndromem a hypertenzí léčených sartany
- Transplantace srdce – minulost, současnost a výhled do budoucna
- Šobrův den, XXV. konference o hyperlipoproteinemiích
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Péče o nemocné na umělé plicní ventilaci z pohledu lékaře internisty
- Anémie při chronickém srdečním selhání
- Terapie implantabilními kardiovertery-defibrilátory (ICD) na prahu 3. tisíciletí
- Zmeny hladín NT‑proBNP u pacientov s fibriláciou predsiení v závislosti od srdcového zlyhávania
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



