-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Neuroprotekce po srdeční zástavě a časná poresuscitační péče – editorial
Autoři: prof. MUDr. Jan Bělohlávek, Ph.D.; O. Šmíd
Působiště autorů: II. interní klinika kardiologie a angiologie 1. lékařské fakulty UK a VFN Praha, přednosta prof. MU Dr. Aleš Linhart, DrSc.
Vyšlo v časopise: Vnitř Lék 2009; 55(11): 1011-1013
Kategorie: Editorialy
Škulec R et al. Současné ochlazovací metody pro indukci mírné hypotermie po srdeční zástavě. Vnitř Lék 2009; 55(11): 1060–1069.
Ischemická choroba srdeční je nejčastější příčinou úmrtí evropské populace. Náhlá zástava oběhu tvoří z těchto úmrtí až 60%. Na základě observačních evropských studií je roční incidence kardiopulmonální resuscitace pro srdeční zástavu z kardiálních příčin vzniklou mimo nemocnici asi 50–66 na 100 000 obyvatel. Při analýze všech náhlých srdečních zástav se ukazuje, že jsou z více než 80% způsobeny kardiální příčinou. Výskyt náhlé zástavy oběhu v nemocnici činí 1,5–3,3 případů na 1 000 přijatých pacientů. Srdeční zástava je tedy závažný medicínský, ale i celospolečenský problém [1–3]. Péče o nemocné po srdeční zástavě s úspěšným obnovením oběhu je odborně i finančně náročná a předpokladem úspěšného „řetězu přežití“ je dokonalá souhra a efektivita všech diagnostických i terapeutických intervencí, které jsou nemocným se srdeční zástavou poskytovány. Cílem pak je dosažení kvalitního přežití, tedy zabránění nevratným orgánovým poškozením, a to především poškození mozkových funkcí. Na kritickém stavu pacienta po srdeční zástavě se podílí řada patofyziologických procesů, podmíněných poresuscitačním orgánovým poškozením, systémovou odpovědí na ischemicko reperfuzní inzult a samotnou vyvolávající příčinou zástavy oběhu [4].
Z komplexu celé problematiky vyplývá klíčová role časné a neodkladné diagnostiky a cílené léčby, a to jak onemocnění, které zástavu způsobilo, tak všech orgánových dysfunkcí, ke kterým v důsledku zástavy a následného ischemicko reperfuzního poškození došlo [5]. Časná poresuscitační nemoc, tj. proces rozvíjející se minuty až hodiny po úspěšně resuscitované zástavě oběhu, je však velmi komplexní a mnohdy nestabilní stav. Jakékoli diagnostické i léčebné postupy tak vyžadují jasnou indikaci a předpokládaný přínos, protože samotný transport pacienta může vést k jeho další destabilizaci. Navíc nutnost některých typů orgánové podpory mnohdy samotný transport vylučuje [6,7]. Komplexním terapeutickým přístupem k resuscitovaným pacientům, který mimo standardní kardiopulmonální resuscitaci (KPR) může zahrnovat i použití zcela nových a moderních přístupů, jako je mechanizovaná KPR, přístrojová podpora či náhrada orgánových funkcí a neuroprotektivní postupy (mírná hypotermie, časná optimalizace hemodynamiky), lze ale dosáhnout příznivých výsledků i v situacích, které před několika lety ještě byly považovány za infaustní.
Použití mírné terapeutické hypotermie se tak v kontextu ostatních potenciálních orgánových podpor a náhrad jeví jako jednoduchá a přitom efektivní metoda, která může zcela zásadním způsobem ovlivnit konečný neurologický výsledek s dalekosáhlým dopadem na kvalitu života pacienta. Z toho vyplývající celospolečenský přínos je nasnadě. V tomto smyslu je přehledný článek dr. Škulce et al v tomto čísle časopisu Vnitřní lékařství vysoce aktuální, komplexně popisuje v současnosti dostupné metody pro zahájení a udržování mírné hypotermie (MH) u resuscitovaných v přednemocniční i nemocniční praxi, a to včetně metod testovaných a perspektivních v budoucnosti.
Potenciální přínos použití mírné hypotermie u pacientů po srdeční zástavě s hrozící mozkovou dysfunkcí vychází z příznivých vlivů hypotermie na patofyziologické mechanizmy podílející se na mozkovém poškození nejen během vlastní anoxicko ischemické fáze, tj. během zástavy oběhu a resuscitace, ale zejména ve fázi ischemicko reperfuzní, tj. v časném poresuscitačním období. Navíc se zdá, že mozková ischemie může přetrvávat i několik hodin po úspěšném obnovení oběhu, přestože obsah arteriálního kyslíku je dostatečný [8]. Ve zvířecím experimentu měla hypotermie příznivý vliv i několik hodin po zástavě, s tím ale, že čím dříve byla zahájena, tím větší protektivní vliv měla, což vyplývá z logiky celé problematiky. V klinické praxi byly prováděny pokusy s použitím mírné hypotermie od 50. let minulého století a řada menších nerandomizovaných studií prokázala možný příznivý efekt [9]. Fakt, že klinické použití hypotermie u nemocných po srdeční zástavě bylo bezpečné a v rutinní praxi dobře proveditelné, vedlo k provedení dvou randomizovaných studií publikovaných v roce 2002, které zásadně změnily celý přístup k MH a roli MH v poresuscitační péči. V Bernardově australské studii [10] bylo randomizováno 77 pacientů po srdeční zástavě k hypotermii již v přednemocniční péči, s cílovou teplotou 33 °C po dobu 12 hod. Došlo k významnému zlepšení výskytu příznivého neurologického výsledku u chlazených (49 vs 26%, p = 0,046) bez vlivu na mortalitu. Druhá studie [11] prováděná v Evropě zařadila 273 nemocných a pacienti ošetření mírnou hypotermií měli jak lepší neurologický výsledek, tak nižší mortalitu [55% (75 ze 136 pacientů) vs 39% /(4 ze 137 pacientů); RR 1,40, 95% CI 1,08–1,81 pro neurologický výsledek a 41 vs 55%; RR 0,74, 95% CI 0,58–0,95 pro mortalitu]. V této studii bylo chlazení zahájeno průměrně až po 105 min po zástavě a takto příznivých výsledků bylo dosaženo, přestože tělesná teplota pacientů klesla k cílovým hodnotám (32–34 °C) až po 8 hod po obnovení oběhu (ROSC – return of spontaneous circulation). Na základě především těchto dvou studií a dalších registrů byla mírná hypotermie inkorporována do současných doporučení pro časnou poresuscitační péči ve třídě důkazů I – 2 randomizované studie a řada nerandomizovaných studií a registrů [2,4,5,12,13]. Podle zcela recentních experimentálních prací se zdá, že hypotermie by mohla mít příznivý efekt při zahájení dokonce již během resuscitace, a to jak na dosažení ROSC (return of spontaneous circulation), tak na přežití [14,15].
Obr. 1. Levý panel: Mírná hypotermie na katetrizačním sále. Pacient s akutním infarktem myokardu s ST elevacemi, který na katetrizačním sále bezprostředně po úspěšné kardiopulmonální resuscitaci mimo nemocnici podstupuje primární koronární intervenci a zároveň terapeutickou mírnou hypotermii kombinací intravenózního podání chladného roztoku a ledových zábalů. Pravý panel: KPCR u mladé pacientky s oběhovou zástavou z metabolických příčin s pomocí mechanizované pomůcky AutoPulse (AutoPulse, Revivant Corp., Sunnyvale, California). 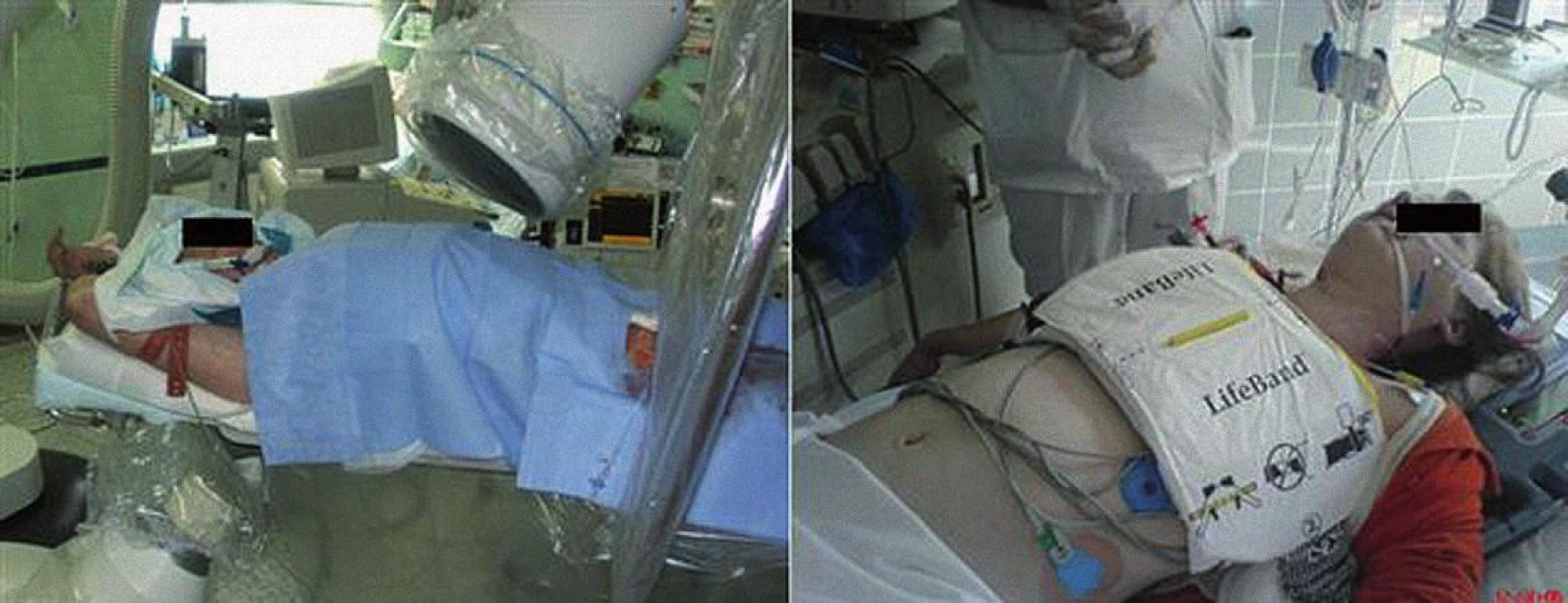
V každodenní praxi (obr. 1) tak lze nemocnému se srdeční zástavou nabídnout základní a rozšířenou KPR, v časném poresuscitačním období pak komplexní intenzivní péči včetně rutinní farmakologické a orgánové podpory (inotropika, vazopresory, umělou plicní ventilaci, náhradu renálních funkcí), cílenou léčbu základního onemocnění (např. perkutánní koronární intervenci u akutního infarktu myokardu) a v případě příznivého výsledku sekundární prevenci (např. implantaci kardioverter-defibrilátoru v indikovaných případech). V některých centrech je dostupná výše zmíněná možnost urgentní náhrady kardiorespiračních funkcí, ale jedná se o vysoce invazivní postupy rezervované pro značně selektovanou populaci. Hypotermie se tedy zdá být jedinou zatím dostupnou „specifickou“ a technicky i finančně relativně nenáročnou léčbou nejzávažnější komplikace srdeční zástavy, mozkového postižení [16]. Nelze než doporučit aplikaci mírné terapeutické hypotermie u všech pacientů po srdeční zástavě setrvávajících v komatu, u kterých:
- se podaří obnovit spontánní oběh nebo
- je úspěšně implantována dočasná orgánová podpora/náhrada (např. veno arteriální mimotělní membránová oxygenace),
- nemají jednoznačnou kontraindikaci hypotermie (nezvladatelný šokový stav, aktivní krvácení, recidivující hemodynamicky kompromitující arytmie), a to vše při vědomí, že
- hlavním předpokladem úspěšného výsledku (tj. návratu soběstačného pacienta bez závažného neurologického postižení domů) je především minimalizace časových prodlev v úvodní fázi léčby, kvalitní vlastní resuscitace, komplexní intenzivní péče a léčba vyvolávající příčiny zástavy. Včasné zahájení hypotermie a podle současného stavu poznání co nejrychlejší dosažení cílové tělesné teploty pak pravděpodobně zlepší nejen neurologický výsledek, ale i přežití pacienta po oběhové zástavě. Ze všeho uvedeného vyplývá nezbytnost dostupnosti metody mírné hypotermie na všech odděleních (tedy nejen na jednotkách intenzivní péče, ale např. i na katetrizačních a operačních sálech), kde dochází k srdečním zástavám, resp. jsou ošetřováni pacienti po srdeční zástavě.
MUDr. Jan Bělohlávek
www.vfn.cz
e mail: Jan.Belohlavek@vfn.cz
Zdroje
1. The American Heart Association in Collaboration with the International Liaison Committee on Resuscitation (ILCOR). Guidelines 2000 for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care – AN International Consensus on Science. Resuscitation 2000; 46 : 1 – 447.
2. Nolan JP, Deakin CD, Soar J et al. European Resuscitation Council. European Resuscitation Council Guidelines for Resuscitation 2005. Resuscitation 2005; 67S1: S1 – S189.
3. Polderman KH, Herold I. Therapeutic hypothermia and controlled normothermia in the intensive care unit: practical considerations, side effects, and cooling methods. Crit Care Med 2009; 37 : 1101 – 1120.
4. Neumar RW, Nolan JP, Adrie C et al. Post‑cardiac arrest syndrome: epidemiology, pathophysiology, treatment, and prognostication. A consensus statement from the International Liaison Committee on Resuscitation. Circulation 2008; 118 : 2452 – 2483.
5. Carabini L, Tamul P, Afifi SA. Cardiopulmonary to Cardiocerebral Resuscitation: Current Challenges and Future Directions. Int Anest Clin 2009; 47 : 1 – 13.
6. Geocadin RG, Koenig MA, Jia X et al. Management of brain injury after resuscitation from cardiac arrest. Neurol Clin 2008; 26 : 487 – 506.
7. Behringer W. Prevention and therapy of postresuscitation neurologic dysfunction. Curr Opin Crit Care 2008; 14 : 305 – 310.
8. Oku K, Kuboyama K, Safar P et al. Cerebral and systemic arteriovenous oxygen monitoring after cardiac arrest: inadequate cerebral oxygen delivery. Resuscitation 1994; 27 : 141 – 152.
9. Polderman KH. Application of therapeutic hypothermia in the intensive care unit. Opportunities and pitfalls of a promising treatment modality – Part 1: Indications and evidence. Intensive Care Med 2004; 30 : 556 – 575.
10. Bernard SA, Gray TW, Buist MD et al. Treatment of comatose survivors of out - of - hospital cardiac arrest with induced hypothermia. N Engl J Med 2002; 346 : 557 – 663.
11. The Hypothermia After Cardiac Arrest Study Group. Mild therapeutic hypothermia to improve the neurologic outcome after cardiac arrest. N Engl J Med 2002; 346 : 549 – 556.
12. Holzer M, Behringer W. Therapeutic hypothermia after cardiac arrest and myocardial infarction. Best Pract Res Clin Anaesthesiol 2008; 22 : 711 – 728.
13. Schneider A, Böttiger BW, Popp E. Cerebral resuscitation after cardiocirculatory arrest. Anesth Analg 2009; 108 : 971 – 979.
14. Riter HG, Brooks LA, Pretorius AM et al. Intra - arrest hypothermia: both cold liquid ventilation with perfluorocarbons and cold intravenous saline rapidly achieve hypothermia, but only cold liquid ventilation improves resumption of spontaneous circulation. Resuscitation 2009; 80 : 561 – 566.
15. Menegazzi JJ, Rittenberger JC, Suffoletto BP et al. Effects of pre‑arrest and intra - arrest hypothermia on ventricular fibrillation and resuscitation. Resuscitation 2009; 80 : 126 – 132.
16. Deem S, Hurford WE. Respiratory controversies in the critical care setting. Should all patients be treated with hypothermia following cardiac arrest? Respir Care 2007; 52 : 443 – 450.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2009 Číslo 11- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Výsledky léčby nemocných s esenciální trombocytemií a dalšími myeloproliferacemi provázenými trombocytemií – zpráva z registru pacientů léčených Thromboreductinem®
- Neuroprotekce po srdeční zástavě a časná poresuscitační péče – editorial
- Má tromboelastografie své místo v kardiochirurgii a kardiologii? – editorial
- Dlouhodobé sledování pacientů s diabetes mellitus 1. typu léčených inzulinem glargin
- Idiopatické střevní záněty – familiární a sporadická forma
- Sociální, ekonomické a psychické vlivy jako rizikové faktory kardiovaskulárních chorob
- Porovnání struktury a funkce nazální a bronchiální sliznice u nemocných s CHOPN (pilotní projekt ciliární studie)
- Endoskopická diagnostika a léčba pankreatobiliárních onemocnění u pacientů po resekci žaludku podle Billrotha II
- Neuroendokrinní tumory appendixu
- Karcinoid appendixu s pohárkovými buňkami
- Současné ochlazovací metody pro indukci mírné hypotermie po srdeční zástavě
- Môže tromboelastografia ovplyvniť manažment pacientov v kardiológii a kardiochirurgii?
- High‑sensitivity metody stanovení srdečních troponinů 2009: klinický potenciál, současná praxe a přínos, perspektiva
- Výsledky studie RE- LY slibují účinnější, bezpečnější a jednodušší prevenci embolických komplikací u nemocných s nevalvulární fibrilací síní
- Vymizení nefrotického syndromu a zlepšení funkce ledvin u nemocné s light chain deposition disease po vysokodávkované chemoterapii s autologní transplantací kmenových krvetvorných buněk. Popis případu a přehled literatury
- Rekurentní nesetrvalá komorová tachykardie v těhotenství
- Opakovaná lokální trombolýza u poranění a trombózy axilární a podklíčkové žíly
- Pavlišta D et al. Neinvazivní karcinomy prsu. Praha: Maxdorf 2008, 181 s. ISBN 978- 80-7345-173- 8
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Neuroendokrinní tumory appendixu
- Rekurentní nesetrvalá komorová tachykardie v těhotenství
- Endoskopická diagnostika a léčba pankreatobiliárních onemocnění u pacientů po resekci žaludku podle Billrotha II
- Opakovaná lokální trombolýza u poranění a trombózy axilární a podklíčkové žíly
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



