-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaPřekvapivý nález v kostní dřeni: co za ním je?
Surprising findings in the bone marrow: what lies behind it?
This case study describes the complex diagnostic and therapeutic process in an immunocompetent patient suffering from a disseminated nontuberculous mycobacteria infection caused by Mycobacterium avium complex. During the infection, the patient suffered from pancytopenia, liver damage and acute renal failure. Necrotizing granulomatosis was found in bone marrow and splenic tissue with no signs of infection macroscopically or using imaging methods. Diagnosis was eventually determined by microbial cultivation of splenic tissue. The patient was then prescribed targeted antituberculotic treatment, which led to clinical and laboratory improvement.
Keywords:
infection – pancytopenia – atypical mycobacteria – granulomatous inflammation
Autoři: T. Horňák 1,*; N. Holtánová 1,*; L. Křen 2; J. Skřičková 3; A. Hrazdirová 3; J. Mayer 1,4; D. Žáčková 1
Působiště autorů: Oba autoři se na vzniku manuskriptu podíleli rovným dílem. *; Interní, hematologická a onkologická klinika, FN Brno a LF MU 1; Ústav patologie, FN Brno 2; Klinika nemocí plicních a TBC, FN Brno a LF MU 3; CEITEC Masarykova Univerzita, Brno 4
Vyšlo v časopise: Transfuze Hematol. dnes,26, 2020, No. 2, p. 139-142.
Kategorie: Kazuistiky
Souhrn
Tato práce prezentuje komplexní diagnosticko-terapeutický proces u pacientky bez známého imunodeficitu s těžkou generalizovanou infekcí způsobenou Mycobacterium avium complex, projevující se pancytopenií, hepatopatií a renálním selháním. Ojedinělým byl také výskyt pouze mikroskopického nálezu (granulomatózně nekrotizující proces v kostní dřeni a slezině) při absenci makroskopických či radiologických nálezů. Finální diagnóza byla stanovena kultivačním vyšetřením tkáně sleziny. Po nasazení cílené antituberkulotické léčby došlo ke zlepšení stavu pacientky, vymizení všech příznaků a návratu do běžného života.
Klíčová slova:
atypická mykobakteria – infekce – granulomatózní zánět – pancytopenie
Úvod
Mycobacterium avium complex patří mezi atypická mykobakteria, skupinu oportunních patogenů způsobujících infekční komplikace nejčastěji u imunokompromitovaných pacientů. Typické je postižení cílového orgánu, nejčastěji plic, může však lokalizovaně probíhat také v kůži, lymfatických uzlinách, játrech, ledvinách a jiných orgánech [1]. Systémová diseminace může nastat, je však velmi raritní. Popsány jsou také ojedinělé případy výskytu infekcí zapříčiněných těmito agens u pacientů bez imunodeficitu. Incidence výskytu infekcí způsobených atypickými mykobakteriemi v posledních letech narůstá [2].
Kazuistika
Do té doby zdravá žena ve věku 56 let přichází v září 2017 do ambulance praktického lékaře pro bolesti v pravém podžebří, dyspepsie a B symptomy (zvýšená teplota, noční pocení, ztráta hmotnosti 6 kg za 2 měsíce). Pacientka neužívá žádnou chronickou medikaci, neudává abúzus alkoholu, kuřačka (15 cigaret denně od 18 let), pracuje v administrativě ve sběrném středisku odpadu, avšak bez přímého kontaktu s toxickými látkami, cestovatelská i epidemiologická anamnéza negativní. V rodinné anamnéze zachycen výskyt nádorových onemocnění – otec nádor močového měchýře, matka nádor ledviny. Při prvotním laboratorním vyšetření byla nalezena hepatopatie se známkami cholestázy (bilirubin 21 μmol/l, ALT 1,88 μkat/l, AST 2,49 μkat/l, ALP 21,37 μkat/l, GGT 7,82 μkat/l), při fyzikálním vyšetření nebyla přítomna hepatosplenomegalie. Zobrazovacími vyšetřeními (sonografie, počítačová tomografie) nenalezena anomálie v hepatobiliární oblasti, popsán vedlejší nález stenózy truncus coeliacus a arteria mesenterica superior, který řešen později implantací stentu do truncus coeliacus. Základní panel virových i autoimunitních hepatitid negativní, z onkomarkerů pozitivita Ca 125 (332 kU/l) a Ca 15-3 (58 kU/l).
V mezidobí byla pacientka sledována ambulantně, spontánní ústup febrilií i nočního pocení, tendence k úpravě hepatopatie (ALT 0,56 μkat/l, AST 1,02 μkat/l, ALP 6,56 μkat/l, GGT 1,13 μkat/l), naproti tomu ale došlo k elevaci renálních parametrů (urea 9,2 mmol/l, kreatinin 201 μmol/l), vzniku leukopenie (4,06 × 109/l) a trombocytopenie (76 × 109/l), elevaci beta-2-mikroglobulinu (15,4 mg/l) a laktátdehydrogenázy (7 μkat/l), podle zobrazovacích metod nově splenomegalie. Pro podezření na onemocnění krvetvorby pacientka odeslána v únoru 2018 na hematologickou ambulanci Interní, hematologické a onkologické kliniky FN Brno (IHOK). Periferní krev byla vyšetřena mikroskopicky a průtokovou cytometrií bez nálezu signifikantní patologie, provedena sternální punkce, která ale taktéž v mezích normy. Vzhledem k dobrému klinickému stavu byla další poměrně intenzivní vyšetření naplánována ambulantně.
V březnu 2018 přišla pacientka akutně na ambulanci IHOK pro výrazné zhoršení celkového stavu, slabost s omezením hybnosti, anasarku, klidovou dušnost. V laboratoři známky akutního renálního selhání (urea 44 mmol/l, kreatinin 946 μmol/l), koagulopatie (APTTi 1,6, fibrinogen 1,4 g/l), trombocytopenie (25 × 109/l), nicméně výrazné zlepšení jaterních parametrů (ALT 1,02 μkat/l, AST 1,3 μkat/l, ALP 6,9 μkat/l, GGT 0,91 μkat/l). Pacientka byla přijata na jednotku intenzivní péče, zařazena do akutního hemodialyzačního programu. Pokračováno v komplexním došetřování, odebrán rozsáhlý panel autoprotilátek, screening systémových bakteriálních, virových i mykotických infekcí. Autoprotilátky včetně antinukleárních protilátek (ANA), protilátek proti cytoplazmě neutrofilů (ANCA), protilátky proti bazální membráně glomerulů (GBM) opakovaně negativní, biopsie ledviny neproveditelná vzhledem k refrakterní trombocytopenii. Doplněna trepanobiopsie a jako terapeutický pokus zahájen pulz kortikoidů (methylprednisolon 125 mg/den na celkem 9 dnů), ale bez výraznějšího efektu. Stav komplikován rozvojem G-negativní sepse (etiologicky ESBL – rozšířené spektrum beta-laktamáz – E. coli), která byla zaléčena antimikrobiální terapií podle citlivosti s dobrým efektem.
Po zlepšení klinického stavu doplněno vyšetření celotělové pozitronové emisní tomografie v kombinaci s magnetickou rezonancí (PET/MR), na kterém nález pouze drobného aktivního ložiska při ventrálním okraji sleziny, lymfadenopatie retroperitonea, ascites a difuzní prosáknutí měkkých tkání. Provedena punkce ascitu, podle biochemického rozboru transsudát (celková bílkovina v ascitu 13,4 g/l), cytologicky nález četných erytrocytů, záplavy neutrofilů, lymfocytů a klidových i aktivovaných mezotelií, nezachyceny žádné patologické buňky, mikrobiologické a vyšetření pomocí polymerázové řetězcové reakce (PCR) na Mycobacterium tuberculosis z ascitu negativní.
Histologické vyšetření kostní dřeně prokázalo granulomatózně nekrotizující proces nejasné etiopatogeneze, pokračováno tedy v rozsáhlém došetřování vzhledem k široké diferenciální diagnostice granulomatózních zánětů [3]. Klinický stav pacientky se však i přes veškerou podpůrnou péči dále horšil, vzhledem k nejasné etiologii stavu navržen akutní diagnostický výkon. Po extenzivní hematologické přípravě pro hlubokou pancytopenii a hypofibrinogenemii včetně podání intravenózních imunoglobulinů (v celkové dávce 2 g/kg) a kortikoidů (500 mg methylprednisolonu rozdělené do 2 stejných dávek), provedena diagnostická laparotomie. Peroperačně makroskopicky bez známek maligního procesu, bez lymfadenopatie, odpuštěno celkem 7 litrů ascitu, provedena diagnostická splenektomie. Po operačním výkonu stabilizace počtu leukocytů, ale pokles v hodnotách hemoglobinu a trombocytů. Ve slezině byl stejně jako v kostní dřeni potvrzen granulomatózně nekrotizující proces s negativním výsledkem barvení na mikroorganismy. V mezidobí vyloučeny bakteriální infekce, cytomegalovirová infekce, tkáňové helmintózy, leishmanióza, salmonelóza, ehrlichióza, základními vyšetřeními i tuberkulóza (Quantiferon, T-spot), dále sarkoidóza a autoimunitní onemocnění. V dalším průběhu opět rozvoj sepse a masivního fluidothoraxu při těžké hypoalbuminemii s nutností zavedení hrudní drenáže, pacientka zmatená. Pro zhoršování stavu a vyčerpání diagnosticko-terapeutických možností po multioborové rozvaze nasazena empirická antituberkulotická (isoniazid, ethambutol, pyrazinamid) a antimykotická léčba (amfotericin B). Pokračováno v pátrání po primární příčině generalizovaného granulomatózního procesu, provedena gastrofibroskopie, bronchoalveolární laváž, lumbální punkce, vše s negativním výsledkem.
Konečná odpověď přichází dne 17. 4. 2018, kdy ze vzorku tkáně sleziny vykultivována atypická mykobakteria, Mycobacterium avium complex. Masivní nárůst mykobakterií dále umožnil jejich další kultivaci a hodnocení citlivosti k antituberkulotikům, která následně upravena podle citlivosti na kombinaci izoniazid, ethambutol, clarithromycin a rifampicin. Pacientka přeložena na Kliniku nemocí plicních a tuberkulózy FN Brno.
Na zavedené terapii postupné zlepšení klinického stavu, úprava renálních parametrů i krevního obrazu. Pacientka propuštěna dne 7. 7. 2018 do ambulantního sledování, antituberkulotická terapie ukončena dne 6. 8. 2019, po celkem 16 měsících. Kvalita života pacientky je nyní porovnatelná s předchorobím.
Diskuse
Případ pacientky bez známé poruchy či omezení imunitní odpovědi, který je zde prezentován, je neobvyklý z několika pohledů.
Jak již bylo uvedeno výše, nejčastější lokalizací mykobakteriální infekce je plicní tkáň [4]. U naší pacientky byla potvrzena infekce v kostní dřeni a slezině a velmi pravděpodobně byly postiženy i další orgány, zejména játra a ledviny. Vlivem této infekce došlo k selhávání vnitřních orgánů s nutností intenzivní podpůrné terapie včetně provádění intermitentní hemodialýzy. Takový rozsah a závažnost postižení je u pacientů velmi raritní. Vzhledem k tomu, že biopsie ledvin nebyla provedena, lze při ledvinném selhání uvažovat i o podílu bakteriálních superinfekcí (sepse, etiologicky ESBL E. coli) či kontrastní látky použité při CT vyšetření. Nicméně předpokládaný je hlavně podíl granulomatózní intersticiální nefritidy. Nález granulomatózního zánětu se potvrdil v kostní dřeni i slezině, lze ho tedy předpokládat i v ostatních postižených orgánech.
Zajímavostí není pouze rozsah postižení, ale také jeho výskyt u imunokompetentní pacientky. Jak je známo, nejčastěji se atypické mykobakteriózy vyskytují u pacientů s imunodeficitem, typicky u pacientů s HIV/AIDS, chronickými plicními onemocněními, při dlouhodobé neutropenii u hematologických malignit či po vysokodávkové chemoterapii [4, 5]. U naší pacientky jsme nezjistili žádný z výše uvedených predispozičních faktorů. I přesto, že pacientka pracovala ve sběrném středisku odpadu, její náplní práce byla administrativa, tedy nebyla exponována potenciálně rizikovému materiálu. Taktéž nebyla v kontaktu se žádnou osobou s prokázanou TBC.
Za pozornost také stojí výrazná pancytopenie s trombocytopenií refrakterní k podání trombonáplavů. Na tomto nese pravděpodobně podíl zvýšené vychytávaní krevních elementů v postižené slezině při hypersplenismu. Tato trombocytopenie byla také téměř rozhodující překážkou před provedením diagnostické laparotomie v době, kdy jiné diagnostické metody neobjasňovaly potíže pacientky. Po podání intravenózních imunoglobulinů v imunomodulační dávce 2 g/kg a následné substituci trombonáplavy však bylo možné operační výkon provést a díky tomu stanovit finální diagnózu po kultivačním vyšetření splenické tkáně.
V rámci diferenciální diagnostiky granulomatózního procesu prokázaného z vyšetření kostní dřeně byly provedeny taktéž interferon gamma release assay (IGRA) testy (Quantiferon, T spot), které byly negativní, jelikož jsou připraveny pouze pro testování TBC komplex.
Neobvyklá byla též diskrepance mezi rozsahem postižení v břišní dutině a makroskopickým nálezem během laparotomie, který se jevil naprosto fyziologicky. Ani za pomoci zobrazovacích metod nebyla patrná žádná výrazná patologická ložiska či abscesy, a to ani za použití celotělového PET/MR, kde byl popsán pouze nález hraniční lymfadenopatie s ascitem a jedno nespecifické ložisko sleziny velikosti 6 mm. Vzhledem k povaze vyšetření a podle dostupných zdrojů je PET/MR spolehlivým nástrojem k diagnostice a sledování léčebné odpovědi u atypických mykobakterióz [6]. V literatuře jsme nenalezli případ, kdy by diseminované onemocnění bylo detekovatelné pouze na mikroskopické úrovni jako u naší pacientky.
Obr. 1. Trepanobiopsie kostní dřeně. Barvení Hematoxylin + Eozin (H+E), zvětšení 100×. Vlevo trilineární hematopoéza, uprostřed Langhansovy mnohojaderné buňky, vpravo poprašková nekróza, vpravo dole epitelioidní buňky, vpravo nahoře kostní trámec. 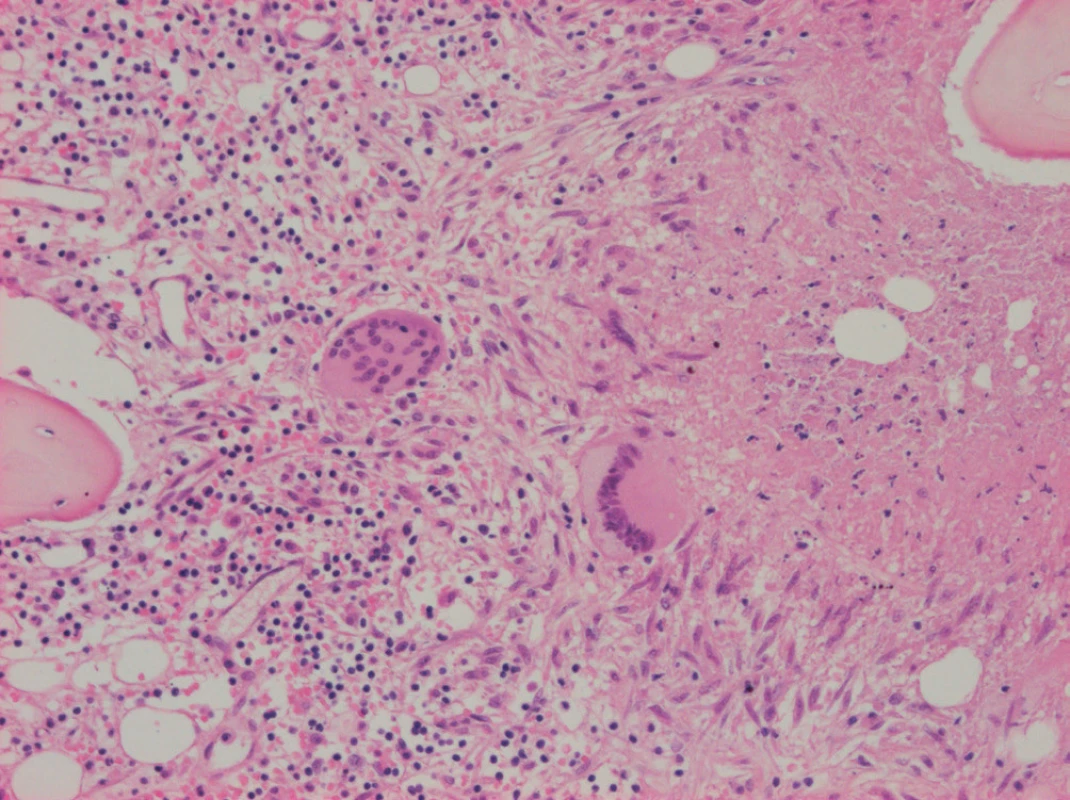
Obr. 2. Trepanobiopsie kostní dřeně. Barvení na mykobakteria (Fite), zvětšení 200×. Langhansova mnohojaderná buňka a epitelioidní buňky, mykobakteria neidentifikována, periferně nahoře elementy trilineární hermatopoézy 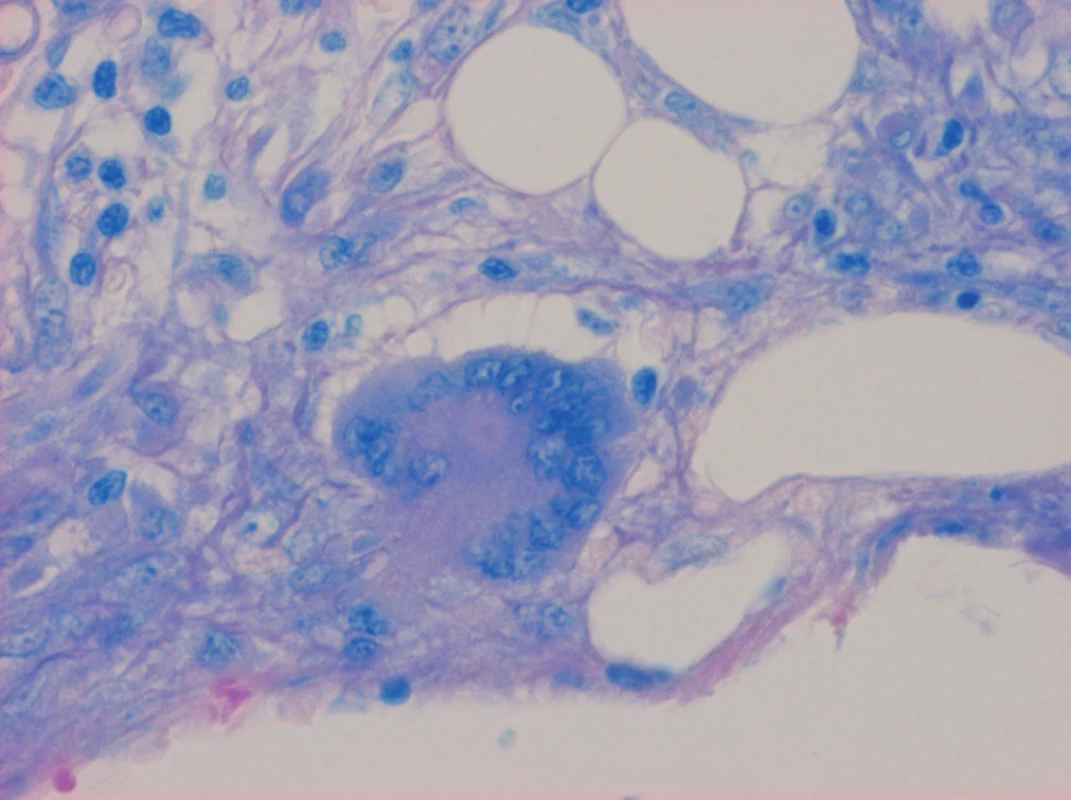
Obr. 3. Histologický preparát sleziny. Barvení H+E, zvětšení 20×. V červené pulpě centrálně a vlevo granulomy s popraškovou nekrózou, vpravo a nahoře bílá pulpa. 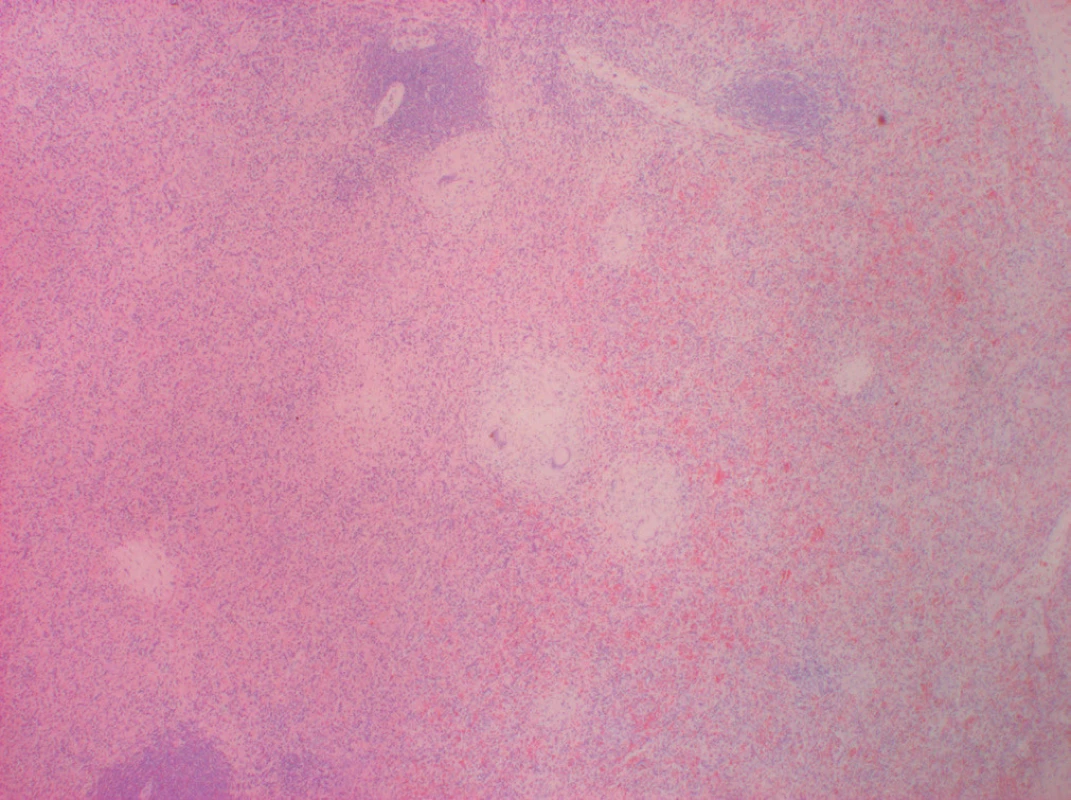
Závěr
Kazuistika představuje podle našich vědomostí atypický průběh diseminované infekce způsobené Mycobacterium avium complex u imunokompetentní pacientky. Vzhledem k tomu, že podle dostupné literatury roste incidence atypických mykobakterióz u pacientů bez známé poruchy imunity, je potřeba lépe pochopit patofyziologii této nemoci, stanovit jasná diagnostická kritéria a doporučenou léčbu. Dalším poselstvím je, aby lékaři u všech infekčních nemocí mysleli po vyloučení častých příčin i na ta méně častá agens a neopomíjeli ani oportunní infekce.
Podíl autorů na přípravě rukopisu
TH, NH – příprava, napsání a následná revize rukopisu
DŽ, JM – revize a korektura rukopisu
LK – zpracování a popis obrazové dokumentace, korektura rukopisu
JS – klinická péče o pacientku, korektura rukopisu
AH – ambulantní péče o pacientku
Prohlášení o konfliktu zájmů
Autoři práce prohlašují, že v souvislosti s tématem, vznikem a publikací tohoto článku nejsou ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou.
Do redakce doručeno dne 12. 12. 2019.
Přijato po recenzi dne 28. 2. 2020.
MUDr. Daniela Žáčková, Ph.D.
Interní, hematologická a onkologická klinika
FN Brno a LF MU
Jihlavská 20
625 00 Brno
e-mail: Zackova.Daniela@fnbrno.cz
Zdroje
1. Jeon D. Infection source and epidemiology of nontuberculous mycobacterial lung disease. Tuberc Respir Dis (Seoul). 2019;2 : 94–101.
2. Lande L, George J, Plush T. Mycobacterium avium complex pulmonary disease: new epidemiology and management concepts. Curr Opin Infect Dis. 2018;2 : 199–207.
3. Wickramasinghe SN, McCullough J. Blood and Bone Marrow PATHOLOGY. Edinburgh, Churchill Livingstone, 2002; 110.
4. Tortoli E. Clinical manifestations of nontuberculous mycobacteria infections. Clin Microbiol Infect. 2009;15 : 906–910.
5. Beswick J, Shin E, Michelis FV, et al. Incidence and risk factors for nontuberculous mycobacterial infection after allogeneic hematopoietic cell transplantation. Biol Blood Marrow Transplant. 2018;2 : 366–372.
6. Sato M, Hiyama T, Kaito K, et al. Usefulness of F-18 FDG PET/CT in the assessment of disseminated Mycobacterium avium complex infection. Ann Nucl Med. 2009;8 : 757–762.
Štítky
Hematologie a transfuzní lékařství Interní lékařství Onkologie
Článek vyšel v časopiseTransfuze a hematologie dnes
Nejčtenější tento týden
2020 Číslo 2- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Efekt itopridu na motilitu jícnu a funkci dolního jícnového svěrače
- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Léčba histiocytózy z Langerhansových buněk u dospělých osob
- Závěr života nemocných s nehodgkinským lymfomem, analýza souboru zemřelých během šesti let (2012–2017) na jednom pracovišti, integrace paliativní péče
- Skladování erytrocytů při nestandardní teplotě
- Theralite a mnohočetný myelom – známe už odpověď na efektivitu léčby nefrologa s hematologem?
- Překvapivý nález v kostní dřeni: co za ním je?
- Životní jubileum pana profesora Jiřího Mayera
- Editorial
- Trombotické mikroangiopatie
- Castlemanova nemoc, jedna z příčin chronické systémové zánětlivé reakce, někdy i retence tekutin, vaskulitid a poruch imunity – Mezinárodní diagnostická kritéria z roku 2017
- Transfuze a hematologie dnes
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Castlemanova nemoc, jedna z příčin chronické systémové zánětlivé reakce, někdy i retence tekutin, vaskulitid a poruch imunity – Mezinárodní diagnostická kritéria z roku 2017
- Trombotické mikroangiopatie
- Léčba histiocytózy z Langerhansových buněk u dospělých osob
- Překvapivý nález v kostní dřeni: co za ním je?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



