-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaDopis redakci: Onkologie v praxi z pohledu českého chirurga v zahraničí
Autoři: P. Zonča
Vyšlo v časopise: Rozhl. Chir., 2012, roč. 91, č. 3, s. 167-170.
Kategorie: Zprávy
Vážená redakce!
Rád bych přispěl k současné diskuzi o postavení chirurgů v rámci onkologie a významu onkochirurgické specializace pro chirurgy.
Onkologie se nesmírně rychle vyvíjí. Neustále se objevují závěry četných experimentálních, farmakologických a klinických studií. Orientace v těchto studiích je relativně složitá. Pro každého chirurga, který je vytížený ať už běžnou rutinou, nebo péči o pacienty s vzácnými tumory, je tento stav, kdy má vedle své bohaté klinické praxe sbírat řadu recentních poznatků, o to těžší.
Dovolil bych si představit některé postřehy, se kterými se setkávám v léčbě onkologických pacientů v zahraničí. S onkologickou problematikou jsem se setkal na dlouhodobých stážích v USA, během své práce v Severním Irsku a nyní během posledních pěti let v Německu.
Chtěl bych se zmínit o třech bodech:
- atestaci z onkologické chirurgie
- významu multidisciplinárních onkologických týmů
- významu guidelinů
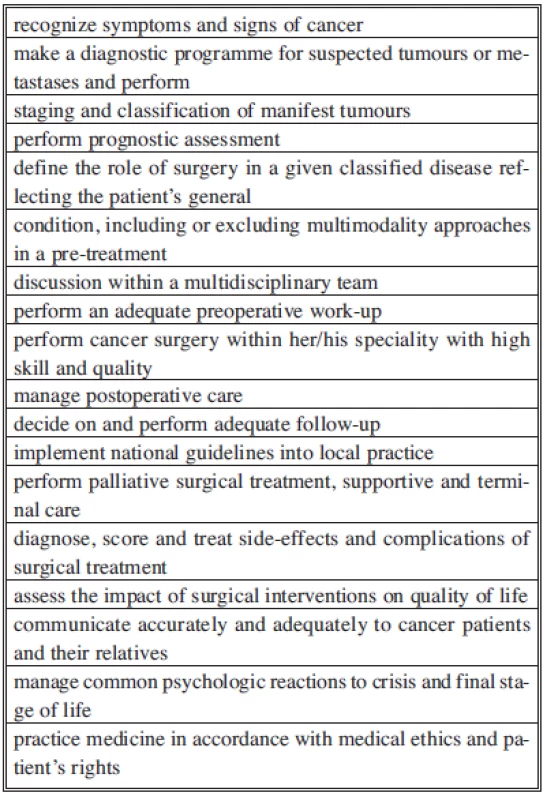
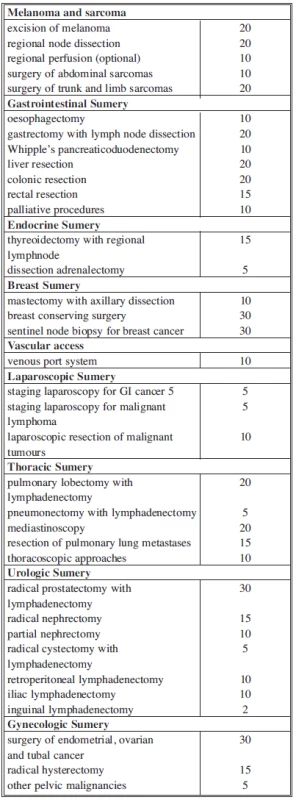
Další vzdělávání v onkologické chirurgii pomáhá v orientaci při léčbě onkologických pacientů. Toto by mělo být samozřejmé pro každého chirurga, protože značnou část každodenní práce představuje ošetřování onkologických pacientů. Atestace z onkologické chirurgie je základním odrazovým můstkem, který pomáhá v úvodu do celé problematiky. Měl jsem možnost tuto atestaci úspěšně absolvovat v roce 2010 (EBSQ – European Board of Surgery Qualification, další podrobnosti na www.uemssurg.org). K této atestaci se uchazeč kvalifikuje dostatečnou délkou klinické praxe s dostatečným počtem operací, nabytím praktických zkušeností na certifikovaných pracovištích a také počtem publikací. Samozřejmostí je předložení logbooku. Podmínky jsou shrnuty v ESSO core curriculum. (European Society of Surgical Oncology). Dřívější podmínka minimálně pětileté praxe po získání chirurgické atestace (CCST) již není vyžadována. Aktuálně jsou vyžadovány 2–4 roky praxe v akreditovaném centru, přičemž je vyžadován jeden rok výzkumu a/nebo 1 rok pobytu na mezinárodním pracovišti (… strongly recommended). Součástí podmínek je pravidelná účast v multidisciplinárním onkologickém týmu. Výukové pracoviště musí garantovat možnost základního (biologie tumoru) a klinického výzkumu. Uchazeč musí splňovat následující teoretické a klinické požadavky s uvedenými počty operací dle příslušných modulů (Tab. 1, 2, a 3). Je doporučeno minimálně 120 operací z onkologické indikace. Dále je doporučena rotace v dalších subspecializacích (6 měsíců). Uchazeč musí prezentovat minimálně 30 pacientů v rámci multidisciplinárních onkologických týmů. Další součástí je nutnost účastí na národních/mezinárodních kongresech a onkologickém workshopu. Rovněž je vyžadována účast na studiích.
Vlastní atestace se pak skládá z písemného testu a ústní části. Test zahrnoval veškeré chirurgické onkologické subspecializace od gastrointestinálního traktu po endokrinochirurgii, mamologii, hrudní chirurgii, tumory měkkých tkání a částečně urologii. Součástí nebyla hematoonkologie. Ústní část byla již oddiferencována dle jednotlivých subspecializací. Každý uchazeč si již při aplikaci zvolil svou subspecializaci. Na základě zvolené subspecializace jsem absolvoval pohovor u dvou různých komisí. Následoval pak ještě pohovor před třetí komisí, kde jsem měl za úkol z metodologického hlediska vyhodnotit kvalitu publikované studie v impaktovaném časopise. Článek byl předložen samozřejmě anonymně bez uvedení autorů a pracoviště. Atestace z onkologické chirurgie je velice komplexní zkouškou.
Zavedení této atestace v České republice přispěje ke zvýšení kvality péče o pacienty díky větší systematičnosti. Jde však zároveň do určité míry i o „politickou“ záležitost, protože může umožnit chirurgům dobýt ztracenou pozici „onkologických“ chirurgů a stát se fundovanými partnery internistických onkologů v diskuzi strategie léčby pacienta. Společné multidisciplinární onkologické týmy představují platformu pro tuto diskuzi.
Vytvoření a další rozvíjení těchto týmů je nezbytné jak z hlediska profesního, tak z hlediska ekonomického, ale slouží i k rozvíjení interpersonálních vztahů. Nepochybně je daleko snadnější prodiskutovat jednotlivého pacienta u kulatého stolu za přítomnosti internistického onkologa, chirurgického onkologa (chirurga), gastroenterologa, radioterapeuta, internisty, patologa, rentgenologa, nutricionisty a dalších. Diskuze o pacientovi s nemetastázujícím karcinomem kolon bude rutinní záležitostí, ale jinou záležitostí bude např. mladý pacient s nízkým karcinomem rekta s metastázou v játrech, s intermitentním krvácením z tumoru a Karnofsky performance indexem 90 %, kdy se nabízí více možností. Lékař prezentující pacienta již předem prodiskutuje s pacientem celou problematiku a zná preference pacienta stran neoadjuvantní léčby nebo operace. Bezesporu je rovněž zajímavá prezentace endoskopických nálezů, histologie, rentgenových nálezů nebo i intraoperační záběry. Přispívá to také k pochopení problémů jednotlivých specialistů a přináší větší porozumění a respekt. Umožní např. promptní domluvu potřeby intraoperační koloskopie, nebo kdy stačí označení tumoru pouze klipem. Diskuze v těchto týmech je i důležitým vzdělávacím momentem. Koordinátor těchto týmů je zároveň moderátorem. Tento tým se schází v našem případě jednou týdně ve večerních hodinách. Je to z důvodu externích privátních onkologických a gastroenterologických praxí, které participují v našem centru. U akutních pacientů se provede „telefonická konference“ se zápisem do dokumentace.
Důležitým faktem zůstává to, že partnerem pro zdravotní pojišťovnu (při Drg-systému) je onkologické centrum. Onkologickým centrem není ani onkologické oddělení ve smyslu internistické onkologie, ani chirurgická klinika, ani interní klinika. Onkologické centrum představuje právě tento multidisciplinární tým skládající se ze všech klinik nebo oddělení podílejících se na léčbě pacienta. Jako příklad bych uvedl certifikaci „Darmcentra“ v naší nemocnici. Po získání ISO certifikace byla provedena certifikace Německé onkologické společnosti. Tři odborníci (v našem případě to byl profesor patologie ze St. Markęs Hospital v Londýně, profesor z chirurgické kliniky z Hannoveru a profesor gastroenterologie z Regensburgu) provedli akreditaci. Auditoři kontrolují podrobně všechny kliniky a praxe (včetně externích) podílející se na „Darmcentru“. Kliniky musejí splňovat nejenom patřičná personální, technická a organizační kritéria, ale musejí dosáhnout stanoveného minimálního počtu zákroků a jsou stanoveny maximální hranice komplikací. Pak následující tři roky probíhaly každoročně za přítomnosti stejných externích auditorů reaudity. V rámci naší přípravy jsme prováděli pravidelné interní reaudity. Po třech letech pak přicházejí noví auditoři. Jde o kontinuální kontrolu kvality péče a ne o jednorázovou akreditaci.
Odborné společnosti vytvářejí pro snadnější orientaci guideliny. O tom, které nové poznatky budou akceptovány do guidelinů, rozhodují týmy odborníků. Někdy se setkávám s názory, že guideliny nutí dogmaticky provádět určité postupy, a pokud by lékař nepostupoval podle doporučeného postupu, pak toto jednání může mít soudní dohru. Tomuto názoru bych si dovolil na základě svých zahraničních zkušeností oponovat. Vždy je možné zvolit individuální postup, který však musí být odůvodněný a zdokumentovaný. Samozřejmě je optimální, pokud se takový individuální postup obhájí v rámci onkologického multidisciplinárního týmu dané nemocnice. A to platí jak v České republice, tak v Německu nebo USA. Zároveň názor, že guideline přestává učit sdělovat vlastní názor a lidé nemusejí přemýšlet, neodpovídá realitě. Každý guideline, který vyjde v tištěné podobě, je už relativně zastaralý. Stačí se podívat na dynamický vývoj např. NCCN guidelinů nebo S3-Leitlinie. Jsou doplňovány podle potřeby i několikrát ročně. Např. verze NCCN guidelinu pro léčbu karcinomu kolon a karcinomu rekta 1.2012 byla k dispozici již v listopadu 2011. Nepochybně v době vydání tohoto sdělení bude již k dispozici verze 2.2012. Při přečtení nové studie je možné se vždy zamyslet, z jakých důvodů některá studie změní podobu aktuálního guidelinu a některá nikoliv. To rovněž zásadně mění pohled při formování nových klinických studií. A to nejenom metodologicky, ale rovněž z hlediska zaměření studií. Je škoda, že chirurgové nemají k dispozici data velkých souborů, se kterými disponují např. interní onkologové. Často pak můžeme přemýšlet o vhodnosti aplikace chemoterapie, která je indikována v případě, že se např. pětileté přežití zvýší o 2 %. V tomto případě ani nemusíme přemýšlet ekonomicky, ale zcela prakticky, jak tato případná chemoterapie ovlivní kvalitu života pacienta a zda pacient bude profitovat. Nicméně je třeba akceptovat fakt, že interní onkologové tato přesná data mají k dispozici a chirurgové se opírají o podstatně menší studie nebo někdy o tradované názory (které mohou být často pravdivé, ale nemají vědeckou validitu). Zároveň nemůžeme podceňovat, ale někdy i přeceňovat vliv farmaceutických firem.
A ještě dva pragmatické pohledy na guideliny. Setkal jsem se s názorem, který říká: řekněte mi, kolik peněz mám k dispozici na léčbu, a podle toho vytvořím standard. Myslím, že v dnešní globalizované době musíme akceptovat pouze jeden standard, který je profesně na výši a je up-to-date. Je záležitostí politiků, aby občanům každého státu řekli, jestli se jim dostává standardní péče vzhledem ke světovému standardu, nebo je péče podstandardní či nadstandardní, protože stát disponuje nebo nedisponuje dostatečnými finančními prostředky. Toto rozhodnutí by neměli za politiky dělat představitelé odborných společností. Druhým pragmatickým pohledem je to, že státy s tak malou populací, jako je např. Česká republika, nepotřebují vyvíjet vlastní onkologické standardy, protože nedisponují tak rozsáhlými vlastními studiemi. Standardy se stejně opírají o velké zahraniční a ještě častěji o mezinárodní studie. Stačí adoptovat některé již zavedené standardy. Neumím si představit, že skupina dvou až tří lidí neustále upgraduje nějaké guideliny, protože jde o nesmírně náročnou práci, která spotřebovává prakticky veškerý čas. Stačí se podívat na rozsáhlé autorské týmy zahraničních guidelinů (http://www. awmf.org/leitlinien/aktuelle-leitlinien.html). Na závěr bych si dovolil v bodech zrekapitulovat nejzásadnější fakta:
- podporovat další vzdělávání formou atestací z onkologické chirurgie (když se opustil dvoustupňový systém)
- vytvořit a rozvíjet multidisciplinární onkologické týmy ve všech nemocnicích = onkologická centra
- pracovat s existujícími recentními guideliny (např. NCCN, S3-Leitlinie)
Jako další bod bych přidal, že chirurgové nesmějí rezignovat na účast svých zástupců v jednotlivých odborných společnostech (viz mamologie, štítná žláza a další).
Onkologická centra, která jsou tvořena týmy odborníků všech participujících specializací, nabízejí optimální diagnosticko-terapeutický postup v léčbě onkologických nemocných.
Doc. MUDr. Pavel Zonča, Ph.D. FRCS.
Zentrum für minimal-invasive Chirurgie, Allgemein-und Viszeralchirurgie, Wesseling
Siegfried-Leopold Str. 51
532 25 Bonn
e-mail: pavel.zonca@hotmail.co.uk
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2012 Číslo 3- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
- HemaGel jako moderní prostředek vlhkého hojení ran
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
-
Všechny články tohoto čísla
- Jak dál ve vzdělávání v chirurgické onkologii v České republice
- Screening nádorů prsu v České republice potřebuje součinnost chirurgů
- Oznámení výboru sekce intenzivní péče: volby do výboru
- Zhoubné nádory jícnu v České republice
- Vzpomínka
- NOSE (Natural Orifice Specimen Extraction) v kolorektální chirurgii
- Zlomení osteosyntetického materiálu u pacientů se zlomeninou proximálního femuru ošetřenou DHS
- Obnova aktivní extenze nohy při paréze peroneálních nervů
- Výskyt komplikací po laparoskopické cholecystektomii v závislosti na použité koagulační technice – srovnávací studie
- Retrogastrická bronchogenní cysta
- Dopis redakci: Onkologie v praxi z pohledu českého chirurga v zahraničí
- Chirurgie karcinomu prsu - taktika a technika operací
- Význam zavádění portu u onkologických nemocných
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Obnova aktivní extenze nohy při paréze peroneálních nervů
- Chirurgie karcinomu prsu - taktika a technika operací
- Význam zavádění portu u onkologických nemocných
- Retrogastrická bronchogenní cysta
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání