-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Empyém hrudníku – současný diagnosticko-léčebný algoritmus
Autoři: F. Vyhnánek
Působiště autorů: Chirurgická klinika 3. LF UK a FNKV, Praha
Vyšlo v časopise: Rozhl. Chir., 2012, roč. 91, č. 10, s. 579-583.
Kategorie: Postgraduální vzdělávání
Úvod
Empyém hrudníku je definován jako hnisavý pleurální výpotek. Pleurální empyém představuje závažné onemocnění postihující především nemocné léčené pro plicní zánět. Může vést ke komplikacím a trvalým změnám, pokud není rozpoznán nebo je nesprávně léčen [1, 2, 3]. Hlavní symptomy jsou projevem nekontrolovatelné infekce (bolest na hrudníku, ztráta na váze, teplota) a restrikce spojené s poruchou ventilace (dyspnoe). Hlavním principem léčby empyému hrudníku je proto prevence stávající nebo recidivující infekce a prevence pozdní restrikce plíce. Řada konzervativních a chirurgických léčebných postupů je prováděna u empyému hrudníku [1, 2, 3, 4, 5]. Volba přiměřené intervence závisí na základním onemocnění, chronicitě empyému a klinickém stavu nemocného.
Příčiny empyému hrudníku
Nejčastěji je empyém hrudníku vyvolán kontaminací ze zdrojů infekce v blízkosti pleurální dutiny (Tab. 1), a to infekce z plíce, z mediastina a ze zdrojů pod bránicí, dále z krku i z hrudní stěny a páteře. Přímé zanesení infekce do pleurální dutiny souvisí s diagnosticko-léčebnými intervenčními postupy nebo s mechanismem úrazu [1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11]. Hematogenní infekce pleurální dutiny je velmi vzácnou komplikací. Řada onemocnění může vést ke vzniku empyému hrudníku (Tab. 2). Nejčastější příčinou je pleurální empyém po zánětu plic (parapneumonický), vyskytující se u více než 2/3 nemocných. Jeho zvláštní kategorií je pleurální empyém komplikující ventilační pneumonii. Vedle pooperačního empyému hrudníku (13 %), který vzniká následkem poruchy hojení nejčastěji bronchiálního pahýlu nebo rekonstrukce po esofagektomii (náhrada jícnu žaludkem nebo tlustým střevem), je další příčinou vzniku pleurálního hnisavého výpotku úraz (9 %) (Tab. 3). I zde je nejčastější příčinou infekce v plíci a dále sekundární infekce poúrazového hemotoraxu, většinou nedostatečně drénovaného [11]. Empyém hrudníku může komplikovat infarkt plicní (6 %). Mezi nejzávažnější příčiny empyému patří mediastinitida (vzniklá při nepoznané perforaci jícnu) a dále subfrenické zánětlivé komplikace. Mezi méně časté patří empyém hrudníku u plicní tuberkulózy (4–6 %) a mykóz (2 %).
Tab. 1. Patogeneze empyému hrudníku 
Tab. 2. Příčiny empyému hrudníku 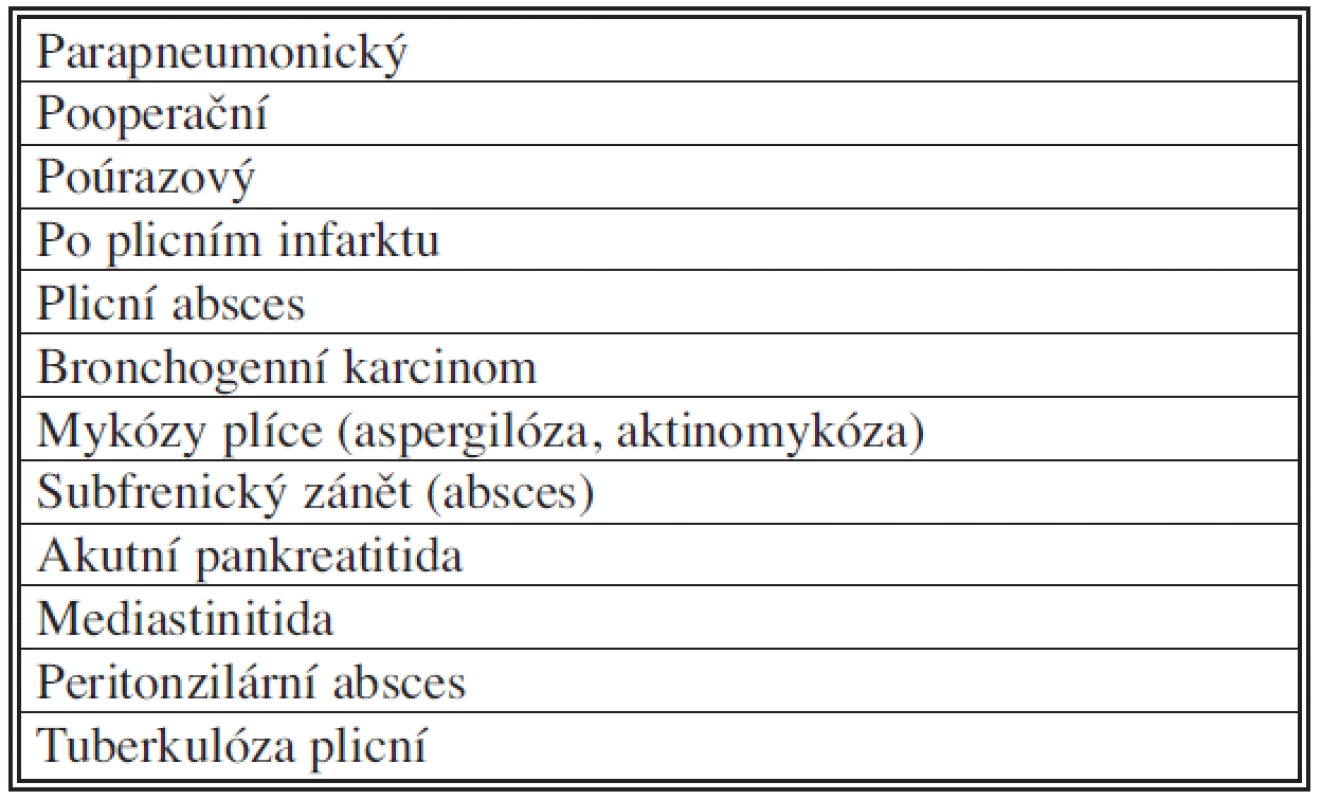
Tab. 3. Patogeneze poúrazového empyému hrudníku 
Bakteriologické nálezy u empyému hrudníku
Výsledky bakteriologického vyšetření záleží na stadiu nemoci, ve kterém je odběr proveden [1, 2]. Procento negativního nálezu je vysoké, zvláště u 3. stadia onemocnění. U řady nemocných lze uvažovat o účinku předchozí antibiotické léčby. Procento negativních bakteriologických vyšetření je uváděno mezi 25–75 %. Při pozitivním výsledku vyšetření patří mezi nejčastější vyvolavatele Staphylococcus aureus (29–69 % pozitivních nálezů), dále z Gram-pozitivní bakterie i Streptococcus faecalis. V posledních letech jsou izolovány jako patogeny aerobní Gram-negativní bakterie (Escherichia coli, Proteus mirabilis, Pseudomonas aeruginosa; 29–60 %), z nich i řada vysoce rezistentních kmenů ESBL Klebsiela pneumoniae. U nemocných, kde empyém hrudníku je komplikací abscedující pneumonie nebo plicního abscesu, byla izolována smíšená bakteriální flóra aerobní a anaerobní (Bacteroides spp., Peptostreptococcus spp.) [1, 2, 6, 10].
Stadia empyému hrudníku
Průběh onemocnění je podle klasifikace (American Thoracic Society – ATS) rozdělen do 3 stadií, která charakterizují progresi zánětu v pleurální dutině (Tab. 4) [1, 2, 5]. Rozvoj empyému až do chronického stadia trvá 3–4 týdny. Pro potřebu léčebného postupu se někdy dělení omezuje na akutní proces a organizovanou fázi. Exsudativní fáze je charakterizována otokem viscerální a parietální pleury s tvorbou výpotku. Fibrin se deponuje na povrchu obou listů pleury. Přes časnou fibroblastickou a angioblastickou proliferaci na povrchu pleury je stále umožněna kompletní reexpanze plíce. Ve fibrinopurulentním stadiu je nahromadění fibrinu zvláště na parietální pleuře, s nahromaděním zkalené nebo hnisavé tekutiny, která obsahuje velké množství leukocytů. I v tomto stadiu je pleura stále relativně intaktní a plíce se může, i když s omezenou pohyblivostí, stále reexpandovat. V této fázi dochází k opouzdření hnisavého výpotku. Až za 4 týdny dochází k masivnímu vrůstání fibroblastů do pleury s tvorbou kolagenu v obou listech pleury. Hnisavý výpotek je většinou již velmi hustý a plíce je uvězněna ve fibrinové slupce. Do 7 týdnů dochází k prorůstání fibrinu arteriolami.
Tab. 4. Stadia empyému hrudníku 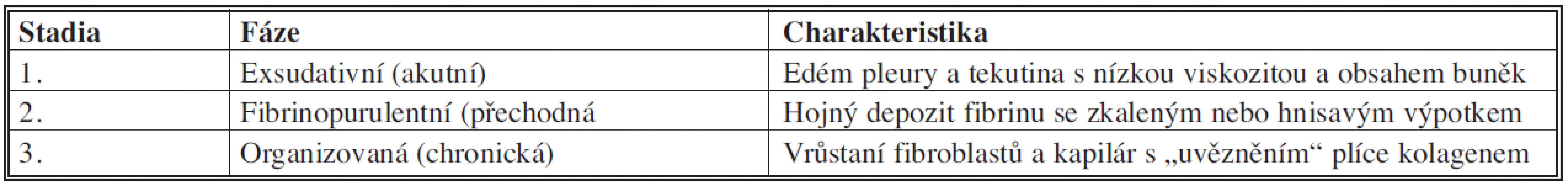
Komplikace
Většina komplikací vzniká v průběhu chronického stadia onemocnění (Tab. 5) [1]. Nejčastější komplikací je fibróza a jizvení plicního parenchymu. Výsledkem je ireverzibilní restrikce plic se ztrátou funkce. Proto indikace dekortikace u 3. stadia onemocnění má být provedena co nejdříve po stanovení diagnózy. Jizvení může postihnout i parietální pleuru a hrudní stěnu s postižením žeber. Spontánní vyprázdnění empyému hrudní stěnou nebo do bronchu je závažnou komplikací, která se vyskytuje při současném standardu v péči o nemocné již méně často. Šíření infekce do mediastina a subfrenia s tvorbou abscesu jako komplikaci je méně časté. Naopak subfrenický absces vzniklý jako komplikace nitrobřišní afekce je častěji spojen se vznikem empyému hrudníku.
Tab. 5. Komplikace empyému hrudníku 
Diagnostika
Klinické příznaky nemocného s pleurálním empyémem jsou vedle postupně se zhoršující funkcí plíce a bolestí na hrudníku spojeny s infekcí [1, 2, 3]. Syndrom systémové zánětlivé reakce (SIRS) doprovázený celkovými příznaky včetně výsledku laboratorních vyšetření (zvýšení zánětlivých markerů) s doplněním o zobrazovací metody (RTG plic, MDCT) (Obr. 1, 2, 3), jsou součástí základního algoritmu v diagnostice empyému hrudníku. RTG plic zobrazí množství tekutiny v pleurální dutině. CT stejně tak kolekci tekutiny s vyšší denzitou, zesílení pleury a i reziduální zánětlivé změny v plíci. Na základě nálezu CT lze stanovit i stadium onemocnění a dále i taktiku léčebného postupu. Skutečný obraz stadia onemocnění lze získat pomocí videotorakoskopie (Obr. 4, 5). Předoperační bronchoskopické vyšetření je nedílnou součástí algoritmu s cílem zhodnocení nálezu v bronchiálním stromu i pro možnost diagnostiky příčiny plicního zánětu včetně izolace patogenní infekce.
Obr. 1. RTG plic s nálezem výpotku v levé pleurální dutině 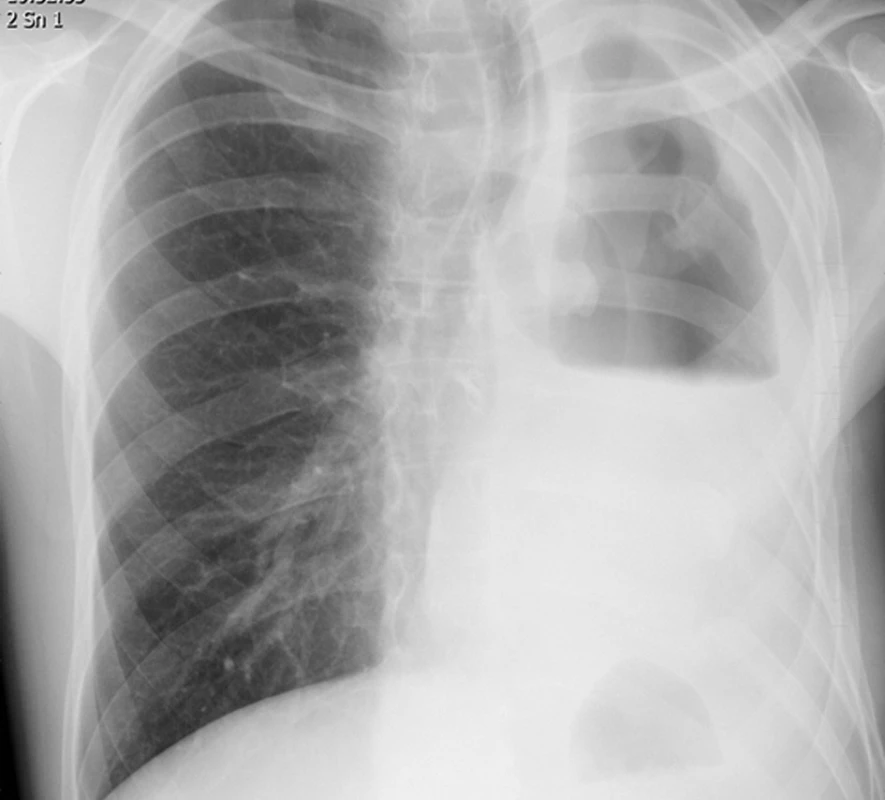
Obr. 2, 3: CT vyšetření hrudníku s nálezem empyému hrudníku vlevo třetího stadia onemocnění 
Obr. 2. Peroperační snímek druhého stadia empyému (VTS) 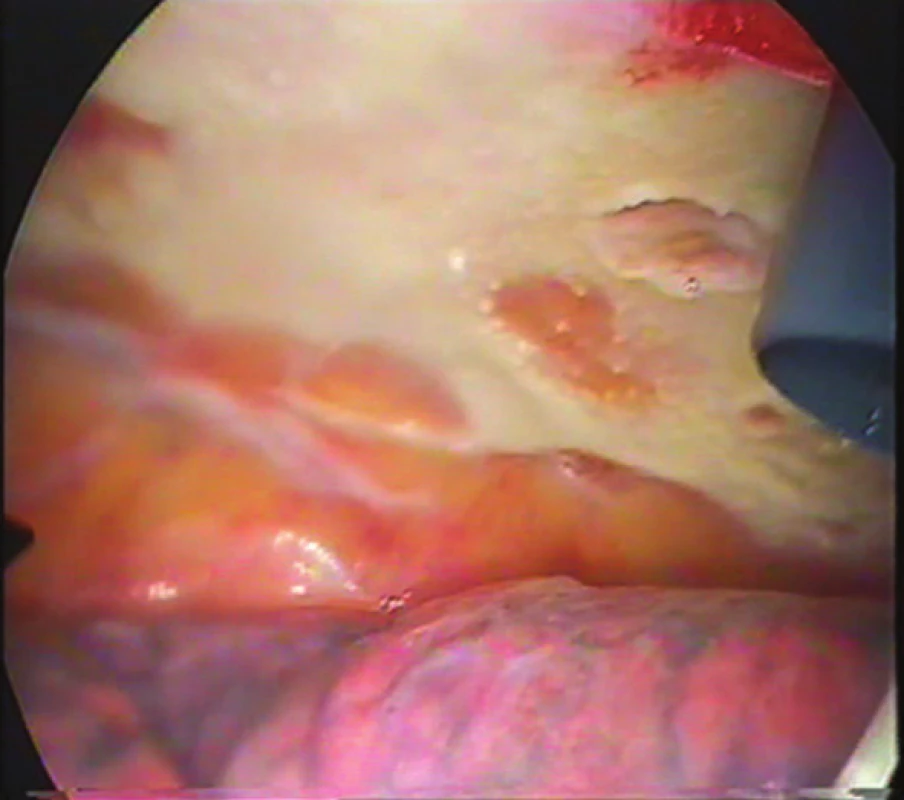
Obr. 3. Peroperační snímek třetího stadia empyému (VTS) 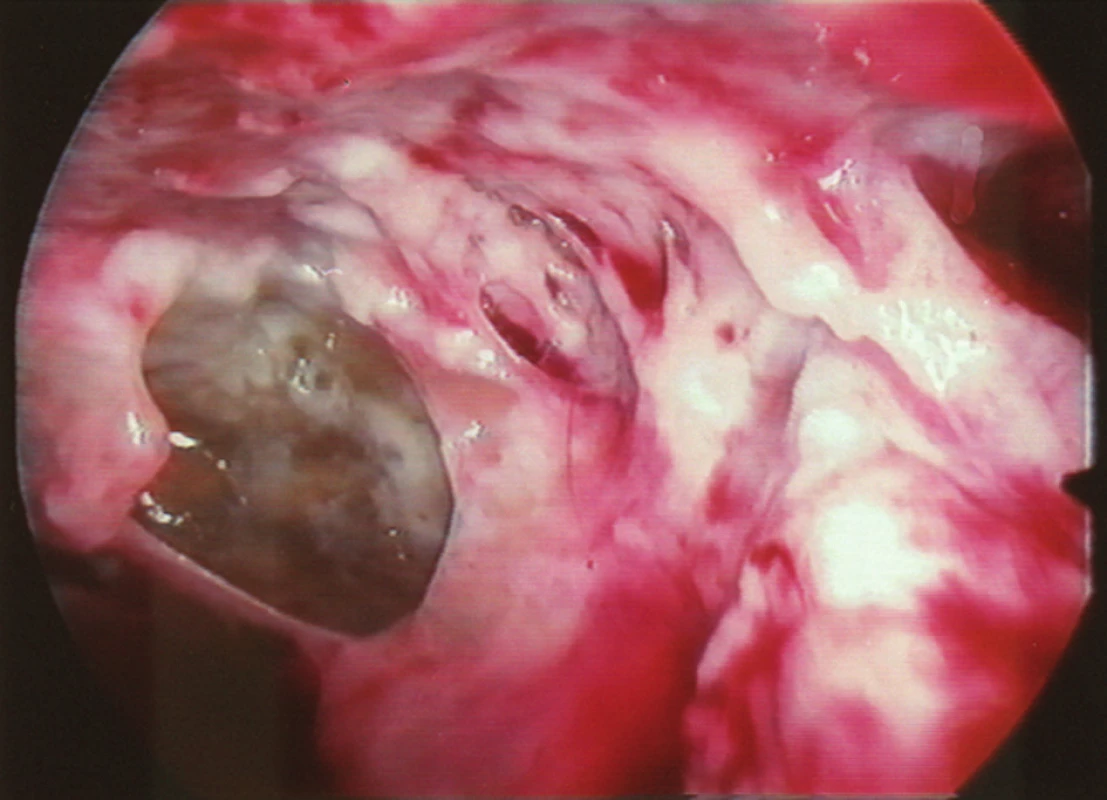
Principy léčby empyému hrudníku
Postup v léčení empyému hrudníku závisí na příčině, klinickém stadiu, stavu plicního parenchymu a dále i na klinickém stavu nemocného včetně jeho výživy [1, 2, 3, 6, 9, 10]. V léčení akutního empyému hrudníku v 1. a v časné fázi 2. stadia onemocnění je základním postupem dostatečná drenáž pleurální dutiny a antimikrobní léčba (Tab. 6).
Tab. 6. Principy léčby akutního empyému hrudníku 
Cílenou drenáž hrudníku lze někdy provést s pomocí videotorakoskopie s následným odsátím hnisavého výpotku. Drenáž hrudníku byla definitivním léčebným postupem u více než 60 % nemocných s 1. stadiem empyému [3]. Účinná antimikrobní léčba je především cílená na základě bakteriologického vyšetření. Aplikace enzymů do pleurální dutiny je nadále kontroverzním postupem [1, 10]. Podání streptokinázy nebo urokinázy ve fyziologickém roztoku stimulovalo rozpuštění fibrinu u některých nemocných s fibrinopurulentním empyémem. U některých nemocných došlo k rezoluci empyému. Intrapleurální instilace fibrinolytických látek se ukázala použitelná jako doplňková léčba [10]. Vlastní chirurgická léčba se týká především 2. a 3. stadia onemocnění a zahrnuje dvě metody – videoasistovanou torakoskopickou chirurgii (VATS) a klasickou torakotomii. Cílem obou metod je vedle evakuace výpotku především uvolnění plíce s odstraněním fibrinu nebo již s dekortikací u chronického stadia empyému (Obr. 6). VATS byla zavedena do léčby pleurálního empyému od r. 1992. Přesto doposud chybějí validní kritéria k využití videotorakoskopického postupu. Je indikován především u 2. stadia onemocnění tam, kde předchozí drenáž hrudníku a antibiotická léčba nevedly k reexpanzi plíce a k ústupu tvorby hnisavého výpotku. Při miniivazivním výkonu lze, vedle odstranění fibrinu s rozrušením tvořícího se ohraničení kolekce hnisu v pleurální dutině, provést cílenou drenáž a pod kontrolou i úplnou reexpanzi plíce. Komparativní studie VATS drenáže a uzavřené drenáže hrudníku u fibrinopurulentního stadia onemocnění ukázala, že použití VATS má vyšší procento vyléčení (91 % v. 44 %), kratší dobu drenáže (5,8 v. 9,8 dne), a i hospitalizace nemocných (8,7 v. 12,8 dne) [5]. VATS u pokročilého stadia onemocnění (3. stadium) je zatížena vysokým procentem konverze do otevřené torakotomie s dekortikací (až u 41 %). Nicméně při dekortikaci pomocí VATS je ve srovnání s otevřenou dekortikací kratší doba hospitalizace (5 v. 8 dní) a je nižší počet pooperačních komplikací. Selhání VATS v pooperačním období, a to především při perzistenci empyému nebo nedostatečnosti plicní reexpanze, vyžaduje další operaci nejčastěji otevřenou cestou. Dlouhodobé výsledky dekortikace pomocí VATS neukázaly signifikantní rozdíl proti nemocným po otevřené dekortikaci. Naopak pokud jde o plicní funkci, byla redukce ventilace podstatně menší u skupiny nemocných operovaných miniinvazivním přístupem. Otevřená dekortikace však stále zůstává metodou léčby chronického stadia onemocnění, protože umožňuje adekvátní odstranění empyému a reexpanzi plíce (Obr. 6). Dále je torakotomie indikována i u většiny nemocných s pooperačním pleurálním empyémem (bronchopleurální pištěl) a s poúrazovým empyémem [3, 4]. Zvláště je zásadním postupem tam, kde je současně nezbytné provést resekci plíce s odstraněním zdroje infekce (absces plicní, abscedující pneumonie, bronchogenní nádor). U některých nemocných s chronickým empyémem, především tuberkulózního původu, lze provést i pleurostomii nebo torakostomii („open-window thoracostomy“), která umožňuje snazší výplach a vyčištění empyémové dutiny. V průběhu dalšího období se stomický otvor většinou spontánně uzavře. První volba postupu je kritická pro výsledek léčby empyému. VATS nebo torakotomie jako iniciální léčba u pokročilého empyému je spojena s lepšími léčebnými výsledky [3].
Obr. 4. Peroperační snímek otevřené dekortikace u chronického empyému 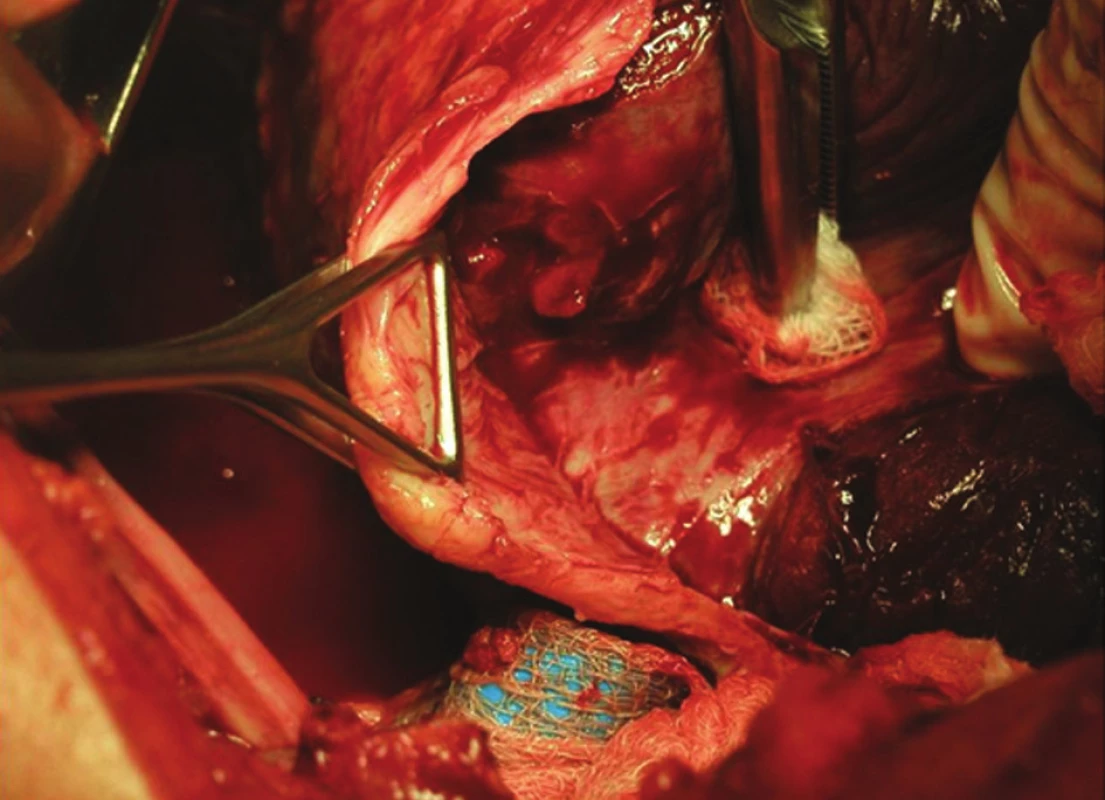
Pooperační komplikace
Mezi pooperační komplikace po dekortikaci plíce patří pooperační krvácení vyžadující podání transfuze nebo i reoperaci [1, 5]. Příčinou může být i porucha koagulace v průběhu septického onemocnění. Další komplikací je prolongovaný únik vzduchu, recidivující empyém a perzistence sepse většinou způsobená prolongovanou plicní infekcí. Pokud jde o únik vzduchu do pleurální dutiny, lze očekávat spontánní úpravu během několika dní. Operační revize je nezbytná při velkém úniku z prokázané bronchopleurální píštěle. Recidivující empyém vyžaduje retorakotomii. Nejčastější příčinou letality u empyému hrudníku je prolongovaná sepse, kde zdrojem je plicní infekce (nekrotizující nebo abscedující pneumonie) [7].
Závěr
Empyém hrudníku představuje nadále závažné zánětlivé onemocnění, které je stále výzvou pro hrudní chirurgii. Příčinou empyému je nejčastěji infekce pronikající do pleurální dutiny při pneumonii. Dalšími zdroji může být průnik infekce přes hrudní stěnu nebo šíření z mediastina, krku a subfrenia. Rozdělení pleurálního empyému na tři stadia je zásadní pro další postup. V diagnostice vedle klinického vyšetření jsou nedílnou součástí zobrazovací metody, z nich výpočetní tomografie s důležitou informací pro zvolení léčebné taktiky. Léčba závisí nejen na patogenezi pleurální infekce, ale i na pokročilosti empyému hrudníku. Antimikrobní léčba a drenáž jsou metodou volby v léčbě prvního stadia onemocnění. Druhé a třetí stadium vyžaduje chirurgickou intervenci buď VATS, nebo otevřenou dekortikaci. Cílem je odstranění empyémové dutiny a reexpanze plíce. Vzhledem k výskytu pooperačních komplikací především u třetího stadia onemocnění je zásadní časná diagnóza empyému hrudníku s chirurgickou intervencí. U pokročilého empyému hrudníku je vždy indikována chirurgická revize mininivazivní nebo torakotomickou cestou.
Doc. MUDr. František Vyhnánek, CSc.,
Chirurgická klinika 3. LFUK a FNKV
Šrobárova 50
100 38 Praha 10
e-mail: vyhnanek@fnkv.cz
Zdroje
1. Paris F, Deslauriers J, Calvo V. Empyema and bronchopleural fistula. In: Paerson FG, Cooper JD, Deslauriers J et al. Thoracic Surgery. Churchill Livingstone 2002;1171–1194.
2. Wozniak CJ, Paull DE, Moezzi JE et al. Choice of first intervention is related to outcome in management of empyema. Ann Thorac surg 2009;87 : 1525–1531.
3. Solaini F, Prusciano F, Bagioni P. Video-assisted thoracic surgery in the treatment of pleural empyema. Surg Endosc 2007;21 : 280–284.
4. Vyhnánek F, Fanta J, Jirava D et al. Současné možnosti léčení poúrazového empyému hrudníku. Rozhl Chir 2006;85 : 14–18.
5. Chambers A, Routledge T, Dunning J et al. Is video-assisted thoracoscopic surgical decortication superior to open surgery in the management of adults with primary empyema? Interact Cardio Vasc Thorac Surg 2010;11 : 171–177.
6. Cremonesini D, Thomson AH. How should we manage empyema: antibiotics alone, fibrinolytics, or primary videoassisted thoracoscopic surgery (VATS)? Semin Respir Crit Care Med 2007; 28 : 322–332.
7. Hsieh MJ, Liu YH, Chao YK et al. Risk factors in surgical management of thoracic emypema in elderly patiens. ANZ J Surg 2008;78 : 445–448.
8. Luh SP, Chou MC, Wang LS et al. Videoasssited thoracoscopic surgery in the treatment of complicated parapneumonic effusions or empyema: outcome of 234 patients. Chest 2005;127 : 1427–1432.
9. Schneiter D, Grodzki T, Lardinois D et al. Accelerated treatment of postpneumonectomy empyema: a binational long-term study. J Thorac Cardiovasc Surg 2008;136 : 179–185.
10. Barthwal MS. Intrapleural fibrinolytic therapy in complicated parapneumonic effusion and emypema: present status. Indian J Chest Dis Allied Sci 2008;50 : 277–282.
11. Karmy-Jones R, Holevar M, Sullivan RJ el al. Residual hemothorax after chest tube placement correlates with increased risk of empyema following traumatic injury. Can Respir J 2008;15 : 255–258.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Práce je hodně, lidí máloČlánek Hrudní chirurgie
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2012 Číslo 10- U pacientů s traumatem je častěji dosaženo adekvátních hladin anti-Xa při dávkování enoxaparinu podle hmotnosti
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Spolehlivý systém skórování jizev k hodnocení fotografií popálenin
- Nedostatečné dávkování enoxaparinu je u pacientů po ortopedickém výkonu časté a zvyšuje riziko tromboembolické nemoci
-
Všechny články tohoto čísla
- Práce je hodně, lidí málo
- History of thoracic surgery: From the beginnings to the end of the 19th century
- Blahopřání k životnímu jubileu primáři Františku Čížkovi
- Traumatická ruptura hrudní aorty
- Idiopatické střevní záněty – vývoj chirurgické léčby
- Protein S-100b v diferenciální diagnostice komoce mozkové a povrchního poranění hlavy u pacientů v ebrietě
- Anaplastický karcinom štítné žlázy
- Katameniální pneumotorax – kazuistiky z vlastního pracoviště v období 10 let
- Raritní vnitřní kýla v ligmentum falciforme hepatis jako vzácná příčina náhlé příhody břišní
- Hrudní chirurgie
- Chirurgická léčba plicních metastáz
- Současné postupy při řešení karcinomu jícnu
- Karcinom plic z pohledu chirurga
- Empyém hrudníku – současný diagnosticko-léčebný algoritmus
- Významná monografie z oboru ortopedie
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Empyém hrudníku – současný diagnosticko-léčebný algoritmus
- Anaplastický karcinom štítné žlázy
- Traumatická ruptura hrudní aorty
- Karcinom plic z pohledu chirurga
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




