-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Laparoskopická proktokolektómia s ileo-pouch-análnou anastomózou
Laparoscopic Proctocolectomy with Ileal Pouch-Anal Anastomosis
Introduction:
Proctocolectomy with ileal pouch-anal anastomosis (restorative proctocolectomy) became a method of choice in surgical treatment of familial adenomatous polyposis (FAP) and ulcerative colitis (UC) during last years. The improvement of laparoscopic technique in colorectal surgery permit to perform this operation by miniinvasive approach.Patients and method:
Authors present the informations about two patients (one with FAP and one with UC) in whom they perform the laparoscopic proctocolectomy with ileal pouch – anal anastomosis and protective loop ileostomy.Results:
Although authors present their first experiences with corresponding operating time(390 and 360 minutes), they noticed hopeful postoperative period with quickly return of bowel movement, early return of oral intake and rapid reconvalescence. They observed one postoperative complication – wound infection. The longer postoperative hospital stay (17 and 19 days) may be related to the consistent management of protective ileostomy and precise postoperative follow-up.Conclusion:
Restorative proctocolectomy is possible to perform by miniinvasive approach having the adequate experiences with laparoscopic colorectal operations and open procedures for inflammatory bowel diseases. The more procedures experiences allow to consider the benefit of laparoscopic approach for patients.Key words:
proctocolectomy – ileal pouch-anal anastomosis – laparoscopy – familial adenomatous polyposis – ulcerative colitis
Autoři: A. Vrzgula; J. Bober; Z. Lukáčová; E. Tóth
Působiště autorů: I. chirurgická klinika LF UPJŠ a FNLP Košice, Slovenská republika, prednosta: prof. MUDr. J. Bober, CSc.
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 8, s. 432-437.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Úvod:
Proktokolektómia s ileo-pouch-análnou anastomózou (rekonštruktívna proktokolektómia) sa v posledných rokoch stala metódou voľby v chirurgickom riešení familiárnej adenomatóznej polypózy (FAP) a ulceróznej kolitídy (UC). Rozvoj laparoskopickej techniky a nárast skúseností s jej uplatnením v kolorektálnej chirurgii umožnil vykonávať aj tieto operácie miniinvazívne.Pacienti a metodika:
Autori podávajú informácie o dvoch pacientoch (jeden s FAP a jeden s UC), u ktorých vykonali laparoskopickú proktokolektómiu s ileo-pouchanálnou anastomózou (IPAA) a protektívnou ileostómiou.Výsledky:
Aj keď ide len o prvé skúsenosti, čomu zodpovedajú aj pomerne dlhé operačné časy (390 a 360 minút), autori zaznamenali priaznivý pooperačný priebeh s rýchlym nástupom črevnej motility, včasným perorálnym príjmom stravy a rýchlou rekonvalescenciou.
U jedného pacienta sa vyskytol absces v operačnej rane. Dlhšia doba pooperačnej hospitalizácie (17 a 19 dní) môže súvisieť aj s nutnosťou dôsledného manažmentu v spojení s poistnou ileostómiou a precíznosťou pooperačného sledovania začínajúceho súboru.Záver:
Pri dostatočných skúsenostiach s laparoskopickou operatívou kolorekta , ako aj s klasickými operáciami pre zápalové črevné ochorenia je možné vykonať proktokolektómiu s IPAA aj miniinvazívne. Až skúsenosti z väčšieho počtu výkonov umožnia posúdiť jej celkový prínos a benefit pre pacientov.Kľúčové slova:
proktokolektómia – ileo-pouch-análna anastomóza – laparoskopia – familiárna adenomatózna polypóza – ulcerózna kolitídaÚVOD
Proktokolektómiu s ileo-pouch-análnou anastomózou (IPAA), v literatúre tiež nazývanú rekonštruktívnu proktokolektómiu [1], zaviedli do praxe Parks a Nicholls [2]. Operácia sa stala metódou voľby v chirurgickom riešení ulceróznej kolitídy a familiárnej adenomatóznej polypózy [1, 3, 4, 5].
Princíp operácie spočíva v odstránení celého hrubého čreva a konečníka so zachovaním sfinkterového aparátu a krátkej časti análneho kanála. Z terminálneho ilea sa vytvára rezervoár (pouch) v tvare písmena J, S alebo W a kontinuita GIT sa obnovuje ileo-pouch-análnou anastomózou [2, 6, 7, 8]. Súčasťou operácie býva zvyčajne protektívna ileostómia [2, 8, 9, 10], ktorá sa uzatvára po kompletnom zhojení IPAA.
V chirurgickej praxi sa využívajú dva typy anastomózy. V prvom prípade sa vykonáva mukosektómia análneho kanála proximálne od linea dentata a anastomóza sa šije ručne. Alternatívnou technikou je konštrukcia IPAA pomocou staplerov (tzv. „double-stapling“ technika), pričom sa sliznica pahýľa análneho kanála ponecháva.
Obidve techniky majú svoje výhody aj nevýhody. Odstránenie sliznice análneho kanála má vo väčšine za následok zhoršenie funkčných výsledkov v zmysle kontinencie, prítomnosť mukózy predstavuje na druhej strane zvýšené riziko exacerbácie zápalu, resp. recidívy polypov a vzniku karcinómu v pahýli anorekta [3, 11, 12].
Rozvoj laparoskopickej operatívy hrubého čreva a konečníka v posledných rokoch ovplyvnil aj chirurgické riešenie UC a FAP. Obe ochorenia sú v čase operácie v zásade benígne, pacienti sú mladí a motivovaní podstúpiť výkon, ktorého výsledkom je menšia operačná jazva a rýchlejšia rekonvalescencia [13]. Aj keď v prvých štúdiach autori neuvádzali významný benefit miniinvazívneho postupu [14, 15], v posledných rokoch pribúdajú práce, ktoré považujú laparoskopickú, resp. laparoskopicky asistovanú proktokolektómiu s IPAA za bezpečnú a efektívnu alternatívu klasickému výkonu [4, 13, 16, 17, 23] s priaznivejším pooperačným priebehom a lepším kozmetickým efektom [28].
PACIENTI A METÓDA
Laparoskopické operácie hrubého čreva a konečníka vykonávame na I. chirurgickej klinike FNLP v Košiciach od konca roku 2005. Do apríla 2008 sme operovali spolu 45 pacientov (Tab. 1). Po získaní väčšieho množstva skúseností sme vykonali aj dve laparoskopické proktokolektómie s ileo-pouch-análnou anastomózou.
Tab. 1. Laparoskopické operácie hrubého čreva a konečníka Tab. 1. Laparoscopic operations of colon and rectum 
Pacienti pred výkonom absolvovali ortográdnu prípravu v množstve 2 l roztoku (Šaratica). V rámci krátkodobej antibiotickej profylaxie sme podávali cefalosporín 2. generácie v kombinácii s metronidazolom a večer pred výkonom nízkomolekulárny heparín. Ráno v deň operácie bol zavedený permanentný katéter.
Pri operácii sme využili 5 portov. Prvý 10mm trokár pre kameru bol zavedený do brušnej dutiny v strednej čiare asi 3–4 cm nad pupkom. Pod optickou kontrolou boli ďalšie dva trokáre (5 a 12 mm) umiestnené vpravo pri laterálnom okraji m. rectus abdominis. Štvrtý – 10mm trokár sme zaviedli do brušnej dutiny v ľavom dolnom kvadrante a piaty – 5mm trokár v ľavom hornom kvadrante brušnej dutiny.
Po laparoskopickej explorácii dutiny brušnej a malej panve boli pacienti uvedení do Trendelenburgovej polohy a tenké črevo premiestnené do hornej časti brušnej dutiny. Následne sme identifikovali promontórium a postupne uvoľnili hrubé črevo od rektosigmoideálneho spojenia smerom proximálnym, z laterálnej strany smerom mediálnym. V tejto fáze je dôležitá bezpečná identifikácia oboch ureterov.
Pri preparácii sme využívali harmonický skalpel. Preparáciu začíname na ľavej strane veľké cievy v mesokolone sme klipovali, uvoľnili sme sigmu, celé ľavé kolon ako aj colon transversum. Po presunutí laparoskopickej veže na pravú stranu sa operatér premiestnil na ľavú stranu pacienta a preparáciu hrubého čreva sme ukončili uvoľnením a skeletizáciou pravého kolonu. Poslednou fázou laparoskopickej preparácie bolo uvoľnenie a mobilizácia rekta, nevyhnutnou požiadavkou je dôsledné zachovanie autonómnych vegetatívnych nervov. Pomocou harmonického skalpela sme sa snažili uvoľniť rektum čo možno najdistálnejšie. U prvého pacienta sme pahýľ anorekta uzavreli TA staplerom, v druhom prípade sme použili endo-stapler.
U oboch pacientov sme na vybratie resekátu kolorekta využili Phannesteilov rez, cez ktorý bolo pred brušnú stenu mobilizované aj terminálne ileum. Z jeho koncového úseku sme za pomocou 100 mm cuttera vytvorili rezervoár v tvare písmena J. Na konštrukciu ileo-pouchanálnej anastomózy bol využitý cirkulárny stapler, mukosektómiu análneho kanála sme nevykonávali. Súčasťou oboch operácii bola protektívna axiálna ileostómia, založená cca 30 cm proximálne od poucha. Do blízkosti anastomózy v cavum Douglasi sme umiestnili poistný drén. Detaily operačných výkonov sú uvedené pri popisoch jednotlivých pacientov.
Pacient č. 1
Muž, 23 rokov, s pozitívnou rodinnou anamnézou FAP. Starší súrodenci – brat a sestra už absolvovali klasickú proktokolektómiu s IPAA, matka zomrela 42-ročná na karcinóm hrubého čreva.
Pacient je od 12. roku života pravidelne sledovaný gastroenterológom, opakovane vykonávané kolonoskopické vyšetrenia, makroskopicky prítomné mnohopočetné polypy hrubého čreva a konečníka (Obr. 1). V poslednom období prítomné krčovité bolesti brucha a častejšie hnačkovité stolice s prímesou krvi.
Obr. 1. Kolonoskopický nález u pacienta s FAP Fig. 1. Patient with FAP – colonoscopic finding 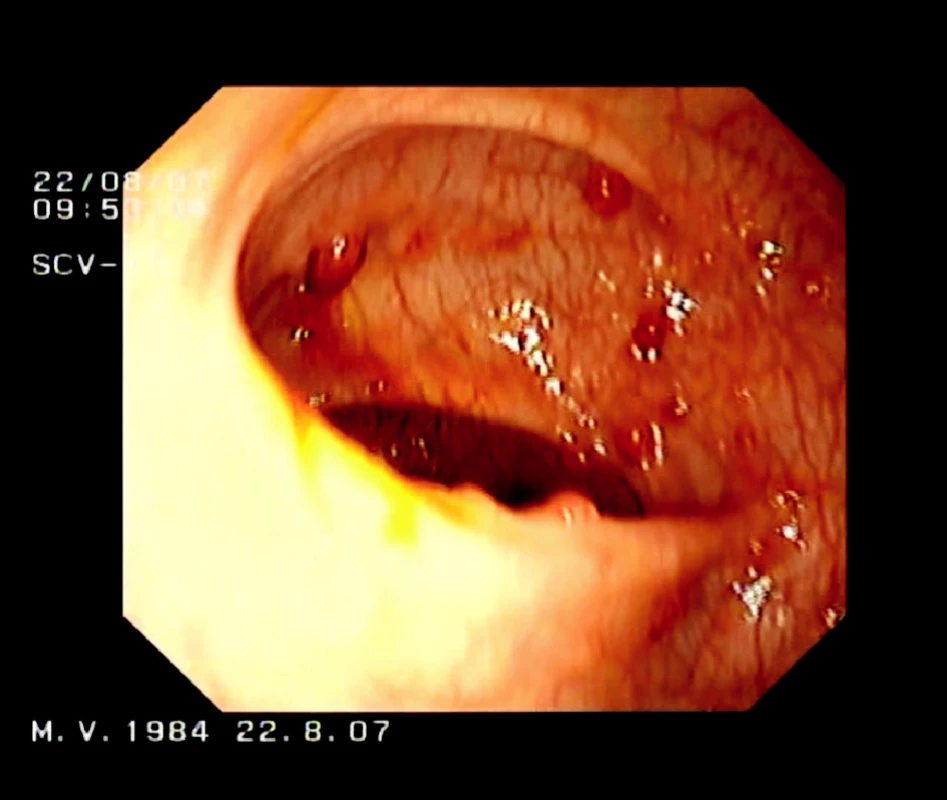
Na doporučenie gastroenterológa a po realizácii predoperačných vyšetrení vrátane USG brucha a sfinktermanometrického vyšetrenia bola dňa 24. 8. 2007 vykonaná laparoskopická proktokolektómia s IPAA. Pahýľ anorekta bol uzavretý lineárnym TA staplerom cez suprapubickú incíziu. Z análnej sliznice boli ešte odstránené dva drobné polypy a IPAA bola skonštruovaná pomocou cirkulárneho staplera č. 31. Poistná ileostómia bola otvorená už na operačnom sále. Výkon trval 390 minút.
Vyšetrenie resekátu hrubého čreva a konečníka potvrdilo prítomnosť mnohopočetných polypov, histologicky išlo o tubulárne a tubulovilózne adenómy s dyspláziou mierneho stupňa.
Pooperačný priebeh bol bez komplikácií, perorálny príjem v rámci programu ERAS bol zahájený už 1. pooperačný deň (čaj) s plynulým prechodom na tekutú a neskôr plnú stravu. Črevná peristaltika sa obnovila v deň operácie, množstvo obsahu z ileostómie bolo denne sledované. V rámci peroperačného a pooperačného obdobia nebolo nutné podávať transfúziu krvných derivátov. Poistný drén bol odstránený na 10. poperačný deň a po vybratí stehov bol pacient emitovaný do ambulantnej starostlivosti na 17. pooperačný deň (Obr. 2).
Obr. 2. Pacient s FAP po laparoskopickej proktokolektómii s IPAA Fig. 2. Patient with FAP after restorative proctocolectomy 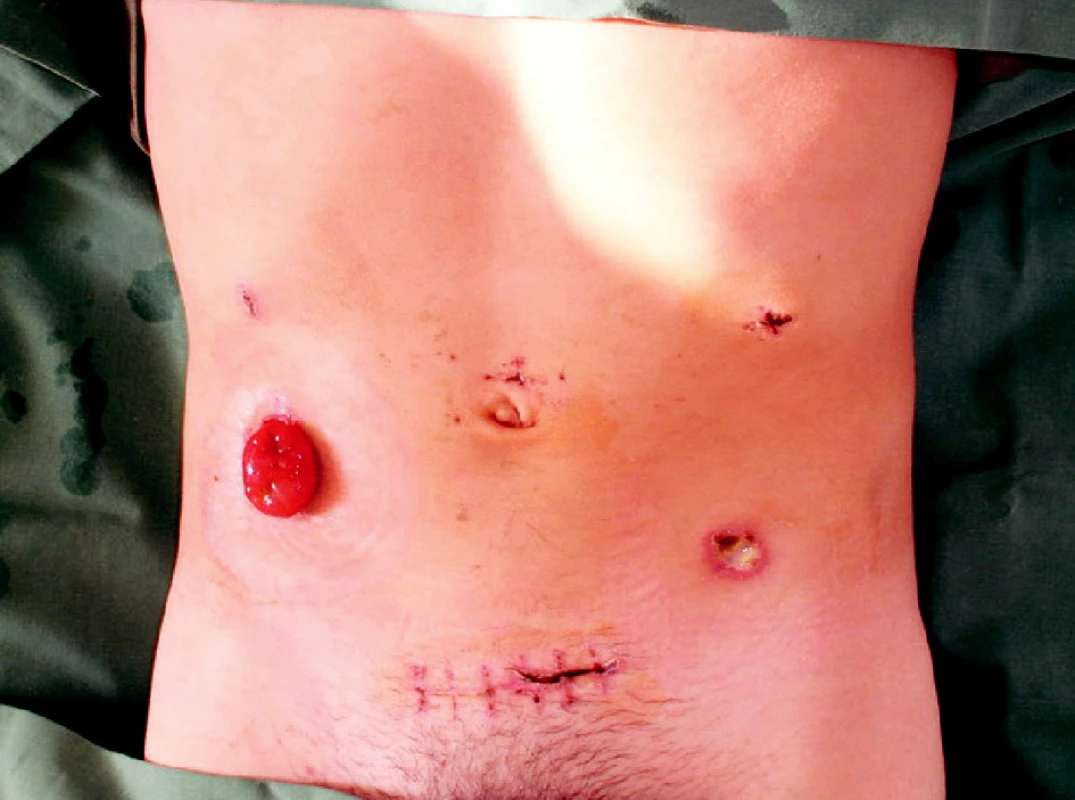
Pri následnej hospitalizácii bola dňa 8. 11. 2007 uzavretá protektívna ileostómia.
Pri kontrolnej rektoskopii nájdené mierne zúženie IPAA vo vzdialenosti 4 cm od análneho otvoru, na sliznici análneho kanála, ako aj v oblasti anastomózy bez reziduálnych polypov.
Pacient č. 2
Muž, 22 rokov, tri roky sledovaný gastroenterológom pre ulceróznu kolitídu, 2 roky na plnej medikamentóznej terapii (mesalazin, imunosupresíva, kortikoidy).
Od januára t.r. opakovane pozoroval prímes krvi v stolici, v marci prijatý na interné oddelenie okresnej nemocnice pre masívnu enterorágiu spojenú s výraznou anémiou (Hb: 68 g/l, Htk: 0,24). Po prepustení recidíva enterorágie, pacient prijatý na I. internú kliniku FNLP v Košiciach, odkiaľ dňa 11. 4. 2008 preložený na našu kliniku. Pre bolesti v oblasti chrbta realizované CT chrbtice, ortopedické a neurochirurgické vyšetrenie so záverom – staršie kompresívne zlomeniny Th12, L1-L3 a L5 bez tlaku na spinálny kanál v teréne osteoporózy pri dlhodobej liečbe kortikoidmi (Obr. 3).
Obr. 3. RTG chrbtice pacienta s ulceróznou kolitídou Fig. 3. Spine X-ray picture of patient with UC 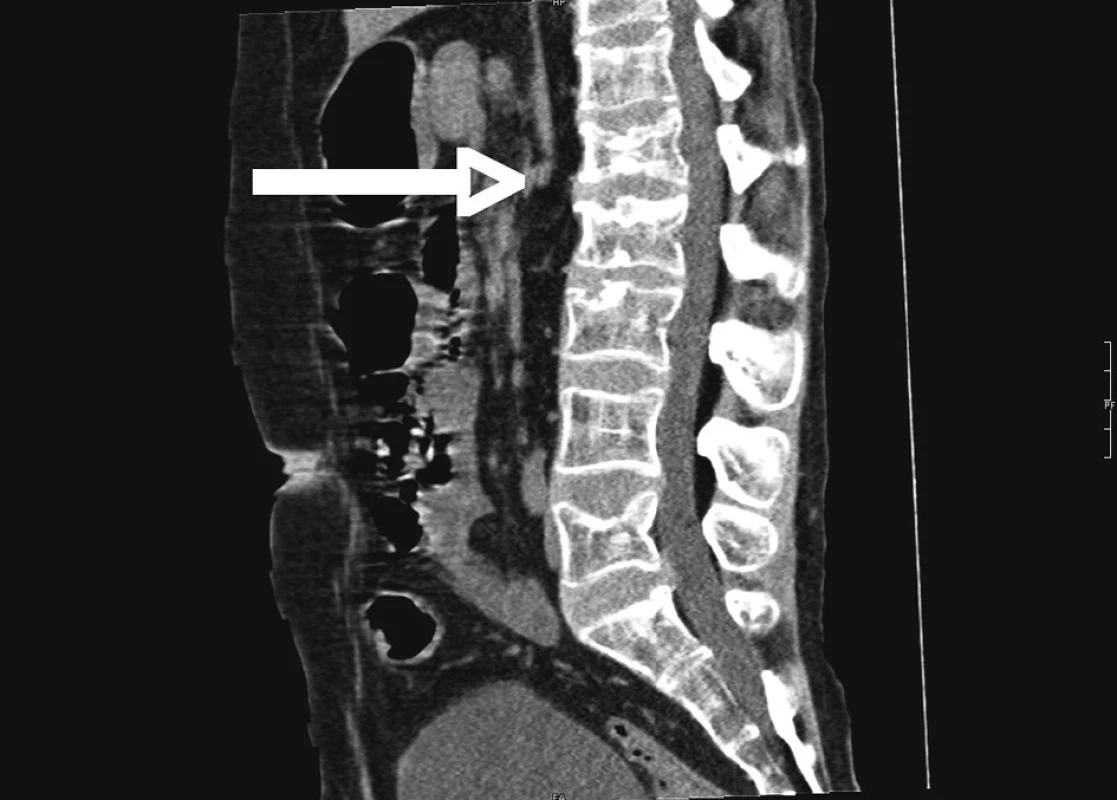
Aj napriek hemostyptickej liečbe sa krvácanie v priebehu hospitalizácie niekoľkokrát opakuje, preto po konzultácii s gastroenterológom rozhodnuté o radikálnom operačnom výkone. Predoperačne realizované sfinktermanometrické vyšetrenie so záverom – normálne hodnoty anorektálnej manometrie.
Po stabilizácii stavu a úprave krvného obrazu bola dňa 28. 4. 2008 vykonaná laparoskopická proktokolektómia s IPAA a protektívnou ileostómiou. Výkon trval 360 minút. Pahýľ anorekta bol uzavretý endostaplerom, použité boli 3 náplne (2× 45 mm, 1× 30 mm), IPAA skonštruovaná pomocou cirkulárneho staplera priemeru 29 mm. Perorálny príjem zahájený 1. pooperačný deň (čaj), od 2. dňa pacient prechádza na tekutú diétu, obnovuje sa črevná peristaltika, postupný prechod na plnú stravu.
V pooperačnom období podaná jedna krvná transfúzna jednotka, poistný drén odstránený na 6. pooperačný deň. Priebeh bol komplikovaný febrilitami, na 7. pooperačný deň evakuovaný absces z operačnej rany. Kultivačné vyšetrenie identifikuje E. coli a Proteus mirabilis, zahájená ATB terapia podľa citlivosti. Histologické vyšetrenie resekátu hrubého čreva a konečníka potvrdzuje inflammatory bowel disease, typu chronickej ulceróznej kolitídy.
Ďalší priebeh bol bez komplikácií a po naložení sekundárnej sutúry sme pacienta prepustili do ambulantnej starostlivosti na 19. pooperačný deň.
DISKUSIA
Od prezentácie proktokolektómie s IPAA ako chirurgickej metódy riešiacej potrebu odstránenia celého hrubého čreva a konečníka bez trvalej ileostómie [2] si táto operačná technika našla trvalé miesto v riešení UC aj FAP, napriek tomu, že ešte v nedávnej minulosti boli v literatúre publikované práce, ktoré uvádzali lepšie funkčné výsledky po kolektómii s ileorektálnou anastomózou [18, 19]. V prvých rokoch sa pri proktokolektómii s IPAA prakticky štandardne vykonávala aj mukosektómia análneho pahýľa. Širšie využívanie mechanických šicích aparátov v chirurgickej praxi v 80. a hlavne 90. rokoch minulého storočia umožnilo konštrukciu ileo-pouc-análnej anastomózy pomocou stapleru s ponechaním sliznice análneho kanála [3, 20].
Ulceróznu kolitídu aj familiárnu adenomatóznu polypózu môžeme považovať za ochorenie sliznice kolorekta, preto mukosektómia análneho kanála prináša so sebou výhodu odstránenia chorej sliznice, čo predstavuje prevenciu vzniku zápalu v análnom kanáli pri UC a znížené riziko recidívy polypov resp. karcinómu pri FAP [3]. Na druhej strane odstránenie análnej tranzitórnej zóny môže vyvolať ťažkosti pri diskriminácii medzi stolicou a plynmi, zníženie bazálneho tonusu a zhoršenie kontinencie v dôsledku extenzívnej manipulácie v oblasti análneho kanála [3, 21]. Konštrukcia IPAA pomocou staplera je rýchlejšia a jednoduchšia, prináša so sebou menej pooperačných komplikácií a lepšie funkčné výsledky [1, 3, 12]. Treba však počítať s možnosťou relapsu zápalu, event. zvýšeným rizikom recidívy polypov s možnosťou malignizácie, preto je nutné prakticky celoživotné endoskopické sledovanie [17]. Štandardy Americkej spoločnosti kolorektálnych chirurgov považujú techniku ručne šitej anastomózy s mukosektómiou, ako aj staplerovú anastomózu pri UC za prijateľné, za predpokladu, že ich chirurg vykonávajúci IPAA dobre ovláda [22].
S technologickým pokrokom a zvyšujúcimi sa chirurgickými skúsenosťami stále viac štúdii poukazuje na výhody laparoskopie v kolorektálnej chirurgii [23], otázkou však ostávajú jej pozitíva pri tak technicky a časovo náročnej operácii, ako je proktokolektómia s IPAA.
Prvé práce poukazovali na signifikantne dlhší operačný čas v skupine pacientov operovaných laparoskopicky [13, 24], čomu zodpovedajú aj časy u našich dvoch pacientov (360 a 390 minút).
Priemerné operačné časy sa v rôznych štúdiách pohybujú od 187 do 404 minút (Tab. 2).
Tab. 2. Literárny prehľad Tab. 2. Literature review 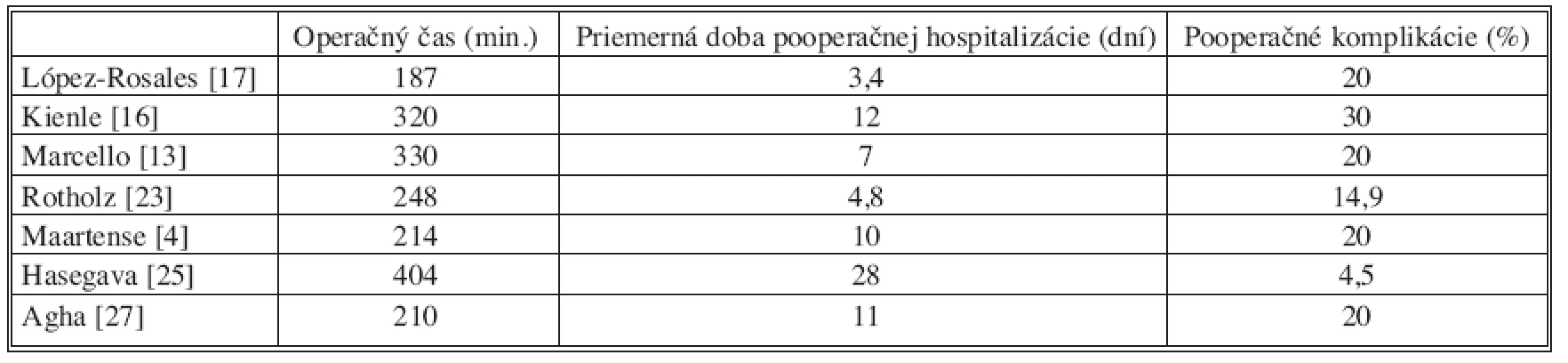
Je však potrebné uviesť, že v prevažnej väčšine prípadov ide o mladých pacientov, ktorí dlhší operačný výkon zvládajú bez komplikácií a časť operačného výkonu prebieha pri otvorenej dutine brušnej (formácia poucha), čím sa čiastočne eliminuje nepriaznivý efekt kapnoperitonea.
Prakticky vo všetkých publikovaných prácach sa pri laparoskopickej proktokolektómii konštruuje IPAA pomocou staplera. Hasegawa [25] v skupine pacientov s UC kombinuje mininvazívny postup s mukosektómiou análneho kanála, čomu zodpovedá aj dlhší operačný čas – 404 minút (359–570 minút).
Na extrakciu resekátu hrubého čreva a konečníka sme využili, podobne ako väčšina autorov, 6–8 cm dlhý Pfannensteilov suprapubický rez. Niektorí autori extrahujú resekát cez krátku periumbilikálnu incíziu [16], iní k odstráneniu hrubého čreva a konečníka využijú incíziu v pravom dolnom abdominálnom kvadrante v mieste neskôr vyvedenej ileostómie [23]. Cez Pfannensteilov rez možno vykonať aj ručne asistovanú laparoskopickú mobilizáciu pravej a priečnej časti kolonu. Tento postup umožní skrátiť celkový operačný čas a zabezpečí lepšiu kontrolu peroperačného krvácania [27].
Pooperačná hospitalizácia u našich pacientov trvala 17, resp. 19 dní. Doba pooperačnej hospitalizácie u rôznych autorov značne kolíše (Tab. 2) a jej dĺžku okrem závažnosti a množstva pooperačných komplikácií ovplyvňuje aj manažment ileostómie, ktorá je štandardnou súčasťou výkonu. Pacienti s ileostómiou sú v pooperačnom období náchylní na dehydratáciu a poruchy minerálovej rovnováhy. Do ambulantnej starostlivosti ich preto prepúšťame až po úplnej adaptácii na nové pomery, bez nutnosti parenterálnej infúznej podpory.
Aj keď je počet pooperačných komplikácií v uvádzaných literárnych prameňoch pomerne vysoký (Tab. 2), v porovnávacích štúdiach autori nezistili signifikantný rozdiel v skupinách pacientov operovaných laparoskopicky a klasicky. Medzi najčastejšími komplikáciami sú uvádzané ranové infekcie, pooperačný ileus, krvácanie, perforácia čreva a trombembolizmus [4, 13, 16, 17].
U našich dvoch pacientov sme zaznamenali jednu pooperačnú komplikáciu – absces v rane u pacienta s ulceróznou kolitídou. Okrem možného negatívneho vplyvu dlhodobej kortikoterapie sa na vzniku infekcie mohla podieľať aj kontaminácie operačnej rany. Keďže v tomto prípade nešlo o pacienta s karcinómom, nepoužili sme pri extrakcii preparátu k ochrane operačnej rany umelohmotné vrecko.
Tak ako iní autori [13, 17, 28], aj my sme zaznamenali priaznivý vplyv miniinvazívnej operačnej techniky na nástup črevnej peristaltiky. Obom pacientom sme podávali už 1. pooperačný deň čaj s postupným prechodom od tekutej po plnú diétu, v súlade so zásadami ERAS programu v kolorektálnej chirurgii [26]. Črevná peristaltika sa u jedného pacienta obnovila ešte v deň operácie, u druhého do 24 hodín po výkone.
Pacienti boli mobilizovaní prvý pooperačný deň a v spolupráci so stomasestrou edukovaní k sebestačnosti pri ošetrovaní stómie.
ZÁVER
- Naše vlastné skúsenosti s operačnou liečbou ulceróznej kolitídy a familiárnej adenomatóznej polypózy potvrdzujú výborné výsledky prokokolektómie s IPAA.
- Po získaní dostatočných skúseností v miniinvazívnej operatíve hrubého čreva a konečníka je možné vykonať operáciu aj laparoskopicky.
- Alternatívou ručne šitej IPAA s mukosektómiou je konštrukcia anastomózy pomocou staplera – tzv. „double stapling“ technikou. V rámci pooperačného sledovania sú však nutné pravidelné endoskopické kontroly.
- Pre dôkladné vyhodnotenie výhod a nevýhod laparoskopickej rekonštruktívnej proktokolektómie bude v budúcnosti potrebné porovnanie väčšej skupiny pacientov so súborom operovaných klasickým postupom.
MUDr. A. Vrzgula, Ph.D.
Húskova 77
040 23 Košice
Slovenská republika
e-mail: vrzgulaa@hotmail.com
Zdroje
1. Fazio, W. F., O’Riordain, M. G., Lavery, I. C., Church, J. M., Lau, P., Strong, S. A., Hull, T. Long-term functional outcome and quality of life after stapled restorative proctocolectomy. Ann. Surg., 1999, 230, s. 575–586.
2. Parks, A. G., Nicholls, R. J. Proctocolectomy without ileostomy for ulcerative colitis. Br. Med. J., 1978 : 2, s. 85–88.
3. Lovegrove, R. E., Constantinides, V. A., Heriot, A. G., Athanasiou, T., Darzi, A., Remzi, F. H., Nicholls, R. J., Fazio, V. W., Tekkis, P. P. A comparision of hand-sewn versus stapled ileal pouch anal anastomosis (IPAA) following proctocolectomy. A meta – analysis of 4183 patients. Ann. Surg., 2006, 244, s. 18–26.
4. Maartense, S., Dunker, M. S., Slors, J. F., Cuesta, M. A., Gouma, D. J., J van Deventer, S., A van Bodegraveden, A., Bemelman, W. A. Hand assisted laparoscopic versus open restorative proctocolectomy with ileal pouch anal anastomosis – a randomized trial. Ann. Surg., 2004, 240, s. 984–992.
5. Lovegrove, R. E., Tiolney, H. S., Heriot, A. G., C. von Roon, A., Athanasiou, T., Church, J., Fazio, V. W., Tekkis, P. P. A comparison of adverse events and functional outcomes after restorative proctocolectomy for familial adenomatous polyposis and ulcerative colitis. Dis. Colon Rectum, 2006, 49, s. 1293–1306.
6. Fonkalsrud, E. W. Total colectomy and endorectal ileal pull-through with internal ileal reservoir for ulcerative colitis. Surg. Gynecol. Obstet, 1980, 150 (1), s. 1–8.
7. Nicholls, R. J., Pescatori, M., Motson, R. W., Pezim, M. E. Restorative proctocolectomy with a three-loop ileal reservoir for ulcerative colitis and familial adenomatous polyposis. Clinical results in 66 patients followed for up to 6 years. Ann. Surg., 1984, 199, s. 383–388.
8. Nicholls, R. J., Lubowski, D. Z. Restorative proctocolectomy: the four loop (W) reservoir. Br. J. Surg., 1987, 74, s. 564–566.
9. Krška, Z., Šváb, J., Pešková, M., Lukáš, M. Idiopatické střevní záněty – profil chirurgicky řešených nemocných. II. Colitis ulcerosa. Miniinvazívna chirurgia a endoskopia, I/2005, s. 25–30.
10. Klementa, I., Zbořil, P., Starý, L., Skalický, P., Vomáčková, K., Neoral, Č. Změna fyziologie anorekta po kolektómii s J-rezervoárem pro ulcerózni kolitídu. Miniinvazívna chirurgia a endoskopia, I/2007, s. 5–8.
11. Landl, E., Landa, L., Marmorale, C., Miconi, G. Proctocolectomy and mechanical ileo-anal anastomosis without mucosectomy. G. Chir., 1991, 12, s. 118–120.
12. Remzi, F. H., Church, J. M., Bast, J., Lavery, I. C., Strong, S. A., Hull, T. L., Harris, G. J., Delaney, C. P., O’Riordain, M. G., McGannon, E. A., Fazio, V. W. Mucosectomy vs. stapled ileal pouch-anal anastomosis in patients with familial adenomatous polyposis: functional outcome and neoplasia control. Dis. Colon Rectum 2001, 44, s. 1590–1596.
13. Marcello, P. W., Milson, J. W., Wong, S. K., Hammerhofer, K. A., Goormastic, M., Church, J. M., Fazio, V. W. Laparoscopic restorative proctocolectomy. Case-matched comparative study with open restorative proctocolectomy. Dis. Colon Rectum, 2000, 43, s. 604–608.
14. Schmitt, S. L., Cohen, S. M., Wexner, S. D., Nogueras, J. J., Jagelman, D. G. Does laparoscopic-assisted ileal pouch anal anastomosis reduce the length of hospitalization? Int. J. Colorectal Dis., 1994, 9, s. 134–137.
15. Dunker, M. S., Bemelman, W. A., Slors, J. F., van Duijvendijk, P., Gouma, D. J. Functional outcome, quality of life body image and cosmetics in patients after laparoscopic-assisted and conventional restorative proctocolectomy: a comparative study. Dis. Colon Rectum, 2001, 44, s. 1800–1807.
16. Kienle, P., Z’graggen, K., Schmidt, J., Benner, A., Weltz, J., Buchler, M. W. Laparoscopic restorative proctocolectomy. Br. J. Surg., 2005, 92, s. 88–93.
17. López-Rosales, F., Gonzáles-Contreras, Q., Muro, L. J., Berber, M. M., Cid de León, H. T., Fernández, O. V., Veana, R. R. Laparoscopic total proctocolectomy with ileal pouch anal anastomosis for ulcerative colitis and familial adenomatous polyposis: initial experience in Mexico. Surg. Endosc., 2007, 21, s. 2304–2307.
18. Madden, M. V., Neale, K. F., Nicholls, R. J., Landgrebe, J. C., Chapman, P. D., Bussey, H. J., Thomson, J. P. S. Comparison of morbidity and function after colectomy with ileorectal anastomosis or restorative proctocolectomy for familial adenomatous polyposis. Br. J. Surg., 1991, 78, s. 789–792.
19. van Duijvendijk, P., Stors, J. F. M., Taat, C. W., Oosterveld, P., Vasten, H. F. A. Functional outcome after colectomy and ileorectal anastomosis compared with proctocolectomy and ileal pouch-anal anastomosis in familial adenomatous polyposis. Ann. Surg., 1999, 230, s. 648–654.
20. Heald, R. J., Allen, D. R. Stapled ileo-anal anastomosis: a technique to avoid mucosal proctectomy in the ileal pouch operation. Br. J. Surg., 1986, 73, s. 571–572.
21. Reilly, W. T., Pemberton, J. H., Wolff, B. G., Nivatvongs, S., Devine, R. M., Litchy, W. J., McIntyre, P. B. Randomized prospective trial comparing ileal pouch-anal anastomosis performed by excising the anal mucosa to ileal pouch-anal anastomosis performed by preserving the anal mucosa. Ann. Surg., 1997, 225, s. 666–676.
22. Cohen, J. L., Strong, S. A., et al. Practice parameters for the surgical treatment of ulcerative colitis. Dis. Colon Rectum, 2005, 48, s. 1997–2009.
23. Rotholz, N. A., Aued, M. L., Lencinas, S. M., Zanoni, G., Laporte, M., Bun, M., Boerr, L., Mezzardi, N. A. Laparoscopic-asssisted proctocolectomy using complete intracorporal dissection. Surg. Endosc., 2008, 22, s. 1303–1308.
24. Sardinha, T. C., Wexner, S. Laparoscopy for inflammatory bowel disease: pros and cons. Word J. Surg., 22, s. 371–374.
25. Hasegawa, S., Nomura, A., Kawamura, J., Nagayama, S., Hata, H., Yamaguchi, T., Kuroyanagi, H., Sakai, Y. Laparoscopic restorative total proctocolectomy with mucosal resection. Dis. Colon Rectum, 2007, 50, s. 1152–1153.
26. Vaľko, M., Bober, J., Firment, J., Steranková, M., Vrzgula, A., Uram, V., Stančeáková, M., Jarčuška, P., Novosadová, Z, Baumgartnerová, M. Naše prvé skúsenosti s projektom „ERAS“ v kolorektálnej chirurgii. SK Chir., 2006, roč. 3, č. 6, s. 26–29.
27. Agha, A., Moser, Ch., Iesalnicks, I., Piso, P., Schlitt, H.-J. Combination of hand-assisted and laparoscopic proctocolectomy (HALP): Technical aspects, learning curve and early postoperative results. Surg. Endosc., 2008, 22: s. 1547–1552.
28. Vávra, P., Dostalík, J., Martínek, L., Rydlová, M., Guňková, P., Anděl, P., Richter, V., Guňka, I., Vávrová, M. Přínos laparoskopického přístupu v léčbe familiární adenomatózní polypózy. Slovenský chirurg, III / 2004, s, 17–20.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2008 Číslo 8- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Koloproktologie
- Infekce v koloproktologii – slovo úvodem
- Infekce v koloproktologii pohledem mikrobiologa
- Endoluminal Vacuum Therapy for the Treatment of Anastomotic Leakage after Anterior Rectal Resection
- Fournièr’s Gangrene
- Invazivní zygomykóza tlustého střeva u pacienta s diabetem
- Kolitidy vyvolané Clostridium difficile
- Závažné komplikace po prosté apendektomii
- Laparoskopická resekcia karcinómu rekta: zhodnotenie perioperačných výsledkov primárnej resekcie a resekcie po neoadjuvantnej chemorádioterapii
- Rekonstrukce análních svěračů pro fekální inkontinenci a hodnocení funkčních výsledků
- Laparoskopická proktokolektómia s ileo-pouch-análnou anastomózou
- Prof. MUDr. František Řehák, DrSc.
- Ohlédnutí za sympoziem „Endosonografie a virtuální endoskopie“
- Jozef Korček: Diagnostika a terapia análnej inkontinencie
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Rekonstrukce análních svěračů pro fekální inkontinenci a hodnocení funkčních výsledků
- Závažné komplikace po prosté apendektomii
- Laparoskopická proktokolektómia s ileo-pouch-análnou anastomózou
- Kolitidy vyvolané Clostridium difficile
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



