-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Pseudoaneurysma arteria hepatica manifestující se hemobilií jako komplikace laparoskopické cholecystektomie
Pseudoaneurysm of the Hepatic Artery Presenting with Hemobilia – a Complication of Laparoscopic Cholecystectomy
Introduction:
Hemobilia, defined as a bleeding into the bile duct, is a rare disease. One of its infrequent causes is a hepatic artery pseudoaneurysm, usually developed after arterial iatrogenic leasion.Material and methods:
A case review, presenting right hepatic artery pseudoaneurysm with a biliovascular fistula as a consequence of hepatic artery and bile duct injuries during „uncomplicated“ laparoscopic cholecystectomy.Discussion:
Bile duct injury is one of the most serious complication after laparoscopic cholecystectomy. Hepatic artery may be injured simultaneously, resulting in the pseudoaneurysm and/or biliovascular fistula, presenting with hemobilia. Time interval from the injury to symptoms widely varies from few hours to weeks or even several months.Conclusion:
Melena or hematemesis after recent laparoscopic cholecystectomy should be always suspicious from hepatic artery and/or bile duct injuries, manifesting with hemobilia.Key words:
laparoscopic cholecystectomy – complication – pseudoaneurysm – biliovascular fistula – hemobilia – embolisation – stent
Autoři: K. Schwarzmannová 1; T. Poch 1; J. Šimša 1; T. Vidim 1; P. Chudomel 1; P. Volšanský 2; S. Kašík 3; M. Chochola 4
Působiště autorů: Chirurgické oddělení Oblastní nemocnice Kolín, a. s., primář: doc. MUDr. J. Šimša, Ph. D. 1; Endoskopické centrum Oblastní nemocnice Kolín, a. s., primář: MUDr. P. Volšanský 2; Radiodiagnostické oddělení Oblastní nemocnice Kolín, a. s., primář: MUDr. S. Kašík 3; Angiocentrum Kolín, a. s., vedoucí lékař: MUDr. P. Kudrna 4
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 7, s. 360-363.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Úvod:
Hemobilie, neboli krvácení do žlučových cest, je vzácné onemocnění. Jednou z jeho méně častých příčin může být pseudo-aneuryzma hepatické arterie po iatrogenním poranění.Metody:
Formou kazuistiky prezentujeme případ pseudovýdutě pravé hepatické arterie s biliovaskulární píštělí jako pozdní následek poranění této tepny a žlučových cest po „nekomplikované“ laparoskopické cholecystektomii.Diskuse:
Mezi nejzávažnější komplikace laparoskopické cholecystektomie patří poranění žlučových cest. Současně s lézí biliární může dojít i k poranění hepatické arterie v oblasti ligamentum hepatoduodenale s tvorbou pseudovýdutě. Ta může být komplikována biliovaskulární píštělí, projevující se hemobilií. Časový interval od vzniku poranění ke klinickým projevům je velmi variabilní a pohybuje se v rozsahu od několika hodin po týdny.Závěr:
Objeví-li se hemateméza nebo melena u nemocného po cholecystektomii v nedávné době, je nutné pomýšlet i na možnost hemobilie na podkladě komunikace žlučových cest s pseudovýdutí hepatické arterie.Klíčová slova:
laparoskopická cholecystektomie – komplikace – pseudoaneuryzma – biliovaskulární píštěl – hemobilie – embolizace – stentÚVOD
Krvácení do trávicího ústrojí (GIT) patří mezi poměrně časté náhlé příhody břišní. Hemobilie, tedy krvácení do žlučových cest a následně přes Vaterskou papilu do duodena, je naproti tomu stav poměrně vzácný. Příčinou hemobilie bývají závažná poranění jater (centrální ruptury), nádory a invazivní endoskopické výkony na žlučových cestách. K poranění žlučovodů a extra-hepatických cév může dojít také při operačních výkonech v nadbřišku s následným vznikem bilio - vaskulární píštěle nebo pseudoaneuryzmatu. V následující kazuistice prezentujeme případ pseudovýdutě pravé hepatické arterie s biliovaskulární píštělí jako pozdní následek poranění této tepny a žlučových cest při jinak nekomplikované laparoskopické cholecystektomii.
KAZUISTIKA
Muž, 78 let, čtyři týdny po „nekomplikované“ laparoskopické cholecystektomii na jiném pracovišti, přijat na mezioborový JIP ON Kolín, a.s. pro melenu. V osobní anamnéze uvádí stav po CMP s levostrannou hemiparézou, DM II. typu na dietě a perorálních antidiabetikách, léčená arteriální hypertenze. Při přijetí oběhově stabilní, per rectum je přítomna starší melena. Urgentní horní endoskopie prokázala krvácení z Vaterské papily. Indikována CT angiografie, která zobrazila aneuryzma pravé větve arteria hepatica s těsným vztahem k ductus hepaticus communis a s mírnou dilatací intrahepatálních žlučovodů. V oblasti ligamentum hepatoduodenale jsou patrné tři kovové svorky, naléhající na krček pseudovýdutě (Obr. 1, 2). Ve spolupráci s invazivními angiology doplněna klasická digitální substrakční angiografie s nástřikem truncus coeliacus. Rozhodujeme se pro cílené nasondování pseudoaneuryzmatu a jeho postupnou embolizaci coily. Výsledkem bylo úspěšné vyřazení pseudovýdutě z toku krve (Obr. 3, 4). Stav nemocného se stabilizoval a bez známek pokračujícího krvácení byl přeložen zpět na původní pracoviště.
Obr. 1. CT angiografie, 1. rekonstrukce – v horní části je patrná pseudovýduť arteria hepatica dextra (označeno šipkou) Fig. 1. CT angiography, 1st reconstruction – proximally, a pseudoaneurysm of the right hepatic artery is detectable (marked with arrow) 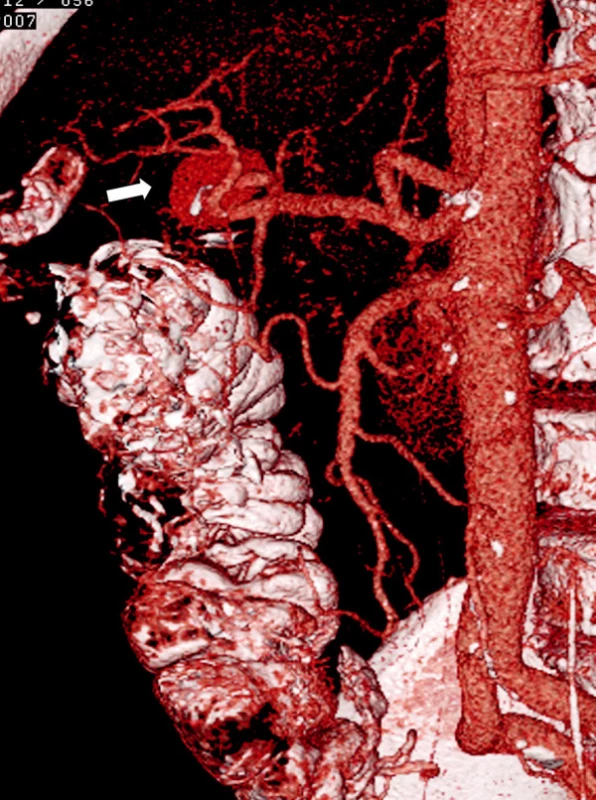
Obr. 2. CT angiografie, 2. rekonstrukce - pseudovýduť arteria hepatica dextra (šipka) Fig. 2. CT angiography, 2nd reconstruction – a pseudo- aneurysm of the right hepatic artery (arrow) 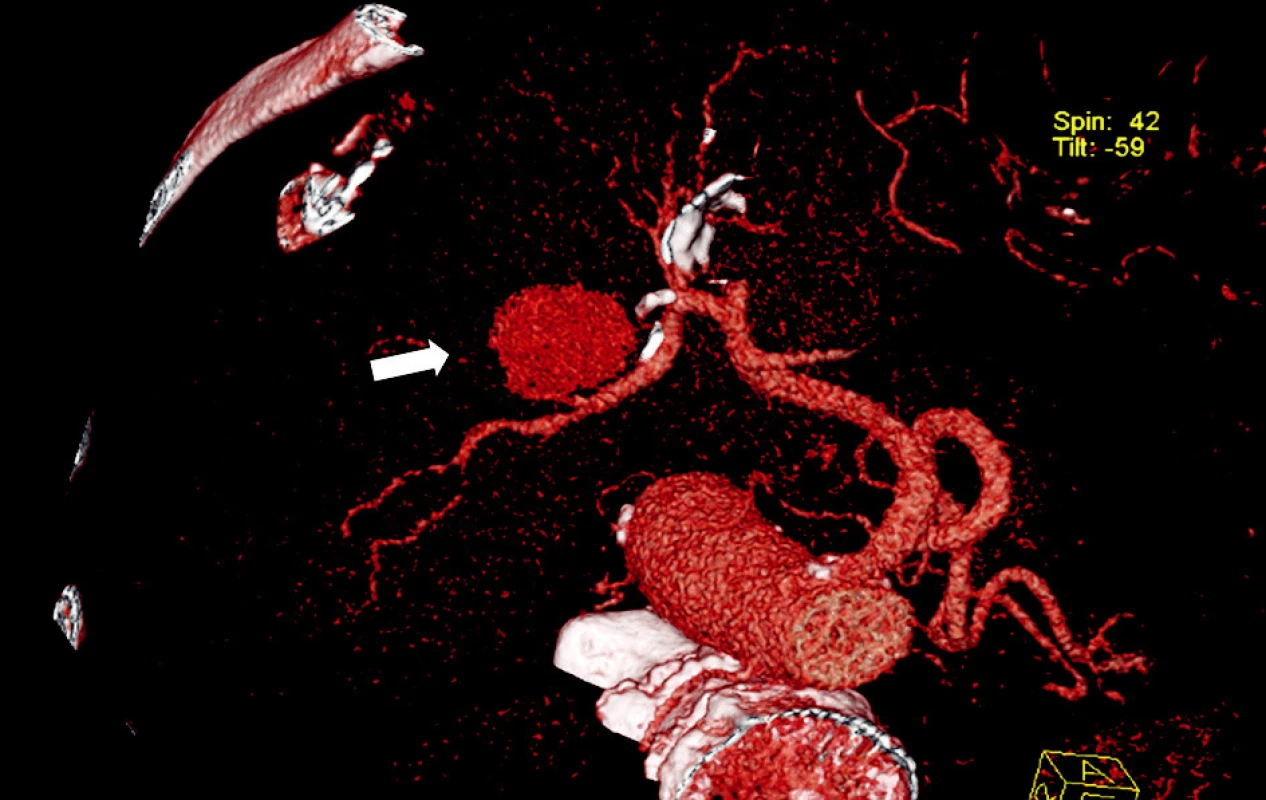
Obr. 3. Angiografie truncus coeliacus: aneurysma pravé větve a. hepatica (silnější šipka vlevo) a klip nasazený při laparoskopické cholecystektomii (slabší šipka vpravo) Fig. 3. Angiography of the truncus coeliacus: an aneurysm of the right hepatic artery (a bold arrow on the left) and a clip applied during the laparoscopic cholecystectomic procedure (a thinner arrow on the left) 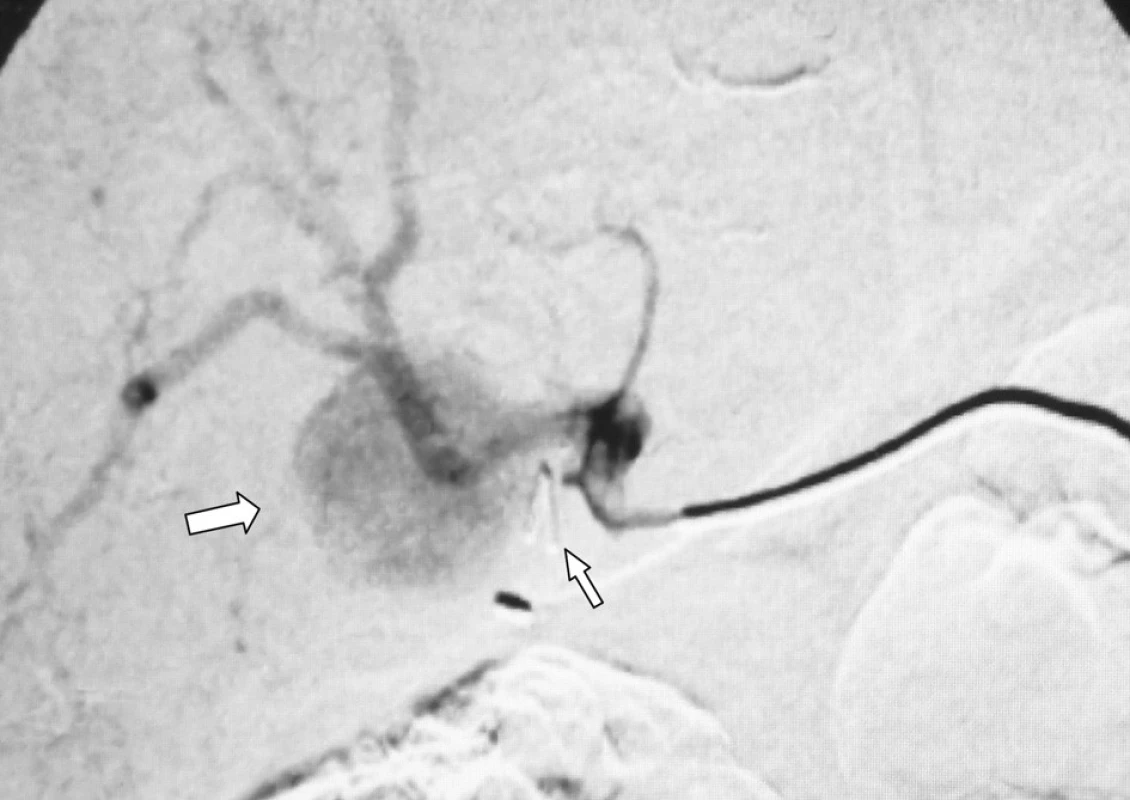
Obr. 4. Angiografie truncus coeliacus: pseudoaneurysma po téměř kompletní okluzi coily (označeno šipkou) Fig. 4. Angiography of the truncus coeliacus: the pseudoaneurysm following a nearly complete coil occlusion (marked by an arrow) 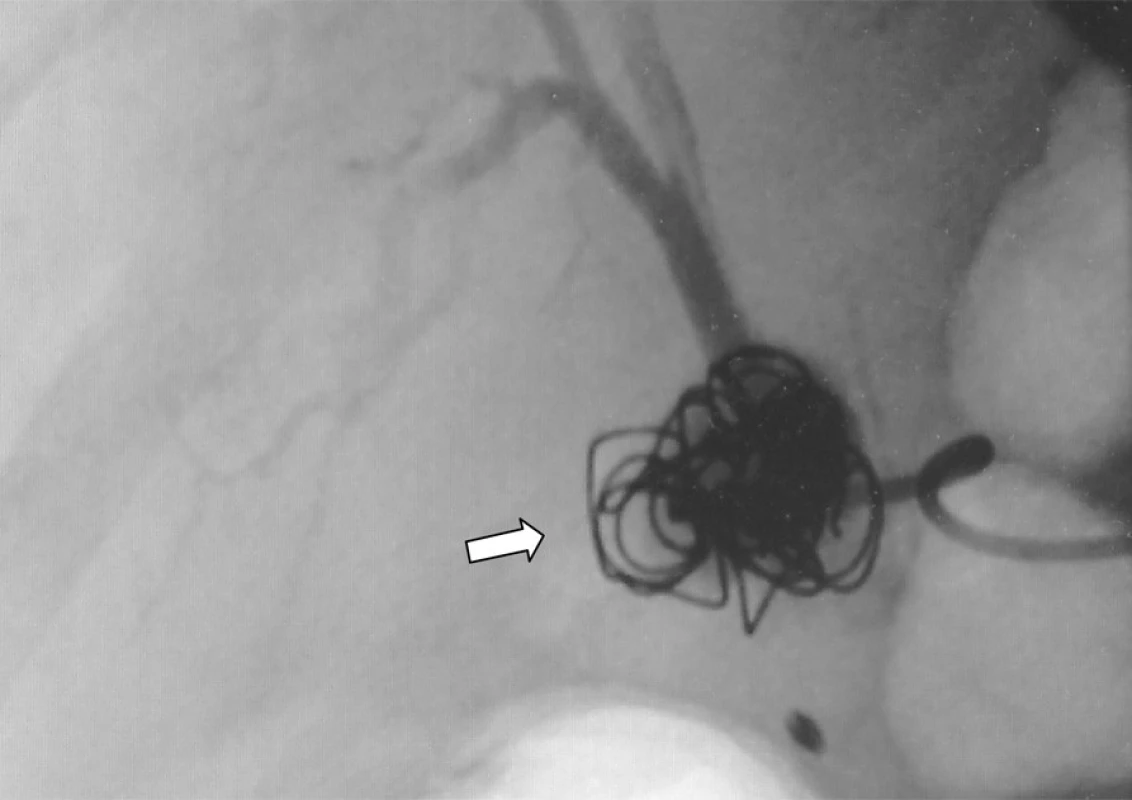
Po dvou týdnech se nemocný znovu objevuje s melenou. Indikován opět k horní endoskopii, která prokázala recidivu krvácení ze žlučových cest. Po zavedení konzervativní terapie (infuze, hemostyptika) se krvácení zastavilo. Laboratorně však dochází k vzestupu bilirubinu a obstrukčních jaterních enzymů. Za pravděpodobnou příčinu obstrukce ve žlučových cestách považujeme krevní koagula a biliovaskulární píštělí propadlý coil, patrný na obrázku 5. Pro prevenci další recidivy krvácení zvažujeme možné terapeutické varianty. Možnosti endovaskulární léčby, zejména zavedení tenkého koronárního stentu, považuje invazivní angiolog za vyčerpané. Operaci ve shodě s cévním chirurgem považujeme u téměř 80letého, obézního diabetika s interní komorbiditou za příliš rizikovou. Jako vhodné řešení prevence dalšího krvácení a zároveň řešení obstrukce žlučových cest doporučuje endoskopista provedení ERCP a zavedení povlečeného metalického stentu, který by překryl biliární ústí píštěle a zavřel komunikaci s výdutí. Toto řešení považujeme po delší rozvaze i přes benigní povahu choroby za nejvýhodnější. Při následném ERCP provedena endoskopická papilotomie a zaveden povlečený metalický stent (Ella Nitinella 52x10 mm), který překrývá ústí biliovaskulární píštěle (Obr. 5). Výkon proběhl bez komplikací. Další průběh je již klidný, u nemocného nejsou známky pokračujícího krvácení do GIT. Laboratorně dochází k poklesu bilirubinu a jaterních testů. Následně nemocný dimitován, doporučeno podávání preparátů s kyselinou ursodeoxycholovou. V současné době je pacient pět měsíců od poslední hospitalizace, v klinicky dobrém stavu, bez známek recidivujícího krvácení.
Obr. 5. ERCP: stav po zavedení povlečeného metalického stentu do žlučových cest s překrytím ústí biliovaskulární píštěle. Velké šipky označují horní a dolní konec stentu (rentgen kontrastní tečky). Malá šipka v místě pseudovýdutě s coily. Fig. 5. ERCP: status post introduction of the coated metallic stent into the bile ducts, with management of the biliovascular fistula. Big arrows mark the superior and inferior ends of the stent (x-ray contrast dotts). The small arrow points at the pseudoanerysm with coils. 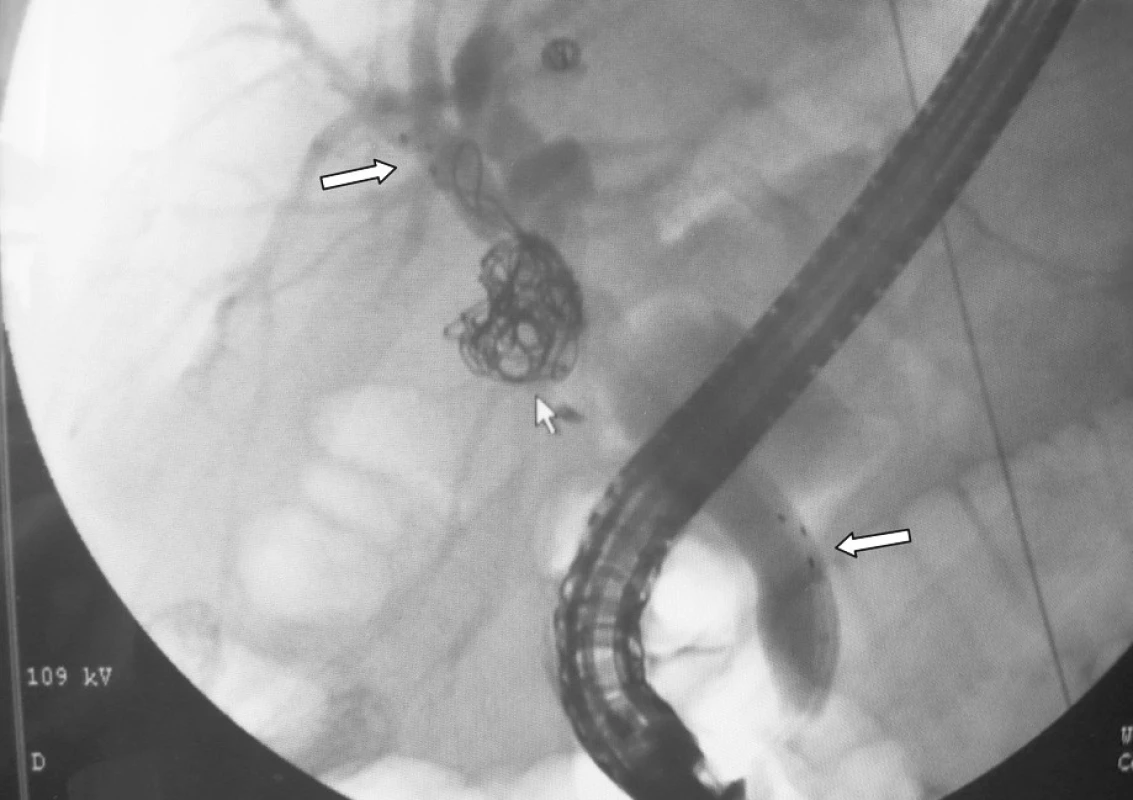
DISKUSE
Krvácení do trávicího ústrojí patří mezi časté náhlé příhody břišní a má řadu poměrně odlišných příčin. Jeho incidence je uváděna v širokém rozmezí 48–145/100 000 s mortalitou 2–50 %. Masivní krvácení je téměř v 80 % případů způsobeno zdrojem v horní části GIT [1, 2]. Hemobilie, tedy krvácení do intra - nebo extrahepatálních žlučových cest a následný odchod krve přes Vaterskou papilu do duodena, je stav relativně vzácný. První popis hemobilie je pravděpodobně od Francise Glissona z roku 1654 v díle Anatomia Hepatis. Příčin hemobilie je celá řada, mezi frekventní patří závažná poranění jater, nádory a invazivní endoskopické výkony na žlučových cestách. Počet iatrogenních poranění stoupá s narůstajícím počtem prováděných ERCP vyšetření, jaterních biopsií a invazí cestou PTC. Ostatní příčiny jako například cévní malformace jsou extrémně vzácné [3]. K poranění extrahepatálních žlučovodů a cév může dojít také při operačních výkonech v horní etáži břicha s následným vznikem pseudoaneuryzmatu, event. s biliovaskulární píštělí. Krvácení do žlučových cest se v těchto případech objevuje s velmi variabilním časovým odstupem od řádově několika hodin až po několik týdnů nebo měsíců od vzniku poranění.
Laparoskopická cholecystektomie je dnes metodou první volby při řešení symptomatické cholecystolitiázy. V současné době je rutinním výkonem na většině pracovišť a laparoskopicky je prováděno přibližně 85–90 % všech cholecystektomií. Jako každý operační výkon má i laparoskopická cholecystektomie svá rizika a komplikace. Mezi nejzávažnější patří poranění žlučových cest s incidencí uváděnou podle různých prací v rozmezí 0,2–0,6 %. Poranění žlučovodu tedy připadá přibližně na každou třístou operaci [4, 5]. Současně s lézí biliární může dojít také k poranění cévních struktur v oblasti ligamentum hepatoduodenale. Nejčastěji se jedná o poškození arteria hepatica dextra nebo arteria cystica, jejichž léze mohou být samostatné nebo sdružené s poraněním žlučového stromu. Většina biliárních a kombinovaných poranění (uvádí se až 70 %) se manifestuje v prvním pooperačním týdnu. U izolovaných arteriálních lézí je časový interval od poranění ke klinickým projevům velmi variabilní, a to od několika málo hodin až po řadu týdnů. Nejčastěji bývá poškozena arteria hepatica dextra, ze které je kromě jiného zásobena oblast junkce hepatiků a proximální části ductus hepaticus dexter. Ke zvýšenému riziku poranění této tepny přispívají i její časté anatomické variace v průběhu, vyskytující se v 16–20 %. Tepenná poranění se manifestují buď bezprostředně akutním krvácením nebo odloženě tvorbou pseudoaneuryzmatu, v některých případech i s biliovaskulární píštělí a hemobilií. K pozdním projevům onemocnění patří ischemie s následnou atrofií postižené části jater a ischemické stenózy žlučových cest.
Iatrogenní poranění arteria hepatica dextra při laparoskopické cholecystektomii s rozvojem pseudoaneuryzmatu a s tvorbou biliovaskulární píštěle patří mezi vzácné komplikace. V literatuře je většinou popisováno jen formou kazuistik [6, 7]. V patogenezi vzniku pseudoaneuryzmatu se uplatňuje jak přímé poranění cévní stěny, například při nasazování klipů, tak mechanismus nepřímý, kdy je nejčastější poranění termické. V případě současného poškození žlučových cest hraje roli i sekundární infekce.
Mezi možné klinické projevy pseudoaneuryzmatu hepatické arterie patří kolikovité bolesti břicha a hemobilie. Laboratorně může být přítomna elevace bilirubinu a jaterních testů. Příčinou ikteru bývá zevní útlak žlučovodu pseudovýdutí nebo obstrukce žlučových cest koaguly v případě biliovaskulární píštěle. V případě perforace výdutě do volné břišní dutiny dochází k rychlému rozvoji hemoperitonea a šokovému stavu s vysokou mortalitou.
V diagnostice hemobilie se na prvním místě uplatňuje endoskopické vyšetření horní části GIT, které kromě potvrzení krvácení z papily vyloučí jiný zdroj. Dalším krokem je na většině pracovišť provedení kontrastního CT vyšetření, které může prokázat krevní sraženiny v choledochu a aneuryzma nebo hematom v podjaterní krajině. Výhodné je doplnění CT angiografie i angiografie klasické (DSA), které nejen potvrdí diagnózu, ale i upřesní parametry pseudovýdutě (velikost, šíře krčku), což je zásadní pro rozhodování o další terapii.
Metodou volby v léčbě pseudoaneuryzmatu je dnes provedení selektivní angiografie a podle nálezu buď embolizace výdutě [8] nebo zavedení tenkého koronárního stentu [9]. Cílem obou intervencí je vyřazení pseudo - aneuryzmatu z toku krve. Úspěšnost této léčby se uvádí okolo 80 % a může být kombinována s endoskopickým ošetřením biliovaskulární píštěle jako u našeho nemocného. Komplikace embolizační léčby jsou relativně vzácné a zahrnují rupturu aneuryzmatu, trombózu hepatické arterie, nekrózu jaterního parenchymu a pozdní striktury žlučových cest na podkladě ischemie. Embolizační léčba na druhou stranu výrazně snižuje morbiditu i letalitu této vzácné komplikace laparoskopické cholecystektomie. Chirurgická léčba je indikována v případě neúspěchu metod invazivní angiologie (selhání embolizace, nemožnost zavedení stentu), u hemodynamicky nestabilních pacientů při ruptuře výdutě do volné dutiny břišní a u rozsáhlých lézí, spojených s poraněním žlučového stromu.
ZÁVĚR
Hemobilie je poměrně vzácné onemocnění, jehož příčinou bývají závažná poranění jater (centrální ruptury), nádory a invazivní endoskopické výkony na žlučových cestách. K poranění žlučovodů a extrahepatálních cév může docházet také při operacích v nadbřišku. Ve výše uvedené kazuistice byl prezentován případ hemobilie na podkladě pseudoaneuryzmatu arteria hepatica dextra s biliovaskulární píštělí u nemocného čtyři týdny po „nekomplikované“ laparoskopické cholecystektomii. Vzájemná spolupráce všeobecného a cévního chirurga, intervenčního angiologa a endoskopisty umožnila nejen přesné stanovení diagnózy, ale i volbu efektivní a bezpečné terapie. Objeví-li se hemateméza nebo meléna u nemocného po nedávné cholecystektomii, je nutné pomýšlet na možnost hemobilie na podkladě komunikace žlučových cest s pseudovýdutí hepatické arterie.
MUDr. K. Schwarzmannová
Oblastní nemocnice Kolín, a.s.
Žižkova 146
280 00 Kolín
Zdroje
1. Bělina, F. Chirurgická léčba akutního krvácení do trávicí trubice. Bulletin HPB chirurgie, 2006, 14(1–2): 22–24.
2. Charvát, D., Leffler, J., Hoch, J. Chirurgická léčba krvácení z gastroduodenálního vředu. Rozhl. Chir, 2007, 86(4): 166–169.
3. Šiller, J., Havlíček, K., Turnovský, P., et al. Hemobilie, vzácná příčina krvácení do GIT. Rozhl. Chir., 2008, 87(2): 89–91.
4. Šváb, J., Pešková, M., Lukáš, M., et al. Poranění žlučovodů a papily. Bulletin HPB chirurgie, 2003, 11(2): 72–76.
5. Pafko, P., Stolz, A., Lischke, R. Excize extrahepatálních žlučových cest při laparoskopické cholecystektomii. Rozhl. Chir., 2001, 80(6): 297–298.
6. Iannelli, A., Karimdjee, B. S., Fabiani, P. et al. Hemobilia due to pseudoaneurysm of the right hepatic artery following laparoscopic cholecystectomy. Gastroenterol. Clin. Biol., 2003, 27(3): 341–343.
7. Srinivasaiah, N., Bhojak, M., Jackson, R., et al. Vascular emergencies in cholelithiasis and cholecystectomy: our experiences with two cases and literature review. Hepatobiliary Pancreat. Dis. Int., 2008, 7(2): 217–220.
8. Kramann, B., Daoyu, H., Kubale, R., et al. Experiences with the endovascular embolization therapy of aneurysms of the splanchnic arteries – report on 13 cases. Rofo, 1995, 163 (5): 417–423.
9. DeFreitas, D., Phade, S., Stoner, M., et al. Endovascular stent exclusion of a hepatic artery pseudoaneurysm. Vasc. Endovascular. Surg, 2007, 41(2): 161–164.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Expertní činnost v chirurgiiČlánek Reexpanzný pľúcny edém, ako komplikácia drenáže hrudníka pri spontánnom pneumotoraxe – kazuistikaČlánek Stenty – paliativní a kurativní ošetření jícnu. Sedmileté zkušenosti chirurgického pracovištěČlánek Rekonstrukce po gastrektomiiČlánek Komentář k článku
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2008 Číslo 7- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Expertní činnost v chirurgii
- Zkušenosti s radiofrekvenční termoablací mozkových nádorů
- Ischemické poškození míchy následkem tupého poranění hrudníku – kazuistika
- Reexpanzný pľúcny edém, ako komplikácia drenáže hrudníka pri spontánnom pneumotoraxe – kazuistika
- Pacientka s fibrosarkomem srdce. Kazuistika
- Stenty – paliativní a kurativní ošetření jícnu. Sedmileté zkušenosti chirurgického pracoviště
- Pseudoaneurysma arteria hepatica manifestující se hemobilií jako komplikace laparoskopické cholecystektomie
- Ojedinělé případy liposarkomů retroperitonea obrovských rozměrů
- Rekonstrukce po gastrektomii
- Masivní hemotorax po kanylaci v. subclavia – kazuistika
- Ruptura šlachy m. pectoralis maior a anabolické steroidy v anamnéze – kazuistika
- Hybridní postupy v léčbě pseudoaneurysmat oblouku aorty – kazuistika
- Komentář k článku
- Zemřel doc. MUDr. Ladislav Krušina, CSc.
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Ruptura šlachy m. pectoralis maior a anabolické steroidy v anamnéze – kazuistika
- Ojedinělé případy liposarkomů retroperitonea obrovských rozměrů
- Reexpanzný pľúcny edém, ako komplikácia drenáže hrudníka pri spontánnom pneumotoraxe – kazuistika
- Stenty – paliativní a kurativní ošetření jícnu. Sedmileté zkušenosti chirurgického pracoviště
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



