-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaCo by měl vědět posudkový lékař o pacientech léčených dialýzou
What the assessment physician should know about patients on dialysis
The aim of the contribution is to inform assessment physicians with the problems of terminal renal failure and significant deterioration of the quality of life of the population on dialysis. The author also contemplates, whether kidney transplantation of a real recovery of health.
Keywords:
invalidity – terminal kidney failure – uremic syndrome – dialysis – kidney transplantation
Autoři: E. Pauchová
Působiště autorů: Nefrologická ambulance Nemocnice Prachatice, a. s.
Vyšlo v časopise: Reviz. posud. Lék., 22, 2019, č. 1-2, s. 7-21
Kategorie: Původní práce, souhrnná sdělení, kazuistiky
Cílem práce je seznámit posudkové lékaře s problematikou terminálního selhání ledvin a významného snížení kvality života dialyzované populace. V další části potom zamyšlení, zda je transplantace ledviny skutečným návratem ke zdraví.
Souhrn
Cílem práce je seznámit posudkové lékaře s problematikou terminálního selhání ledvin a významného snížení kvality života dialyzované populace. V další části potom zamyšlení, zda je transplantace ledviny skutečným návratem ke zdraví.
Klíčová slova:
terminální selhání ledvin – uremický syndrom – dialýza – transplantace ledvin – invalidita
ÚVOD
K lepšímu pochopení dané problematiky je vhodné si ve stručnosti ozřejmit funkce ledvin:
- a) vylučovat látky, které jsou produktem látkové přeměny, zvláště dusíkatých látek, a tím zajistit neustálé očišťování vnitřního prostředí;
- b) udržovat stálý objem a složení mimobuněčné tekutiny z hlediska jejího elektrolytového hospodářství, osmotické koncentrace a acidobazické rovnováhy;
- c) vylučovat cizorodé látky, které pronikly do organismu, včetně léků;
- d) funkce metabolicko-endokrinní spočívající v tvorbě erytropoetinu, aktivní formy vitaminu D3, metabolizace inzulinu, ovlivnění sekrece PTH.
Při selhání ledvin dochází k retenci katabolitů, nerovnováze vnitřního prostředí a nedostatku látek produkovaných v ledvinách. Vzniká pak komplexní metabolická porucha, jejímž klinickým korelátem je uremický syndrom. Do obrazu uremického syndromu patří progredující nechutenství, dušnost, slabost, nevýkonnost, zvracení, průjem, krvácivé komplikace, retence tekutin, bledá kůže, svědění, stav může skončit bezvědomím, křečovým stavem, srdeční zástavou v důsledku poruchy metabolismu iontů, především draslíku. Cílem náhrady funkce ledvin je upravit tuto poruchu. Dialýzou lze nahradit vylučovací a regulační funkce, nikoli funkce endokrinní (tvorbu hormonů v ledvinách).
Mezi nejčastější choroby vedoucí k terminálnímu selhání ledvin patří diabetická nefropatie, glomerulonefritidy, intersticiální nefritidy, polycystické ledviny, vaskulární nefroskleróza, hypertenzní nefropatie.
Situace na hemodyalizačním pracovišti autorky – HDS Prachatice – ukazuje graf na obrázku 1.
Obr. 1. Příčiny primárních diagnóz (v %) 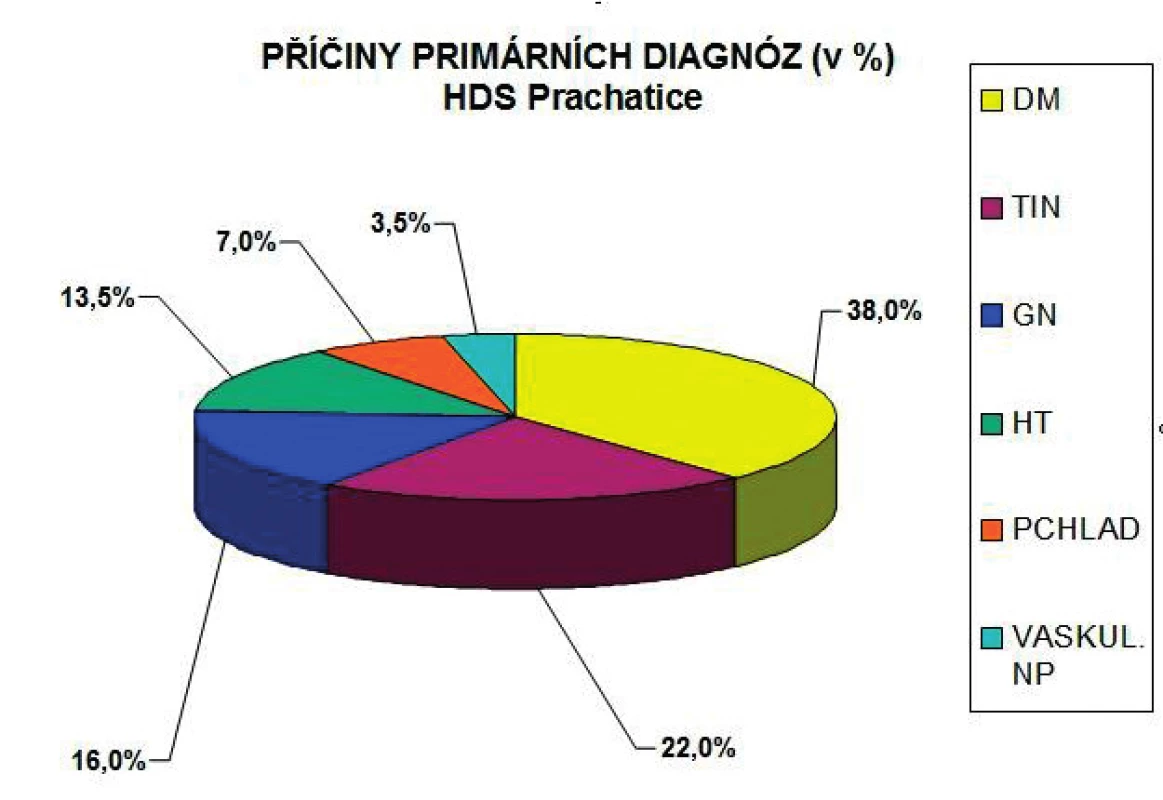
Výraz CKD (chronic kidney disease) je rámcovým označením již prokázaných nebo předpokládaných chronických onemocnění parenchymu a dutého systému ledvin nejrůznější etiologie – vrozených i získaných a zánětlivých i nezánětlivých. Definice CKD vychází z prokázaného poškození ledvin nebo významného poklesu filtrační funkce ledvin, které trvá déle než tři měsíce. Rozlišujeme celkem 5 stadií CKD:
- CKD I – pacienti s normální funkcí (GF > 1,5 ml/s),
- CKD II – pacienti s mírně sníženou funkcí (GF 1,0–1,49 ml/s),
- CKD III – pacienti se středně sníženou funkcí (GF 0,5–0,99 ml/s),
- CKD IV – pacienti s těžce sníženou funkcí (GF 0,25–0,49 ml/s),
- CKD V – pacienti s filtrací < 0,25 ml/s, většinou dialyzovaní (terminální selhání ledvin).
Další část práce je zaměřena na CKD V.
1. TERMINÁLNÍ SELHÁNÍ LEDVIN
Pojem „terminální“ zahrnuje nezvratný, trvalý stav selhání ledvin. Může se jednat o akutní selhání ledvin, nebo o postupně progredující chronické onemocnění ledvin, kdy v čase je konečné selhání ledvin očekáváno. Po selhání konzervativní terapie, ke které patří:
- úprava příjmu bílkovin a energie;
- úprava příjmu tekutin;
- úprava příjmu kalia, natria;
- úprava acidobazické rovnováhy;
- úprava poruch Ca-P hospodářství;
- úprava poruch krevního obrazu;
nastupuje již náhrada funkce ledvin v těchto typech:- hemodialýza
Pacient dojíždí do dialyzačního střediska a očista krve se provádí pomocí dialyzačního přístroje. Metodika vyžaduje přístrojové vybavení, úpravnu vody, cévní přístup.
- peritoneální dialýza
Pacient si ji provádí sám v domácím prostředí, na kontroly dochází do dialyzačního střediska cca 1krát za 6–8 týdnů. Tato metodika vyžaduje zavedení katétru do dutiny břišní.
- transplantace ledviny
Při pohledu zvenčí se dialýza může jevit jako úzký obor. Náhrada funkce ledvin představuje nejen vlastní proceduru očišťování krve, ale i péči o pacienta s mnoha možnými dalšími komplikacemi a problémy, ať již souvisejícími s onemocněním ledvin přímo či vzdáleně [1].
V počátcích chronického hemodialyzačního programu v 60. letech minulého století byla jako úspěch hodnocena prostá skutečnost, že pacient nezemřel [1]. Zcela zásadně se změnilo věkové složení. V 60. a 70. letech minulého století byla věková hranice 50 let, důvodem byla malá kapacita dialyzačních středisek. V současné době je léčba hemodialýzou umožněna prakticky každému, kdo ji potřebuje. Obecně přibývá pacientů zejména vyšších věkových skupin, často na podkladě vaskulární nefrosklerózy, protože díky kvalitní kardiologické a kardiochirurgické péči ubylo úmrtí na KV komplikace. Stav v České republice zobrazují grafy na obrázku 2 a 3.
Obr. 2. Věkové skupiny PD v České republice (n = 410 pacientů 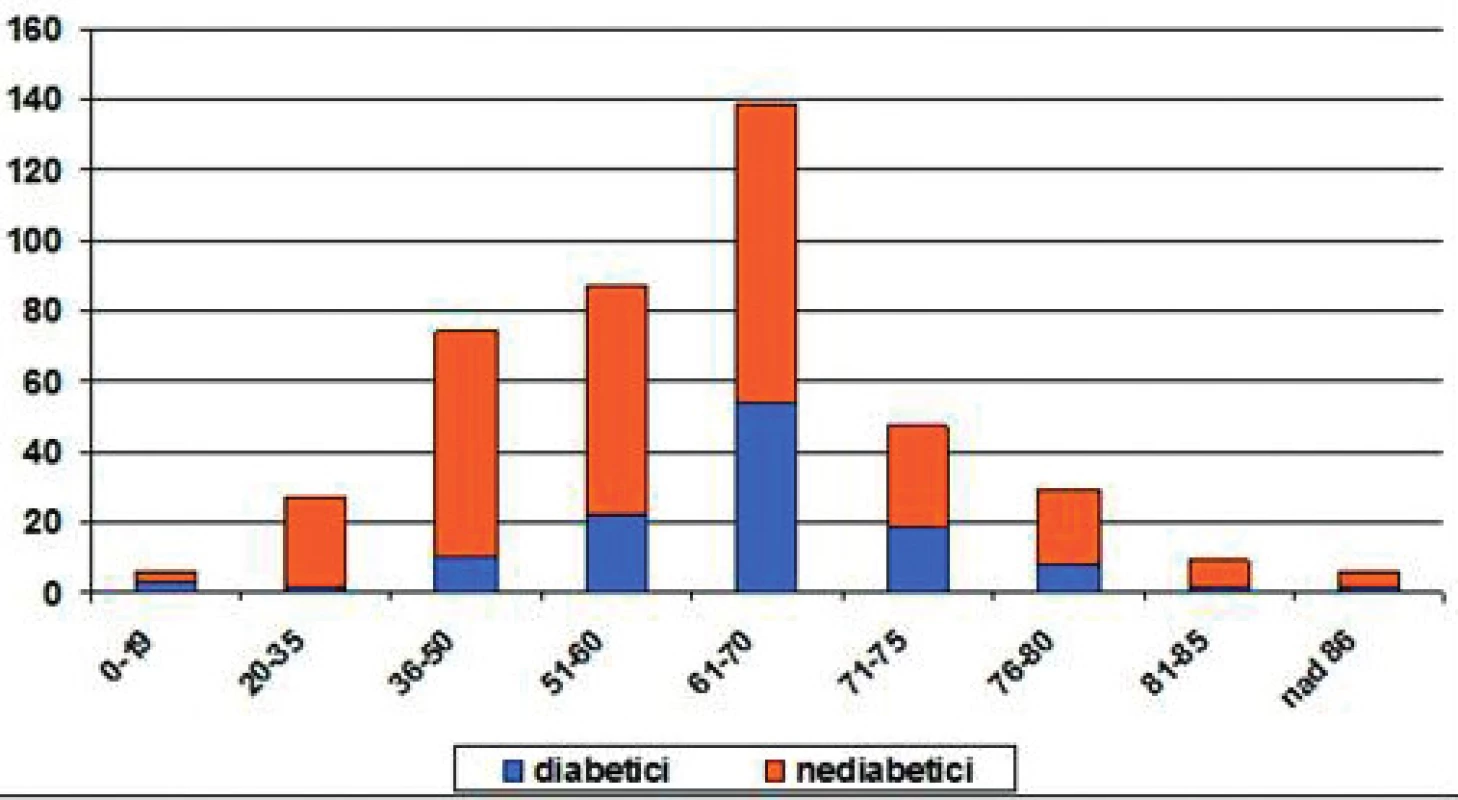
Obr. 3. Věkové skupiny HD v České republice (n = 134 pacientů) 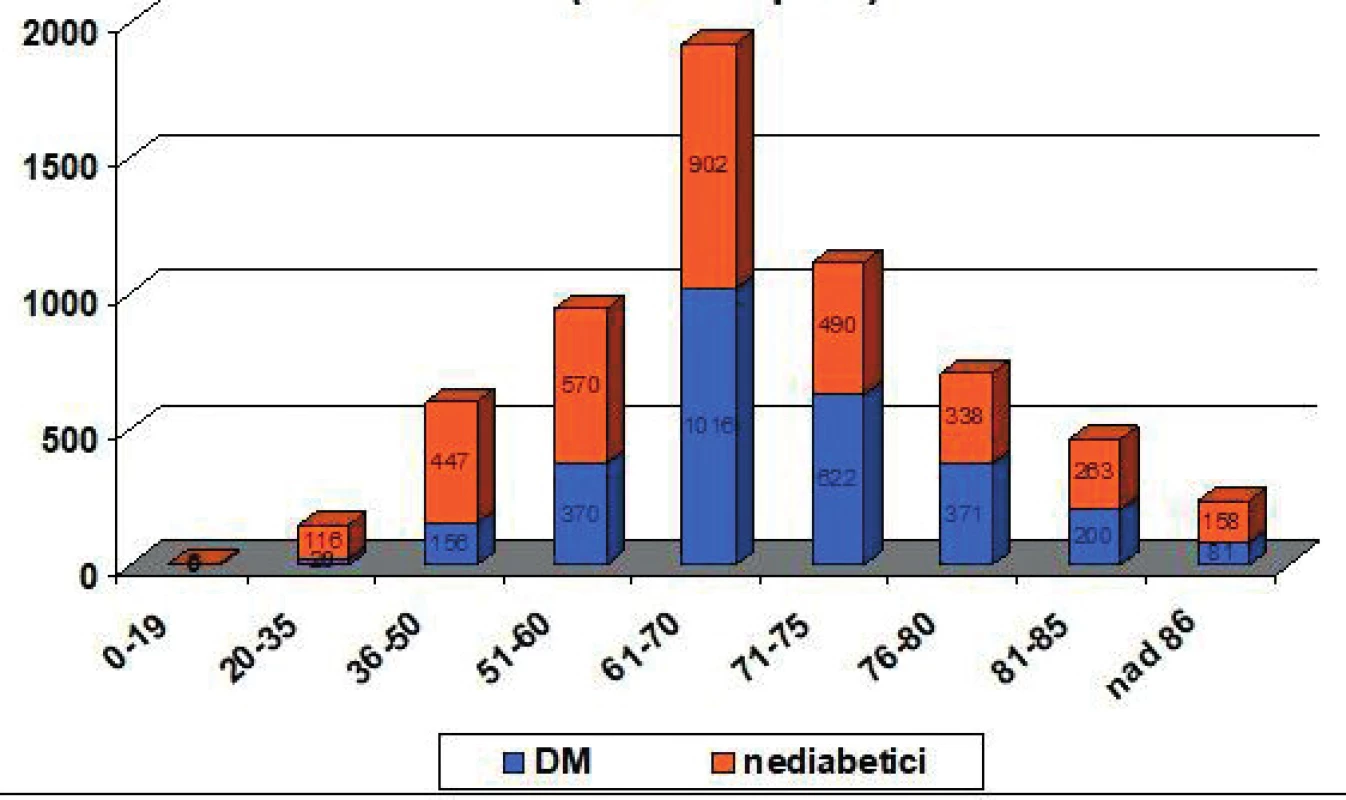
Umírá méně osob i v souvislosti s transplantací ledvin, více se jich po selhání štěpu vrací do dialyzačního léčení. Proto již náhrada funkce ledvin není jen okrajovou záležitostí klinické medicíny.
PŘEHLED ZÁKLADNÍCH ÚDAJŮ O DIALYZAČNÍ LÉČBĚ V ČESKÉ REPUBLICE V ROCE 2016
V České republice bylo v roce 2016 celkem 108 dialyzačních středisek, ve kterých bylo k 31. 12. 2016 léčeno celkem 6 739 pacientů, tj. 674 pacientů PMP. Peritoneální dialýzou bylo léčeno 6,3 % pacientů. Současně k témuž datu přežívalo 4 692 pacientů s funkčním štěpem ledviny, tj. 447 pacientů PMP. Celkový počet pacientů v RRT činil 11 431 pacientů, tj. 1 089 pacientů PMP. Transplantace ledviny byla úspěšně provedena celkem u 421 pacientů, tj. 40 pacientů PMP [2]. Provedeno bylo celkem 945 663 hemoeliminačních výkonů.
Rozhodování o volbě náhrady funkce ledvin je individuální, rozhoduje medicínská stránka, svou roli má i rodinné zázemí, psychický stav nemocného. Pacient, který je indikován k zahájení náhrady funkce ledvin, dostává rozpis dialyzační terapie, v průměru 3krát týdně na 4 hodiny. Ve většině případů je převoz zajištěn sanitním vozem. Z praktického hlediska dialýzou stráví více času, než je vlastní procedura. Dobou prodlení je čekání na sanitku, transport do dialyzačního střediska, čekání na napojení na přístroj. Po vlastní terapii opět čekání na odvoz sanitkou, cesta domů. Finálně se celková doba prodlužuje o 1–2 hodiny.
V případě, že si pacient zvolí léčbu peritoneální dialýzou, probíhá nejdříve v časovém předstihu implantace peritoneálního katétru do dutiny břišní, katétr musí tzv. vrůst do břišní stěny, což trvá v průměru 3 týdny. Během této doby je pacient edukován, zároveň vyškolený personál provádí proplachy dutiny břišní malým objemem dialyzačního roztoku. Po uplynutí překlenovací doby je již pacient schopen si výměny provádět sám, záleží na typu PD. Pacient si provádí buď 4 výměny denně, nebo je napojen na cycler a přístroj provádí výměny přes noc. V ČR je podstatně větší zastoupení pacientů léčených hemodialýzou (tab. 1).
Tab. 1. Počet pacientů/1 mil. obyvatel (PMP) 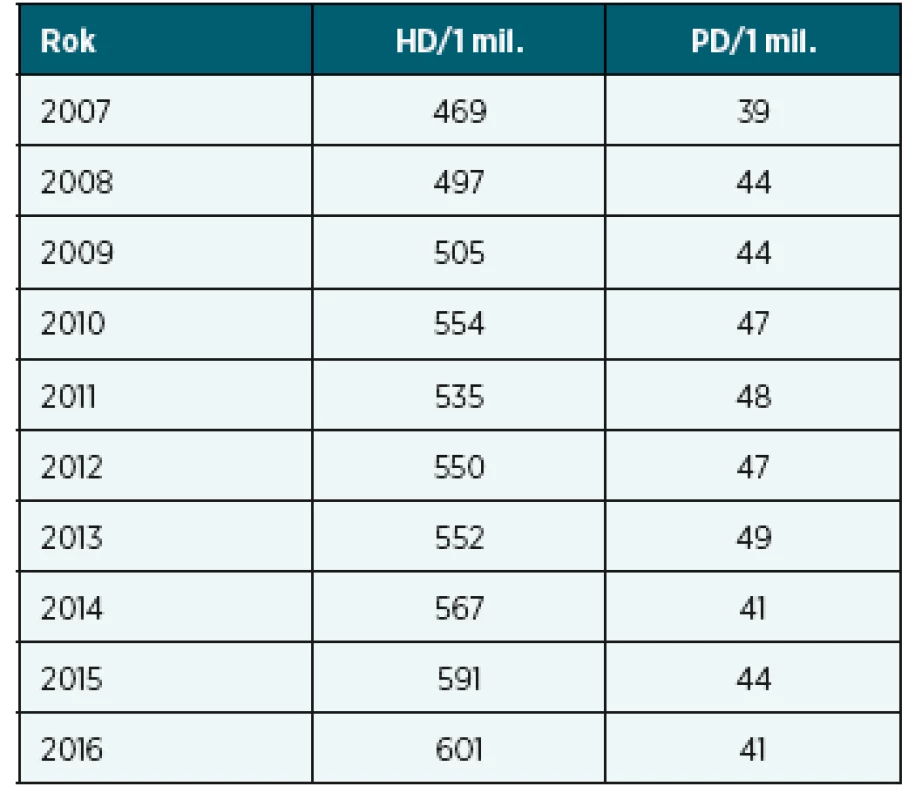
2. AKUTNÍ KOMPLIKACE DIALYZAČNÍ TERAPIE
Společným problémem dialýzy je obecně větší riziko infekce, převodnění pacienta mezi dialýzami, a samozřejmě větší nápor na psychický stav pacienta při dlouhodobém stresu. Každý typ dialýzy má pak své příznačné komplikace, které vycházejí z povahy procedury.
Komplikace hemodialýzy
Většina komplikací hemodialýzy je úzce spojena s rychlým úbytkem vody a změnou složení tělesných tekutin během dialýzy a bezprostředně po ní. Nejčastěji se setkáváme s hypotenzí, která s sebou nese pocit slabosti, únavy, závratě a mdloby. Občasná hypotenze je přítomná přímo po dialýze a je spojena s různě intenzivními příznaky (od pouhého zívání po zvracení). Její příčinou je rychlá ztráta tekutiny a následný pokles tlaku v krevním řečišti. Přetrvávající hypotenze se vyskytuje zejména na počátku léčby, než si tělo na dialýzu přivykne. K dlouhodobé hypotenzi pak může docházet také v důsledku několikaleté léčby hypertenze. Při dodržování dietních nařízení a zvolené medikaci však není problémem tuto komplikaci překlenout. Ke konci dialýzy bývá obvyklý také výskyt svalových křečí, typicky v lýtkách. Jde o reakci na změny složení solí a minerálů v tělních tekutinách.
Bolest na hrudi bývá častější u nemocných léčených pro ischemickou chorobu srdeční, dochází k manifestaci anginózních obtíží, zejména při hypotenzi. Rovněž arytmie se vyskytují častěji, souvisejí jednak s iontovými přesuny, bývají při hypertrofii LK, ICHS.
Další významnou komplikací je infekce cévních přístupů, mezi nimi je však v riziku infekce dramatický rozdíl. Nejméně zatíženy jsou AV fistule, o něco větší riziko je u AV graftu. V případě katétrových vstupů jsou infekce obecně mnohem častější, i když tunelový katétr je v tomto případě opět méně rizikový. Objeví-li se u pacienta zimnice či horečka, může být právě projevem této infekce.
Kromě fyziologických problémů mohou nastat i komplikace čistě mechanického rázu. Během dialýzy může dojít například k poměrně bolestivému prasknutí AV fistule, které se vyznačuje přítomností boule nebo podlitiny v konkrétním místě a vyžaduje okamžité přivolání zdravotníka. Komplikací může být také snížení průtoku krve, které je u katétru způsobeno krevní sraženinou nebo špatnou polohou katétru, případně jeho zalomením, u fistule nebo graftu mechanickým zúžením. Snížený průtok krve může posléze vést k nedostatečné dialýze nebo uzávěru krevní sraženinou – trombóze. Těmto stavům lze předcházet opakovaným měřením průtoků a v případě potřeby včasným výkonem intervenčního radiologa nebo cévního chirurga.
K méně častým komplikacím patří vzduchová embolie, která je způsobená nesprávnou obsluhou přístroje nebo technickou chybou [3].
Komplikace peritoneální dialýzy
Roztok, který je vypouštěn po vyčištění krve z břišní dutiny, by měl být čirý a průhledný. V případě, že je roztok zakalený, je zde velké riziko peritonitidy. Doprovází-li zakalený dialyzát navíc i bolesti břicha a zvýšená teplota, je nutné ihned kontaktovat dialyzační středisko. Peritonitida obvykle vzniká jako následek zanesení infekce při výměně vaků. Infikovat se může i vyústění katétru na kůži, což se projeví jeho zarudnutím a hnisáním. Na základě zánětlivých procesů může dojít i ke zjizvení nebo srůstům peritonea, což má za následek postupnou ztrátu jeho čisticí funkce, a tím pádem znemožnění další dialýzy tohoto typu. Někdy se v souvislosti s napuštěním břišní dutiny roztokem objevuje bolestivost, kýly nebo únik roztoku do podkoží [3].
3. POZDNÍ ORGÁNOVÉ KOMPLIKACE
3. 1. Sekundární anémie
Je způsobena obvykle nedostatečnou produkcí erytropoetinu v selhávajících ledvinách. Příčinou může být také nedostatek železa, předčasný rozpad erytrocytů nebo pravidelné drobné krevní ztráty. Většinou jde ale o kombinaci několika faktorů dohromady. Terapie se provádí v návaznosti na dialyzační centra.
3. 2. Renální osteodystrofie
Metabolismus vápníku a fosforu může být velmi limitující záležitostí pacienta a dominující obtíží, která značně může limitovat kvalitu jeho života. Patogeneze renální osteopatie je složitější. Klinické projevy této komplikované patogeneze se manifestují od asymptomatického průběhu po imobilitu. Pokročilejší formy jsou provázené bolestmi kostí, spontánními frakturami, extraoseálními kalcifikacemi, svědivkou, svalovou slabostí, zhoršením pohyblivosti až úplnou imobilitou. Onemocnění tak výrazně zhoršuje kvalitu života dialyzované populace. Bolestmi kostí a kloubů se manifestuje i tzv. dialyzační amyloidóza, která je spojena s akumulací beta-2-mikroglobulinu [4].
Cévní kalcifikace jsou bohužel častou komplikací, hovoříme o předčasném či urychleném stárnutí.
3. 3. Kardiovaskulární komplikace
Postupně kombinací mnoha faktorů mohou vzniknout hypertrofie a dilatace levé srdeční komory s dysfunkcí, ischemická choroba srdeční, infarkt myokardu, srdeční selhání nebo ateroskleróza. Srdeční arytmie pak mohou souviset se změnami úrovně iontů, hydratace, parametrů krevního obrazu a acidobazické rovnováhy. Obecně platí, že pacienti s ledvinným selháním jsou kardiovaskulárními chorobami ohroženi více než běžná populace a měli by být v tomto ohledu svědomitě sledováni. Nejčastější příčinou úmrtí pacientů v chronickém dialyzačním programu jsou kardiovaskulární komplikace (tab. 2).
Tab. 2. Příčiny úmrtí pacientů v PDL k 31. 12. 2016 v ČR 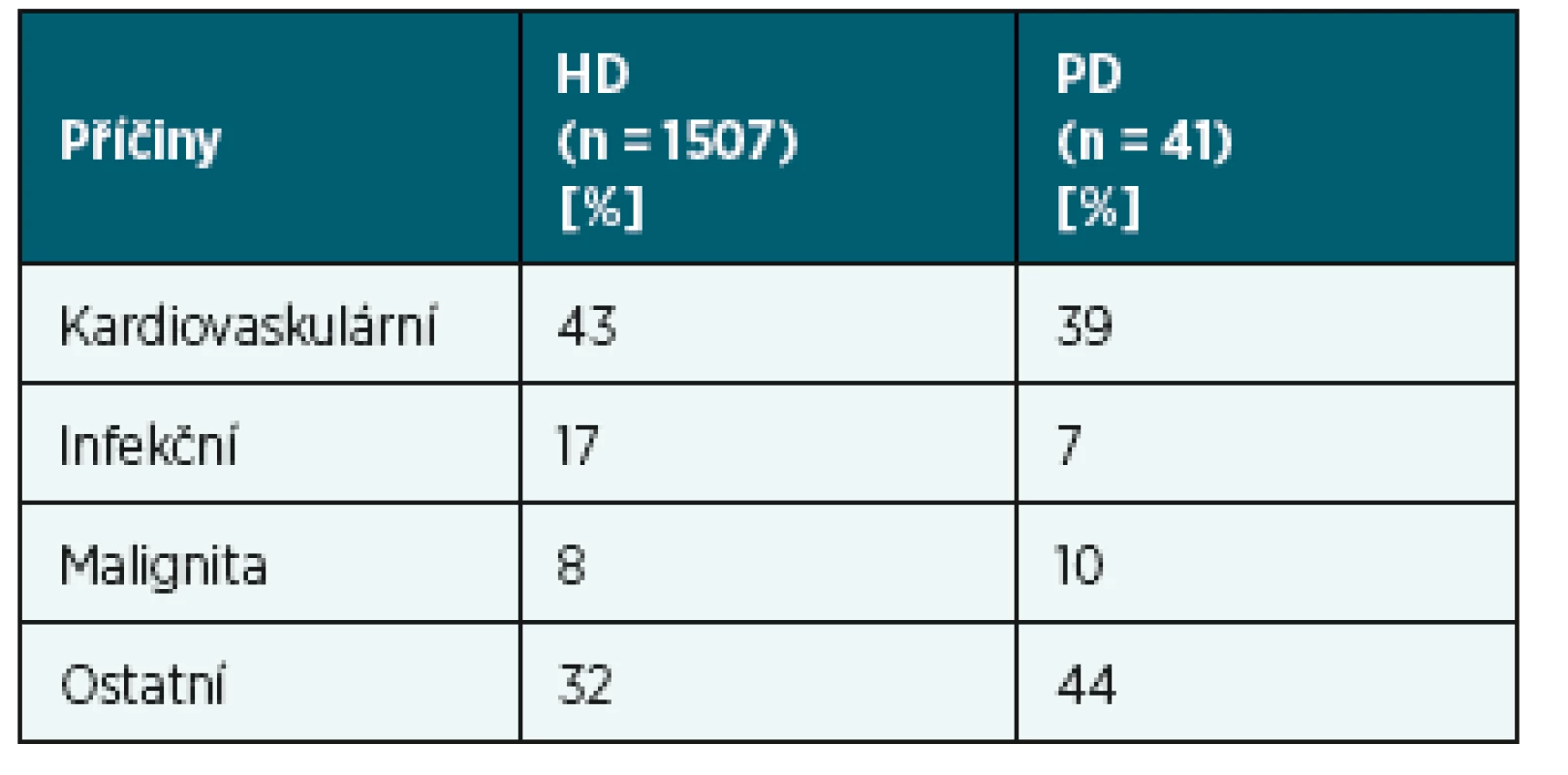
3. 4. Metabolické důsledky
3. 4. 1. Porucha hladin tuků a cholesterolu v krvi
Tato častá komplikace souvisí s nadměrným příjmem tuků v potravě, nedostatkem pohybu, ale i s vlivem některých léků. Mnohdy k ní přispívá i jiná metabolická porucha, například DM.
3. 4. 2. Endokrinní poruchy
Porucha metabolické clearance cirkulujících hormonů je způsobena jejich porušenou intrarenální degradací. Může být přítomna i nadměrná stimulace vedoucí k hyperprodukci hormonů. Často se setkáváme i s poruchou účinku hormonů. K nejčastějším patří:
Primární hypothyreóza je zjišťována 2,5krát častěji u dialyzované populace. Prevalence činí 9,5 %.
Pohlavní hormony se projevují poruchou potence a fertility. Zlepšení bylo pozorováno léčbou erytropoetinem a nutriční substitucí.
3. 4. 3. Problematika nutrice
Proteino-energetická malnutrice a úbytek hmotnosti představují závažný problém u nemocných s chronickým selháním ledvin. Jsou spojeny s nepříznivým vlivem více faktorů současně, především poruchou metabolismu živin, nechutenstvím, zvracením či poruchou trávení, infekčními komplikacemi, hormonálními změnami. Významnou roli může hrát i dialyzační léčbou indukovaný katabolismus závisející na biokompatibilitě dialyzační membrány. Pacienti na dialýze častěji trpí poruchou výživy, bez řádné stravy dochází k malnutrici. Příčinou je ztráta aminokyselin dialyzační membránou, proto je preference stravy při dialyzační proceduře s vyšším obsahem bílkovin. Pacienti mohou mít svalovou atrofii vedoucí ke slabosti, nevýkonnosti, únavě, nespavosti.
Dieta tedy u dialyzovaných pacientů musí respektovat omezení (např. tekutiny, draslík, fosfor), na druhé straně je však nezbytně nutný větší příjem bílkovin a energie. Organismus využije bílkoviny z potravy adekvátně jen tehdy, má-li k dispozici i dostatek energie, jinak dochází k použití bílkovin jako zdroje energie, zvyšuje se katabolismus a stoupá hladina močoviny, kyseliny močové, popř. kreatininu.
Příjem tekutin závisí na zbytkové diuréze a k tomuto množství se doporučuje ještě 600 ml. V podstatě mezi dialýzami by pacient neměl mít větší přírůstek než 2 kg (2 litry). Příjem minerálů, zejména sodíku, se řídí stavem pacienta (otoky, reziduální diuréza), většinou snižujeme příjem na 50 %, cca kolem 5 g NaCl. U pacientů se selháním ledvin je omezena schopnost vylučovat draslík, proto musí být omezen ve stravě. Při vyšší hladině kolem 6,5 mmol/l hrozí srdeční zástava. Nadměrný přívod fosforu a jeho nedostatečné vylučování vede k rozvoji kostní choroby [5].
3. 4. 4. Neurologické komplikace
S chronickým selháním ledvin je spojena řada neurologických komplikací od mírných projevů až po bezvědomí. Uremická encefalopatie je indikací k zahájení či zintenzivnění dialyzační terapie. Postižení periferních nervů může být izolované či povšechné. Polyneuropatie představují symetrické postižení zejména DK, obecně jsou spojeny s metabolickými poruchami, jako DM, urémie. Vedou k celkové slabosti končetin a atrofii svalové. Určitý stupeň polyneuropatie má cca 2/3 dialyzovaných. Abnormální nervová vodivost může být asymptomatická, ale může mít obraz syndromu neklidných nohou.
Tab. 3. Rozsah postižení a míra poklesu pracovní schopnosti 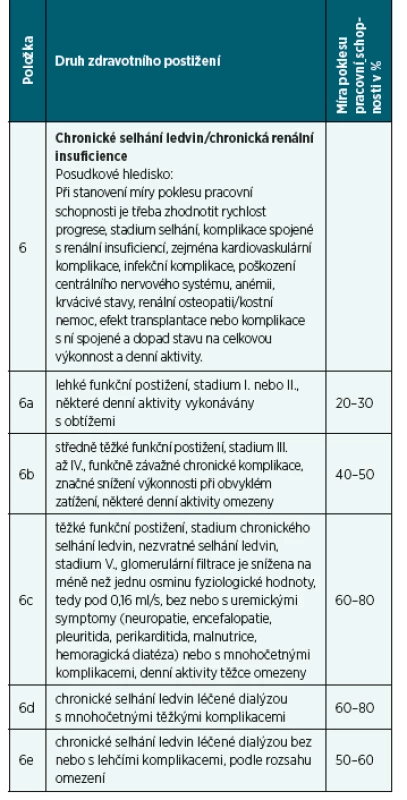
3. 5. Cévní přístup
Jak kvalitní je zajištěný cévní přístup, tak kvalitní je i hemodialýza. Základním přístupem k napojení na hemodialýzu je nativní AV fistule. Jedná se o spojku mezi tepnou a žilou nejčastěji v oblasti předloktí nedominantní končetiny, nejvíce používané spojení je end-to-side. V případě, že dotyčný má gracilní cévní systém, či z jiného důvodu je kvalita cév nevhodná k založení spojky, se zakládá cévní protéza z goretexového materiálu, jedná se v podstatě o trubičku, která se napojí na konec žíly a stěnu tepny, princip je obdobný. U kardiaků, starých pacientů či k překlenutí doby zrání AV fistule, se zavádí permanentní dialyzační katétr, zavádí se do velkých žil na krku, preference pravé jugulární žíly. Odpadá napichování do horní končetiny, nicméně riziko punkce a trvalá přítomnost katétru převyšuje komfortnost cévního přístupu. Pacient je ohrožen více infekčními komplikacemi.
Pacient při přítomnosti cévní spojky na horní končetině pro hyperkinetickou cirkulaci může být dušnější, dochází k častějším recidivám kardiálního selhání (proto preference centrálního přístupu). U diabetiků či systémových nemocí může docházet v důsledku AV spojky, zejména založené v kubitě, ke steal fenoménu, končetina pak ischemizuje. Řešením je zmenšení fenestrace anastomózy, eventuálně zrušení AV spojky. Pro pacienta je invalidizující ztráta citu v prstech, stav může skončit i nekrózou prstů.
Přítomnost centrálního katétru s sebou obnáší opatrnost při hygieně, katétr, a zejména vstup do pacienta, nesmí přijít do kontaktu s vodou, vstup by neměl zůstat odkrytý. Častá dopomoc druhou osobou při oblékání a mytí je nezbytná.
Tab. 4. Míra poklesu po transplantaci ledvin 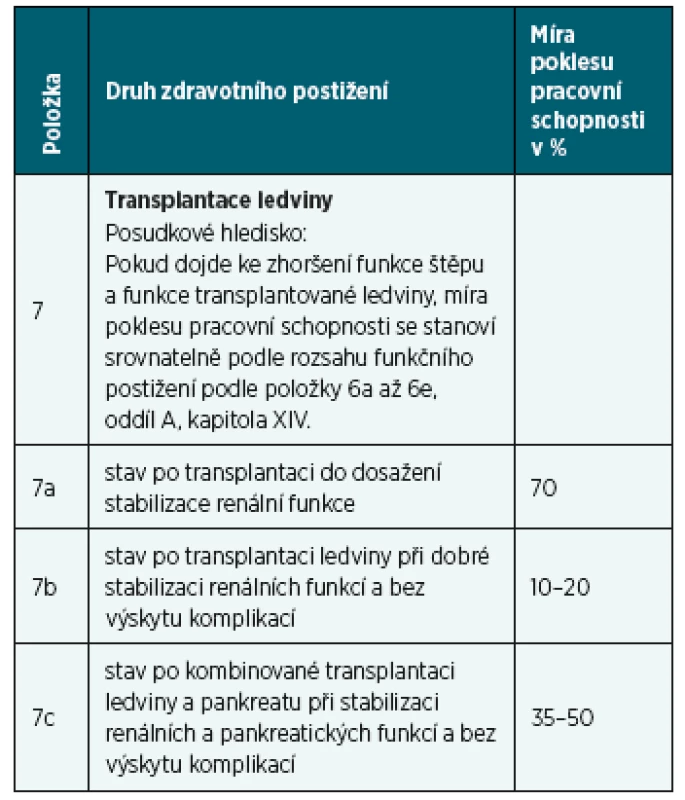
3. 6. Biokompatibilita a její funkční důsledky
Snížení mortality a morbidity, zpomalení rozvoje dialyzační amyloidózy, zpomalení progrese zániku reziduální funkce ledvin po zahájení dialyzačního léčení, jsou důsledkem dobré biokompatibility dialyzačního materiálu [6].
3. 7. Imunitní poruchy a infekce u pacientů s chronickým renálním selháním
Pacienti s chronickým selháním ledvin jsou postiženi komplexní poruchou imunitních mechanismů, která vede ke klinickým projevům sekundárního imunodeficitu. Infekční komplikace přestavují druhou nejčastější příčinu úmrtí dialyzovaných pacientů. Infekce mají protrahovaný, necharakteristický, obtížně rozpoznatelný průběh.
3. 8. Malignity
V literatuře se uvádí vyšší výskyt malignit u dialyzované skupiny obyvatel. Snad může mít vliv „kancerogenní“ působení heterocyklických aminů, retinovaných při selhání ledvin v organismu. Jistý podíl má u některých pacientů imunosupresivní terapie před vstupem do dialyzační léčby, která s sebou přináší i vyšší incidenci výskytu malignit. Jistou souvislost bychom mohli nalézt i v poruše imunitního systému [7].
3. 9. Další komplikace
Uremická myopatie přímo pacienta na životě neohrožuje, ale svým dopadem zhoršuje kvalitu života. Projevuje se svalovou slabostí. Pruritus je velmi častý. Souvisí s retencí uremických toxinů, poruchou P-Ca metabolismu, poruchou metabolismu kůže („dry skin“), alergií na heparin.
Kloubní postižení je časté, nemusí se jednat pouze o dialyzační amyloidózu či renální osteopatii. Setkáváme se často s humeroskapulární periartritidou, destruktivní artropatií a spondylartropatií, příčina je i kombinovaná. Kloubní prostory mohou být zakrvácené, komplikované infekcí, ukládáním solí (pyrofosfát, oxalát).
Časté jsou oční změny zahrnující konjunktivitidu, ukládání kalciových solí do spojivky či rohovky, kataraktu, krvácení do sklivce.
4. ŽIVOT PO TRANSPLANTACI
Jednou z možností náhrady funkce ledvin je transplantace ledviny z živého nebo zemřelého dárce. Navazuje na nefrologickou péči, a pochopitelně na léčbu dialyzační. Jedná se o transplantaci jedné ledviny většinou do pravé jámy kyčelní, nativní ledviny se ponechávají, výjimečně se odstraňují pro nedostatek místa v dutině břišní, např. u polycystických ledvin.
Zařazení do čekací listiny (waiting list) na transplantaci ledviny začíná již v nefrologické ambulanci. V naší republice (na rozdíl od Slovenské republiky) lze provést transplantaci preemptivně od žijícího dárce. To znamená, že není podmínka zahájení dialyzační léčby, ale lze ještě před nástupem do dialýzy transplantaci provést. Ne každý pacient je vhodným příjemcem, musí splňovat určitá zdravotní kritéria, věk není omezen.
Po transplantaci ledviny je pacient nadále sledován v transplantačním centru, intervaly kontrol se prodlužují, v současné době je péče o pacienty zajištěna tzv. střídavou péčí ve spádové nefrologické ambulanci a v TC IKEM z kapacitních důvodů při narůstajícím počtu transplantovaných pacientů (další TC Plzeň, Ostrava, Hradec Králové, Olomouc, Brno).
Transplantace s sebou nese i negativní dopad na zdravotní stav příjemce. Rejekce je soubor imunitních dějů vyvolaných antigenní odlišností dárce a příjemce. Výsledkem je poškození transplantovaného orgánu až definitivní ztráta funkce. Rozlišujeme hyperakutní rejekci, akutní a chronickou rejekci. K zabránění této reakci slouží imunosupresivní léčba. V potransplantační době rozlišujeme tři základní schémata léčby:
- indukční,
- udržovací,
- antirejekční.
4. 1. Potransplantační infekce
Nemocní s IS terapií jsou ve zvýšeném riziku infekce. Ta může propuknout v kterémkoli období po transplantaci, ale maximum infekcí je v prvních 6 měsících. Oportunní infekce se objevují ve 2.–6. měsíci v souvislosti s intenzivní imunosupresí. Pacient v prvním období (do 6 měsíců) po transplantaci ledviny nesmí jezdit hromadnou dopravou, navštěvovat zařízení s vyšší koncentrací lidí, v době chřipkové epidemie musí minimalizovat návštěvy a používat roušku. Ke snížení alimentárního vzniku infekce řádně omývat potraviny, dostatečně je tepelně upravit.
4. 2. Potransplantační malignity
Maligní onemocnění představuje jinou komplikaci imunosupresivní léčby. Po transplantaci byl zjištěn zvýšený výskyt většiny maligních onemocnění, nejvýznamnější zvýšení výskytu bylo zachyceno u lymfomů a kožních nádorů. Ve zvýšeném riziku papilokarcinomu močového měchýře jsou pacienti s analgetickou nefropatií, proto je nezbytné dovyšetřit i intermitentní mikroskopickou hematurii. Léčba maligního onemocnění musí vést ke snížení imunosuprese. Vysazení imunosuprese a návrat do dialyzační léčby by měly být zváženy zejména u lymfoproliferativních chorob.
4. 3. Potransplantační hypertenze
Hypertenze po transplantaci je častá (70–90 % nemocných). Nejčastější příčinou je sekundární nefrogenní hypertenze a zvýšení krevního tlaku cyklosporinem A. V menší míře stenóza arterie štěpu. V některých případech může dojít k výskytu sekundárního (steroidního) diabetes mellitus.
Při selhání funkce štěpu je pacient znovu zařazen do chronického dialyzačního programu, štěp se ponechává, pouze v případě symptomatického štěpu se provádí graftektomie. Pacienta lze znovu zařadit do čekací listiny na další transplantaci.
5. UKONČENÍ DIALYZAČNÍ LÉČBY
Dialyzační léčba při konečném selhání ledvin je, nedojde-li k transplantaci, prováděna po celý život pacienta a ve většině případů je ukončena až jeho úmrtím. Důvodem k ukončení dialýzy za života nemocného může být zhoršení zdravotního stavu pacienta do takové míry, že další léčba je pro pacienta neúnosnou zátěží nebo je pro něj nedůstojná, nepřináší zlepšení kvality života.
6. KVALITA ŽIVOTA DIALYZOVANÝCH
Definovat pojem kvalita života je velmi obtížné, existuje řada definic, ale žádná není všeobecně přijímána, přesto je shoda v tom, že pojem by měl obsahovat údaje o fyzickém, psychickém i sociálním stavu pacienta. O fyzickém stavu vypovídá především funkční stav, který popisuje pacientovu schopnost samostatně žít a postarat se o sebe. O psychickém stavu svědčí převládající nálada, postoj k životu a nemoci, způsoby vyrovnávání se s nemocí a léčbou, osobnostní charakteristiky, prožívání bolesti aj. Údaje o vztazích pacienta k blízkým a o způsobu komunikace s lidmi spadají do sociálního kontextu kvality života [8].
Vedle všeobecných dotazníků byly vytvořeny specifické dotazníky pro jednotlivé nemoci. Pro chronické renální selhání patří mezi nejužívanější Kidney Disease Questionnaire (KDQ). Pro konkrétní příklad je uveden pacientský průzkum Fresenius Medical Care 2014: Jak se cítí dialyzovaný pacient? [9]
Primárním cílem dotazníkového průzkumu byla identifikace komplexních postojů, názorů, zkušeností, potřeb, okolností a podmínek, které jsou úzce spojeny s pacientovou nemocí a průběhem léčby. Očekávaným výstupem průzkumu bylo pochopení těch dimenzí pacientova života, které nejsou omezeny pouze na jeho zdravotní stav. Jedině tento holistický pohled umožní komplexní přístup v péči o tyto specifické pacienty. Co z jeho původního života mu choroba vzala, jak jej omezuje a do jakých oblastí jeho života a v jaké míře do něj zasahuje.
Závěry této studie byly zhodnoceny našimi předními nefrology. Typické pro tyto pacienty je, že často mají sníženou fyzickou kondici, potíže s pohyblivostí a pohybovou koordinací. Většina z nich dlouhodobě užívá mnoho léků a můžeme je zařadit do kategorie tzv. křehkých pacientů (pokles hmotnosti, svalová slabost, únava, vyčerpání, nízká fyzická aktivita, pomalost v pohybu). Pády jsou u nich 2krát častější než u stejně staré běžné populace. Nestabilita vnitřního prostředí často vede k dramatickým velkým reakcím na minimální podněty. Mnohem častěji se u těchto pacientů setkáváme s kardiovaskulárními komplikacemi, které mívají atypický průběh a horší prognózu. Dialyzovaní jsou často závislí na podpoře rodiny, protože nejsou schopni se sami dopravit na dialýzu, vyzvednout si léky, věnovat se samoobslužným činnostem. Situaci často komplikuje diabetes mellitus, který pacienty dále znevýhodňuje po stránce pohybové (amputace, neurologické komplikace, specifické degenerativní změny na kloubech) a zrakové (diabetická retinopatie a další komplikace).
U dialyzovaných pacientů je mnohem vyšší výskyt některých komplikací, než je tomu v běžné populaci. Zatímco fibrilaci síní má zhruba 1 % obecné populace, u dialyzovaných je to plná čtvrtina. Fraktury krčku kosti stehenní, které jsou způsobeny častějšími pády, nalézáme v této skupině pacientů 4krát častěji, než je tomu u běžné populace.
Vždy se musí myslet na praktické dopady pacientova stavu na jeho každodenní aktivity. Na dialyzačních střediscích by pomohla kontinuální péče sociálních pracovnic, které by mohly pacientům pomoci se žádostmi o invalidní důchody a příspěvky na péči, průkazu OZP [10].
7. CO ZOHLEDNIT PŘI POSUZOVÁNÍ
1. Délka dialyzační terapie
Ovlivňuje rozvoj pozdních orgánových komplikací, zejména kardiovaskulárních, zhoršení renální osteopatie s dopadem na pohybové omezení.
2. Komorbidity
Přidružená onemocnění zhoršují kvalitu života, průběh dalších onemocnění mívá těžší dopad na zdravotní stav klienta. Například diabetická angio - patie je potencována progredující aterosklerózou dialyzované populace.
3. Věk posuzovaného
Obecné kritérium.
4. Ne/Adekvátnost dialyzační léčby
K posouzení adekvátnosti dialyzační terapie slouží řada výpočtů. Pokud pacient není adekvátně dialyzován, trpí malnutricí, nechutenstvím, únavou, svalovou atrofií, v důsledku anémie trpí nevýkonností, dušností, progresí srdeční slabosti, hypertrofií levé komory srdeční.
5. „Křehkost“ pacienta
Rovnováha dialyzovaného pacienta je velmi křehká. Ovlivnění bezproblémového průběhu dialýzy a života mezi dialýzami závisí na řadě faktorů. Pokud pacient nezvládne příjem tekutin a je hyperhydratován, klinický dopad je v omezené srdeční výkonnosti. Subjektivně pacient vnímá dušnost, slabost, nevýkonnost, nezvládne svou běžnou aktivitu. V případě infekčních komplikací hrozí septický stav daleko častěji než u běžné populace, dialyzovaný pacient je ve větší míře náchylný k infekčním nemocem. Negativní dopad probíhající infekce je i v nižší účinnosti erytropoetinu s důsledkem progredující sekundární anémie, opět spojené s negativním dopadem v podobě slabosti, námahové dušnosti, zhoršení anginózních potíží apod.
Pacient závislý na dialyzační terapii stárne rychleji v důsledku rychlé progrese povšechné aterosklerózy tepen. Jako příčina se uvádí působení uremických toxinů, dále v důsledku užití heparinu jako antikoagulans v mimotělním oběhu. Nejčastější příčinou úmrtí jsou již zmiňované kardiovaskulární příčiny.
8. SITUACE NA HDS NEMOCNICE PRACHATICE, a. s.
Příspěvek na péči
Příspěvek na péči je určen osobám, které z důvodu dlouhodobě nepříznivého zdravotního stavu potřebují pomoc jiné fyzické osoby při zvládání základních životních potřeb v rozsahu stanoveném stupněm závislosti podle zákona o sociálních službách. Z poskytnutého příspěvku pak tyto osoby hradí pomoc, kterou jim může podle jejich rozhodnutí poskytovat osoba blízká, asistent sociální péče, registrovaný poskytovatel sociálních služeb, dětský domov nebo speciální lůžkové zdravotnické zařízení hospicového typu.
Situaci v naší nemocnici zachycuje graf na obrázku 4.
Obr. 4. Celkový počet pacientů na HDS Nemocnice Prachatice, a. s., stav k 1. 1. 2019 – příspěvek na péči; (n = 42 pacientů). 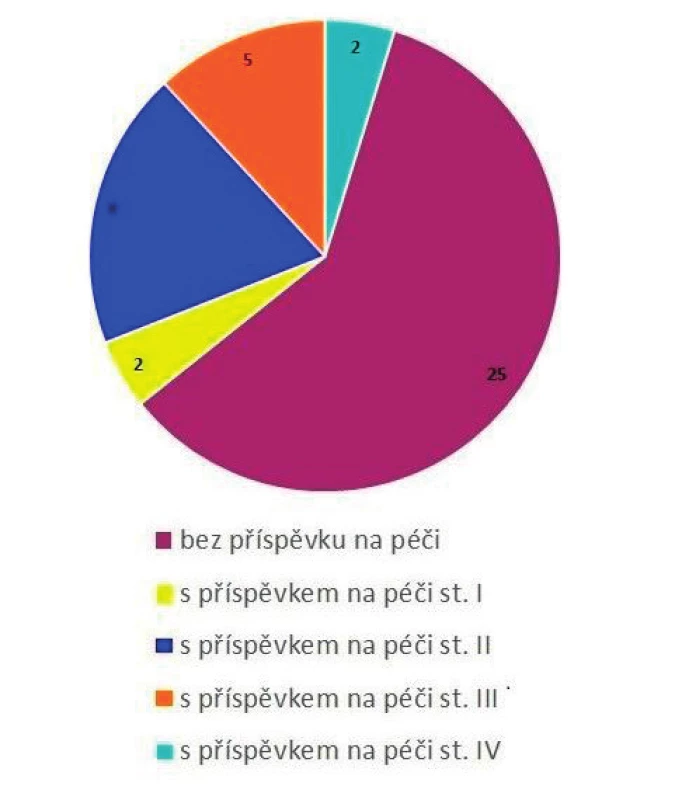
Právní úprava
Zákon č. 108/2006 Sb., o sociálních službách, ve znění pozdějších předpisů (dále jen zákon o sociálních službách).
Vyhláška č. 505/2006 Sb., kterou se provádějí některá ustanovení zákona o sociálních službách, ve znění pozdějších předpisů (dále jen vyhláška č. 505/2006 Sb.).
Podmínky nároku na příspěvek na péči
Nárok na příspěvek má osoba starší 1 roku, která z důvodu dlouhodobě nepříznivého zdravotního stavu potřebuje pomoc jiné fyzické osoby při zvládání základních životních potřeb v rozsahu stanoveném stupněm závislosti. Tyto stupně závislosti se hodnotí podle počtu základních životních potřeb, které tato osoba není schopna bez cizí pomoci zvládat.
Při posuzování stupně závislosti osoby se hodnotí schopnost zvládat tyto základní životní potřeby: mobilita, orientace, komunikace, stravování, oblékání a obouvání, tělesná hygiena, výkon fyziologické potřeby, péče o zdraví, osobní aktivity a péče o domácnost (péče o domácnost se neposuzuje u osob do 18 let). Bližší vymezení schopností zvládat základní životní potřeby a způsob jejich hodnocení stanoví vyhláška č. 505/2006 Sb. [11].
Průkaz osoby se zdravotním postižením
Nárok na průkaz osoby se zdravotním postižením má osoba starší 1 roku s tělesným, smyslovým nebo duševním postižením charakteru dlouhodobě nepříznivého zdravotního stavu, které podstatně omezuje její schopnost pohyblivosti nebo orientace, včetně osob s poruchou autistického spektra. Nárok na průkaz osoby se zdravotním postižením označený symbolem „TP“ (průkaz TP) má osoba se středně těžkým funkčním postižením pohyblivosti nebo orientace, včetně osob s poruchou autistického spektra. Středně těžkým funkčním postižením pohyblivosti se rozumí stav, kdy osoba je při dlouhodobě nepříznivém zdravotním stavu schopna samostatné pohyblivosti v domácím prostředí, v exteriéru je schopna chůze se sníženým dosahem a má problémy při chůzi okolo překážek a na nerovném terénu. Středně těžkým funkčním postižením orientace se rozumí stav, kdy osoba je při dlouhodobě nepříznivém zdravotním stavu schopna spolehlivé orientace v domácím prostředí a zhoršenou schopnost orientace má jen v exteriéru.
Nárok na průkaz osoby se zdravotním postižením označený symbolem „ZTP“ (průkaz ZTP) má osoba s těžkým funkčním postižením pohyblivosti nebo orientace, včetně osob s poruchou autistického spektra (obr. 5). Těžkým funkčním postižením pohyblivosti se rozumí stav, kdy osoba je při dlouhodobě nepříznivém zdravotním stavu schopna samostatné pohyblivosti v domácím prostředí, v exteriéru je schopna chůze se značnými obtížemi a jen na krátké vzdálenosti. Těžkým funkčním postižením orientace se rozumí stav, kdy osoba je při dlouhodobě nepříznivém zdravotním stavu schopna spolehlivé orientace v domácím prostředí a v exteriéru má značné obtíže.
Obr. 5. Celkový počet pacientů léčených hemodialýzou Nemocnice Prachatice, a. s., stav k 1. 1. 2019 – průkaz OZP; (n = 42 pacientů) 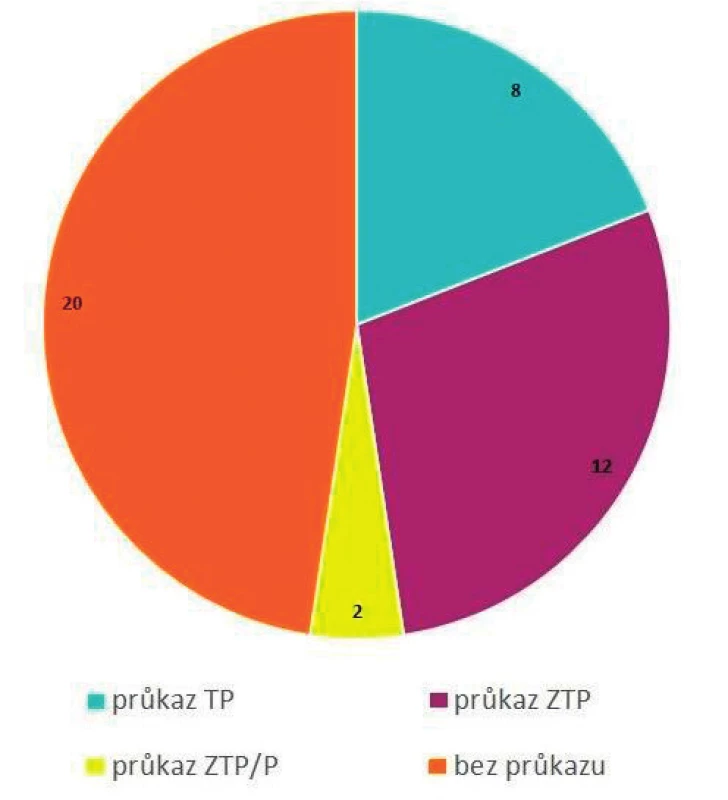
Nárok na průkaz osoby se zdravotním postižením označený symbolem „ZTP/P“ (průkaz ZTP/P) má osoba se zvlášť těžkým funkčním postižením nebo úplným postižením pohyblivosti nebo orientace s potřebou průvodce, včetně osob s poruchou autistického spektra. Zvlášť těžkým funkčním postižením pohyblivosti a úplným postižením pohyblivosti se rozumí stav, kdy osoba je při dlouhodobě nepříznivém zdravotním stavu schopna chůze v domácím prostředí se značnými obtížemi, popřípadě není schopna chůze, v exteriéru není schopna samostatné chůze a pohyb je možný zpravidla jen na invalidním vozíku. Zvlášť těžkým funkčním postižením orientace a úplným postižením orientace se rozumí stav, kdy osoba při dlouhodobě nepříznivém zdravotním stavu není schopna samostatné orientace v exteriéru.
Vyhláška č. 388/2011 Sb. stanoví, které zdravotní stavy lze považovat za podstatné omezení schopnosti pohyblivosti a orientace [12].
POJISTNÝ SYSTÉM – INVALIDITA
Příloha vyhlášky č. 359/2009 Sb., kapitola XIV, oddíl A – Postižení močové a pohlavní soustavy
Obecné posudkové zásady
Míra poklesu pracovní schopnosti se stanoví podle rozsahu a tíže postižení, stupně aktivity procesu, poruch funkce uropoetického systému. Pro stanovení míry poklesu pracovní schopnosti je rozhodující dopad poruchy funkce na celkový stav, výkonnost a na schopnost zvládat denní aktivity.
Situaci u pacientů na HDS vedených v nemocnici Prachatice zobrazuje graf na obrázku 6.
Obr. 6. Celkový počet pacientů na HDS Nemocnice Prachatice, a. s., stav k 1. 1. 2019 – invalidní důchod; (n = 42 pacientů) 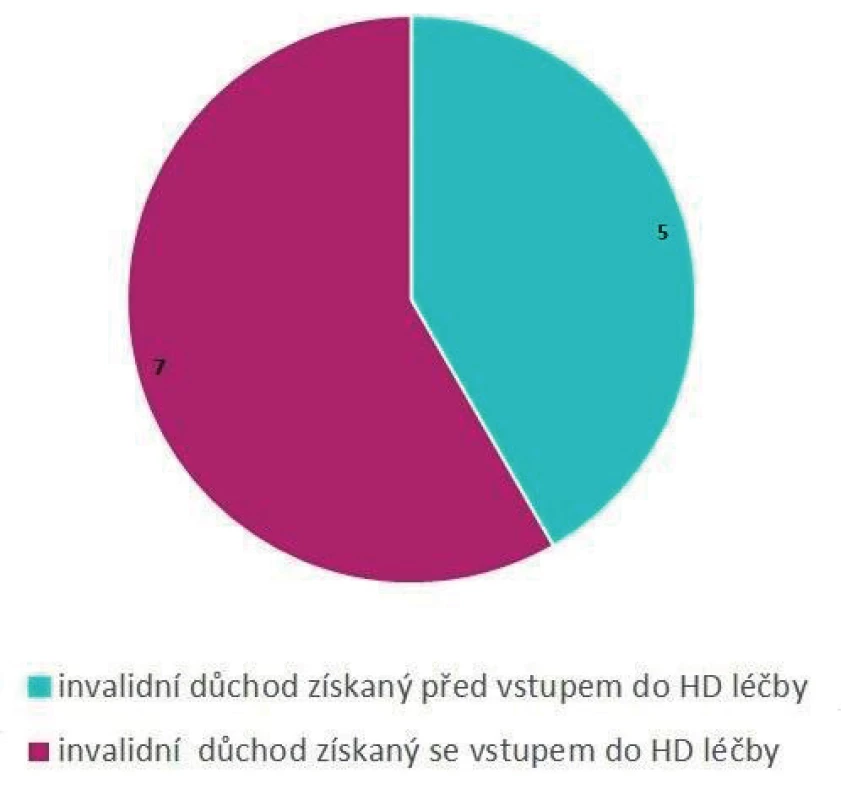
9. KAZUISTIKY
Uvedeny jsou dvě kazuistiky zachycující zřejmě nejčastější případy v posudkové praxi.
Kazuistika 1
Pacient P. T., narozen 1983, vyučen svářečem.
OA: DM 1. typu 15 let, dispenzarizace v diabetologické ambulanci
AA: neudává
FA: Humalog, Prestance 10/10 1-0-0, Furon 40 mg 1-0-0, Inegy10/10 0-0-1
PA: svářeč
RA: otec DM 2. typu, hypertenze, jinak bezvýznamná
Nynější onemocnění: od roku 2014 sledován v nefrologické ambulanci pro známky diabetické nefropatie. Pracuje stále jako svářeč, bolesti kolen, pro které opakovaně vyšetřován na ortopedické ambulanci. Stěžuje si na únavu, otoky nohou, celkovou nevýkonnost.
V rámci vstupního vyšetření zjištěna hladina sérového kreatininu 150 µmol/l, eGF 0,70 ml/s, CB 55 g/l, albumin 33 g/l, kvantitativní proteinurie 11,92 g/24 h. Navýšena dávka ACEI, rozebrán stravovací režim, pitný režim. Během dalších kontrol postupně narůstá sérová hladina kreatininu, kontaktována Klinika diabetologie IKEM, pacient vyšetřen s výhledem na kombinovanou transplantaci slinivky břišní a ledviny. V 2/2018 již kreatinin 397 µmol/l, eGF 0,26 ml/s, zahájen vyšetřovací program u matky jako potencionální dárkyně ledviny s možností Tx ledviny preemptivně. V 6/2018 hodnoty sérového kreatininu 586 µmol/l, hyperkalémie 5,8 mmol/l, nefrologem indikována hemodialýza, která zahájena 7/2018.
Posudkové hledisko
Posuzovaný byl v krátkodobých DPN.
ID I. st. od 7. 5. 2012 pro oční komplikace DM 1. typu
ID II. st. od 5. 1. 2015 pro další komplikace DM 1. typu, dominující diabetická nefropatie, CKD III. st.
ID III. st. od 24. 7. 2018 pro progresi diabetické nefropatie do stadia CKD V, zahájení dialyzační léčby. Platnost ID trvale.
Uvádím poslední posudkové zhodnocení a posudkový závěr LPS k ID III. st.
Posudkové zhodnocení
Z předložené zdravotnické dokumentace, doložených odborných nálezů, vlastního zjištění a vyšetření zdravotního stavu při jednání vyplývá, že se u posuzovaného nadále jedná o DNZS, jehož rozhodující příčinou je diabetes mellitus I. typu na inzulinoterapii – infuzní pumpa, selfmonitoring, s pozdními orgánovými komplikacemi jako diabetická polyneuropatie, diabetická nefropatie s počínajícím nefrotickým syndromem, závratě rotačního charakteru, porucha stability. Podle poznatků lékařské vědy a z dynamiky vývoje zdravotního postižení nelze očekávat, že léčbou, rekonvalescencí nebo rehabilitací dojde ke zlepšení zdravotního stavu a tím ke snížení stupně invalidity nebo k jejímu zániku. KLP nestanovuji.
Posudkový závěr
Míra poklesu pracovní schopnosti hodnocena podle kapitoly IV, položky 2e přílohy k vyhlášce č. 359/2009 Sb., pro které se stanovuje míra poklesu pracovní schopnosti 70%. V této položce se uvádí:
Zvlášť těžké funkční postižení: těžké dlouhodobé komplikace diabetu s postižením několika systémů (ztráta zraku, selhání ledvin s nutností chronického dialyzačního léčení, těžká forma diabetické polyneuropatie s těžkými poruchami pohyblivosti, syndrom diabetické nohy, gangrény), některé denní aktivity těžce omezeny [13].
Dalo by se rozporovat přiznání ID III. st. trvale. Pacient zařazen na čekací listinu na kombinovanou transplantaci ledviny a slinivky břišní. Po stabilizaci zdravotního stavu cca 1 rok od transplantace by mohlo dojít k jistému pracovnímu potenciálu, v úvahu by přicházelo i hodnocení podle přílohy vyhlášky č. 359/2009 Sb., Postižení ledvin a močové soustavy, oddíl A, položka 7, písmeno c: stav po kombinované transplantaci ledviny a pankreatu při stabilizaci renálních a pankreatických funkcí a bez výskytu komplikací – MPPS 35–50 %.
Kazuistika 2
Pacient E. C., narozen 1977, vyučen
OA: vážněji nestonal
AA: neudává
FA: 0
PA: operátor harvestoru Lesy ČR
RA: otec má DM 2. typu, hypertenze, jinak bezvýznamná
Nynější onemocnění: V lednu 2016 pro bolest hlavy vyhledal lékaře, 1 rok užíval analgetika pro bolest očí, zjištěna hypertenze, zároveň selhání ledvin, provedena renální biopsie se závěrem hypertenzní nefropatie s trvalým poškozením, zahájena dialyzační léčba od 25. 1. 2016. Hemodialýzy cestou dialyzačního katétru, dne 5. 2. 2016 ušita radiocefalická AV fistule na PHK. V 8/2016 vyšetřen v předtransplantační ambulanci, zvažována sestra jako potencionální dárce, ABO inkompatibilní, proto zařazení do programu párové výměny. Dne 3. 11. 2016 provedena úspěšná transplantace ledviny od kadaverózního dárce.
Posudkové hledisko
PN od 16. 1. 2016
ID III. st. od 3. 11. 2016
Posudkové zhodnocení
U posuzovaného jde o DNZS, jehož příčinou je těžké renální selhání na základě hypertenzní nefropatie, zahájení hemodialyzační terapie od 25. 1. 2016 v režimu 3krát týdně 4 hodiny. Dne 3. 11. 2016 provedena transplantace ledviny v Transplantcentru IKEM, kde je nadále posuzovaný sledován. Štěp s jednoduchou anatomií bez stentu, nastává okamžitý rozvoj funkce. Kontrola renálních funkcí dne 13. 12. 2016: kreatinin 137,2 µmol/l, urea 7,9 mmol/l, urikémie 363 µmol/l, hodnoty mineralogramu v normě. SONO štěpu s obrazem dobrého prokrvení + stacionární sinové cysty, močový měchýř naplněn dobře. Posuzovaný na imunosupresivní medikaci (Prograf, Myfenax, Prednison), antihypertenzní léčbě. Doporučeno půl roku po transplantaci naprostý klid, striktní režimová opatření.
Posudkový závěr
Rozhodující příčinou dlouhodobě nepříznivého zdravotního stavu pojištěnce s nejvýznamnějším dopadem na pokles pracovní schopnosti je zdravotní postižení uvedené v kapitole XIV, oddíl A, položce 7a přílohy k vyhlášce č. 359/2009 Sb., pro které se stanovuje míra poklesu pracovní schopnosti 70%. Jde o stav po transplantaci ledviny do dosažení stabilizace renální funkce [14].
Stanovena kontrola za 1 rok.
KLP
Odůvodnění výsledku posouzení zdravotního stavu a míry poklesu pracovní schopnosti.
Posudkové zhodnocení
Jde o DNZS – stav po transplantaci ledviny 3. 11. 2016. Podle dokumentace z Transplantačního centra IKEM nepřetěžovat, přiměřená fyzická aktivita. Renální funkce snížené, kreatinin 130 µmol/l. Podle biopsie štěpu v. s. IgA glomerulonefritida. Posuzovaný dle zprávy z Transplantačního centra stabilizován, stupeň invalidity snížen na II., posouzeno podle položky 6 b, nikoli položkou 7. Posuzován v profesi operátor harvestoru.
Posudkový závěr
Rozhodující příčinou dlouhodobě nepříznivého zdravotního stavu pojištěnce s nejvýznamnějším dopadem na pokles pracovní schopnosti je zdravotní postižení uvedené v kapitole XIV, oddíl A, položce 6b přílohy k vyhlášce č. 359/2009 Sb., pro které se stanovuje míra poklesu pracovní schopnosti 50% – středně těžké funkční postižení, stadium III–IV, funkčně závažné chronické komplikace, značné snížení výkonnosti při obvyklém zatížení, některé denní aktivity omezeny [14].
Posuzovaný při KLP nebyl posuzován podle kapitoly položky 7, jak by odpovídalo stavu po transplantaci ledviny, kde se v posudkovém hledisku uvádí: pokud dojde ke zhoršení funkce štěpu, míra poklesu pracovní schopnosti se stanoví srovnatelně podle rozsahu funkčního postižení podle položky 6a–6e.
ZÁVĚR
Chronické selhání ledvin je trvalým závažným stavem s mnoha dalšími potenciálními komplikacemi. Problematika náhrady funkce ledvin je rozsáhlá, prakticky selhání ledvin ovlivňuje funkci ostatních orgánů v těle. Největší změny nastávají v kardiovaskulárním systému, hned na druhé místo se řadí postižení kostí, kloubů. Dopad na funkční postižení pacientů je ovlivněn řadou faktorů. Záleží na věku pacienta, na délce dialyzační terapie, na etiologii onemocnění vedoucí k terminálnímu selhání ledvin, na přidružených onemocněních, v neposlední řadě na compliance nemocného. Samozřejmostí je adekvátní vedení dialyzační léčby, „ušití“ dialyzačního předpisu na míru každému jednotlivci.
Na druhou stránku je nutné připomenout, že dialyzovaní pacienti mohou při dobré péči prožívat i kvalitní roky přidaného života. Řadu obtíží nelze ovlivnit nebo jen částečně. Dlouhodobá dialyzační léčba je velkým úspěchem medicíny, ale současně ukazuje, že i dokonalá technika je jen nedokonalou náhradou biologických funkcí [15].
Použité zkratky
AVF – arterio-venózní fistule
Ca – kalcium
CKD – chronické stadium ledvin
DM – diabetes mellitus
HD – hemodialýza
HDS – hemodialyzační středisko
IS – imunosupresivní terapie
P – fosfor
PD – peritoneální dialýza
PDL – pravidelná dialyzační léčba
PMP – pacienti na milion obyvatel
PnP – příspěvek na péči
TC IKEM – transplantační centrum IKEM
Adresa pro korespondenci:
MUDr. Eva Pauchová
Nefrologická ambulance
Nemocnice Prachatice, a. s.
Nebahovská 1015
383 01 Prachatice
e-mail: pauchova@nempt.cz
DOTAZNÍK
Zdroje
1. Sulková, S. et al. Hemodialýza. Maxdorf, 2000, s. 12. ISBN 80-85912-22-8.
2. Statistická ročenka dialyzační léčby v České republice v roce 2016. Dostupné na www: http://www.nefrol.cz/odbornici/dialyzacni-statistika.
3. www.ledviny.cz/komplikace-dialyzy
4. Sulková, S. et al. Hemodialýza. Maxdorf, 2000, s. 411. ISBN 80-85912-22-8.
5. Sulková, S. et al. Hemodialýza. Maxdorf, 2000, s. 318. ISBN 80-85912-22-8.
6. Opatrný, K., jr. Biokompatibilita dialyzačních membrán. 2000, s. 100–101.
7. Sulková, S. et al. Hemodialýza. Maxdorf, 2000, s. 460. ISBN 80-85912-22-8.
8. Sulková, S. et al. Hemodialýza. Maxdorf, 2000, s. 513–514. ISBN 80-85912-22-8.
9. Jak se cítí dialyzovaný pacient? Pacientský průzkum Fresenius Medical Care 2014.
10. Kulatý stůl propojil medicínské a sociální podmínky dialyzovaných v České republice, 20. 5. 2015. Dostupné na www: http://zdravi.euro.cz
11. Integrovaný portál MPSV. Dostupné na www: https://portal.mpsv.cz/soc/ssl/prispevek
12. Integrovaný portál MPSV. Dostupné na www: https://portal.mpsv.cz/soc/dzp/prukaz
13. Zvoníková, A., Čeledová, L., Čevela, R. Základy posuzování invalidity. Grada, s. 82.
14. Zvoníková, A., Čeledová, L., Čevela, R. Základy posuzování invalidity. Grada, s. 308.
15. Sulková, S. et al. Hemodialýza. Maxdorf, 2000, s. 249. ISBN 80-85912-22-8.
Štítky
Dětská nefrologie Nefrologie Posudkové lékařství Pracovní lékařství
Článek Domácí násilí na seniorechČlánek Datum vzniku invalidity
Článek vyšel v časopiseRevizní a posudkové lékařství
Nejčtenější tento týden
2019 Číslo 1-2- Snižování sérové hladiny fosforu jako součást léčby chronické renální insuficience (dle doporučeného postupu KDIGO)
- Přínos pleiotropních účinků sevelameru u pacientů s chronickým onemocněním ledvin
- Podávání sevelameru pacientům s chronickým onemocněním ledvin vede v porovnání s kalciovými vazači k významnějšímu poklesu mortality
- Sevelamer efektivně snižuje hladinu fosfátu v krvi u hemodialyzovaných pacientů
- Dietní doporučení u dialyzovaných pacientů – je skutečně nutná taková přísnost?
-
Všechny články tohoto čísla
- Datum vzniku invalidity
- Otazníky nad revizí v oboru psychiatrie a psychoterapie
- Domácí násilí na seniorech
- Stížnost podle zákona o zdravotních službách – vybrané aspekty
- Paliatívna starostlivosť o chorých s narušenou integritou kože v domácom prostredí a jej zaznamenávanie do dokumentácie
- XI. ČESKÁ KONFERENCE REVIZNÍHO LÉKAŘSTVÍ ČLS JEP A SPOLEČNÁ XIX. ČESKO-SLOVENSKÁ KONFERENCE REVIZNÍHO LÉKAŘSTVÍ
- Co by měl vědět posudkový lékař o pacientech léčených dialýzou
- Revizní a posudkové lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Co by měl vědět posudkový lékař o pacientech léčených dialýzou
- Paliatívna starostlivosť o chorých s narušenou integritou kože v domácom prostredí a jej zaznamenávanie do dokumentácie
- Domácí násilí na seniorech
- Stížnost podle zákona o zdravotních službách – vybrané aspekty
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání









