-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Postgraduální vzdělávání ve všeobecném praktickém lékařství a problematika kontroly nákladů na zdravotní péči
Postgraduate education in General Practical Medicine and the problems in controlling of the cost of medical care
General practical medicine (GPM) is the most comprehensive medical branch acting in the area of sc. primary care, together with practical pediatrics (PP), medical first aid service and LSPP. The LSPP service is obviously provided by physicians who are specialized especially in GPM or PP. Therefore, it is only the arrangement for medical service in reach at the time outside the common medical service or working time. The quality of care applied by the practical (family) physician. The practice of insurance companies on medical care in individual medical offices.
Key words:
primary care – educational program in the General practical medicine branch – health care in companies – dispensary care – preventive examinations – induced medical care – control of cost of medical care
Autoři: J. Štolfa
Působiště autorů: Katedra všeobecného praktického lékařství, IPVZ Praha
Vyšlo v časopise: Reviz. posud. Lék., 14, 2011, č. 2, s. 61-66
Souhrn
Všeobecné praktické lékařství je nejobsáhlejší lékařský obor, který působí v oblasti tzv. primární péče, spolu s praktickým dětským lékařstvím a dále lékařskou službou první pomoci. Tuto službu ovšem zajišťují lékaři, kteří jsou specializováni především ve všeobecném praktickém lékařství nebo praktickém dětském lékařství. Takže jde jen o zajištění dostupné lékařské služby v době mimo běžnou ordinační, respektive pracovní dobu.
Klíčová slova:
primární péče – vzdělávací program oboru Všeobecné praktické lékařství – závodní zdravotní péče – dispenzarizace – preventivní prohlídka – indukovaná zdravotní péče – kontrola nákladů na zdravotní péčiPrimární péčí se rozumí lékařská (zdravotnická) péče tzv. prvního kontaktu. Osoba – pacient – začne mít zdravotní problém, se kterým si neví rady, a z tohoto důvodu vyhledá lékařskou péči. K tomuto kroku se rozhoduje výhradně pod vlivem vlastního rozhodnutí nebo na doporučení rodiny. Často je kontakt právě rodinnými příslušníky zprostředkován, protože pacient sám některé příznaky signalizující nemoc nevidí, či jim nepřikládá význam. Všeobecný praktický lékař (VPL) či praktický dětský lékař (PDL) je tedy prvním medicínsky vzdělaným odborníkem, který s takovým pacientem přichází do kontaktu. Musí být dostatečně erudovaný, aby racionálně zhodnotil pacientův stav a určil další postup. Ten může spočívat ve stanovení vlastní léčby, v odeslání k hospitalizaci, odeslání do specializované ambulance či specializovaného zdravotnického zařízení. Rovněž může následovat indikace domácí péče, fyzioterapie v domácím prostředí nebo doporučení zavedení služeb pečovatelské služby. Potud je práce VPL či PDL v rámci akutní péče.
Systém primární péče v ČR ovšem není zaměřen jen na řešení akutních příhod, ale týká se samozřejmě také péče o pacienty s chronickým onemocněním, jimž podle zákonných předpisů a vyhlášek poskytuje patřičnou péči, kterou indikuje (ve vztahu ke zdravotním pojišťovnám indukuje) a předepisuje léčebné přípravky a pomůcky. Právě zde vznikají ohniska sporů mezi VPL a revizními lékaři ZP o oprávněnosti preskripce, indukce další péče a o její nákladnosti.
Pro snazší pochopení fungování systému v oblasti všeobecného praktického lékařství je vhodné na tomto místě uvést způsob, jakým se lékař stane VPL a vysvětlit podrobněji Vzdělávací program (dále VP) oboru VPL. Délka specializačního vzdělávání v oboru VPL byla koncem 80. a velké části 90. let minulého století 3 roky. Zákonem č. 95/2004 Sb. bylo vzdělávání v oboru VPL prodlouženo na 5 roků. V roce 2006 bylo zkráceno na 4 roky a od 1. 7. 2009 zkráceno opět na 3 roky. Tento článek nemá komentovat obraty, které vedly k výše uvedeným změnám. Nicméně poslední zkrácení je zdůvodňováno jako vstřícný krok k doporučení Rady Evropy na délku vzdělávání v oboru VPL, které je doporučováno v délce minimálně 3 let. Je tedy možno polemizovat o tom, zda by vzdělávání v oboru VPL mělo či nemělo trvat déle. Nepochybnou skutečností, která vedla ke zkrácení specializační přípravy na minimální doporučovanou délku, je otázka financování specializační přípravy v našem oboru. Protože obor VPL nemá klinickou základnu v nemocnicích, které by měly zájem na vzdělávání všeobecných praktických lékařů, zůstává otázka financování specializačního vzdělávání v oboru VPL výhradně na státu. Jednotlivé ordinace VPL nejsou finančně schopné realizovat specializační vzdělávání na své náklady. Příjmy jednotlivých ordinací VPL to zkrátka neumožňují, a pokud by na ně tato povinnost byla bez jakékoli podpory státu přesunuta, byla by to pro ně likvidační záležitost. Stát až do konce roku 2005 přispíval na vzdělávání v oboru VPL tak, že zájemci o vstup do oboru VPL byli po přijímacím pohovoru na katedře všeobecného lékařství přijímání do pracovního poměru k Institutu postgraduálního vzdělávání, IPVZ. Zde dostávali minimální tabulkovou mzdu. Po dobu stanovenou VP VPL byli touto institucí vysíláni na jednotlivá smluvní pracoviště, kde získali předatestační praxi. Po jejím absolvování a po složení atestační zkoušky byl jejich pracovní poměr u IPVZ ukončen a lékaři specializovaní v oboru VPL, tehdy ještě nazývaného všeobecné lékařství nebo praktické lékařství pro dospělé, mohli nastoupit do praxe jako plně kvalifikovaní lékaři. Tento velmi dobře funkční model vyšel z dílny MUDr. Libuše Válkové, dřívější vedoucí katedry všeobecného lékařství IPVZ.
Vlivem společensko-ekonomických změn byl v roce 2006 tento systém bez náhrady zrušen a po celý rok 2006 a 2007 specializační vzdělávání v oboru VPL nebylo vůbec financováno. Demografické ukazatele, prokazující stárnutí všeobecných praktických lékařů, a sílící aktivita Společnosti všeobecného lékařství (SVL) ČLS JEP, přiměla zodpovědné pracovníky ministerstva zdravotnictví (MZ) alespoň k částečnému řešení tohoto tristního stavu. V roce 2008 byl proto spuštěn dotační program, který pomohl několika desítkám lékařů financovat alespoň 2/3 nákladů spojených se specializačním vzděláváním. Poslední třetina, v celkové výši kolem 100 000 Kč za rok, však stále zůstávala na školitelských ordinacích, což bylo stále ještě téměř likvidační číslo. Tento systém dobíhal až do října roku 2009.
Od této doby vstoupil v platnost systém tzv. Rezidenčních míst (dále RM). Počet RM pro jednotlivé lékařské obory včetně konkrétní finanční podpory vypisuje každoročně MZ. Vzhledem k výše popsané skutečnosti, že obor VPL, na rozdíl od drtivé většiny ostatních, nemá klinickou základnu v nemocnicích, je státní podpora prostřednictvím RM a finanční podpory pro obor VPL nejvyšší. Přes jednoznačnou logiku tohoto postupu je systém rozdělování finančních prostředků formou RM, zejména z méně dotovaných oborů, kritizován. Přestože dotace formou RM není dokonalá a z vlastní definice by příspěvek na RM měl být jen „příspěvkem“ k jinému platu, který ovšem odnikud neplyne, je tato dotace zatím jedinou jistotou, kterou obor VPL v oblasti financování specializační přípravy má. Na základě této finanční podpory může kandidát započít s praxí předepsanou VP VPL.
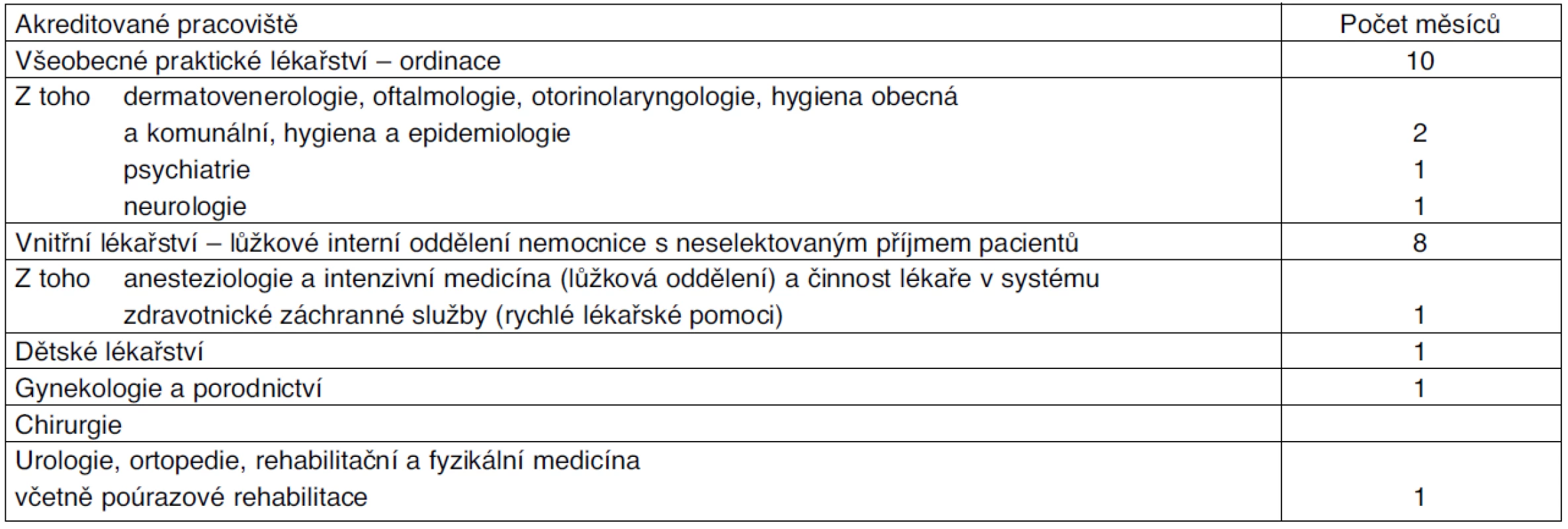
VP VPL v bodě 2.1. předepisuje základní 36měsíční praxi, rozdělenou na 24 měsíců základního kmene a 12 měsíců vlastního specializovaného výcviku v následující struktuře:
- a) povinný základní kmen v oboru všeobecné praktické lékařství – v délce minimálně 24 měsíců (tab. 1),
- b) povinná praxe v oboru – v délce 12 měsíců (tab. 2).
Kromě tohoto základního ustanovení obsahuje VP VPL také zkrácená curricula pro lékaře, kteří získali specializační atestaci v oboru vnitřní lékařství, interna –12 měsíců (tab. 3) a urgentní medicína a medicína katastrof – 18 měsíců (tab. 4).
Tab. 3. Povinná praxe v oboru – internisté 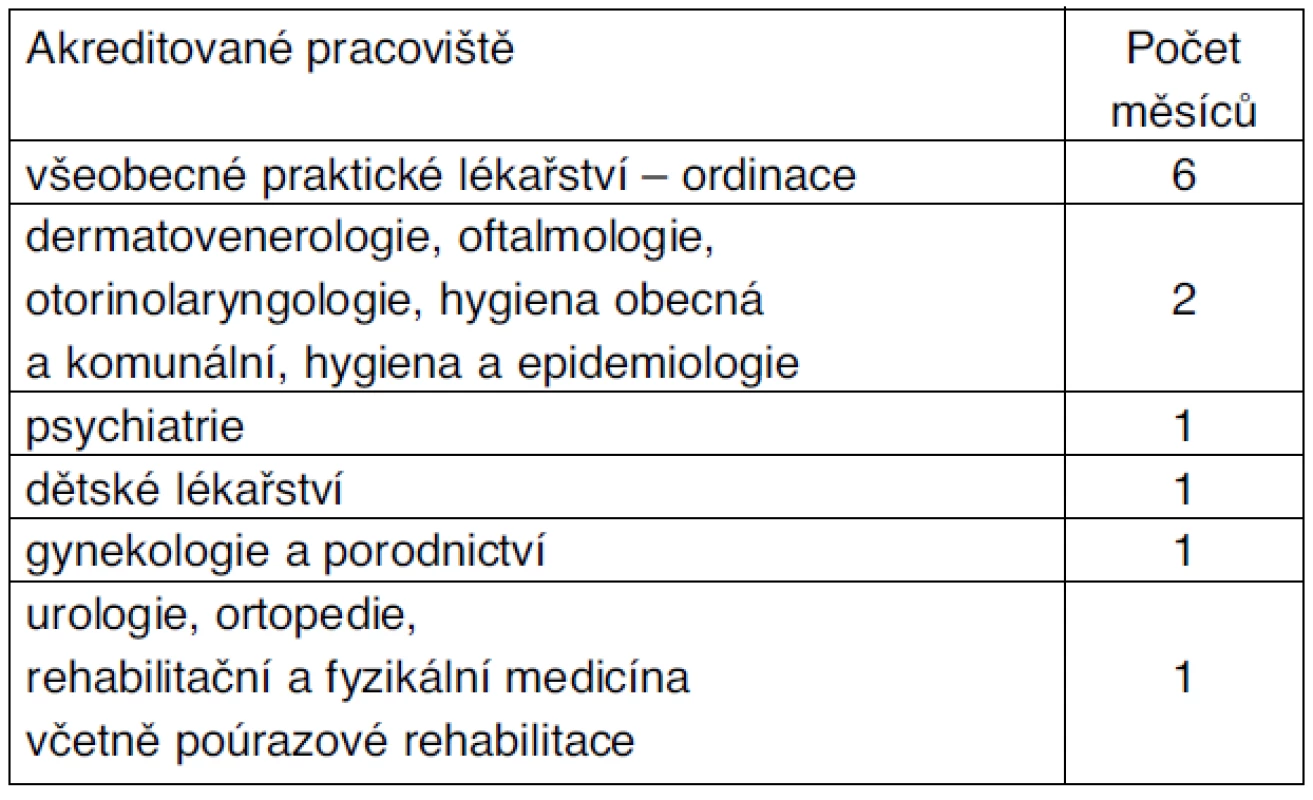
Tab. 4. Povinná praxe v oboru urgentní medicína a medicína katastrof 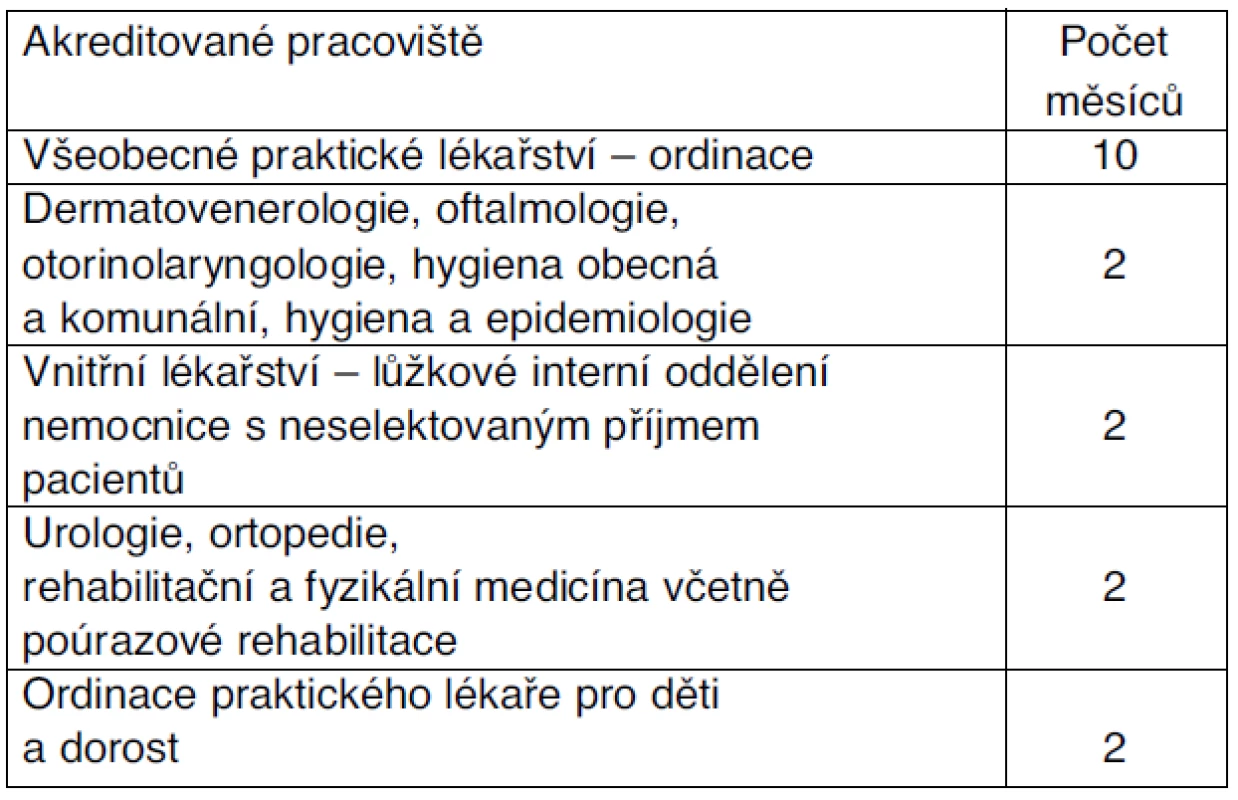
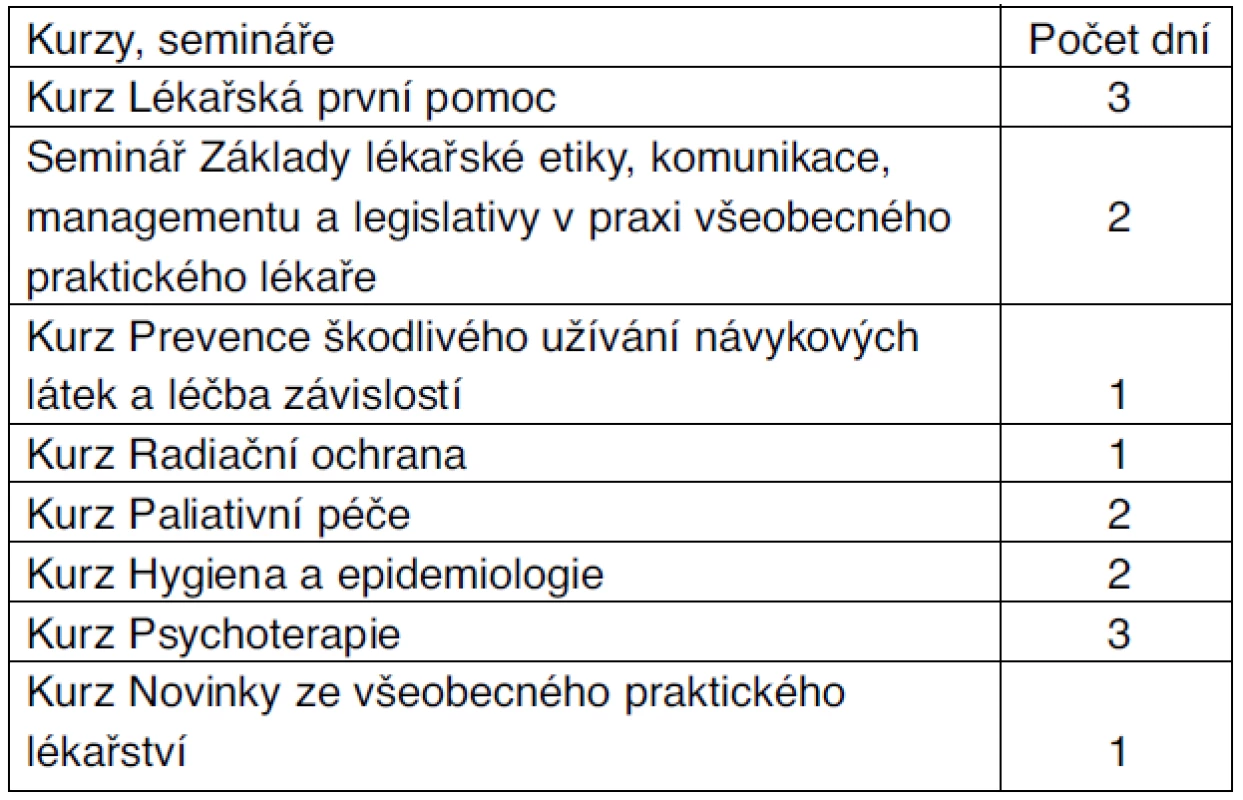
Povinnou součástí praxe je absolvování povinných kurzů ve struktuře uvedené v tabulce 5.
Z logiky věci pro lékaře se specializační atestací v oboru urgentní medicína a medicína katastrof není povinný kurz lékařské první pomoci.
VP VPL je závaznou normou, jíž se lékař ve specializační přípravě i lékař školitel musí řídit. V současné době razí MZ zásadu, že všechny praxe musejí být absolvovány na akreditovaných pracovištích. Je to ve VP takto uvedeno. Nicméně SVL ČLS JEP a Akreditační komise MZ ČR (dále AK) usilují o to, aby praxi v menších oborech bylo možno absolvovat i na běžných terénních ambulancích či na pracovištích okresních nemocnic, aniž by tato pracoviště musela být akreditována. Tento rozpor se jeví být řešitelný pouze změnou VP VPL, proto dojde nejspíše v dohledné době k novele VP VPL v tomto smyslu: praxe v oborech ORL, oční, kožní, psychiatrie, hygiena a epidemiologie bude vložena pod základní blok praxe oboru všeobecné praktické lékařství. Obor ARO a RZS s oborem neurologie pak bude přiřazen pod základní blok oboru vnitřního lékařství. Autor si je vědom, že v tomto odstavci mírně předbíhá událostem, takže konečná podoba novelizovaného VP VPL může vypadat trochu jinak.
Splní-li tedy lékař podmínky VP VPL a ukončí svoji specializační přípravu složením atestační zkoušky, nastává pro něj další etapa v profesní dráze, a to je zařazení do systému poskytování péče VPL. Lékař se může zprvu nechat zaměstnat u jednotlivých VPL anebo u společností, které ordinace VPL provozují. Finanční ohodnocení sice není nejhorší, ale samostatná praxe je přece jen lukrativnější, ale také přináší daleko větší profesionální uspokojení.
Lékař proto musí najít místo, kde bude svoji budoucí praxi provozovat. Buďto převzetím praxe po jiném kolegovi, případně vznikem praxe tzv. na zelené louce. V obou případech je třeba úzké spolupráce se ZP, především s VZP ČR. Pokud předběžná jednání vyznívají pozitivně a lékař již splnil základní kritérium získání plné specializace (viz výše), pak může začít pracovat na získání registrace příslušného krajského úřadu. Registrace je pro lékaře dokument podobný živnostenskému listu, jen je vázán na lokalitu. K tomu patří samozřejmě získání IČ, identifikačního čísla subjektu a založení běžného podnikatelského účtu v bance. Pracoviště, kde lékař hodlá praxi provozovat, musí být schváleno příslušnou hygienickou stanicí a musí splňovat příslušné normy ČR, které jsou koncipovány ve shodě s předpisy EU. Potom následuje účast ve výběrovém řízení na vznik nové praxe. Výběrové řízení vypisuje pro zdravotní pojišťovny (ZP) příslušný krajský úřad a účastní se jej jeho zástupci, reprezentanti zdravotních pojišťoven, dále zástupci odbornosti a profesní komory. Výsledek výběrového řízení není pro zdravotní pojišťovny závazný, ale doporučující. ZP mohou, ale nemusí doporučení výběrového řízení akceptovat (smlouvu uzavřít či nikoli). Většinou zdravotní pojišťovny doporučení vzešlé z výběrového řízení akceptují. V případě kladného stanoviska lékař po doručení písemného rozhodnutí výsledku výběrového řízení může uzavřít smlouvy o poskytování zdravotní péče s jednotlivými zdravotními pojišťovnami a de facto se může pustit do práce.
Přebírá-li praxi, musí si postupně přeregistrovat pojištěnce předchozí praxe na sebe, pokud se tak klienti sami svobodně rozhodnou. V případě, že se jedná o vznik zcela nové praxe, pak musí lékař získat zcela nové pojištěnce. Je jasné, že nově vzniklá praxe bude mít v prvním období výrazně nižší příjmy, protože nebude mít tak velký kmen zaregistrovaných pojištěnců.
Po prostudování struktury VP VPL je jasné, že vzhledem k rozsahu předepsané praxe je celková základní délka 36 měsíců hraniční. Této disproporce jsou si představitelé oboru vědomi, a proto vyvíjejí zvýšené úsilí organizaci a struktuře celoživotního vzdělávání v oboru VPL.
Kromě péče akutní, chronické a dispenzární je VPL také vystaven přímému dopadu společenských událostí. Musí být též přípraven reagovat na situaci vzniklou vlivem lokálních havárií či katastrof, ale i vlivem epidemiologické situace.
Samostatnou kapitolou v práci VPL je vedení závodní zdravotní péče. Samostatné závodní ordinace mají dnes jen velké podniky. Většina malých a středních podniků a firem poskytuje závodní zdravotní péči formou nasmlouvání této péče u jednotlivých všeobecných praktických lékařů. Ti musejí mít přesný obraz o profesním zařazení jednotlivých pracovníků a o rizicích, která jsou či nejsou na pracovišti přítomna. VPL pak musí provádět periodické prohlídky tak, jak je stanovuje zákon.
Náplní práce VPL je tedy již v předchozím textu zmíněná kurativa v rámci péče akutní a chronické. V péči o pacienty s chronickým onemocněním je realizována tzv. dispenzární péče. Jde o péči o pacienty s určitou diagnózou v pravidelných intervalech s předepsaným spektrem úkonů, které dispenzarizující lékař musí vykonat, aby byly splněny předepsané požadavky definované v kódu dispenzární prohlídky. VPL dispenzarizuje většinou pacienty s hypertenzí, dg. I10. V současné době některé ZP povolují VPL nasmlouvat také dispenzární prohlídky u osob s diabetem II. typu, kteří nejsou léčeni inzulinem, dg. E10.0. Kritéria pro nasmlouvání kódu dispenzární prohlídky u DM II. typu se u ZP liší. Zatím nejdále jsou v tomto směru smluvní dodatky se ZPMV.
Největší důraz v práci VPL je kladen na prevenci. Ta je v ordinaci VPL realizována prostřednictvím preventivních prohlídek.
Preventivní prohlídka u všeobecného praktického lékaře je celkovým vyšetřením, na které pacient přichází jedenkrát za dva roky (nejdříve však 23. měsíc po provedení poslední preventivní prohlídky), a to i když nemá zdravotní obtíže.
Co zahrnuje preventivní prohlídka
- Její součástí je anamnéza, kdy praktický lékař cílenými dotazy na onemocnění v rodině, na dřívější onemocnění, pracovní zatížení a životní návyky zjišťuje předpokládaná zdravotní rizika.
- Kontroluje očkování proti tetanu.
- Dále se provádí vlastní vyšetření pohledem na kůži a sliznice, např. spojivky, jazyk, do hrdla, vyšetření štítné žlázy a hlavní skupiny uzlin. Poklepem a poslechem se vyšetřuje srdce a plíce, spočítá tep a změří krevní tlak, prohmatá břicho, zjišťuje bolestivost v oblasti ledvin, stav žil a tepen na dolních končetinách, důležitým údajem je výška a hmotnost, orientačně se vyšetří sluch a zrak.
- Provádí se orientační chemické vyšetření moči.
- Povinnou součástí preventivní prohlídky je onkologická prevence. Lékař provede vyšetření konečníku, varlat a prsů, spolu s poučením o nutnosti a způsobu samovyšetřování.
- Od 40 let se provádí vyšetření EKG ve čtyřletých intervalech.
- V 18, 40, 50 a 60 letech lékař zařídí provedení vyšetření cholesterolu a triglyceridů v krvi.
- Od 45 let se provádí i kontrola glykémie v dvouletých intervalech.
- Další laboratorní vyšetření (odběry) se provádějí podle indikace, respektive pokud vyplynou z anamnézy či klinického vyšetření.
- Vyšetření (screening) na skryté (okultní) krvácení do zažívacího systému:
- možnost: Ve věku od 50 let se provádí ve dvouletém intervalu preventivní vyšetření na přítomnost krve ve stolici – TOKS test, což může včas odhalit počáteční stadia rakoviny tlustého střeva a konečníku. Toto vyšetření může provádět i registrující gynekolog (výsledek a datum provedení testu pacientka nahlásí svému praktickému lékaři).
- možnost: Pacientovi ve věku od 55 let se nově nabízí jako druhá varianta screeningu kolorektálního karcinomu možnost provedení tzv. primární screeningové kolonoskopie, a to v intervalu 10 let. Vyšetření indikuje praktický lékař a provádějí ho endoskopická pracoviště schválená komisí pro screening kolorektálního karcinomu MZ. Tito pacienti už nemají nárok na bezplatný test TOKS.
- U žen ve věku od 45 do 69 let praktický lékař ověřuje, zda bylo v posledních dvou letech provedeno mamografické vyšetření.
Co následuje
Výsledkem preventivní prohlídky jsou konkrétní závěry. V případě nálezu chorobného stavu zajistí lékař poskytnutí potřebné zdravotní péče.
Pokud je to v jeho kompetenci, sleduje a určuje potřebná pomocná vyšetření a léčí pacienta sám.
Pokud zjištěný problém vyžaduje specializovanou péči, předá pacienta specialistovi, který ho pravidelně sleduje, podle potřeby vyšetřuje a předepisuje mu léky.
I v předepsaném obsahu preventivních prohlídek se jednotlivé ZP liší. Například OZP hradí ve dvouletých intervalech vyšetření na okultní krvácení i u osob mezi 45–50 roky věku, některé ZP rovněž zrušily horní věkovou hranici pro screeningové vyšetření mammografem.
Nutnou součástí preventivní prohlídky je i kontrola očkování. Dospělá populace v ČR je povinně očkována jen proti tetanu, a to v 10–15letých intervalech. Interval byl prodloužen až na 15 roků vzhledem k vysokému titru protilátek u naší populace. Samozřejmě je nutno brát v potaz individuální zdravotní stav konkrétního pacienta a jeho imunokompetenci a podle toho popř. interval zkrátit.
Dalším podstatným očkováním v ordinaci VPL je očkování proti sezonní chřipce. Toto očkování je hrazeno ze zdravotního pojištění osobám nad 65 let věku a osobám se závažným zdravotním postižením, u kterých by případné onemocnění chřipkou mohlo vyvolat významné zdravotní komplikace včetně možného úmrtí. I zde jsou v posledních měsících značné třecí plochy mezi VPL a ZP. Respektive se zdá, že problémem je nařízení SÚKLu, které komplikuje očkování v ordinaci VPL. Vzhledem ke skutečnosti, že se předpisy ovlivňující realizaci očkování proti sezonní chřipce nejspíše změní, není třeba je na tomto místě zvlášť rozebírat. V ordinaci VPL je také možno očkovat proti dalším infekčním onemocněním, jako je např. onemocnění pneumokokem, lidským papilomavirem, klíšťovou encefalitidou, virovou hepatitidou A, B nebo oba typy v kombinované vakcíně. Očkovací látky ani úkon očkování nejsou většinou zdravotními pojišťovnami propláceny. Výjimkou je úhrada některé očkovací dávky prostřednictvím bonusových programů jednotlivých ZP. Výjimečně je hrazena vakcína proti hepatitidě A z profylaktických důvodů.
Velmi důležitou součástí práce VPL je vedení agendy dočasné pracovní neschopnosti k výkonu zaměstnání. Tato agenda je administrativně značně náročná a změny v posledních 2 letech zatím vedly spíše ke komplikacím než ke zjednodušení stavu. Vedení pracovní neschopnosti souvisí s následnými úkony, které vedou k převedení pacienta do invalidity, která je pak v pravidelných intervalech kontrolována. Této administrativě je co do náročnosti velmi podobná agenda sociálních dávek nejrůznějších vyžádaných posudků.
Mnoho všeobecných praktických lékařů se kromě poskytování základní kurativní péče a péče uvedené výše, věnuje ještě dalším léčebným postupům. Záleží to na spektru jejich profesionálního zájmu a na stupni dosažené kvalifikace v tomto ohledu.
Jde například o rozšíření možností fyzikální terapie, měkkých RHB technik apod. Lékař musí smluvní zdravotní pojišťovně prokázat svojí erudici v příslušném oboru a s tou si případně nasmlouvat příslušný kód výkonu. Na základě nasmlouvání a vykázání mu pak ZP tento výkon může proplatit.
VPL může také poskytovat substituční péči osobám závislým na opiátech. V tomto případě jde zejména o substituci tabletovými přípravky buprenorfinu, protože metadon je u nás podáván v tekuté formě ve specializovaných substitučních centrech. Poskytování této péče je ovšem ryze charitativní činností a není ZP hrazeno.
Všeobecný praktický lékař může rozšířit spektrum výkonů, které v ordinaci vykonává, ještě o provádění dalších výkonů. Kromě provádění odběrů krve a biologického materiálu a testování moči, což se ve většině ordinací VPL praktikuje, lze nasmlouvat např. provádění infuzní terapie. Dále provádění EKG a analýzy CRP či sérové glukózy. Tyto kódy předpokládají zakoupení příslušné techniky a její pravidelný servis. V předchozím textu je uveden způsob, kterým VPL může rozšířit spektrum výkonů stojících mimo kapitační platbu, což v praktickém dopadu znamená navýšení příjmů ordinace VPL, jejichž největší procento je v kapitační platbě. Zároveň to však může znamenat zvýšenou pozornost revizních lékařů zdravotních pojišťoven.
Kapitační platba je částka, která je měsíčně proplácena registrujícímu všeobecnému praktickému lékaři za jednoho unikátního registrovaného pojištěnce, rodné číslo. Kapitační platba se stanovuje každoročně smluvními dodatky. Výše kapitační platby na jednoho pojištěnce se propočítává podle věkového indexu:
Věková skupina Index
0–4 roky 3,9
15–9 let 1,70
10–14 let 1,35
15–19 let 1,00
20–24 let 0,90
25–29 let 0,95
30–34 let 1,00
35–39 let 1,05
40–44 let 1,05
45–49 let 1,10
50–54 let 1,35
55–59 let 1,45
60–64 let 1,50
65–69 let 1,70
70–74 let 2,00
75–79 let 2,40
80–84 let 2,90
85 a více let 3,40
Základní výše kapitační platby je v současné době stanovena podle ordinační doby v týdnu a jejího rozložení 47, 49, 50 Kč. Tato sazba je v současné době platná u většiny ZP a k ní se podle individuálních dodatků připočítává bonifikace. Ta může být především za získání akreditace pro vzdělávání v oboru, za školení lékaře v přípravě, za prokázání celoživotního vzdělávání. Specifickou položkou jsou pak bonifikace za nízkou nákladovost.
Opakem této položky je pak uplatnění regulace za vysokou nákladovost. Ta se propočítává většinou proti celorepublikovému a okresnímu průměru. Excesy proti průměrům jsou signálem, že praxe je něčím výjimečná. Může se odlišovat např. věkovým složením pacientů, popř. sociálním složením, a přítomností různých sociálních skupin a komunit.
Na nákladovost jednotlivých ordinací má vliv také ochota specializovaných ambulancí předepisovat svým pacientům indikovanou medikamentózní léčbu. Mnoho specialistů, aby sami měli akceptovatelné náklady u ZP, deleguje předepisování příslušné léčby na všeobecné praktické lékaře.
Příprava lékařů pro praxi v oboru, kvalita postgraduálního vzdělávání, potřebné znalosti a praxe ovlivňují diferenciálnědiagnostické uvažování a na ně navazující vlastní terapii i indukovanou péči. Ovlivňují však i kvalitu zdravotní péče poskytovanou praktickým lékařem. Kvalita péče a s ní spojené problémy však zatím nejsou v popředí zájmu zdravotních pojišťoven.
Je proto třeba důkladně a opatrně zkoumat příčiny vybočení každé takové praxe. Zde vidím ještě značné rezervy na straně ZP, zejména v komunikaci s ordinacemi VPL. Nejsou to jen revizní lékaři, ale také systém kontroly prováděný zdravotními pojišťovnami, který je neadresný a převážně neosobní.
Poznámka: Po uzávěrce tohoto čísla vydává MZ ČR novelizovaným VP VPL, ve kterém jsou uplatněny změny, které jsou zmiňovány v textu na s. 63. Aktuální verzi VP VPL lze najít na www.mzcr.cz nebo www.ipvz.cz.
Adresa pro korespondenci:
MUDr. Josef Štolfa
Katedra Všeobecného praktického lékařství IPVZ Praha
Ruská 85100 05 Praha 10
e-mail: josef.stolfa@seznam.cz
Zdroje
je k dispozici u autora.
Štítky
Posudkové lékařství Pracovní lékařství
Článek Co nového ve Věstníku MZ ČRČlánek MUDr. Jan Calta šedesátiletý
Článek vyšel v časopiseRevizní a posudkové lékařství
Nejčtenější tento týden
2011 Číslo 2- Vedolizumab v léčbě středně těžké až těžké aktivní Crohnovy nemoci
- Vedolizumab je vhodný i pro déletrvající léčbu pacientů s IBD
- Nové možnosti v terapii zánětlivých střevních onemocnění
- Přístup k léčbě registrovaným léčivým přípravkem, který nemá stanovenou úhradu z veřejného zdravotního pojištění
- Syndrom dráždivého tračníku a nespecifické střevní záněty nejsou evolučně příbuzná onemocnění
-
Všechny články tohoto čísla
- Failed back surgery syndrom – posuzování zdravotního stavu a funkčních omezení po operačních výkonech na páteři
- Motivace lékařů pro práci v lékařské posudkové službě
- Posuzování invalidity a invalidizace v roce 2009 a 2010
- Obor revizní lékařství a jeho srovnání s ostatními lékařskými obory
- Postgraduální vzdělávání ve všeobecném praktickém lékařství a problematika kontroly nákladů na zdravotní péči
- Problematika skrytého mamografického screeningu v České republice
- CT pracoviště z pohledu praxe revizního lékaře
- Zamyšlení nad Indikačním seznamem pro lázeňskou péči – pohled zdravotní pojišťovny
- Zpráva o činnosti výboru Společnosti posudkového lékařství ČLS JEP za období od dubna 2010
- MUDr. Jan Calta šedesátiletý
- Co nového ve Věstníku MZ ČR
- Revizní a posudkové lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Failed back surgery syndrom – posuzování zdravotního stavu a funkčních omezení po operačních výkonech na páteři
- Zamyšlení nad Indikačním seznamem pro lázeňskou péči – pohled zdravotní pojišťovny
- Obor revizní lékařství a jeho srovnání s ostatními lékařskými obory
- CT pracoviště z pohledu praxe revizního lékaře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání