-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Algoritmus diferenciální diagnostiky urologických symptomů v primární péči
Algorithm for differential diagnosis of urological symptoms in primary health care
Introduction: Article describes development of an algorithm for basic differential diagnosis of urological problems during the patient assessment in the primary care.
Method: The algorithm was developed through action research and a modified Delphi method.
Results: The procedure can be used by all healthcare workers in primary care, i.e. both general nurses, paramedics and general practitioners. This algorithm is an illustration of the basic diagnostic process and cannot be applied to 100% of cases.
Conclusion: The algorithm can be a useful diagnostic tool for healthcare professionals with less experience in this field.
Keywords:
Algorithms – primary health care – Urology – urological disease
Autoři: D. Peřan 1,2,3; Ch. P. Cmorej 4,5; M. Nesvadba 6,7; J. Pekara 1,3
Působiště autorů: Zdravotnická záchranná služba hl. m. Prahy, Praha, Ředitel: MUDr. Petr Kolouch, MBA 1; 3. lékařská fakulta UK, Praha, Kabinet veřejného zdravotnictví, Vedoucí: MUDr. David Marx, Ph. D. 2; Vysoká škola zdravotnická, Praha, Ředitel: Ing. František Kunc, PhD., Rektorka: doc. PhDr. Jitka Němcová, Ph. D. 3; Zdravotnická záchranná služba Ústeckého kraje, p. o., Ředitel: MUDr. Ilja Dejl 4; Univerzita Jana Evangelisty Purkyně v Ústí nad Labem, Fakulta zdravotnických studií, Děkan: doc. PhDr. Zdeněk Havel, CSc. 5; Ordinace praktického lékaře pro dospělé, Turnov 6; Ministerstvo zdravotnictví Slovenské republiky, Bratislava, Ministr: MUDr. Marek Krajčí 7
Vyšlo v časopise: Prakt. Lék. 2021; 101(2): 118-121
Kategorie: Z různých oborů
Souhrn
Úvod: Článek popisuje vznik algoritmu pro základní diferenciální diagnostiku urologických symptomů při vyšetření pacienta v primární péči.
Metodika: Algoritmus vznikal formou akčního výzkumu a modifikované Delphi metody.
Výsledky: Postup může být využit všemi zdravotnickými pracovníky v primární péči, tedy jak všeobecnými sestrami, zdravotnickými záchranáři, tak praktickými lékaři. Tento algoritmus je znázorněním základního diagnostického procesu a nemůže být aplikován na 100 % pacientů.
Závěr: Algoritmus může být užitečným diagnostickým nástrojem pro zdravotnické pracovníky s menšími zkušenostmi s touto problematikou.
ÚVOD
Diferenciální diagnostika urologických symptomů zahrnuje poměrně velké množství stavů s různými projevy a různou urgencí. V primární péči se praktičtí lékaři, posádky zdravotnických záchranných služeb nebo zdravotničtí pracovníci na urgentních příjmech, ale i v domácí péči setkávají více či méně se všemi. Některé sami diagnostikují a léčí, jiné předávají do péče na specializovaná pracoviště nebo do odborných ambulancí. Do výčtu takových diagnóz patří: infekce močových cest (konkrétně uretritida, cystitida a pyelonefritida), prostatitida, sepse, urolitiáza, renální kolika, retence moči, tamponáda močového měchýře, benigní hyperplazie prostaty (BHP), hyperaktivní močový měchýř (z anglického Overactive Bladder – OAB), symptomy spojené s poruchou dolních močových cest (z anglického Lower Urinary Tract Symptoms – LUTS), nádorová onemocnění a renální selhání. Mimo onemocnění stojí úrazy, které lze dělit na tupá a penetrující poranění, kdy z urologického hlediska je symptomem poranění míchy priapismus.
Ze statistik vyplývá, že 60 % mužů ve věku 60 let má jistý stupeň LUTS. Závažný stupeň má 13 % mužů ve věku 40–49 let a více než 28 % nad 70 let (1, 2). Symptomy LUTS je možné schematicky klasifikovat do tří skupin: mikční symptomy (např. zadržení a přerušované močení, slabý proud moči, rozstřikování moči), jímací symptomy, které souvisejí s hyperaktivitou močového měchýře (nykturie, urgence, frekvence a inkontinence) a postmikční symptomy (např. postmikční dribbling nebo pocit nedokonalého vyprázdnění měchýře). Asi 24 % mužů má jímací i mikční a postmikční symptomy, až 12 % mužů mívá pouze mikční a 9 % pouze jímací příznaky, asi 10 % pacientů trpí kombinací mikčních a jímacích příznaků (3). LUTS u mužů vykazuje multifaktoriální etiologii, souvisí s chorobami postihujícími prostatu (BHP – benigní prostatická obstrukce) i močový měchýř (OAB – symptomy u kardiovaskulárních či endokrinních chorob, idiopatická hyperaktivita detruzoru) (4).
Kognitivní pomůcky – algoritmy, kontrolní listy, apod. – zvyšují bezpečnost poskytované péče, přičemž nenahrazují odbornost členů týmu, ale jsou důležitou pomůckou multidisciplinárních týmů (5–9).
Zdravotničtí pracovníci jsou využívání takových pomůcek většinou naklonění, pokud se zaměřují na usnadnění klinického úsudku, komunikaci v týmu a jsou uzpůsobeny lokálním podmínkám (10, 11). Kognitivní pomůcky zároveň vedou k zapamatování správného postupu (12).
METODIKA
Tvorba algoritmu probíhala formou akčního výzkumu a modifikované Delphi metody. Cílem bylo získat a upravit nástroj vhodný pro zjednodušení diferenciální diagnostické rozvahy u pacientů s urologickými obtížemi v primární péči (obr. 1).
Obr. 1. Algoritmus diferenciální diagnostiky urologických symptomů v primární péči 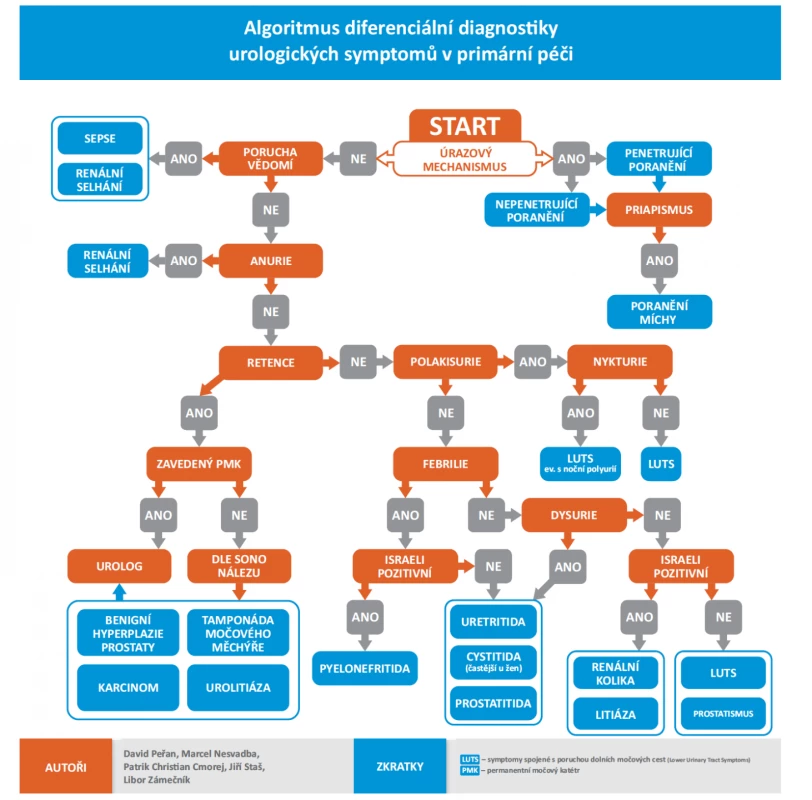
Delphi metoda je technika využití subjektivních názorů skupiny lidí za účelem nalezení společného konsenzu ohledně přítomnosti nebo budoucnosti (13). Modifikovaná Delphi metoda spočívá v zapojení skupiny odborníků do procesu akčního výzkumu.
VÝSLEDKY
V prvním kole provedli autoři soupis všech stavů, které se v primární péči, tedy především v ordinacích praktických lékařů, domácí péči nebo na zdravotnických záchranných službách, vyskytují nejčastěji (n = 17). Vycházeli přitom z vlastních zkušeností. K jednotlivým stavům následně přiřadili symptomy (n = 15) fyzikálního a anamnestického vyšetření.
Ve druhém kole vybrali autoři ty příznaky, které mohou být použity jako vylučovací v rámci algoritmu (n = 12).
Ve třetím kole vytvořili grafickou podobu rozhodovacího procesu v rámci diferenciální diagnostiky. Při tvorbě algoritmu byly dvě diagnózy vypuštěny (erektilní dysfunkce a OAB), protože je diagnosticky v prvním případě zřejmá (ačkoliv se její příčiny různí) a ve druhém zařazena do širší skupiny LUTS. V případě erektilní dysfunkce se navíc nejedná o typicky urologické obtíže. Rovněž byly ve třetím kole upraveny a sloučeny některé trajektorie, aby reflektovaly i méně časté projevy daných onemocnění.
DISKUZE
Základní diagnostickou rozvahou postupu je rozdělení na traumatické a netraumatické stavy. Traumata močového ústrojí jsou dále dělena např. na penetrující a tupá, což může být vnímáno jako nejobecnější dělení dle mechanismu úrazu. Traumata je také možné dělit dle jednotlivých orgánů na poranění ledvin, močového měchýře, případně močovodů či pohlavních orgánů. Roli v diagnostice traumatu hraje i urgentní ultrasonografie (především hepatorenálního a splenorenálního prostoru a močového měchýře) (14). U traumatického pacienta může být z urologického hlediska prvním spatřeným symptomem priapismus, který je známkou poranění míchy. Priapismus však může vznikat i z jiných příčin, avšak v případě traumatu se jedná o známku závažného poranění.
Ačkoliv některá urologická onemocnění mohou způsobit vegetativní reakci (nauzeu, zvracení apod.), nevyvolávají samy o sobě poruchy vědomí. Poruchy vědomí (kvantitativní i kvalitativní) se objevují v souvislosti s vysokými horečkami a sepsí, případně s pokročilou fází renálního selhání.
Dalším rozhodovacím krokem je, zda se tvoří moč. Anurie je obvykle spojena s renálním selháním. Stavy, které jsou spojeny s nemožností močit (při zachování tvorby moči), jsou spojeny jednak se zavedeným permanentním močovým katétrem (např. při jeho obstrukci nebo dislokaci) nebo je k bližšímu určení potřeba ultrasonografické vyšetření (i v režimu urgentního sonografického vyšetření). Díky sonografii je možné identifikovat dilataci dutého močového systému při renální kolice, tamponádu močového měchýře, benigní hyperplazii prostaty nebo novotvar blokující odtok moči. Ve všech případech je řešení v rukách urologů.
Při zachovaném odtoku moči je dalším rozhodovacím krokem přítomnost polakisurie, která se objevuje společně s nykturií u symptomů spojených s poruchou dolních močových cest (LUTS), které mohou mít také noční polyurii. Dále se může a nemusí objevovat u zánětů či urolitiázy. Samotná polakisurie bez nykturie je přítomna u poruch dolních močových cest.
Febrilie svědčí pro pyelonefritidu nebo prostatitidu, kdy rozhodovacím krokem mezi oběma stavy je pozitivita Israeliho hmatu (bimanuální palpace ledviny), která svědčí o postižení ledviny.
Dysurie svědčí pro zánět jak v podobě uretritidy, tak cystitidy, která je však častější u žen, nebo prostatitidy. Pokud dysurie není přítomna, ale je pozitivní Israeliho hmat, pravděpodobně se jedná o renální koliku nebo litiázu, zatímco potíže urologického charakteru bez pozitivity obojího svědčí nejspíše pro LUTS nebo prostatismus.
Z tabulky 1 je patrné, že některé symptomy se u určitých diagnóz objevit mohou a nemusí. Každý pacient udává příznaky subjektivně, a to je hlavní limitací tohoto algoritmu. Téměř žádný postup není v medicíně, natož v medicíně prvního kontaktu, kde jsou omezené lidské a materiální zdroje, včetně těch diagnostických, univerzálně použitelný, a to platí i pro tento postup.
Tab. 1. Přehled zahrnutých diagnóz a jejich příznaků 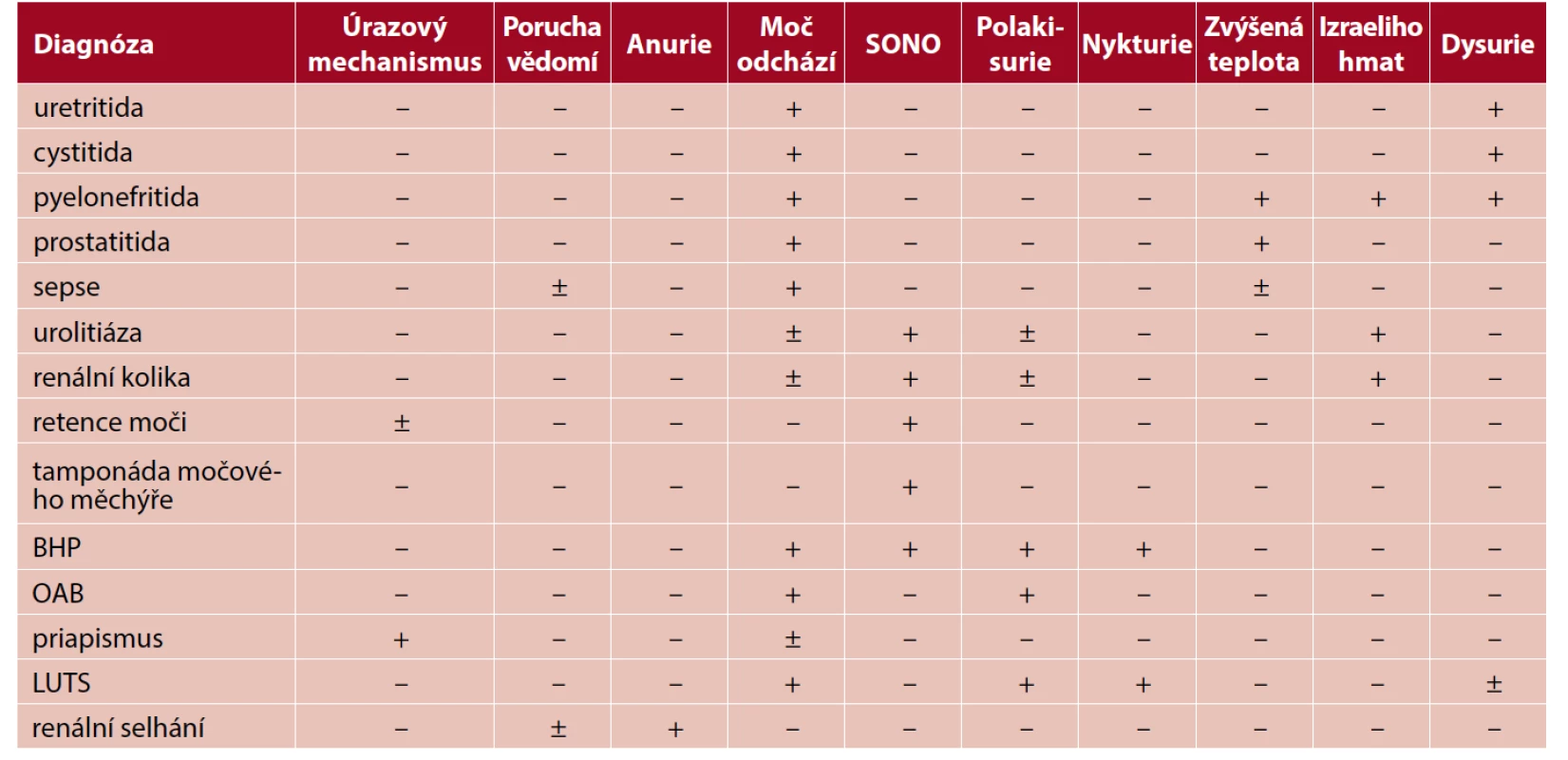
ZÁVĚR
Algoritmus diferenciální diagnostiky urologických obtíží v primární péči představuje jednoduchou pomůcku pro usnadnění diagnostiky urologických obtíží. Použitelný je všemi zdravotnickými pracovníky primární péče od všeobecných sester, přes zdravotnické záchranáře až po praktické lékaře. Ačkoliv nelze diferenciální diagnostiku popsat tak, aby byla použitelná pro 100 % pacientů, může být algoritmus užitečným diagnostickým nástrojem pro zdravotnické pracovníky s menšími zkušenostmi s touto problematikou.
Autoři děkují MUDr. Liboru Zámečníkovi, Ph.D., FEBU, FECSM, MBA za odbornou revizi algoritmu a Bc. Jiřímu Stašovi za grafickou úpravu.
Konflikt zájmů: žádný.
adresa pro korespondenci:
PhDr. Mgr. David Peřan, MBA
Vzdělávací a výcvikové středisko
Zdravotnická záchranná služba hl. m. Prahy
Korunní 98, 100 00 Praha 10
e-mail: david.peran@zzshmp.cz
Zdroje
- Arrighi HM, Metter EJ, Guess HA, et al. Natural history of benign prostatic hyperplasia and risk of prostatectomy the Baltimore Longitudinal Study of Aging. Urology 1991; 35 : 4–8.
- Chute CG, Panser LA, Girman CJ, et al. The prevalence of prostatism: a population based survey of urinary symptoms. J Urol 1993; 150 : 85–89.
- Čillíková K. Jak moderně přemýšlet o LUTS u mužů? Urol List 2015; 13(2): 53–54.
- Gravas S, Bachmann A, Descazeaud A, et al. Guidelines on the management of non-neurogenic male lower urinary tract symptoms (LUTS), incl. benign prostatic obstruction (BPO). European Association of Urology, 2014 (online). Dostupné z: https://uroweb.org/wp-content/uploads/Non-Neurogenic-Male-LUTS_2705.pdf (cit. 2021-02-26).
- Eberl S, Koers L, Van Haperen M, Preckel B. Cognitive aids: ’a must‘ for procedures performed by multidisciplinary sedation teams outside the operation room? BMJ Case Rep 2017; 2017: bcr2017221645. doi:10.1136/bcr-2017-221645
- Ziewacz JE, Arriaga AF, Bader AM, et al. Crisis checklists for the operating room: development and pilot testing. J Am Coll Surg 2011; 213(2): 212–217.
- Hart EM, Owen H. Errors and omissions in anesthesia: a pilot study using a pilot‘s checklist. Anesth Analg 2005; 101(1): 246–250.
- Arriaga AF, Bader AM, Wong JM, et al. Simulation-based trial of surgical-crisis checklists. N Engl J Med 2013; 368(3): 246–253.
- MacDougall N, Dong F, Broussard L, Comunale ME. Preventing mistransfusions: an evaluation of institutional knowledge and a response. Anesth Analg 2018; 126(1): 247–251.
- Krombach JW, Edwards WA, Marks JD, Radke OC. Checklists and other cognitive aids for emergency and routine anesthesia care–a survey on the perception of anesthesia providers from a large academic US institution. Anesth Pain Med 2015; 5(4): e26300.
- Weiss MJ, Kramer C, Tremblay S, Côté L. Attitudes of pediatric intensive care unit physicians towards the use of cognitive aids: a qualitative study. BMC Med Inform Decis Mak 2016; 16 : 53. doi:10.1186/s12911-016-0291-6
- Everett TC, Morgan PJ, Brydges R, et al. The impact of critical event checklists on medical management and teamwork during simulated crises in a surgical daycare facility. Anaesthesia 2017; 72(3): 350–358.
- Wildemuth BM. Applications of social research methods to questions in information and library science. Westport: Libraries Unlimited 2009.
- Škulec R, Cmorej PCh, Durila M, a kol. Curriculum urgentní ultrasonografie pro specialisty v oboru urgentní medicína. Anest Intenziv Med 2018; 29(6): 338–345.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2021 Číslo 2- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Úloha praktického lékaře v péči o inkontinentní pacienty
- Zápach při inkontinenci je častou obavou pacientů
- Parkinsonova nemoc – stanovení diagnózy neurologem
-
Všechny články tohoto čísla
- Profesionální onemocnění hlášená v České republice v roce 2020
- Znalosti sester o dezinfekci vybraných předmětů a ploch při poskytování zdravotních služeb
- Algoritmus diferenciální diagnostiky urologických symptomů v primární péči
- Zlatá medaile České lékařské společnosti J. E. Purkyně prof. MUDr. Zdeňku Mračkovi
- Historie infekčních nemoci – nekončící příběh
- Pacient vegan: nutriční specifika rostlinné stravy
- Hepatotoxický potenciál výživových a dietetických suplementov
- Optické endoskopické metody v diagnostice nádorů hlavy a krku
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Pacient vegan: nutriční specifika rostlinné stravy
- Historie infekčních nemoci – nekončící příběh
- Hepatotoxický potenciál výživových a dietetických suplementov
- Znalosti sester o dezinfekci vybraných předmětů a ploch při poskytování zdravotních služeb
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



