-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Jak je na tom české zdravotnictví ve srovnání se sousedními zeměmi?
Autoři: K. Filip
Působiště autorů: Thomayerova nemocnice, Praha
Vyšlo v časopise: Prakt. Lék. 2013; 93(3): 79-82
Kategorie: Editorial
V české veřejnosti je bohužel značně rozšířený mýtus, že se v našem zdravotnictví neobyčejně plýtvá a poskytování zdravotní péče je značně neefektivní. Někteří považují zdravotnictví za „černou díru“, v níž mizí bez užitku miliardy korun, a horlivě doporučují výdaje na zdravotní péči podstatně redukovat.
Zkusme se podívat na české zdravotnictví v širší perspektivě a srovnejme jej s našimi nejbližšími sousedy. Začněme ekonomickou situací. V tabulce 1 jsou uvedeny hodnoty hrubého národního produktu na hlavu, vyjádřené v amerických dolarech, jednak ve směnném kurzu, jednak přepočtené na paritu kupní síly (PPP). Toto srovnání není pro Českou republiku příznivé. Jsme na tom sice lépe než Slováci a Poláci, ale výrazně zaostáváme jak za Německem, tak za Rakouskem.
Tab. 1. Hrubý domácí produkt na hlavu (HDP) v USD v směnném kurzu a HDP přepočtený na paritu kupní síly v USD (2011) 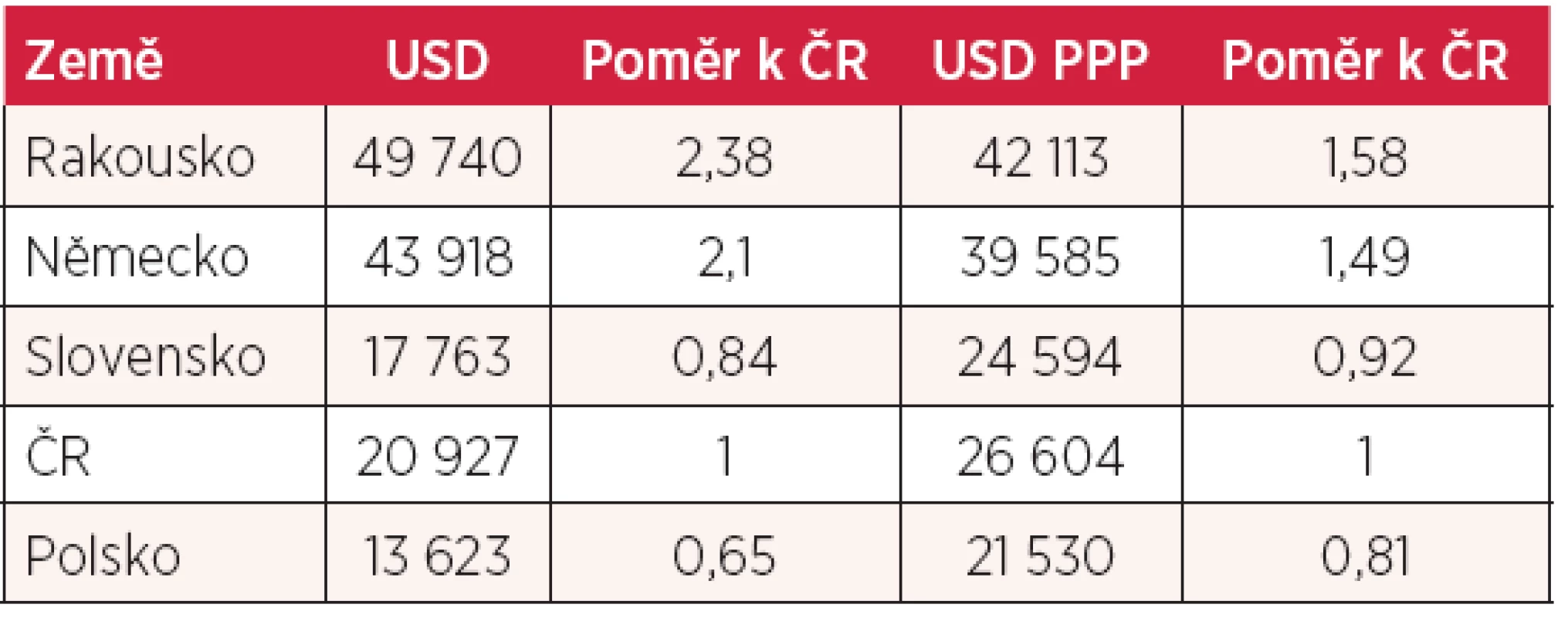
zdroj: OECD Health Data 2012 V tabulce 2 je uvedeno srovnání celkových výdajů na zdravotnictví, vyjádřených jednak v absolutní hodnotě na hlavu v paritě kupní síly (US dolary), jednak v % HDP v roce 2010. Z tabulky je zřejmé, že méně peněz na zdravotnictví než Česká republika vydává z našich sousedů jen Polsko. Naši pacienti mají přitom dostupné stejné vyšetřovací metody, stejné léky i stejné spektrum operací jako nemocní v Rakousku či Německu.
Tab. 2. Výdaje na zdravotnictví v roce 2010 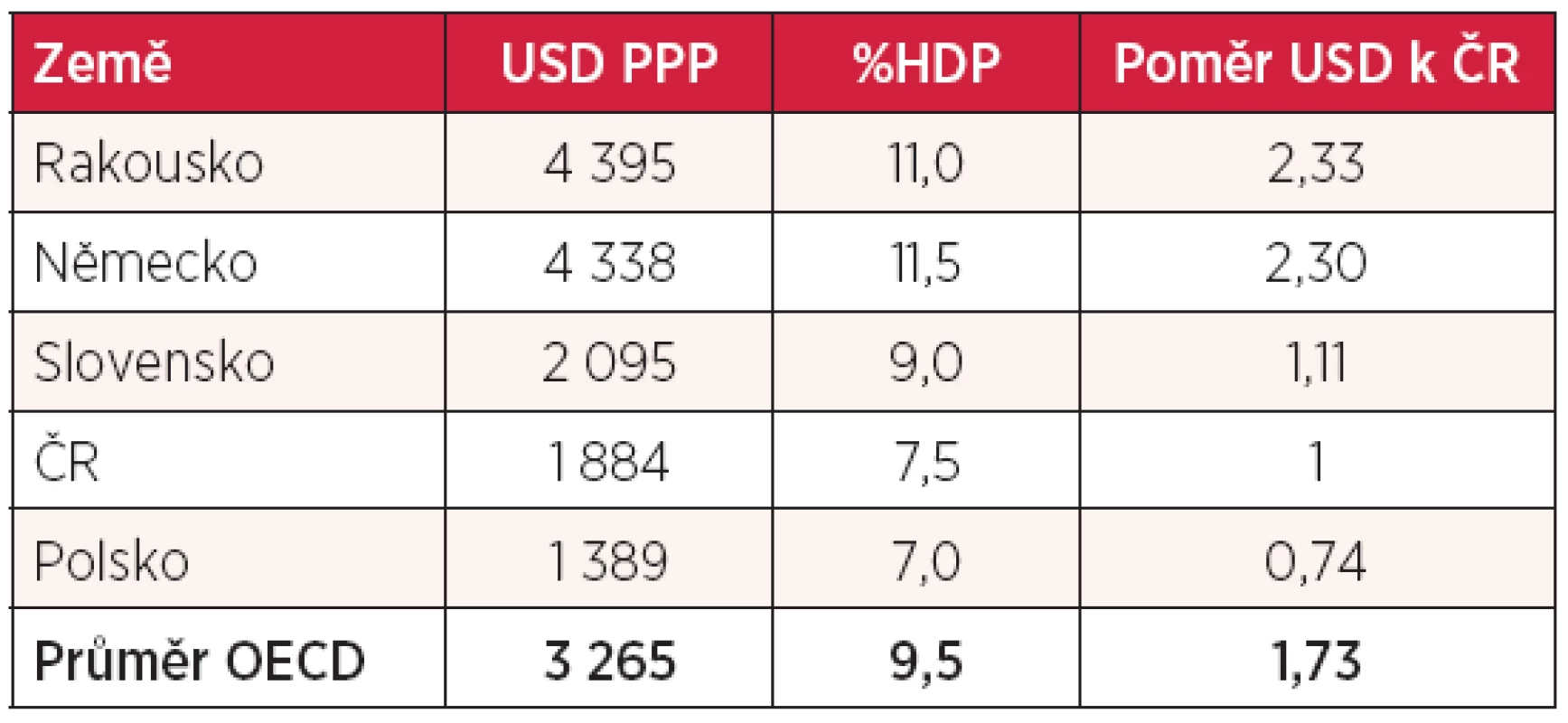
zdroj: OECD Health Data 2012 PPP – Purchasing Power Parity (parita kupní síly) Nikoliv překvapivé zjištění vyplývá z porovnání údajů z tabulek 1 a 2. Zatímco Němci a Rakušané mají hrubý národní produkt na hlavu přepočtený na paritu kupní síly zhruba 1,5krát vyšší než Češi, jejich výdaje na zdravotnictví jsou vyšší 2,3krát! To potvrzuje známou skutečnost, že výdaje na zdravotnictví nejsou přímo úměrné ekonomickému bohatství (nebo chudobě) státu, závisí spíše na preferencích a politických postojích vlády a zákonodárných sborů. V České republice evidentně panují jiné priority než zdraví a zdravotnictví a více než jinde se zde projevuje větší ochota zdravotní péči konzumovat než za ni platit. Pokud bychom vynakládali na zdravotnictví prostředky úměrně HDP v paritě kupní síly, tato částka by tedy představovala u nás roční výdaje na hlavu nejméně 2900 USD, tj. o více než 1000 USD více!
Tabulka 3 ukazuje jednak výdaje na léky a zdravotnické prostředky (ZP) na hlavu, v roce 2010, jednak přímé platby pacientů (OOP = out-of-pocket), obojí vyjádřené v amerických dolarech v paritě kupní síly (PPP). I tyto výdaje v České republice jsou opět hluboko pod průměrem OECD. Nicméně údaj o tom, že se v České republice ročně vyhodí léky za cca 1,5 miliardy Kč, svědčí pro možnost úspor v této oblasti. Otázkou je, zda se v České republice chováme jinak než naši sousedé a jaké jsou reálné možnosti tyto ztráty eliminovat či alespoň minimalizovat. Z těchto souhrnných údajů není samozřejmě možné vyčíst, jaké je zastoupení jednotlivých ATC skupin a zda zde existují mezi jednotlivými zeměmi podstatné rozdíly. OECD statistiky samostatně uvádějí pouze spotřebu antibiotik, která kromě ekonomických dopadů souvisí se zvyšováním počtu rezistentních nebo multirezistentních bakteriálních kmenů. Spotřeba antibiotik je uvedena v tabulce 4. V tomto parametru jsme sice pod průměrem OECD lepší než Poláci a Slováci, ale spotřeba antibiotik je u nás vyšší než v Rakousku nebo Německu. I zde možnost úspor nepochybně existuje a je nanejvýš žádoucí.
Tab. 3. Výdaje na léky a ZP a přímé platby pacientů (v USD PPP) 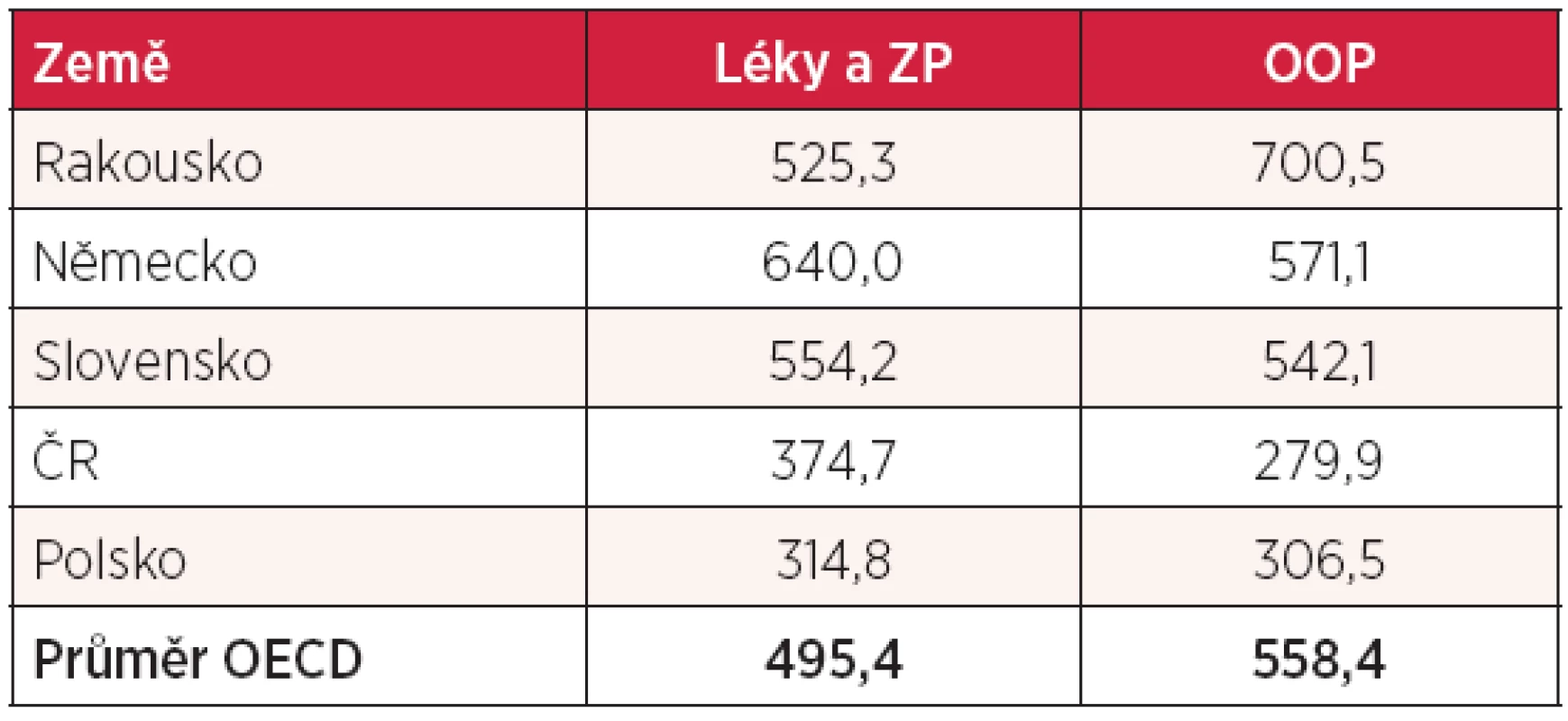
zdroj: OECD Health Data 2012 ZP – zdravotnické prostředky, OOP – out-of-pocket (přímá úhrada) Tab. 4. Spotřeba antibiotik v definovaných denních dávkách (DDD) 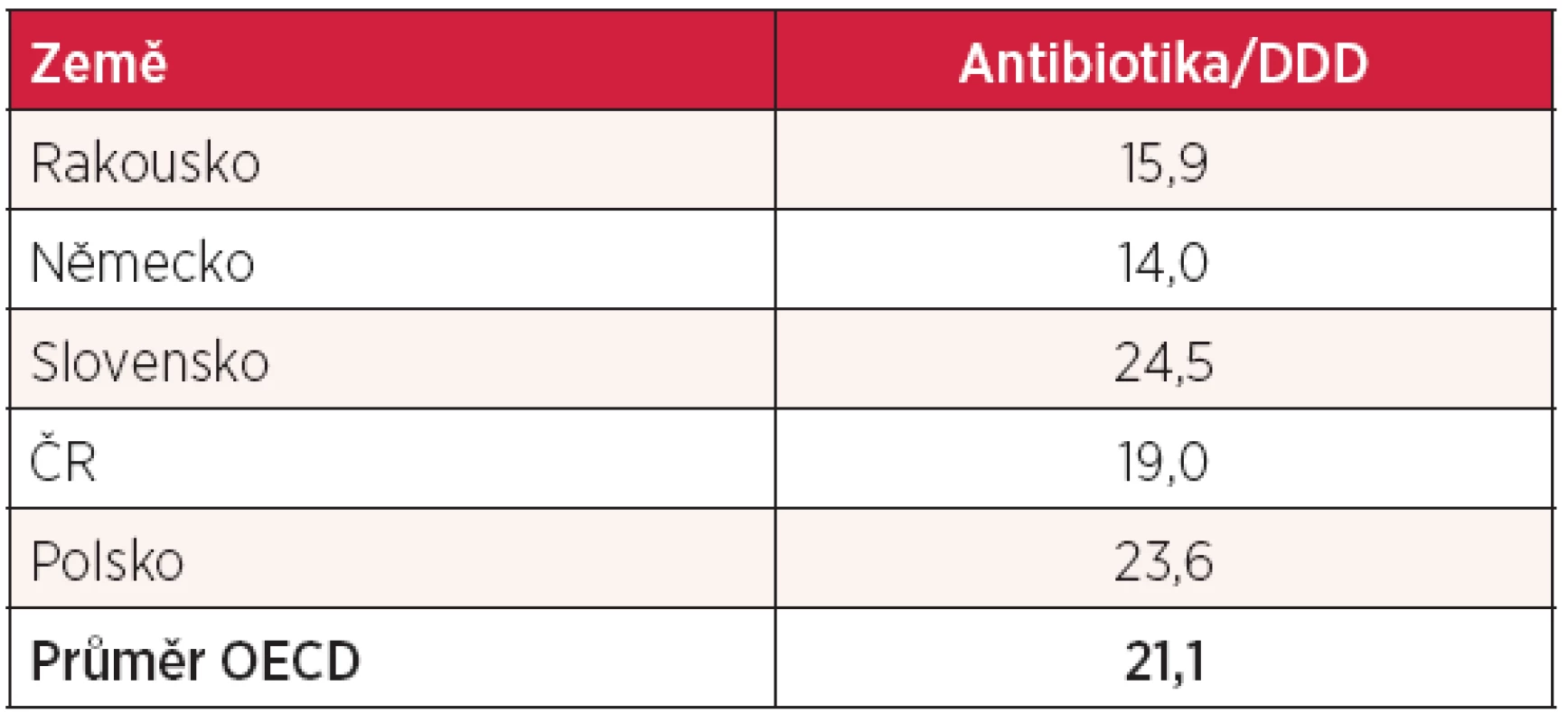
zdroj: OECD Health Data 2012 Další otázkou je, jak jsme na tom s počty lékařů, sester a nemocničních lůžek. Tyto počty vztažené na 1000 obyvatel, jsou uvedeny v tabulce 5. Z této tabulky je patrné, že počet lékařů a sester/1000 obyvatel v České republice je opět nižší než v Rakousku a v Německu, přičemž počet lékařů je lehce nad a počet sester lehce pod průměrem OECD. Jiná je situace v počtu nemocničních lůžek, resp. akutních lůžek, kde je v České republice méně lůžek než v Rakousku či Německu, ale stále více než je průměr OECD. V počtu psychiatrických lůžek Česká republika nad všemi sousedy i nad průměrem OECD jasně vede. Přes vyšší počet lůžek v České republice, než je průměr OECD, jsou zde výdaje na zdravotnictví podprůměrné. Možnost redukce lůžkového fondu u nás jistě existuje, je třeba si ale uvědomit, že od ní žádné podstatné úspory nelze očekávat. Údaj o počtu lůžek je třeba zasadit do dalšího kontextu, a sice kolik pacientů je na nich hospitalizováno. Počty hospitalizací na 100 000 obyvatel jsou uvedeny v tabulce 6.
Tab. 5. Počet personálu a lůžek na 1000 obyvatel 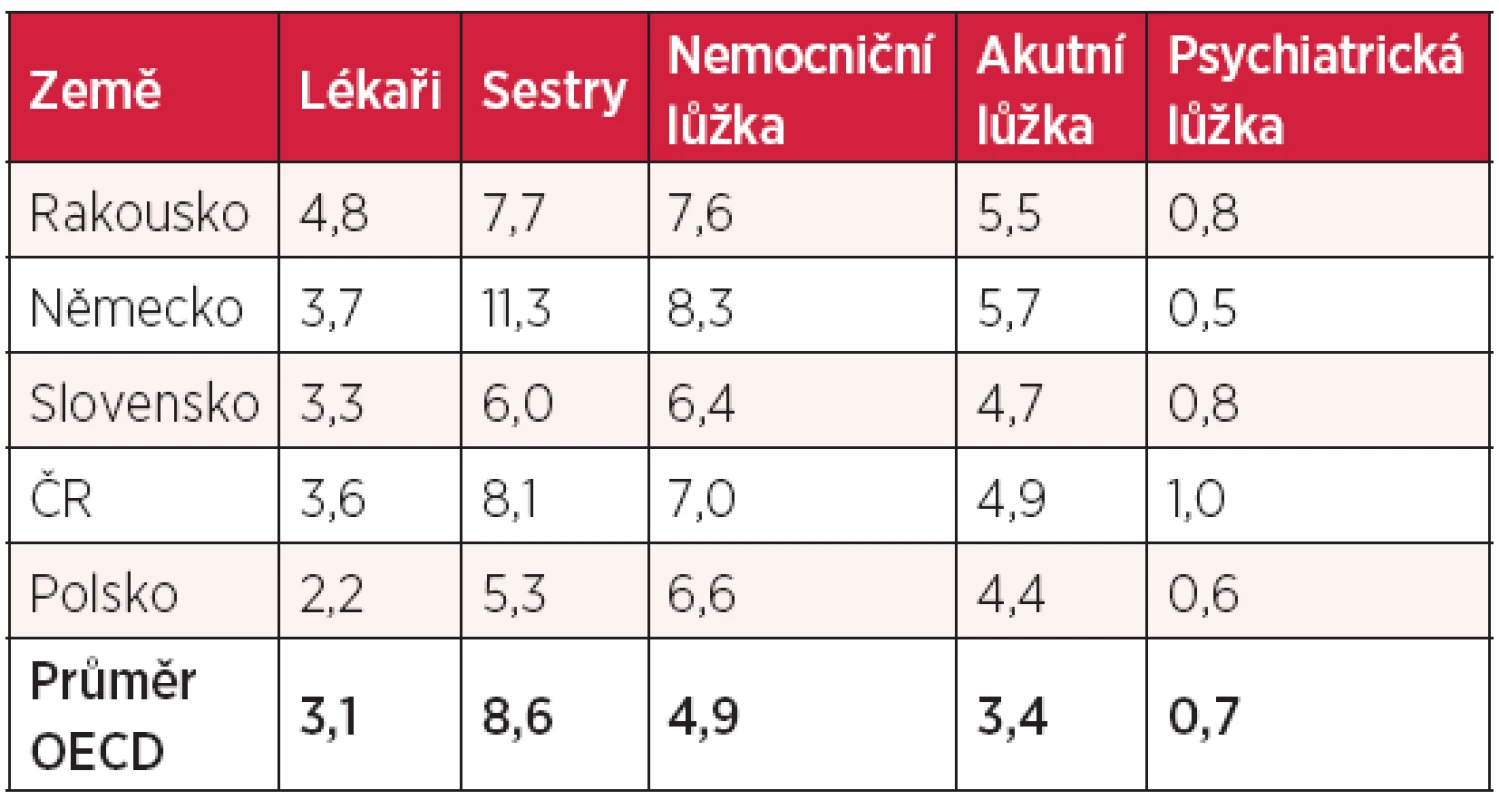
zdroj: OECD Health Data 2012 Tab. 6. Počty hospitalizací na 1000 obyvatel 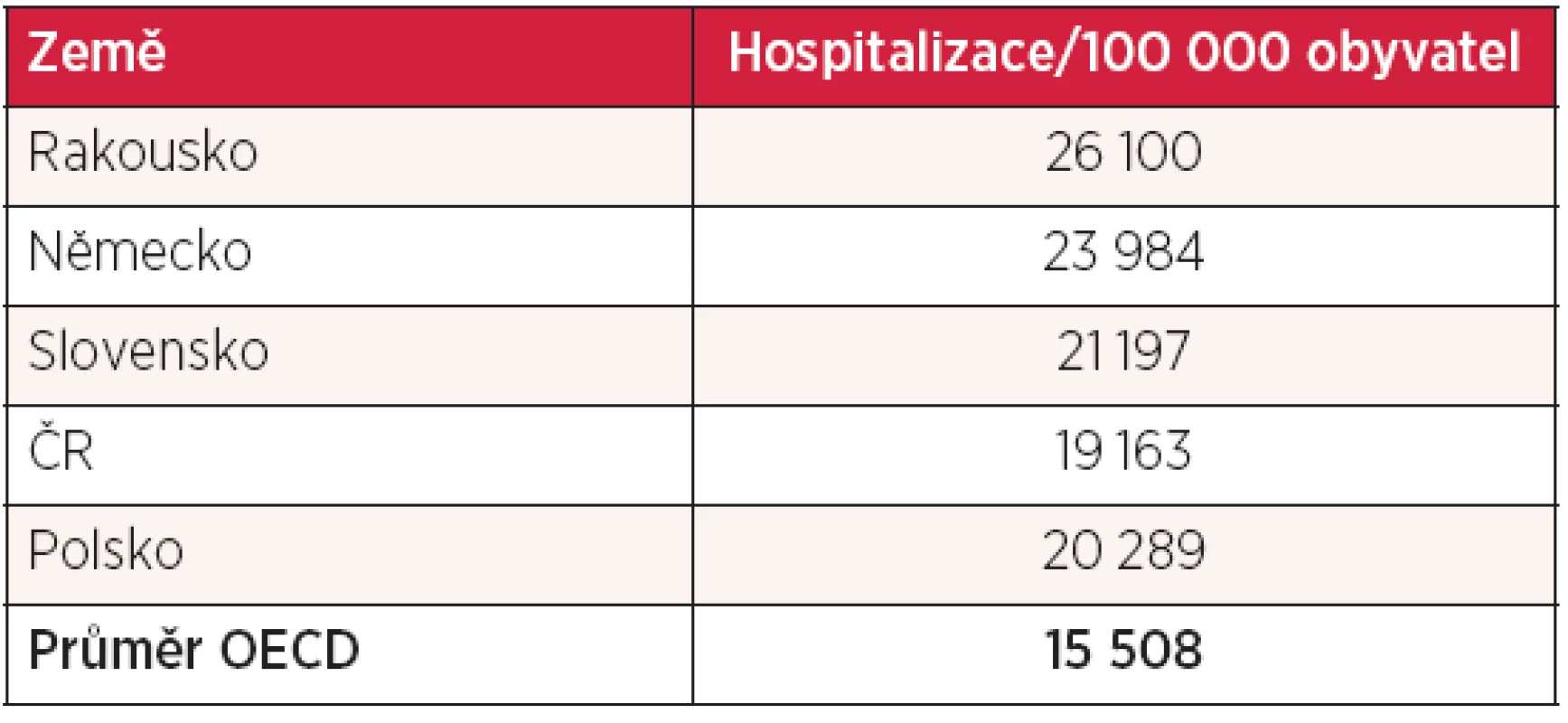
zdroj: OECD Health Data 2012 Z tabulky 5 vyplývá, že všechny země v tomto regionu jsou poměrně vysoko nad průměrem OECD, z toho Česká republika nejméně. Vysvětlit tento fenomén není snadné, jistě nemá jen medicínské příčiny. Podívejme se dále, jaká je průměrná délka hospitalizace. To ukazuje tabulka 7. Česká republika je v tomto parametru přesně na průměru zemí OECD. Nejdéle jsou nemocní hospitalizováni v Německu, nejkratší dobu v Polsku. Zkracovat dobu hospitalizace lze buď časnějším překladem na lůžka následné péče, nebo časnějším propuštěním do domácí péče, nezbytným předpokladem je dostatečná kapacita a dostupnost této péče.
Tab. 7. Průměrná délka hospitalizace (ALOS) 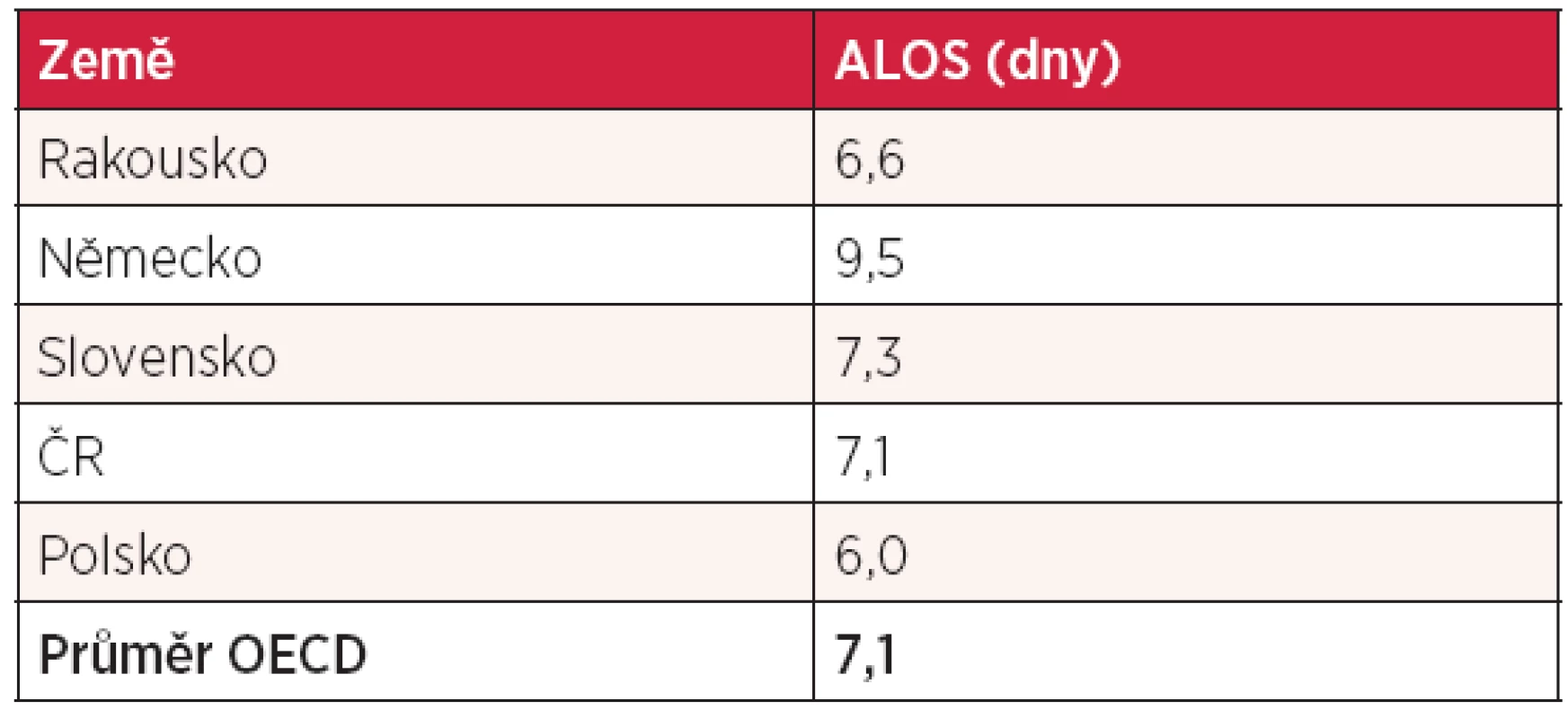
zdroj: OECD Health Data 2012 Další zajímavou otázkou je, jak jsme na tom s počtem diagnostických přístrojů, zejména CT a MR a s počtem vyšetření. To ukazuje tabulka 8 (počet přístrojů/1 mil. obyvatel, počet vyšetření/1000 obyvatel). Z tabulky vyplývá, že Česká republika je na tom sice o něco lépe než Slovensko (za Polsko údaje nejsou uvedeny), ale podstatně hůře než Němci, Rakušané a jak počtem přístrojů, tak počtem vyšetření jsme pod průměrem zemí OECD.
Tab. 8. Počet CT a MR přístrojů (na 1 mil. obyvatel) a počet vyšetření (na 1000 obyvatel) 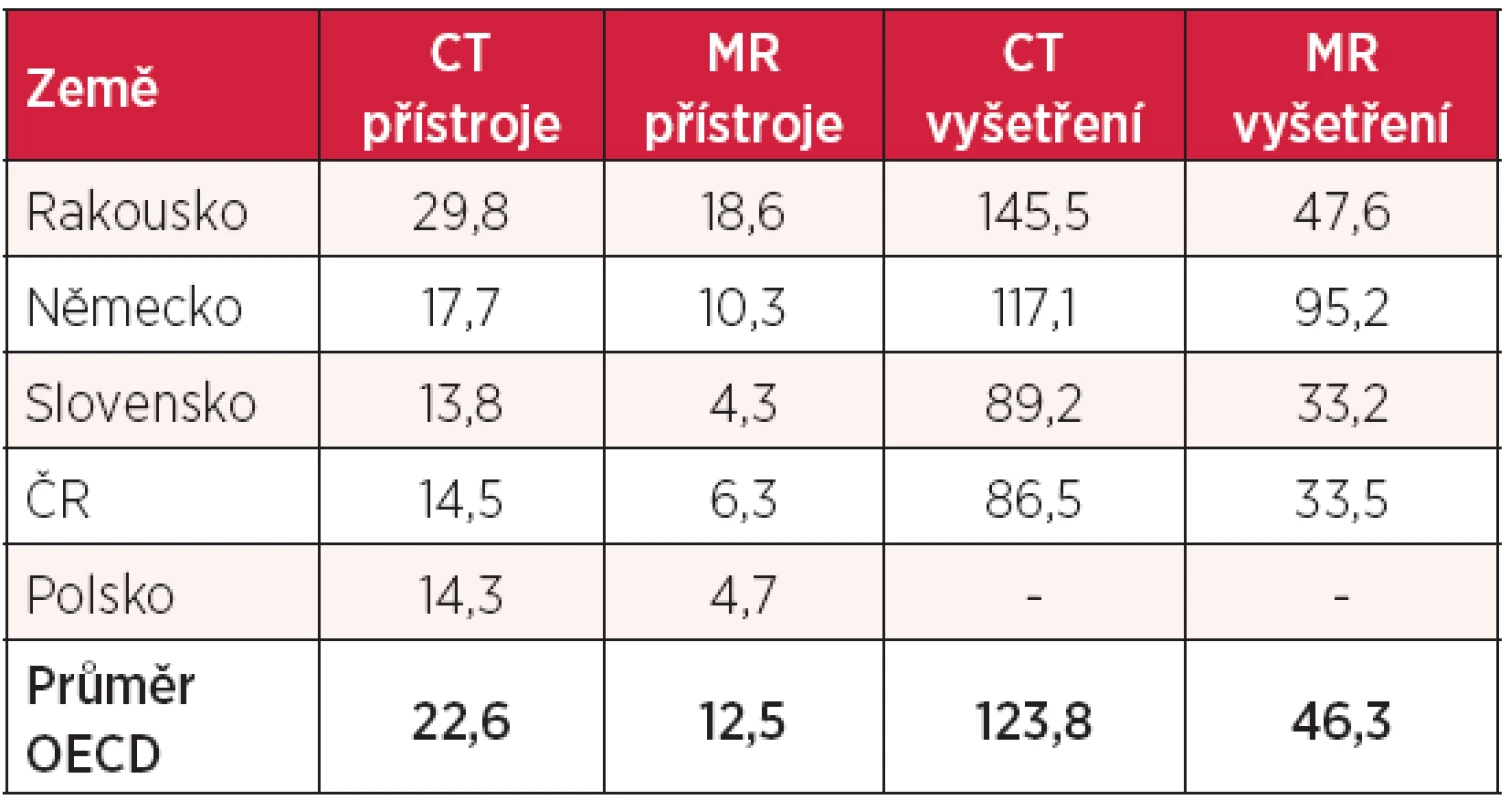
zdroj: OECD Health Data 2012 Zkusme se podívat na jinou oblast zdravotní péče, o níž se dost diskutuje – počet porodů vedených císařským řezem na 1000 živě narozených dětí. Tento údaj je uveden v tabulce 9. Ani zde Češi tento způsob porodu nenadužívají, postupují konzervativněji než všichni sousedé a jsou i pod průměrem OECD.
Tab. 9. Počet porodů vedených císařským řezem (na 1000 živě narozených dětí) 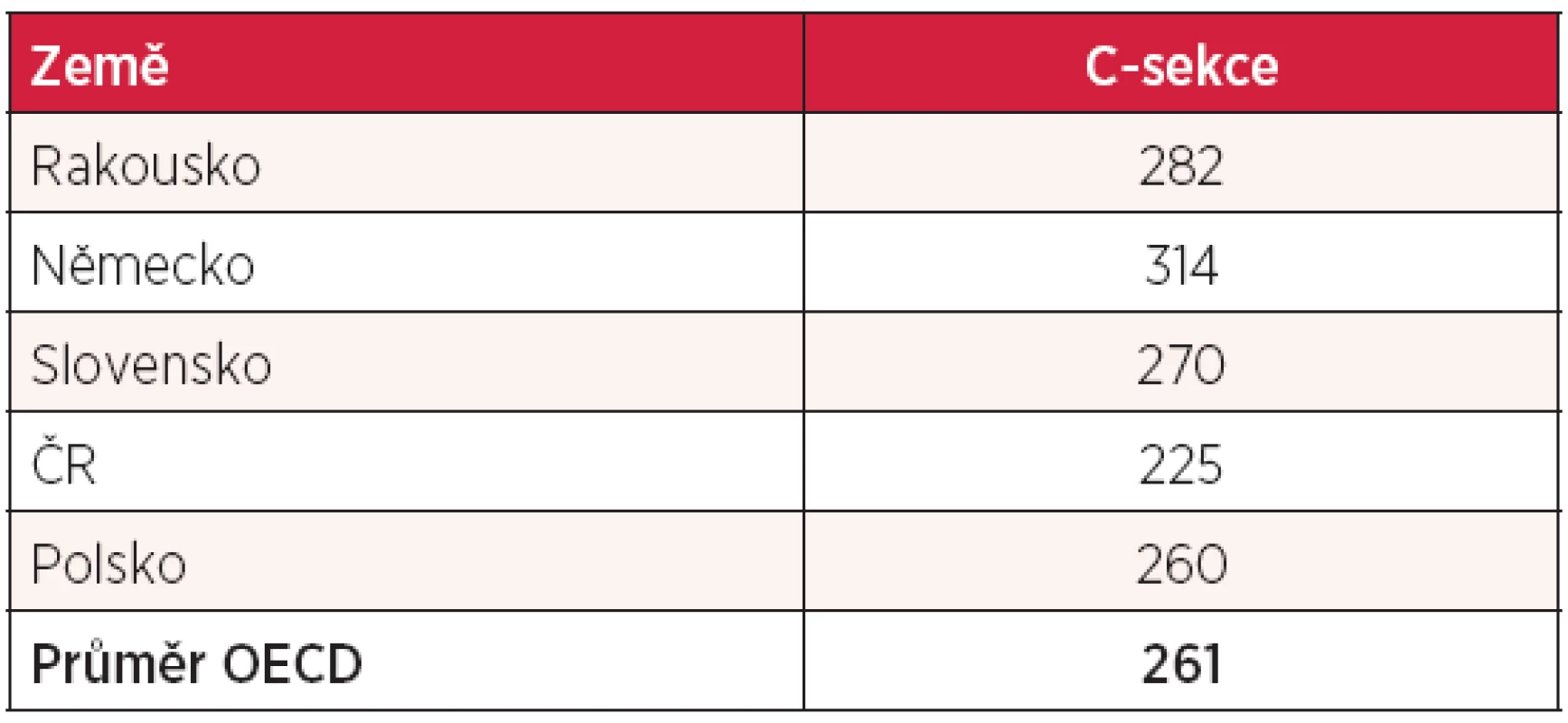
zdroj: OECD Health Data 2012 Bez zajímavosti není ani srovnání velmi nákladné péče. Tabulka 10 ukazuje počet koronárních angioplastik a koronárních bypassů na 100 000 obyvatel. Jak v intervenční kardiologii, tak v kardiochirurgii jsme lepší než naši sousedé s výjimkou Německa, které těmto statistikám jasně vévodí.
Tab. 10. Počet koronárních angioplastik a koronárních bypassů (na 100 000 obyvatel) 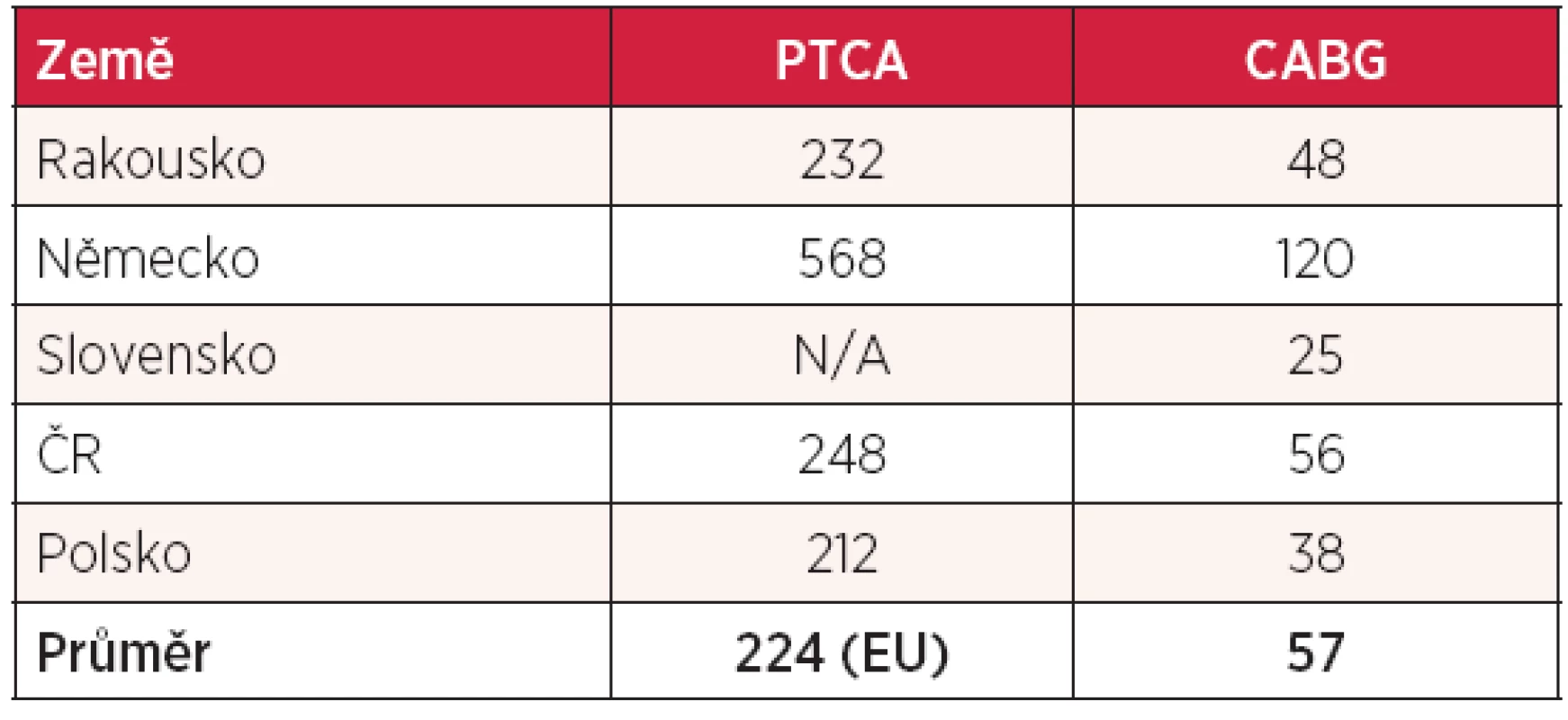
zdroj: OECD Health Data 2012, National Heart Forum (NHF): European Cardiovascular Disease Statistics 2012 PTCA – perkutánní transluminální koronární angioplastika, počet výkonů na 100 000 obyvatel (2008), CABG – koronární bypassy, počet výkonů na 100 000 obyvatel (2009), N/A – údaj neuveden Jiným příkladem velmi nákladně péče jsou transplantace. V tabulce 11 jsou uvedeny počty transplantací ledvin, srdce, jater a plic na 1 milion obyvatel spolu s průměrem České republiky a okolních čtyř zemí. Počty transplantací jsou podmíněny zejména počtem dárců, převážně zemřelých, u ledvin a jater i dárců žijících, ekonomická hlediska nejsou rozhodující, i když jistě limitující. Nejlépe organizovaný transplantační program mají Rakušané, projevuje se to v počtu transplantací, v nichž je Rakousko jasně lepší než všichni ostatní sousedé. Jedinou výjimkou jsou transplantace srdce, v nichž vede Česká republika a překonává i Německo. V ostatních transplantacích (ledviny, játra a plíce) Česká republika za Rakouskem a Německem sice zaostává, ale jasně překonává jak Polsko, tak Slovensko.
Tab. 11. Počty transplantací ledvin, srdce, jater a plic (na 1 milion obyvatel) 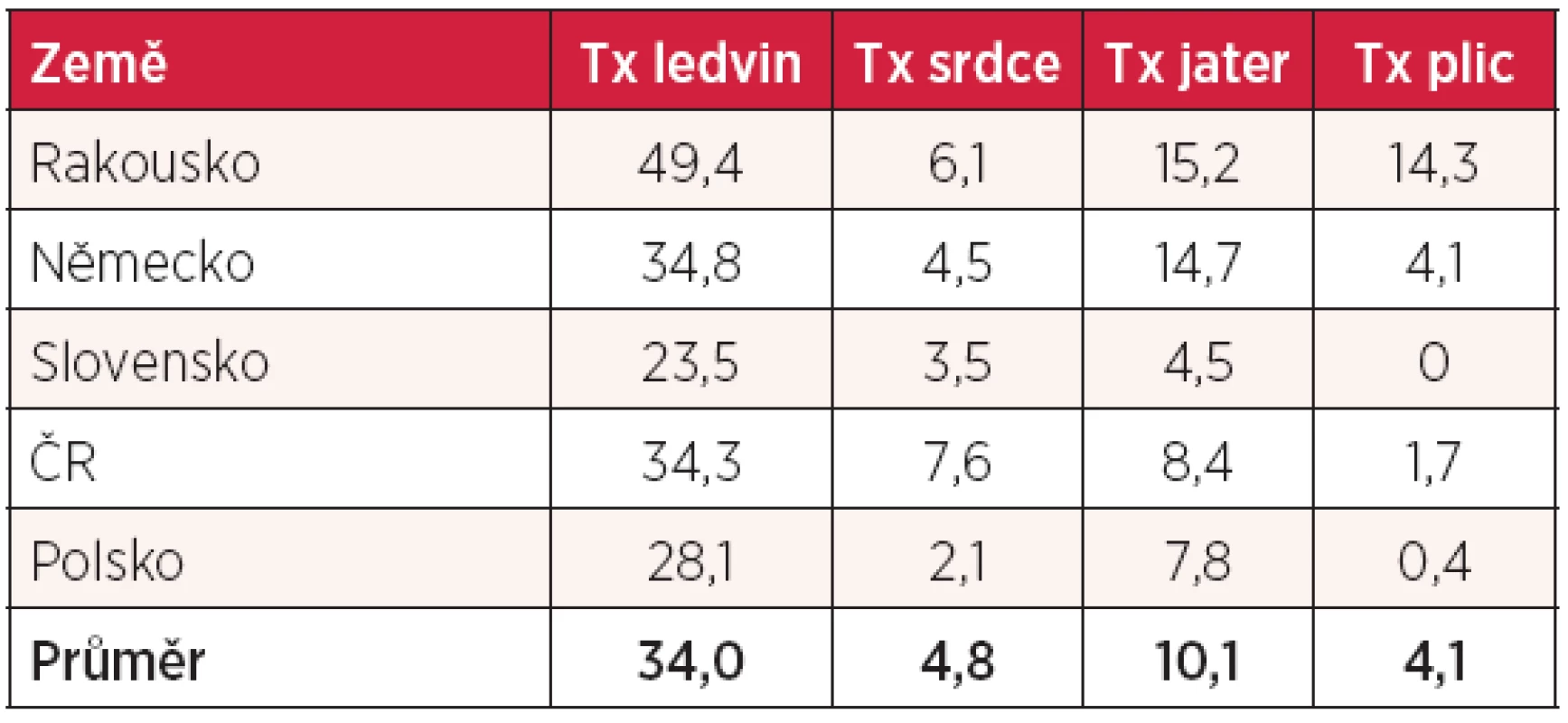
zdroj: Global Observatory on Donation & Transplantation (Newsletter Transplant of the Council of Europe 2012) Tx – transplantace Dalším klíčovým údajem je počet návštěv u lékaře. V tabulce 12 je počet návštěv za rok vztažen na hlavu. V tomto parametru jsme spolu se Slováky „rekordmany“ a dosahujeme téměř dvojnásobku průměru zemí OECD! Častěji k lékaři chodí pouze Maďaři, Japonci a Korejci. Naopak, např. Švédové chodí k lékaři v průměru pouze 2krát do roka. Pokud chceme návštěvy u lékaře omezit, měli bychom provést podrobnější analýzu příčin a teprve na základě této analýzy provádět systémová opatření.
Tab. 12. Počet návštěv u lékaře 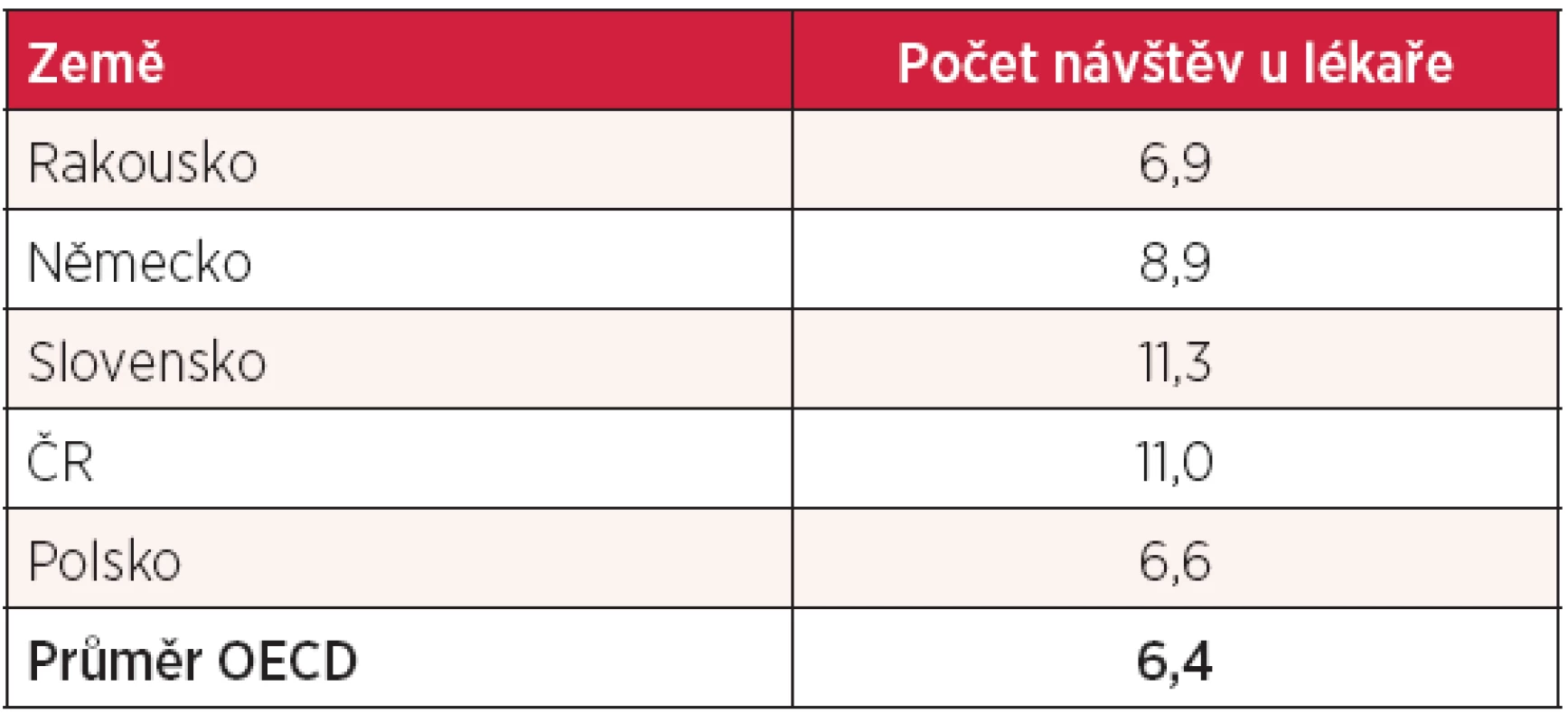
zdroj: OECD Health Data 2012 ZÁVĚR
České zdravotnictví je ve srovnání se sousedními zeměmi druhé nejlevnější, přestože stejně jako Slováci chodíme častěji k lékaři než naši ostatní sousedé. Přitom spotřeba léků na hlavu je u nás druhá nejnižší, úplně nejnižší je spoluúčast pacientů. Máme sice více lůžek než Poláci a Slováci, ale méně než Rakušané a Němci, ovšem hospitalizujeme na nich nejméně pacientů ze všech sousedních zemí, avšak více než je průměr OECD. Průměrná délka hospitalizace je u nás na průměru OECD. Pokud jde o drahé zobrazovací metody (CT a MR), jsme jak kapacitou, tak počtem vyšetření za Němci a Rakušany a zhruba stejně se Slováky a Poláky. V počtu kardiologických a kardiochirurgických zákroků jsme na druhém místě za Německem, v počtu transplantací třetí za Rakouskem a Německem. Je pravděpodobné, že podobná situace bude i v jiných segmentech zdravotní péče. Lze konstatovat, že české zdravotnictví je na lepší úrovni, než by odpovídalo vynakládaným prostředkům, s velmi dobrou časovou a geografickou dostupností. Vysoký počet návštěv u lékaře ukazuje, že poptávka po zdravotnických službách je v České republice vysoká, což souvisí jednak se zvyklostmi českých pacientů, jednak s velmi nízkou finanční spoluúčastí českých pacientů.
Nejzajímavější je srovnání České republiky s jeho kulturně a historicky nejbližším sousedem – Slovenskou republikou. Oba státy vycházely v roce 1993 z obdobné základny a po dlouhá léta Česká republika vydávala na zdravotnictví více než Slovenská republika. V posledních letech nás ale Slováci předběhli a vydávají na hlavu více nejen v relaci s HDP, ale i v absolutních hodnotách (viz tabulka 2), a to i přestože HDP na Slovensku je nižší než v České republice (viz tab. 1). Tento rozdíl lze vysvětlit jednoduše, a sice výrazně vyšší spoluúčastí pacientů na Slovensku než v České republice – téměř dvojnásobnou. Dle dat OECD vydávala v roce 2010 Česká republika na zdravotnictví z veřejných zdrojů 83,3 % a ze soukromých 16,7 %. Slovensko v tomtéž roce vydalo z veřejných zdrojů 67,7 % a ze soukromých 32,2 %! Vyšší podíl soukromých zdrojů ve výdajích na zdravotnictví než Česká republika měly v roce 2010 i méně bohaté státy Evropské unie jako Maďarsko – 35,6 %, Polsko – 27,8 %, Slovinsko – 27,8 %, Portugalsko – 32,7 % (OECD Health Data, viz Aktuální informace ÚZIS 42/2012).
Současný trend omezování výdajů na zdravotnictví v České republice implikuje jednu zásadní otázku: Jaký máme cíl a co vlastně chceme? Budeme se snažit dohánět vyspělejší sousedy a další země v Evropě, nebo se budeme spíše přizpůsobovat těm zaostalejším? Budeme vycházet z reality a potřeb našich pacientů, nebo z mýtů a domněnek?
ADRESA PRO KORESPONDENCI:
MUDr. Karel Filip, CSc., MBA
Thomayerova nemocnice
Vídeňská 800, 140 59 Praha 4 – Krč
e-mail: karel.filip@ftn.cz
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2013 Číslo 3- Na inkontinenční pomůcky nově dosáhne více pacientů
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Úloha praktického lékaře v péči o inkontinentní pacienty
-
Všechny články tohoto čísla
- Nemoci z povolání v automobilovém průmyslu ve Středočeském kraji
- Porovnání hodnotících nástrojů pro zjišťování potřeb rodinných příslušníků v paliativní péči
- Význam měření parametru CAVI (Cardio-Ankle Vascular Index) u sportujících a nesportujících osob
- Kvalita spánku, cirkadiánní preference a zdravý životní styl u vysokoškolských studentů
- Úskalí screeningu nádorových onemocnění v ordinaci praktického lékaře
- Thymom – vzácná příčina perikardiálního výpotku
- Josef Thomayer – nejslavnější lékař z Chodska*
- Profesor histologie a embryologie Otakar Srdínko – budovatel Purkyňova ústavu
- Neurolog Alois Masák
- Významné životní jubileum doc. MUDr. Jana Malého, CSc.
-
Rokyta R, Kršiak M, Kozák J.
Bolest.
Přepracované doplněné vydání - Jubilanti
- Jak je na tom české zdravotnictví ve srovnání se sousedními zeměmi?
-
Základy kognitivní, afektivní a sociální neurovědy
XXVII. Souhrnná heritabilita - Jaké by měly být priority evropského výzkumu v oblasti stárnutí?
- Profesionální onemocnění hlášená v České republice v roce 2012
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Jak je na tom české zdravotnictví ve srovnání se sousedními zeměmi?
- Kvalita spánku, cirkadiánní preference a zdravý životní styl u vysokoškolských studentů
- Thymom – vzácná příčina perikardiálního výpotku
- Jubilanti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



