-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaTransplantace ruky
Hand transplantation
This article based on the literature to date, reviews a numer of current issues in hand transplantation. It focuses on the risk of long-term immunosuppression and some of ethical and psychological problems associated with such transplantation.
Key words:
hand transplantation, immunosuppression, ethical and psychological problems.
Autoři: P. Maňák
Působiště autorů: Vedoucí: prof. MUDr Jaroslav Opavský, CSc. ; Primář: Doc. MUDr Igor Čižmář, Ph. D. ; Katedra fyzioterapie Fakulty tělesné kultury UP Olomouc ; Traumatologické oddělení FN Olomouc
Vyšlo v časopise: Prakt. Lék. 2009; 89(2): 82-84
Kategorie: Z různých oborů
Souhrn
Článek přináší informace o transplantacích ruky. Na základě literárních údajů poukazuje na riziko dlouhodobé imunosuprese a na etické a psychologické problémy těchto transplantací.
Klíčová slova:
transplantace ruky, imunosuprese, etické a psychologické problémy.V knize Legenda aurea popsal ve 13. století dominikán a pozdější janovský arcibiskup Jacobus de Voragine zázrak, který vykonali svatí Kosma a Damián. Ve spánku amputovali zbožnému muži jeho nádorem zničenou dolní končetinu a nahradili ji končetinou nedávno zemřelého černocha (1). Techniku provedení této kadaverózní allotransplantace (Allotransplantace /z řeckého allos – jiný/ je přenos tkání nebo orgánů mezi geneticky odlišnými jedinci stejného živočišného druhu) zmíněná legenda nepopisuje. Dokazuje však, že představa o možnosti takového přenosu přetrvává po staletí.
První úspěšnou kadaverózní allotransplantací, kterou provedli v dubnu 1962 J.P. Merrill a J.E. Murray se spolupracovníky, byla transplantace ledviny (2). K potlačení imunitní reakce byl použit azatioprin a nemocný transplantaci přežil o jeden rok. Po zavedení dokonalejších imunosupresiv následovala brzy řada transplantací jednotlivých orgánů: pankreatu (1966, USA), jater (1967, USA) a srdce (1967, Jihoafrická republika).
První transplantace ruky byla provedena v roce 1964 v Ekvádoru. Transplantát však musel být pro těžkou rejekci po dvou týdnech odstraněn (11). Ruka, na rozdíl od solidních orgánů, je složena z mnoha tkání, které vyvolávají rozdílnou imunitní reakci. Imunosupresiva používaná v 60. letech na její potlačení nestačila. Na úspěšnou transplantaci ruky muselo lidstvo čekat dalších 30 let.
Operaci provedl 23. září 1998 mezinárodní chirurgický tým v Edouard Herriot Hospital ve francouzském Lyonu pod vedením Francouze J. M. Dubernarda a Australana E. Owena. Příjemcem transplantátu byl 48-letý obchodník Clint Hallam, který v roce 1984 utrpěl amputaci pravého předloktí okružní pilou, a dárcem 41-letý muž, který zemřel na krvácení do mozku při zlomenině lebky. Oba muži měli stejnou krevní skupinu a negativní cross-match test.
Odběr transplantátu a přípravu končetiny příjemce prováděly současně dva chirurgické týmy. Po vypreparování a označení všech anatomických struktur byla nejdříve provedena dlahová osteosyntéza obou kostí předloktí a anastomóza velkých cév. Teprve pak následovala rekonstrukce šlach, svalů a nervů. Přerušení krevního oběhu v transplantované části trvalo 12,5 hodiny, celková doba operace byla o několik hodin delší (3). Kromě antibiotik, antithymocytárního globulinu, dextranu, kyseliny acetylsalicylové a heparinu, které nemocný dostával krátkou dobu po operaci, byla dlouhodobě prováděna prevence rejekčních příhod kombinací tří imunosupresiv (tacrolimus, mykofenolát mofetyl, prednison).
Již tato první úspěšná transplantace vyvolala ostrou polemiku o její oprávněnosti. Zejména poté, co nemocný svévolně přerušil imunosupresivní léčbu a za 27 měsíců po transplantaci si nechal ruku v Londýně amputovat (4, 5). Údajně prohlásil, že transplantát nikdy nepřijal za vlastní (6).
Transplantace ruky – pro a proti
Transplantace ruky rozdělila odborníky na dva tábory. Hlavním argumentem odpůrců je skutečnost, že se nejedná o život zachraňující výkon, ale doživotní imunosuprese život nemocného reálně ohrožuje. Inhibice T - a B-lymfocytů přináší zvýšené riziko virových, mykotických a protozoárních onemocnění a vyššího výskytu nádorových onemocnění (tumory kůže, lymfomy) (7). Tacrolimus je nefroxický, neurotoxický a diabetogenní. Mykofenolát mofetyl může vyvolat útlum kostní dřeně a má toxické účinky na gastrointestinální trakt. Podávání Prednisonu může vyvolat poruchu glycidového a lipidového metabolismu, kataraktu, osteoporózu, hypertenzi a avaskulární kostní nekrózu (8, 9).
Odhadnout poměr rizika a přínosu transplantace není zatím možné pro malý počet nemocných a relativně krátké období po operaci. Lze však předpokládat, že efekt dlouhodobé imunosuprese po transplantaci ruky bude podobný jako po transplantaci ledvin, kde je podávána stejná kombinace léků. Výskyt karcinomů po transplantacích ledvin je udáván v rozmezí 4–18 %, ale pravděpodobnost jakéhokoliv maligního onemocnění je u 63 % operovaných (9). Maligní tumory jako nejzávažnější komplikace imunosupresní léčby, se vyskytují nejčastěji až ve druhém a třetím deceniu po transplantaci (10).
Doposud nejdelší dobu sledování nemocných po transplantaci ruky uvádí zpráva z amerického střediska v Louisville (12) – 106 a 81 měsíců. Přes uspokojivou motorickou funkci obou transplantovaných rukou (72 a 55 z 99 možných bodů podle Carrolova skórovacího systému) a obnovu stereognostické nebo protektivní citlivosti, nelze přehlédnout nežádoucí následky imunosuprese:
- cytomegavirovou infekci a plísňové kožní onemocnění u prvního, a
- diabetes mellitus, hypercholesterolemii, pneumonii a avaskulární nekrózu hlavice obou femurů s nutností levostranné totální endoprotézy u druhého nemocného.
Zastánci transplantací ruky argumentují tím, že úspěšnost prvních transplantací daleko přesáhla původní očekávání. Komplikace imunosuprese jsou stejné jako u rutinně prováděných transplantací ledvin, které také nepatří mezi život zachraňující operace. Za první tři roky po transplantaci ruky nedošlo u žádného z deseti pacientů k úmrtí a byla zaznamenána jen nízká morbidita (12).
Je etické odmítnout transplantaci člověku, jehož kvalita života se může výrazně zlepšit? Nemocní se pro operaci rozhodují zcela svobodně po podrobném seznámení se všemi možnými riziky. Je objektivně posouzen jejich celkový zdravotní stav, psychika, disciplinovanost a schopnost spolupráce. Výběr možných kandidátů je prováděn velmi rigorózně, jak to dokazují údaje z již zmíněného transplantačního střediska v Louisville. V období od 14. 7. 1997 do 21. 12. 1999 kontaktovalo toto pracoviště 213 zájemců o transplantaci ruky. Po informaci o možných komplikacích 60 osob (28 %) svoji žádost odvolalo a ze 153 kandidátů bylo vyloučeno 111 ze zdravotních důvodů. Zbývajících 42 potenciálních pacientů bylo vyšetřeno psychiatricky a bylo posouzeno jejich sociální zázemí. Na konečný seznam čekatelů bylo zapsáno jen 9 zájemců (12).
Obr. 1. Donorské předloktí po exartikulaci v lokti . 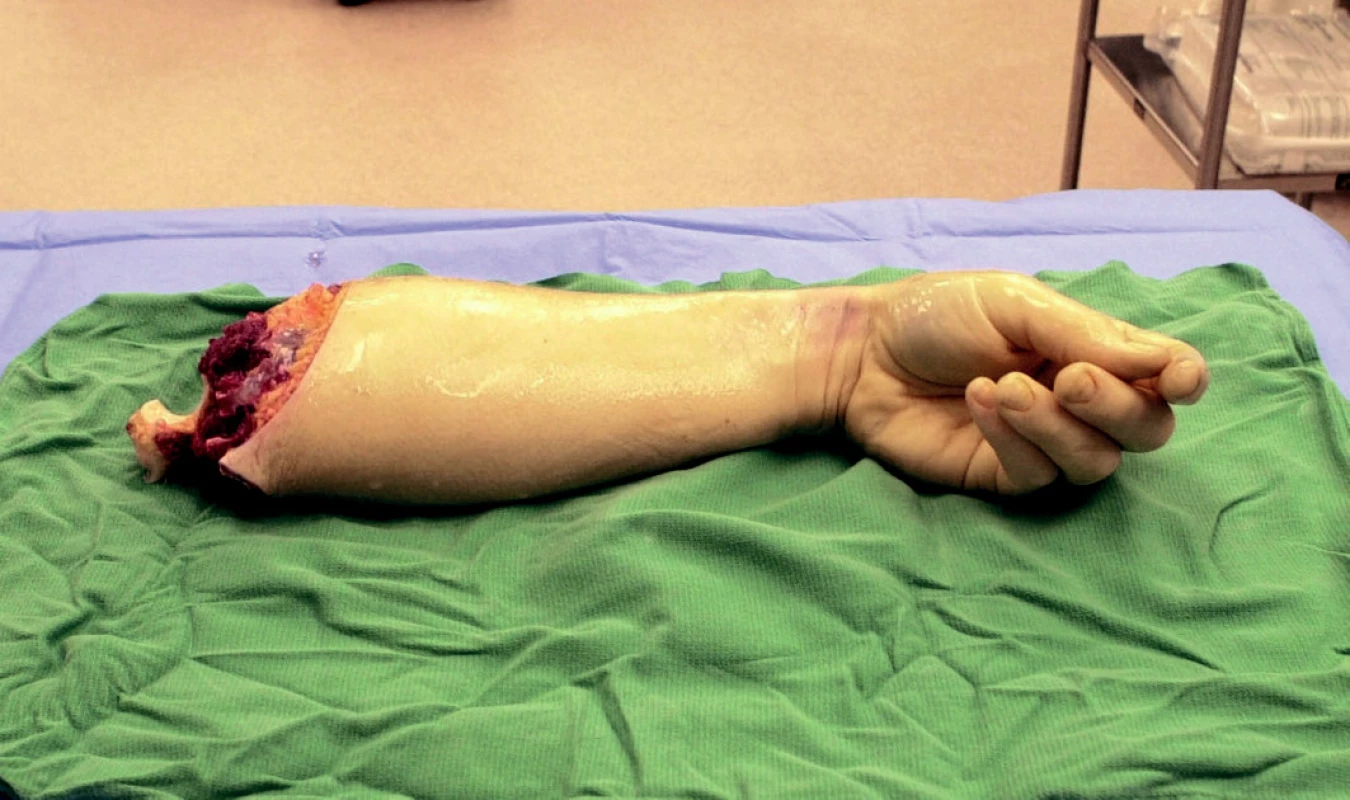
V současné době představují transplantace rukou výjimečnou léčebnou metodu ve stadiu klinického experimentu. Byl zaveden mezinárodní registr transplantací, přístupný na internetu (13). Udává celkem 27 transplantací, z toho 17krát transplantaci jedné ruky, 8krát současnou transplantaci obou rukou a dvakrát transplantaci prstů (!).
Obr. 2. Anastomóza cév prováděná pod operačním mikroskopem. 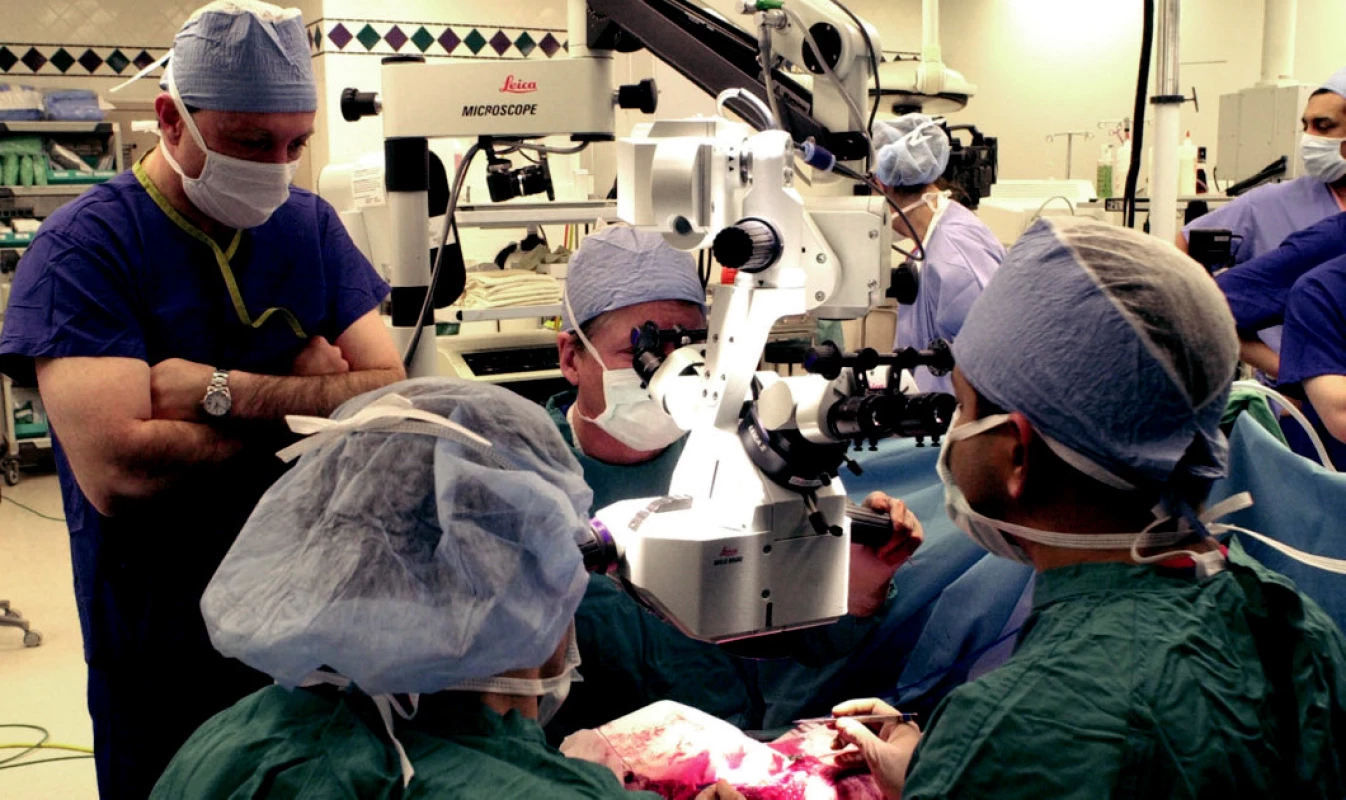
Největší počet transplantací udává Čínská lidová republika (8krát jednostranná a 3krát oboustranná transplantace ruky, dvakrát transplantace prstu), v ostatních státech včetně USA je počet výrazně nižší. Všechny transplantáty v Evropě a USA přežívají na rozdíl od Číny, kde až na jedinou výjimku došlo v důsledku rejekce ke ztrátě všech transplantátů (11).
Přes kombinovanou imunosupresivní terapii proběhla u 70 % transplantovaných alespoň jedna epizoda akutní rejekce. Riziko je největší v prvních třech měsících, po 6 měsících je akutní rejekce méně pravděpodobná. Diagnóza je většinou snadná (14), protože se změny projeví nejdříve na kůži a podezření potvrdí histologické vyšetření. Experimentální studie ukázaly, že izolované alloštěpy kůže vyvolávají rychleji imunitní odpověď než složité tkáňové štěpy, které obsahují kůži. Tento poznatek byl využit k monitorování rejekčních příhod, kdy současně s transplantací ruky byl do oblasti hýždě příjemce transplantován i kožní štěp dárce (distant sentinel skin graft). Vyšetření prokázalo, že projevy rejekce na tomto „strážním“ štěpu se objevily nejméně o 7 dní dříve než na kůži transplantované ruky (15), takže příslušná terapie mohla být zahájena včas. Většina akutních rejekčních příhod byla úspěšně vyléčena vysokými dávkami kortikosteroidů (14). Je-li rejekce na tuto léčbu rezistentní, lze podat monoklonální protilátky.
Psychologické problémy transplantace ruky
Přestože transplantace ruky patří do oboru rekonstrukční chirurgie, hlavním diskutovaným problémem není její technické provedení. Kromě etických a imunologických otázek je nutno pečlivě zvažovat i psychiku potenciálního příjemce. Na rozdíl od solidních orgánů má nemocný transplantovanou ruku stále před očima a jeho osobnost je vystavena řadě rizik. Na prvním místě je to úzkostlivost daná cizí podstatou transplantované ruky, symbolickou koexistencí živého a mrtvého. Anxieta se může projevit již při prvním převazu. Dále zklamání, že pacient zůstává po operaci i nadále dlouho závislý na pomoci jiných osob, protože transplantovaná ruka není okamžitě funkční. To, co nemocný dokázal s myoelektrickými protézami, je schopen po transplantaci udělat asi za rok a také obnova citlivosti trvá řadu měsíců. Růžový kolorit kůže a růst chlupů se může objevit teprve za 6 až 12 měsíců po operaci (3, 16).
Překonání negativistické fáze a akceptování transplantované ruky nemocným nastává obvykle až za 10 měsíců (17). Dlouhá doba operace, léčba steroidy nebo reakce štěpu proti hostiteli (GvHD – graft versus host disease) mohou vyvolat neklid až delirium (18).
Funkční výsledky transplantace ruky
Pro uspokojivý funkční výsledek je nezbytná intenzivní a dlouhou dobu trvající rehabilitace, která vyžaduje disciplinovanost a spolupráci nemocného. U prvního unilaterálně transplantovaného byla fyzioterapie zahájena již za 10 hodin po operaci a byla prováděna dvakrát denně (3). Po transplantaci v Belgii byla zahájena 2. den po operaci a byla prováděna 3 hodiny denně, pět dní v týdnu (19). Po oboustranné transplantaci provedené v Innsbrucku byla fyzioterapie zahájena 3. den po operaci a byla prováděna pět dní v týdnu a 5 hodin denně po dobu 12 měsíců (16). Schopnost uchopit předměty střední velikosti obvykle nastává během 6. měsíce po operaci a motorická funkce krátkých svalů ruky se obnovuje ještě později – za 12 až 15 měsíců (20).
Výsledky transplantací prokázaly, že regenerace neuronů je možná i řadu let po amputaci a funkční nukleární magnetická rezonance zaznamenala během 6 měsíců po transplantaci obnovení senzomotorické aktivace mozkové kůry v klasické projekční oblasti ruky (21).
Obr. 3. Ruka po úspěšné transplantaci. 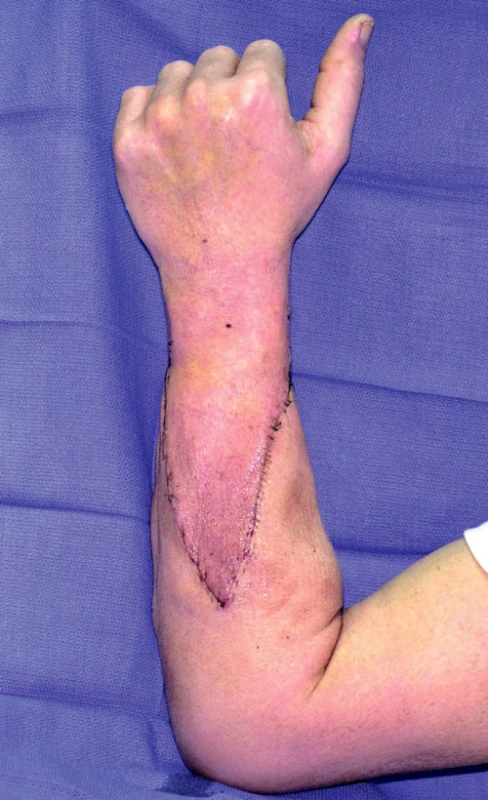
Při hodnocení výsledků u 24 transplantovaných rukou bylo konstatováno, že za 1 rok po operaci bylo 100 % nemocných schopno uchopit sklenici a podat ruku, 91 % nalévat vodu, 82 % učesat se, 73 % psát, 64 % řídit kolo a 36 % řídit motorové vozidlo. U všech nemocných se objevila v transplantované ruce alespoň protektivní citlivost (22). Subjektivní pocity pacienta vyjadřuje výrok jednoho z transplantovaných:
„Tento transplantát mi nezachraňuje život, ale znamená mnohem více: dává mi život“ (This graft is not live saving but is much more than that, it’s life giving) (18).
Závěr
Přes současné kontroverzní názory, týkající se známých rizik imunosuprese i etických a psychologických problémů, akceptuje většina zainteresovaných odborníků (6, 23, 24, 25) oprávněnost transplantace po oboustranné amputaci rukou. Podaří-li se v budoucnosti vyvolat tkáňovou imunotoleranci bez nutnosti dlouhodobé imunosuprese (např. navozením chimérizmu), může se transplantace ruky stát u přísně vybraných pacientů obecně uznávanou léčebnou metodou.
Autor děkuje doc. MUDr. I. Čižmářovi, Ph.D. za poskytnutí fotografií z transplantačního střediska Židovské nemocnice v Louisville (USA).
doc. MUDr. Pavel Maňák, CSc.
Traumatologické oddělení
Fakultní nemocnice Olomouc
I.P. Pavlova 6
775 20 Olomouc
E-mail: pavel.manak@fnol.cz
Zdroje
1. Conolly, B.W., Benanzio, M. Kosmas and Damian revisited. In: Lanzetta. M., Dubernard, J.M. (eds.) Hand transplantation. Springer-Verlag Italy 2007, p. 3-10.
2. Merrill, J. P., Murray, J.E., Takacs, F.J. et al. Successful transplantation of kidney from a human cadaver. JAMA 1963, 185, p. 347-353.
3. Dubernard, J.-M., Owen, E., Herzberg,G. et al. Human hand allograft: report on first 6 months. Lancet 1999, 353, p. 1315-1320.
4. Dubernard, J.-M., Owen, E.R., Lanzetta, M., Hakim, N. What is happening with hand transplants? Lancet 2001, 357, p. 1711-1712.
5. Meyer, V.E. Hand transplantation. J. Hand Surg. 2001, 26B, p. 509-510.
6. Merle, M. Some aspects of hand transplantation. J. Hand Surg. 2001, 26B, p. 522.
7. Suchý, D., Kozáková, I., Grundmann, M. Základní charakteristiky vybraných imunosupresiv. Klin. Farmakol. Farm. 2004, 18, s. 90-95.
8. Pollard, S. Hand transplantation - risk of immunosuppression. J. Hand. Surg. 2001, 26B, p. 517.
9. Jones, N.F. Concerns about human hand transplantation in the 21st century. J. Hand Surg. 2002, 27A, p. 771-787.
10. Arichi, N., Kishikawa, H., Nishimura, K. et al. Malignancy following kidney transplantation. Transplantation Proceedings 2008, 40, p. 2400-2402.
11. Breidenbach, W.C., Gonzales, N.R., Kaufman. Ch. L. et al. Outcomes of the first 2 American hand transplants at 8 and 6 years posttransplant. J. Hand Surg. 2008, 33A, p. 1039-1047.
12. Breidenbach, W.C., Tobin, G.,R., Gorantla, V.G. et al. A position statement in support of hand transplantation. J. Hand Surg. 2002, 27A, p. 760-770.
13. International registry on hand and composite tissue transplantation (IRHCTT). [on-line]. Dostupný na http://www.handregistry.com.
14. Petruzzo, P. Pharmacological treatment of rejection. In: Lanzetta.M., Dubernard, J.M.(eds.) Hand transplantation. Springer - Verlag Italy 2007, p. 259-261.
15. Lanzetta, M., Rovati, L. Monitoring rejection with a distant sentinel skin graft. In: Lanzetta, M., Dubernard. J.M. (eds.) Hand transplantation. Springer-Verlag Italy 2007, p. 263 -268.
16. Piza-Katzer, H., Nincovic, M., Pechlaner, S. et al. Double hand transplantation: functional outcome after 18 months. J. Hand Surg. 2002, 27B, p. 385-390.
17. Kvernmo, H.D., Gorantla, V.S., Gonzales, R.N., Breidenbach,W.C. Hand transplantation. A future clinical option? Acta Orthopaedica 2005, 76, p. 14-27.
18. Burloux, G. Hand transplant and body image. In: Lanzetta, M., Dubernard, J.M. (eds.) Hand transplantation. Springer - Verlag Italy 2007, p. 375-379.
19. Schuind, F., Van Holder,C., Mouraux, D. et al. The first belgian hand transplantation – 37 months term results. J. Hand Surg. 2006, 31B, p. 371-376.
20. Urso, G., Stroppa, L., Barchitta, T., Cossa, P. Return of sensibility and motor recovery of extrinsic and intrinsic muscles. In: Lanzetta,M., Dubernard, J.M. (eds.) Hand transplantation. Springer –Verlag Italy 2007, p. 279-289.
21. Aballea, A., Giraux,P., Schieber, M. et al. Human brain plasticity after bilateral hand allograft. In: Lanzetta, M., Dubernard, J.M. (eds.) Hand transplantation. Springer-Verlag Italy 2007, p. 341-346.
22. Lanzetta, M., Petruzzo, P., Margreiter, R. et al. The international registry on hand and composite tissue transplantation (IRHCTT). In: Lanzetta,M., Dubernard, J.M. (eds.) Hand transplatation. Springer –Verlag Italy 2007, p. 477-482.
23. Hovius, S.E.R. Hand transplantation – an opinion. J. Hand Surg. 2001, 26B, p. 507-508.
24. Piza-Katzer, H. My reflections and opinions on hand transplantation. J. Hand Surg. 2001, 26B, p. 518.
25. Majzoub, R.K., Cunningham, M., Grossi, F. et al. Investigation of risk acceptance in hand transplantation. J. Hand Surg. 2006, 31A, p. 295-302.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Jubilea
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2009 Číslo 2- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Inkontinence ovlivňuje duševní stav nemocného – nabízejte aktivně pomoc
- Podmínky užití mukolytik v dětském věku se v Evropě zpřísňují − která léčba je preferovaná?
- Efekt itopridu na motilitu jícnu a funkci dolního jícnového svěrače
-
Všechny články tohoto čísla
- Defekační rituály a turecké záchody
- Správná léčba správnému pacientovi ve správný čas a na správném místě
- Zelené karty a import parazitů
- Jarní semináře o bolesti 2009
- M*A*C AIDS Fund podpoří péči o nemocné a prevenci HIV v Jihoafrické republice částkou 2,5 milionu USD
- Jubilea
- Spokojenost pacientů s poskytovanou péčí: teoretické přístupy a modely
- Posttraumatická stresová porucha u zneužívaných dětí
- Kouření a kardiovaskulární nemoci
- Zdravotní aspekty redukční mammaplastiky
- Prevence onemocnění klíšťovou encefalitidou z pohledu zdravotní pojišťovny
- Transplantace ruky
- Trávicí obtíže v lékařské praxi
- Neurostimulace v léčbě refrakterní anginy pectoris
- Patofyziologie diabetické retinopatie
- Hostilita jako rizikový faktor řady onemocnění a možnosti jejího ovlivnění
- Alergická rinitida jako nemoc z povolání
- Miniportréty slavných českých lékařů František Karásek – profesor fyziologie
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Transplantace ruky
- Hostilita jako rizikový faktor řady onemocnění a možnosti jejího ovlivnění
- Posttraumatická stresová porucha u zneužívaných dětí
- Alergická rinitida jako nemoc z povolání
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



