-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Glykovaný hemoglobin HbA1C a diagnóza diabetu mellitu. Názory a perspektiva.
Glycated hemoglobin HbA1C and diagnosis of diabetes mellitus. Opinions and perspectives.
Outline of the current literature on the measurement and units of glycated hemoglobin HbA1C, about possibilities and limits of use of the analyte in the diagnosis of diabetes mellitus and about implementation of international and national recommendations (guidelines).
Autoři: B. Friedecký; J. Kratochvíla
Působiště autorů: SEKK spol. s r. o. Pardubice
Vyšlo v časopise: Klin. Biochem. Metab., 21 (42), 2013, No. 3, p. 135-138
Kategorie: Zaujalo nás
Souhrn
Shrnutí a komentář recentní literatury o měření a jednotkách glykovaného hemoglobinu HbA1C, o možnostech a limitech použití tohoto analytu v diagnostice diabetu a o implementaci do mezinárodních a národních doporučení (guidelines).
Doporučení, uvádějící HbA1C jako nástroj diagnózy diabetu
Glykovaný hemoglobin HbA1C je řadu let používaný a ověřený účinný nástroj sledování stavu diabetu. V současné době je na čase rozhodnout o jeho použití i při diagnóze diabetu a případně upravit i texty příslušných odborných doporučení. Existují argumenty pro i proti použití HbA1C k diagnóze diabetu.
Novozélandští autoři například [1] využití HbA1C jako markeru diagnózy diabetu obhajují. Jako argumenty použili stanoviska NACB (Americká národní akademie klinické biochemie), ADA (Americká asociace pro diabetes), doporučení WHO (Světová zdravotnická organizace) a britské doporučení, které je z doporučení WHO důsledně odvozené [2]. Tyto texty vesměs glykovaný hemoglobin HbA1C k diagnostice diabetu doporučují a v indikovaných případech používají. Doporučení WHO považuje pacienty s hodnotami HbA1C nad 48 mmol/mol za diabetické jedince, ovšem s řadou níže uvedených výjimek. Doporučení je dostupné na adrese [3] a je akceptováno diabetology a praktickými lékaři, jak svědčí jeho publikace [4].
Použití HbA1C jako diagnostického markeru není vázáno na odmítnutí starších markerů jako plasmatické glukózy na lačno (FPG), respektive OGTT, ale jako další nástroj, rozšiřující spektrum možné diagnózy diabetu. Doporučení AACC/NACB z roku 2011 a doporučení ADA [5, 6] z téhož roku v podstatě umožňují lékaři jak volbu mezi HbA1C a glukózou, tak kombinaci obou z nich.
Od března 2012 používá i Německá diabetologická společnost (Leitlinie der Deutschen Diabetesgesselschaft) glykovaný hemoglobin HbA1C jako rozhodující marker diagnózy diabetu [7] a v tom smyslu informuje na internetu velmi dostupnou a názornou formou širokou laickou veřejnost. I zde se uvádí, že pokud je HbA1C ≥ 48 mmol/mol, jde o diabetes. Při hodnotě HbA1C pod 39 mmol/mol není diabetes přítomen. Pro situace s HbA1C v rozmezí 39-47 mmol/mol se používá jako dalšího a rozhodčího vyšetření OGTT.
Limitující faktory použití glykovaného hemoglobinu HbA1C k diagnóze diabetu
Argumenty shrnující problémy použití HbA1C jako nástroje diagnózy jsou ve stručnosti sumarizovány například italskými autory [8].
Jde o závislost výsledků stanovení HbA1C na:
- věku pacienta
- etnicitě
- anémii
- výskytu patologických forem HbA1C
- výskytu renálních chorob
- rozdílné rychlosti glykace u různých pacientů
- změněné střední době života erytrocytů.
Limitující faktory ovlivnily významně britské doporučení UK, a tak HbA1C není v něm z těchto důvodů považován za marker diabetu u:
- dětí a adolescentů (tedy pro diabetes I. typu)
- těhotných
- akutní pankreatitidy
- renálních chorob.
V těchto případech setrvává laboratorní diagnóza diabetu na stanovení glukózy, respektive OGTT.
Problém jednotek měření
Po přijetí mezinárodního konsensu standardizace HbA1C v roce 2010 [9] platí možnost dvojího vyjádření výsledků měření buď ve formě SI jednotky mmol/mol, nebo po přepočtení z regresní rovnice (master equation) jako % NGSP/DCCT. Jednotka SI (mmol/mol) je tedy primární a jednotka % NGSP je z ní sekundárně odvozená. “Master equation“ je uvedená v řadě publikací, mimo jiné i v Doporučení ČSKB a CDS o laboratorní diagnostice a sledování diabetu z roku 2010 [10]. Soudobý stav používaných jednotek zachycuje recentně Sacks [11].
Od roku 2010 se mmol/mol výhradně používá v Německu (a v ČR). Od roku 2011 v Itálii, Nizozemí, Švédsku, Velké Británii a na Novém Zélandě. Od roku 2013 také v Austrálii a Indii. U jednotky % NGSP zůstává nadále USA, Kanada a Japonsko.
Trend vývoje směřuje jednoznačně k používání SI jednotek mmol/mol, a to nejen v rutinních laboratořích, ale i při publikaci vědeckých sdělení [9]. Při publikaci vědeckých sdělení je editory časopisů vyžadováno uvádění obou jednotek, od roku 2013 to vyžaduje i časopis Diabetes Care [12], a to i tam, kde se dosud používalo výhradně jednotky % NGSP. K přepočtu jednotek mezi sebou lze využít webových kalkulátorů (například skandinávského kalkulátoru na webové adrese www.hba1c.nu).
Problém analytické kvality
Analytické problémy a problémy kvality měření HbA1C shrnuje práce [13] a panel expertů IFCC (Euromedlab Milano 2013):
- Mezilehlá preciznost by neměla překračovat hodnotu CV = 2,4 % a bias by neměl být vyšší, než 1 mmol/mol
- výrobci by měli mít certifikáty kvality IFCC
- výrobci by se měli postarat o dramatické zúžení tolerančních limitů u svých kontrolních materiálů vnitřní kontroly kvality, které velmi silně překračují hodnoty, plynoucí z požadovaných hodnot preciznosti a bias. Například u kontrolního materiálu BioRad Lyphochek Diabetes Level 2 bylo toleranční rozmezí 73 až 99 mmol/mol, u materiálu PreciControl Roche dokonce 56 až 91 mmol/mol
- Materiály EHK by měly být způsobilé ke kvantifikaci hodnot bias
- Referenční změna RCV (reference change value) by měla být < 5 mmol/mol
- Hodnoty cut off by mělo být výhledově možné adjustovat na věk erytrocytů.
Přepočítávací rovnice mezi jednotkami % NGSP a jednotkami SI mmol/mol nevede k totožným hodnotám preciznosti vyjádřené CVa , individuální biologické variability CVi a celkové chyby TE [14, 18]. Z Tabulky 1 je to zřejmé.
Tab. 1. Porovnání jednotek % NGSP a Si jednotky mmol/mol. 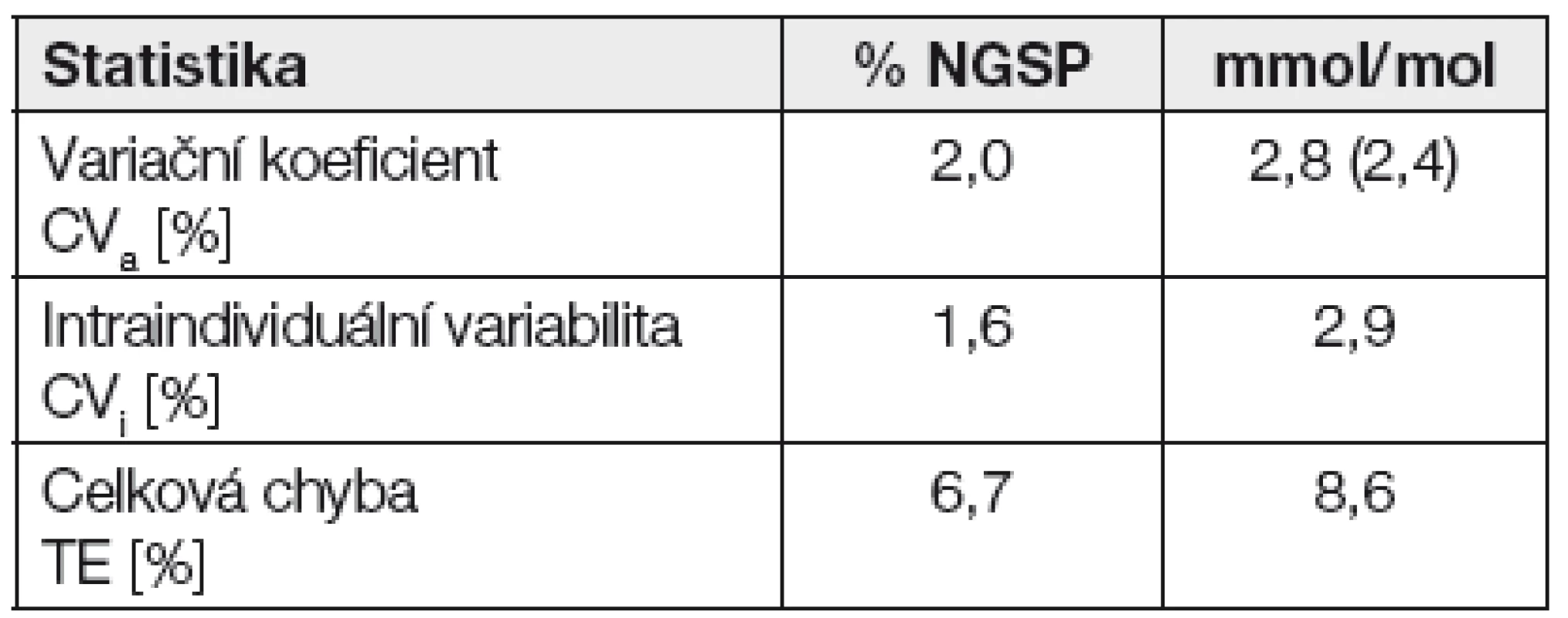
V současné době veškeré práce, statistická hodnocení a výpočty expertů IFCC probíhají podle panelu expertů IFCC výhradně v SI jednotkách mmol/mol.
Rutinní laboratoře běžně nedosahují požadované úrovně měření. To lze prokázat výsledky prakticky ve všech programech EHK. V roce 2012 se hodnota reprodukovatelnosti měření HbA1C v programu SEKK pohybovala v intervalu CV = 5 až 7 %, v programu RfB DGKL Bonn (Německo) v intervalu CV = 5,5 až 8,8 % v programu UK NEQAS to bylo CV = 4,8 %. V nizozemsko-belgickém programu EHK byla u 22 % laboratoří zjištěna hodnota CV > 2,4 %, tedy každá pátá laboratoř pracovala s precizností nižší, než většinou expertů požadovanou [15]. Hodnoty RCV (kritických diferencí následných měření) byly velmi různé u různých metod. Od RCV = 3,3 % u metody HPLC Tosoh až po RCV = 6,5 % pro imunochemii Roche. Ani účastníci programu INSTAND (Německo) nezaznamenávají dostatečně kvalitní výsledky a jak je psáno v názvu práce, která se jejich výsledky zabývá, „od standardizace k náležitě kvalitním rutinním výsledkům je dlouhá cesta“ [16]. Pro demonstraci lze uvést interval dosažených výsledků účastníků jednoho z cyklů (bez outlierů): 35 až 45 mmol/mol HbA1C u vzorku 1 a 76 až 88 mmol/mol HbA1C u vzorku 2. V programu UK NEQAS byla u referenční hodnoty 47,5 mmol/mol HbA1C zjištěna hodnota bias = 2,2 mmol/mol a interval výsledků měření všech účastníků 40 až 60 mmol/mol HbA1C, tedy hodnoty, zahrnující virtuální nediabetiky i diabetiky.
Z uvedených výsledků externího hodnocení kvality referenčních laboratoří RELA IFCC (za rok 2011) [17] je zřejmé, že ani referenční laboratoře nedosahují požadovaných hodnot bias b < 1 mmol/mol, ale že tyto hodnoty jsou vyšší. Je to vidět z Tabulky 2, shrnující diference mezi minimálními a maximálními hodnotami výsledků jednotlivých referenčních IFCC laboratoří (v jednotkách mmol/mol).
Tab. 2. Diference výsledků měření RELA (referenční laboratoře IFCC) 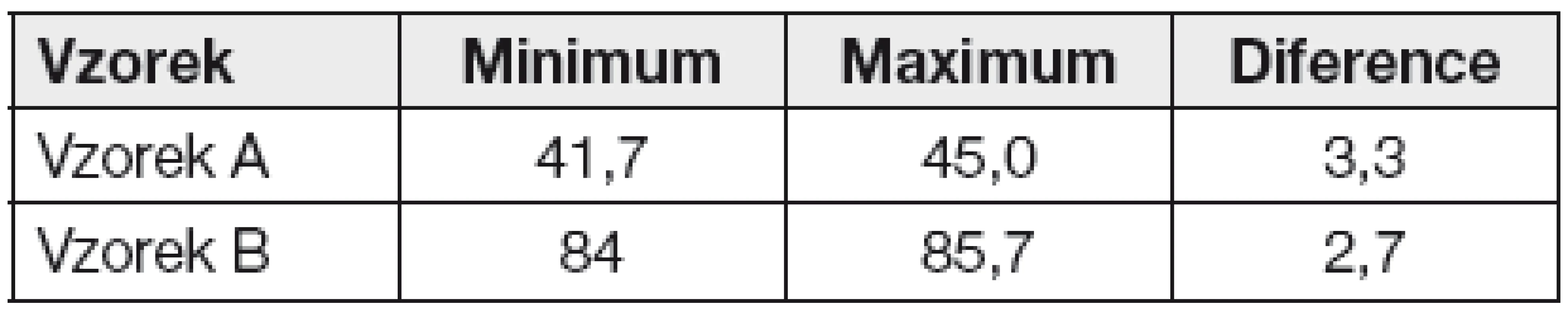
POCT měření
Měření HbA1C v režimu POCT je americkými doporučeními ADA a NACB a Německou diabetologickou společností k diagnostice diabetu striktně nedoporučováno. Britské doporučení použití POCT k diagnóze respektuje, pokud je zařízení/POCT systém účastníkem kontrolních programů EHK (UK NEQAS, WEQAS), a to s tím, že patologický výsledek je ověřen opakováním v centrální laboratoři. Kvalita přístrojů POCT a jejich obsluhy pro stanovení HbA1C je nejdůsledněji a centrálně kontrolována patrně jen ve Skandinávii a Austrálii (nově i v Nizozemí a Itálii ve spolupráci s organizací SKUP [19]). Někteří autoři přímo varují před neopatrným používáním výsledků měření POCT, zdůrazněním, že preferováním jednoduchosti provedení lze snadno dojít ke snížení kvality péče o pacienty [20]. Autoři zjistili srovnáním laboratorní metody HPLC Tosoh s POCT systémem DCA Vantage v 98 % negativní systematickou chybu systému POCT, mající za důsledek 24 % chybné klasifikace úrovně kompenzace diabetiků. Přitom přístroj DCA 2000 a DCA Vantage jsou považovány mezi přístroji POCT za špičkové.
Problémy interpretace – překážka, nebo výzva?
V poslední době se soustřeďuje významná část výzkumného úsilí při stanovení HbA1C na vliv věku a etnicity pacientů. Oba faktory mají na koncentraci HbA1C a na hodnoty cut off pro diagnostiku a sledování terapie DM významný vliv. Především byla zjištěna rozdílná střední doba života erytrocytů u diabetiků i nediabetiků různého věku a etnicity. Diference doby života erytrocytů je sama zdrojem variability výsledků měření (údajně o velikosti 12 %). Dalším ovlivňujícím faktorem má být různost rychlosti transportu glukózy přes membránu erytrocytů, která může podle některých údajů zapříčinit další, cca 25 % variabilitu při rychlosti glykace, a tím i výsledků stanovení HbA1C [21].
U některých diabetiků neplatí přímý vztah mezi hodnotou HbA1C a koncentrací glukózy v plazmě (krvi). Zejména u hemoglobinopathií, hemolytických chorob, renálních chorob, krevních ztrát, nutričních problémů (Fe, B12, folát). Pro kvantifikaci případných diferencí v ekvivalenci HbA1C a glukózy se navrhuje aplikovat tzv. „glykemický gap“ [22].
Různí pacienti mohou mít údajně rozdílnou rychlost glykace. Jsou pacienti s rychlou glykací (high glycators), jejichž HbA1C je vyšší, než by odpovídalo koncentraci jejich glukózy a naopak pomalí glykátoři (low glycators), kde je tomu naopak. A samozřejmě je skupina střední (mid-glycators), kde je koncentrace HbA1C a glukózy v očekávaném poměru. Byly navrženy metody stanovení tohoto glykačního „gapu“ (glykation gap-gg). Princip spočívá v opakovaných měřeních HbA1C a fruktosaminu (glykovaného albuminu) v daných časových intervalech [23]. Vlivy věku, pohlaví, různě rychlé glykace, komorbidit, spojených s charakterem erytrocytů, nejsou zatím dostatečně propracované, nicméně je čas uvést zmínky o jejich existenci a o dílčích znalostech do nových textů doporučení o diabetu.
Použití stanovení glykovaného hemoglobinu HbA1C k diagnóze diabetu je sice limitováno řadou faktorů, nicméně by při diagnostice diabetu nemělo být nadále opomíjeno. Naopak, řešení variability HbA1C vlivem komorbidit, nestandardní doby života erytrocytů a dalších faktorů by mohlo přinést mnoho poznatků, podstatných pro pokrok personalizované medicíny u diabetu. Za zmínku stojí, že těžiště publikační činnosti o HbA1C se přesouvá do diabetologických časopisů, což svědčí pro významný průnik stanovení HbA1C do medicínské praxe poté, co se prosadila celosvětově standardizace jeho měření.
Zdroje
1. Florkowski G. M., Crooke M. J. Glycated haemoglobin A1C and diagnosis of diabetes. Ann. Clin. Biochem., 2012, 49, p. 509.
2. John W. G. Use of HbA1C in the diagnosis of diabetes mellitus in the UK. The implementation of World Health Organization guidance11. Diabet. Med. 2012, 29, p. 1350-1357.
3. Webová adresa: http://www.who.int (dostupné k 11. 6. 2013).
4. Webová adresa: http://practicaldiabetes.com (dostupné k 11. 6. 2013).
5. The National Academy of Clinical Biochemistry. Laboratory Medicine Practical Guidelines. Guidelines and recomendations for laboratory analysis in the diagnosis and management of diabetes mellitus. NACB. 2011.
6. American Diabetes Association. Clinical Practice Re-commendations 2011. Diabet. Care, 2011, 34, Suppl 1, p. 4-11.
7. Schleicher E. Neue Karriere eines Biomarkers. Trillium report. 2012, 10, 14-15 a webová adresa www.diaprof.org (dostupné k 11. 6. 2013).
8. Lippi G., Targter G. Haemoglobin A1C and diagnosis of diabetes not ready for the prime time? Ann. Clin. Biochem., 2012, 49, p. 508.
9. Hanas R., John G. W. 2010 Consensus statement on the worldwide standardization of the hemoglobin A1C measurement. Diabet. Care, 2010, 33, p. 1903-1904. nebo Clin. Chem., 2010, 56, p. 1362-4.
10. Doporučení ČSKB ČLS JEP a ČDS ČLS JEP. Diabetes mellitus - laboratorní diagnostika a sledování stavu pacientů. Dostupné na http://www.cskb.cz (dostupné k 11. 6. 2013).
11. Sacks D. B. Measurement of Hemoglobin A1C. Diabet. Care, 2012, 35, p. 2674-2680.
12. Cefalu W. T., Kirkman M. S. New twist in Diabetes Care for HbA1C reporting:“It takes two to tango“. Diabet. Care, 2012, 35, p. 2015-2016.
13. Mosca A., Lapolla A., Gillery P. Glycemic control in the clinical management of diabetic patients. Clin. Chem. Lab. Med., 2012, 12, p. 1-14.
14. Weykamp C. W., Mosca A., Gillery P., Panteghini M. The analytical goals for hemoglobin A1C measurement in IFCC units and National Glycohemoglobin Standardization Program units are different. Clin. Chem., 2011, 57, 8, p. 1204-1206.
15. Lenters-Westra E., Weykamp C., Schindteln R. K. et al. One of five laboratories using various hemoglobin A1C methods do not meet criteria for optimal diabetes care management. Diabetes. Technol. Ther., 2011, 13, p. 429-433.
16. Kaiser P., Reinauer H. Diabetes mellitus: The long way of standardization of HbA1C to the level of high test metrological order. Ger. Med. Sci., 2011, Doc 28.
17. Webová adresa: http://www.dgkl-rfb.de:81/index.shtml (Dostupné 11.6.2013)
18. Braga F., Panteghini M. Standardization and analytical goals for glycated hemoglobin measurement. Clin. Chem. Lab. Med., 2013 DOI 10.1515/cclm-2013-0060 in press.
19. Friedecký B., Kratochvíla J. SKUP – cesta ke zvýšení kvality péče o pacienty. Prakt. Lék., 2012,10, p. 492-494.
20. Leca V., Ibrahim Z., Lombart-Pombon E. et al. Point-of-Care measurements of HbA1C: Simplicity does not mean laxity with controls. Diabet. Care, 2012, 35, e85.
21. Laiteerapong N., John P. M., Nathan A. G. Public health implications of recommendations to individualize glycemis targets in adults with diabetes. Diabet. Care, 2013, 36, p. 84-88.
22. Cohen R. M., Lindsell C. J. When the blood glucose and the HbA1C don´t match:Turning uncertainty into opportunity. Diabet. Care, 2012, 35, p. 2421-2423.
23. Rodriguez-Segarde S., Casanueva F. F., Rodriguiz J. et al. Estimation of the glycation gap in diabetic patients with stable glycemic control. Diabet. Care, 2012, 35, p. 2447-2450.
Štítky
Biochemie Nukleární medicína Nutriční terapeut
Článek EditorialČlánek OceněníČlánek ProgramČlánek Seznam posterůČlánek Abstrakta přednášekČlánek Abstrakta posterůČlánek Autorský rejstřík
Článek vyšel v časopiseKlinická biochemie a metabolismus
Nejčtenější tento týden
2013 Číslo 3- Moderní přístupy zvyšující efektivitu antibiotické léčby v nemocniční praxi
- Zpracované masné výrobky a červené maso jako riziko rozvoje kolorektálního karcinomu u žen? Důkazy z prospektivní analýzy
- GLP-1RA a PCOS: Je to „jenom“ o hmotnosti?
- Efektivita léčby a možné indikace liraglutidu v gynekologii
- Farmakologická léčba obezity u pacientek se syndromem polycystických ovarií – systematický přehled a klinická doporučení
-
Všechny články tohoto čísla
- Editorial
- Struktura, funkce a medicínský význam lipokalinů
- HDL: funkce, dysfunkce a laboratorní metody stanovení
- Molekulárně biologické vyšetření estrogenového a somatostatinových receptorů u klinicky afunkčních adenomů hypofýzy.
- Intoxikace vitaminem D – kazuistika
- Glykovaný hemoglobin HbA1C a diagnóza diabetu mellitu. Názory a perspektiva.
- Ocenění
- Program
- Seznam posterů
- Abstrakta přednášek
- Abstrakta posterů
- Autorský rejstřík
- Klinická biochemie a metabolismus
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Intoxikace vitaminem D – kazuistika
- Glykovaný hemoglobin HbA1C a diagnóza diabetu mellitu. Názory a perspektiva.
- Struktura, funkce a medicínský význam lipokalinů
- Abstrakta posterů
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



