-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Dítě s VACTERL asociací – management diagnostiky a terapie orofaryngeální dysfagie
Child with VACTERL association – management, diagnostics and treatment of oropharyngeal dysphagia
VACTERL association is a disorder that affects many body systems. VACTERL stands for vertebral defects, anal atresia, cardiac defects, tracheo-esophageal fistula, renal anomalies, and limb abnormalities. People diagnosed with VACTERL association typically have at least three of these characteristic features. In children with significant perinatal risks, the dysphagia may be present. These children must be treated multidisciplinary. Examination by clinical speech therapist is important. Early rehabilitation of swallowing and orofacial stimulation are necessary for restoring swallowing.
Keywords:
VACTERL association – newborn – dysphagia – multidisciplinary monitoring – clinical speech therapy
Autoři: J. Jančíková 1; D. Bezděková 1; M. Urík 1; P. Jabandžiev 2
Působiště autorů: Klinika dětské otorinolaryngologie Fakultní nemocnice Brno a Lékařské fakulty Masarykovy univerzity v Brně 1; Pediatrická klinika Fakultní nemocnice Brno a Lékařské fakulty Masarykovy univerzity v Brně 2
Vyšlo v časopise: Čes-slov Pediat 2021; 76 (1): 42-45.
Kategorie: Kazuistika
Souhrn
VACTERL/VATER je asociace vrozených malformací typicky charakterizovaná přítomností nejméně tří následujících vad: defekty obratlů, anální atrezie, srdeční vady, tracheoezofageální fistuly, vady ledvin a končetin. U dětí s významnými perinatálními riziky je třeba vždy počítat s dysfagií a sledovat a léčit jej multioborově . V diagnostice dysfagie je klíčové včasné vyšetření dítěte erudovaným klinickým logopedem. Časná rehabilitace polykání a orofaciální stimulace jsou důležité pro správnou terapii dysfagie a rychlé obnovení polykání.
Klíčová slova:
VACTERL asociace – novorozenec – dysfagie – multioborové sledování – logopedická intervence
ÚVOD
VACTERL asociace je definována jako současný výskyt vícečetných vrozených vad [1]. Název je akronym – slovo složené z počátečních písmen nejčastěji se vyskytujících vad: V – “vertebral anomalies” (vady osového skeletu a žeber), A – atrezie anu a/nebo rekta, C – kardiovaskulární vady, T – tracheoezofageální píštěl, E – ezofageální atrezie, R – renální anomálie, L – „limb anomalies“ (= vady končetin). Může být spojen i s hydrocefalem (VACTERL-H) [2, 3] a dalšími vadami [4, 5].
Již v roce 1973 byla definována kombinace VATER, později bylo spektrum definujících anomálií rozšířeno o srdeční a končetinové vady a tak vznikl dnes užívaný akronym.
Uvedené anomálie se vyskytují společně nápadně častěji, než by odpovídalo pouhé náhodě. Diagnóza se stanovuje klinicky po narození – je možné ji definovat při současném postižení 3 a více orgánových systémů. Incidence je nízká (1 : 10 000–40000 živě narozených) [6]; tento interval je v širokém rozmezí vzhledem k variabilní kombinaci vad, které nemusí být vždy popsány jako VACTERL asociace. Někdy dochází k překrývání s jinými samostatně definovanými asociacemi, které patří rovněž do skupiny mezodermálních dysgenezí (CHARGE syndrom – Coloboma of the eye, Heart defects, Atresia of the choanae, Retardation of growth and/or development, Genital and/or urinary abnormalities, and Ear abnormalities, TACRD – Tracheal Agenesis/atresia, complex congenital Cardiac abnormalities, Radial ray defects, and Duodenal atresia) association/syndrome, a jiné) [7, 8].
Výskyt je sporadický, není žádná specifická geografická distribuce ani etnická predominance. Některé studie uvádí vyšší asociaci syndromu s takzvaným „renálním fenotypem“, který zahrnuje široké spektrum renálních vad. Stejné geny, které byly identifikovány u pacientů s VACTERL, jsou asociované s malformacemi ledvin [9]. Společnou podstatou vad je porucha vývoje struktur odvozených od zárodečného mezodermu. Četnější výskyt je udáván u dětí matek s diabetes mellitus [10].
KAZUISTIKA
Prezentujeme případ novorozence mužského pohlaví, který byl narozený ve 42. týdnu gravidity indukovaným porodem pro nedostatečné otevírání porodních cest. Jednalo se o dítě z prvního fyziologického těhotenství, matka byla zcela zdráva. Porod proběhl bez komplikací; po porodu byla neonatologem zjištěna atrezie anu a další vrozené vývojové anomálie: kraniofaciální dysmorfie, vady prstů na rukou (kamptodaktylie, „clasped thumb“ vlevo), chybění žeber (11 párů), poloobratle a nevýbavné otoakustické emise. Uvedené vývojové anomálie byly hodnoceny jako VACTERL asociace.
Bezprostředně po narození se u dítěte rovněž projevovaly výrazné dysfagické potíže charakteru dyskoordinace sání a polykání, neefektivního sání, zahleňování úst a nosu a nosní regurgitace. Bylo možno volně zavést nazogastrickou sondu.
Z neurologického hlediska pacient vykazoval známky centrálního hypotonického syndromu – axiální i končetinou hypotonii.
Pro atrezii anu byl chlapec ve 3 dnech věku operován. Byla mu vyvedena sigmoideostomie (jako první část chirurgického řešení anální atrezie). Pro výrazné dysfagické potíže charakteru orofaryngeální dysfagie bylo dítě bedside vyšetřeno klinickým logopedem se závěrem: sací i pátrací reflex výbavný, senzitivita v orofaciální oblasti přiměřená, je pozorován slabší intraorální tlak, oslabený kořen jazyka a přítomna výrazná nosní regurgitace; pacient je silně zahleněn a polykací akt je celkově dyskoordinovaný (není schopen sát, dýchat a polykat). Pomocí jodové kontrastní látky byla provedena pasáž jícnem – nástřikem (chlapec nebyl schopen koordinovaně sát, nebylo možné provést videofluoroskopii). Vyšetření neprokázalo tracheoezofageální píštěl ani aspiraci do dýchacích cest, ukázalo normální konturu jícnu a průchod látky jícnem; byla patrna významná dyskoordinace polykacího aktu a masivní nazofaryngeální reflux s nosní regurgitací. V kombinaci s neefektivním sáním a polykáním toto znemožňovalo perorální příjem. Pro častý výskyt anomálií dýchacích cest a jícnu ve VACTERL asociaci bylo pomýšleno na tyto vady, a proto byla dále provedena endoskopická vyšetření – laryngotracheoskopie a ezofagoskopie, kde jsme s jistotou vyloučili píštěl mezi tracheou a jícnem a prokázali fyziologickou morfologii dýchacích cest a jícnu. Z nutnosti adekvátně zajistit dostatečnou výživu novorozence v krátkém čase byla pacientovi zavedena perkutánní gastrostomie. Současně s tím byla zahájena intenzivní orofaciální stimulace, posilování kořene jazyka a velofaryngeálního uzávěru. Terapie byla prováděna pod vedením klinického logopeda před každým krmením, tj. 5x denně, po dobu hospitalizace pacienta, dále v terapii pokračovali doma.
Efekt stimulace na koordinaci polykacího aktu a funkci velofarygeálního uzávěru byl ověřen videofluoroskopií po necelých 3 měsících intenzivní terapie, a to s pozitivním výsledkem (obr. 1). Pacient měl dostatečný intraorální tlak, byly přítomny pouze lehké dyskineze polykacího aktu, velofaryngeální uzávěr byl dosud nekompaktní, část bolu regurgituje do oblasti nosohltanu, nedochází však již k průniku do nosu a k nosní regurgitaci. Pacient je v současné chvíli krmen savičkou perorálně, v případě potřeby dokrmován do gastrostomie, prospívá dobře (obr. 2). Matka doma pokračuje v zavedené orofaciální stimulaci, zahušťování mléka, vertikálním polohováním a postupným navyšování dávek mléka per os. Probíhá jeho multioborové sledování a postupné korekce vývojových vad – jako první je nyní na řadě korekční operace atrezie anu.
Obr. 1. Snímek z videofluoroskopie (po 3 měsících terapie). šipka shora dolů: lahvička s kontrastně obarvenou tekutinou; šipka zleva doprava: sousto v polykacích cestách nad horním jícnovým svěračem; šipka zprava doleva: část sousta regurgituje při polknutí do nosohltanu (nedostatečný velofaryngeální uzávěr)
Fíg. 1. Videofluoroscopic evaluation of swallowing after 3 month of the treatment. top-down arrow: a bottle with a contrast liquid; arrow from left to right: swallowing paths above the upper esophageal sphincter; arrow from right to left: regurgitation of liquid in the nasopharynx (insufficient velopharyngeal occlusion)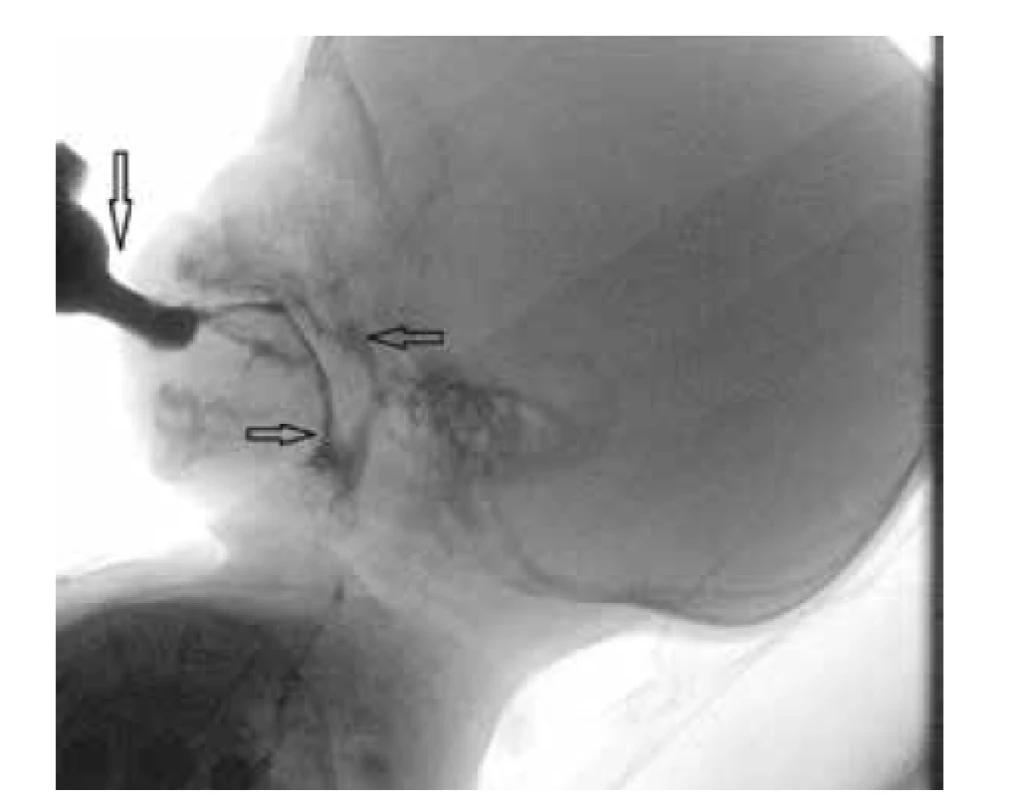
Obr. 2. Spokojený prospívající 3měsíční chlapec.
Fig. 2. Photo of the pacient – well growing happy infant, 3 month old.
DISKUSE
VACTERL asociace je poměrně vzácně se vyskytující postižení definované kombinací vrozených vývojových vad [1, 4, 5]. Aby bylo možno stav dítěte popsat jako danou asociaci, musí se společně vyskytovat nejméně 3 abnormality, které se vyskytují s různou četností a v různých kombinacích.
Prenatálně se u plodu s tímto postižením může vyskytovat intrauterinní růstová retardace a plod mívá prakticky vždy aplazii jedné umbilikální arterie [8]. Intrauterinně v důsledku postižení ledvin může vzniknout oligo - nebo anhydramnion a při nedostatku plodové vody startuje v děloze sekvence dějů označovaných jako sekvence Potterové [13]: v důsledku nedostatku plodové vody je plod stlačován mezi stěnami dělohy, tím se deformují jeho končetiny (vyvíjí se pedes equinovarus), v obličeji vznikají charakteristické rysy z útlaku (zobákovitý nos, nízce posazené boltce, ustupující brada) a jsou omezeny i respirační pohyby plodu, čímž je způsobena hypoplazie plic; v důsledku nedostatečné pro výměnu dýchacích plynů pak novorozenec proto umírá krátce po narození na respirační selhání [14]. I mimo sekvenci Potterové je prognóza obecně špatná, protože jde o postižení více orgánových systémů.
Dítě s VACTERL asociací je nutné sledovat a léčit multioborově [12]. Management péče o takového pacienta je veden v několika liniích; nejprve zajištění vitálních funkcí a zjištění specifických vývojových vad; mezi vrozené vady, které je nutno řešit jako akutní, patří atrezie jícnu, tracheoezofageální rozštěpy a píštěle a atrezie anu (bez píštělí). K vyloučení atrezie jícnu se primárně provádí zavedení nazogastrické sondy po narození [15], pokud ji nelze zavést do žaludku, je podezření na atrezii jícnu. Tu je možno ověřit RTG kontrastním vyšetřením jodovým kontrastem s nástřikem pahýlu jícnu a tímto lze v ideálním případě (ne vždy) zobrazit i případné tracheoezofageální píštěle. Tracheoezofageální píštěle se klinicky projeví dyspnoickými potížemi při krmení, sliněním novorozence, zahleňováním nosu a úst [16]. K definitivní diagnostice slouží endoskopické vyšetření – laryngotracheoskopie, případně při současném postižení jícnu ezofagoskopie (v celkové anestezii). Těžší vady dýchacích cest jako ageneze trachey a rozsáhlejší laryngotracheální rozštěpy nebo hypoplazie plic, se projeví urgentním stavem akutního respiračního selhání po narození. Jde o život ohrožující stavy, někdy neslučitelné se životem [17].
Současně se provádí diagnostika a terapie dalších obtíží ovlivňujících kvalitu života a prospívání dítěte. U dětí s významnými perinatálními riziky a vrozenými vadami je nutno vždy počítat s dysfagií. Problém může způsobit strukturální či neurologické postižení a/nebo i jen lehká nevyzrálost orofaciální senzomotoriky [18, 19].
V diagnostice dysfagií považujeme za klíčové vyšetření dítěte nejprve erudovaným klinickým logopedem [20]. Pro vizualizaci polykacího aktu, jeho poruch a k vyloučení aspirací do dýchacích cest pak využíváme videofluoroskopii. Tato vyšetřovací modalita rovněž slouží k hodnocení efektu terapie a bezpečnosti polykání [21, 22].
Odpovídající techniky rehabilitace a časná orofaciální stimulace jsou důležité pro správnou terapii dysfagie a rychlé obnovení polykání [23–25]. Péče o dítě s vrozenými vadami musí být souhrou „evidence based medicine“ postupů neonatologie, chirurgie, pediatrie, rehabilitace, individualizované a citlivé ošetřovatelské péče, a péče dalších souvisejících obo - rů [26].
V neposlední řadě je důležitá rovněž psychologická podpora a pomoc rodičům. Pozitivní roli zde hraje fakt, že děti s VACTERL syndromem nemusí mít žádný neurokognitivní deficit [27].
ZÁVĚR
U dítěte s VACTERL asociací je nutno myslet kromě ostatních vývojových anomálií na problémy s perorálním příjmem stravy, často se jedná o orofaryngeální dysfagii. Nezbytné jsou vyšetření erudovaným klinickým logopedem, identifikace problému a časná logopedická intervence – rehabilitace polykání. Efekt terapie i bezpečnost polykání je možné dobře ověřit videofluoroskopickým vyšetřením. U našeho pacienta demonstrujeme fakt, že péče o každé dítě s perinatálními riziky a postiženími musí být souhrou „evidence based medicine“ postupů neonatologie, chirurgie, pediatrie, individualizované a respektující ošetřovatelské péče a péče dalších souvisejících oborů – v oblasti dysfagie tedy zejména klinické logopedie.
Došlo: 16. 6. 2020
Přijato: 17. 7. 2020
Adresa pro korespondenci:
MUDr. Jana Jančíková
Klinika dětské otorinolaryngologie FN Brno
Černopolní 9
613 00 Brno
e-mail: jancikova.jana@fnbrno.cz
Zdroje
1. Carli D, et al. VACTERL (vertebral defects, anal atresia, tracheoesophageal fistula with esophageal atresia, cardiac defects, renal and limb anomalies) association: disease spectrum in 25 patients ascertained for their upper limb involvement. J Pediatr 2014; 164 : 458–462.
2. Chen Y, Liu Z, Chen J, et al. The genetic landscape and clinical implications of vertebral anomalies in VACTERL association. J Med Genet 2016; 53 : 431–437.
3. Watanebe, Norikazu, Tsutsumi, Seiji, Miyano, Yki, et al. X-linked VACTERL-H caused by deletion of exon 3 in FANCB: A case report. Congenit Anom (Kyoto) Sep; 2018; 58 : 171–172.
4. Van de Putte R, Van Rooij IALM, Marcelis CLM, et al. Spectrum of congenital anomalies among VACTERL cases. EUROCAT population-based study Feb 2020 : 541–549.
5. Reddy AKV, Soren C. VACTERL association in a newborn – A rare case report. IOSR J Dental Med Sci 2017; 16 : 31–33.
6. Solomon BD. VACTERL/VATER association. Orphanet J Rare Dis 2011; 6 (1): 56. doi:10.1186/17501172-6-56
7. https://www.orpha.net/consor/cgi-bin/OC_Exp.php?Lng=EN&Expert=887.
8. https://atlases.muni.cz/atlases/feto/atl_cz/vacterl.html.
9. Reutter H, Hilger AC, Hildebrandt F, Ludwig M. Underlying genetic factors of the VATER/VACTERL association with special emphasis on the „Renal“ phenotype. Pediatr Nephrol Jan 2016; 31 (11): 2025–2033.
10. Velazquez D, Pereira E, Havranek T. Neonate with VACTERL association and a branchial arch anomaly without hydrocephalus. AJP Rep Mar 2016; 6(1): 74–76.
11. Pilný J, Slodička R, a kol. Chirurgie ruky. Praha: Grada, 2017 : 1–449.
12. Solomon BD, Baker LA, Bear KA, et al. An approach to the identification of anomalies and etiologies in neonates with identified or suspected VACTERL. J Pediatr 2014 Mar; 164 (3): 451–457.
13. Wehrman A, Kriegermeier A, Wen J. Diagnosis and management of hepatobiliary complications in autosomal recessive polycystic kidney disease. Front Pediatr 2017; 5 : 124.
14. Shastry SM, Kolte SS, Sanagapati PR. Potter‘s sequence. J Clin Neonatol 2012 Jul-Sep; 1 (3): 157–159.
15. Muntau AC. Pediatrie. Praha: Grada, 2009 : 358–366.
16. Lebl J, Janda J, Pohunek P, a kol. Klinická pediatrie. Praha: Galén, 2012 : 288, 386.
17. Mirra V, Maglione M, DiMicco LL, et al. Longitudinal follow up of chroninic pulmonary maniestations in esophageal atresia: a clinical algorithm and review of the literature. Pediatr Neonatol Feb 2017; 58 : 8–15.
18. Hawdon JM, Beauregard N, Slattery J, Kennedy G. Identification of neonates at risk of developing feeding problems in infancy. Dev Med Child Neurol 2000; 42 (4): 235–239.
19. Pridham K, Steward D, Thoyre S, et al. Feeding skill performance in premature infants during the first year. Early Hum Dev 2007; 83 (5): 293–305.
20. https://www.orpha.net/consor/cgi-bin/OC_Exp.php?Lng=EN&Expert=887.
21. Silva-Munhoz LF, et al. Comparison between clinical and videofluoroscopic evaluation of swallowing in children with suspected dysphagia. J CoDAS Apr 2015; 27 : 2.
22. Hiorns MP, Ryan MM. Current practice in paediatric videofluoroscopy. Pediatr Radiol 2006; 36 (9): 911–919.
23. Arvedson J, Brodsky L. Pediatric Swalloving and Feeding: Asseesment and Management. Australia, Albany: Singular Publishing, 2002.
24. Castillo Morales R. Die orofaziale Regulationstherapie. München: Pflaum Verlag, 1991.
25. ASHA. Feeding and Swallowing Disorders in Children. ASHA, 2012.
26. Chvílová-Weberová M. Nedonošenost a orofaciální komplex ve vývojových souvislostech. Listy klinické logopedie 2017; 1 (2): 31–39.
27. Solomon BD. VACTERL/VATER association. Orphanet J Rare Dis 2011 Aug; 16 : 6.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2021 Číslo 1- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- MUDr. Jiří Kornoušek: Program našich konferencí stavíme tak, aby reflektoval skutečně aktuální a praktická témata
- Aktuální postupy a role praktického lékaře v péči o pacienty s CHOPN
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
-
Všechny články tohoto čísla
- Naše skúsenosti s pediatrickým multisystémovým zápalovým syndrómom asociovaným s COVID-19 (PIMS-TS)
- Akutní myokarditida u dospívajících
- Předčasně narozené dítě
- Sekulární trend tělesného růstu a vývoje chlapců a dívek od 6 do 14 let v českých zemích za období 120 let (1895–2015)
- Česko-slovenská pediatrie v roce 2021
-
Syndrom multisystémové zánětlivé odpovědi asociovaný s COVID-19 u dětí
Doporučený postup České pediatrické společnosti ČLS JEP - Dítě s VACTERL asociací – management diagnostiky a terapie orofaryngeální dysfagie
- Aktuální diagnostická kritéria neonatální sepse a systémové zánětlivé odpovědi u plodu a novorozence
- DĚDIČNÉ NÁDOROVÉ SYNDROMY V DĚTSKÉ ONKOLOGII
- Biomarkery v diagnostice neonatální sepse
- Význam vyšetření očního pozadí u akutních stavů v pediatrii
- Prof. MUDr. Jan Janda, CSc., osmdesátiletý
- Doc. MUDr. Jozef Hoza, CSc. – 80 let
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Dítě s VACTERL asociací – management diagnostiky a terapie orofaryngeální dysfagie
- Aktuální diagnostická kritéria neonatální sepse a systémové zánětlivé odpovědi u plodu a novorozence
- Akutní myokarditida u dospívajících
- Naše skúsenosti s pediatrickým multisystémovým zápalovým syndrómom asociovaným s COVID-19 (PIMS-TS)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



