-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Lichen sclerosus et atrophicus anogenitalis u dětí: retrospektivní analýza souboru nemocných z období 2006–2010
Anogenital Lichen Sclerosus et Atrophicus in Children: Retrospective Analysis of Patients from the Years 2006–2010
Lichen slerosus et atrophicus (LSA) is a chronic recurrent skin disease. In childhood the disease is usually restricted to genital area. Not only dermatologists but also urologists, surgeons and gynecologists care for such patients. The disease is rare and symptoms are non-specific that is why it might take even several years to make the correct diagnosis.
The authors present a retrospective analysis of LSA patients diagnosed at the outpatient department of The Pediatric Dermatology in the period 2006 to 2010. The majority of patients were treated by several specialists before. The median time of making correct diagnosis was half a year. Including LSA in the differential diagnosis of GPs and specialists, mainly gynecologists and urologists, is essential for making early diagnosis.Key words:
Lichen slerosus et atrophicus – Balanitis xerotica obliterans – diagnosis – clinical symptoms – therapy
Autoři: J. Valíčková; E. Kocánová; H. Bučková
Působiště autorů: Dětské kožní oddělení Pediatrické kliniky, FN Brno a LF MU Brno primářka MUDr. Hana Bučková, Ph. D.
Vyšlo v časopise: Čes-slov Derm, 87, 2012, No. 4, p. 141-144
Kategorie: Terapie, farmakologie a klinické studie
Souhrn
Lichen sclerosus et atrophicus (LSA) je chronické, často recidivující onemocnění kůže. V dětství jde nejčastěji o formy lokalizované na anogenitální krajinu. Pacienti jsou v péči nejen dermatologů, ale i urologů, chirurgů a gynekologů. Vzhledem k relativní vzácnosti a nespecifickým klinickým obtížím může být diagnóza obtížná a trvat až několik let.
Autoři předkládají retrospektivní analýzu skupiny pacientů Dětského kožního oddělení s LSA z období 2006–2010. Průměrný věk vzniku potíží byl 8 let a doba do stanovení správné diagnózy více než půl roku. Většina pacientů byla před návštěvou v péči lékařů několika odborností. Pro včasnou diagnostiku je rozhodující diferenciálnědiagnostická rozvaha lékařů první linie a specialistů, zejména gynekologů a urologů.Klíčová slova:
Lichen slerosus et atrophicus – Balanitis xerotica obliterans – diagnóza – příznaky – terapieÚVOD
Lichen sclerosus et atrophicus (LSA) je chronické zánětlivé onemocnění kůže, které vzhledem k lokalizaci a rozličným klinickým příznakům v jednotlivých fázích často uniká správné diagnostice. Pacienti bývají léčeni u lékařů různých odborností (chirurgové, urologové, gynekologové, pediatři) i samotných dermatologů bez rozpoznání správné diagnózy. Dívky jsou vedeny pod diagnózou intertriga, synechií, vulvovaginitid, vitiliga, kontaktních dermatitid a někdy může LSA vzbudit podezření na sexuální zneužívání pacientek. U chlapců bývá diagnóza ztotožněna s běžnou fimózou. Onemocnění často opakovaně recidivuje [4, 14].
Cílem naší práce bylo zjistit základní epidemiologická data o LSA na Dětském kožním oddělení (DKO) FN Brno za pětileté období 2006–2010 a srovnat je s literárně udávanými údaji.
MATERIÁL A METODY
Do souboru bylo zahrnuto 63 pacientů DKO Fakultní nemocnice v Brně, u kterých bylo v období let 2006–2010 nově diagnostikováno LSA. Diagnóza byla stanovena klinickým vyšetřením dětským dermatologem. Diagnostickými vodítky byly predilekční lokalizace, objektivní nález (u dívek bělavá ložiska s vezikulami, petechiemi či sufuzemi, atrofie zevního genitálu a přítomnost perianálních ragád; u chlapců získaná fimóza s bělavým vazivovým prstencem) a přítomnost subjektivních potíží pacienta (pálení, řezání při močení, nutnost tlačit při močení, bolest při defekaci). Retrospektivně byly analyzovány základní demografické a epidemiologické parametry (věk, pohlaví, četnosti výskytu), rozsah choroby (anogenitální vs. extragenitální), okolnosti stanovení diagnózy a počet recidiv. K analýze byla použita deskriptivní statistika.
VÝSLEDKY
Od roku 2006 do 2010 bylo na našem pracovišti vyšetřeno 63 pacientů (14 dívek, 49 chlapců) s nově diagnostikovanou anogenitální formu LSA. V daném období nebyl diagnostikován žádný případ extragenitální formy LSA. U 50 % dívek bylo onemocnění lokalizováno pouze na oblast genitálu, u zbývajících pacientek byla zasažena také perineální a perianální krajina. U všech chlapců byla dominantním příznakem získaná fimóza vytvářející bělavý prstenec na prepuciu a u 25 % chlapců bylo postiženo také zevní ústí uretry.
Ve sledovaném období bylo na DKO zjištěno v průměru 2,8 nových případů LSA u dívek a 9,8 nových případů u chlapců za rok. Trend vývoje počtu nově diagnostikovaných případů na DKO ročně uvádí graf 1. Pro srovnání jsou uvedeny též počty pacientů v období od roku 1996, pro které jsou dostupná data z nemocničního informačního systému (viz graf 1). První klinické příznaky LSA se v našem souboru pacientů vyskytovaly v průměru v 8 letech. Pozorovali jsme však rozdílný věk vzniku obtíží u dívek a u chlapců. U dívek docházelo ke vzniku LSA zhruba o 2 roky dříve (6,3 let) než u chlapců (8,5). Doba, která uplynula od prvních klinických potíží do stanovení správná diagnózy, byla u obou pohlaví v průměru jeden a půl roku (u dívek v 7,5 letech, u hochů v 10 letech) s mediánem 0,6 let (0,8 u dívek a 0,55 u hochů) – tabulka 1. Před návštěvou naší ambulance bylo vyšetřeno na jiném pracovišti 94 % pacientů (93 % dívek, 94 % chlapců). Nejvíce pacientek bylo vyšetřeno gynekologem [8] a spádovým dermatologem [7], dále následuje vyšetření pediatrem [1] a chirurgem [1]. Diagnóza LSA byla správně stanovena gynekologem u 3 dívek (38 %) a dermatologem u 1 pacientky (14 %). Téměř všichni chlapci byli před návštěvou naší ambulance vyšetřeni pediatrem (45) a urologem (41), menší část také chirurgem (19) a spádovým dermatologem (1). Správná diagnóza LSA byla urologem stanovena u 26 pacientů (63 %), chirurgem u 2 pacientů (11 %) a sektorovým dermatologem u 1 pacienta (100 %). U tří pacientů bylo na původním pracovišti provedeno histologické vyšetření vzorku kůže. Ve dvou případech byla diagnóza histologicky potvrzena (1 chlapec, 1 dívka), jedenkrát byl chybně diagnostikován herpes genitalis (1 dívka). U pacientů obou pohlaví jsme pozorovali časté recidivy (36 % dívek, 30 % chlapců). U žádného z pacientů se po dobu dispenzarizace nevyskytl maligní zvrat na podkladě LSA.
Graf 1. Srovnání počtu nových případů LSA u dívek a chlapců v jednotlivých letech 
Tab. 1. Charakteristika souboru pacientů 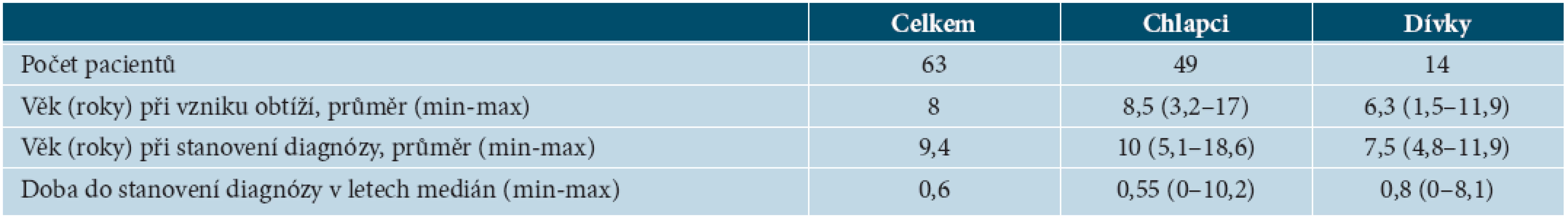
DISKUSE
Lichen sclerosus et atrophicus (LSA) je relativně vzácné chronické zánětlivé onemocnění kůže. Klinické projevy se liší v závislosti na pohlaví, době trvání choroby a věku pacienta. Podle rozsahu a lokalizace rozlišujeme formu genitální a extragenitální. Prvními projevy LSA jsou ostře ohraničené, drobné, ploché bělavé makuly a papuly, které postupně splývají do skupinek až ploch. Pro starší ložiska je typická svráštělá, jemně se řasící bělavá kůže, která bývá vzhledem k přítomné folikulární hyperkeratóze na pohmat drsná. Projevy mohou být indurované se zánětlivým lemem v okolí a imitovat ložiska morphey, se kterou se LSA může navzájem překrývat [2, 5].
LSA se vyskytuje s maximem ve dvou věkových obdobích – v mladším školním věku a postmenopauzálně [4, 14]. Výjimečně se však LSA může vyskytnout již v kojeneckém věku [8]. Paller a Mancini uvádějí, že potíže u dětí vznikají kolem pátého roku a diagnóza je v průměru stanovena v 6,7 letech [14]. Incidence v dětství se udává v rozmezí 1 : 300 až 1 : 1000 [4] a v obou věkových skupinách převažují v poměru 1 : 10 pacienti ženského pohlaví [4, 14].
Přesná povaha onemocnění není známa, recentní práce však řadí LSA mezi autoimunitní onemocnění. Může být asociováno s antigeny HLA II. třídy DQ7 (11, 15, 17, 19) a v patogenezi hrají důležitou roli také T lymfocyty [18]. Dalším faktorem, svědčícím pro autoimunitní povahu této choroby, je pozitivita protilátek IgG proti ECM 1 (extracelulární matrix protein 1) v 75 % [7, 10] a pozitivita protilátek proti složkám bazální membrány (BP180/kolagen XVII a BP230) až u 30 % pacientů [6]. V etiologii se dále uplatňují faktory genetické a zvažuje se podíl cytokinové reakce (elevace interferonu-γ, tumor nekrosis faktoru-α, interleukinu-1, interferon-γ receptoru, CD25, CD11a a ICAM-1) a vliv oxidativního stresu [16].
U dětí jde ve většině případů (80 %) o formu lokalizovanou anogenitálně, diseminace na kůži ostatních částí těla se vyskytuje jen asi v jedné pětině případů [14]. U dívek bývá postižena vulva, perineum a perianální krajina. Kůže v ložisku je svraštělá, drsná, bělavá, s prosvítající žilní kresbou, časté jsou vezikuly, petechie a sufuze (obr. 1). Je-li postižena anální krajina, vede onemocnění ke vzniku ragád. Trvá-li LSA déle, dochází k atrofii zevního genitálu (klitoris, malých labií). U chlapců je LSA nejčastěji lokalizován na prepuciu, při agresivnějším průběhu přechází také na glans penis a zevní ústí uretry. Typický projev tohoto onemocnění je získaná fimóza. Fimózu způsobuje bělavý tuhý prstenec na distální části prepucia, na kterém při přetahování vznikají bolestivé ragády (obr. 2). Dívky trápí pruritus vulvy, obstipace a krvácení při močení a defekaci. U chlapců se nachází fimóza, balanitidy a je-li postiženo i ústí uretry, musí při močení tlačit a močí nerovným proudem [4, 14]. Kiss udává, že až 40 % všech fimóz je způsobeno právě LSA [9].
Obr. 1. Lichen sclerosus et atrophicus u dívky v oblasti vulvy 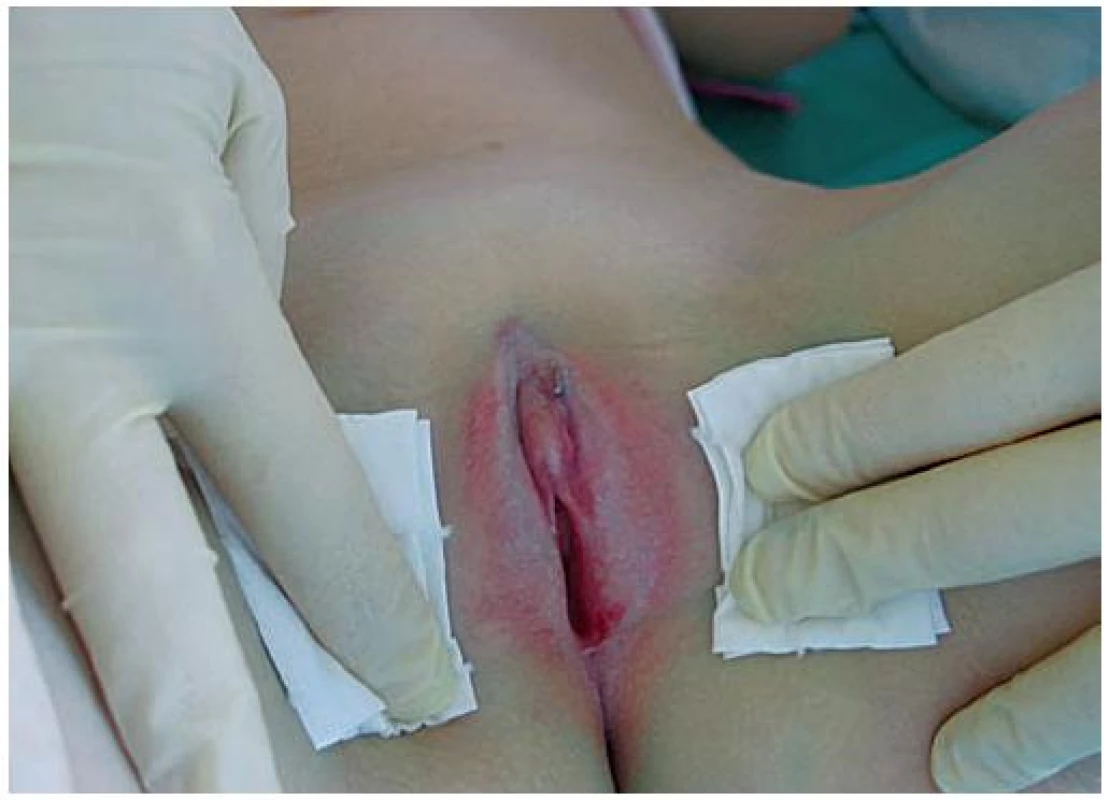
Obr. 2. Lokalizovaný Lichen sclerosus et atrophicus u chlapce 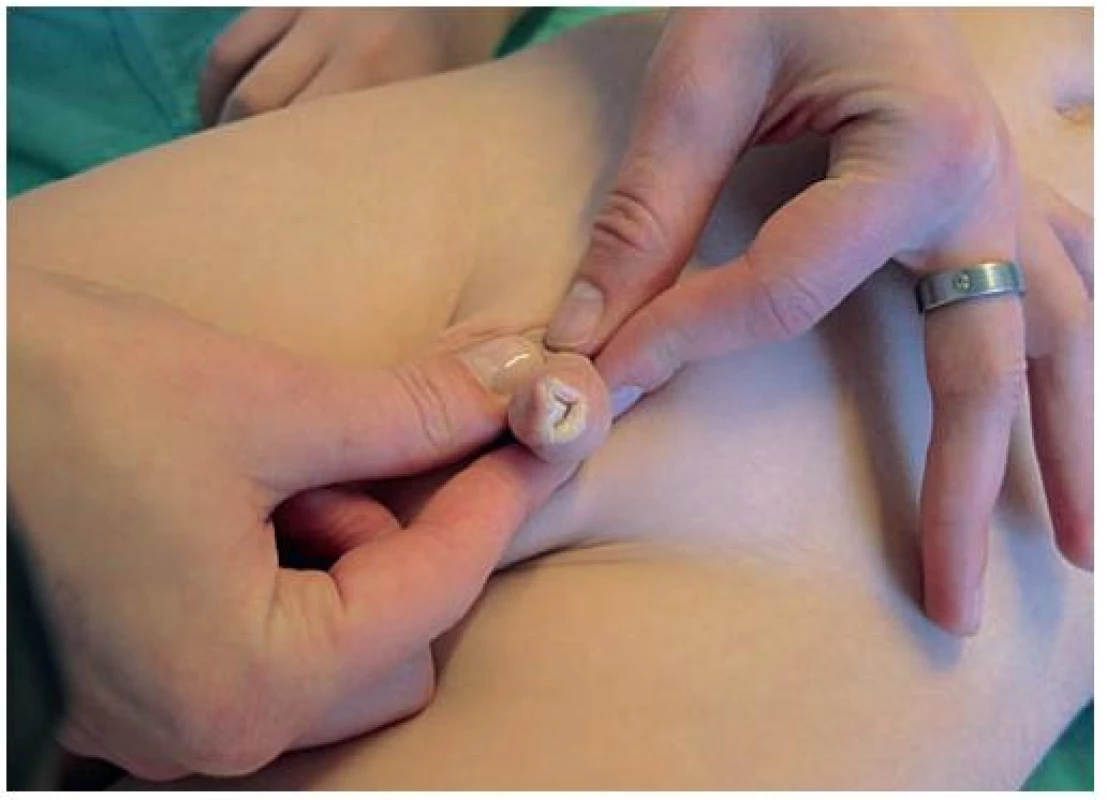
V terapii LSA u dětí jsou terapií volby lokální kortikosteroidy III. a IV. třídy. Harper doporučuje tříměsíční kúru kortikosteroidy III. třídy (betamethasone 0,05% ung.) [4]. První měsíc je mast aplikována 2krát denně, druhý měsíc 1krát denně a poté měsíc 1krát denně obden. Současné doporučení British Association of Dermatologists (BAD) uvádí použití silných (mometazon furoát) nebo velmi silných (klobetazol propionát 0,05%) lokálních kortikosteroidů. První měsíc se aplikují 1krát denně večer, druhý měsíc 1krát denně obden a třetí měsíc 1krát denně dva dny v týdnu [13]. Obě schémata vedou ke zlepšení lokálního nálezu a ústupu subjektivních obtíží většiny pacientů. U případných recidiv, které jsou u LSA časté, lze kúru lokálními kortikosteroidy opakovat. Některé práce ukazují pozitivní efekt terapie lokálními imunomodulátory (tacrolimus 0,1%, pimecrolimus 1%) [1, 3, 12]. BAD však nedoporučuje jejich použití jako terapii první linie, a to pro riziko možné karcinogeneze v terénu LSA [13]. Pokud nedojde k rozvolnění fimózy, ani přes intenzivní kúru lokálními kortikosteroidy, je indikována úplná cirkumzice, v případě stenózy ústí uretry meatotomie. Použití systémové terapie (metotrexát, ciclosporin, retinoidy), PDT, ani laseru u dětí literatura pediatrické dermatologie nedoporučuje [4, 14]. Eventuální nasazení systémové terapie vždy patří do rukou zkušeného dětského dermatologa.
Ve sledovaném souboru pacientů je však patrna velká variabilita četnosti nově diagnostikovaných případů. U dívek došlo v posledních pěti letech k poklesu nových případů z průměrných 5,5 (v období 1996–2005) na 2,8 ročně. U chlapců naopak v posledních pěti letech nových pacientů výrazně přibylo (průměrně 9,2 oproti 3,3 případů ročně v období 1996–2005). I když se poměr ošetřených dívek a chlapců na ambulanci DKO v období r. 2000–2010 téměř nezměnil (graf 2), v našem souboru od r. 2005 výrazně převažoval výskyt nově zjištěných případů u chlapců (více než 3 : 1). Za pozorovaným nárůstem LSA u chlapců je pravděpodobně zlepšení spolupráce s urologickým pracovištěm Kliniky dětské chirurgie, ortopedie a traumatologie FN Brno v posledních pěti letech. To podporuje zvažovaný výrazně vyšší výskyt LSA u chlapců, kteří unikají diagnostice odesláním na chirurgické a urologické ambulance [4]. Vzhledem k tomu, že tato studie je retrospektivní, bude ještě nutné závěry ověřit cílenou prospektivní studií.
Graf 2. Srovnání počtu ošetřených dívek a chlapců na ambulanci DKO v jednotlivých letech 
Před určením správné diagnózy byli pacienti ve většině případů v péči lékařů několika odborností. Dívky navštívily gynekology a sektorové dermatology. Chlapci bývají vzhledem k povaze klinických potíží pediatry odesíláni převážně na urologii (téměř všichni) a chirurgii (polovina), kdežto na dermatologii jen výjimečně. Počet vyšetřených pacientů bez stanovení správné diagnózy naznačuje, že se na LSA v diferenciálnědiagnostické rozvaze často nemyslí. Je tedy zřejmé, že lepší informovanost o této diagnóze mezi lékaři může výrazně urychlit její diagnostiku a včasné zahájení správné léčby. U všech nově diagnostikovaných pacientů mezi lety 2006–2010 se jednalo o onemocnění lokalizované. Diseminovaná forma onemocnění je u našich pacientů vzácnější, než uvádí literatura (až ve 20 % diseminovaný LSA) [14]. Klinické obtíže u pacientů ve sledovaném souboru vznikly nejčastěji v mladším školním věku (8 let), což je průměrně o 3 roky později, než uvádějí Paller a Mancini [14]. Doba do stanovení správné diagnózy je v souladu s uváděnými údaji [4, 14] poměrně dlouhá (medián 7 měsíců, maximum 10,2 let).
Ke stanovení diagnózy u lokalizovaných projevů LSA není histologické vyšetření nezbytné. Ve sledovaném souboru byli 3 pacienti odesláni ze sektorového pracoviště s již provedeným histologickým vyšetřením, diagnóza byla potvrzena jen ve 2 případech. Paušální histologické vyšetření není vzhledem k lokalizaci, věku pacientů a většinou jasnému klinickému nálezu plně indikováno. Považovali bychom však za přínosné zavedení histologického vyšetření získaného materiálu u všech prováděných cirkumcizí. Histologické vyšetření by přispělo k lepší diagnostice choroby a předešlo opakovaným parciálním cirkumcizím u recidivujících případů. Biopsii s histologickým vyšetřením je nutno vždy provést při podezření na přítomnost maligního onemocnění, nedochází-li k adekvátní odpovědi na správně vedenou terapii [13] a u dětí vždy také při podezření na extragenitální formu LSA. Příčinou negativního histologického vyšetření mohl být i odběr nereprezentativního vzorku kůže.
ZÁVĚR
LSA je chronické, recidivující onemocnění, na které se v klinické praxi často nemyslí. Pacienti bývají po dlouhou dobu vedeni u ambulantních lékařů pod různými diagnózami. Standardní histologické vyšetřování materiálu získaného při cirkumcizi by mohlo zlepšit diagnostiku tohoto onemocnění u chlapců. Onemocnění často recidivuje (asi 1/3 pacientů), proto je nezbytná dispenzarizace pacientů. I když u dětí LSA není (jako je tomu u dospělých) prekancerózou, musíme při dispenzarizaci pacientů s atypickým vznikem či průběhem i na tuhle komplikaci myslet. Základ terapie tvoří lokální kortikoidy III. nebo IV. třídy, a pokud tato léčba nevede k zlepšení projevů, doporučujeme pacienta odeslat na pracoviště dětské dermatologie.
Do redakce došlo dne 11. 6. 2012.
Kontaktní adresa:
MUDr. Jana Valíčková
Optátova 46
63700 Brno-Jundrov
e-mail: jana.valickova@email.cz
Zdroje
1. BÖHM, M., FRIELING, U., LUGER, T. A. et al.: Successful Treatment of Anogenital Lichen Sclerosus With Topical Tacrolimus. Arch. Dermatol., 2003, 139, 7, p. 922–924.
2. BRODSKÁ, P., PIZINGER, K.: Bělavá ložiska s hemoragickými puchýři na hrudníku. Čes-slov Derm., 2011, 86, 6, s. 285–287.
3. GOLDSTEIN, A. T., MARINOFF, S. C., CHRISTOPHER, K.: Pimecrolimus for the treatment of vulvar lichen sclerosus in a premenarchal girl. J. Pediatr. Adolesc. Gynecol., 2004, 17, 1, p. 35–37.
4. HARPER, J., ORANJE, A., PROSE, N.: Textbook of Pediatric Dermatology. Blackwell Publishing, 2006, p. 1822–1825.
5. HERCOGOVÁ, J., TOMANKOVÁ, M., FRÖSSLOVÁ, D. et al.: Sklerodermie, lichen sclerosus et atrophicus a protilátky proti Borrelia burgdorferi. Čes-slov Derm, 1994, 69, 1, s. 8–10.
6. HOWARD, A., DEAN, D., COOPER, S. et al.: Circulating basement membrane zone antibodies are found in lichen sclerosus of the vulva. Australas. J. Dermatol., 2004, 45, 1, p. 12–15.
7. CHAN, I.: The role of extracellular matrix protein 1 in human skin. Clin. Exp. dermatol., 2004, 29, 1, p. 52–56.
8. CHANDRA, N., GURCHARAN, S.: Neonatal lichen sclerosus. Int. J. Dermatol., 2008, 47, 6, p. 645–647.
9. KISS, A., KIRÁLY, L., KUTASY, B. et al.: High incidence of balanitis xerotica obliterans in boys with phimosis: prospective 10-year study. Pediatr. Dermatol., 2010, 22, 4, p. 305–308.
10. KOWALEWSKI, C., KOZLOWSKA, A., CHAN, I. et al.: Three-dimensional imaging reveals major changes in skin microvasculature in lipoid proteinosis and lichen sclerosus. J. Dermatol. Sci., 2005, 38, 3, p. 215–224.
11. MARREN, P., YELL, J., CHARNOCK, F. M. et al.: The association between lichen sclerosus and antigens of the HLA system. Br. J. Dermatol., 1995, 132, 2, p. 197–203.
12. MATSUMOTO, Y., YAMAMOTO, T., ISOBE, T. et al.: Succesful treatment of vulvar lichen sclerosus in a child with low-concentration topical tacrolimus ointment. J. Dermatol., 2007, 34, 2, p. 114–116.
13. NIELL, S. M., LEWIS, F. M., TATNALL, F. M. et al.: British Association of Dermatoligsts´guidelines for the management of lichen sclerosus 2010. Br. J. Dermatol., 2010, 163, 4, p. 672–682.
14. PALLER, A., MANCINI, A. J.: Hurwitz clinical pediatric dermatology. Elsevier Saunders, 2006, s. 599–600.
15. POWELL, J., WOJNAROWSKA, F., WINSEY, S. et al.: Lichen sclerosus premenarche: autoimmunity and immunogenetics. Br. J. Dermatol., 2000, 142, 3, p. 481–484.
16. SMITH, S. D., FISCHER, G.: Pediatric vulval lichen sclerosus. Australas. J. Dermatol., 2009, 50, 4, p. 243–248.
17. TASKER, G. L., WOJNAROWSKA, F.: Lichen sclerosus. Clin. Exp. Dermatol., 2003, 28, 2, p. 128–133.
18. TCHORZEWSKI, H., ROTSZTEJN, H., BANASIK, M. et al.: The involvement of immunoregulatory T cells in the pathogenesis of Lichen Sclerosus. Med. Sci. Monit., 2005, 11, 1, p. 39–43.
19. VAL, I., ALMEIDA, G.: An overview of lichen sclerosus. Clin. Obstet. Gynecol., 2005, 48, 4, p. 808–817.
Štítky
Dermatologie Dětská dermatologie
Článek Odborné akce v roce 2012
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2012 Číslo 4- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Daivobet gel – lékový profil
- Psoriáza a kouření – vzájemně se potencující rizika?
-
Všechny články tohoto čísla
- Czech Dermatovenerology Society: 90th Anniversary
- Diferenciální diagnostika pruritu
- Doškolování lékařů – kontrolní test
- Subakutní kožní lupus erythematosus indukovaný spironolaktonem
- Lichen sclerosus et atrophicus anogenitalis u dětí: retrospektivní analýza souboru nemocných z období 2006–2010
-
Alergická reakcia na kontakt s rastlinou
Toxicodendron radicans - Hyperkeratotický pruh na dolní končetině
- Dermatoskopie u kožní sarkoidózy
-
Některé poznatky z 9. jarního sympozia Evropské akademie dermatovenerologie (EADV)
Verona 6.–10. 6. 2012 - Odborné akce v roce 2012
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciální diagnostika pruritu
-
Alergická reakcia na kontakt s rastlinou
Toxicodendron radicans - Subakutní kožní lupus erythematosus indukovaný spironolaktonem
- Lichen sclerosus et atrophicus anogenitalis u dětí: retrospektivní analýza souboru nemocných z období 2006–2010
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



