-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
Gastrokolická fistula
Gastrocolic fistula
Gastrocolic fistulae are rare, but real complications of gastrointestinal surgery and benign and malignant diseases of the gastrointestinal tract. The clinical picture varies and depends on localisation of the fistula, its size and the underlying disease leading to its creation. Due to the fact that gastrocolic fistulae do not show pathognomonic symptoms, resulting in delayed diagnosis, leading to the development of blind loop syndrome and malabsorption linked to diarrhoea and cachexia. In our case reports, we document the endoscopic diagnosis of gastrocolic fistulae in patients with a history of complicated peptic ulcer disease who were sent to our centre due to chronic diarrhoea linked to cachexia and suspected Zollinger-Ellison syndrome.
Key words:
gastrocolic fistula – peptic ulcer disease – Zollinger-Ellison syndrome
Autoři: Michal Demeter
; Peter Bánovčin
; J. Božíková; M. Schnierer
; R. Hyrdel
Působiště autorů: Interná klinika gastroenterologická, Jesseniova lekárska fakulta UK a Univerzitná nemocnica Martin
Vyšlo v časopise: Gastroent Hepatol 2012; 66(1): 51-53
Kategorie: Klinická a experimentální gastroenterologie: kazuistika
Souhrn
Gastrokolická fistula je vzácnou, ale reálnou komplikáciou benígnych a malígnych ochorení gastrointestinálneho traktu a operačných výkonov na žalúdku a hrubom čreve. Klinický obraz je rôznorodý a závisí od lokalizácie fistuly, jej veľkosti a základného ochorenia vedúceho k jej vzniku. Vzhľadom na skutočnosť, že gastrokolická fistula nemá patognomické príznaky a znaky, je diagnostikovanie fistuly oneskorené, čo vedie k rozvinutiu syndrómu slepej kľučky a malabsorpcie spojenej s hnačkami a kachektizáciou. V našich kazuistikách dokumentujeme endoskopickú lokalizáciu fistuly u pacientov s anamnézou komplikovanej peptickej vredovej choroby, ktorí boli odoslaní na naše pracovisko pre chronické hnačky spojené s kachektizáciou a podozrenie na Zollinger--Ellisonov syndróm.
Kľúčové slová:
gastrokolická fistula – peptická vredová choroba – Zollinger-Ellisonov syndrómFistula je definovaná ako abnormálna anatomická komunikácia medzi dvoma epitelizovanými povrchmi. Etiopatogeneticky môže ísť o afekciu vrodenú, alebo získanú. Podľa vyústenia fistulového traktu rozdeľujeme fistuly na vonkajšie a vnútorné. Získané fistuly sú najčastejšie pooperačné (75–85 %), menej často spontánne (15–25 %). Gastrokolická fistula (GKF) je patologická komunikácia medzi žalúdkom a hrubým črevom. Spontánne fistuly sú následkom ochorení benígnych (m. Crohn, peptická vredová choroba žalúdka, divertikulóza hrubého čreva, abscedujúce procesy dutiny brušnej, TBC, syfilis, AIDS) a malígnych (karcinóm hrubého čreva a žalúdka, lymfómy) [1]. Fistuly podľa prietoku delíme na fistuly s nízkym (< 200 ml/deň), stredným (200–500 ml/deň) a vysokým (> 500 ml/deň) prietokom [2]. Patofyziológia vzniku klinického obrazu GKF súvisí s rozvojom syndrómu slepej kľučky, syndrómu krátkeho čreva a malabsorpcie. Individuálny klinický obraz je závislý od veľkosti fistuly a jej lokalizácie, ktoré ovplyvňujú veľkosť gastrokolického, eventuálne kologastrického prietoku chýmu fistulovým traktom. Typickým, aj keď vzácnym, príznakom ochorenia je fekulentný foetor ex ore či zvracanie fekulentného obsahu, ktoré svedčia pre veľkú fistulu spojenú s kologastrickým refluxom stolice. Hnačka, chudnutie, anemizácia a rozvrat vnútorného prostredia sú multifaktoriálne podmienenými následkami chronického malabsorpčného syndrómu (MS) [1,3]. Včasná a správna diagnostika GKF (endoskopia, irrigografia, pasáž žalúdkom, CT) umožňuje predísť rozvoju ťažkého MS a zvoliť správnu a úspešnú stratégiu liečby.
Kazuistika 1
53-ročný pacient so 6-ročnou anamnézou komplikovanej vredovej choroby žalúdka (PVCH) a chronickej pankreatitídy bol odoslaný na naše pracovisko na vylúčenie Zollinger-Ellisonovho syndrómu pre chronické hnačky (frekvencia 15/denne) a váhový úbytok (15 kg/0,5 roka). V roku 2004 bol opakovane (8/2004, 10/2004) operovaný pre perforovaný vred žalúdka. V roku 2005 bola vykonaná resekcia žalúdka Billroth II sec. Roux pre recidivujúce peptické vredy. Rodinná anamnéza pacienta je bezvýznamná. Je chronický fajčiar (20/denne) a príležitostný pijan. BMI pacienta pri prijatí na našu kliniku bol 22,7. V laboratórnom obraze ľahká mikrocytárna anémia, sideropénia, hypoproteinémia, normálny sérový gastrín a neprítomnosť hypersekrécie HCl (Hb 105 g/l, HCT 0,32, MCV 71 fl, MCH 23 pg, Tc 261 × 109, Le 5,08 × 109, FeS 2,5 umol/l, celk. bielkoviny 58,3 g/l, bazálny sérový gastrín 29,69 pg/ml, BAO 0,12 mmol H+/hod). Hladovým testom sme potvrdili dominantný osmotický charakter hnačiek, t. j. pri pauze perorálneho príjmu potravy hnačky nepokračovali. Napriek opakovaným negatívnym gastroskopickým a kolonoskopickým vyšetreniam v spádových zdravotníckych zariadeniach sme indikovali gastroskopické vyšetrenie s nálezom axiálnej hiatovej hernie a veľkej chronickej ulcerácie gastrojejunoanastomózy Forrest III s ulcerogénnou gastrokolickou fistulou priechodnou pre tubus endoskopu 12 mm s možnosťou intubácie colon transversum (obr. 1,2). Helicobacter pylori nebol mikroskopicky, kultivačne ani ureázovým testom objektivizovaný. Na liečbe omeprazol 2 × 20 mg tbl došlo k významnej redukcii hnačiek. ZES sme sekrečným vyšetrením (BAO) ani hormonálnym vyšetrením (bazálny sérový gastrín) nedokázali. Vzhľadom na osobné preferencie pacienta bolo elektívne chirurgické riešenie vykonané v spáde (subtotálna gastrektómia, resekcia colon transversum). Pooperačne pacient pribral v priebehu jedného roku 17 kg (BMI 24,2).
Obr. 1. Gastroskopia: fistula v spodine chronického vredu anastomózy Billroth II. Fig. 1. Upper endoscopy: fistula in the base of chronic ulceration in Billroth II-nd type gastroenteroanastomosis. 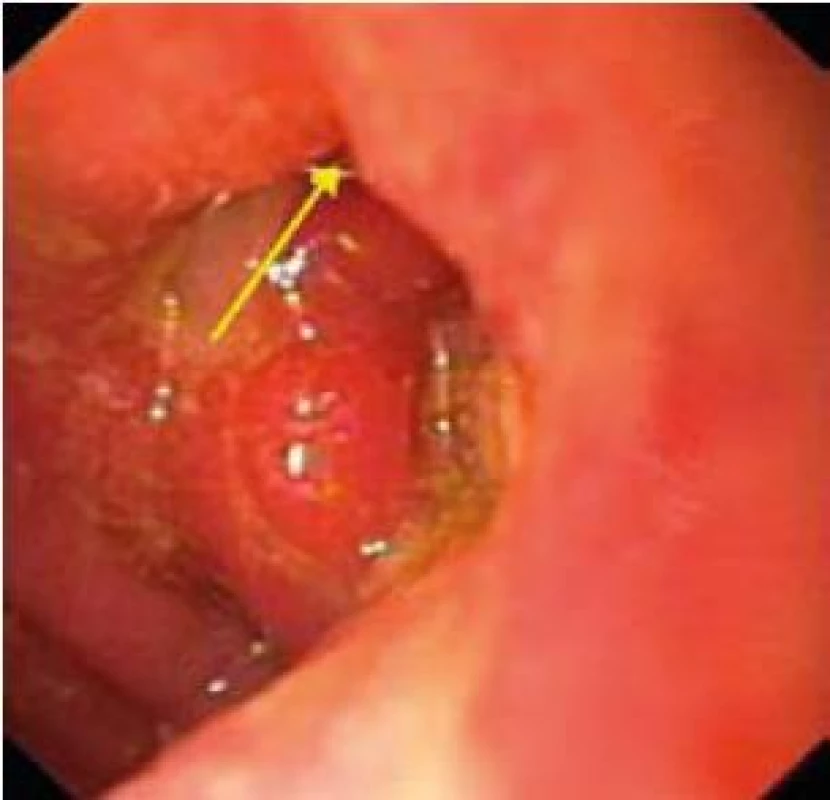
Obr. 2. Gastroskopia: colon transversum vyplnené stolicou. Fig. 2. Upper endoscopy: transverse colon filled with stool. 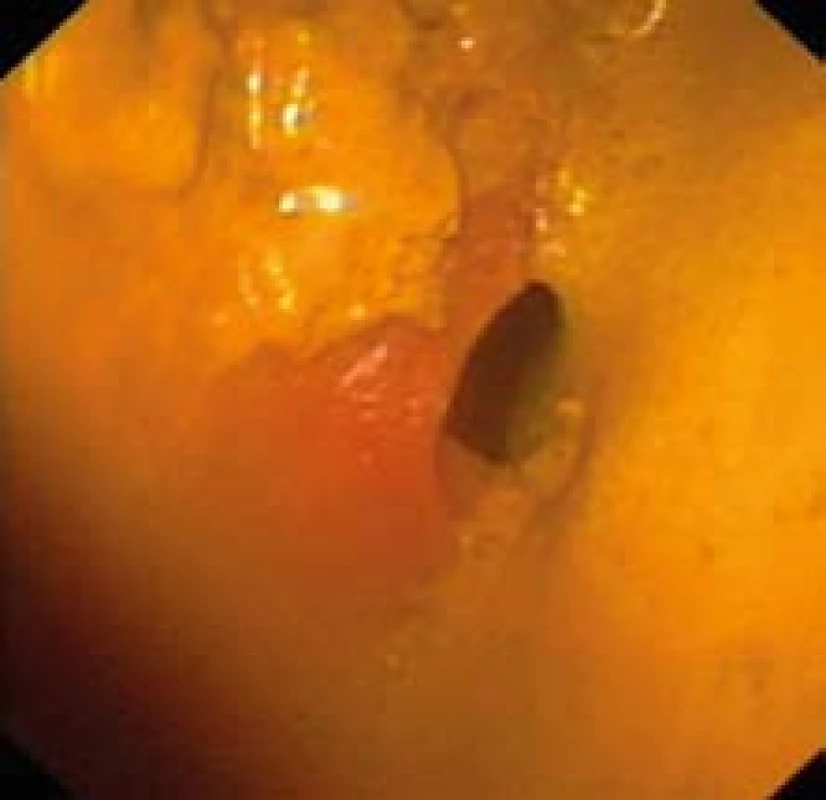
Kazuistika 2
57-ročný pacient so 40-ročnou anamnézou komplikovanej PVCH bol odoslaný na naše pracovisko na vylúčenie Zollinger-Ellisonovho syndrómu pre chronické hnačky (frekvencia 10–15 denne) a váhový úbytok (20 kg/0,5 roka). V roku 1970 bola vykonaná omentoplastika pre perforovaný vred dvanástorníka. V roku 1993 bola vykonaná opakovaná omentoplastika pre perforovaný vred dvanástorníka spojená so zadnou gastroenteroanastomózou sec. Hacker pre postulceróznu deformáciu a stenózu pyloroduodenálnej oblasti. Matka pacienta bola v mladosti operovaná pre komplikovanú PVCH, má 78 rokov, žije. Je exfajčiar a príležitostný konzument alkoholu. BMI pacienta pri prijatí na našu kliniku bol 17,36. V laboratórnom obraze bola prítomná stredne ťažká mikrocytárna anémia, sideropénia, hypoproteinémia a vysoký sérový gastrín, ako aj prítomnosť hypersekrécie HCl (Hb 99 g/l, HCT 0,27, MCV 78 fl, MCH 28 pg, Tc 374 × 109, Le 5,33 × 109, FeS 12,2 umol/l, celk. bielkoviny 43,8 g/l, bazal. sérový gastrín 569 pg/ml, BAO 18 mmol H+/hod). Gastroskopickým vyšetrením sme dokázali primeraný pooperačný nález po zadnej GEA sec. Hacker. Kolonoskopickým vyšetrením sa nám podarilo v colon transversum lokalizovať ústie fistuly lokalizované v oblasti zadnej GEA, ako aj intubovať jejunálne kľučky, žalúdok a duodenum (obr. 3,4). Doplneným irrigografickým vyšetrením sme objektivizovali plnenie žalúdka a jejuna cez patologickú komunikáciu v oblasti colon transversum. Vzhľadom na jednoznačný laboratórny obraz ZES bola u pacienta zahájená intenzívna antisekrečná liečba PPI (omeprazol 2 × 60 mg p.o.), na ktorej došlo k podstatnej redukcii hnačiek. Po korekcii hypoproteinémie a anémie bol pacient odoslaný na elektívne chirurgické riešenie – totálnu gastrektómiu a resekciu colon trans-versum. Gastrinóm nebol predoperačnými vyšetreniami (CT, EUS), peroperačne a ani v resekáte nájdený. Pooperačne pacient pribral v priebehu prvého roku 22 kg (BMI 26,3). Opakované vyšetrenia hladín sérového gastrínu po operácii sú úplne v norme, čo svedčí pre mikrogastrinóm lokalizovaný v resekáte a nenájdený pri vyšetrení patológom. Inou príčinou hypergastrinémie a hypersekrécie HCl pri gastrokolickej fistule a zadnej gastroenteroanastomóze mohla byť sekundárna hyperfunkcia antrálnych G-buniek vyplývajúca z chronickej alkalizácie antrálnej časti žalúdka pri masívnom kologastrickom refluxe fistulou a jejunogastrickom refluxe štiav cez zadnú gastroenteroanastomózu.
Obr. 3. Kolonoskopia: gastrokolická fistula v oblasti zadnej gastroenteroanastomózy sec. Hacker: a = žalúdok, b + c = jejunálne kľučky Braunovej anastomózy, d = colon transversum. Fig. 3. Colonoscopy: gastrocolic fistula in vicinity of the gastroenteroanastomosis sec. Hacker: a = stomach, b + c = jejunal loops of Braun’s anastomosis, d = transverse colon. 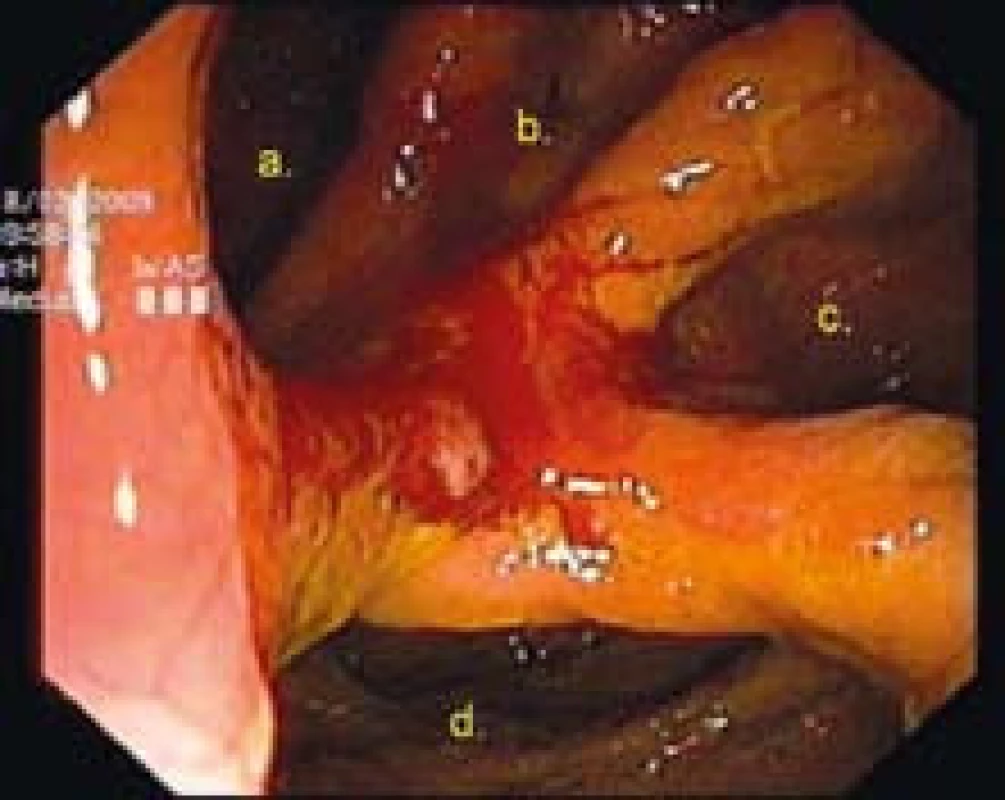
Obr. 4. Kolonoskopia: pohľad na pylorus. Fig. 4. Colonoscopy: view of pylorus. 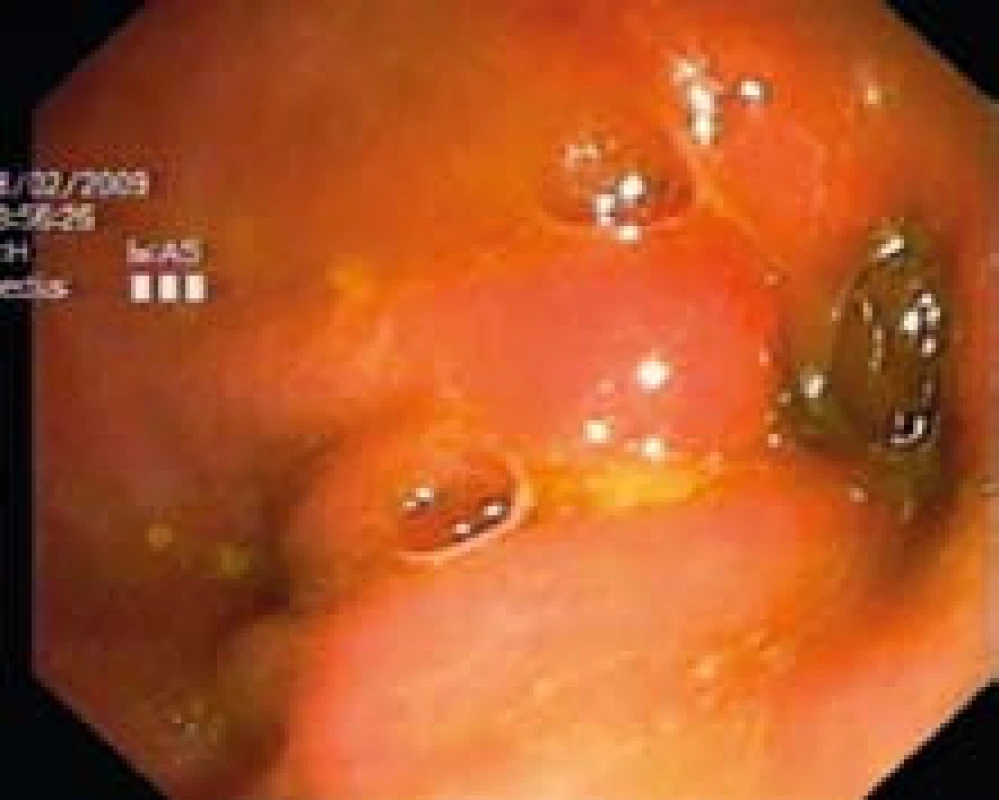
Diskusia
Gastrokolická fistula je vzácna komplikácia chirurgických výkonov na žalúdku a hrubom čreve, ako aj benígnych a malígnych ochorení gastrointestinálneho traktu. Najčastejšou príčinou spontánnych GKF sú malignity hrubého čreva (fistulácia prítomná u 1 : 300) a malignity žalúdka (fistulácia prítomná u 1 : 1 500) [1]. Hlavným znakom GKF je pri neprítomnosti inej patológie osmotická hnačka a chudnutie vyplývajúce z krátkeho čreva – bypass jejuna a ilea. Na malabsorpčnom syndróme sa okrem hnačiek podieľa i syndróm slepej kľučky s bakteriálnym prerastaním v bypassovanej časti jejuna a ilea. Fekulentný zápach z úst a fekulentné vracanie sú vzácne príznaky svedčiace pre veľký trakt fistuly spojený s kologastrickým refluxom stolice. Častejší je charakteristický fekulentný zápach počas endoskopického vyšetrenia žalúdka. Vzhľadom na malý priemer fistulového traktu a ventilový uzáver fistuly počas insuflácie žalúdka alebo hrubého čreva je endoskopické vyšetrenie obyčajne falošne negatívne [4]. Veľmi užitočné pre diagnostiku a lokalizáciu fistulového traktu je irrigografické vyšetrenie hrubého čreva (podanie kontrastnej látky pod tlakom do hrubého čreva), alebo v prípade dostupnosti CT (MR) – kolografia. Konzervatívna liečba spočíva v medikamentóznej liečbe redukujúcej prietok obsahu žalúdka cez fistulu (intenzívna antisekrečná liečba) a v komplexnej parenterálnej výžive [5] doplnenej v indikovaných prípadoch (malignity v paliatívnej liečbe, inoperabilní pacienti) o endoskopickú liečbu (uzáver fistulového traktu tkanivovým lepidlom, alebo nitinolovou zátkou) [6–8]. U operabilných pacientov s GKF je indikovaná chirurgická liečba. V prípade prítomnosti základného ochorenia (PVCH, ZES, m. Crohn, TBC, syfilis a podobne) je podmienkou definitívneho vyriešenia diagnostika základného problému a kauzálna liečba (eradikácia Helicobacter pylori u PVCH, eliminácia užívania NSAID u pacientov s analgetickými vredmi, lokalizácia a resekcia gastrinómu u ZES, komplexná liečba IBD, kauzálna liečba TBC, syfilisu a podobne) [9].
Záver
V našich kazuistikách dokumentujeme klinický obraz, diagnostiku a liečbu gastrokolickej fistuly v teréne opakovaných resekčných výkonov žalúdka pri komplikovanej peptickej vredovej chorobe a ZES. V oboch prípadoch ide o vzácnu, ale reálnu komplikáciu peptickej vredovej choroby. Hlavnými klinickými znakmi ochorenia boli hnačky a malabsorpčný syndróm spojený s kachektizáciou, anemizáciou, hypoproteinémiou. Obe fistuly sme lokalizovali pomocou precízneho endoskopického vyšetrenia (gastroskopia, kolonoskopia). V oboch prípadoch bola vykonaná operačná liečba fistuly, ktorá viedla k rýchlej úprave subjektívnych ťažkostí a klinického stavu pacientov.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.Doručeno/Submitted: 22. 9. 2011
Přijato/Accepted: 10. 10. 2011
MUDr. Michal Demeter, PhD.
Interná klinika gastroenterologická
Kollárova 2, UNM a JLF UK Martin
036 59 Martin, Slovenská republika
michaldemeter@gmail.com
Zdroje
1. Cody JH, DiVincenti FC, Cowick DR et al. Gastrocolic and gastrojejunocolic fistulae: report of twelve cases and review of literature. Ann Surg 1975; 179(3): 376–380.
2. Patwardhan N, McHugh K, Drake D et al. Gastroenteric fistula complicating percutaneous endoscopic gastrostomy. J Pediatr Surg 2004; 39(4): 561–564.
3. Dudrick SJ, Maharaj AR, McKelvey AA. Artificial nutritional support in patients with gastrointestinal fistulas. World J Surg 1999; 23(6): 570–576.
4. Takekazu K, Masatoshi N, Masahiro O et al. A case of gastro-colic fistula in the gastric ulcer, which was done follow-up of endoscopically. Gastroenterol Endosc 2005; 47(8): 1518–1525.
5. Morgan MD, Kapila H. Closure of gastrocolic fistula after treatment with cimetidine. Postgrad Med J 1981; 57(7): 463–465.
6. Melmed GY, Kar S, Geft I et al. A new method for endoscopic closure of gastrocolonic fistula: novel application of a cardiac septal defect closure device. Gastrointest Endosc 2009; 70(3): 542–545.
7. Grunshaw ND, Ball CS. Palliative treatment of an enterorectal fistula with a covered metallic stent. Cardiovasc Intervent Radiol 2001; 24(6): 438–440.
8. Gonzalez-Ojeda A, Avalos-Gonzalez J, Mucino-Hernandez MI et al. Fibrin glue as adjuvant treatment for gastrocutaneous fistula after gastrostomy tube removal. Endoscopy 2004; 36(4): 337–341.
9. Sands BE, Anderson FH, Bernstein CN et al. Infliximab maintenance therapy for fistulizing Crohn‘s disease. N Engl J Med 2004; 350(9): 876–885.
Štítky
Dětská gastroenterologie Gastroenterologie a hepatologie Chirurgie všeobecná
Článek Novinky ze světa IBDČlánek Ohlédnutí za Václavem HavlemČlánek Správná odpověď na kvízČlánek Obzretie sa za Gastrofórom
Článek vyšel v časopiseGastroenterologie a hepatologie
Nejčtenější tento týden
2012 Číslo 1- Když se ve střevech děje něco nepatřičného...
- Kožní problematika u pacientů s idiopatickými střevními záněty
- Ztráta kostní hmoty u Crohnovy nemoci a role cvičení
-
Všechny články tohoto čísla
-
Kvíz – případ z klinické praxe
Selhání biologické léčby u nemocného s ulcerózní kolitidou - Slovo k novým předplatitelům časopisu – členům České hepatologické společnosti ČLS JEP
- Guidelines for the administration of biological therapy in patients with inflammatory bowel diseases: 2nd edition
- Nízká aktivita sérové deoxyribonukleázy-I je u nemocných s idiopatickými střevními záněty spojena se vznikem kožních nežádoucích účinků při antiTNF-alfa léčbě
- Sérové hladiny infliximabu a protilátok proti infliximabu, prínos pre prax
- Význam vitamínu D pri nešpecifických črevných zápalových ochoreniach
- Matrixové metaloproteinázy a jejich tkáňové inhibitory v korelaci s proliferativními a klasickými nádorovými markery během chirurgické léčby jaterních metastáz
- Gastrokolická fistula
- Endoskopická submukózní disekce časného karcinomu žaludku
- Příprava střeva ke kolonoskopii
- Ohlédnutí za Václavem Havlem
- Co udělal Václav Havel pro nás a co my můžeme udělat pro jeho odkaz?
-
Jak důležitá je multidisciplinární péče o pacienty s kolorektálním karcinomem?
Zpráva z 1. národního kongresu o kolorektálním karcinomu/1. postgraduálního kurzu SGO - Správná odpověď na kvíz
- Nové standardy v léčbě Crohnovy nemoci
- Journal at the beginning of 66th annual volume: the current state and perspectives
- Obzretie sa za Gastrofórom
- Mutaflor – Escherichia coli kmen Nissle 1917, sérotyp O6:K5:H1
- Novinky ze světa IBD
-
Kvíz – případ z klinické praxe
- Gastroenterologie a hepatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Příprava střeva ke kolonoskopii
- Gastrokolická fistula
- Sérové hladiny infliximabu a protilátok proti infliximabu, prínos pre prax
- Význam vitamínu D pri nešpecifických črevných zápalových ochoreniach
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



