-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Jakou péči poskytujeme pacientům s inkontinencí v rezidenčních zařízeních a v domácí péči?
I. Názory a postoje zdravotnických profesionálů
What kind of care is provided to patients with incontinence in residential facilities and home care? I. Views and attitudes of health care professionals
Background.
Urinary and fecal incontinence are considered as symptoms worsening significantly patient’s quality of life and accounting for high costs particularly for nursing care for incontinent in long‑term care facilities. Repeated complaints of substandard quality of care and nursing practices provided to incontinent persons in these settings have been reported. In institutions, prevalence of incontinence reaches 50 – 70% of residents and, about a half of home care clients suffer from incontinence, too. In the article we present results of the project “Incontinence in the context of nursing care”. Methods. Survey in 34 nursing middle management specialists was performed in 9 nursing homes, 5 social care facilities, 10 homes for seniors and 10 home care agencies focusing on the current system and quality of nursing care. Results. Specific nursing standards for incontinent patients are non‑existent in 80% of social care and senior’s facilities, 50% of home care agencies and 22% of nursing homes. 41% of respondents belief that because of incontinence higher amount of nursing time is provided, in 52.2% usual nursing care is satisfactory. Continence training programs for incontinent persons (44%) and protective absorbing garments (21%) are considered as the most appropriate nursing interventions. However, no agreement exists for the frequency of the continence training. 32% of respondents falsely believe that a training once a day and less is sufficient. Expert estimates for the optimal numbers of incontinence aids vary depending on incontinence severity. As the main barriers financial limits for incontinence garments (56%), lack of personnel (53%) and high number of incontinent persons in facility (32%) are reported. Conclusions. Significant variability in nursing practices and quality of care was found among individual providers and types of setting. Understanding of barriers differs according to different types of providers. The causes of this situation are multiple, both objective (lack of personnel, financial limits for incontinence aids) and subjective (lack of specific standards, insufficient knowledge, and low motivation). Educational activities on incontinence should be promoted together with a national guideline for nursing care in patients with urinary incontinence.Keywords:
incontinence – diagnostic, medical and nursing interventions – quality of care – elderly people
Autoři: E. Topinková 1,2; D. Jurásková 3,4; Z. Kučera 5; N. Müllerová 6
Působiště autorů: Geriatrická klinika 1. LF a VFN, Praha 1; Subkatedra geriatrie Institutu postgraduálního vzdělávání ve zdravotnictví, Praha 2; Všeobecná fakultní nemocnice, Praha 3; Česká asociace sester 4; IncoForum, Česká společnost podpory zdraví, Praha 5; Odbor vzdělávání a vědy MZ ČR 6
Vyšlo v časopise: Čes Ger Rev 2009; 7(1): 14-21
Souhrn
Východiska.
Inkontinence moči a stolice patří mezi symptomy významně zhoršující kvalitu života pacientů a zvyšující náklady především na ošetřování inkontinentních nemocných v sociálních a zdravotních službách. Opakovaně bylo upozorňováno na neuspokojivou kvalitu péče a ošetřování těchto osob v dlouhodobé ústavní péči. Přitom v těchto zařízeních dosahuje výskyt inkontinence moči 50 – 70 %, inkontinencí trpí až polovina klientů domácí ošetřovatelské péče. V práci předkládáme výsledky projektu „Inkontinence v kontextu ošetřovatelské péče“ realizované IncoForem. Metodika. Řízené rozhovory u 34 pracovníků středního managementu v oblasti ošetřovatelství provedené v 9 léčebnách pro dlouhodobě nemocné (LDN), 5 ústavech sociální péče (ÚSP), 10 domovech pro seniory (DS) a 10 agenturách domácí péče (ADP) byly zaměřené na současný systém a kvalitu ošetřovatelské péče u inkontinentních osob. Výsledky. Ošetřovatelské standardy zaměřené specificky na ošetřování pacientů s inkontinencí moči nejsou přítomny v 80 % ÚSP a DS, 50 % ADP a 22 % LDN. 41 % respondentů se domnívá, že inkontinentním pacientům je věnována zvýšená ošetřovatelská péče, 52,9 % udává běžnou ošetřovatelskou péči. Za nejvhodnější ošetřovatelské postupy jsou považovány programy pro nácvik kontinence (44 %) a inkontinenční pomůcky (21 %). Není shoda mezi respondenty o častosti nácviku, celých 32 % se nesprávně domnívá, že postačuje nácvik jednou denně či méně. Expertní odhady optimálního počtu inkontinenčních pomůcek kolísají podle závažnosti inkontinence. Hlavní překážky pro kvalitnější péči vidí respondenti v příliš tvrdých finančních limitech na pomůcky (56 %), v nedostatku personálu (53 %) a velkém počtu pacientů s inkontinencí v zařízení (32 %). Závěry. Byla zjištěna významná variabilita v názorech poskytovatelů na optimální ošetřovatelskou praxi. Vnímání bariér pro kvalitnější péči je odlišné u jednotlivých typů zařízení. Příčiny nedostatků v kvalitě péče o inkontinentní jsou jak objektivní (nedostatek personálu, finanční limity), tak i subjektivní (neexistence specifického standardu, nedostatečné znalosti, nízká motivace). Je třeba podpořit vzdělávací aktivity zaměřené na problém inkontinence a navrhnout národní standard ošetřovatelské péče o tyto nemocné.Klíčová slova:
inkontinence – diagnostické, léčebné a ošetřovatelské postupy – kvalita péče – seniořiÚvod
Inkontinence moči a stolice jsou klinickými symptomy, které zásadně zhoršují kvalitu života lidí postižených poruchou kontinence. Mohou vést ke zdravotním komplikacím, jako jsou dekubity, dermatitidy či infekce močových cest, a u starších věkových kategorií jsou spojeny s nesoběstačností a vyšším výskytem pádů a úrazů [1 – 4]. Významné jsou nejen klinické, ale i psychosociální a ekonomické důsledky inkontinence [5 – 7]. Komplexní management poruchy funkce dolních močových cest a zvládnutí močové inkontinence je podle některých autorů jedním z indikátorů kvality péče a fungování zdravotnických služeb [8 – 9]. Samostatnou skupinu tvoří inkontinentní osoby v ústavní péči, u nichž inkontinence moči a stolice bývá jedním z důvodů umístění do ústavu. V posledních letech se pozornost profesionální i laické veřejnosti zaměřuje na kvalitu zdravotních služeb a v této souvislosti byla opakovaně kritizována a medializována špatná kvalita péče v ústavních zařízeních, která se týkala i nedostatečné péče o osoby s inkontinencí.
Cílem projektu „Inkontinence v kontextu ošetřovatelské péče“ bylo zmapovat současnou situaci v poskytování péče pacientům s inkontinencí se specifickými potřebami vyžadující ošetřovatelskou péči. Jsou jimi osoby se zdravotním postižením v ústavní péči (ústavy sociální péče – ÚSP), chronicky a dlouhodobě nemocné osoby ve zdravotnických zařízeních charakteru léčeben pro dlouhodobě nemocné (LDN), senioři v domovech důchodců (nyní domech pro seniory – DS) a osoby se zvýšenými nároky na ošetřovatelské zdravotní a sociální služby v komunitě (klienti agentur domácí ošetřovatelské péče – ADP). Tyto zdánlivě značně heterogenní skupiny mají některé společné charakteristiky ve vztahu k inkontinenci. Jak uvádí národní zdravotnický systém ve Velké Británii (National Health Service – NHS): „osoby s fyzickým postižením, osoby se specifickými intelektovými poruchami a staří lidé vyžadující pro svůj zdravotní stav rezidenční a komunitní služby jsou zvláště ohroženými skupinami, neboť pro ně inkontinence představuje mnohdy obtížně řešitelný problém a jejich přístup ke specializovaným zdravotním službám může být omezen“ [9].
Společnými znaky těchto skupin je: a) vysoká prevalence inkontinence moči a častý výskyt současné močové i fekální inkontinence, b) vyšší věk (s výjimkou rezidentů ÚSP), c) častá závislost na druhých osobách při zajišťování běžných činností v domácnosti a v péči o sebe, d) horší informovanost o problému inkontinence a o možnostech jejího řešení, v některých případech i omezené komunikační schopnosti, e) omezené schopnosti při vyřizování administrativních záležitostí spojených např. s žádostí o příspěvek na péči, nárokováním pomůcek pro inkontinentní pacienty apod., f) v neposlední řadě i nižší ekonomická síla této skupiny (starobní či invalidní důchodci).
V plánování projektu „Inkontinence v kontextu ošetřovatelské péče“ jsme vycházeli z výsledků šetření provedeného v roce 2003 v ČR IncoForem* ve spolupráci s agenturou STEM u reprezentativního populačního vzorku 2 500 respondentů, které potvrdilo, že 16 % české populace trpí inkontinencí moči – definované jako nekontrolovaný únik moči častěji než jednou za měsíc [10 – 11]. Se zvyšujícím se věkem dochází k nárůstu procenta inkontinentních osob v populaci, ženy všech věkových skupin trpí inkontinencí moči častěji [3,10,12 – 15].
* IncoForum je projektem České společnosti podpory zdraví (www.incoforum.cz), na němž se od roku 2000 podílejí odborníci reprezentující lékařské discipliny, které se inkontinencí zabývají, tj. urologii (prof. MUDr. Tomáš Hanuš, DrSc. – předseda IncoFora, prof. MUDr. Dalibor Pacík, DrSc.), gynekologii a urogynekologii (doc. MUDr. Jaroslav Feyereisl, CSc., prim. MUDr. Jan Zmrhal, CSc., MUDr. Lukáš Horčička), geriatrii (prof. MUDr. Eva Topinková, CSc.), neurologii (doc. MUDr. Martin Bojar, CSc.) a praktické lékařství
(MUDr. Václav Šmatlák). IncoForum kromě výzkumných šetření zorganizovalo již šest národních a jednu mezinárodni konferenci o inkontinenci, organizuje Pelvis kluby (www.pelvis-klub.cz), v nichž cvičí ženy trpící inkontinencí, a ovlivňuje veřejnost pomocí médi í a vydáváním edičních materiálů.Ve srovnání s obecnou populací je výskyt inkontinence moči v populaci šetřené v rámci projektu v zařízeních dlouhodobé péče i v ADP dvoj - až trojnásobně vyšší než v běžné populaci shodného věku a také podíl nemocných s inkontinencí stolice narůstá. Podle zahraničních studií trpí inkontinencí moči 45 – 65 % pacientů v ošetřovatelských ústavech [16] a 20 – 40 % klientů domácí péče [17]. V ČR provedli Topinková a spol. šetření u reprezentativního vzorku 1 080 osob v LDN a DD a nalezli u 63,3 % močovou inkontinenci. Více než polovina všech pacientů trpěla též inkontinencí stolice (54 %), což neúměrně zvyšovalo ošetřovatelskou zátěž [18]. Výsledky z ČR jsou srovnatelné se situací v ošetřovatelských ústavech v jiných evropských zemích (tab. 1) [19]. U klientů přijímaných do péče agentur domácí péče v Itálii a Holandsku potvrzují četní autoři taktéž vysoký výskyt inkontinence moči, a to u 40 – 51 % klientů [20 – 23]. U části však diagnóza inkontinence nebyla v dokumentaci uvedena. Výsledky evropského projektu ADHOC, sledujícího reprezentativní soubory seniorů v domácí péči v 11 evropských zemích, přináší údaje nejen o výskytu inkontinence moči – trpělo jí 42 % českých klientů a v průměru 47 % všech klientů z evropského vzorku, ale i o inkontinenci stolice – výskyt u 10,6 % klientů [17,24] (tab. 2). Současně bylo sledováno i používání inkontinenčních pomůcek. V ČR jen 29 % klientů používá pomůcky pro inkontinentní, přestože inkontinenci udává 42 %. Je zřejmé, že i přes zlepšení dostupnosti pomůcek pro inkontinentní a návštěvy zdravotní sestry v rámci poskytované domácí péče, čtvrtina inkontinentních osob ze sledovaného souboru z ČR nepoužívala jednorázové absorpční pomůcky. Používání pomůcek se lišilo ve sledovaných zemích stejně jako procento nemocných s permanentním katetrem.
Tab. 1. VÝSKYT INKONTINENCE MOČI A STOLICE U PACIENTŮ DLOUHODOBÉ PÉČE V MEZINÁRODNÍM SROVNÁNÍ [16,18]. ![VÝSKYT INKONTINENCE MOČI A STOLICE U PACIENTŮ DLOUHODOBÉ PÉČE V MEZINÁRODNÍM SROVNÁNÍ [16,18].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/1e41df1159f02b43d1bc867ab0b6291d.jpeg)
Tab. 2. INKONTINENCE MOČI U KLIENTŮ DOMÁCÍ PÉČE V EVROPĚ [17,25]. ![INKONTINENCE MOČI U KLIENTŮ DOMÁCÍ PÉČE V EVROPĚ [17,25].](https://pl-master.mdcdn.cz/media/cache/media_object_image_small/media/image/945a753fbdf699a4a1e6e9ee999b4db3.jpeg)
IADL (Instrumental Activities of Daily Living Scale) – instrumentální aktivity denního života Shrneme‑li výsledky epidemiologických šetření, pak dle expertních odhadů postihuje inkontinence moči v ČR asi 50 000 klientů domácí péče, 10 – 12 000 pacientů na lůžkách následné péče a 20 – 25 000 rezidentů v domech pro seniory. Přestože tito převážně starší nemocní jsou v péči profesionálních zdravotnických a/ nebo sociálních pracovníků, výsledky šetření (včetně zahraničních) naznačují, že péče poskytovaná inkontinentním osobám má řadu nedostatků. V České republice nebyla kvalita péče poskytované inkontinentním nemocným v ústavní a domácí péči cíleně zkoumána. Proto IncoForum ve spolupráci s Českou asociací sester a dalšími subjekty iniciovalo projekt s názvem „Inkontinence v kontextu ošetřovatelské péče“, jehož cílem bylo:
- zmapovat úroveň péče o vulnerabilní skupiny nemocných s inkontinencí v sociálních a zdravotnických zařízeních dlouhodobé péče a v domácí ošetřovatelské péči,
- zdokumentovat běžnou diagnostickou, léčebnou a ošetřovatelskou praxi u nemocných s inkontinencí,
- stanovit výskyt zdravotních komplikací inkontinence,
- vyhodnotit postoje k současnému systému ošetřovatelské péče,
- identifikovat nejvýznamnější bariéry ovlivňující negativně kvalitu poskytované ošetřovatelské péče.
Metodika
Charakteristika a design projektu
Projekt „Inkontinence v kontextu ošetřovatelské péče“ probíhající v roce 2008 zahrnoval dva okruhy šetření:
- Šetření cílené na názory a postoje pracovníků středního managementu metodou řízeného interview a administrace standardizovaného dotazníku nezávislým vyškoleným tazatelem, odborníkem v oblasti ošetřovatelství. Hlavními tematickými okruhy rozhovorů byly: Charakteristika jednotlivých typů zařízení, počty inkontinentních, charakter a časová náročnost péče o inkontinentní, vhodnost jednotlivých forem a typů ošetřovatelských postupů, expertní odhad optimálního množství absorpčních pomůcek u jednotlivých stupňů a typů inkontinence, existence ošetřovatelských standardů pro péči o inkontinentní osoby a identifikace nejvýznamnějších bariér pro poskytování kvalitní péče.
- Druhou částí projektu bylo průřezové hloubkové šetření u souboru 465 inkontinentních pacientů ze sociálních i zdravotnických zařízení a domácí ošetřovatelské péče. Byly sledovány sociodemografické a funkční charakteristiky souboru (věk, pohlaví, soběstačnost a mobilita), dále přítomnost inkontinence stolice, inkontinence moči a její typ (urgentní, stresová, smíšená, jiná, nestanovená) a závažnost (lehká, střední, těžká). Hodnocen byl i výskyt komplikací inkontinence (infekce močových cest, dekubity, dermatitida). Podrobně byly sledovány diagnostické postupy (zda byla stanovena diagnóza před převzetím pacienta do péče, zda byla provedena klasifikace inkontinence, zda bylo provedeno urodynamické vyšetření) a léčba (chirurgická, farmakologická). Pozornost byla věnována též ošetřovatelským postupům, hodnoceno bylo poskytování asistence při použití WC/ pokojového toaletního křesla, provádění nácviku vyprazdňování, provádění hygieny po vyprázdnění a při výměně inkontinenčních pomůcek včetně používání ochranných kosmetických prostředků, provádění fyzioterapie. Sledována byla frekvence jednotlivých ošetřovatelských výkonů v průběhu dne, a to s ohledem na závažnost inkontinence i s ohledem na jednotlivé typy sledovaných zařízení a frekvence katetrizace močového měchýře. Vzhledem k ekonomické náročnosti inkontinenčních prostředků byla sledována též forma hrazení a spoluúčast pacientů.
Poslední, normativní část projektu, o níž však není v tomto sdělení referováno, vychází z výsledků obou šetření a konsenzu expertní skupiny zahrnující odborníky v oboru urologie, urogynekologie, geriatrie, ošetřovatelství a sociální péče s cílem návrhu ošetřovatelského standardu pro pacienty s inkontinencí. Tato aktivita probíhá ve spolupráci zástupců IncoFora a dalších organizací (Česká asociace sester, odborné společnosti České lékařské společnosti JEP, Asociace poskytovatelů sociálních služeb ČR, Česká asociace pečovatelské služby, zástupců Ústavu teorie a praxe ošetřovatelství (ÚTPO) 1. LF UK a Oddělení vzdělávání a vědy MZ ČR).
Typologie sledovaných zařízení a charakteristiky respondentů, průběh šetření
Pro posouzení systému péče o nemocné s inkontinencí byly zvoleny typy zařízení, v nichž prevalence inkontinence moči nebo stolice dosahuje vysokých hodnot. Jednalo se o 9 LDN, 5 ÚSP, 10 DS a 10 ADP, celkem 34 poskytovatelů. Výběr zahrnoval všechny typy právního statutu poskytovatelů: Zařízení státní/ krajské/ městské (15 zařízení), součást nemocnice (7), samostatně stojící LDN (2), soukromé zařízení (4), charitativní zařízení (4), občanské sdružení (2). Zahrnuta byla zařízení různé velikosti: 3 % s počtem nemocných do 20, 6 % s 21 – 50 nemocnými, 44 % s 51 – 100 nemocnými a 47 % zařízení s více než 100 pacienty. Respondenty byli zástupci poskytovatelů na úrovni středního managementu – staniční (6) a vrchní sestry (24), sociální pracovnice a jiné profese (4). Všechna zařízení vyslovila souhlas s šetřením, které proběhlo v průběhu června a července 2008. Žádné ze zařízení neodmítlo účast při šetření, také všechny oslovené respondentky přijaly účast v šetření. Respondentky byly dotazovány 5 vyškolenými tazatelkami a rozhovory měly charakter „auditu“ realizovaného s využitím strukturovaného seznamu otázek, analyzována byla zdravotnická dokumentace a na závěr interview byl sejmut postojový dotazník k možnostem a limitům péče o inkontinentní osoby.
Výsledky
Názory na ošetřovatelské postupy
Za nejdůležitější ošetřovatelské postupy v péči o inkontinentní pacienty ve sledovaných zařízeních jsou považovány: program zaměřený na nácvik kontinence a výměna inkontinenčních pomůcek. Osobní asistenci s dopomocí při toaletě nebo fyzioterapii považují za důležité pouze necelá 3 % respondentů (obr. 1, 2).
Obr. 1. Vhodnost postupů v péči o inkontinentní pacienty v rezidenčních zařízeních a domácí péči. 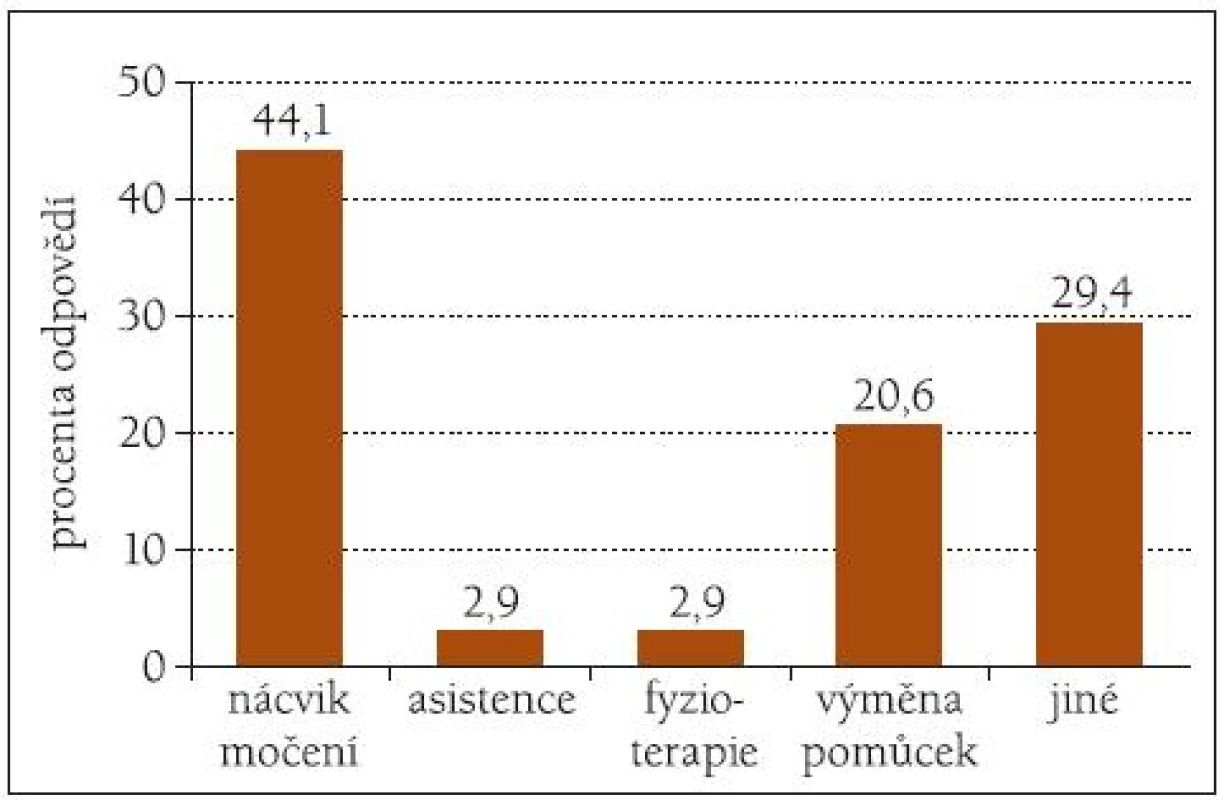
Obr. 2. Názory respondentů na optimální frekvenci nácviku kontinence za den. 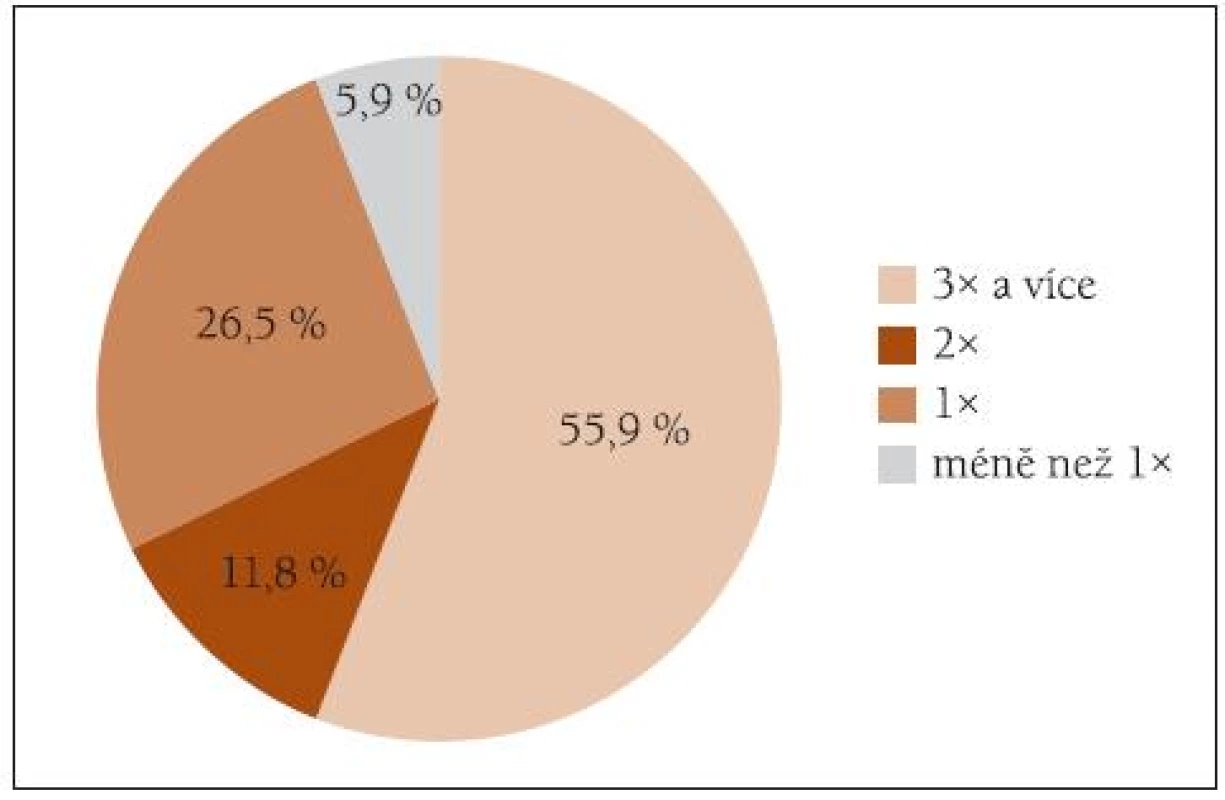
Názor na optimální počty absorpčních pomůcek pro inkontinentní na den u jednotlivých typů inkontinence shrnuje tab. 3. Je zřejmé, že s narůstající závažností inkontinence stoupá i počet pomůcek. U inkontinence stolice nebyla respondenty uvedena jiná alternativa než plenkové kalhotky.
Tab. 3. EXPERTNÍ ODHADY OPTIMÁLNÍCH POČTŮ JEDNOTLIVÝCH TYPŮ INKONTINENČNÍCH POMŮCEK U INKONTINENCE MOČI A STOLICE. 
Bariéry v poskytování ošetřovatelské péče
Zajímavé postojové informace přinesla i otázka, které bariéry nejvýznamněji limitují kvalitu poskytované péče (obr. 3). Jednoznačně dominují finanční limity na inkontinenční prostředky (56 %) a nedostatek personálu 53 %. Dalším problémem je i velký počet pacientů s inkontinencí v jednotlivých zařízeních. Jednotlivé typy poskytovatelů se lišily v subjektivním hodnocení váhy uvedených ukazatelů. Zatímco pracovníci LDN vnímají jako nejvýznamnější bariéru velké množství inkontinentních (67 %), pro DS je podstatný nedostatek personálu (89 %) a ADP se nejčastěji potýkají s finančními limity (70 %) a neochotou lékařů inkontinenční prostředky předepisovat (tab. 4).
Obr. 3. Nejvýznamnější bariéry pro poskytování adekvátní péče inkontinentním. 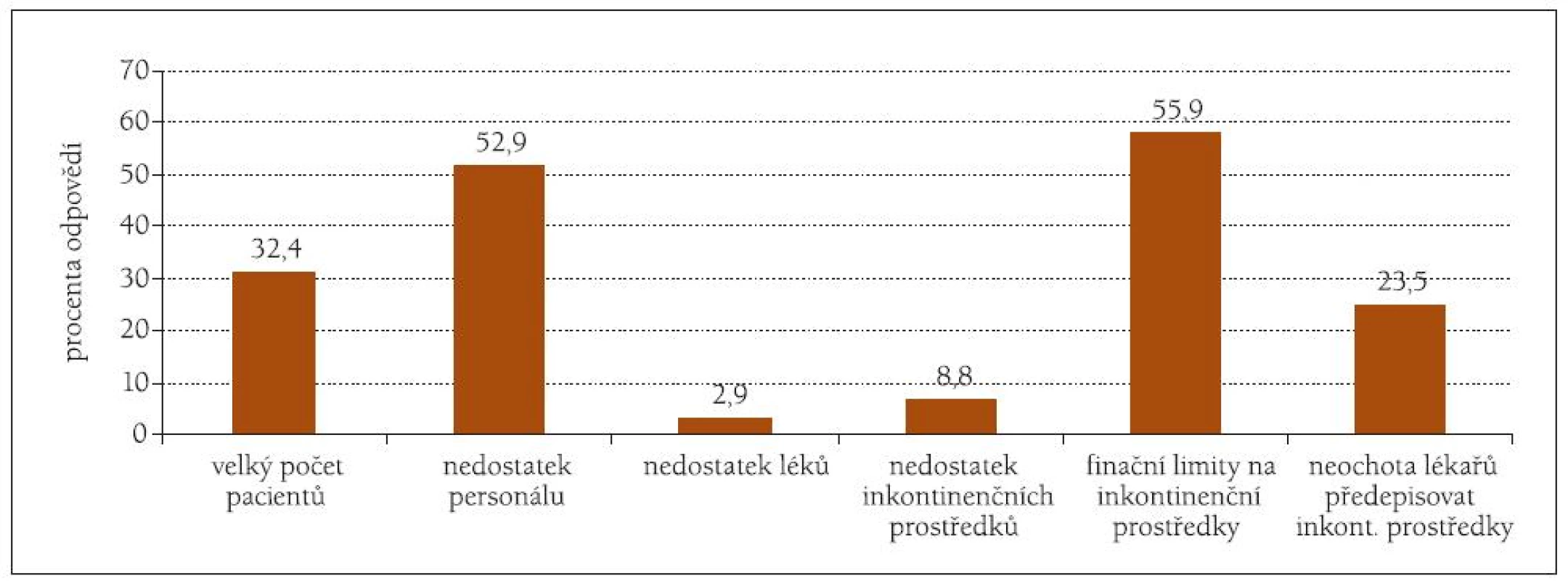
Tab. 4. ROZDÍLY MEZI TYPY ZAŘÍZENÍ A VNÍMÁNÍ VÝZNAMU NEJČASTĚJŠÍCH BARIÉR PRO POSKYTOVÁNÍ ADEKVÁTNÍ PÉČE INKONTINENTNÍM OSOBÁM. 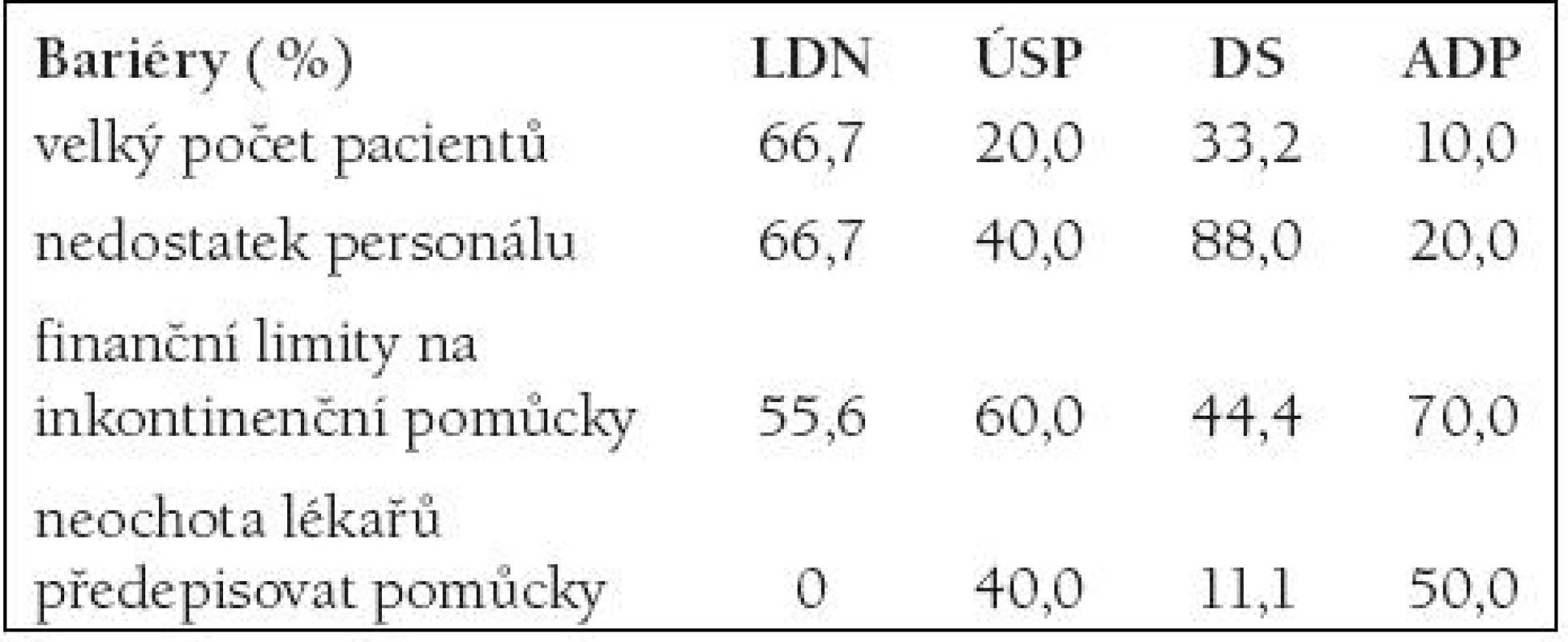
Specifické standardy pro ošetřování inkontinentních pacientů jsou dostupné pouze ve 44 % zařízeních, v ostatních se péče řídí obecnými ošetřovatelskými standardy. I v tomto bodě se lišily jednotlivé typy zařízení: 3/ 4 léčeben pro dlouhodobě nemocné měly vypracovány specifické standardy, v ADP je měla jen polovina a v sociálních zařízeních pouze 20 % (DS, ÚSP).
Diskuze
Naše i zahraniční epidemiologické výzkumy potvrzují zvyšující se počty inkontinentních osob v důsledku stárnutí populace. Zejména ve zdravotních a sociálních službách je inkontinence moči velmi častá zejména u pacientů a klientů vyššího věku a představuje významný zdroj ošetřovatelské zátěže pro personál. Výsledky šetření postojů poskytovatelů péče zdravotních a sociálních ústavů a domácí péče jsou první dokumentovanou širší sondou zaměřenou na ošetřovatelskou praxi u inkontinentních osob v ČR. Šetření potvrdilo významné rozdíly v názorech a postojích reprezentantek oboru ošetřovatelství pracujících na pozicích středního managementu (vrchní a staniční sestry) jak mezi jednotlivými typy zařízení, tak i mezi jednotlivými zařízeními stejného typu. To lze vysvětlit jednak rozdílným složením (case-mixem) pacientů v jednotlivých zařízeních, a tedy jejich rozdílnými potřebami, ale především nejednotností v ošetřovatelských postupech u inkontinentních osob, jejíž příčiny jsou komplexní a budou dále diskutovány. Rozdíly v poskytování ošetřovatelské péče u pacientů s inkontinencí byly zjištěny mezi jednotlivými evropskými zeměmi a týkaly se jak ošetřovatelských postupů (např. srovnáním procenta pacientů se zavedeným močovým katetrem nebo používajících inkontinenční pomůcky – tab. 2), tak celkového času ošetřování věnovaného např pacientům s inkontinencí stolice. Regionální rozdíly v poskytované péči nejsou tedy specificky českým problémem [17,24 – 25].
Odpovědi týkající se nejvhodnějších postupů v ošetřování inkontinentních pacientů přinesly zajímavá zjištění. Téměř polovina dotázaných považuje za nejvhodnější postup program nácviku kontinence, který v praxi znamená nácvik vyprazdňování v pravidelných intervalech. Například u pacientů s demencí může tato intervence snížit výskyt epizod inkontinence moči až o polovinu (pravidelné odvedení na toaletu a připomenutí potřeby se vymočit, tzv. „prompting“) a je vhodná i u nemocných s inkontinencí stolice. Pravidelné a časté vymočení „podle hodin“ (tzv. trénink močového měchýře – „scheduled toileting“, „scheduled voiding“) v kombinaci s vedením mikčního deníku a postupně se prodlužujícími intervaly močení má dobrý efekt také u pacientů s urgentní inkontinencí a dráždivým měchýřem (OverActive Bladder – OAB) [1,26 – 30]. Významným faktorem pro úspěšnost intervence však je i psychologický přístup k pacientům a nedirektivní způsob komunikace [31]. Výjdeme‑li z recentních prevalenčních studií du Moulina et al (2008), pak by byla metoda tréninku močového měchýře indikována u pacientů s diagnostikovanou urgentní nebo smíšenou inkontinencí, a týkala by se tedy jen čtvrtiny inkontinentních klientů domácí péče. Bohužel v praxi je v českých ústavních zařízeních a ADP problémem výběr vhodných pacientů, protože diagnostika typu inkontinence nebyla provedena u poloviny nemocných v citované holandské studii a u českých pacientů dokonce v 70 % [36]!
Lze tedy shrnout, že v českých podmínkách nedostatečná diagnostika a neznalost typu inkontinence významně limituje možnost ošetřujícího personálu aplikovat nácvikové programy výběrově, tj. v indikovaných případech u osob, kde lze očekávat přínos tohoto postupu. Problémem při jejich uplatňování jsou ale i nedostatečné znalosti ošetřujícího personálu o výběru pacientů a častosti provádění nácviku. Například 20 – 30 % zařízení uplatňuje nácvikové metody kontinence plošně u všech pacientů bez ohledu na indikaci a 30 % respondentek se domnívá, že frekvence nácviku jednou denně a méně je postačující. Těmto chybám při ošetřování inkontinentních by mohla předejít cíleně zaměřená edukace. Jako další řešení se jeví rozšíření některých diagnostických kompetencí pro sestru - specialistku v oblasti (in)kontinence.
Pomoc (asistenci) při používání toalety a po vyprázdnění hodnotí jako významnou ošetřovatelskou praxi pouze 3 % respondentek. To však neodpovídá potřebám současných klientů/ pacientů ve sledovaných zařízeních, kteří vykazují vysokou míru nesoběstačnosti a bez pomoci druhé osoby nejsou schopni použít toaletu [15,32]. Tato forma inkontinence označovaná jako funkční inkontinence byla v holandském souboru příčinou inkontinence u více než třetiny inkontinentních klientů v domácí péči [36]. Jinak řečeno, pokud bychom těmto nemocným byli schopni poskytnout asistenci při toaletě v okamžiku, kdy potřebu signalizují, mohli bychom zabránit epizodě inkontinence moči nebo stolice. Jak potvrdilo naše šetření, jehož výsledky jsou uvedeny ve druhé části tohoto sdělení, je asistence při toaletě 2krát a vícekrát denně poskytována pouze 36 % nemocných, přičemž odhadovaná potřeba je u více než poloviny nemocných. Paradoxně tato jednoduchá ošetřovatelská intervence a její význam jsou značně podceněny samotnými zdravotníky a nejsou dostatečně uplatňovány. U těchto nemocných by mohl být vhodný prostor pro ergoterapeuta, pokud jím zařízení disponuje. Nedoceněna v této populaci je i úloha fyzioterapeuta – fyzioterapii považovalo za vhodnou volbu pouze 3 % dotázaných. Důvodem je opět nedostatečná diagnóza typu inkontinence (metoda cvičení svalů pánevního dna je vhodná zejména u stresové inkontinence). Je nutné indikovat pro fyzioterapii pacientky schopné porozumět instruktáži a spolupracovat, tj. dostatečně motivované osoby bez kognitivní poruchy. Nevýhodou je časová náročnost, protože optimální je individualizovaný nácvik a pravidelné monitorování cvičení i efektu [33 – 34]. Vzhledem k vysokému výskytu kognitivních poruch a fyzicky omezujících onemocnění však bude výběr pacientů vhodných pro fyzioterapii ve sledovaných typech zařízení limitován.
Výměna inkontinenčních pomůcek spojená s hygienou je ošetřovatelskou profesí považována za druhou nejvýznamnější metodu. Je třeba si uvědomit, že nejde o „terapeutický“ postup, ale pouze o zvýšení komfortu a pocitu bezpečí pacienta [35 – 37]. Pro ošetřující však znamená položit si otázku, zda inkontinenční absorpční pomůcky použít (Je inkontinence pro pacienta problém? Použít pomůcku při inkontinenci nebo jen „pro jistotu“? Jaké jsou preference pacienta, jeho ekonomická situace v případě nutnosti doplácet na pomůcky a psychologická stránka problému?). Proto ne všichni inkontinentní pacienti vyžadují a využívají pomůcky a naopak část nemocných bez inkontinence inkontinenční pomůcky používá. To je dobře patrné z tab. 2. Pacientovi přináší užívání pomůcek kromě pozitivních stránek („není nebezpečí, že znečistím šaty nebo lůžko, nebudu přidělávat sestřičkám práci, nebudu personálem penalizován za únik“) také negativa (nemusí na vyprázdnění myslet, nemusí „obtěžovat“ se žádostí o pomoc a vysazení na toaletu, ale tak postupně paradoxně ještě více ztrácí kontrolu nad vyprazdňováním a personál ztrácí motivaci pacienta vysazovat k nácviku, „vždyť má kalhotky“) [37]. Proto by absorpční pomůcky pro inkontinentní neměly být předepsány bez vyšetření pacienta, aniž by byla stanovena diagnóza a příčina inkontinence a zhodnocen potenciál pacienta ke znovunabytí kontinence. Potenciálně přínosné ošetřovatelské a rehabilitační postupy tak nejsou v běžné praxi realizovány. Příčiny jsou jak objektivní, tak subjektivní. Naše výsledky potvrzují, že objektivní příčiny jsou respondentkami vnímány jako dominantní. Za nejvýznamnější bariéry jsou považovány finanční limity na inkontinenční pomůcky především v domácí péči a ÚSP a nedostatečné počty personálu, které neodpovídají časové náročnosti ošetřování inkontinentních pacientů. Z tohoto pohledu by bylo třeba přehodnotit nastavení finančních limitů v ústavní péči, které se ze současného pohledu zdají příliš přísné, takže jsou vnímány jako jedna z hlavních příčin snížení kvality péče. Přestože inkontinenčních pomůcek je na trhu dostatek, jejich dostupnost, daná ať již ochotou praktických lékařů tyto prostředky předepisovat v dostatečném množství pacientům v sociální péči a ADP nebo neodpovídajícím denním paušálem na zdravotnické prostředky ve zdravotnických zařízeních, je vnímána jako nedostatečná. Naše šetření však ukázalo, že rezervy pro kvalitní ošetřování jsou i v oblasti „subjektivní“, tj. v nedostatečných znalostech a neexistenci specifických standardů pro ošetřování inkontinentních pacientů a rozšíření edukačních aktivit. Proto výstupem probíhajícího projektu INKOFÓRA je i tvorba ošetřovatelského standardu ČAS. Dalším krokem ke zlepšení výsledků ošetřovatelské praxe by mohlo být vyškolení sester - specialistek pro inkontinenci a akreditace certifikovaných kurzů pro sestry nebo fyzioterapeutky, které by mohly samostatně pracovat zvláště v ambulantních a komunitních službách. Existence profesionálů vzdělaných v problematice inkontinence by nepochybně zlepšila komfort péče pro inkontinentní nemocné. Nejsou však jednoznačné vědecké důkazy, které potvrzují efekt této specializované komunitní služby na snížení nákladů na inkontinenci či na zlepšení kontinence u intervenovaných osob [38 – 40]. V současnosti probíhá v Holandsku multicentrická randomizovaná kontrolovaná studie PROMOCON (PROMOting CONtinence), jejím hlavním cílem je zhodnotit účelnost intervence a modelovat i nákladovou efektivitu při zapojení sestry - specialistky na inkontinenci v primární péči v porovnání s obvyklou péčí o inkontinentní pacienty [41].
Poděkování
Výzkum byl realizován s finanční podporou České společnosti podpory zdraví – InkoFóra.
Poděkování patří všem spolupracovníkům IncoFora, členům pracovní skupiny projektu, tazatelkám i respondentkám a dalším zástupcům ČAS, MZ a ÚTPO 1. LF UK.
Doručeno do redakce 26. 1. 2009
Schváleno k publikování 2. 2. 2009prof. MUDr. Eva Topinková, CSc.1,2
Mgr. Dana Jurásková, MBA3,4
PhDr. Zdeněk Kučera5Bc. Nina Müllerová61 Geriatrická klinika 1.LF a VFN, Praha
2 Subkatedra geriatrie Institutu postgraduálního vzdělávání ve zdravotnictví, Praha
3 Všeobecná fakultní nemocnice, Praha
4 Česká asociace sester
5 IncoForum, Česká společnost podpory zdraví, Praha
6 Odbor vzdělávání a vědy MZ ČRprof. MUDr. Eva Topinková, CSc.
V roce 1977 absolvovala Fakultu všeobecného lékařství UK v Praze a následně interní vědeckou aspiranturu v oblasti genetiky. Od roku 1982 se věnuje vnitřnímu lékařství, geriatrii a gerontologii na 1. LF Univerzity Karlovy v Praze a v IPVZ v Praze. Složila atestace z vnitřního lékařství 1. a 2. stupně a z geriatrie. V roce 1996 se habilitovala v oboru vnitřní lékařství, v roce 2001 byla jmenována profesorkou sociálního lékařství na LF UK v Praze. Po celou dobu své působnosti na fakultě rozvíjí obor geriatrie a gerontologie. V roce 1992 zavedla výuku sociální gerontologie a od roku 1993 i klinické geriatrie do studia lékařství, v následujících letech i do bakalářského studia ošetřovatelství, ergoterapie a fyzioterapie na 1. LF UK v Praze. V roce 1997 se stala vedoucí katedry geriatrie IPVZ a od roku 2001 je přednostkou Geriatrické kliniky 1. LF UK v Praze. Působí v řadě komisí (předsedkyně akreditační komise MZ ČR pro geriatrii, atestační komise pro geriatrii IPVZ a předsedkyní komise pro státní závěrečné zkoušky 1. LF UK, předsedkyní Oborové rady postgraduálního doktorandského studia gerontologie na UK). Prof. Topinková je vědeckou sekretářkou České gerontologické a geriatrické společnosti ČLS JEP, členkou INCOFORA, činná je i v mezinárodních společnostech, v letech 2004 – 2007 byla generální sekretářkou Mezinárodní gerontologické asociace Evropského regionu (IAGG - ER), nyní je prezidentkou její Klinické sekce, expertem EC pro oblast Aging and Disability, členkou Mezinárodní gerontopsychiatrické asociace (IPA), mezinárodního konzorcia pro výzkum v gerontologii interRAI. Reprezentuje ČR v sekci geriatrické medicíny lékařů specialistů EU (UEMS) a Evropské geriatrické společnosti EUGMS. Je řešitelkou a koordinátorkou národních i mezinárodních evropských výzkumných projektů v oblasti gerontologie a geriatrie. Prof. Topinková je autorkou a spoluautorkou 16 monografií a vysokoškolských učebnic a více než 300 odborných a vědeckých publikací.
Zdroje
1. Zmrhal J, Topinková E. Inkontinence moči u žen vyššího věku, diagnostika a léčebné možnosti. Postgrad Med 2004; 6 (3): 47 – 56.
2. Klevetová D. Důsledky inkontinence na psychosociální prožívání. Sociální péče 2008; 9 (2): 34 – 36.
3. Monz B, Pons ME, Hampel C et al. Patient – reported impact of urinary incontinence – results from treatment seeking women in 14 European countries. Maturitas 2005; 52 (Suppl 2): S24 – S34.
4. Martinický D. Nejčastější problém – inkontinence a hrozba dekubitů. Sestra 2007; 17 (4): Temat. Sešit (197 – Urologie).
5. Bojar M, Kučera Z, Svěráková M. Inkontinence moči – psychosociální a ekonomické souvislosti. Urol listy 2004; 2 (1): 40 – 44.
6. Chmel R. Močová inkontinence snižuje kvalitu života. Med Tribune 2007; 3 (27): C2 – C3.
7. Jančová B. Inkontinence, problém nejen zdravotní, ale i společenský. Med Pro Praxi 2008, 5 (2): 87 – 88.
8. Hirdes JP, Fries BE, Morris JN et al. Home Care Quality Indicators (HCQIs) based on the MDS - HC. Gerontologist 2004; 44 (5): 665 – 679.
9. Department of Health. Good practice in continence services. [http:/ / www.dh.gov.uk/ en/ Publicationsandstatistics/ Publications/ PublicationsPolicyAndGuidance/ DH_4005851].
10. Močová inkontinence v ČR. Eklektik Porter Novelli. Stem/ Mark, Praha 2003.
11. Svěráková M, Kučera Z, Hanuš T. Aktivity IncoFora – České společnosti podpory zdraví. Urologické listy 2008; 6 (1): 91 – 95.
12. Hunskaar S, Lose G, Sykes D et al. The prevalence of urinary incontinence in women in four European countries. BJU Int 2004; 93 (3): 324 – 330.
13. Klausner AP, Vapnek JM. Urinary incontinence in the geriatric population. Mt Sinai J Med 2003; 70 (1): 54 – 61.
14. Hanuš T. Epidemiologie inkontinence moči. Urol listy 2004; 2 (1): 14 – 18.
15. Topinková E, Neuwirth J. Výskyt močové inkontinence v české populaci nad 60 let a stav soběstačnosti u inkontinentních osob. Lék Obz 1998; 47 : 96 – 98.
16. Sgadari A, Topinková E, Bjornson J et al. Urinary incontinence in nursing home residents: A cross - national comparison. Age Ageing 1997; 26 (Suppl 2): 49 – 54.
17. Sorbye LW, Finne - Soveri H, Ljunggren G et al. Urinary incontinence and use of pads – clinical features and need for help in home care at 11 sites in Europe. Scand J Caring Sci 2008; 22 : 1 – 12.
18. Topinková E, Neuwirth J, Staňková M et al. Inkontinence moči a stolice v geriatrických zařízeních v České republice. Čas Lék čes 1997; 136 : 573 – 577.
19. Topinková E. Prevalence inkontinence moči a její determinanty u pacientů v dlouhodobé geriatrické péči v mezinárodním srovnání. Geriatria 1996; 1 (3 – 4): 35 – 42.
20. Landi F, Cesari M, Russo A at al. Potentially reversible risk factors and urinary incontinence in frail older people living in community. Age Ageing 2003; 32 (2): 194 – 199.
21. Maggi S, Minicuci N, Langlois J et al. Prevalence rate of urinary incontinence in community - dwelling elderly individuals: the Veneto study. J Gerontol A Biol Sci Med Sci 2001; 56 (1): M14 – M18.
22. Du Moulin MF, Hamers JP, Ambergen AW et al. Prevalence of urinary incontinence among community - dwelling adults receiving home care. Res Nurs Health 2008; 31 (6): 604 – 612.
23. Žajdlíková J. Inkontinence – každodenní problém v domácí péči. Sestra 2008; 18 (1): 46 – 47.
24. Finne – Soveri H, Sorbye LW, Jonsson PV et al. Increased work - load associated with faecal incontinence among home care patients in 11 European countries. Eur J Public Health 2008; 18 (3): 323 – 328.
25. Sorbye LW, Finne - Soveri H, Ljunggren G et al. Indwelling catheter use in home care: elderly, aged 65+, in 11 different countries in Europe. Age Ageing 2005; 34 (4): 377 – 381.
26. Čermák A, Pacík D. Inkontinence moči. Praha: Triton 2006.
27. McDowell BJ, Engberg S, Sereika S et al. Effectiveness of behavioral therapy to treat incontinence in homebound older adults. J Am Geriatr Soc 1999; 47 (3): 309 – 318.
28. Zmrhal J, Zmrhalová B, Záhumenský J. Inkontinence u žen nejen ve vyšším věku Postgrad med 2008; 10 (7): 753 – 759.
29. Zachoval R, Borovička V, Záleský M et al. Diagnostika a léčba inkontinence moči. Medicína po promoci 2008; 9 (Suppl. 1): 28 – 35.
30. Thüroff J, Abrams P, Andersson KE et al. Guidelines EAU pro léčbu močové inkontinence. Urologické listy 2008; 6 (1): 97 – 99.
31. Klevetová D Nedirektivní komunikace u osoby s inkontinencí moče. Sociální péče 2003; 4 (1): 8 – 12.
32. Topinková E, Jurásková D, Kučera Z et al. Jakou péči poskytujeme pacientům s inkontinencí v rezidenčních zařízeních a v domácí péči? II. Diagnostika a léčba inkontinentních pacientů. Čes ger rev 2009 v tisku.
33. Horčička L. Cvičení svalů pánevního dna – možnosti konzervativní léčby inkontinence moči. Sestra 2008; 18 (1): 40 – 41.
34. Holáňová R, Krhut J, Muroňová I. Efekt fyzioterapie v léčbě močové inkontinence. Sestra 2008; 18 (1): 41 – 42.
35. Newman DK. Incontinence products and devices for the elderly. Urol Nurs 2004; 24 (4): 316 – 333.
36. Horčička L. Jaké pomůcky poskytuje dnešní medicína v řešení močové inkontinence. Urol listy 2004; 2 (1): 36 – 39.
37. Tarbox RS, Williams WL, Friman PC. Extended diaper wearing: effects on continence in and out of the diapier. J Appl Behav Anal 2004; 37 (1): 97 – 100.
38. Du Moulin MF, Hamers JP, Paulus A et al. The role of the nurse in community continence care: a systematic review. Int J Nurs Stud. 2005; 42 (4): 479 – 492.
39. Du Moulin MF, Hamers JP, Paulus A et al. Effects of introducing a specialized nurse in the care of community-dwelling women suffering from urinary incontinence: a randomized controlled trial. J Wound Ostomy Continence Nurs 2007; 34 (6): 631 – 640.
40. Cheater FM, Baker R, Reddish S et al. Cluster randomized controlled trial of the effectiveness of audit and feedback and educational outreach on improving nursing practice and patient outcomes. Med Care 2006; 44 (6): 542 – 551.
41. Albers - Heitner P, Berghmans B, Joore M et al. The effects of involving a nurse practitioner in primary care for adult patients with urinary incontinence: the PromoCon study (Promoting Continence). BMC Health Serv Res 2008; 8 : 84.
Štítky
Geriatrie a gerontologie Praktické lékařství pro dospělé
Článek vyšel v časopiseČeská geriatrická revue
Nejčtenější tento týden
2009 Číslo 1- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
-
Všechny články tohoto čísla
-
Jakou péči poskytujeme pacientům s inkontinencí v rezidenčních zařízeních a v domácí péči?
I. Názory a postoje zdravotnických profesionálů - Kvalita života žen s močovou inkontinencí
- Indikace antidepresiv v léčbě seniorů
- Bolest – podceněný problém v péči o pacienty s demencí
- Měření kvality života u seniorů
- Úsilí o prosazení oboru pokračuje
- Diagnostika a léčba arteriitis temporalis, kazuistika
- Naše zkušenosti se subkutánní rehydratací
- Pohled neurologa na péči o osoby trpící inkontinencí moči nebo stolice
-
Jakou péči poskytujeme pacientům s inkontinencí v rezidenčních zařízeních a v domácí péči?
- Česká geriatrická revue
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Naše zkušenosti se subkutánní rehydratací
- Indikace antidepresiv v léčbě seniorů
- Diagnostika a léčba arteriitis temporalis, kazuistika
- Bolest – podceněný problém v péči o pacienty s demencí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




