-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Indikace antidepresiv v léčbě seniorů
Antidepressants in the treatement of seniors
The author presents basic indications for psychiatric examination, he describes indications of antidepressants in the field of old age population. The author describes specific groups of antidepressants and evaluates benefit and risk factors for old age population. The author attends to questions of diagnostic process of old age deprression.
Keywords:
depression – antidepressants – seniors
Autoři: V. Pidrman
Působiště autorů: Galenus, Hradec Králové
Vyšlo v časopise: Čes Ger Rev 2009; 7(1): 26-30
Souhrn
Autor uvádí základní indikace k psychiatrické intervenci, popisuje indikace antidepresiv jak po stránce symptomů, tak i diagnóz. Tato témata specificky vztahuje k populaci seniorů. Zabývá se popisem jednotlivých skupin antidepresiv, jejich přínosem a případnými riziky pro seniory. Věnuje se i úskalím diagnostiky deprese u seniorů.
Klíčová slova:
deprese – antidepresiva – seniořiÚvod – indikace k psychiatrické intervenci
Někdy je velmi obtížné porozumět depresivnímu nemocnému a zorientovat se v prožitcích, které nám popisuje. Navíc ze strany lékaře bývá tendence stesky pacienta racionalizovat, připisovat pouhé únavě nebo tělesné nemoci. Dvojnásobně to platí při kontaktu se seniory. Je proto nesnadné rigorózně určit, kdy by neměl lékař váhat a odeslat nemocného k odborníkovi – psychiatrovi [1 – 2].
Prvním varováním by měla být změna. Pokud lékař nemocného nebo jeho rodinu zná dlouhodobě a zaznamená přitom nápadnou změnu v chování či něco takového popisuje rodina, neměl by váhat. Stejně by měl reagovat, když nemocný uvažuje o nežití/ sebevraždě nebo když suicidium již realizoval [3 – 5]. V žádném případě bychom neměli, zejména u seniorů, podceňovat ani zdánlivě banální sebepoškození. Rovněž psychomotorický útlum v jednání nemocného je velmi rizikový stav, který hrozí autoagresivním jednáním. Úzkostné stavy (ať již chronické, či záchvatovitě se vyskytující), které často (poněkud jinak diagnostikované) léčí internista, jsou extrémně rizikové. Můžeme shrnout, že při jakýchkoliv pochybnostech o duševním stavu seniora by se lékař neměl obávat odeslat nemocného ke specialistovi [2,6 – 7]. Udělá tím menší chybu, než když stav nedocení.
Shrnujeme příznaky, které vyžadují okamžité vyšetření psychiatrem:
- zásadní změna chování u nemocného, kterého lékař zná, nebo změna popisovaná blízkými,
- výrazná psychomotorická inhibice spolu s depresivní náladou,
- sebevražedné myšlenky, tendence, úvahy,
- sebepoškození,
- sebevražedný pokus,
- masivní úzkost, zvláště záchvatovitě vznikající,
- neopodstatněné sebeobviňování, výčitky,
- opakovaně verbalizované obavy o tělesný stav,
- opakované a zjevně neopodstatněné bilanční rozvahy,
- známky kognitivního postižení.
Indikace antidepresiv
Antidepresiva mají široké indikační spektrum [8 – 11]. Hovoříme‑li o symptomech, které jsou schopna korigovat, pak kromě všech forem depresivních příznaků se jedná zejména o úzkostné symptomy. Dále jsou antidepresiva indikována při léčbě obsedantních (nutkavých) a některý forem impulzivních příznaků, při korekci celé palety vegetativních somatoformních obtíží. Správně podané antidepresivum samo o sobě může vést i ke zlepšení poruch spánku, a to i když není primárně tlumivé.
Tab. 1 shrnuje možné indikace antidepresiv u primárně psychiatrických a ostatních diagnóz.
Tab. 1. INDIKACE ANTIDEPRESIV PODLE DIAGNÓZ. 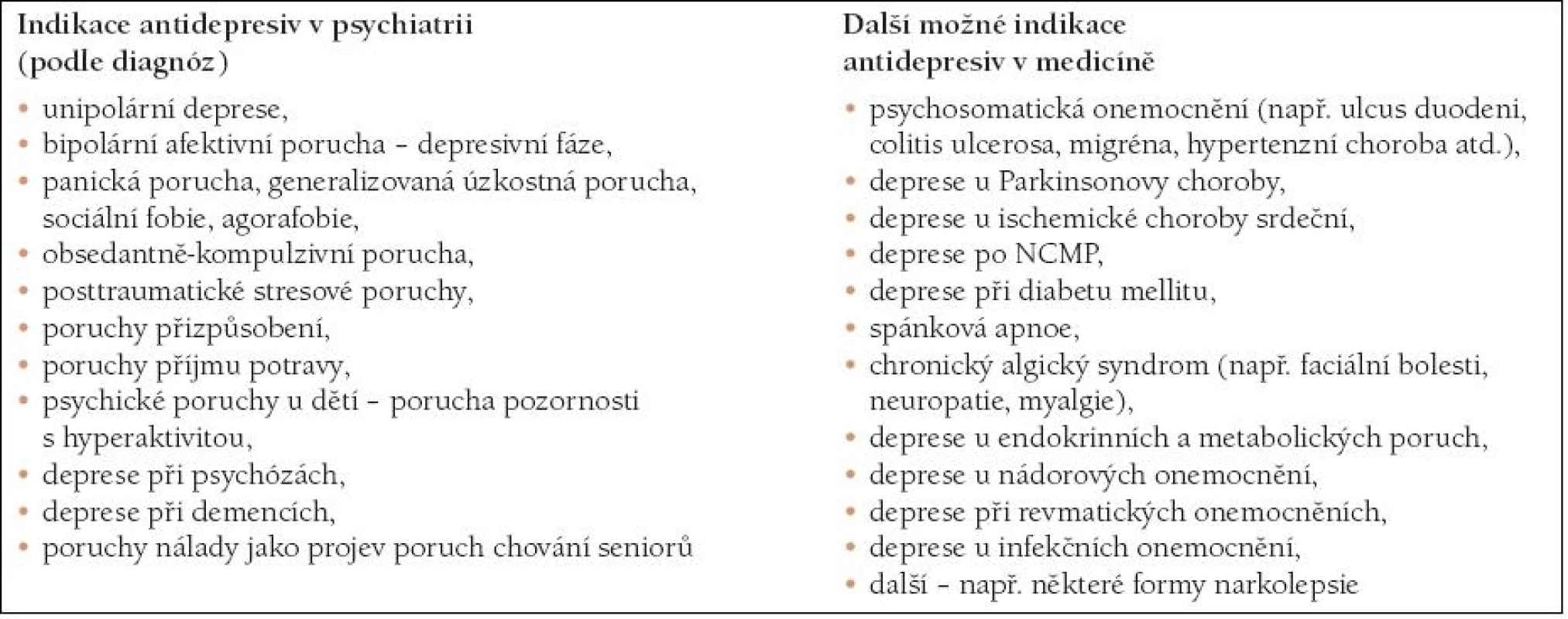
NCMP – náhlá cévní mozková příhoda Indikujeme‑li antidepresivum v léčbě deprese, musíme mít na paměti, že jsme se rozhodli pro dlouhodobou léčbu [12 – 13]. Farmakoterapie deprese má tři etapy:
- akutní,
- pokračovací,
- udržovací.
V gerontopsychiatrii je třeba počítat s delším průběhem akutní fáze (i pokud je správně léčena), než je tomu u nemocných mladšího věku. Potřeba je nejčastěji delší o 8 – 12 týdnů. Cílem této fáze zůstává zvládnutí základních symptomů onemocnění.
Pokračovací fáze léčby u seniorů by měla trvat ve většině případů po dobu jednoho roku od prvních příznaků aktuální fáze. Jde o období, kdy by mělo dojít k úpravě ad integrum, k plné rehabilitaci a resocializaci nemocného.
Udržovací fáze je léčba, která trvá více než rok. Jejím cílem je zabránění vzniku další fáze deprese. Důvody pro podávání udržovací (dlouhodobé) léčby deprese jsou zejména tyto:
- tři prodělané depresivní fáze v anamnéze,
- dvě fáze během jednoho roku,
- dvě těžké život ohrožující fáze během tří let,
- individuální domluva již po první fázi v rizikových případech.
Léčíme‑li depresivního seniora, pak je důležité srozumitelně a pravdivě informovat o charakteru nemoci nejen jeho samotného, ale zejména na počátku léčby velmi intenzivně i jeho nejbližší příbuzné nebo pečovatele. Ti by měli být seznámeni s naším očekáváním, předpoklady, délkou léčby i možnými komplikacemi a riziky. Kontroly nemocného seniora na počátku léčby by měly být individuální, nejběžnější je interval 1 – 2 týdny, pokud není indikována přímo hospitalizace. K zásadnímu vyhodnocení úspěchu či neúspěchu první fáze léčby by mělo dojít v intervalu 4 – 6 týdnů. Pokud došlo k výraznému nebo částečnému zlepšení, je správné v léčbě pokračovat, pokud se stav za tuto dobu nezměnil, je na místě změna antidepresiva. K případnému dalšímu zásadnímu hodnocení by mělo dojít (při trvajících pravidelných kontrolách) opět v intervalu přibližně 4 – 6 týdnů.
Výběr antidepresiva při léčbě seniora je ovlivněn řadou faktorů:
- snášenlivostí léku,
- bezpečností antidepresiva,
- hladinou vedlejších/ nežádoucích příznaků,
- interakcemi antidepresiva s dalšími podávanými léky,
- interakcemi podaného léku s dalšími (i tělesnými) chorobami,
- změnami farmakokinetiky ve vyšším věku,
- obrazem deprese,
- průběhovou formou deprese,
- případnou dřívější zkušeností s antidepresivem,
- terapeutickými vlastnostmi antidepresiva,
- účinností léku, případně rychlostí nástupu účinku.
Doporučení k léčbě můžeme shrnout do čtyř kroků*:
- Stanovení diagnózy a určení léčby
- Průběžné kontroly (na počátku léčby v intervalu jednoho týdne)
- Zásadní hodnocení průběhu vedoucí k dalšímu rozhodnutí o léčbě po 4 – 6 týdnech:
- při úspěchu pokračovat
- při neúspěchu změna antidepresiva/ konzultace s psychiatrem
- Další zásadní hodnocení vedoucí k dalšímu rozhodnutí o léčbě po dalších 4 – 6 týdnech:
- při úspěchu pokračovat 9 – 12 měsíců stejným lékem, nejlépe ve stejné dávce, jaká byla použita v akutní fázi
- při neúspěchu konzultace s psychiatrem
* Konzultace/kontrola psychiatra kdykoliv v případě pochybností či zhoršení.
Antidepresiva
Tricyklická a tetracyklická antidepresiva (TCA), například amitriptylin (Amitriptylin), dosulepin (Prothiaden), klomipramin (Anafranil), maprotilin (Ludiomil), imipramin (Melipramin), nemají v léčbě deprese u seniorů již místo, a to zejména pro vysoký výskyt závažných vedlejších i nežádoucích účinků. Jsou plně nahraditelná modernějšími antidepresivy.
SSRI antidepresiva
Antidepresivy první volby jsou stále i v léčbě seniorů ve většině případů selektivní blokátory zpětného vychytávání serotoninu (Selective Serotonin Reuptake Inhibitors – SSRI) [2 – 3,15]. K dispozici je jich šest (v závorce je uveden název originálu a některé z dalších názvů od jiných výrobců):
- citalopram (Seropram, Citalec a další),
- es - citalopram (Cipralex) – jde o molekulu velmi blízkou citalopramu,
- fluoxetin (Prozac, Deprex, Portal, Deprenon a další),
- fluvoxamin (Fevarin),
- paroxetin (Seroxat, Remood a další),
- sertralin (Zoloft, Asentra a další).
SSRI jsou antidepresivy bezpečnými, pokud jde o nežádoucí ovlivnění řady tělesných funkcí a orgánů [2,7,15 – 16,22]. Nežádoucí a vedlejší účinky u SSRI se nevyskytují zdaleka tak často, jako je tomu u TCA. Objevují se hlavně v prvních dnech podávání. Jde o možnou nauzeu, cefaleu, někdy přechodný nárůst úzkosti či tremoru, může se vyskytnout neklid. SSRI mohou při dlouhodobé léčbě způsobit poruchy ejakulace u mužů, mohou vést k poklesu sexuální apetence u mužů i žen. Antidepresiva skupiny SSRI se navzájem v podstatě neliší svou terapeutickou účinností. Rozdíly najdeme v účinnosti při korekci některých dalších symptomů (například úzkosti), ve výskytu některých vedlejších účinků. Z hlediska farmakokinetického pak především cestou metabolizmu systémem CYP 450 [7,10]. Inhibicí tohoto sytému vzrůstá riziko interakcí s ostatními léky, které jsou metabolizovány toutéž cestou. Z tohoto hlediska jsou relativně nejvyšším rizikem zatíženy fluoxetin a paroxetin (jsou nejen metabolizovány enzymem CYP 450, ale navíc tento enzym inhibují). Nejmenší riziko interakcí s dalšími léky naopak vykazují citalopram a sertralin.
SSRI antidepresiva nemají přímý sedativní ani hypnotický účinek.
Nejnovější literatura nezpochybňuje postavení SSRI v léčbě deprese jako léku první volby. Upozorňuje však na jisté problémy, které mohou nastat při dlouhodobé léčbě touto skupinou antidepresiv. Nutno zdůraznit, že znalost těchto problémů je i důsledkem toho, jak dlouho jsou antidepresiva SSRI na trhu a jak dobře jsou známa ve svých klinických účincích. Případné problémy, které mohou způsobit antidepresiva SSRI, jsou zejména:
- ztráta aktivity, nastolení jisté pasivity, v některých případech u seniorů prohloubení nebo provokace parkinsonského tremoru,
- rovněž nástup účinku SSRI u seniorů může být pomalejší, než by bylo žádoucí.
I proto bychom neměli zapomínat na možnost užití novějších skupin antidepresiv, která máme k dispozici.
SNRI antidepresiva
Blokátory zpětného vychytávání serotoninu a noradrenalinu (Serotonin‑Norepinephrine Reuptake Inhibitors – SNRI), jsou také nazývány jako duální antidepresiva [7,15 – 16]:
- venlafaxin (Efektin, Efektin SR a další),
- milnacipran (Ixel).
Na rozdíl od SSRI jsou dokonce lehce aktivující, liší se i v nižším výskytu nežádoucích gastrointestinálních a sexuálních účinků. Těchto vlastností můžeme v indikovaných případech u seniorů využít. Na druhé straně bychom měli dát pozor na přechodný nárůst úzkosti, což je problém zvláště venlafaxinu, méně často také narušení spánku. Proto by neměla být podávána v pozdních odpoledních hodinách. Riziko zvýšení krevního tlaku není vysoké (rizikovější je venlafaxin), srdeční evoluci SNRI neovlivňují. Riziko vzniku případných lékových interakcí je nižší, než je tomu u fluoxetinu či paroxetinu, je srovnatelné například s citalopramem a sertralinem.
Aktuální literatura ukazuje, že i u seniorů bychom u SNRI antidepresiv mohli počítat s rychlejším nástupem účinku. Uvědomíme‑li si, že i standardní depresivní fáze u seniora trvá dlouho, jde o vlastnost, kterou lze s úspěchem využívat. Antidepresiva SNRI nenavozují onu diskrétní pasivitu, kterou můžeme někdy vidět po SSRI, současné publikace rovněž zdůrazňují, že jejich potenciál k negativnímu ovlivnění sexuálních funkcí je nižší, než je tomu u SSRI. Toto se projevuje i v populaci seniorů. SNRI nevedou k negativnímu ovlivnění kognitivních funkcí.
NDRI antidepresiva
Dopaminergní a noradrenergní antidepresiva (Norepinephine Dopamine Reuptake Inhibitors – NDRI) zahrnují jediný lék – bupropion SR (Wellbutrin SR) [7,17]. Ten je jednoznačně aktivujícím antidepresivem (více než SNRI). Kromě toho nezpůsobuje sexuální poruchy, naopak, může zvýšit sexuální touhu, netlumí, nezhoršuje parkinsonický třes, pomáhá při odvykání kouření. Je kardiovaskulárně bezpečný. Protože deprese vyššího věku bývají často inhibované, má zde bupropion SR své místo. Po bupropionu nedochází k přírůstku hmotnosti, u motivovaných nemocných ho lze naopak použít při podpoře redukce váhy.
Novější práce věnované bupropionu SR zdůrazňují s ohledem na populaci vyššího věku právě jeho šetrnost vůči parkinsonickému třesu a nízké riziko nárůstu hmotnosti. Zdůrazňují také známou zkušenost, že druhá denní dávka by měla být podávána do 16. hodiny, aby nedošlo k narušení spánku. Vzhledem k aktivujícímu mechanizmu tohoto antidepresiva se rovněž uvádí, že neovlivňuje negativně kognitivní funkce seniorů.
NaSSA antidepresiva
Noradrenergní a specifická serotoninergní antidepresiva (Noradrenergic and Specific Serotonergic Antidepressant – NaSSA). I do této skupiny patří jediný lék, a sice mirtazapin (Remeron, Esprital a další) [2,7,18]. Kromě velmi dobrého antidepresivního účinku poskytuje mirtazapin i přímý tlumivý efekt (prakticky jako jediný z moderních antidepresiv). Toho lze s úspěchem využít při léčbě úporné nespavosti v průběhu léčby deprese seniorů. Lék je kardiovaskulárně bezpečný, nevede běžně k lékovým interakcím. Mirtazapin může vést k ortostatické hypotenzi, popř. ranní únavě, na což musíme u seniorů dávat obzvlášť pozor. U některých nemocných lze počítat s přírůstkem na váze. Vzhledem k diskrétním tlumivým účinkům léku lze počítat s tím, že zvláště v počátcích užívání může z části negativně ovlivnit kognitivní funkce.
Ostatní antidepresiva
K reverzibilním inhibitorům monoaminooxidázy (Reversible Inhibitors of Monoamine oxidase - A – RIMA) [7,15,18] patří moclobemid (Aurorix), v gerotnologii méně vhodný pro možnost zvýšení krevního tlaku. K dispozici jsou ještě další skupiny antidepresiv, z nichž se lékaři nepsychiatři mohou setkat zvláště s výtažkem třezalky (Jarsin) a tianeptinem (Coaxil). Jsou většinou dobře tolerovány a mají uspokojivý anxiolytický účinek. Ve většině případů však od nich nezle očekávat úspěšné vyléčení plně rozvinuté depresivní fáze.
Antidepresiva při některých komorbiditách častých v populaci seniorů
Tab. 2 podává přehled doporučení terapeutických postupů u častěji se vyskytujících komorbidit deprese s dalšími nemocemi [2,19]. V každém odstavci jsou uvedena v pořadí podle vhodného léku (skupiny léků). I zde vidíme, že SSRI jsou doporučovány ve všech případech jako léky první volby. Je tomu tak nejen s ohledem na účinnost, ale v dané věkové kategorii i vzhledem k jejich bezpečnosti.
Tab. 2. ANTIDEPRESIVA PŘI NĚKTERÝCH KOMORBIDITÁCH – DOPORUČOVANÉ POŘADÍ KROKŮ. 
Dávkování antidepresiv u seniorů
Je správné začínat dávkami nižšími, které postupně zvyšujeme při sledování zejména snášenlivosti. Cílem není poddávkování léku, ale dosažení účinné a dobře tolerované dávky. Pokud to stav pacienta dovolí, měli bychom na úvodní (nízké) dávce setrvat přibližně dva týdny, teprve pak ji zvýšit.
Při obvyklém denním dávkování antidepresiv SSRI [1 – 2,12,15] je nejběžnější dávkou citalopramu, fluoxetinu a paroxetinu pro seniory 20 mg. Dávku 40 mg lze v rukou nepsychiatra považovat při léčbě seniorů za maximální. Základní dávka es - citalopramu je 10 mg denně. Fluvoxamin a sertralin mají širší dávkovací rozmezí. U fluvoxaminu i setralinu vždy začínáme dávkou nižší, po několika dnech ji zvyšujeme. Fluvoxamin je jako jediné SSRI diskrétně tlumivý, proto je vhodnější jej podávat večer. Všechna SSRI je možné podat v jedné denní dávce.
- SNRI: při léčbě venlafaxinem [2,15,18] bychom měli začínat dávkou 37,5 mg denně, maximální denní dávka pro seniora by neměla překročit 225 mg. Formu SR lze podat jednou denně. Milnacipran [2,20] je správné podávat ráno a odpoledne, úvodní denní dávka je 50 mg, maximální 100 mg. Druhou denní dávku je vhodné podávat do 16 hodin.
- Bupropion SR [2,15,18] je možné první tři dny podat v dávce 75 mg, při dobré snášenlivosti následně 150 mg. Maximum je 300 mg: 150 mg ráno a 150 mg do 16 hodin.
- U mirtazapinu [2,7,20] budeme řídit dávku podle jeho očekávaného tlumivého efektu. V gerontologii začínáme 15 mg večer, maximum je 45 mg v jedné večerní dávce.
Psychoterapie
Psychoterapie by měla být nedílnou součástí každé léčby, a to nejen v psychiatrii [12]. V léčbě seniorů má svá specifika, nicméně i zde platí, že u mírných depresí je systematická psychoterapie srovnatelně účinná jako antidepresiva. Hovoříme pochopitelně o psychoterapii prováděné školeným psychoterapeutem, nikoliv laické. U středních a těžších forem deprese seniorů již toto neplatí, měli bychom proto psychoterapii vždy kombinovat s antidepresivy [2]. Psychoterapeutické postupy v geriatrii mohou být determinovány případným kognitivním deficitem nemocného. Bližší popis psychoterapeutických kroků přesahuje rámec tohoto článku.
Závěr
Deprese u seniorů je závažným psychiatrickým problémem, který může navíc komplikovat léčbu ostatních tělesných nemocí. Může vést i k suicidálnímu jednání, pro které je populace seniorů nejrizikovější skupinou. Moderní antidepresiva jsou pro léčbu deprese u seniorů vesměs bezpečná, přesto jsou mezi nimi jisté rozdíly, které jsme se pokusili ukázat. Léčba deprese u seniorů je obtížná a náročná. Při využití všech znalostí může ale být i velmi úspěšná. Na samý závěr uvádíme nejčastější okolnosti komplikující diagnostiku a léčbu deprese u seniorů [2,18,21]:
- předepsané léky, které mohou provokovat depresi,
- nadužívání benzodiazepinů, hypnotik, analgetik/ abusus alkoholu,
- kognitivní narušení/ cerebrovaskulární onemocnění,
- kardiovaskulární onemocnění,
- chronická obstrukční choroba plicní,
- kraniální trauma,
- chronický algický syndrom,
- metabolické poruchy/ malnutrice,
- diabetes/ endokrinní poruchy,
- neurodegnerativní nemoci (Parkinsonova, Huntingtonova choroba),
- neoplazmata,
- senzorické poruchy – poruchy zraku/ sluchu.
Doručeno do redakce 19. 1. 2009
Schváleno k publikování 9. 2. 2009doc. MUDr. Vladimír Pidrman, Ph.D.
Galenus, Hradec Králové
V.Pidrman@seznam.czdoc. MUDr. Vladimír Pidrman, Ph.D. (1959)
Absolvoval v roce 1984 na LF UK v Hradci Králové. Atestaci I. a II. stupně složil v letech 1988 a 1991, titul Ph.D. získal v roce 1999 a habilitoval se v roce 2002. Od promoce do roku 2000 pracoval ve FN a LF Univerzity Karlovy v Hradci Králové, v letech 2001–2008 působil ve FN a LF Univerzity Palackého v Olomouci. Od roku 2008 má soukromou praxi. Je autorem více než 50 odborných článků a řady monografií – např. Deprese a kardiovaskulární onemocnění (ve třech následně rozšiřovaných vydáních – 2001, 2002, 2004), Psychofarmaka v medicíně (2005), Demence (2007). Za publikaci Změny jednání u seniorů získal v roce 2006 cenu Slovenské psychiatrické společnosti.
Zdroje
1. Gottfried CG, Karlsson I. Depression in later life. Oxford: OCC l997.
2. Pidrman V a kol. Deprese z různých úhlů pohledu II. 1. vyd. Praha: Galén 2007.
3. Salloum IM, Daley DC, Thase ME. Male, depression and violence. London: Martin Dunitz 2000.
4. Yonkers K, Steiner M. Depression in women. London: Martin Dunitz l999.
5. Zimmerman M, McDermut W, Mattia JI. Frequency of anxiety disorders in psychiatric outpatients with major depressive disorder. American Journal of Psychiatry 2000; 157 (8): 1337 – 1340.
6. Malhi GS, Bridges PK. Management of depression. London: Marin Dunitz l998.
7. Pidrman V. Deprese a kardiovaskulární onemocnění. 3. vyd. Praha: Maxdorf 2004.
8. Flint AJ, Rifat SL. Maintenance tretment for recurrent depression in late life: a four year outcome study. Am J Geriatr Psychiatry 2000; 8 (2): 112 – 116.
9. Glassman AH, O’Connor CM, Califf RM et al. Sertraline treatment of major depression in patients with acute MI or unstable angina. JAMA 2002; 288 (6): 701 – 709.
10. Grossberg GT, Stehelin HB, Messina JC et al. Lack of adverse pharmacodynamic drug interactions with rivastigmine and twenty - two classes of mediacations. Int J Geriatr Psychiatry 2002; 15 : 242 – 247.
11. Murray CJL, Lopez AD. The global burden of disease. Cambridge: Harvard University Press l996.
12. Henn F, Sartorius N, Helmchen H et al. Contemporary Psychiatry. Berlin: Springer 2001.
13. Jacobson SA, Preis RW, Greenblatt DJ. Handbook of geriatric psychopharmacology. Washington: American Psychiatric Publishing 2002.
14. Reuben BD, Herr KA, Pacala JT et al. Geriatrics at your fingertips. Malden: Blackwell Publishing 2003.
15. Bazire S. Psychotropic drug directory 2007. Mark Alen Publishing 2006.
16. Shiloh R, Nutt D, Weizman A. Atlas of psychotropic pharmacotherapy. London: Martin Dunitz 2000.
17. Spar EJ, La Rue A. Concise guide to geriatric Psychiatry. Washington: American Psychiatric Publishing 2002.
18. Stahl MS. Essential psychopharmacology. Neurocsietntific basis and practical applications. Cambridge: Cambridge University Press 2002.
19. Alexopoulos GS, Katz IR, Reynolds CF et al. Pharmacotherapy of depressive disorders in older patients. New York: Comprehensive Neuro Science 2001.
20. Stahl MS. Psychopharmacology of antidepressants. London: Martin Dunitz 2004.
21. Schaltberg AF, Cole JO, DeBatista C. Manual of clinical psychopharmacology. Washington: American Psychiatric Publishing 2003.
22. Sauer WH, Berlin JA, Kimmel SE. Selective serotonin reuptake inhibitors and myocardial infarction. Circulation 2001; 104 : 1894 – 1898.
Štítky
Geriatrie a gerontologie Praktické lékařství pro dospělé
Článek vyšel v časopiseČeská geriatrická revue
Nejčtenější tento týden
2009 Číslo 1- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Parkinsonova nemoc – stanovení diagnózy neurologem
- Parkinsonova nemoc – prodromální příznaky v ambulanci praktického lékaře
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
-
Všechny články tohoto čísla
-
Jakou péči poskytujeme pacientům s inkontinencí v rezidenčních zařízeních a v domácí péči?
I. Názory a postoje zdravotnických profesionálů - Kvalita života žen s močovou inkontinencí
- Indikace antidepresiv v léčbě seniorů
- Bolest – podceněný problém v péči o pacienty s demencí
- Měření kvality života u seniorů
- Úsilí o prosazení oboru pokračuje
- Diagnostika a léčba arteriitis temporalis, kazuistika
- Naše zkušenosti se subkutánní rehydratací
- Pohled neurologa na péči o osoby trpící inkontinencí moči nebo stolice
-
Jakou péči poskytujeme pacientům s inkontinencí v rezidenčních zařízeních a v domácí péči?
- Česká geriatrická revue
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Naše zkušenosti se subkutánní rehydratací
- Indikace antidepresiv v léčbě seniorů
- Diagnostika a léčba arteriitis temporalis, kazuistika
- Bolest – podceněný problém v péči o pacienty s demencí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




