-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Histiocytóza z indeterminovaných buněk – vymizení kožní infiltrace po ozáření elektronovým svazkem a aplikace 2-chlorodeoxyadenozinu: kazuistika
Indeterminate cell histiocytosis - disappearance of skin infiltration following electron beam therapy and an application of 2-chlorodeoxyadenosine: case report
Indeterminate cell histiocytosis is a rare disease belonging to the group of malignant histiocytic diseases. The disease predominantly affects the skin. The disease appeared in the described patient at the age of 80 years. Morphs began to develop on the skin and rapidly spread over the whole body including the face. Only the hands and feet were left uncovered. The patient’s skin samples were taken from 2 sites for histological examination. The resulting conclusion was indeterminate cell histiocytosis. The treatment we chose was analogous to the procedures for Langerhans cell histiocytosis. We chose PUVA phototherapy as the first-line treatment. This treatment is frequently efficient for skin forms of Langerhans cell histiocytosis. In the described case, however, PUVA phototherapy did not influence the disease activity at all. As the second-line treatment, we used low-energy electron beam irradiation in the total dose of 36.2 Gy. This treatment had a positive impact, morphs began to diminish and slowly disappear from the skin. But they have not disappeared completely, therefore we assessed the treatment effect of the radiotherapy itself as partial remission of the disease. Within the third-line treatment, we used 2-chlorodeoxyadenosine in a dose of 5 mg/m2/per day, administered via subcutaneous injection over 5 consecutive days in monthly intervals. There were three cycles of this treatment administered overall. The treatment with 2-chlorodeoxyadenosine was tolerated without any adverse effects. The patient aged 82 years was only administered 3 cycles of 2-chlorodeoxyadenosine. When after the 3rd cycle the skin was free from any pathological morphs and only some pigmentation spots remained, we finished the treatment. The skin expressions of indeterminate cell histiocytosis completely disappeared after electron beam irradiation and the following administration of 3 cycles of 2-chlorodeoxyadenosine. The remission was short, however, after 6 months the disease recurred and the treatment is planned to resume. We assume the disease regresses following administration of 2-chlorodeoxyadenosine, but more than 3 treatment cycles will probably be needed to reach a longer-term response.
Key words:
electron beam irradiation – indeterminate cell histiocytosis – 2-chlorodeoxyadenosine
Autoři: Zdeněk Adam 1; Marta Ježová 2; Pavel Šlampa 3; Leoš Křen 2; Vladimír Vašků 4; Renata Koukalová 5; Zdeněk Řehák 5; Luděk Pour 1; Marta Krejčí 1; Zdeněk Král 1; Jiří Mayer 1
Působiště autorů: Interní hematologická a onkologické klinika LF MU a FN Brno, pracoviště Bohunice 1; Ústav patologie LF MU a FN Brno, pracoviště Bohunice 2; Klinika radiační onkologie LF MU a Masarykova onkologického ústavu, Brno 3; Dermatovenereologická klinika LF MU a FN u sv. Anny v Brně 4; Oddělení nukleární medicíny – Centrum PET a Regionální centrum aplikované molekulární onkologie, Masarykův onkologický ústav, Brno 5
Vyšlo v časopise: Vnitř Lék 2017; 63(4): 284-288
Kategorie: Kazuistiky
Souhrn
Histiocytóza z indeterminovaných buněk je velmi vzácné onemocnění ze skupiny maligních histiocytóz. Toto onemocnění postihuje dominantně kůži. U popisovaného pacienta se nemoc objevila ve věku 80 let. Morfy se začaly objevovat na kůži a velmi rychle pokryly celé tělo včetně obličeje. Bez morf zůstaly pouze ruce a chodidla. U pacienta byly na 2 místech odebrány vzorky kůže k histologickému vyšetření. Závěr byl histiocytóza z indeterminovaných buněk. Léčbu jsme volili analogicky k postupům u histiocytózy z Langerhansových buněk. Pro léčbu první linie jsme zvolili fototerapii metodou PUVA. Tato léčba bývá účinná u kožních forem histiocytózy z Langerhansových buněk. V popisovaném případě však fototerapie metodou PUVA aktivitu onemocnění nijak neovlivnila. Jako léčbu druhé linie jsme zvolili ozáření svazkem elektronů o nízké energii v celkové dávce 36,2 Gy. Tato léčba měla pozitivní dopad, morfy se začaly zmenšovat a pomalu mizet z kůže. Nezmizely však úplně, takže léčebný efekt samotné radioterapie jsme hodnotili jako parciální remisi nemoci. V rámci třetí linie léčby jsme použili 2-chlorodeoxyadenozin v dávce 5 mg/m2/den, podávaný v podkožních injekcích 5 dní po sobě v měsíčních intervalech. Celkem jsme podali 3 cykly této léčby. Léčba 2-chlorodeoxyadenozinem byla tolerována bez jakéhokoliv nežádoucího účinku. Pacientovi ve věku 82 let jsme podali pouze 3 cykly 2-chlorodeoxyadenozinu. A když byla po 3. cyklu kůže prosta jakýchkoliv patologických morf a pouze na některých místech zůstaly pigmentace, léčbu jsme ukončili. Kožní projevy histiocytózy z indeterminovaných buněk kompletně vymizely po ozáření elektronovým svazkem a následném podání 3 cyklů 2-chlorodeoxyadenozinu. Remise však byla krátká, po 6 měsících došlo k recidivě, takže je plánováno obnovení léčby. Domníváme se, že nemoc ustupuje po 2-chlorodeoxyadenozinu, ale pro dosažení dlouhodobější odezvy na léčbu bude zřejmě zapotřebí více než 3 cyklů léčby.
Klíčová slova:
histiocytóza z indeterminovaných buněk (indeterminate cell histiocytosis) – radioterapie svazkem elektronů (electron beam irradiation) – 2-chlorodeoxyadenozinÚvod
Nádory odvozené od histiocytárních a od dendritických buněk jsou vzácné hematologické maligní choroby. Jejich incidence činí méně než 1 % ze všech maligních krevních chorob, které postihují uzliny, kostní dřeň či mimouzlinové tkáně. Dříve se nádory z histiocytárních a dendritických buněk velmi špatně odlišovaly od jiných morfologicky podobných tumorů, jako byly B a T lymfomy, melanom, metastatický karcinom nebo sarkom. Až pokroky v imunohistochemické klasifikaci umožnily jejich přesnou diagnostiku a objasnily mnoho o jejich původu. Běžné histopatologické vyšetření se standardním barvením bez provedení nadstavbového imunohistochemického vyšetření neumožňuje stanovit jejich diagnózu. Jedná se tedy o mladou nedávno vyčleněnou skupinu maligních chorob definovanou až po zavedení imunohistochemických metod [1,2].
Histiocytóza z neurčených buněk (synonymními označeními jsou histiocytóza z indeterminovaných buněk nebo nádor z indeterminovaných dendritických buněk) je velmi raritní choroba, která se dominantně projevuje kožními morfami [1,2]. Zcela ojedinělý výskyt znemožňuje studium léčby formou klinických studií. A tak jedním z důležitých pramenů informací pro tvorbu léčebných rozhodnutí jsou popsané zkušenosti s jednotlivými případy. Proto považujeme za užitečné zveřejnit naše zkušenosti.
Popis případu
Muž, narozený roku 1934, se v posledních 10 letech léčil pro diabetes mellitus a vysoký krevní tlak, ale jinými závažnými chorobami netrpěl. Byl zcela soběstačný a fyzicky zdatný. Od října roku 2015 se začaly objevovat papuly velikosti do 1 cm, zpočátku nesvědící, později, když docházelo k jejich exulceraci, svěděly i bolely. Tyto papuly postupně splývaly do větších celků. První kožní morfy se objevily na zádech a velmi rychle se rozšířily na celé tělo včetně obličeje. Pouze kůže distálně od zápěstí a od kotníků nebyla postižena. Pacient v průběhu 6 měsíců zřetelné choroby zhubl o 6 kg. Postižení v oblasti zad ukazuje obr. 1 a 2.
Obr. 1. a 2. Generalizovaný exantém, spíše řídce disperzně papulózního charakteru s papulami mdle červenohnědé barvy většinou polokulovitého charakteru poměrně výrazně tuhých, v obličeji se nález soustřeďuje na oblast nosu 
První vyšetření nemocného kožním specialistou v naší nemocnici proběhlo v prosinci roku 2015, při něm byl odebrán první vzorek k histologickému vyšetření. Při prvním morfologickém vyšetření v prosinci roku 2015 byl hodnocen vzorek kožní morfy velikosti 17 × 7 × 5 mm. V biopsii byl zastižen intradermální infiltrát ze středně velkých buněk s hojnou jemně granulární eozinofilní cytoplazmou a občasnými jadernými zářezy. Při imunohistochemickém vyšetření byly tyto velké buňky pozitivní v průkazu LCA, CD68 a CD1a, ale negativní v průkazu langerinu. Nález byl hodnocen jako histiocytóza z Langerhansových buněk nebo jako nádor z indeterminovaných buněk vzhledem k nepřítomnosti langerinu. Vyloučen byl sarkom z Langerhansových buněk a také sarkom z dendritických buněk, ale patolog poukázal na možný agresivnější průběh nemoci.
Laboratorní vyšetření při stanovení diagnózy: krevní obraz byl v době stanovení diagnózy zcela normální a ani biochemické vyšetření neprokázalo žádné abnormality vyjma izolovaného zvýšení LD 6,5 μkat/l před léčbou (norma do 3,7 μkat/l). Hodnota LD po ukončení léčby poklesla na 3,5 μkat/l.
V rámci zjištění rozsahu choroby bylo provedeno FDG-PET/CT vyšetření s nálezem ložisek vícečetné patologické akumulace v oblasti bifurkace trachey a v obou plicních hilech a u aortálního oblouku až SUV 6,27. Tato ložiska zvýšené aktivity byla lokalizována v poměrně nevelkých lymfatických uzlinách (do 2 cm). Jinak byl nález na PET/CT negativní.
Na základě tohoto hodnocení jsme se rozhodli použít světloléčbu metodou PUVA, jak jsme často činili u kožních forem histiocytózy z Langerhansových buněk. Pacient tedy absolvoval klasickou světloléčbu. Od 8. 2. 2016 do 14. 4. 2016 probíhala celková fotochemoterapie (PUVA) s nejvyšší dosaženou dávkou 8 J/cm2 v kombinaci s 8-metoxypsoralenem (Oxsoralen). V průběhu léčby ale nedošlo k žádnému ústupu morf, morfy se spíše zvětšovaly, a proto byla světloléčba v dubnu roku 2016 ukončena.
Absence léčebné odpovědi po světloléčbě (obr. 3 a 4), která je jinak u kožních projevů histiocytózy z Langerhansových buněk obvykle účinná, nás vedla k rozhodnutí ještě jednou ověřit histologickou diagnózu, tedy k provedení další biopsie na ambulanci plastické chirurgie. K morfologickému vyšetření byl dodán vzorek o velikosti 12 × 6 × 8 mm, makroskopicky nenápadný. V histologickém obraze byl zastižen hluboký infiltrát v dermis šířící se směrem dolů podle kožních adnex. Epidermis i úzký pás horní dermis byly intaktní. Hustý infiltrát tvořily buňky cytologicky uniformní s hojnou světle eozinofilní cytoplazmou, jejichž hranice splývaly. Jádra byla oválná nebo nepravidelně zprohýbaná až ledvinovitá, místy se zářezy. Pozadí tvořily malé lymfocyty i typičtější histiocyty s dobře ohraničenou eozinofilní cytoplazmou, ale eozinofily a vícejaderné buňky chyběly (obr. 5 a 6). Mitotická aktivita byla nízká. Při imunohistochemickém vyšetření byl infiltrát difuzně silně pozitivní s LCA, CD43, CD4 a CD1a, slabě s S100 a parciálně pozitivní s CD68. Langerin byl zcela negativní při pozitivní vnitřní kontrole. Proliferační index Ki67 se pohyboval okolo 20 %. Nález byl hodnocen jako histiocytóza z indeterminovaných buněk. Při vyšetření nebyl odebrán vzorek na elektronmikroskopické vyšetření. Dodatečně byla vyšetřena mutace genu BRAF V600 s negativním výsledkem.
Obr. 3, obr. 4. Progrese exantému v rozsahu generalizace. 
Velké papuly až uzly mdle červenohnědé až červenofialové barvy, maxima postižení v oblasti trupu a hýždí, kde již patrna částečná tendence ke splývání papul a vytváření větších plaků Obr. 1. Kožní excize s hustým infiltrátem, který vynechává epidermis. 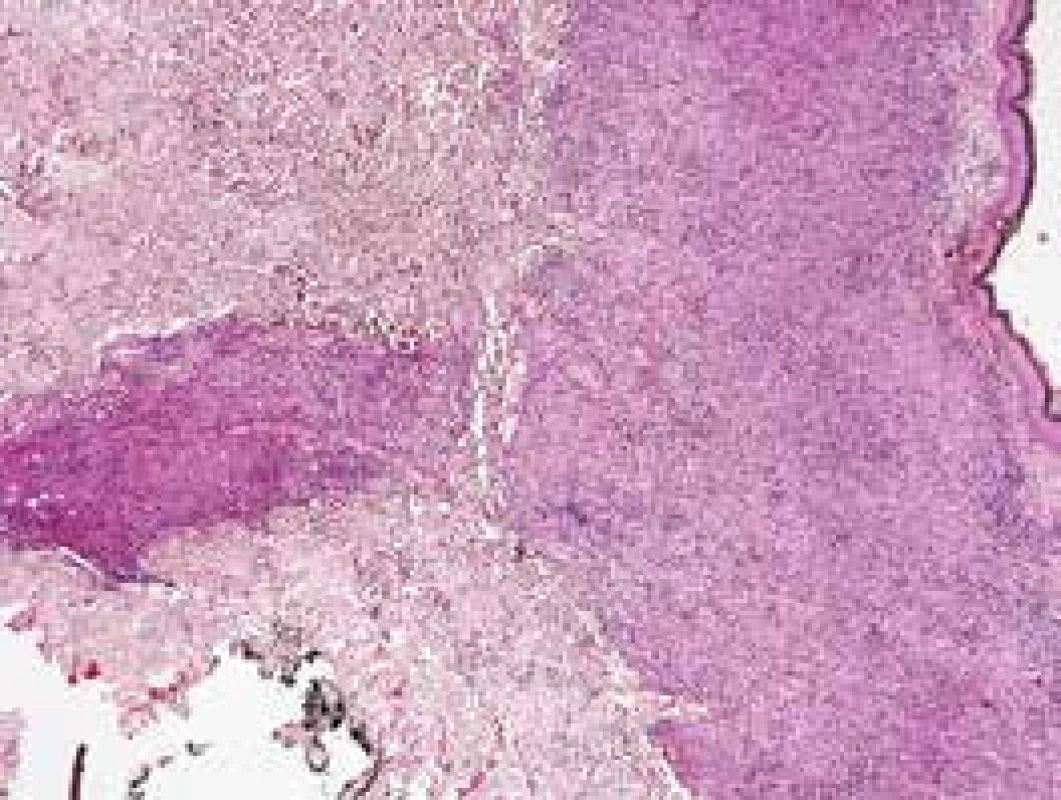
HE, zvětšeno 40krát Obr. 2. Detailní záběr na infiltrát z neurčených buněk s ledvinovitými jádry, v pozadí příměs lymfocytů. 
HE, zvětšeno 400krát Jako léčba druhé linie byla zvolena radioterapie – ozáření kůže celého těla elektronovým svazkem (6 MeV) lineárním urychlovačem, v celkové dávce 36,2 Gy. Radioterapie byla podána v dávce 1krát 2 Gy a následně 19krát 1,8 Gy. Průběh radioterapie byl bez komplikací a již v jejím průběhu ustoupilo svědění a rozsáhlé nádorové masy regredovaly na pokožce celého těla. Hyperkeratózy se pomalu odlučovaly. Při ukončení radioterapie byly morfy na kůži sice ještě patrné, ale byly podstatně menší než před radioterapií. Radioterapie proběhla od 27. 7. 2016 do 23. 8. 2016 na Klinice radiační onkologie LF MU a MOÚ v Brně. Efekt samotné radioterapie jsme hodnotili jako parciální remisi.
Po schválení revizním lékařem následovala od 30. 8. 2016 léčba 2-chlorodeoxyadenozinem (preparát Litak), který dostával pacient v dávce 5 mg/m2, celkem 10 mg/den podkožně, 5 dní v týdnu, v měsíčních intervalech. Celkem dostal 3 tyto léčebné cykly. V průběhu léčby 2-chlorodeoxyadenozinem všechny morfy zcela vymizely a na kůži v některých místech zůstaly jen tmavohnědé hyperpigmentace, ale bez přítomnosti uzlů či ložisek. Stav jsme hodnotili jako kompletní remisi nemoci. Vzhledem k výborné léčebné odpovědi jsme léčbu po 3 cyklech ukončili.
Remise po léčbě však nebyla trvalá, po 6 měsících choroba recidivovala. Uvedené 3 cykly chemoterapie zřejmě nebyly dostačující, takže nyní čekáme na vyjádření revizního lékaře, zda schválí úhradu pokračování této léčby.
Diskuse
Histologická klasifikace
Histiocytóza z neurčených buněk (synonymem histiocytóza z indeterminovaných buněk, tumor z indeterminovaných dendritických buněk) se v klasifikacích kožních nádorů řadí k histiocytárním proliferacím podobně jako známější a pravděpodobně úzce příbuzná histiocytóza z Langerhansových buněk [3]. Histiocytóza z neurčených buněk byla poprvé popsána až v roce 1985 [4].
Indeterminované buňky, které plní funkci antigen prezentujících buněk, se normálně nacházejí v dermis. Mohou představovat nezralé Langerhansovy buňky, podle jiné teorie jde o plnohodnotné dendritické buňky migrující do regionálních lymfatických uzlin [5].
Jsou to elementy s hojnou světle eozinofilní cytoplazmou a bledými ledvinovitými jádry, čímž se od Langerhansových buněk nijak neliší, v infiltrátu však chybí typický epidermotropizmus i příměs eozinofilů [6]. Indeterminované buňky nesou normální znaky Langerhansových buněk (CD1a, S100) i znaky non-Langerhansovy makrofágové linie (CD68). Některé histiocyty tyto markery skutečně koexprimují, ale většina nádorové populace je směsí 2 fenotypicky rozličných buněčných typů s izolovanou pozitivitou buď CD1a nebo CD68 [7]. Na úrovni ultrastruktury definuje neurčené buňky chybění Birbeckových granul. Před náročným vyšetřením elektronovým mikroskopem dnes dáváme přednost imunohistochemickému průkazu, který je založen na detekci jedné ze stavebních složek Birbeckových granul (útvarů s raketovitou pentalamelární strukturou) – lektinu s manózovou složkou – langerinu [8].
Klinické projevy
Ve většině popsaných případů měli pacienti více než jednu papulu, noduly či plaky, a to jak na trupu, tak na končetinách, postižení bylo lokalizováno na kůži, zatím není zcela jasno, zda má nemoc i mimokožní manifestace [9–12]. U našeho pacienta se jednalo o generalizované postižení kůže a vynechány byly pouze části těla distálně od zápěstí a distálně od kotníků. Zda zvýšená akumulace FDG v lymfatických uzlinách hrudníku souvisela s onemocněním, nevíme, protože tyto uzliny nebyly histologicky vyšetřeny. V literatuře byla popsána asociace mezi intederminovanými buňkami a nodulárním scabies, pityriasis rosea a low-grade B lymfomem [13–16].
Léčba
Po zadání hesla indeterminate cell histiocytosis do celosvětové literární databáze MEDLINE/PubMed se zobrazilo celkem pouze 75 citací. I z toho je zřetelné, že této nemoci nebylo věnováno mnoho pozornosti, a že zkušenosti s léčbou jsou nevelké.
U histiocytózy z Langerhansových buněk se při kožním postižení osvědčuje fototerapie, a tak není divu, že i u této jednotky byla testována. A většina dosud publikovaných prací hovoří o její účinnosti [17–20].
V našem případě však fototerapie nebyla účinná. Tento rozpor mezi pozitivními publikovanými výsledky a naší negativní zkušeností lze vysvětlit faktem, že pozitivní výsledky léčby se publikují lépe než výsledky negativní.
Vzhledem ke kladným zkušenostem s léčbou kožních lymfomů pomocí radioterapie s nízce energetickými elektrony jsme tuto léčbu použili i u našeho pacienta. Výsledek radioterapie elektronovým svazkem byl velmi pozitivní. Morfy ustupovaly v průběhu radioterapie výrazně, ale neztratily se docela. Podobně příznivý účinek radioterapie elektronovým svazkem byl popsán i dalším pracovištěm [21].
Z medikamentů, které byly testovány u této nemoci, jsme našli zprávy o použití talidomidu [22], nízkodávkovaného metotrexátu [23] a 2-chlorodeoxyadenozinu [24].
Pro 2-chlorodeoxyadenozin jsme se rozhodli na základně pozitivních zkušeností s 2-chlorodeoxyadenozinem u jiných histiocytárních chorob. Pacient dostával 5 dní po sobě 2-chlorodeoxyadenozin dávce 5 mg/m2 v podkožních injekcích. Tyto dávky jsme opakovali 3krát v měsíčních intervalech a vzhledem k věku pacienta (82 let) léčbu ukončili. Po ukončení 3. aplikace byl pacient prost všech morf. Po 6 měsících však nemoc recidivovala. Pravděpodobně tedy 3 cykly této léčby nebyly dostačující a nemoc zřejmě vyžadovala více cyklů aplikace, nejméně 2 další cykly po dosažení kompletní makroskopické kožní remise. Po schválení úhrady dalších cyklů pojišťovnou bude pokračovat léčba 2-chlorodeoxyadenozinem.
Závěry pro praxi
Při léčbě kožní formy histiocytózy z indeterminovaných buněk jsme prokázali příznivý účinek ozáření elektronovým svazkem a podávání 2-chlorodeoxyadenozinu.
Práce byla sepsána za podpory grantu: MUNI/A/1106/2016 a MZ ČR – RVO (MOÚ, 00209805) a v rámci projektu LO 1413.
prof. MUDr. Zdeněk Adam, CSc.
Adam.Zdenek@fnbrno.cz
Interní hematologická a onkologická klinika LF MU a FN Brno, pracoviště Bohunice
www.fnbrno.cz
Doručeno do redakce 5. 12. 2016
Přijato po recenzi 24. 4. 2017
Zdroje
1. Dalia S, Jaglal M, Chervenick P et al. Clinicopathologic characteristics and outcomes of histiocytic and dendritic cell neoplasms: the moffitt cancer center experience over the last twenty five years. Cancers (Basel) 2014; 6(4): 2275–2295. Dostupné z DOI: <http://dx.doi.org/10.3390/cancers6042275>.
2. Dalia S, Shao H, Sagatys E et al. Dendritic cell and histiocytic neoplasms: biology, diagnosis, and treatment. Cancer Control 2014; 21(4): 290–300.
3. Emile JF, Abla O, Fraitag S et al. [Histiocyte Society]. Revised classification of histiocytoses and neoplasms of the macrophage-dendritic cell lineages. Blood 2016; 127(22): 2672–2681. Dostupné z DOI: <http://dx.doi.org/10.1182/blood-2016–01–690636>.
4. Wood GS, Hu CH, Beckstead JH et al. The indeterminate cell proliferative disorder: report of a case manifesting as an unusual cutaneous histiocytosis. J Dermatol Surg Oncol 1985; 11(11): 1111–1119.
5. Sidoroff A1, Zelger B, Steiner H et al. Indeterminate cell histiocytosis – a clinicopathological entity with features of both X - and non-X histiocytosis. Br J Dermatol 1996; 134(3): 525–532.
6. Manente L, Cotellessa C, Schmitt et al. Indeterminate cell histiocytosis: a rare histiocytic disorder. Am J Dermatopathol 1997; 19(3): 276–283.
7. Fernandez-Flores A, Manjon JA, Manzarbeitia F. Double immunostaining with CD1A and CD68 in the phenotypic characterization of indeterminate cell histiocytosis. Cesk Patol 2008; 44(2): 37–39.
8. Rezk SA, Spagnolo DV, Brynes RK et al. Indeterminate cell tumor: a rare dendritic neoplasm. Am J Surg Pathol 2008; 32(12): 1868–1876. Dostupné z DOI: <http://dx.doi.org/10.1097/PAS.0b013e31818593d6>.
9. Rosenberg AS, Morgan MB. Cutaneous indeterminate cell histiocytosis: a new spindle cell variant resembling dendritic cell sarcoma. J Cutan Pathol 2001; 28(10): 531–537.
10. Ferran M, Toll A, Gilaberte M et al. Acquired mucosal indeterminate cell histiocytoma. Pediatr Dermatol 2007; 24(3): 253–256.
11. Ratzinger G, Burgdorf WH, Metze D et al. Indeterminate cell histiocytosis: Fact or fiction? J Cutan Pathol 2005; 32(8): 552–560.
12. Hashimoto K, Fujiwara K, Punwaney J et al. Post-scabetic nodules: A lymphohistiocytic reaction rich in indeterminate cells. J Dermatol 2000; 27(3): 181–194.
13. Wollenberg A, Burgdorf WH, Schaller M et al. Long-lasting “christmas tree rash” in an adolescent: Isotopic response of indeterminate cell histiocytosis in pityriasis rosea? Acta Derm Venereol 2002; 82(4): 288–291.
14. Vasef MA, Zaatari GS, Chan WC et al. Dendritic cell tumors associated with low-gradeB-cell malignancies. Report of three cases. Am J Clin Pathol 1995; 104(6): 696–701.
15. Bettington A, Lai JK, Kennedy C. Indeterminate dendritic cell tumour presenting in a patient with follicular lymphoma. Pathology 2011; 43(4): 372–375. Dostupné z DOI: <http://dx.doi.org/10.1097/PAT.0b013e32834685b7>.
16. Zerbini MC, Sotto MN, de Campos FP et al. Indeterminate cell histiocytosis successfully treated with phototherapy. Autops Case Rep 2016; 6(2): 33–38. Dostupné z DOI: <http://dx.doi.org/10.4322/acr.2016.038>.
17. Logemann N, Thomas B, Yetto T. Indeterminate cell histiocytosis successfully treated with narrowband UVB. Dermatol Online J 2013; 19(10): 20031.
18. Bard S, Torchia D, Connelly EA et al. S100-negative indeterminate cell histiocytosis in an African American child responsive to narrowband ultraviolet B. Pediatr Dermatol 2011; 28(5): 524–527. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1525–1470.2011.01305.x>.
19. Ishibashi M, Ouchi T, Tanikawa A et al. Indeterminate cell histiocytosis successfully treated with ultraviolet B phototherapy. Clin Exp Dermatol 2008; 33(3): 301–304. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1365–2230.2007.02667.x>.
20. Malhomme de la Roche H, Lai-Cheong JE, Calonje E et al. Indeterminate cell histiocytosis responding to total skin electron beam therapy. Br J Dermatol 2008; 158(4): 838–840. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1365–2133.2007.08409.x>.
21. Tóth B, Katona M, Hársing J et al. Indeterminate cell histiocytosis in a pediatric patient: successful treatment with thalidomide. Pathol Oncol Res 2012; 18(2): 535–538. Dostupné z DOI: <http://dx.doi.org/10.1007/s12253–011–9405–8>.
22. Fournier J, Ingraffea A, Pedvis-Leftick A. Successful treatment of indeterminate cell histiocytosis with low-dose methotrexate. J Dermatol 2011; 38(9): 937–939. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1346–8138.2010.01148.x>.
23. Daoud MS, Dahl PR, Dicken CH et al. Indeterminate cell histiocytosis treated successfully with 2-chlorodeoxyadenosine. Cutis 1997; 59(1): 27–31.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek Kontroverze okolo QALY
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2017 Číslo 4- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Prognostický význam hladiny natriuretických peptidů při léčbě empagliflozinem
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Novinky v liečbe srdcového zlyhávania – editorial
- Syndrom diabetické nohy: význam MR spektroskopie lýtkových svalů pro hodnocení končetinové ischemie a efektu revaskularizace
- Kontroverze okolo QALY
-
Význam zobrazení srdce pomocí magnetické rezonance v diagnostice hypertrofické kardiomyopatie
Část II - Novinky v léčbě srdečního selhání
- AT1 blokátory – srovnatelnost kardioprotektivity s inhibitory ACE
- Jak (s)tvořit spolupracujícího pacienta pro antihypertenzní a hypolipidemickou léčbu
- Relabující autoimunitní pankreatitida 1. typu: kazuistika
- Histiocytóza z indeterminovaných buněk – vymizení kožní infiltrace po ozáření elektronovým svazkem a aplikace 2-chlorodeoxyadenozinu: kazuistika
- Antikoagulační terapie dabigatranem vs rivaroxabanem u seniorů ve věku nad 65 let: porovnání dat „head to head“
- Gender and Coronary Artery Disease – a challenge for the 21st century
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Relabující autoimunitní pankreatitida 1. typu: kazuistika
- Kontroverze okolo QALY
- Novinky v léčbě srdečního selhání
- AT1 blokátory – srovnatelnost kardioprotektivity s inhibitory ACE
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání





