-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Feochromocytom – proč je jeho časná diagnóza pro pacienta důležitá?
Pheochromocytoma – why is its early diagnosis so important for patient?
Pheochromocytoma may present with various clinical signs, symptoms due to continuous and/or paroxysmal release of catecholamines. Arterial hypertension may be sustained and/or paroxysmal and palpitations are mainly due to sinus tachycardia. In some cases, even as the first manifestation of pheochromocytoma, may occur severe cardiovascular complications such as hypertensive emergency, myocardial ischemia, cardiomyopathy and heart failure, multisystem crisis or shock. Catecholamine release may be also associated with arrhythmias – tachycardias (supraventricular or ventricular) or less frequently bradycardias (AV blocks and junctional). The effect of catecholamines is not restricted to myocardium, but may also lead to cerebrovascular impairment such as transient ischemic attack or stroke. As many of these complications may be life-threatening, the only prevention is early diagnosis of pheochromocytoma and proper treatment, in particular in specialized centers.
Key words:
arrhythmias – catecholamines – cerebrovascular impairment – hypertension – myocardial ischemia – orthostatic hypotension -pheochromocytoma
Autoři: Tomáš Zelinka; Jiří Widimský Jr
Působiště autorů: Centrum pro výzkum, diagnostiku a léčbu hypertenze III. interní kliniky – kliniky endokrinologie a metabolizmu 1. LF UK a VFN Praha, přednosta prof. MUDr. Štěpán Svačina, DrSc., MBA
Vyšlo v časopise: Vnitř Lék 2015; 61(5): 487-491
Kategorie: Přehledné referáty
Souhrn
Feochromocytom se může projevit různými příznaky, symptomy na podkladě setrvalého nebo paroxyzmálního uvolňování katecholaminů. Arteriální hypertenze může být trvalá nebo záchvatovitá a palpitace jsou většinou projevem sinusové tachykardie. V některých případech, dokonce jako první projev feochromocytomu, se mohou vyskytnout závažné kardiovaskulární komplikace, jako je hypertenzní emergentní situace, ischemie myokardu, kardiomyopatie a srdeční selhání, multisystémová krize nebo šok. Vylučování katecholaminů může být doprovázeno i arytmiemi – tachykardiemi (supraventrikulárními a komorovými) a méně často i bradykardiemi (AV blokem nebo junkčními). Vliv katecholaminů není omezen jen na myokard, ale může také vést k postižení centrální nervové soustavy, jako je tranzientní ischemická ataka nebo cévní mozková příhoda. Protože většina z těchto komplikací může být i život ohrožující, jedinou prevencí je včasná diagnóza a správná léčba, především ve specializovaných centrech.
Klíčová slova:
feochromocytom – hypertenze – ischemie myokardu – katecholaminy – ortostatická hypotenze – poruchy srdečního rytmu – postižení centrálního nervového systémuÚvod
Jako feochromocytom označujeme ty nádory, které vycházejí z dřeně nadledvin a většinou produkují a také vylučují katecholaminy. Nádory vycházející z chromafinní tkáně mimo dřeň nadledviny označujeme jako paragangliomy a typicky se vyskytují v oblasti hlavy a krku a dále hrudníku, břicha i malé pánve. Nádory hlavy a krku většinou bývají sekrečně němé, ostatní mohou také vylučovat katecholaminy, a pak je označujeme jako funkční paragangliomy [1]. V našem přehledu budeme používat termín feochromocytom (FEO) pro funkční nádory. První popis FEO pochází z roku 1886, kdy byla Fränkelem popsána mladá pacientka s bilaterálním tumorem nadledviny, která umřela na maligní hypertenzi [2]. Výraz paragangliom byl zaveden v roce 1908 Aleziasem a Peyronem za účelem popisu extraadrenálních chromafinních tumorů vycházejících z paraganglií a termín feochromocytom (nádor hnědé barvy) byl použit poprvé Pickem v roce 1912. V roce 1922 byly popsány L‘Abbém et al paroxyzmální hypertenzní krize u mladé pacientky, která měla zjištěn FEO při pitvě. První úspěšná operace FEO v Evropě byla provedena v roce 1926 Rouxem ve Švýcarsku a následující rok pak také C. H. Mayoem v USA [3].
Feochromocytom a paragangliom jsou velmi zvláštní nádory, které zajímají nejen patology (dosud nejsou stanovena žádná jednoznačná prognostická data stran predikce případné malignity, a tak zůstává jediným kritériem malignity u FEO přítomnost metastáz, tedy přítomnost chromafinní tkáně v místech, kde se normálně nenacházejí – nejčastěji se jedná o lymfatické uzliny, kosti, játra a plíce), ale také genetiky (do dnešní doby bylo popsáno celkem 18 genů [4], jejichž mutace může být spojena se vznikem feochromocytomu nebo paragangliomu – mezi ty nejtypičtější patří syndrom mnohočetné endokrinní neoplazie 2. typu, syndrom von Hippelův-Lindauův nebo syndromy mnohočetné paragangliomatózy), biochemiky (v poslední době byl udělán velký pokrok v diagnostice FEO, u nějž je základní metodou pro diagnózu těchto nádorů stanovení metanefrinů, především plazmatických; ukázala se pak i korelace mezi nádorovým biochemickým fenotypem [druhem vylučovaných katecholaminů nebo metanefrinů] a typem genetické mutace [5]). Pro kliniky může být FEO zajímavý především svojí klinickou prezentací, která je ve velké většině případů dána sekrecí katecholaminů (výjimkou může být např. útlak tumorem) a může být velmi variabilní (často bývají projevy velmi nenápadné, a tak je dnes asi 30 % FEO diagnostikováno při vyšetřeních provedených z jiného důvodu [6]). Smyslem tohoto přehledu je právě upozornit na tuto klinickou variabilitu – především na kardiovaskulární projevy, a to včetně těch život ohrožujících. Ty byly dříve také příčinou častých úmrtí na FEO [7] a i dnes mohou být vysvětlením úmrtí u pacientů, u kterých byl FEO diagnostikován až při pitvě [8].
Arteriální hypertenze a ortostatická hypotenze
Arteriální hypertenze se vyskytuje asi u 80–90 % pacientů s FEO. Může se jednat o hypertenzi setrvalou nebo o záchvatovitou, a to i v kombinaci. Zvýšení hladiny noradrenalinu je spojeno se zvýšením periferní cévní rezistence a sníženým srdečním indexem, což vede ke zvýšení systolického i diastolického krevního tlaku. Naopak adrenalin působí i na β2-adrenergní receptory, a tedy většinou nevede ke zvýšení diastolického krevního tlaku, ale jen k vzestupu systolického krevního tlaku a srdeční frekvence. Náhlá sekrece adrenalinu je spojena i s typickými záchvatovitými projevy, jako jsou palpitace, bolesti hlavy a pocení. Dnes už se málokdy setkáváme s projevy maligní hypertenze, jako je neuroretinopatie. Přesto jsme se nedávno setkali s pacientem, u něhož se FEO projevil náhle vzniklou poruchou vízu následkem těžké hypertenze a s následnou úplnou úpravou zraku po adrenalektomii. Frekvence záchvatů může být různá – od velmi častých obtíží, které má pacient několikrát denně, až po obtíže, které se vyskytují velmi zřídka, tedy i déle než za měsíc. Záchvaty mohou trvat velmi krátce (tedy několik minut), zřídka pak i několik hodin a mohou být vyprovokovány různými podněty (cvičením, močením, příjmem určité potraviny, manipulací s tumorem nebo i určitými léky – máme nedávnou zkušenost s mladou pacientkou, u níž došlo k vyvolání život ohrožujícího FEO záchvatu podáním pervitinu). Vnímavost adrenergních receptorů k vysokým hladinám katecholaminů je u každého pacienta jiná, a tak vlastní hladina katecholaminů nekoreluje se stupněm arteriální hypertenze a přítomností dalších obtíží. U jednotlivého pacienta je však vzestup hladiny katecholaminů spojen s následným vzestupem hodnot krevního tlaku [9].
Pro FEO je ale typický také výskyt ortostatické hypotenze, která se může vyskytnout až u 10–50 % pacientů s FEO [10]. Kombinace arteriální hypertenze a ortostatické hypotenze je pro FEO typická. Pravděpodobným vysvětlením by mohla být hypovolemie a desenzitizace α-adrenergních receptorů.
Pokud u pacienta s FEO provedeme 24hodinové monitorování krevního tlaku, můžeme u těchto pacientů očekávat zvýšenou variabilitu a také absenci (nebo často i vzestup) nočního poklesu krevního tlaku [11,12]. Jedním z možných vysvětlení může být kromě opakovaných vzestupů krevního tlaku také již zmiňovaný sklon k ortostatické hypotenzi (obr. 1) [12].
Obr. 1. Záznam 24hodinového monitorování krevního tlaku u pacienta s mnohočetnými funkčními paragangliomy (krk, mediastinum) s opakovanými náhlými vzestupy a poklesy krevního tlaku, které jsou doprovázeny vzestupem srdeční frekvence 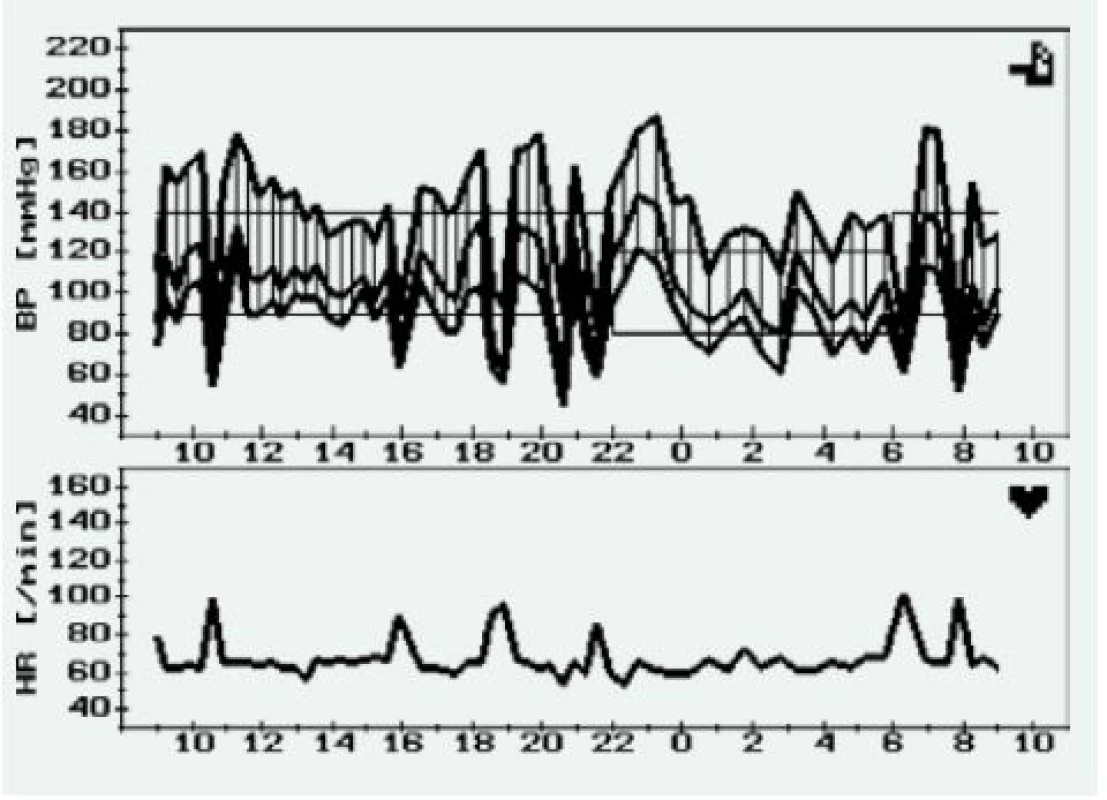
Arytmie
Stimulace β-receptorů katecholaminy je doprovázena palpitacemi nejméně u 50–70 % pacientů. Sinusová tachykardie se vyskytuje nejčastěji, ale setkat se můžeme i se supraventrikulárními (i fibrilace síní) i komorovými arytmiemi včetně komorové tachykardie (pro FEO je typické i prodloužení QT intervalu, takže se můžeme setkat i s polymorfní komorovou tachykardií). U FEO se však může vyskytnout i reflexní bradykardie nebo dokonce i AV blok vyššího stupně. Zajímavostí je, že se oba typy arytmií (bradykardie a tachykardie) mohou vyskytovat u jednoho pacienta (sami máme zkušenost se 2 takovými pacienty).
Ischemie myokardu
Bolesti na hrudi (doprovázející ostatní záchvatovité obtíže) patří také k typickým obtížím pacientů s FEO. Často bývají tito pacienti podrobováni i invazivnímu vyšetření, jehož výsledek neukáže významnější koronární aterosklerózu. Zavedení troponinů do rutinní klinické praxe pak výrazně zvýšilo i výskyt infarktu myokardu (v tomto případě většinou 2. typu) u těchto nemocných. Vysoké hladiny katecholaminů vedou ke zvýšené spotřebě kyslíku myokardu, vazokonstrikci a vazospazmům, zvýšené agregaci trombocytů nebo i k toxickým účinkům, jako je buněčná smrt nebo fibróza [13]. Často se setkáváme se změnami na EKG – sami jsme se setkali s elevacemi ST úseku, které napodobovaly STEMI, dále inverzí T vlny nebo depresemi ST úseku (obr. 2A). Tyto odchylky se upraví po ústupu klinických obtíží nebo až po úspěšném odstranění tumoru (obr. 2B). Dříve jsme se však mohli setkat u neléčených pacientů s častým uzávěrem koronární tepny jako příčinou úmrtí [7].
Obr. 2. EKG u pacientky s feochromocytomem před operací (A) ukazující na difuzní změny ST úseku a 5. pooperační den (B), kde tyto změny již nejsou patrné 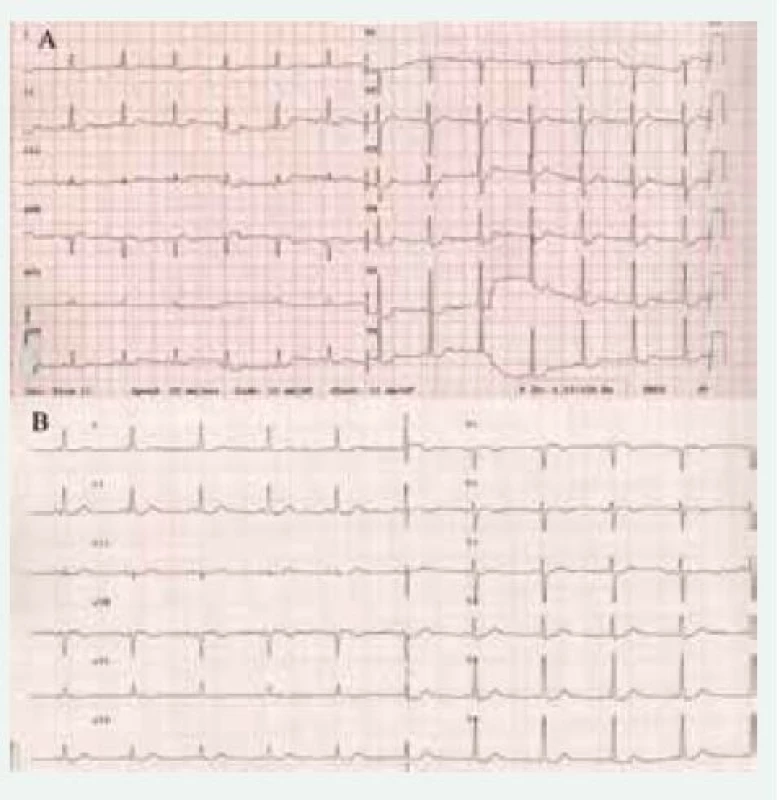
Hypertrofie myokardu, (takotsubo) kardiomoypatie a srdeční selhání
Katecholaminy mohou vést různými způsoby k akutnímu i chronickému postižení myokardu. K již výše zmíněným mechanizmům vedoucích k ischemii myokardu se přidává i zvýšená mobilita lipidů, přetížení vápníkem, zvýšená tvorba volných radikálů nebo zvýšená permeabilita sarkolem. Občasný výskyt hypertrofie myokardu u FEO (někdy až v podobě hypertrofické kardiomyopatie) pak většinou nesouvisí s výší krevního tlaku, ale s katecholaminy indukovanou produkcí proteinů [13]. Pokud jsou pacienti pečlivě vyšetřováni, výskyt systolické dysfunkce levé komory nebo akutní katecholaminové kardiomyopatie nemusí být vzácný – v některých případech až 11–20 % [14,15]. Zřídka může být FEO doprovázen kardiomyopatií, často dilatovanou, dnes pak v podobě tzv. takotsubo kardiomyopatie (tento výraz budeme používat i u pacientů s FEO, byť z definice vyplývá, že pro diagnózu takotsubo kardiomyopatie je nutno vyloučit FEO [16]), která je typickým následkem vysokých hladin katecholaminů. Dnes se ukazuje, že takotsubo kardiomyopatie (jak typická s akinézou hrotových oblastí nebo naopak invertovaná s akinézou bazálních částí myokardu) je velmi často komplikací FEO a má horší průběh (a může se i zopakovat) než u pacientů, u kterých byl FEO vyloučen [17]. Co je ale důležité, takotsubo kardiomyopatie může být první manifestací FEO. Častý výskyt ischemických postižení vedoucí až k obrazu ischemické kardiomyopatie na podkladě nediagnostikovaného FEO je jedním z možných vysvětlení smrti bývalého prezidenta USA D. Eisenhowera [18].
Feochromocytomová krize s šokem
Feochromocytomová krize by měla být brána v úvahu u všech pacientů s jinak nevysvětlitelným šokem, srdečním selháním, multiorgánovým selháním nebo s nevysvětlitelnou laktátovou acidózou s horečkami. Ve velké většině se jedná o život ohrožující stavy, často vyžadující i přístrojové podpory oběhu a dýchání. V některých případech může být stav komplikován i současnou nadprodukcí dalších působků, jako je např. interleukin 6. Tento druh život ohrožujících komplikací je typický především pro pacienty s nadprodukcí adrenalinu [19]. Za poslední rok jsme se setkali se 2 pacienty, u kterých byl FEO komplikován multisystémovou krizí – v jednom případě po aplikaci pervitinu a ve druhém případě se jednalo o pacientku, u níž se FEO nejdříve manifestoval v podobě NSTEMI a následně došlo k rozvoji obrazu septického šoku. Obě pacientky jsou nyní po adrenalektomii bez obtíží.
Cerebrovaskulární komplikace
Katecholaminy působí nejen na myokard, ale také na centrální nervovou soustavu v podobě katecholaminy indukované vazokonstrikce nebo vazospazmu vedoucí jen k tranzientní ischemické atace nebo až k dokonané cévní mozkové příhodě [20]. Opakované FEO záchvaty pak mohou vést k opakovaným drobným cévním inzultům s odpovídajícími ischemickými změnami v bílé hmotě a k neurologickému postižení. Cerebrovaskulární komplikace patřily dříve také k častým příčinám úmrtí u pacientů s FEO [7], dnes jsou však popisovány mnohem méně než srdeční komplikace [21]. Hemoragické postižení je také možné – např. krvácení ze subarachnoidálního aneuryzmatu u predisponovaných jedinců.
Jaké jsou naše zkušenosti s feochromocytomem na našem pracovišti?
Relativně nedávno jsme publikovali studii, která byla zaměřená právě na výskyt kardiovaskulárních komplikací u pacientů s FEO, kteří byli vyšetřeni na našem pracovišti. V souboru 145 pacientů jsme identifikovali celkem 28 pacientů (19,3 %), u nichž se vyskytla jedna nebo i více kardiovaskulárních komplikací (tab) [22]. S ohledem na to, že se jednalo o soubor pacientů vyšetřených během delšího časového úseku, dá se považovat toto číslo jako spíše nižší s ohledem na zavedení troponinů, akutního echokardiografického vyšetření nebo dokonce i akutní koronarografie do rutinní klinické praxe teprve v nedávné době. Pacienti s kardiovaskulárními komplikacemi měli spíše menší tumory a o trochu více u nich byla přítomna nadprodukce adrenalinu ve srovnání s pacienty bez komplikací. Tento rozdíl ale nedosáhl statistické významnosti. Efekt katecholaminů je zřejmý také nejen na cévní stěnu (rozšíření komplexu intima media karotického řečiště) [23], ale také i v urychlení rychlosti pulzní vlny [24].
Tab. 1. Kardiovaskulární komplikace u 28 pacientů s feochromocytomem 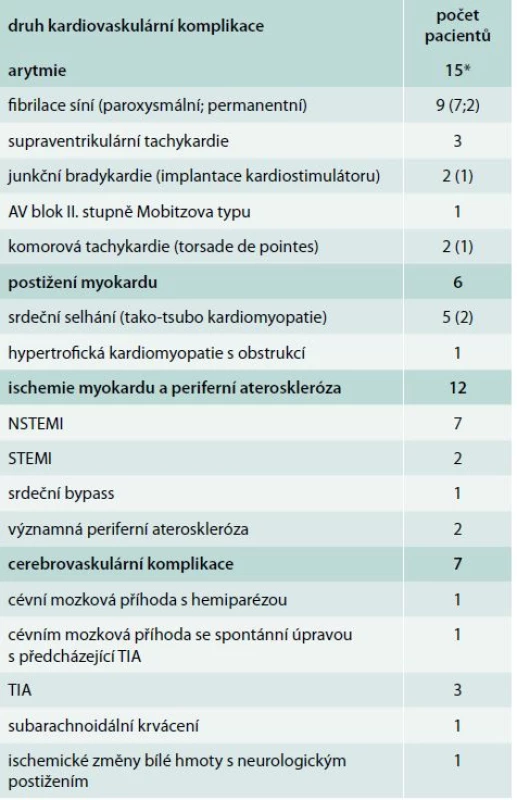
Léčba kardiovaskulárních komplikací
Základním léčebným opatřením je na diagnózu FEO vůbec pomyslet. Je velmi pravděpodobné, že časný záchyt těchto nádorů ještě v podobě náhodně zjištěného tumoru nadledviny (případně retroperitonea) je jednou ze základních prevencí těchto komplikací. Je jím také identifikace pacientů s obtížemi, které jsou kompatibilní s diagnózou FEO (např. mladší hubenější diabetici se záchvatovitými obtížemi, kteří jsou léčeni v diabetologických ambulancích pro diabetes mellitus 2. typu). Bohužel existuje ale velké množství pacientů, u kterých se FEO může projevit až v podobě život ohrožující komplikace. Kromě obecných opatření u jednotlivých kardiovaskulárních komplikací (především těch život ohrožujících) je základním opatřením terapie α-blokátory – v naší zemi nejspíše doxazosinem, a pokud je potřeba, tak i betablokátorem [25]. Akutní operace mívá většinou mnohem horší výsledky než stabilizace pacienta a následné odstranění tumoru až s odstupem po adekvátní medikamentózní přípravě [26]. Důležité je také soustředění těchto pacientů do center, která mají dostatečnou zkušenost s léčbou tohoto onemocnění – nejedná se jen o internisty (kardiology, endokrinology), ale také o chirurgy, anesteziology a případně i patology nebo odborníky v nukleární medicíně.
Závěr
Kardiovaskulární komplikace u FEO jsou velmi časté a mohou být i život ohrožující. Jejich nejlepší prevencí je vůbec na tuto diagnózu pomyslet: někdy je FEO označován jako velký imitátor (great mimic nebo masquerader) [27], bylo popsáno více než 80 různých klinických stavů spojených s tímto nádorem. Správná léčba pak může následky těchto komplikací zmírnit nebo dokonce jim i předejít.
Podpořeno výzkumnými projekty Univerzity Karlovy P25/LF1/2 a P27/LF1/1.
doc. MUDr. Tomáš Zelinka, CSc.
tzeli@lf1.cuni.cz
III. interní klinika - klinika endokrinologie a metabolizmu 1. LF UK a VFN Praha
www.vfn.cz, int3.lf1.cuni.cz
Doručeno do redakce 18. 2. 2015
Přijato po recenzi 8. 4. 2015
Zdroje
1. Zelinka T, Eisenhofer G, Pacák K. Pheochromocytoma as a catecholamine producing tumor: implications for clinical practice. Stress 2007; 10(2): 195–203.
2. Neumann HP, Vortmeyer A, Schmidt D et al. Evidence of MEN-2 in the original description of classic pheochromocytoma. N Engl J Med 2007; 357(13): 1311–1315.
3. Pacák K. Feochromocytom. Galén: Praha 2008. ISBN 978–80–7262–519–2.
4. Jochmanová I, Zelinka T, Widimský J jr et al. HIF signaling pathway in pheochromocytoma and other neuroendocrine tumors. Phys Res 2014; 63(Suppl 2): S251-S262.
5. Eisenhofer G, Peitzsch M. Laboratory Evaluation of Pheochromocytoma and Paraganglioma. Clin Chem 2014; 60(12): 1486–1499.
6. Kopetschke R, Slisko M, Kilisli A et al. Frequent incidental discovery of phaeochromocytoma: data from a German cohort of 201 phaeochromocytoma. Eur J Endocrinol 2009; 161(2): 355–361.
7. Graham JB. Pheochromocytoma and hypertension; an analysis of 207 cases. Int Abstr Surg 1951; 92(2): 105–121.
8. McNeil AR, Blok BH, Koelmeyer TD et al. Phaeochromocytomas discovered during coronial autopsies in Sydney, Melbourne and Auckland. Aust NZ J Med 2000; 30(6): 648–652.
9. Zelinka T, Pacák K, Widimský J Jr. Characteristics of blood pressure in pheochromocytoma. Ann NY Acad Sci 2006; 1073 : 86–93.
10. Streeten DH, Anderson GH Jr. Mechanisms of orthostatic hypotension and tachycardia in patients with pheochromocytoma. Am J Hypertens 1996; 9(8): 760–769.
11. Zelinka T, Widimský J, Weisserová J. Diminished circadian blood pressure rhythm in patients with asymptomatic normotensive pheochromocytoma. Phys Res 2001; 50(6): 631–634.
12. Zelinka T, Štrauch B, Petrák O et al. Increased blood pressure variability in pheochromocytoma compared to essential hypertension patients. J Hypertens 2005; 23(11): 2033–2039.
13. Prejbisz A, Lenders JW, Eisenhofer G et al. Cardiovascular manifestations of phaeochromocytoma. J Hypertens 2011; 29(11): 2049–2060.
14. Agarwal G, Sadacharan D, Kapoor A et al. Cardiovascular dysfunction and catecholamine cardiomyopathy in pheochromocytoma patients and their reversal following surgical cure: Results of a prospective case-control study. Surgery 2011; 150(6): 1202–1211.
15. Giavarini A, Chedid A, Bobrie G et al. Acute catecholamine cardiomyopathy in patients with phaeochromocytoma or functional paraganglioma. Heart 2013; 99(19): 1438–1444.
16. Yoshikawa T. Takotsubo cardiomyopathy, a new concept of cardiomyopathy: Clinical features and pathophysiology. Int J Cardiol 2014; 182 : 297–303. Dostupné z DOI: <http://dx.doi.org/10.1016/j.ijcard.2014.12.116>.
17. Agarwal V, Kant G, Hans N et al. Takotsubo-like cardiomyopathy in pheochromocytoma. Int J Cardiol 2011; 153(3): 241–248.
18. Messerli FH, Loughlin KR, Messerli AW et al. The president and the pheochromocytoma. Am J Cardiol 2007; 99(9): 1325–1329.
19. Whitelaw BC, Prague JK, Mustafa OG et al. Phaeochromocytoma [corrected] crisis. Clin Endocrinol (Oxf) 2014; 80(1): 13–22.
20. Majic T, Aiyagari V. Cerebrovascular manifestations of pheochromocytoma and the implications of a missed diagnosis. Neurocrit Care 2008; 9(3): 378–381.
21. Stolk RF, Bakx C, Mulder J et al. Is the excess cardiovascular morbidity in pheochromocytoma related to blood pressure or to catecholamines? J Clin Endocrinol Metab 2013; 98(3): 1100–1106.
22. Zelinka T, Petrák O, Turková H et al. High incidence of cardiovascular complications in pheochromocytoma. Horm Metab Res 2012; 44(5): 379–384.
23. Holaj R, Zelinka T, Wichterle D et al. Increased carotid intima-media thickness in patients with pheochromocytoma in comparison to essential hypertension. J Hum Hypertens 2009; 23(5): 350–358.
24. Petrák O, Štrauch B, Zelinka T et al. Factors influencing arterial stiffness in pheochromocytoma and effect of adrenalectomy. Hypertens Res 2010; 33(5): 454–459.
25. Pacák K. Preoperative management of the pheochromocytoma patient. J Clin Endocrinol Metab 2007; 92(11): 4069–4079.
26. Scholten A, Cisco RM, Vriens MR et al. Pheochromocytoma crisis is not a surgical emergency. J Clin Endocrinol Metab 2013; 98(2): 581–591.
27. Manger WM. An overview of pheochromocytoma: history, current concepts, vagaries, and diagnostic challenges. Ann N Y Acad Sci 2006; 1073 : 1–20.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2015 Číslo 5- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Vliv spironolaktonu u pacientů se srdečním selháním a zachovalou funkcí levé komory – studie TOPCAT
- Významné životní jubileum prof. MUDr. Jiřího Widimského, DrSc., FESC, FAHA
- Brňáci přejí profesoru Jiřímu Widimskému k životnímu jubileu a vzpomínají na společné chvíle
- Několik vzpomínek až příliš osobních
- Nová verze klasifikace plicní hypertenze
- Hypertenze u žen
- Vplyv pridania fytosterolu ku hypolipidemickej liečbe statínom na veľkosť lipoproteínových partikúl u pacientov s veľmi vysokým kardiovaskulárnym rizikom
- Hypertenze bílého pláště a maskovaná hypertenze
- Personalizovaná farmakoterapie digoxinem
- Kontroverze kolem betablokátorů
- Je potřeba léčit agresivně fibrilaci síní?
- Význam kyseliny močové a terapie alopurinolem v ovlivnění kardiovaskulárních onemocnění
- Ambulantní léčba žilní plicní embolie
- Nakolik jsme schopni dosáhnout současně platných cílových hodnot LDL-cholesterolu v sekundární prevenci ischemické choroby srdeční
- Čo môže zapríčiniť diabetes
- Hyperosmolární hyperglykemický stav
- Kombinační léčba hypertenze 2015
- Současný stav a budoucnost péče o nemocné s vrozeným srdečními vadami
- Inhibice systému renin-angiotenzin-aldosteron u srdečního selhání aneb od obecného souhlasu (CONSENSUS) po vzorec myšlení (PARADIGM-HF)
- Hemokoagulace – nové pohledy na starou kaskádu
- Primární hyperaldosteronizmus: problémy diagnostických přístupů
- Neurokardiologie nebo kardioneurologie – nová specializace budoucnosti?
- Feochromocytom – proč je jeho časná diagnóza pro pacienta důležitá?
- Kardiologie ve FN Královské Vinohrady v Praze má 80 let a Kardiocentrum FNKV a 3. LF UK 20 let
- Cholesterol – mýtus nebo největší zabiják?
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Hyperosmolární hyperglykemický stav
- Hemokoagulace – nové pohledy na starou kaskádu
- Význam kyseliny močové a terapie alopurinolem v ovlivnění kardiovaskulárních onemocnění
- Hypertenze u žen
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



