-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Intramurální hematom jícnu – kazuistika a přehled literatury
Intramural haematoma of the oesophagus – a case report and literature review
Intramural hematoma of the oesophagus is a rare diagnosis presenting with retrosternal pain, dysphagia and haematemesis. It is caused by barotrauma or direct injury to the esophagus, or it may occur spontaneously without apparent cause, which is more common in patients taking antiplatelet or anticoagulant medications. In most cases, treatment is conservative. Rarely, endoscopic, endovascular or surgical treatment is effective. This article presents a case report of a female patient with spontaneous haematoma of the oesophagus solved conservatively and discusses further possibilities of the course and treatment of the disease.
Key words:
intramural haematoma of the oesophagus − IHE
Autoři: M. Šnajdauf; A. Pazdro; T. Haruštiak; H. Mrázková; R. Lischke
Působiště autorů: III. chirurgická klinika 1. Lékařské fakulty Univerzity Karlovy a Fakultní nemocnice Motol, přednosta: prof. MUDr. R. Lischke Ph. D.
Vyšlo v časopise: Rozhl. Chir., 2015, roč. 94, č. 1, s. 30-33.
Kategorie: Kazuistika
Souhrn
Intramurální hematom jícnu je vzácně se vyskytující diagnóza. Prezentuje se retrosternální bolestí, dysfagií či hematemezou. Je způsoben barotraumatem či přímým poraněním jícnu, nebo se může objevit spontánně bez zjevné příčiny, což je častější u pacientů užívajících antiagregační či antikoagulační preparáty. Ve většině případů je léčba konzervativní, v ojedinělých případech endoskopická, endovaskulární či chirurgická. Tento článek prezentuje kazuistiku pacientky se spontánním hematomem jícnu řešeným konzervativně a diskuzi o dalších možnostech průběhu a léčby onemocnění.
Klíčová slova:
intramurální hematom jícnuKazuistika
89ti letá pacientka byla přijata na kardiologický JIP spádové nemocnice pro prudké bolesti na hrudi s maximem nad spodní části sterna s iradiací do krku a nauzeu. V RZP aplikované nitráty byly bez efektu. Anamnesticky měla farmakologicky léčenou hypertenzi a astma bronchiale a středně významnou aortální stenózu. Antikoagulační či antiagregační léky neužívala. Pro obdobné obtíže byla již hospitalizována před 6 měsíci, kdy byly vyloučeny disekce aorty, plicní embolie i akutní koronární syndrom. Fyzikální vyšetření bylo kromě hlučného systolického šelestu nad aortou v normě. Vstupní TK 180/85 mmHg, akce srdeční pravidelná 66/min. EKG s přiměřeným nálezem bez denivelací. Laboratorně hemoglobin 110 g/l, hematokrit 30 %. Leukocyty, trombocyty, CRP, INR, protrombinový čas i hladina kardioenzymů v normě. Vstupní skiagram hrudníku bez dilatace mediastina či deviace trachey se susp. drobným fluidothoraxem vlevo. Vzhledem ke klinickým obtížím a anamnéze zahájena terapie nízkomolekulárním heparinem 6.000 IU s.c. à 12 hodin. Echokardiografie s přiměřeným nálezem. Následující den pro hematemezu doplněna urgentní gastroskopie s přítomností čerstvé krve a extramukózní lividní masou obturující lumen od 25 cm do 40 cm, kde byla 6mm mírně prosakující hemoragická ploška, která byla opláchnuta adrenalinem. Bylo doplněno CT hrudníku s intravenózně podanou k.l. s nálezem intramurální homogenní masy průměrné denzity 66 HU v jícnu od aortální imprese distálně délky 120 mm a šíře 43 mm, která se postkontrastně nesytila (Obr. 1), a dále oboustranný fluidothorax šíře 23 mm. Uzavřeno jako rozsáhlý podslizniční hematom jícnu bez průkazu pokračujícího krvácení. Hemoglobin během 48 hodin poklesl na 105 g/l a hematokrit na 28 %. Nízkomolekulární heparin byl vysazen a pacientka byla přeložena k další péči na naši kliniku. Byla zavedena nazogastrická sonda a zahájena parenterální výživa s pozastavením perorálního příjmu. Vzhledem k přetrvávajícím stenokardiím nasazeno kardiakum s dobrým efektem, kontrolní EKG i kardioenzymy byly negativní. Na kontrolní gastroskopii po týdnu byla patrná eroze, až nekróza sliznice v rozsahu hematomu s reziduem hematomu obturujícího lumen (Obr. 2). Pacientce byl povolen perorální příjem tekutin 7. den hospitalizace. Následně se hematom odloučil, na kontrolním CT s odstupem 13 dní hematom zregredoval (Obr. 3) a gastroskopicky byla patrná arodovaná sliznice bez obturujících hematomových mas (Obr. 4). Pacientka byla propuštěna 17. den od první hospitalizace s doporučenou terapií inhibitorem protonové pumpy perorálně 20 mg 2krát denně. Při endoskopické kontrole po dvou měsících je patrná kompletní reepitelizace jícnu s nehomogenní kresbou bez erozí a bez stenózy. Klinicky je pacientka bez dysfagií.
Obr. 1. <b>Vstupní CT, transverzální a sagitální řez</b> Šipka označuje hematom. Na transverzálním řezu vlevo od hematomu je komprimované lumen jícnu. <b>Fig. 1: Initial CT, transversal and sagittal cross-sections</b> The arrow marks the haematoma. On the transverse cross-section to the left of the hematoma there is the compressed lumen of the oesophagus. 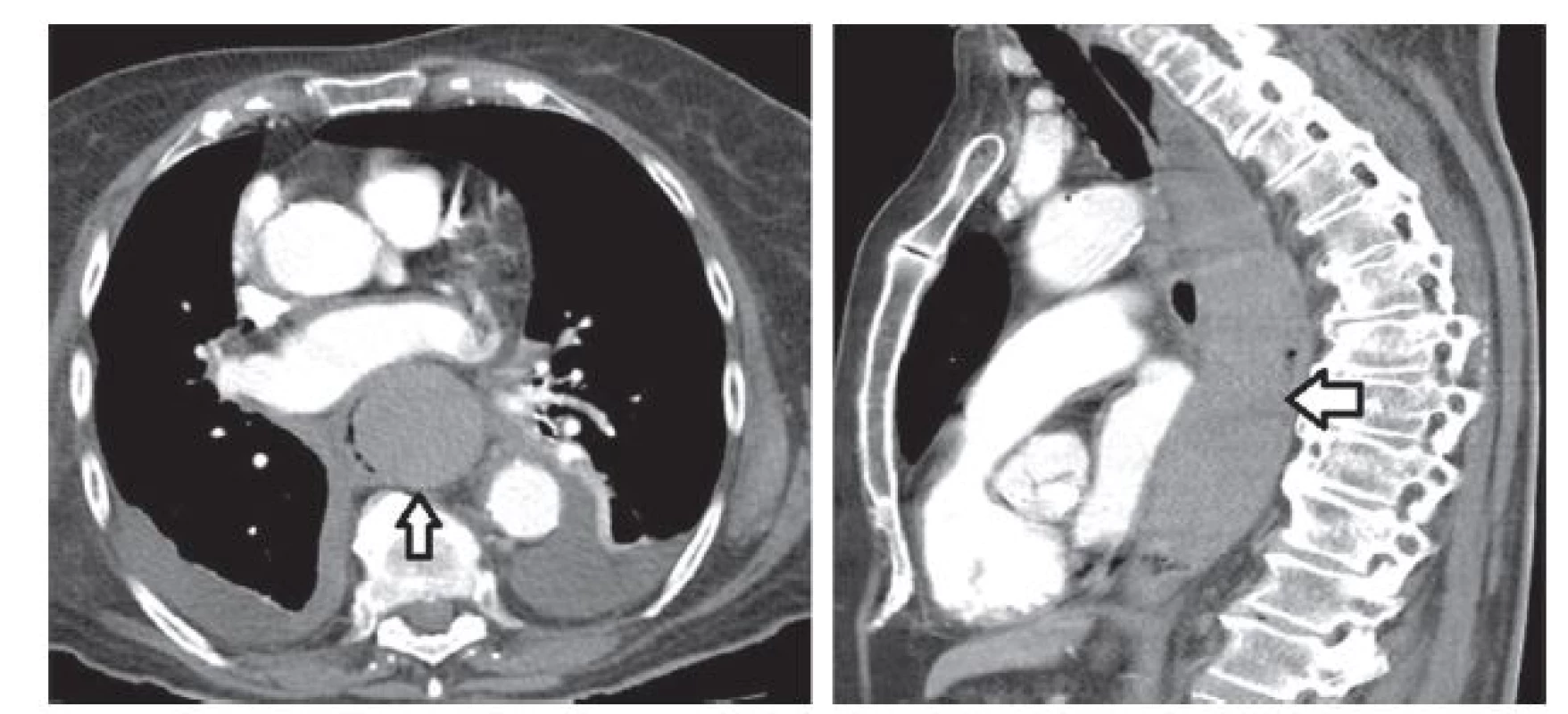
Obr. 2. Gastroskopický snímek po 7 dnech s prolabujícím hematomem Fig. 2: Upper endoscopy image after 7 days with obturating haematoma 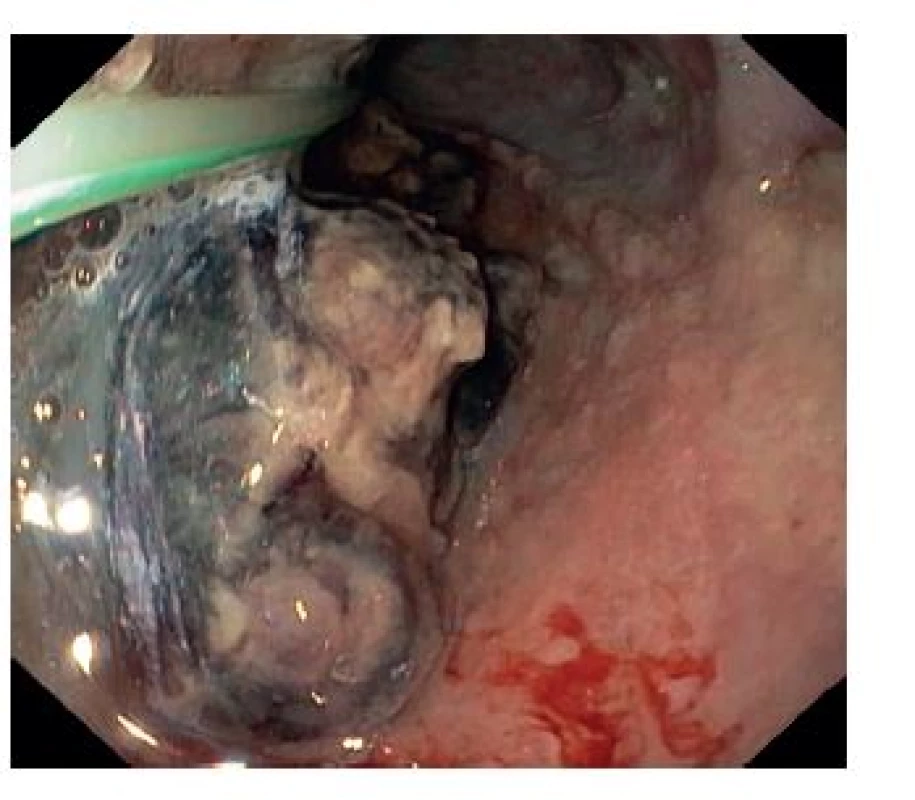
Obr. 3. <b>CT po 13 dnech, transversální a sagitální řez</b> Šipka označuje jícen bez hematomu s přiměřeným lumen. <b>Fig. 3: CT after 13 days, transversal and sagittal cross-section</b> The arrow indicates the oesophagus without haematoma with adequate lumen. 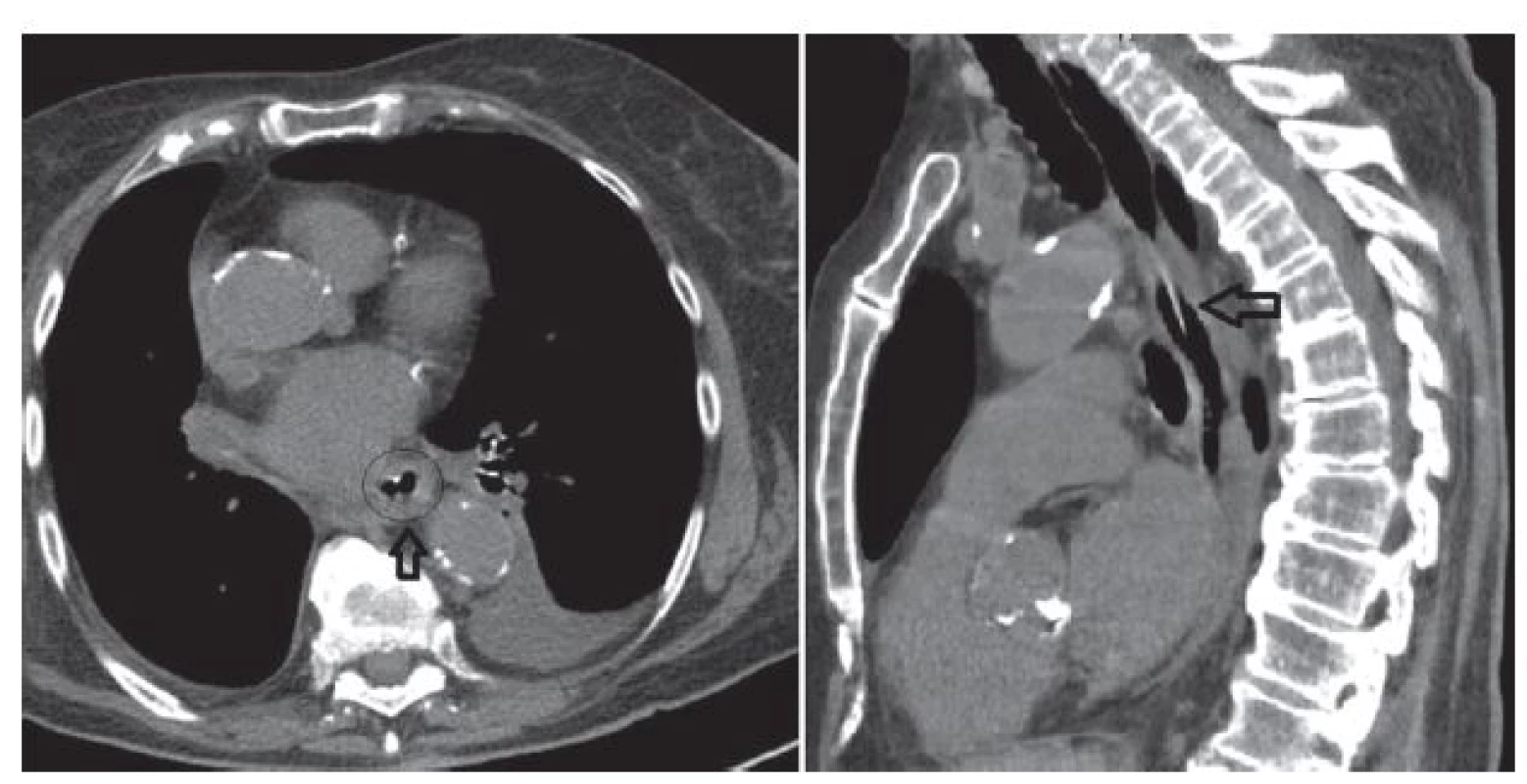
Obr. 4. Gastroskopický snímek po 13 dnech s plošnou erozí sliznice Fig. 4: Upper endoscopy image after 13 days with mucosal surface erosion 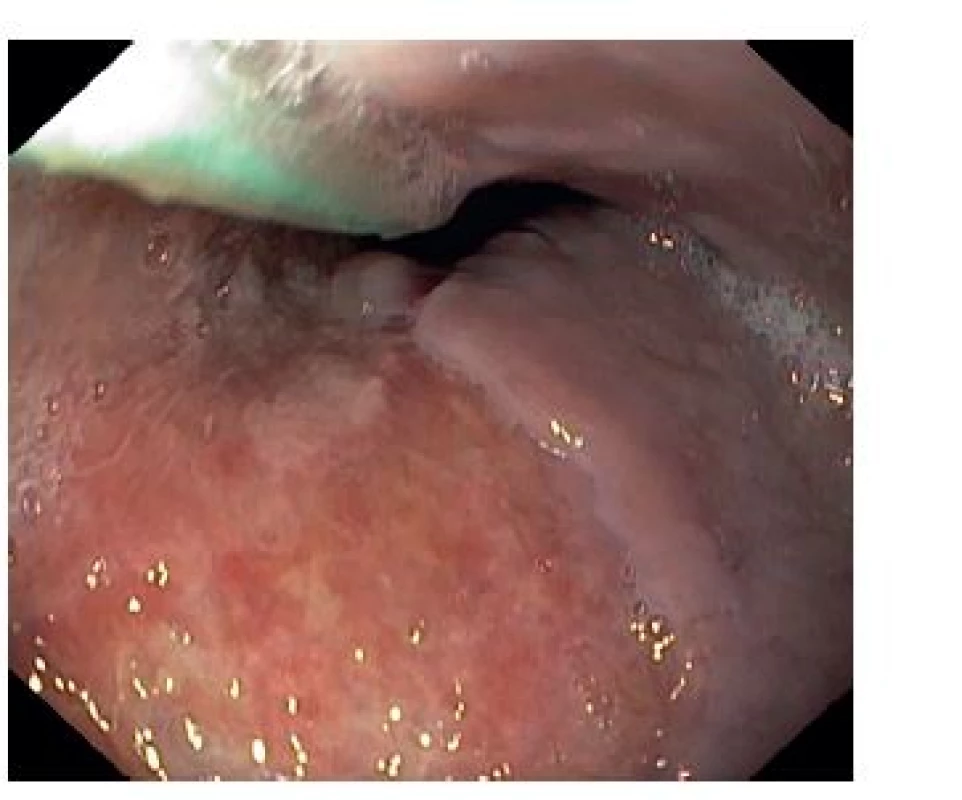
Diskuze
Intramurální hematom jícnu (v anglické literatuře IHE − intramural hematoma of esophagus) byl poprvé popsán Marksem a Keetem v roce 1968 [1]. Od té doby bylo publikováno okolo stovky kazuistik, přesto je potřeba tuto diagnózu připomenout jako možnou příčinu bolestí na hrudi. Intramurální hematom jícnu bývá někdy popisován jako mezistupeň mezi slizniční rupturou při Mallory-Weiss syndromu a transmurální rupturou jícnu při Boerhaave syndromu. Jako příčina hematomu se v literatuře uvádí zvýšený intraluminální tlak v jícnu při instrumentačním vyšetření (gastroskopie, endosonografie), zvracení, kašli, pasáži většího sousta jícnem nebo při achalázii kardie, kdy je při polykání vyšší intraluminální tlak v jícnu [2]. Může se objevit po klešťové biopsii [3] nebo jako neobvyklá komplikace endotracheální intubace [4]. Vyšší riziko mají obecně pacienti užívající antikoagulační či antiagregační preparáty. Je popsán případ recidivujícího intramurálního hematomu jícnu s hematemezou jako komplikace po transplantaci kmenových buněk pro akutní myeloidní leukemii, který musel být finálně řešen ezofagektomií z důvodu masivního krvácení [5].
V ostatních případech se jedná o spontánní hematom bez prokazatelných vyvolávajících příčin. V analýze 91 publikovaných případů se hematom objevil spontánně ve 37 % [6].
Patofyziologicky se jedná o krvácení do stěny jícnu, které disekuje submukózu. Nejčastěji, v 83 %, se vyskytuje v distálním jícnu, kde zcela chybí příčně pruhovaná svalovina a kde je jícen nejméně sevřen okolními mediastinálními strukturami [7,8]. Při zvětšování hematomu může dojít k ruptuře sliznice následované hematemezou. Ruptura svalové vrstvy a evakuace hematomu do pleurální dutiny způsobí hemothorax. Experimentální práce používající různé inflační techniky prokázaly, že svalová vrstva je k ruptuře náchylnější než sliznice [9,10].
Klinicky se hematom může projevovat retrosternální bolestí na hrudi, dysfagií, odynofagií a hematemezou. Klasická triáda příznaků (náhlá bolest na hrudi, dysfagie a hematemeza) se vyskytuje ve 35 % případů [11]. U pacientů přicházejících na pohotovost s některými z těchto příznaků je nutno v rámci diferenciální diagnózy myslet na akutní koronární syndrom, plicní embolii, aortální disekci či aneurysma, Boerhaaveho syndrom, Mallory-Weiss syndrom, gastroezofageální reflux, perforovaný či krvácejí žaludeční vřed, komplikaci jícnových varixů nebo karcinom (jícnu, žaludku či bronchogenní).
Je popsán případ pacienta, u kterého došlo po trombolytické terapii akutního infarktu myokardu k progresi velikosti zřejmě již přítomného hematomu jícnu a následné oběhové nestabilitě [12]. I v dalším případě se hematom jícnu objevil jako následek trombolýzy při špatně stanovené diagnóze akutního koronárního syndromu u pacienta s bolestmi na hrudi [13]. Zásadní je odlišit intramurální hematom jícnu od aortoezofageální píštěle při disekci aorty, další méně časté, ale o to závažnější příčiny krvácení do horní části zažívacího traktu [14].
Na skiagrafickém snímku hrudníku není obvykle hematom jícnu detekovatelný, i když při rozsáhlém hematomu může být někdy patrný jako rozšířený stín mediastina [15]. Nativní CT hrudníku je metodou volby pro diagnostiku hematomu jícnu. Zobrazuje se jako excentrické či koncentrické homogenní zesílení stěny jícnu, jehož denzita v Haunsfieldových jednotkách (HU) je podobná krvi. Diferenciálně diagnosticky se může jednat o leiomyom nebo cystu jícnu. Při podezření na perforaci jícnu je vhodné CT s perorálním podáním jodové kontrastní látky k vyloučení extraluminace. Intravenózně podaná kontrastní látka může zobrazit extravazaci do hematomu při pokračujícím krvácení a pomůže odlišit disekci aorty či aortoezofageální píštěl. Gastroskopicky je hematom patrný jako extramukózní, modře prosvítající hladká masa, vyklenující se do lumen, které může zcela obturovat. Při Mallory-Weiss syndromu po extenzivním zvracení jako vyvolávající příčině hematomu je patrná slizniční ragáda. Endosonografie nebo magnetická rezonance mohou upřesnit diagnózu, v akutní fázi vyšetřování jsou však indikovány ojediněle.
Léčba intramurálního hematomu jícnu je ve většině případů konzervativní. Pacienti jsou živeni parenterálně nebo enterálně nutriční sondou s možností perorálního příjmu tekutin. Jsou podávány inhibitory protonové pumpy a analgetika. Krevní ztráty mohou být hrazeny transfuzí erytrocytární masy a dalšími krevními deriváty k úpravě koagulopatie. Hematom se obvykle odloučí i s ulcerovanou sliznicí, která následně reepitelizuje. Jsou vhodné endoskopické a CT kontroly k posouzení regrese hematomu a stavu sliznice.
Invazivní léčba je indikována při známkách pokračujícího krvácení. Je publikován případ úspěšné zástavy pokračujícího krvácení do jícnu při intramurálním hematomu pomocí angiografické embolizace pseudoaneuryzmatu aberantní jícnové tepny vycházející z levé gastrické tepny [16]. Pravostranná videothorakoskopie s incizí mediastinální pleury, evakuací hematomu a hrudní drenáží byla provedena při diagnostikovaném hemothoraxu [17]. Endoskopicky neřešitelné arteriální krvácení ze slizniční trhliny jícnu při intramurálním hematomu bylo úspěšně vyřešeno ezofagotomií a suturou z pravostranné thorakotomie [18]. Disekující hematom může vytvořit perzistující slizniční septum s falešným slepým lumen jícnu způsobující dysfagie. Tento problém byl úspěšně řešen buď pětidenní tamponádou Sengstaken-Blackmorovou sondou [19], endoskopickou elektrokoagulační discizí [20,21], nebo zavedením metalického stentu [22]. U pacienta s infektem slepého lumen v počínajícím septickém stavu byla provedena resekce jícnu a kardie s ezofagogastroanastomózou [23].
Závěr
Na diagnózu intramurálního hematomu jícnu je potřeba myslet v rámci diferenciální diagnózy u pacientů s bolestmi na hrudi. Před případným podáním trombolýzy či nasazení antikoagulační terapie při nejednoznačném EKG nálezu a hraničních hladinách kardioenzymů je nutné doplnit CT hrudníku. Většina hematomů se spontánně rezorbuje či odloučí při konzervativním postupu. V případě pokračujícího krvácení či zvětšování hematomu je potřeba zajistit překlad pacienta na pracoviště se zkušenostmi s hrudní či jícnovou chirurgií.
Podpořeno projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 00064203 (FN MOTOL)
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Martin Šnajdauf
III. chirurgická klinika 1. LF UK a FN Motol
V Úvalu 84150 06 Praha 5
e-mail: martin.snajdauf@fnmotol.cz
Zdroje
1. Marks IN, Keet AD. Intramural rupture of the oesophagus. Br Med J 1968;3 : 536−7.
2. Chu YY, Sung KF, Ng SC, et al. Achalasia combined with esophageal intramural hematoma: case report and literature review. World J Gastroenterol 2010;16 : 5391−4.
3. Jeong ES, Kim MJ, Yoo SH, et al. Intramural hematoma of the esophagus after endoscopic pinch biopsy. Clin Endosc 2012;45 : 417−20. doi: 10.5946/ce.2012.45.4.417. Epub 2012 Nov 30.
4. Ivekovic H1, Ivekovic MP. Intramural esophageal hematoma: an unusual complication of endotracheal intubation. J Emerg Med 2013;44:e89−90.
5. Kobayashi T, Seo S1 Morita S, et al. Esophageal intramucosal hematoma after peripheral blood stem cell transplantation: case report and review of literature. Int J Clin Exp Pathol 2014;7 : 2690−4.
6. Criblez D, Filippini L, Schoch O, et al. Intramural rupture and intramural hematoma of the esophagus: 3 case reports and literature review. Schweiz Med Wochenschr 1992;122 : 416−23.
7. Hagel J1, Bicknell SG, Haniak W. Imaging management of spontaneous giant esophageal intramural hematoma. Can Assoc Radiol J 2007;58 : 76−8.
8. Restrepo CS, Lemos DF, Ocazionez D. Intramural hematoma of the esophagus: a pictorial essay. Emerg Radiol 2008;15 : 13−22.
9. Lion-Cachet J. Gastric fundal mucosal tears. Br J Surg 1963;50 : 985.
10. Mackler SA. Spontaneous rupture of the esophagus; an experimental and clinical study. Surg Gynecol Obstet 1952;95 : 345−56.
11. Geller A1, Gostout CJ. Esophagogastric hematoma mimicking a malignant neoplasm: clinical manifestations, diagnosis, and treatment. Mayo Clin Proc 1998;73 : 342−5.
12. Nault I, Bertrand OF. Severe haemodynamic compromise due to left atrial compression by oesophageal haematoma. Heart 2007;93 : 1190.
13. Yapa RS, Green GJ., Spontaneous oesophageal haematoma presenting as acute myocardial infarction: implications for thrombolytic therapy. Postgrad Med J 1991;67 : 779−80.
14. Maher MM1, Murphy J, Dervan P, O‘Connell D. Aorto-oesophageal fistula presenting as a submucosal oesophageal haematoma. Br J Radiol 1998;71 : 972−4.
15. Restrepo CS, Lemos DF, Ocazionez D, et al. Intramural hematoma of the esophagus: a pictorial essay. Emerg Radiol 2008;15 : 13−22.
16. Shim J, Jang JY, Hwangbo Y, et al. Recurrent massive bleeding due to dissecting intramural hematoma of the esophagus: treatment with therapeutic angiography. World J Gastroenterol 2009;15 : 5232−5.
17. Thumerel M, Rodriguez A, Lebreton G, Jougon J. Is there a place for video-associated thoracoscopy for dissecting intramural haematoma of the oesophagus? Interact Cardiovasc Thorac Surg 2011;13 : 356−7.
18. Folan RD, Smith RE, Head JM. Esophageal hematoma and tear requiring emergency surgical intervention. A case report and literature review. Dig Dis Sci 1992;37 : 1918−21.
19. Lai WW1, Wu MH, Shin JS. Submucosal esophageal dissection − a rare case report. Hepatogastroenterology 1999;46 : 2419−21.
20. Jung KW1, Lee OJ. Extensive spontaneous submucosal dissection of the esophagus: long-term sequential endoscopic observation and treatment. Gastrointest Endosc 2002;55 : 262−5.
21. Cho CM, Ha SS, Tak WY, et al. Endoscopic incision of a septum in a case of spontaneous intramural dissection of the esophagus. J Clin Gastroenterol 2002;35 : 387−90.
22. Kim SH1, Lee SO. Circumferential intramural esophageal dissection successfully treated by endoscopic procedure and metal stent insertion. J Gastroenterol 2005;40 : 1065−9.
23. Khil EK, Lee H, Her K. Spontaneous intramural full-length dissection of esophagus treated with surgical intervention: multidetector CT diagnosis with multiplanar reformations and virtual endoscopic display. Korean J Radiol 2014;15 : 173−7.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Fyloidní nádory prsu
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2015 Číslo 1- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Spolehlivý systém skórování jizev k hodnocení fotografií popálenin
- Nedostatečné dávkování enoxaparinu je u pacientů po ortopedickém výkonu časté a zvyšuje riziko tromboembolické nemoci
- Spasmolytický účinek metamizolu
- Bezpečnostní profil metamizolu – systematický přehled
-
Všechny články tohoto čísla
- 100 let od narození prof. Josefa Nováka
- Strategie léčby nádorů hrudní stěny a naše zkušenosti
- Atlas anatomie člověka I. Končetiny, stěna trupu
- Breast cancer at the 1st Surgical Department, University Hospital Olomouc − assessing the number and age of patients and benefit of breast screening
- K diskuzi o sekcích České chirurgické společnosti
- Intramurální hematom jícnu – kazuistika a přehled literatury
- Úraz podtlakem v bazénu: etiologie, prevence a management
- Zápis z jednání schůze Redakční rady časopisu Rozhledy v chirurgii, konané dne 10. 12. 2014
- Fyloidní nádory prsu
- Přínos PET/CT v diagnostice a léčbě karcinomu jícnu
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Fyloidní nádory prsu
- Strategie léčby nádorů hrudní stěny a naše zkušenosti
- Intramurální hematom jícnu – kazuistika a přehled literatury
- Úraz podtlakem v bazénu: etiologie, prevence a management
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



