-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Incidence a rizikové faktory vzniku střevní ischemie u pacientů po resekci AAA v našem souboru z let 2005–2009
Incidence and Risk Factors of Ischemic Colitis after AAA Repair in Our Cohort of Patients from 2005 through 2009
Introduction:
Using retrospective analysis, we sought to investigate the incidence, risk factors and therapeutic outcomes of ischemic colitis in patients after surgical and endovascular repair of abdominal aortic aneurysms (AAA).Material and methods:
The complete inpatient and outpatient medical records of all patients undergoing surgical or endovascular AAA repair in our Department from January 2005 to December 2009 were retrospectively reviewed. We selected all patients who had developed an acute or chronic form of postoperative large or small bowel ischemia . We carried out data analysis and focused on determining the incidence and risk factors of this complication and the outcomes of its treatment.Results:
Two hundred and seven AAA repairs were performed in the 2nd Department of Surgery of St. Anne’s University Hospital in Brno and the Faculty of Medicine of Masaryk University in Brno during the studied period. This number includes endovascular AAA repairs (13 patients; 6.3%) as well as one robot-assisted operation, and also the whole clinical spectrum of AAA manifestations, from non-symptomatic forms to ruptured aneurysm forms. The rest of the patients underwent open operation. Bowel ischemia developed in a total of 11 patients (5.3 %), who all underwent open AAA repair. Six of these patients presented with non-ruptured AAA and the remaining 5 with ruptured AAA. In 3 patients, bowel ischemia was diagnosed with a delay of several months from the original revascularization operation in the clinical form of postischemic stricture of the large bowel (2 patients) or postischemic colitis (1 patient). 8 patients were diagnosed with acute ischemic colitis affecting an isolated segment of the small bowel in one patient, extended segments of the large bowel (descending colon + sigmoid colon + rectum) in 2 patients, and typically the descending and sigmoid colon in 5 patients. None of the three patients with late manifestation of ischemic colitis died. Of the 8 patients with acute presentation, resection of the ischemic bowel +/ - the rectum was performed in 6 patients. 3 of them died and 3 survived the operation and have been followed up in our outpatient department. 2 patients with acute manifestation did not undergo bowel resection. Both of them died. The overall mortality of all patients with ischemic colitis was 45.5% (5 patients out of 11 died) in our study. When considering only patients suffering from the acute form of ischemic colitis, the mortality rate in our studied cohort amounts to 62.5% (5 patients out of 8 died).Conclusion:
Bowel ischemia after AAA repair remains to be a serious complication. Besides the acute form of ischemic colitis, its possible late clinical manifestation in the form of postischemic stricture of the large bowel or postischemic large bowel colitis must also be kept in mind when following up patients. The analysis of our patient’s data shows that conditions requiring the use of vasopressors and an increased need of transfusions (more than 7 units of packed red blood cells) intraoperatively represent important predictors of colon ischemia after AAA repair.Key words:
ischemic colitis – bowel ischemia – postischemic stricture and colitis – abdominal aortic aneurysm repair
Autoři: E. Biroš; R. Staffa
Působiště autorů: II. chirurgická klinika LF MU a FN u sv. Anny v Brně, přednosta: prof. MUDr. R. Staffa, Ph. D.
Vyšlo v časopise: Rozhl. Chir., 2011, roč. 90, č. 12, s. 682-687.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Úvod:
Retrospektivní analýzou zjistit incidenci, rizikové faktory vzniku a terapeutické výsledky ischemického postižení trávicí trubice u pacientů po cévně-chirurgické i endovaskulární léčbě aneuryzmat abdominální aorty (AAA).Materiál a metoda:
Kompletní hospitalizační a ambulantní dokumentace všech pacientů, kteří podstoupili chirurgickou nebo endovaskulární léčbu AAA v letech 2005 až 2009 na naší klinice byla retrospektivně prozkoumána. Byly zdokumentovány všechny případy časné i pozdní manifestace ischemického postižení tlustého nebo tenkého střeva. Na základě uvedené dokumentace byla vyhodnocena incidence, příčiny a terapeutické výsledky této komplikace.Výsledky:
Ve sledovaném období let 2005 až 2009 podstoupilo na II. chirurgické klinice FN u sv. Anny v Brně a LF MU celkově 207 pacientů terapii pro diagnózu AAA. Uvedené číslo zahrnuje jak endovaskulární výkony (celkem 13; 6,3 %), tak jeden roboticky asistovaný výkon a taky celé klinické spektrum manifestace AAA od bezpříznakových forem až po formy rupturovaných aneuryzmat. Komplikace střevní ischemie byla celkově pozorována u 11 pacientů (5,3 %). Ve všech případech byl proveden otevřený cévně-chirurgický výkon. V 6 případech se jednalo o pacienty s nerupturovaným AAA, v 5 případech o pacienty s diagnózou rupturovaného AAA. U 3 pacientů byla ischemie diagnostikována až s několika měsíčním odstupem od revaskularizačního výkonu v klinické podobě postischemické striktúry tlustého střeva (2 případy) nebo kolitidy (1 případ). Z 8 pacientů s akutní manifestací ischemie se v 1 případě jednalo o izolovanou ischemii tenkého střeva, ve 2 případech o rozsáhlou ischemii descendens, sigmatu a taky rekta, a v 5 případech o typické postižení tlustého střeva v rozsahu descendens a sigmatu. Ani jeden pacient s pozdní manifestací ischemie nezemřel. Z 8 akutních forem ischemie trávicí trubice byla resekce ischemické části tlustého střeva +/ - rekta provedena u 6 pacientů. Z nich 3 pacienti zemřeli a 3 pacienti přežili operační výkon a byli dále sledování v naší ambulanci. U 2 pacientů s akutní manifestací IC nebyla resekce ischemické části trávicí trubice provedena. Ani jeden z nich nepřežil. Celková mortalita pacientů s IC v našem souboru představuje 45,5 % (5 z 11 pacientů zemřelo). Při zohlednění jenom pacientů s akutní klinickou symptomatologií je mortalita v našem souboru na úrovni 62,5 % (5 z 8 pacientů zemřelo).Závěr:
Ischemické postižení trávicí trubice nepřestává být závažnou komplikací u pacientů po resekčním výkonu pro AAA. Kromě forem akutní střevní ischemie musíme dalším sledováním pacienta pomýšlet i na možnost pozdní manifestace ischemie ve formě striktúry tlustého střeva nebo kolitidy. Analýza dat našich pacientů ukazuje, že jedním z důležitých faktorů vývoje ischemické kolitidy u pacientů po resekci AAA jsou stavy, které vyžadují aplikaci vazopresorů a zvýšenou potřebu krevních převodů peroperačně.Klíčová slova:
střevní ischemie – ischemická kolitida – postischemická striktúra a kolitida – resekce aneuryzmatu břišní aortyÚvod
Střevní ischemie (IC) je devastující komplikace otevřených i endovaskulárních výkonů pro aneuryzmata abdominální aorty (AAA). Velké retrospektivní studie uvádí incidenci střevní ischemie v rozmezí 2 až 7 % [1, 2] u pacientů operovaných elektivně, se zjevně vyšším zastoupením uvedené komplikace v podskupině pacientů, kteří jsou operováni z důvodu ruptury AAA (rAAA). Sestavy endovaskulárně řešených pacientů (EVAR = Endo-Vascular Aneurysm Repair) se povětšinou shodují v nižší incidenci střevní ischemie po řešení AAA na úrovni 0,5 až 1,4 % [3, 4]. Incidence střevní ischemie se dále zvyšuje rutinním zapojením pooperačního kolonoskopického vyšetření, které je schopno detekce i jinak klinicky inaparatentních případů. Studie s rutinní pooperační kolonoskopií uvádí incidenci IC na úrovní 15 % v případě elektivních výkonů pro AAA [5], a na úrovni až 60 % u pacientů operovaných pro rAAA [2].
Význam střevní ischemie pro klinickou praxi cévního chirurga spočívá v jejím velice nepříznivém efektu na vzestup pooperační morbidity a mortality pacientů, kdy mortalita pacientů s rozvinutou transmurální formou IC je ve studiích uváděna na úrovni 37 až 90 % [4, 6].
Právě vysoká mortalita IC vedla k rozvoji různých metod předoperačního, peroperačního i pooperačního hodnocení míry rizika jejího rozvoje[8]. Lze říci, že kromě pooperační kolonoskopie, nedoznaly uvedené metodiky širší akceptace. I vlastní pooperační kolonoskopie není na většině pracovišť systematicky prováděna, a proto klinická bdělost a předvídavost jsou základními předpoklady včasné detekce a adekvátní terapie této jinak vysoce letální komplikace. Naše práce se zaměřuje na retrospektivní zhodnocení incidence IC v souboru našich pacientů s AAA, detekci příčin, klinického průběhu a jejich terapeutických výsledků.
Materiál a metodika
Tato studie byla provedena jako retrospektivní analýza hospitalizační a ambulantní dokumentace všech pacientů, kteří byli v letech 2005–2009 z důvodu diagnózy asymtomatického AAA, symptomatického AAA nebo rAAA řešeni na našem pracovišti. Cílem studie bylo dohledat jednak včasné formy manifestace IC v rámci pooperačního stonání pacienta, ale i pozdní formy manifestace střevní ischemie v podobě kolitidy nebo postischemické striktúry. Proto u všech pacientů bylo provedeno i dohledání jejich pooperačního ambulantního sledování až do okamžiku poslední kontroly v naší nebo jiné nemocniční ambulanci v rámci FNUSA. Střevní ischemie byla diagnostikována na základě endoskopického nálezu a histologického vyšetření vzorku sliznice tlustého střeva, operačního nálezu, nebo výsledku pitevního protokolu u zemřelého pacienta. U všech pacientů, kteří zemřeli v souvislosti s hospitalizací pro AAA v naší nemocnici, bylo provedeno také dohledání pitevních protokolů za účelem vyloučení skryté střevní ischemie. U pacientů, kteří vyvinuli včasnou nebo pozdní formu střevní ischemie, bylo provedeno dohledání dalších údajů včetně anamnézy, fyzikálního vyšetření, výsledků laboratorních (CRP, krevní obraz) a zobrazovacích vyšetření (US, CT, kolonoskopie), operačních a pitevních protokolů. Bylo provedeno zhodnocení klinické manifestace IC, průběhu léčby a léčebných výsledků.
Výsledky
V průběhu let 2005 až 2009 bylo na II. chirurgické klinice FNUSA v Brně (FNUSA) operováno 207 pacientů pro diagnózu AAA ve všech jejich klinických formách manifestace. U 159 pacientů (76,8 %) je jednalo o diagnózu nerupturovaného AAA. 48 pacientů (23,2 %) podstoupilo operační výkon pro diagnózu rAAA. Endovaskulárně řešených pacientů v tomto období bylo 13, co představuje z celého souboru jenom 6,3 % případů. Dále jeden pacient byl řešen roboticky asistovaným výkonem. U všech zbylých pacientů se jednalo o otevřenou náhradu AAA. V rámci retrospektivní analýzy souboru bylo nalezeno celkem 11 pacientů, u kterých došlo k rozvoji časné nebo pozdní manifestace střevní ischemie. Průměrný věk pacientů s uvedenou komplikací byl 69 let. V 8 případech se jednalo o pacienta mužského pohlaví, ve 3 případech o pacienta ženského pohlaví. Ve všech případech byl proveden otevřený cévně-chirurgický výkon a to u 5 pacientů urgentně pro diagnózu rAAA, v 5 případech elektivně u pacientů s asymptomatickým AAA a u jednoho pacienta se jednalo o semiakutní výkon pro symptomatické AAA.
U 3 pacientů byla ischemie diagnostikována až s několika měsíčním odstupem od revaskularizačního výkonu v klinické podobě postischemické striktúry tlustého střeva (2 případy) nebo kolitidy (1 případ). U této podskupiny pacientů byla pozdní manifestace IC diagnostikována s odstupem 3–4 měsíců. U 2 pacientů byl pooperační průběh zcela bez komplikací a až posléze vzniké projevy váhového úbytku a subileózních stavů nás vedly k dalšímu vyšetřování a provedení kolonoskopie s bioptickou verifikací striktúry kolon na podkladě ischemie. Jeden pacient z uvedené skupiny s „odloženou manifestací IC“ již druhý pooperační den (POD) po elektivní resekci AAA vyvinul známky respirační insuficience, oběhové instability a systémových projevů sepse s vysokou elevací proteinů akutní fáze a leukocytů. Bylo pomýšleno na akutní bronchopneumonii, proto byl zaléčen systémově antibiotiky a neinvazivní ventilací. Břišní nález byl klidný, proto na možnou IC nepomýšleno, nicméně vývoj pooperačního stonání s odstupem možno hodnotit jako konzervativně zaléčenou inkompletní transmurální ischemii se systémovými projevy orgánové dysfunkce. Ze všech 3 pacientů s odloženou manifestací IC byla u dvou s odstupem 3 a 4 měsíců po resekci AAA provedena resekce dle Hartmana pro známky chronické ischemické kolitidy se striktúrou. Třetí pacientka s klinickými projevy ischemické kolitidy s vředy průměru do 8 mm v oblasti rektosigmoideálního přechodu nepodstoupila resekční výkon.
U 8 pacientů s akutní manifestací ischemie se v 1 případě jednalo o izolovanou ischemii tenkého střeva, ve 2 případech o rozsáhlou ischemii descendens, sigmatu a taky rekta, a v 5 případech o typické postižení tlustého střeva v rozsahu descendens a sigmatu. Z 8 akutních forem střevní ischemie byla resekce ischemické části tlustého střeva +/ - rekta provedena u 6 pacientů. Z nich 3 pacienti zemřeli a 3 pacienti přežili operační výkony a byli dále sledování v naší ambulanci. V rámci sledování ani jeden z nich nevyvinul známky infekce cévní protézy. U neoperovaných pacientů s akutní ischemií se v jednom případě jednalo až o diagnózu plynoucí z pitevního ohledání zemřelého (hemoragická infarzace tenkého střeva), který exitoval 8. POD, a v jednom případě vzhledem k celkovému stavu pacienta, jeho výraznou obezitu a rozsah ischemie (lienální flexúra až rektum, výrazný prosak mezokolon) bylo rozhodnuto resekční výkon neprovádět. Ve 3 případech byla diagnóza IC stanovena první POD. U všech pacientů se jednalo o diagnózu rAAA a všichni záhy po operačním výkonu exitovali. U jedné pacientky byla diagnóza IC stanovena kolonoskopicky 3. POD. Podstoupila resekční výkon dle Hartmana a následné pooperační stonání přežila. U všech zbylých pacientů byla diagnóza akutní IC stanovena pozdě: 8., 12. a 15. POD, žel pokaždé již ve stadiu sterkorální peritonitidy. I přes uvedenou nepříznivou klinickou situaci, se nám resekčním výkonem podařilo zachránit 2 pacienty, kteří jsou dlouhodobě sledování v naší ambulanci. Typická symptomatologie průjmů s přítomností nebo bez přítomnosti krve nebo frustní enteroragie se z celého souboru 8 pacientů s akutní formou IC vyskytovala u 4 pacientů. U zbývajících pacientů se jednalo o systémové projevy sepse s orgánovou dysfunkcí, oběhovou nestabilitou a v různé míře vyjádřeným obrazem parézy gastrointestinálního traktu.
Ze sledovaného souboru 11 pacientů ani v jednom případě nebyla provedena reimplantace arteria mesenterica inferior (AMI). Hodnocení zpětného návratu z pahýlu AMI po dokončení revaskularizační části operačního výkonu bylo v operačních protokolech systematicky uváděno. Nebyla použita žádná technická metoda (měření tlaku krve v pahýlu AMI, dopplerometrie kolaterální cirkulace, atd.) ke zhodnocení adekvátnosti kolaterálního oběhu při podvazu AMI. Klinický průběh onemocnění IC, patologický nález a výsledek stonání pacientů uvádí přehledně tabulka 1.
Tab. 1. Sumarizace klinických průběhů, patologických nálezů a výsledků terapie u pacientů s ischemickou kolitidou Tab. 1. Clinical manifestations, pathological findings and therapeutic results in patients with ischemic colitis. 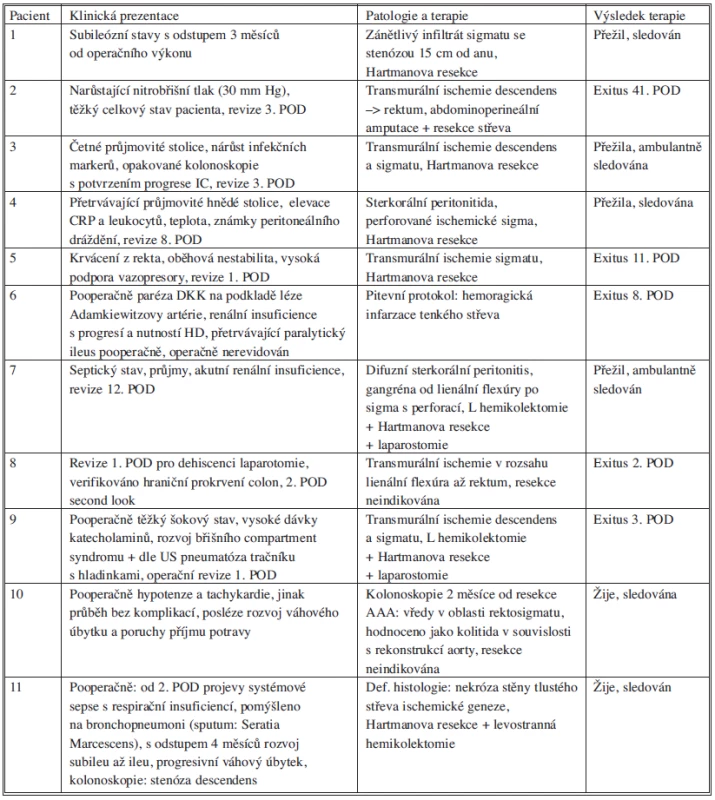
Detailním zpracováním operačních a anesteziologických záznamů bylo provedeno zhodnocení průběhů operačních výkonů ve snaze diagnostikovat základní peroperační rizikové faktory vzniku IC: hypotenze na začátku operačního výkonu, peroperační hypotenze (definována jako systolický tlak s poklesem pod 90 mm Hg po dobu delší než 15 min), potřeba vasopresorů v průběhu operačního výkonu, potřeba krevních převodů a krystaloidů v průběhu operačního výkonu (Tab. 2). Z uvedených parametrů lze za nepříznivé v našem souboru považovat potřebu vasopresorů, která byla vysledována u 7 z 11 pacientů, tedy v 64 % a zvýšenou potřebu krevních převodů v průběhu operačního výkonu (7 j EBR nebo více). Tato druhá skutečnost byla vysledována u 6 pacientů z 11, tedy v 55 %.
Tab. 2. Zhodnocení peroperačních rizikových faktorů pro vznik ischemické kolitidy Tab. 2. Intraoperative risk factors influencing the development of ischemic colitis. 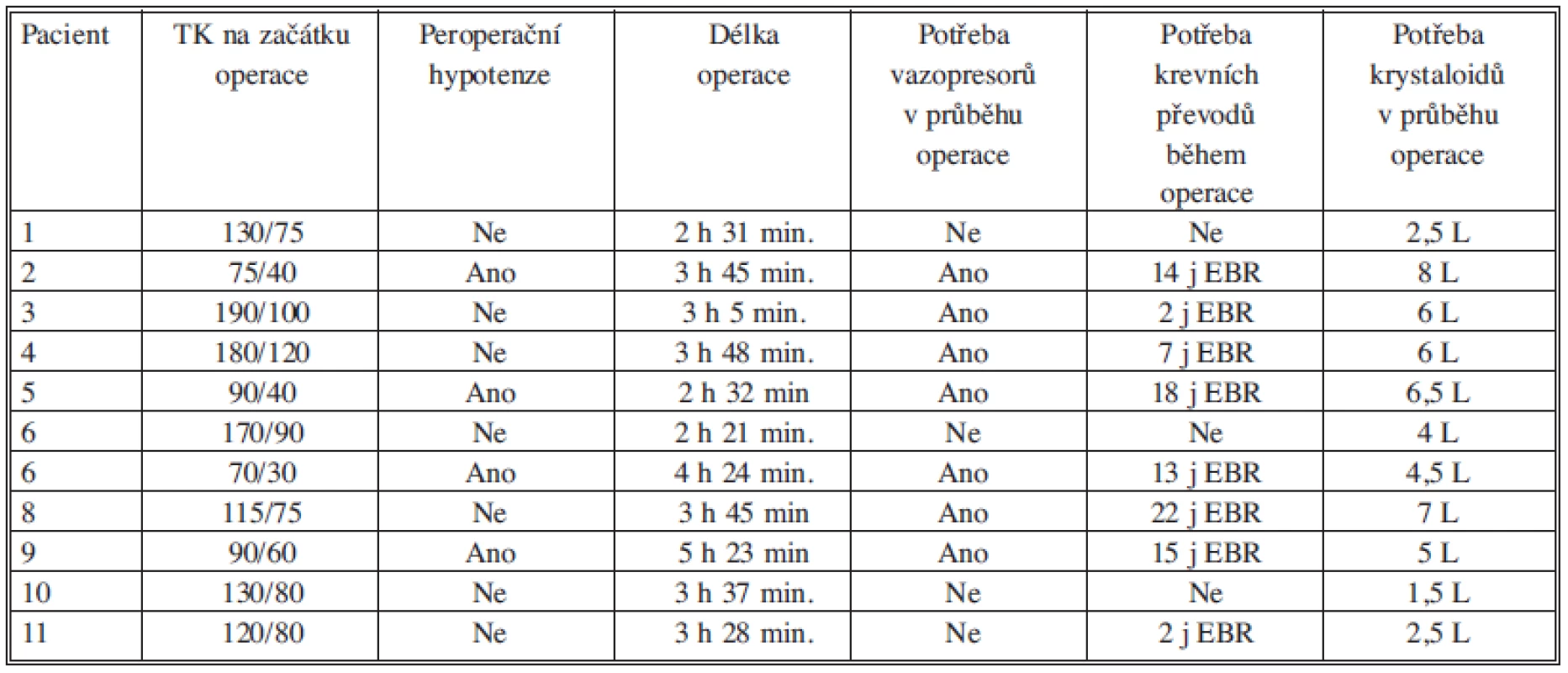
Celková mortalita pacientů s IC v našem souboru představuje 45,5 % (5 z 11 pacientů zemřelo). Při hodnocení pouze pacientů s akutní klinickou symptomatologií je mortalita v našem souboru 62,5 % (5 z 8 pacientů zemřelo), přičemž u všech pacientů až na jednoho se jednalo o diagnózu rAAA. Ze 48 pacientů s diagnózou rAAA vyvinulo IC celkem 5 pacientů, co představuje 10,4% incidenci jejího vývoje pro tuto podskupinu nemocných. Ze 159 pacientů s nerupturovaným AAA vyvinulo IC 6 pacientů, co představuje 3,8 % incidenci jejího vzniku v této subpopulaci nemocných.
Diskuse
Ischemická kolitida nepřestává být problémem, který výrazně zhoršuje prospekt uzdravení u pacientů po elektivním i urgentním ošetření aneuryzmatu abdominální aorty. Incidence ischemické kolitidy v našem souboru na úrovni 5,3 % je zcela v limitech většiny publikovaných studií, u kterých je rozptyl ve výskytu především důsledkem rozdílných způsobů detekce a definice uvedené komplikace se zřetelně vyšší incidencí u prací, které zapojily endoskopickou pooperační monitoraci pacientů [1, 5, 9]. Taky mortalita pacientů v našem souboru z důvodu IC (45,5 %) nevybočuje z rámce literárních údajů [1, 5, 10]. V souladu s literárními zdroji náš soubor pacientů potvrzuje jednoznačně vyšší, téměř trojnásobnou, incidenci IC u pacientů po ošetření rAAA. Za specifikum našich výsledků lze považovat detekci pacientů s „opožděnou” formou manifestace IC s odstupem několika měsíců po resekci aneuryzmatu ve formě ischemické striktúry nebo kolitidy. Uvedená forma manifestace není v literatuře zmiňována. Jednoznačný důkaz kauzální souvislosti s operačním výkonem je u „opožděných” forem obtížné doložit, ale u všech takto postižených pacientů je nápadná manifestace do 4 měsíců od operačního výkonu a taky jednoznačná endoskopická a taky histologická definice nálezů.
Retrospektivní povaha naší práce neumožňovala systematické zhodnocení všech rizikových faktorů pro vznik IC. Práce Levisona z perioperačních faktorů hodnotí jako statisticky signifikantní pro rozvoj IC: hypotenzi na začátku operace (průměrný systolický tlak pod 90 mm Hg), peroperační hypotenzi v délce trvání nad 30 min., tělesnou teplotu na konci operačního výkonu pod 35 °C, potřeba více než 5 litrů tekutin ve včasném pooperačním období a více než 6 jednotek erymasy aplikovaných v průběhu operačního výkonu [11]. Práce Björcka hodnotí jako základní rizikový faktor vývoje IC hemodynamickou nestabilitu pacienta v podobě šoku [1]. I údaje plynoucí z našeho soboru pacientů hodnotí hemodynamickou nestabilitu vyjádřenou v podobě nutnosti peroperační aplikace vazopresorů nebo zvýšeného množství krevních převodů jako důležité rizikové faktory pro vznik IC.
Reimplantace AMI po resekci AAA nebyla ani u jednoho pacienta našeho souboru provedena, proto se nemůžeme vyjádřit k jejímu dopadu na incidenci IC. Prospektivní randomizovaná studie Senekowitsche však nepotvrdila signifikantní redukci perioperační morbidity a mortality z důvodu IC při reimplantaci AMI [5]. Otázkou taky zůstává eventuální dopad systematicky prováděné kolonoskopie na incidenci, ale hlavně terapeutické výsledky pacientů s akutní manifestací IC. Uvedená vyšetřovací modalita byla v této podskupině pacientů použita jenom jednou. V letech 2005 až 2009 jsme na našem pracovišti neprováděli vyšetření hladiny prokalcitoninu, kterou práce Nagata označuje jako velice nadějný skríningový test s vysokou negativní prediktivní hodnotou k vyloučení přítomnosti ischemické kolitidy [12]. Od roku 2010 je však uvedené vyšetření již součástí našeho diagnostického armentária s iniciálně velice slibnými výsledky.
Retrospektivní charakter naší studie společně s malou velikostí souboru pacientů s IC a jeho heterogenita (8 pacientů s akutní manifestací, 3 pacienti s „opožděnou” manifestací) neumožňují širší generalizaci našich závěrů, mohly by však iniciovat jejich verifikaci na multicentrické nebo celonárodní úrovni.
Závěr
Klinická bdělost společně s časnou aplikací endoskopie, počítačové tomografie nebo chirurgické revize představují nadále základní kameny časné diagnostiky ischemické kolitidy. Kromě forem akutní střevní ischemie musíme dalším sledováním pacienta pomýšlet i na možnost pozdní manifestace ischemie ve formě striktúry tlustého střeva nebo kolitidy. Na základě zhodnocení našich pacientů potvrzujeme literární údaje, které považují aplikaci vazopresorů a zvýšenou potřebu krevních převodů peroperačně za jeden z důležitých rizikových faktorů vývoje ischemické kolitidy u pacientů po resekcích AAA.
Seznam použitých zkratek:
IC – střevní ischemie
AAA – aneuryzma abdominální aorty
rAAA – rupturované aneuryzma abdominální aorty
AMI – arteria mesenterica inferior
POD – pooperační den
US – ultrasonografie
DKK – dolní končetiny
HD – hemodialýza
L hemikolektomie – levostranná hemikolektomie
LT – laparotomie
FNUSA – II. chirurgická klinika FN u sv. Anny v Brně a LF MU
MUDr. Ernest Biroš
II. chirurgická klinika FNuSA
Pekařská 53
656 91 Brno
e-mail: ernest.biros@fnusa.cz
Zdroje
1. Bjorck, M., Bergquist, D., Troeng, T. Incidence and clinical presentation of bowel ischemia after aortoiliac surgery: 2930 operations from a population-based registry in Sweeden. Eur. J. Vasc. Endovasc. Surg., 1996; 12 : 139–144.
2. Zelenock, G., Strodel, W., Knol, J., Messina, L., Wakefield, T., Lindenauer, S., Eckhauser, F., Greenfield, L., Stanley, J. A prospective study of clinically and endoscopically documented colonic ischemia in 100 patients undergoing aortic reconstructive surgery with aggressive colonic and direct pelvic revascularization, compared with historic controls. Surgery, 1989; 106(4): 771–780.
3. Perry, R., Martin, M., Eckert, M., Sohn, V., Steele, S. Colonic ischemia complicating open vs endovascular abdominal aortic aneurysm repair. J. Vasc. Surg., 2008; 48 (2): 272–277.
4. Zhang, W., Kulaylat, M., Anain, P., Dosluoglu, H., Harris, L. Embolization as cause of bowel ischemia after endovascular abdominal aortic repair. J. Vasc. Surg., 2004; 40 (5): 866–872.
5. Senekowitsch, C., Assadian, A., Assadian, O., Hartleb, H., Ptakovsky, H., Hagmüller, G. Replanting the inferior mesentery artery during infrarenal aortic aneurysm repair: influence on postoperative colon ischemia. J. Vasc. Surg., 2006; 43 (4): 689–694.
6. Piotrowski, J., Ripepi, A., Yuhas, J., Alexander, J., Brandt, C. Colonic ischemia: the Achilles heel of ruptured aortic aneurysm repair. Am. Surg., 1996; 62 : 557–561.
7. Schwarze, M., Shen, Y., Hemmerich, J., Dale, W. Age-related trends in utilization and outcome of open end endovascular repair for abdominal aortic aneurysm in the United States, 2001–2006. J. Vasc. Surg., 2009; 50 (4): 722–729.
8. Biroš, E., Staffa, R., Kříž, Z. Reimplantace AMI a akcesorní pravé AR u infrarenálního AAA a současný pohled na indikační kritéria k reimplantaci AMI. Rozhl. Chir., 2010; 9 : 451–455.
9. Ernst, C., Hagihara, P., Daugherty, M., Sachatello, C., Griffen, W. Ischemic colitis following abdominal aortic reconstruction: a prospective study. Surgery, 1976; 80 : 417–421.
10. Champagne, B., Darling, R., Daneshmand, M., Kreienberg, P., Lee, E., Mehta, M. Outcome of aggressive surveillance colonoscopy in ruptured abdominal aortic aneurysm. J. Vasc. Surg., 2004; 39 : 792–796.
11. Levison, J., Halpern, V., Kline, R., Faust, G., Cohen, J. Perioperative predictors of colonic ischemia after ruptured abdominal aortic aneurysm. J. Vasc. Surg., 1999; 29 (1): 40–47.
12. Nagata, J., Kobayashi, M., Nishikimi, N., Komori, K. Serum Procalcitonin as a Negative Screening test for colonic ischemia after Open Abdominal Aortic Surgery. Eur. J. Vasc. Endovasc. Surg., 2008; 35 : 694–697.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2011 Číslo 12- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Současná onkochirurgie a kód multidisciplinárního týmu
- Trendy v léčbě jaterních metastáz kolorektálního karcinomu v Japonsku
- Stimulace sakrálního nervu v léčbě fekální inkontinence – první zkušenosti v České republice a hodnocení funkčních výsledků
- Incidence a rizikové faktory vzniku střevní ischemie u pacientů po resekci AAA v našem souboru z let 2005–2009
- IGF1 a nádorové markery ve stadiích nádoru prsu
- Transrektální hybridní NOTES versus laparoskopická cholecystektomie – randomizovaná prospektivní studie na velkém laboratorním zvířeti
- Torzia dystopickej sleziny – možnosti riešenia
- Zpráva z 21. světového kongresu IASGO – International Association of Surgeons, Gastroenterologists and Oncologists
- Karcinom rekta, totální mezorektální excize. Současné trendy v zobrazování a hodnocení kvality. Workshop za účasti prof. R. J. Healda
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Stimulace sakrálního nervu v léčbě fekální inkontinence – první zkušenosti v České republice a hodnocení funkčních výsledků
- Torzia dystopickej sleziny – možnosti riešenia
- IGF1 a nádorové markery ve stadiích nádoru prsu
- Incidence a rizikové faktory vzniku střevní ischemie u pacientů po resekci AAA v našem souboru z let 2005–2009
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



