-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Poranění pankreatu IV./V. stupně
Pancreatic Injury Grade IV. and V.
In spite of being relatively rare, pancreatic injuries can have very serious consequences; morbidity and mortality of more severe pancreatic injuries that have not been recognized early and treated adequately is almost 100%.
We present the case of a 39-year-old man who sustained a stab wound (knife) that resulted in injuries to the vena cava inferior and right-sided renal vein, and cut through the duodenum, common bile duet, major pancreatic duet, and pancreatic head. This condition was treated initially by obtaining hemostasis – suture of the inferior vena cava and right-side renal vein, mobilization and tamponade of the pancreatic head, and ensuring drainage of bile through bile ducts, and then with proximal pancreatoduodenectomy.Key words:
pancreas – duodenum – pancreatic injury – panereatoduodenectomy
Autoři: V. Kuntscher; T. Kural; V. Třeška; Martin Štěpán 1
; J. Ferda 2
Působiště autorů: Chirurgická klinika Lékařská fakulta Plzeň, Univerzita Karlova Praha, FN Plzeň přednosta: prof. MUDr. V. Třeška, DrSc. ; Klinika anesteziologie, resuscitace a intenzivní medicíny, Lékařská fakulta Plzeň Univerzita Karlova Praha, FN Plzeň, přednosta: doc. MUDr. E. Kasal, CSc. 1; Radiodiagnostická klinika Lékařská fakulta Plzeň, Univerzita Karlova Praha, FN Plzeň přednosta: doc. MUDr. B. Kreuzberg, CSc. 2
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 12, s. 651-653.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Poranění pankreatu jsou relativně vzácná, jde ale o poranění, která mohou mít velmi vážné důsledky; morbidita a mortalita včas nerozpoznaných a neadekvátně léčených těžších poranění pankreatu se blíží hranici 100 %.
Uvádíme případ 39letého muže, který při poranění nožem utrpěl zranění dolní duté žíly, pravostranné renální žíly, transcizi duodena, ductus choledochus, ductus pancreaticus maior a hlavy pankreatu. Stav byl v 1. době řešen zástavou krvácení – suturou dolní duté a pravostranné renální žíly, mobilizací a tamponádou hlavy pankreatu se zabezpečením drenáže žlučových cest, ve 2. době dokončením proximální pankreatoduodenektomie.Klíčová slova:
pankreas – duodenum – poranění pankreatu – duodenopankreatektomieÚVOD
Poranění pankreatu jsou díky jeho poloze relativně vzácná, jejich incidence se udává v rozmezí od 1 do 4 % pacientů s traumatem břicha [1, 2, 3]. Frekvence poranění pankreatu díky motorismu a narůstajícímu násilí (používání nožů a střelných zbraní) při kriminálních činech mírně stoupá. Nejsou-li těžší formy poranění pankreatu včas rozpoznány a adekvátně léčeny, jejich morbidita a mortalita se blíží 100 % [4].
Penetrující poranění jsou častější a tvoří 69 % poranění pankreatu, o tupá poranění jde z 31 %, přičemž velmi často je poranění pankreatu sdruženo s poraněním jiných orgánů, především jater (26 %), tlustého nebo/a tenkého střeva (25 %), duodena (24 %), velkých cév (25 %), žaludku (19 %), sleziny (12 %), ledvin (10 %) a žlučového stromu (3 %) [1].
V současnosti se celková mortalita poranění pankreatu udává kolem 32 %, přičemž nejnižší je v případech izolovaných poranění distálního pankreatu a nejvyšší v případech poranění v oblasti hlavy a při sdružených poraněních.
Nejčastější příčinou smrti je hemoragie, která nemusí následovat bezprostředně po traumatu, ale může se objevit až intraoperačně a dále exsanguinace z hemokoagulačních poruch během prvních 48 hodin po traumatu. Oba uvedené stavy zodpovídají za asi dvě třetiny úmrtí, septické komplikace, šok a mnohočetné orgánové selhání za zbylou třetinu [1]. Mnoho autorů se pokusilo vytvořit klasifikaci poranění pankreatu; přes nejednotnost mají jednotlivé klasifikace společný jmenovatel – za nejtěžší poranění pankreatu, řazené do stupně IV., resp. V., jsou považována devastující poranění v oblasti hlavy pankreatu spojená s poraněním duodena, žlučových a pankreatických vývodů [5, 6, 7]. Výběr vhodné léčby poranění pankreatu velice záleží na typu a lokalizaci poranění a chirurgický přístup se pohybuje v širokém rozmezí od konzervativní léčby při malých kontuzích, dosažení hemostázy, debridementu a založení adekvátní drenáže při periferních poraněních prvního stupně bez poranění hlavního vývodu až po rozsáhlé resekčně-rekonstrukční výkony při poranění těžších stupňů [9, 10].
Nejtěžší poranění (stupeň IV, resp. V) v oblasti hlavy pankreatu, spojená s poraněním duodena.hlavního pankreatického vývodu a žlučových cest si často vynutí pankreatoduodenektomii. Tento výkon pro trauma je sám o sobě je zatížen 30% mortalitou, další komplikace a nutné výkony a léčba jsou ale příčinou toho, že se mortalita blíží 100 % [10, 11], při současných možnostech a pokrocích v léčbě však většina traumacenter referuje o podstatně lepších výsledcích [12].
KLINICKÉ SDĚLENÍ
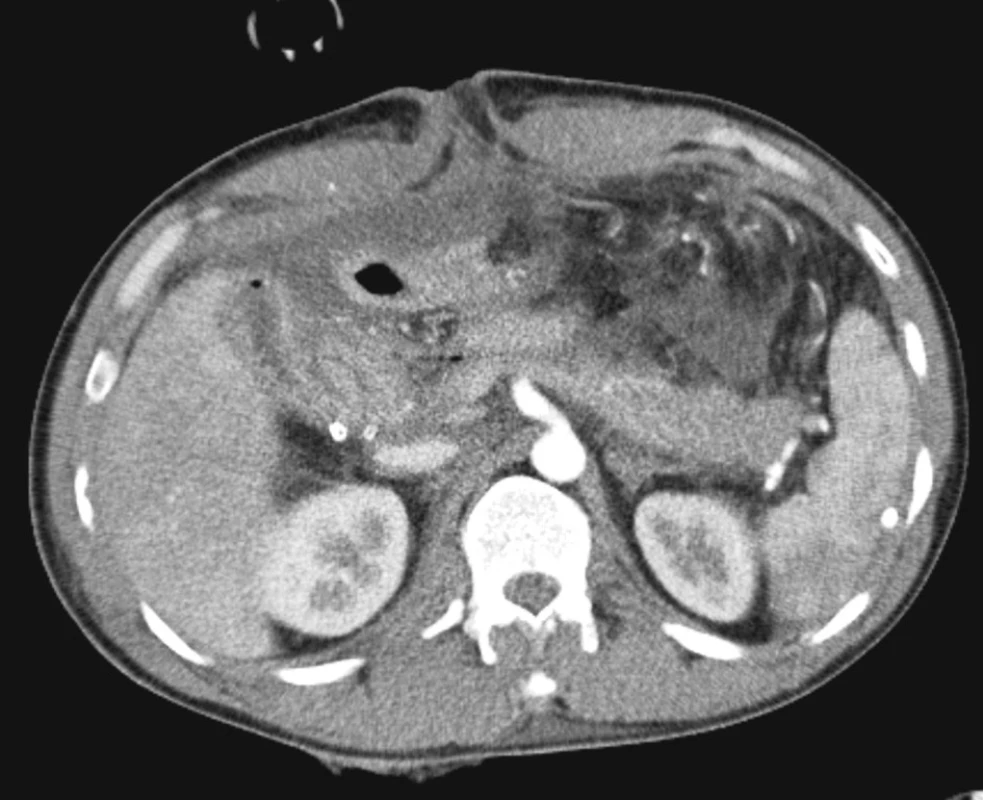
Náš pacient – 39letý muž – byl v těžkém šokovém stavu letecky dopraven do naší nemocnice dne 23. 1. 2006. V týž den, krátce před přijetím byl při kriminálním činu bodnut nožem do pravé lumbální krajiny. Podle provedeného CT vyšetření bylo vysloveno podezření na kavo-duodenální píštěl a poranění hlavy pankreatu (Obr. 1), pacient byl po nezbytném zajištění ihned transportován na operační sál. Následuje výňatek z operačního protokolu prvního operačního výkonu:
„Sutura dolní duté žíly a pravostranné renální žíly. Mobilizace duodena a hlavy pankreatu. Sutura mediální stěny D2, příprava Rouxovy kličky, ligatura choledochu, T-drén, tamponáda oblasti hlavy pankreatu, dočasný uzávěr břišní dutiny.
V rámci resuscitace přistupujeme k neodkladné revizi břišní dutiny do níž pronikáme dlouhou střední laparotomií. Mobilizujeme pravý tračník a duodenum. Příčinou těžké hemoragie je poranění dolní duté žíly a pravostrannné renální žíly, kdy poranění přechází plynule z jedné cévy na druhou – délka řezné rány je asi 4 cm – přímý steh Premilene 5/0 – krvácení z těchto cév dále nepokračuje. Dalšími zdroji silného krvácení – tepenného – jsou cévy poraněné v místě duodenálního okna, kde bodný kanál jde mediálně od D2, protíná dorzomediální hranu duodena a protíná téměř celou hlavu pankreatu. Otevíráme omentální burzu, a uvolňujeme pankreatikoduodenální tepnu, uvolňujeme horní mezenterické cévy k místu, kde vstupují mezi pankreas a D3 – i při klampu těchto cév je ale z poraněné hlavy pankreatu mnohazdrojové, resp. difuzní krvácení. Šijeme otvor v mediální stěně duodena. Dále nalézáme transcidovaný ductus Wirsunghi a uvažujeme o řešení našitím Rouxovy kličky, kterou zvyklým způsobem připravujeme na proximálním jejunu. Při další operaci ale nalézáme i transcidovaný ductus choledochus (v intramurální části duodena) – tento nález podle našeho názoru mění situaci – je indikována proximální pankreatoduodenektomie. K výkonu tohoto rozsahu pacient v této chvíli pro kritický stav při těžkých krevních ztrátách není únosný, proto staplerem uzavíráme připravenou Rouxovu kličku, do choledochu supraduodenálně zavádíme T-drén a oblast hlavy pankreatu a duodena tamponujeme z dorzální strany 2, z omentální burzy 1 rouškou. Zakládáme dočasný uzávěr břišní dutiny pomocí síťky. Pacient bude přijat na kliniku anesteziologie a resuscitace.
Dop: Po stabilizaci bude nutno dokončit proximální pankreatoduodenektomii.“
V dalším průběhu pokračovala plná resuscitační péče, pro další osud pacienta bylo podle našeho názoru velmi podstatné podání somastostatinu k omezení rozvoje pankreatitidy a zástava reziduální hemoragie podáním aktivovaného faktoru VII.
Dne 24. 1. 2006 po stabilizaci pacienta následovala druhá operace:
„Proximální pankreatoduodenektomie:
V klidné CA odstraňujeme síťku dočasného uzávěru břišní dutiny. Odsáváme asi 1,5 litru starého hematomu a pozvolna odstraňujeme 3 břišní roušky užité k tamponádě oblasti hlavy pankreatu. Žádné pokračující krvácení není patrno, v oblasti hlavy poraněného pankreatu a v jejím těsném okolí jsou Balzerovy nekrózy při probíhající pankreatitidě v poraněné oblasti. Provádíme subserózně cholecystektomii. Dokončujeme přípravu choledochu jeho mobilizací v distální části, podvazujeme gastroduodenální tepnu a pak pankreas přerušujeme v místě retropankreatického průběhu v mesenterica superior. Přerušujeme žaludek v úrovni distálního antra. Ligujeme pankreatoduodenální cévy a dokončujeme pak plnou mobilizaci hlavy pankreatu a duodena (rušíme krátké cévy mezi horními mezenterickými cévami a pankreatem a mezi portou a pankreatem). D3 přerušujeme v místě křížení s horními mezenterickými cévami a odstraňujeme duodenum s poraněnou hlavou pankreatu. Zbytek douodena mobilizujeme společně s první kličkou jejuna a resekujeme je. Rozhodujeme se použít obě takto vzniklé části tenkého střeva (včera založena Rouxova klička jež je vitální, anastomóza je v pořádku) k anastomózám – Rouxovu kličku k anastomóze s pankreatem a choledochem, uvolněné proximální jejunum k anastomóze se žaludkem. Obě části tenkých kliček ukládáme retrokolicky – nejprve Rouxovu kličku vpravo od vasa colica media a terminolaterálně šijeme nejprve pankreato-jejunoanastomózu ve dvou vrstvách, poté choledocho-jejunoanstomózu v jedné vrstvě, T-drén (který je těsně nad anastomózou) ponecháváme. Kličku proximálního jejuna pokládáme vlevo od středních kolických cév a termino-terminálně vytváříme gastro-jejunoanastomózu ve 2 vrstvách. Kontrola hemostázy. Zleva 1 Redon do levého subfrenia, zprava 2 Redony – subhepaticky (vyveden proximálně od T-drénu) a do Douglasova prostoru (kaudálně od T-drénu). Kontrola roušek - souhlasí s počtem před operací (3 roušky). U pacienta je velmi napnutá břišní stěna (pacient nereaguje na podání velkých dávek myorelaxancií) a laparotomii proto nelze uzavřít přímou suturou, proto břišní dutinu uzavíráme implantací prolenové síťky, kterou obkladujeme Betadinem.
Dop: léčba dále podle lékařů ARK, Somatostatin v zavedené dávce, ATB, heparin atd. podle lékařů ARK.“
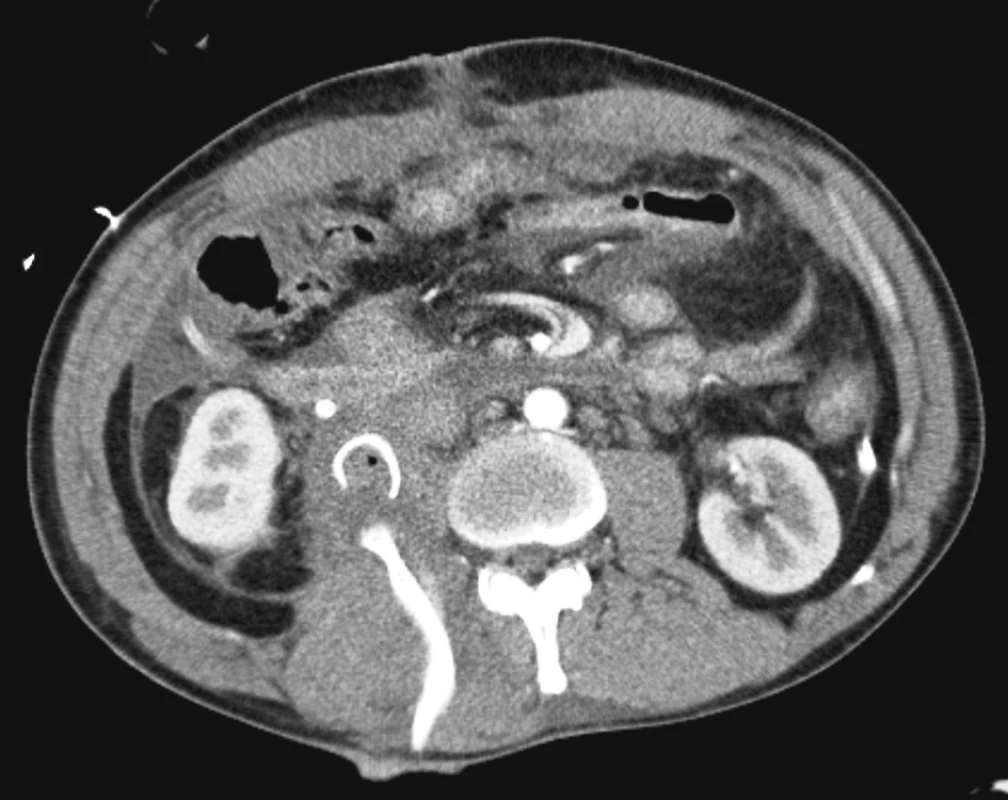
Na klinice anestezie a resuscitace pokračováno v komplexní resuscitační péči, doplněna ještě drenáž bodného kanálu na zádech. Břišní dutina ponechána uzavřena prolenovou síťkou, která později kryta mobilizovaným kožním lalokem. Stav nemocného komplikován oboustrannou bronchopneumonií, multiorgánovým selháním. Vzhledem k dlouhodobé UPV provedena dne 3. 2. 2006 punkční dilatační tracheostomie. Snižování ventilační podpory a komunikaci s pacientem prodlužovala potřeba větších dávek analgetik Stav pacienta postupně zlepšen, odpojen od ventilátoru. Podle posledního CT vyšetření 13. 2. 2006 žlučové cesty štíhlé, žluč odváděna do duodena a T-drénu, v břišní dutině malé množství volné tekutiny (Obr. 2). Dne 16. 2. 2006 přeložen na chirurgickou kliniku, kde pokračováno v léčbě, pacient postupně převeden na plný perorální příjem, odstraněn T-drén i všechny ostatní drény. Dne 17. 3. 2006 byl pacient bez subjektivních potíží, v dobrém celkovém stavu a s klidným nálezem na břiše propuštěn do domácí péče.
DISKUSE
Poranění pankreatu vyšších stupňů jsou velmi závažná poranění, která pacienta vždy ohrožují na životě. Pro další osud pacienta jsou zásadně důležité některé momenty:
- a) Včasná a přesná diagnostika poranění a včasný transport pacienta na pracoviště, které má personální a technické vybavení k řešení takovýchto stavů.
- b) Vhodný výběr a časování jednotlivých léčebných kroků, kdy prioritní je ošetření častých přidružených poranění vedoucích ke smrti z exsanquinace nebo jinak bezprostředně ohrožujících život.
- c) Vhodný výběr druhu ošetření poranění pankreatu, kdy na jedné straně je nutné volit výkon co nejméně pacienta zatěžující, na straně druhé dostatečně radikální.
- d) Možnost a nutnost využití všech moderních možností anestezie, resuscitace a intenzivní péče a farmakologických prostředků.
Přes velkou náročnost medicínskou i ekonomickou nemusí být tyto stavy neřešitelné; výsledky léčby i takto závažných traumat v posledních letech zaznamenávají značné pokroky.
Práce je publikována v rámci výzkumného záměru Lékařské Fakulty v Plzni, Univerzity Karlovy v Praze MZM 0021620819.
MUDr. V. Kuntscher, Ph.D.
Plzenecká 71
326 00 Plzeň
e-mail: kuntscher@fnplzen.cz
Zdroje
1. Frey, C. F., Wardell, J. W., McMurtry, A. L. Injuries to the pancreas. In: Trede, M., Carter, D. C.: Surgery of the Pancreas second edition. Churchill Livingstone, 1997, pp. 609–633.
2. Graham, J. M., Mattox, K. L., Jordan, G. L. Jr. Traumatic injuries of the pancreas. American Journal of Surgery, 1978, 136 : 744.
3. Glancy, K. E. Review of pancreatic trauma. Western Journal of Medicine, 1989, 151 : 45.
4. Leppaniemi, A., Haapiainen, R., Kiviluoto, T., Lempinen, M. Pancreatic Trauma: acute and late manifestations. British Journal of Surgery, 1988, 75 : 165.
5. Moore, E. E., et al. Organ injury scaling, II: pancreas, duodenum, small bowel, colon, and rectum. Journal of Trauma, 1990, 30 : 1427.
6. Jurkovich, G. J., Carrico, C. J. Pancreatic Trauma. Surgical Clinics of North America, 70, 1990, (30): 575.
7. Mansour, M. A., Moore, J. B., Moore, E. E., Mooore, F. A. Conservative management of combined pancreatoduodenal injuries. American Journal of Surgery, 1989, 158 : 531.
8. Anderson, C. B., Connors J. P., Majia, D. C., Wise, L. Drainage methods in the treatment of pancreatic infjuries. Surgery, Gynecology, and Obstetrics, 1974, 1935 : 587.
9. Jones, R. C. Management of pancreatic trauma. Annals of Surgery, 1978, 187 : 555.
10. Wiesner, D. H., Wold, R. L., Frey, C. F. Diagnosis and treatment of pancreatic injuries: An anylasis of management principles. Archives of Surgery, 1990, 125 : 1109.
11. Thompson, R. J. Jr, Hinshow, D. B. Pancreatic trauma review of 87 cases. Annals of Surgery, 1966, 163 : 153.
12. Lopez, P. P., Benjamin, R., Cockburn, M., Amortegiu, J. D., Schulman, C. I., Soffer, D., Blackbourne, L. U., Habib, F., Jerokhimov, I., Trinkel, S., Coun, S. M. Recent trends in the management of combined pancreatoduodenal injuries. Am. Surg., 2005, Oct: 71(10): 547–552.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2008 Číslo 12- U pacientů s traumatem je častěji dosaženo adekvátních hladin anti-Xa při dávkování enoxaparinu podle hmotnosti
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Spolehlivý systém skórování jizev k hodnocení fotografií popálenin
- Nedostatečné dávkování enoxaparinu je u pacientů po ortopedickém výkonu časté a zvyšuje riziko tromboembolické nemoci
-
Všechny články tohoto čísla
- Polycystóza jater
- Oboustranný spontánní pneumotorax – kazuistika
- Metastáza maligního melanomu v mozku – obtíže v diagnostice. Kazuistika
- Zlomeniny distálního radia ošetřené osteosyntézou pomocí nitrodřeňového hřebu – první informace
- Poúrazová brachiocefalická fistula po otvorenej suprakondylickej zlomenine s úrazovou léziou artéria brachialis u dieťaťa
- Chirurgické řešení synchronního výskytu aneuryzmatu břišní aorty a nádorů ledvin na chirurgické klinice FN v Plzni v letech 2006 a 2007
- Krční žebro jako příčina subakutní ischemie ruky
- Mechanická príprava čreva a antibiotická profylaxia v kolorektálnej chirurgii
- Poranění pankreatu IV./V. stupně
- Současný stav léčby metastatického kolorektálního karcinomu v Královéhradeckém regionu
- Zápis z jednání schůze výboru ČCHS dne 8. 10. 2008
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Polycystóza jater
- Metastáza maligního melanomu v mozku – obtíže v diagnostice. Kazuistika
- Mechanická príprava čreva a antibiotická profylaxia v kolorektálnej chirurgii
- Zlomeniny distálního radia ošetřené osteosyntézou pomocí nitrodřeňového hřebu – první informace
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání