-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Význam psychosociálních faktorů při hodnocení tíže bronchiálního astmatu a pro účelnou farmakoterapii
Importance of psychosocial factors in evaluating the degree of bronchial asthma and for purposeful pharmacotherapy
Bronchial asthma is an inflammatory process, but psychosocial factors play important role as initiators and modifying factors. Their influence may be modified by measurable values of the disease, self-monitoring of the symptoms and adherence for therapy. The patient should be viewed in a complex way and early intervention in risk factors may prevent loss of working potential and economic loss in costly medication.
Keywords:
asthma bronchiale – eosinophilia – stress factors – depression – anxiety – work ability – corticosteroids – mepolizumab
Autoři: J. Krynská
Působiště autorů: Společnost revizního lékařství ČSL JEP, z. s.
Vyšlo v časopise: Reviz. posud. Lék., 20, 2017, č. 3-4, s. 100-103
Kategorie: Původní práce, souhrnná sdělení, kazuistiky
Souhrn
Astma bronchiale je zánětlivý proces, ale významnou roli spouštěčů i modifikace průběhu mají psychosociální faktory. Jejich působení ovlivňuje i měřitelné hodnoty onemocnění, self-monitoring symptomů a adherenci k léčbě. Pacienta nutno vidět komplexně, včasná intervence rizikových faktorů může zabránit ztrátě pracovního potenciálu i ekonomickým ztrátám při nákladné medikaci.
Klíčová slova:
astma bronchiale – eozinofilie – stresové faktory – deprese – úzkost – pracovní potenciál – kortikosteroidy – mepolizumabÚVOD
Astma bronchiale je heterogenní onemocnění na podkladě chronického zánětu cest dýchacích s průduškovou hyperreaktivitou a variabilní obstrukcí, která se však při remodelaci průdušek stává ireverzibilní. Hlavním patogenetickým činitelem je zánět, mediátory zánětu či jeho projevy můžeme měřit v séru, indukovaném sputu, ve vydechovaném vzduchu, v tekutině bronchoalveolární laváže i v bioptickém materiálu cest dýchacích.
Pro individualizaci léčby je vhodné využít pohled na astma posuzující přítomnost eozinofilie a alergie a určit fenotyp astmatu. Alergologická vyšetření jsou prováděna standardně, důraz na vyšetření eozinofilů je dán tím, že jsou schopny produkce řady mediátorů zánětu a toxických kationických proteinů, které se za patologických okolností významně podílejí na postižení plicní tkáně i remodelaci dýchacích cest a jsou spojeny s rozvojem jejich hypersenzitivity.
V praxi není nutné měřit množství eozinofilů ve sputu nebo bronchiální sliznici, dobrou orientaci poskytuje vyšetření krevního obrazu s diferenciálem. Zásadní je absolutní hodnota eozinofilů v periferní krvi (normální je do 0,5 x 109/l, hodnoty 0,5–1,5 x 109/l považujeme za mírně zvýšené, za střední 1,5–5,0 x 109/l a vyšší než 5,0 x 109/l za závažné). Eozinofilie u astma bronchiale je sekundární, většinou nízká, průměrně kolem 0,8 x 109/l. Pokud přesáhne hodnotu 1,5 x 109/l, je nutno vyloučit vaskulitidu nebo bronchopulmonální aspergilózu. Vhodné je nechat vyšetřit i eozinofilní kationtový protein (ECP) v séru – normální hodnota je do 15 µg/l. Koncentrace oxidu dusnatého ve vydechovaném vzduchu (FENO) u astmatiků koreluje s aktivitou eozinofilního zánětu, udává se v hodnotách ppb (pars per bilion), za zvýšené hodnoty u dospělých jsou považovány hodnoty 35 – 45 ppb. I když vyšetření FENO není pro astma patognomické, u pacientů s vyšší hodnotou lze očekávat dobrou klinickou odpověď na léčbu kortikosteroidy.
V současnosti rozlišujeme 3 fenotypy astma bronchiale:
- eozinofilní, alergické – typický „atopický pochod“, tedy onemocnění různých orgánů, většinou od dětství;
- eozinofilní, nealergické – alergologické vyšetření je negativní nebo alergen nemá větší klinický význam, začátek ve středním věku;
- non-eozinofilní, nealergické – nemá klinicky významnou alergii, je u obézních, komorbidit – je bronchiální hyperreaktivita a typické příznaky astmatu.
Současně s fenotypem se posuzuje tíže astmatu, která je odvozená od minimálního stupně farmakoterapie, potřebné k dosažení plné kontroly, tj. bezpříznakovosti, neboť nutno mít na paměti, že diagnóza astmatu je doživotní, onemocnění je pouze pod plnou či částečnou kontrolou. Kritéria kontroly astmatu jsou v doporučení odborných společností alergologie a pneumologie jednoznačně definována, stejně tak i kritéria těžkého nebo obtížně léčitelného astmatu; na tyto dokumenty odkazuji.
V doporučeních odborné společnosti najdeme, že klíčovým nástrojem diagnostiky je anamnéza, a pokud je důsledná, s vysokou pravděpodobností zjistí jak vlastní nemoc, tak její zřejmé příčiny, komplikující faktory i úroveň nemoci. V doporučeních najdeme také opakovaně vyjádření o potřebě edukace nemocných, ale jen velmi okrajově zmínku o „eventuální psychologické péči“, přičemž astma je dlouhodobě považováno za onemocnění, ve kterém psychická kondice pacienta hraje významnou roli.
Poznání, že emoční stres může vyvolat akutní nebo exacerbovat chronické astma je známé už léta. Psychologické bariéry, jako je špatné posuzování symptomů, přijetí nebo odmítnutí nemoci a nízké sebehodnocení, mohou negativně ovlivnit léčebnou spolupráci.
Naopak, přítomnost chronické a potencionálně život ohrožující nemoci může vyvolat takový stres, že se u citlivějších pacientů vytvoří úzkostná nebo depresivní porucha. Psychický stres může ovlivňovat kapacitu těla jednat efektivně s oxidativním stresem. Výzkumné studie potvrzují, že astma a závažné depresivní situace vyvolávají podobné dysregulace klíčových biologických systémů, jako je neuroendokrinní odpověď na stres, mají vliv na tvorbu cytokinů a neuropeptidů. Přítomnost atopie zvyšuje prevalenci deprese – v porovnání s obecnou populací mají pacienti s depresí nebo dalšími změnami nálady zvýšené riziko rozvoje imunologicky (IgE) mediované alergické dispozice, včetně astmatu a naopak – astmatici mají větší sklon k depresi. Při léčbě antidepresivy pacienti potřebovali méně perorálních kortikoidů a byla korelace mezi symptomy těžkého astmatu a deprese. Předpokládá se, že chronický psychosociální stres může indukovat kortikoidní rezistenci a částečně porušovat glukokortikoidní receptory.
Výzkum ukazuje, že asi u třetiny astmatických dětí a u 20 % dospělých astmatiků je jako komorbidita úzkost, což v běžné klinické praxi není rozpoznáno, ani adekvátně léčeno. Astma může předcházet a predisponovat k rozvoji úzkosti a poruch nálady, ale také přítomnost psychologických a behaviorálních problémů může předcházet nebo predisponovat astma. Klíčovým propojením mezi astmatem a poruchou nálady se zdá být systemický zánět a předpokládá se role cytokinů v neurotransmisi CNS. Periferní cytokiny zvyšují uvolňování cytokinů z gliových buněk v mozku přes vagus a glosofaryngeální nervy a podíl má i ovlivnění hypothalamo-hypofyzárního systému. Centrální kognitivní procesy mohou ovlivňovat nejen interpretaci astmatických symptomů, ale také manifestaci a měřitelné změny imunitních a fyziologických funkcí.
Zásadním přístupem ošetřujícího lékaře je vidět nemocného jako osobnost, celek, nikoli jen typické projevy konkrétního onemocnění a výsledné laboratorní hodnoty. Deprese a úzkostnost jsou u pacientů s astma bronchiale časté a vyvolávají negativní průběh onemocnění u vulnerabilních jedinců, což dokládá i následující kazuistika.
KAZUISTIKA
V květnu 2016 jsme byli požádáni o povolení úhrady LP 0209057 – Nucala u 44leté ženy (nar. 1972) s diagnózou astma bronchiale. Lék nemá stanovenou úhradu a předpokládaná cena léčby činila 40.747 Kč za měsíc. Poskytovatel ji vzhledem ke zdravotnímu stavu pacientky považuje za jedinou možnou, tedy žádá úhradu podle § 16 zákona č. 48/1997 Sb.
Klientka je rozvedená, má 2 dospívající děti, pracuje v kanceláři jako vedoucí, práce je popsána jako stresová. Její otec zemřel v r. 2011 po 2 letech léčby na generalizovaný melanom, zjištěný ve věku 67 let, matka je zdráva. Nekouří, alkohol „příležitostně“. Má alergii na všechna penicilinová ATB a na Rulid. V OA je 1976 adenotomie, 1986 hospitalizována pro infekční mononukleózu, 1991 endoskopie žaludku s negativním nálezem, 1992 vyšetřena pro suspektní isthmickou strumu, nepotvrzeno. BMI 18, TK v normě. Plicní potíže – kašel s následnou dušností ve dne i v noci od 2/2013, kdy pracovala v klimatizované místnosti, diagnostikovány jako astma bronchiale a zahájena léčba fixní kombinací IKS + LABA. Onemocnění nebylo dostatečně pod kontrolou, v. s. při vysoké symptomatologii a stresu zhubla cca o 10 kg/2 měsíce. V rámci celkového vyšetření zjištěn ložiskový plicní nález, v 5/2014 hospitalizována 9 dnů pro suspekci na plicní TBC. Tato diagnóza nepotvrzena, AT léčbu neměla. Pro trvající symptomatologii astmatu a poměrně těžkou obstrukční poruchu ventilace přidány v 9/2014 perorální kortikoidy, při exacerbaci v nárazech. Tuto léčbu klientka tolerovala obtížně (potíže ze strany GIT blíže nespecifikovány), ve 12/2014 jí byla přiznána invalidita 2. stupně.
Při vyšetření v centru pro obtížně léčitelné astma ve 3/2016 uvádí výraznou námahovou dušnost, noční dušnost občas a ranní dušnost pravidelně. Spirometricky FEV1 1,55 = 46,7% N, FEV/IVC 49%, IVC 80% N, MMEF 13% N – středně těžká obstrukční porucha ventilace s dobrou VC, bronchodilatační test negativní. FENO 49 ppb (lehce zvýšeno), eozinofilie v periferní krvi: WBC 7,7 x 109/l, difer. Eoa 1,6 x 109/l, Eo% 21,4, lehce zvýšeny i BAa (0,10 x 109/l) a Moa (0,7 x 109/l), LY jsou v normě.
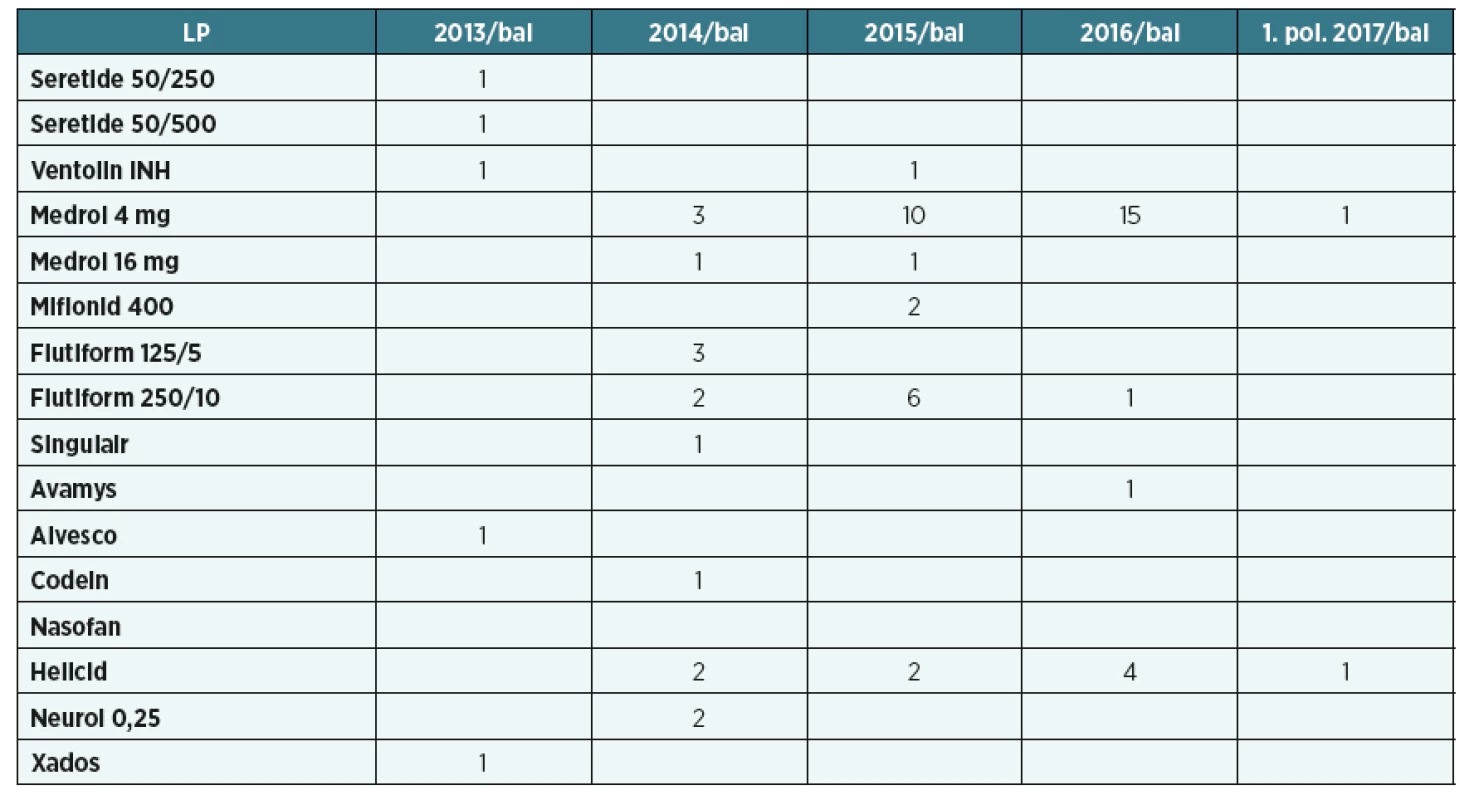
Podle informačního systému pojišťovny je v diagnózách uváděn především kašel (R05), dále M546, od r. 2013 i J45.0 astma převážně alergické, jen 2krát – v 5/2013 a 4/2017 jako J 45.1 nealergické. Ve specializované péči odbornosti 205 byla pojištěnka ošetřena v r. 2013 2krát, v r. 2014 7krát, dále pak 4krát v pravidelných intervalech v r. 2015 a 2016. Medikamentózní léčbu uvádí tabulka 1.
Při bližším prostudování diagnóz v informačním systému bylo zjištěno, že u klientky je v r. 2011 praktickým lékařem diagnostikována úzkostná porucha (F41.9), bez medikace či nefarmakologické specializované péče, a v r. 2014 na základě jeho předpisu jsou čerpány 2 balení Neurolu, zřejmě v souvislosti s kožním vyšetřením pro dg D22.5 – melanocytový névus trupu. Hmotnostní úbytek a akcelerace potíží, zajisté i při rozpacích kolem suspekce na tuberkulózní onemocnění v 5/2014, vedly ke zhoršení astmatických potíží včetně laboratorních projevů a diskomfortu celého organismu. V anamnéze je zřetelná psychická zátěž v zaměstnání, stav dospěl až k invalidnímu důchodu. Psychiatrické ani psychologické vyšetření či ošetření vykázáno k úhradě nebylo. Dodatečně ověřeno, že k úmrtí otce na melanom došlo v r. 2011 a při výskytu podobné kožní léze v r. 2014 se klientka zcela zdekompenzovala.
BIOLOGICKÁ LÉČBA – MEPOLIZUMAB
Eozinofilní granulocyty mají svůj původ v kostní dřeni. U zdravých jedinců v malém množství cirkulují v periferní krvi a periferní tkáně prakticky neinfiltrují, k infiltraci dochází v důsledku aktivace Th2 buněčné odpovědi s indukcí charakteristického cytokinového spektra interleukinů IL-4, IL-5, IL-13. Dominantní úlohu pro působení eozinofilů a jejich migraci do dýchacích cest má IL-5, a tak se stal (i jeho receptor) terčem biologické léčby, zacílené na fenotyp eozinofilního astmatu.
LP Nucala – mepolizumab (R03DX09) byl firmou GlaxoSmithKline Trading Services Limited, Irsko, registrován dne 2. 12. 2015 prostřednictvím Společenství EU. Jde o humanizovanou monoklonální protilátku cílenou k interleukinu 5 (IL-5). IL-5 je odpovědný za zrání, aktivaci a uvolňování eozinofilů z kostní dřeně do krevního řečiště a ovlivňuje i jejich přežívání. Mepolizumab blokuje vazbu IL-5 na jeho receptory na povrchu eozinofilní buňky, a tak snižuje její biologickou aktivitu i následné poškození tkáňových orgánů.
Do registračních studií DREAM/MENSA byli řazeni pacienti ve věku ≥ 12 let, kteří měli 2 a více exacerbací za posledních 12 měsíců při vyšších dávkách perorálních kortikosteroidů (ekvivalent > 5 mg Prednisonu) a plném spektru další medikamentózní protiastmatické léčby, která zahrnovala dlouhodobě působící beta2 adrenergní agonisty (LABA), dlouhodobě působící muskarinové antagonisty (LAMA), teofylin, perorální kortikosteroidy a antagonisty leukotrienů. Hodnota FEV1 byla pod 90 %, absolutní hodnota Eo v periferní krvi ≥ 1,5 x 109/l, tedy 150 b/µl na počátku léčby, nebo 300 b/µl a více během posledních 12 měsíců. Při zhodnocení po 36. týdnu byl zjištěn významný pokles četnosti exacerbací a téměř u poloviny pacientů bylo možno snížit dávku kortikoidů cca o 50 %, což je podstatné ke snížení rizika jejich nežádoucích účinků. I když FEV1 není jednoznačný ukazatel bronchiální obstrukce, bylo zjištěno jeho průměrné zvýšení o 98 ml a je uváděno i zlepšení kvality života astmatiků.
Podle SPC je LP Nucala indikován u těžkého refrakterního eozinofilního astmatu k dlouhodobému podávání s dávkováním 100 mg/4T subkutánně.
Návrh firmy pro SÚKL stanoví jako indikaci k úhradě těžké refrakterní astma dospělých (předběžná cena 40.747 Kč), nejméně 4 těžké exacerbace v posledních 12 měsících, p. o. kortikoidy v ekvivalentu nejméně 5 mg Prednisonu po dobu 6 měsíců, dodržování zákazu kouření a v průběhu 12 měsíců před zahájením léčby dokumentováno ≥ 300 eozinofilů/ µl. Zhodnocení efektivity za 12 měsíců, kritéria efektivity blíže nestanovena.
Při indikaci biologické léčby však nejde nikdy o jedinou možnou léčbu, tudíž podmínky úhrady podle § 16 zákona č. 48/1997 Sb. nejsou naplněny a úhrada z veřejného zdravotního pojištění nebyla doporučena.
DISKUSE
Porovnání dynamiky procesu onemocnění v informačním systému úhrad s anamnézou osobní a rodinnou vedlo k suspekci na psychosomatické vlivy, které byly následně ověřeny. Stresové zážitky (v našem případě práce, úmrtí otce) mohou vyvolat větší labilitu autonomního nervového systému a to samo o sobě může vést k emočním spouštěčům astma bronchiale. Jeho zhoršení v r. 2014 bylo evidentně při obavě z projevu možného kožního smrtelného onemocnění a vedlo až k invaliditě.
I přes určité zklidnění v r. 2015 jsou v r. 2016 detekovatelné laboratorní a funkční změny, což dokládá vliv psychosociálního stresu na modulaci funkce buněk imunitního sytému skrze nervové i hormonální cesty. Deprese a úzkost mohou být škodlivé pro kontrolu astmatu, i když vztahy mezi těmito faktory jsou komplexní a mohou být obousměrné. Je vztah mezi funkčními změnami nebo exacerbací AB a specifickou náladou a stresovými životními událostmi. Psychoterapie může být v léčbě astmatu benefitem, i když ve studiích bylo těžké zhodnotit její efektivitu pro diverzitu použitých psychoterapeutických metod, různé zaměření studií a absenci srovnatelných studií.
ZÁVĚR
Psychosociální faktory, zvlášť emoce a stresové životní události, mohou mít na klinický průběh astmatu výrazný vliv. Je žádoucí je odhalit a cíleně sledovat, neboť mohou ovlivňovat hlášení symptomů i adherenci k léčbě a management onemocnění. Je účelné je vhodným léčebným přístupem modifikovat dříve, než se dospěje ke ztrátě pracovního potenciálu i potřebě nákladné léčebné medikace astmatického onemocnění.
Adresa pro korespondenci:
MUDr. Jana Krynská
Společnost revizního lékařství ČSL JEP, z. s.
Ruská 2412/85
100 00 Praha 10
e-mail: jana.krynska@vzp.cz
Zdroje
1. Adams, W., Taylor, D., d’Espaignet´, T., Dal Grande Ruffin Psychological factors and asthma quality of life: a population based study. Thorax, 2004.
2. Balardini, J., Sicuro, F., Balbi, F., Canonica, G. V., Braido, F. Psychological ascect in asthma: do psychological factors affect asthma management? Asthma Researcg and Practice, 2015, 1, 7.
3. Foster, J., Lavoie, F. K., Boulet, L. P. Treatment Adherence and Psychosocial factors in Severe Asthma. European Respiratory Monograph, March 2011, p. 28–49.
4. Kolek, V., Kašák, V. et al. Pneumologie, vybrané kapitoly pro praxi. Maxdorf s. r. o., 2010.
5. Kolek, V. et al. Doporučené postupy v pneumologii. Maxdorf s. r. o., 2016.
6. Teřl, M., Čáp, P., Dvořáková, R., Kašák, V., Kočí, T., Novotná, B., Panzner, P., Seberová, E., Sedlák, V., Zindr, V. Doporučený postup diagnostiky a léčby bronchiálního astmatu. Geum, s. r. o., 2015.
6. Van Lieshout, R. J., Macqueen, G. Psychosocial factors in asthma. Allergy Asthma Clin Immunol, 2008, 4, 1, p. 12–28.
Štítky
Posudkové lékařství Pracovní lékařství
Článek vyšel v časopiseRevizní a posudkové lékařství
Nejčtenější tento týden
2017 Číslo 3-4- Vedolizumab v léčbě středně těžké až těžké aktivní Crohnovy nemoci
- Vedolizumab je vhodný i pro déletrvající léčbu pacientů s IBD
- Nové možnosti v terapii zánětlivých střevních onemocnění
- Přístup k léčbě registrovaným léčivým přípravkem, který nemá stanovenou úhradu z veřejného zdravotního pojištění
- Syndrom dráždivého tračníku a nespecifické střevní záněty nejsou evolučně příbuzná onemocnění
-
Všechny články tohoto čísla
- Význam psychosociálních faktorů při hodnocení tíže bronchiálního astmatu a pro účelnou farmakoterapii
- Posuzování jaterní cirhózy pro účely invalidity, nedůvodné rozdíly v hodnocení podobných případů
- Nejdůležitější změny právních předpisů v sociálním zabezpečení v roce 2017 a 2018
- KATEDRA POSUDKOVÉHO LÉKAŘSTVÍ
- Konference v posudkovém lékařství 2017
- SUBKATEDRA REVIZNÍHO LÉKAŘSTVÍ
- Ohlédnutí za konferencí revizního lékařství v roce 2017
- 49. dni posudkového lekárstva, Levice, Slovenská republika
- Úvaha revizního lékaře před plánovanou revizí zaměřenou na vykazování kódů pro ultrazvuková vyšetření.
- Rejstřík 2017
- Stanovení výskytu „sociálních nerovností“ při dlouhodobém sledování úrovně provádění preventivních prohlídek
- Degenerativní onemocnění bederní páteře*
- Revizní a posudkové lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Posuzování jaterní cirhózy pro účely invalidity, nedůvodné rozdíly v hodnocení podobných případů
- Degenerativní onemocnění bederní páteře*
- Úvaha revizního lékaře před plánovanou revizí zaměřenou na vykazování kódů pro ultrazvuková vyšetření.
- Význam psychosociálních faktorů při hodnocení tíže bronchiálního astmatu a pro účelnou farmakoterapii
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání