-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaElektivní single embryo transfer
Elective single embryo transfer
Aim:
Sterility treatment, through assisted reproductive techniques, has brought about an unprecedented increase in multiple pregnancies (MP) worldwide. Are we able, by transferring one embryo only under clearly defined conditions, to significantly affect this adverse trend without a negative impact on results of assisted reproduction? Is it possible to apply elective single embryo transfer (eSET) in all IVF centres?Methods:
The present review paper analyzes current situation in eSET application in the Czech Republic and worldwide.Results:
Success of eSET programmes can be judged by comparing cumulative pregnancy rates (PR) after eSET and frozen-thawed embryo (FET), with double embryo transfer (DET) PR. Although there are great differences among studies, it is possible to say that there is always at least a mild decrease in PR in eSET+FET groups in comparison to DET (difference 4–11%). However, PR in eSET+FET group is, in these studies, rather high – a minimum of 38% – and a decrease in twin pregnancies is significant.Conclusion:
The decision to apply eSET must be weighed by each IVF centre on the basis of its own actual results. Only the IVF laboratories with good long-term results have the capacity for twin pregnancy reduction through eSET. The conclusion we draw depends on our priorities. We can offer a mild decrease of PR for considerable reduction of twin pregnancies. From an economic point of view, when satisfactory PR is established in an eSET+FET programme, short-term costs caused by higher numbers of embryo transfers are outweighed by lower long-term care costs for new-born babies. On the basis of these economic advantages, the state and insurance companies should encourage IVF centres and patients to apply the eSET programmes, when appropriate.Key words:
IVF/ICSI – multiple pregnancies – embryo selection – single embryo transfer
Autoři: M. Poláková
Působiště autorů: GEST IVF, Centrum reprodukční medicíny ; Nad Buďánkami II/24, 150 00 Praha 5
Vyšlo v časopise: Prakt Gyn 2010; 14(3): 128-132
Kategorie: Přehledový článek
Souhrn
Cíl:
Léčba sterility díky metodám asistované reprodukce s sebou přinesla celosvětově nebývalý nárůst vícečetného těhotenství (VT). Jsme schopni transferem jediného embrya za jasně definovaných podmínek významně ovlivnit tento nepříznivý trend bez negativního dopadu na výsledky asistované reprodukce? Lze elektivní single embryo transfer (eSET) paušálně aplikovat ve všech IVF centrech?Metodika:
Souhrnný článek analyzuje současnou situaci v aplikaci eSET u nás a ve světě.Výsledky:
Úspěch programu eSET lze definitivně vyhodnotit až jako kumulativní procento klinických gravidit po eSET a následném přenosu jednoho embrya po kryalizaci (frozen – thawed embryo transfer – FET) v porovnání s pregnancy rate (PR) po přenosu dvou embryí (double embryo transfer – DET). Velké rozdíly jsou patrné mezi studiemi, lze ale konstatovat, že vždy dojde alespoň k mírnému poklesu PR ve skupině eSET + FET v porovnání s DET (rozdíl 4–11 %). Nicméně PR u eSET + FET je v těchto studiích poměrně vysoké – nejméně 38 % – a pokles počtu vícečetného těhotenství je velmi významný.Závěr:
Rozhodnutí k elektivnímu transferu jednoho embrya si musí zvážit IVF pracoviště samo na základě svých dosavadních výsledků. Pouze IVF laboratoř s trvale dobrými výsledky má prostor pro řešení otázky dvoučetného těhotenství. Pak záleží na nastavení priorit, zda obětujeme mírné snížení PR pro výrazné omezení počtu dvojčat. Z ekonomického hlediska, je-li dosaženo při aplikaci eSET uspokojivého těhotenského čísla, jsou krátkodobé vyšší náklady dané vyšším počtem transferů embryí vyváženy mnohem nižšími náklady na narozené děti v dlouhodobé perspektivě. Na základě jednoznačných ekonomických výhod by mělo být v zájmu státu i pojišťoven motivovat IVF centra i pacientky k přenosu pouze jednoho embrya v programu IVF.Klíčová slova:
IVF/ICSI – vícečetné těhotenství – selekce embryí – transfer jednoho embryaÚvod
S rozvojem užití metod ovariální hyperstimulace a především začleněním IVF programu mezi základní léčebné postupy u poruch reprodukce došlo k významnému vzestupu absolutního i relativního počtu vícečetného těhotenství (VT). Počátek zavedení metod asistované reprodukce do humánní medicíny byl provázen nízkou úspěšností vztažené na jedno transferované embryo (implantation rate – IR). Aby metoda doznala reálného uplatnění a event. rozvoje, byl transfer většího počtu embryí považován za nutnost k dosažení upokojivého těhotenského čísla (pregnancy rate – PR).
Problematika vícečetného těhotenství
Podíl vícečetných porodů za poslední dvě desetiletí roste. Na tomto trendu se podílí nejen IVF/ICSI program, ale i zvyšující se věk matek či jiné metody léčby sterility jako indukce ovulace clomifen citrátem, stimulace ovulace gonadotropiny v kombinaci s intrauterinní inseminací. V Evropě v roce 1999 je celkové procento porodů dvojčat po IVF//ICSI 24% a trojčat 2,2% [1]. Se snižováním počtu transferovaných embryí během pěti let dochází k redukci trojčetných porodů po IVF na polovinu –1%, avšak podíl porodů dvojčat se snižuje mnohem méně – na 21,7% [2]. Pravděpodobnost vzniku spontánního dvoučetného těhotenství se udává přibližně 1%. Na jedno spontánní dvoučetné těhotenství připadá dnes jedno další po nějaké formě léčby sterility. Názorný přehled situace v České Republice z let 1993–2005 uvádí tab. 1 [3].
Tab. 1. Porody podle četnosti v letech 1993–2005 v České Republice (ČSÚ 2006). 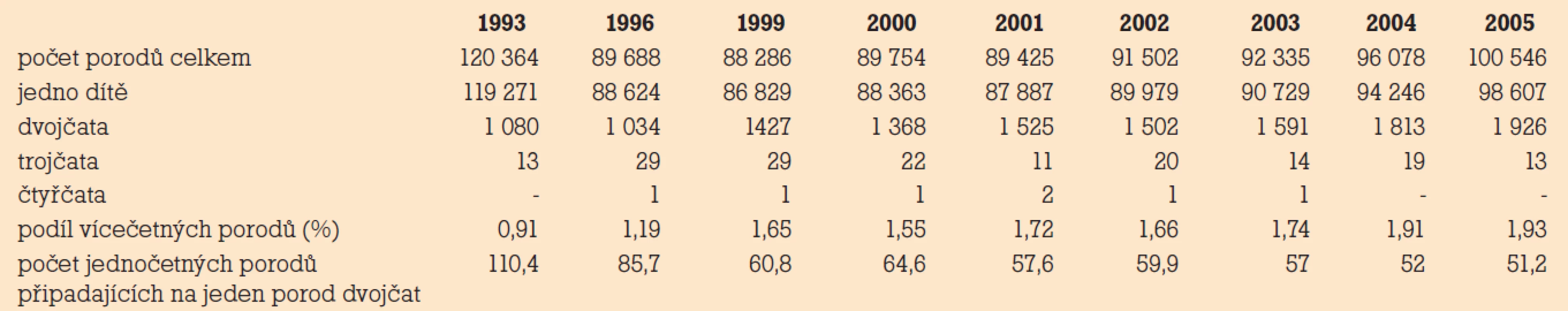
Vývoj dětí po IVF byl vždy předmětem intenzivního výzkumu. Většina studií se shoduje na tom, že perinatologické výsledky či zastoupení vrozených vývojových vad u dvojčat po IVF jsou stejné jako u dvojčat vzniklých spontánně [4]. Tyto ukazatele jsou ale vždy horší než u jednočetného těhotenství. U VT je vyšší mateřská, perinatální i neonatální morbidita a mortalita [4]. Riziko výskytu vrozené vývojové vady u dvojčat je 2–3× vyšší [5]. VT je vždy rizikové jak pro matku, tak pro dítě. Je několikanásobně vyšší riziko předčasného porodu a s tím spojené riziko neurologické poruchy a opožděného vývoje těchto dětí. Výskyt abnormalit u dětí po IVF je 1,2–1,4× vyšší. Procento předčasného porodu u dětí po IVF je 30,3% vs 6,3% u dětí ze spontánní koncepce. Zjištění všech příčin je předmětem širší diskuze a dalšího výzkumu. Nesporný je však fakt, že děti, které se narodí po mimotělním oplodnění, pocházejí ze 35–40% z VT, a to významně ovlivňuje tyto zdravotní ukazatele u dětí po IVF. Díky metodám asistované reprodukce vzrostl samozřejmě počet dvojčat dizygotních. Dochází však i k vzestupu počtu dvojčat monozygotních. Ten se udává 2,25× vyšší než dříve – vzrostl z 0,4% na 0,9% z celkového počtu porodů. Do souvislostí se dává vliv mikromanipulačních metod – ICSI, AH a transfer blastocysty. Monozygotická dvojčata jsou v drtivé většině monochoriální, a ta jsou navíc zatížena rizikem vzniku twin to twin transfusion syndromu (TTTsy).
Narození dítěte s handicapem má významný psychosociální dopad na konkrétní rodinu. Náklady na prenatální péči o ženu s dvojčetným těhotenstvím jsou 2,1× vyšší a na neonatální péči až 10–13× vyšší něž při těhotenství jednočetném.[4].
Vývoj počtu transferovaných embryí v Evropě
Postupně se zdokonalováním protokolů řízené ovariální hyperstimulace, optimalizací laboratorních podmínek pro kultivaci embryí včetně jejich kryalizace dochází ke snižování počtu transferovaných embryí do dělohy. Ze zemí, které posílají svá data do registru ESHRE, jsou patrné velké rozdíly mezi státy. V ČR tvořil v roce 1999 nadpoloviční většinu transfer tří embryí, zatímco celoevropský průměr byl pro tři embrya 39,6% a pro dvě obdobně 39,2%. Jednotlivými státy jsou vydávána různá závazná i nezávazná doporučení pro IVF centra. V roce 2006 již v Evropě výrazně převažuje DET – 57,3% a SET byl dokonce častější než transfer tří embryí (22,1% vs 19,0%). Přitom procento dosažených klinických těhotenství je v sedmiletém srovnání v roce 2006 o 4,7% vyšší pro IVF vztažené k ET a o 5,1% vyšší pro ICSI vztažené k ET [1,6].
Strategie výběru pacientky vhodné pro elektivní SET
Jediným možným způsobem, jak eliminovat riziko dvoučetných těhotenství v souvislosti s mimotělním oplodněním, je transfer pouze jediného embrya do dělohy. Aplikace tohoto principu všem pacientkám by ale přineslo výrazné snížení PR po IVF + ET. Na základě výsledků mnoha studií je nutné individualizovat SET selekcí embryí a selekcí pacientek.
Selekce embryí – morfologické parametry
Embrya, která se dělí rychleji a splňují určitá morfologická kritéria, se implantují s větší pravděpodobností. Byly vypracovány skórovací systémy pro morfologii jak oocytu, tak hlavně pro jednotlivá stadia vývoje embrya. U zygoty – 18–19 hod po oplození – se hodnotí symetrie prvojader, přítomnost a počet tzv. jadérkových prekurzorových tělísek (nucleolar precursor bodies – NPBs) a jejich orientace směrem k pólovému tělísku [7]. Tento skórovací systém se široce používá v Německu, jelikož je zde povoleno pouze mražení embryí ve stadiu prvojader a dále mohou kultivovat pouze tři embrya. U rýhujících se embryí starých dva a tři dny se hodnotí symetrie a počet blastomer. Větší šanci na implantaci mají embrya, která dosáhla druhý den čtyř buněk a třetí den osmi buněk, mají méně než 20% fragmentaci a žádná z blastomer není vícejaderná. U embrya ve stadiu blastocyty – pátý den – se sleduje velikost expanze blastocystové dutiny, vzhled embryoblastu (inner cell mass – ICM) a souměrnost buněk trofo-blastu. Diskuze, zda hodnotit druhý, třetí, čtvrtý nebo pátý den kultivace, pokračuje. Z dalších neinvazivních metod dozná možná rozvoje měření metabolických parametrů embrya v kultivačním médiu, které ho obklopuje. Měření glykolytické aktivity embrya, přítomnost solubilního leukocytárního antigenu G (sHLA-G) nebo přítomnost destičkového aktivačního faktoru (PAF) je ve stadiu klinických pokusů [7].
Selekce embryí – genetické aspekty
Morfologie embrya může, ale bohužel i nemusí, odrážet kvalitu genetické informace jádra. I vzhledově vynikající blastocysta může být aneuploidní. Zatímco u mužů při normospermii je zastoupení geneticky abnormálních spermií 7–9%, u žen je ve věku 30 let abnormálních 30% oocytů a s věkem toto procento stoupá až na 40–80% ve 40 letech. Některé práce [8] poukazují na to, že vysoké procento genetických abnormalit je způsobeno ovariální hyperstimulací, kdy dáváme šanci uzrání i takovému oocytu, který by jinak podlehl atrezii. Na druhou stranu nativní cykly IVF či cykly s mírnou ovariální stimulací vykazují trvale horší výsledky něž cykly tzv. standardní. V selekci embryí pro eSET se logicky nabízí použití metody preimplantačního genetického screeningu (PGS) k výběru geneticky zdravého embrya. Výsledky některých studií však nevykazují lepší PR po PGS v programu eSET [9].
Selekce pacientek
Schopnost implantace vzhledem ke kvalitě embryí po 35. roku klesá a věk ženy je hlavní aspekt k selekci pacientek pro eSET. S počtem prodělaných IVF cyklů šance na otěhotnění klesá, proto většina guidelines doporučuje aplikovat eSET při prvním nebo druhém stimulovaném cyklu. Jako doplňující kritérium je možné použít hladinu FSH, abusus kouření či hodnocení spermiogramu. Např. po použití spermií po MESA,TESE není vhodné aplikovat eSET. Jsou ovšem pacientky, u kterých máme k dispozici pouze jedno embryo k transferu – tzv. obligatorní SET (compulsory – cSET). Úspěšnost implantace je pochopitelně mnohem menší než v případě, kdy si můžeme vybrat z více embryí. Existuje vždy určitá skupina pacientek, pro které by VT bylo velmi rizikové, a proto jim musíme transferovat vždy jedno embryo – tzv. medical SET (mSET). Jde o pacientky s vrozenými či získanými abnormalitami dělohy, pacientky s anamnézou předčasného porodu, diabetičky či pacientky se závažnými srdečními vadami.
Zkušenosti s aplikací elektivního single embryo transferu – výsledky studií
Důležitým aspektem je nastavení selekčních parametrů. Pokud nastavíme selekční parametry velmi přísně, pregnancy rate po eSET vykáže jistě dobrý výsledek, ale procento eSET k ostatním přenosům ve sledované skupině bude malé a pokles VT bude menší a naopak. Není možné zcela srovnávat výsledky různých studií, protože v každé studii se selekční parametry mohou lišit a svou roli zde určitě hraje individuální hodnocení embryí. Gerris [10] udává kritéria pro eSET: alespoň dvě embrya „top kvality“: méně než 20% fragmentace, blastomery bez multinukleací, čtyři nebo pět blastomer druhý den a nejméně sedm blastomer třetí den po fertilizaci. Pacientky byly mladší 34 let a šlo o první IVF cyklus. Na základě svých dlouholetých zkušeností s aplikací eSET tvrdí, že programy s více než 50% eSET dokáží zajistit uspokojivé těhotenské číslo – 30% na započatý cyklus, zatímco výskyt VT se dostane pod hranici 10%. Kritéria ve Švédsku jsou méně přísná: věk ženy pod 40 let, 1.–3. IVF cyklus a alespoň dvě embrya top kvality. Ve Švédsku je snaha nastavit taková kritéria, aby bez významného ovlivnění PR došlo ke snížení výskytu vícečetného těhotenství pod 5%.
Porovnáním tab. 2 a 3 vidíme, jak je PR u DET výrazně vyšší u pacientek, které splňují kritéria pro eSET, ale pouze u některých studií. Mnozí autoři ze Spojeného království (UK) se k aplikaci programu eSET stavějí mnohem zdrženlivěji a pro riziko signifikantního poklesu PR toto zatím nedoporučují. Svou roli zde jistě bude hrát celkově nižší procento klinických těhotenství po mimotělním oplodnění v této zemi než ve skandinávských zemích.
Tab. 2. Výsledky randomizovaných studií porovnávající eSET a přenos dvou embryí (double embryo transfer – DET) – tj. pacientky u transferu dvou embryí splňovaly stejné podmínky jako u eSET. 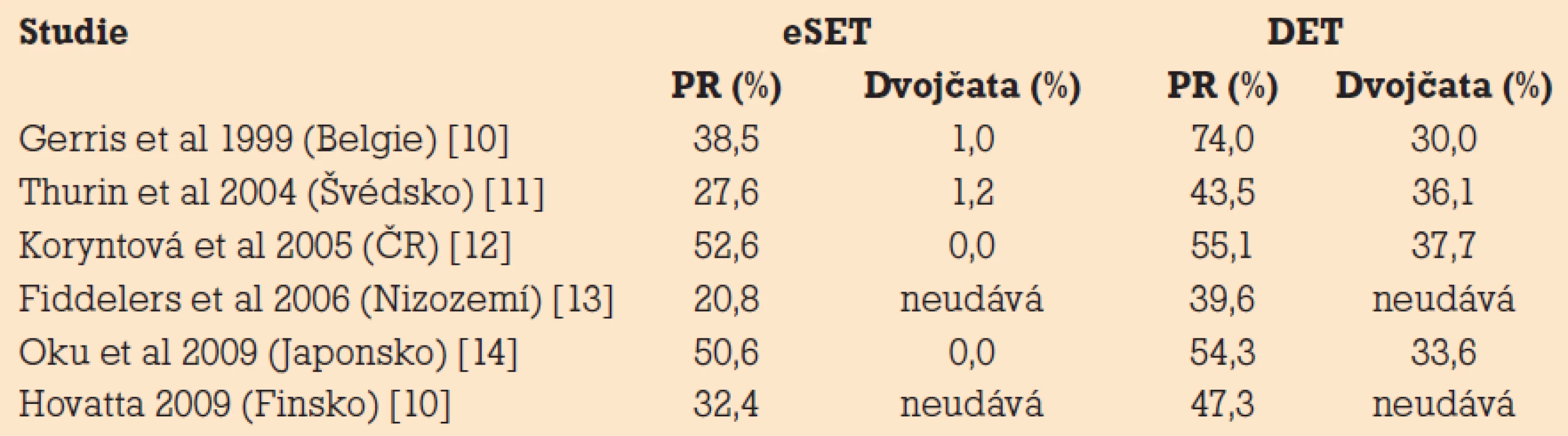
Tab. 3. Výsledky studií porovnávající eSET a DET, kdy pacientky u přenosu dvou embryí nesplňovaly vždy podmínky pro eSET (věk, kvalita embryí atd.), tzv. cohort study. 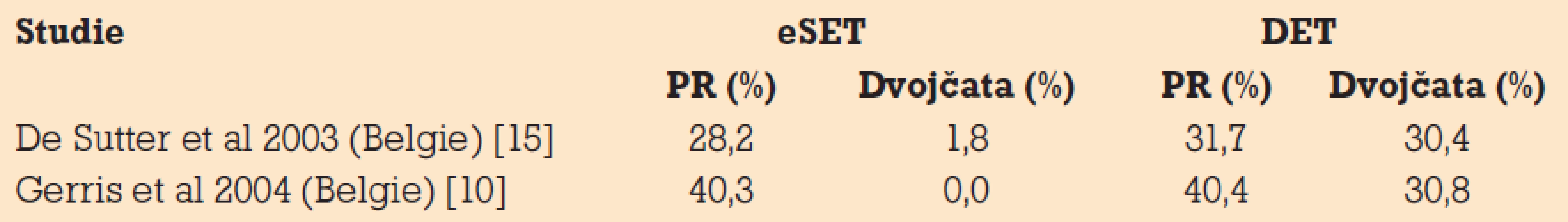
Pro dobře fungující IVF centra se program eSET stal v některých zemích Evropy již běžnou praxí – při více než 50% SET mají uspokojivé PR – 30% na započatý cyklus, zatímco výskyt dvojčat se dostal pod hranici 10% [10].
Ekonomické a zákonné aspekty přenosu jednoho embrya
Na počet přenášených embryí má vliv kromě zvyšování úspěšnosti IVF i politika jednotlivých států. Za prvé vytvářením zákonů vztahujících se k asistované reprodukci a za druhé v jaké míře je asistovaná reprodukce hrazena. Nejlépe propracované systémy výhodné pro transfer jednoho embrya jsou ve skandinávských zemích, kde je asistovaná reprodukce velmi rozšířená a rodí se zde velké procento dětí po IVF (což je ovšem diskutabilní, zda jde o výhodu). Finsko, jako první země, již v roce 1990 zavedlo politiku eSET a jako první ve svých registrech zaznamenalo pokles počtu dvoučetného těhotenství. Naopak v Itálii zákon nedovoluje oplodnit více než tři oocyty a všechna embrya musí být transferována. To má za následek vysoké procento zastoupení transferu tří embryí – viz tab. 2 a nezanedbatelné procento porodů trojčat po IVF – 2% [2]. V UK je doporučen transfer dvou, výjimečně tří embryí. V ČR již v roce 1998 vydala Sekce asistované reprodukce ČGPS doporučení nepřenášet více než tři embrya. Pojišťovny plně hradí tři stimulované cykly bez ohledu na to, kolik se transferuje embryí. Cykly s rozmraženými embryi si hradí páry samy. Zákon č. 227/2006 Sb. se k problematice vyjadřuje takto: „do pohlavních orgánů příjemkyně smí být přeneseno jen tolik embryí, kolik je podle současného stavu lékařské vědy zapotřebí k pravděpodobně úspěšnému navození těhotenství“. Zcela jiná situace je v USA. IVF ve většině států není hrazené, a proto se neplodné páry snaží přenosem více embryí maximalizovat šanci na úspěch do jednoho cyklu. Náklady na péči o předčasně narozené děti nenesou. Pokud hrazení IVF a perinatologické péče nepůjde tzv. „z jedné kapsy“, nebude vůle tuto situaci zásadně změnit. Páry, které se finančně podílí na péči o novorozence, mají mnohem větší zájem o eSET [19]. Fiddelers [13] ve své randomizované studii hodnotí celkové náklady na IVF cyklus, těhotenství, porod a následnou péči o dítě do čtyř týdnů věku zvlášť pro eSET a zvlášť pro DET. Tyto náklady jsou u DET o 3 694 Euro vyšší než u eSET vztažené na jedno těhotenství, ale vzhledem k téměř poloviční úspěšnosti u eSET než DET u tohoto autora (tab. 2) nakonec náklady na eSET převyšují DET o 7 877 Euro, protože je k dosažení těhotenství zapotřebí více IVF cyklů. V obdobné randomizované studii sleduje Thurin náklady na dítě až do šesti měsíců věku a úspěšnost eSET hodnotí jako kumulativní procento společně s FET (tab. 4) [16]. Náklady na DET pro jedno těhotenství udává o 3 060 Euro vyšší, ale vzhledem k vyšším dlouhodobým nákladům a vyššímu kumulativnímu procentu PR po eSET a FET je již DET o 4 801 Euro dražší. V Belgii je od roku 2003 hrazeno šest cyklů IVF/ICSI + ET, ale pouze za podmínek použití guidelines k eSET: žena mladší 36 let dostane v prvním cyklu IVF vždy jen jedno embryo nezávisle na kvalitě, ve druhém cyklu již jedno nebo dvě podle morfologických kritérií, které uvádí Gerris (viz výše) či mohou centra užít svá vlastní kritéria hodnocení embryí. Transfer jednoho embrya za jasně definovaných podmínek je výhodný pro všechny zúčastněné strany. Sníží se tak počet vícečetných těhotenství – sníží se náklady na péči o nemocné děti, narodí se více zdravých dětí (ze kterých vyrostou dobří daňoví poplatníci) a zároveň budou mít IVF centra více práce – více peněz.
Tab. 4. Výsledky studií porovnávající kumulativní úspěšnost eSET + následného kryoembryotransferu druhého embrya top kvality (frozen – thawed embryo transfer – FET) versus DET. 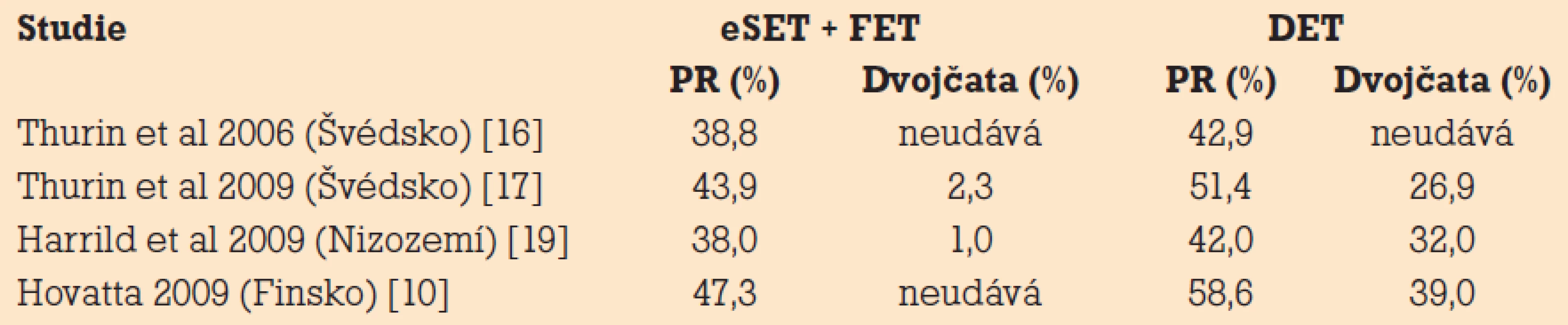
Postoj pacientek
Téměř zcela opačný pohled na danou problematiku mají vlastní pacientky. Téměř 60% pacientek si přeje více dvojčata než jedináčka [20]. Důvodů může být několik. Ne všechny pacientky snáší léčbu neplodnosti pomocí mimotělního oplodnění dobře. Pro mnohé jde o velmi stresující záležitost a představa, že z jednoho IVF + ET cyklu budou mít rovnou děti dvě, je jistě lákavá. Ve svém okolí se většina lidí setkává pouze se zdravými dvojčaty a VT může mnohým ženám dodat určitý pocit výjimečnosti. Důvody pro transfer jediného embrya mají pacientky jiné, než jsou naše medicínské, a to může velmi ovlivnit naše statistiky. Je zapotřebí, abychom pacientky poučili o možných rizicích spojených s VT, a tak si zajistili jejich spolupráci.
Postoj IVF center
Pokud neplatí nějaké závazné pravidlo pro počet transferovaných embryí v IVF programu, je na rozhodnutí IVF center, jestli transferovat jedno, dvě, či tři embrya. Lékaři v IVF centrech stále nabízejí ve většině případů transfer dvou embryí. Hlavní důvody tohoto postoje jsou suboptimální PR cyklů s kryoembryotranferem, dvoučetná gravidita jako výsledek je přijatelná a chybějící protokol k eSET pro konkrétní laboratoř [21]. Podobná situace je i v ČR. Aplikace eSET ve vlastní laboratoři chce určitou odvahu – riziko zhoršení těhotenského čísla po IVF + ET je reálné.
Závěr
Za posledních deset let došlo k poklesu počtu transferovaných embryí, kdy v běžné praxi se přenášejí dvě embrya. Procento výskytu dvoučetného těhotenství po IVF/ICSI však zůstává stále vysoké. K aplikaci programu eSET je nutná selekce pacientek a selekce embryí. Výsledky programu eSET lze definitivně hodnotit jako kumulativní PR po eSET a následném přenosu jednoho embrya po kryalizaci (FET) v porovnání s přenosem dvou embryí – DET nebo dokonce jako kumulativní procento těhotenství vztažené na cyklus s odběrem oocytů. Velké rozdíly jsou patrné mezi studiemi, ale lze konstatovat, že vždy dojde alespoň k mírnému poklesu PR ve skupině eSET + FET v porovnání s DET. Nicméně, PR u eSET + FET je v těchto studiích poměrně vysoké a pokles počtu vícečetného těhotenství je velmi významný. Pak záleží na nastavení priorit, zda obětujeme mírné snížení PR pro výrazné omezení počtu dvojčat. Není však možné paušálně doporučovat aplikaci eSET všem. Rozhodnutí k elektivnímu transferu jednoho embrya si musí zvážit každé IVF pracoviště samo na základě svých dosavadních výsledků jak v čerstvých cyklech, tak i v cyklech s rozmraženými embryi. Pouze IVF laboratoř se setrvale dobrými výsledky (průměrné IR 25–30%, pro embrya top kvality okolo 40%) má prostor pro řešení otázky dvoučetného těhotenství. Z ekonomického hlediska, je-li dosaženo při aplikaci eSET uspokojivého těhotenského čísla, jsou krátkodobé vyšší náklady dané vyšším počtem transferů embryí vyváženy mnohem nižšími náklady na narozené děti v dlouhodobé perspektivě. Tento ekonomický rozbor situace v ČR by byl jistě zajímavý pro stát i pojišťovny. Snahou IVF center je především vykazovat dobré výsledky a k přenosu jednoho embrya nejsou v ČR nijak motivována. Vlastní pacientky bez předchozího poučení mají o transfer pouze jednoho embrya malý zájem.
Doručeno do redakce: 30. 4. 2010
Přijato po recenzi: 30. 9. 2010
MUDr. Monika Poláková
GEST IVF, Centrum reprodukční medicíny
Nad Buďánkami II/24, 150 00 Praha 5
monika.polakova@gest.cz
Zdroje
1. Nygren KG, Andersen AN. Assisted reproductive technology in Europe,1999. Results generated from European registers be ESHRE. Hum Reprod 2002; 17(12): 3260–3274.
2. Andersen AN, Goosens V, Ferraretti AP et al. Assisted reproductive technology in Europe, 2004, results generated from European registers by ESHRE. Hum Reprod 2008; 23(4): 756–771.
3. Český statistický úřad http://www.czso.cz/. Porodnost a plodnost – vícečetné porody. 4008–06.
4. Hájek Z et al. Transfer embrya, počet transferovaných embryí. Vícečetná a jednočetná gravidita. Rizikové a patologické těhotenství. GRADA Publishing, Drbohlav P., 2004; Kap. 20.1.4 : 236–237.
5. Gregor V, Šípek A, Horáček J et al. Analýza incidencí vrozených vad v České republice podle četnosti těhotenství. Čes Gynek 2008; 73(4): 199–208.
6. Mouzon J, Goosses V, Bhattacharya S et al. Assisted reproductive technology in Europe, 2006: results generated from European registers by ESHRE. Hum Reprod 2010; 25(8): 1851–1862.
7. Gardner DK, Weissman A, Howles CM. Evaluation of embryo quality: new strategies to facilitate single embryo transfer. Textbook of assisted reproductive technologies. Informa Healthcare, London, Sakkas Denny, 2009 : 241–251.
8. Baart EB, Martini E, Eijkemans MJ et al. Milder ovarian stimulation for in-vitro fertilization reduces aneuploidy in the human preimplantation embryo: a randomized controlled trial. Hum Reprod 2007: (22): 980–988.
9. Staessen C, Verpoest W, Donodo P et al. Preimplantation genetic screening does not improve delivery rate in women under the age of 36 following single-embryo transfer. Hum Reprod 2008; 23(12): 2818–2825.
10. Gerris JMR. Single embryo transfer and IVF/ICSI outcome: a balanced appraisal. Hum Reprod Update 2005; 11(2): 105–121.
11. Thurin A, Hausken J, Hillensjo H et al. Elective single embryo transfer in IVF, a randomized study. Hum Reprod 2004; 19 (supppl 1): i60.
12. Koryntová D, Moosová M, Řežábek K et al. Transfer jednoho embrya u pacientek s dobrou prognosou léčby pomocí IVF/ICSI nesnižuje pravděpodobnost otěhotnění. Čes Gynek 2005; 70(6): 435–439.
13. Fiddelers AAA, Severens JL, Dirksen CD et al. Economic evaluations of single – versus double – embryo transfer. Hum Reprod Update 2007; 13(1): 5–13.
14. Oku H, Tsukuda E, Akamatsu Y et al. Double blastocyst transfer may interrupt implantation. Abstract of the 25th Annual Meeting of ESHRE, Amsterdam 2009: P-372.
15. De Sutter P, Van der Elst J, Coetsier T et al Single embryo transfer, multiple pregnancy rate reduction after IVF/ICSI: a 5-year appraisal. Reprod Biomed Online 2003; 18 : 464–469.
16. Kjellberg AT, Carlsson P, Bergh C. Randomized single versus double embryo transfer: obstetric and paediatric outcome and cost-effectiveness analysis. Human Reprod 2006; 21(1): 210–216.
17. Thurin Kjellberg A, Olivius C, Bergh C. Cumulative live births rates after single and double embryo transfer: folow-up from the Scandinavian randomised controlled trial. Abstract of the 25th Annual Meeting of ESHRE, Amsterdam, 2009: O-189.
18. Harrild H, Bergh C, Davies M. Clinical efectivness of elective single versus double embryotransfer: results from an individual patient data meta-analysis of randomised trials. Abstracts of the 25th Annual Meeting of ESHRE, Amsterdam, 2009: O-190.
19. Stillman RJ, Richter KS, Banks NK et al Elective single embryo transfer: A 6-year progressive implementation of 784 single blastocyst transfers and the influence of payment method on the patient choice. Fertil Steril 2009; 92(6): 1895–1906.
20. Hojgaard A, Ottosen LD, Kesmodel U et al. Patient attitudes towards twin pregnanties and single embryo transfer – a questionnaire study. Hum Reprod 2007; 22(10): 2673–2678.
21. Van Peperstraten AM, Hermens RP, Nelen WL et al. Perceived barriers to elective single embryo transfer among IVF professional: a national survey. Hum Reprod 2008; 23(12): 2718–2723.
22. Mardešič T. Vícečetná těhotenství a asistovaná reprodukce: Medicínské, psychologické, sociální a finanční aspekty. Moderní gynekologie a porodnictví 2000; 9(3): Suppl.
23. Mardešič T. Transfer jednoho embrya. Komen-tář. Gynekologie po promoci 2004; 4(5): 51–53.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek Úvodní slovoČlánek Borderline ovariální tumory
Článek vyšel v časopisePraktická gynekologie
Nejčtenější tento týden
2010 Číslo 3- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Postabortivní syndrom – symptomy, dopady a možnosti léčby
- Inosin pranobex v léčbě chřipky a dalších respiračních infekcí virové etiologie
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
-
Všechny články tohoto čísla
- Úvodní slovo
- AFM (Atomic Force Microscopy) zobrazení spermií poškozených oxidačním stresem
- Borderline ovariální tumory
- Elektivní single embryo transfer
- Monozygotní dvojčata v asistované reprodukci
- Muži hovoří o asistované reprodukci
- Postižení kardiovaskulárního systému u žen s Turnerovým syndromem, kardiovaskulární rizika spojená s těhotenstvím
- Praktická gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Borderline ovariální tumory
- Monozygotní dvojčata v asistované reprodukci
- Elektivní single embryo transfer
- Postižení kardiovaskulárního systému u žen s Turnerovým syndromem, kardiovaskulární rizika spojená s těhotenstvím
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



