-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaLeishmanióza jako profesionální tropické onemocnění
Leishmaniosis as a professional tropical disease
The author presents case studies of skin leishmaniosis from her own practice in the Centre of Travel Medicine which deals with workers going abroad. The workers who stayed in tropical and subtropical regions for more months and were bited with mosquitos developed the disease. Three workers, two enginneers and one pipe-line worker got ill during the construction of a refinery in Iraq. Symptoms of the disease occurred on the wrist, forearm and knee. One electrical engineer worked on the construction of the road in Libya, the symptoms of the disease occurred on the wrist and crus. Another electrical engineer got ill with the skin form on face during the construction of a brewery in Etiopia. The service technician of dieselaggregates got ill during the 3.5 month stay in Sudan, symptoms occurred on the neck, forearm and wrist. There were skin forms in all cases of the disease. There were some hesitations in previous cases during the initial diagnosis made abroad, patients were treated for pyoderma without succes, some cases were treated surgically by removing the locus. Recently, the disease was treated by antimycotic preparations (Nizoral, Sporanox) in our department in the Faculty Hospital. The treatment is always a longterm procedure. All cases were reported and compensated as occupational diseases. The diseases treated abroad were reported according to imported health documentation with the confirmation of the disease.
Key words:
protozoal disease, professional skin leishmaniosis, mosquitos of genus Phlebotomus and Lutzomya, anthropozoonosis
Autoři: E. Korolová
Působiště autorů: Hradec Králové, přednosta doc. MUDr. Jiří Chaloupka, CSc. ; Klinika nemocí z povolání FN Hradec Králové, Univerzita Karlova Praha, Lékařská fakulta
Vyšlo v časopise: Pracov. Lék., 62, 2010, No. 1, s. 20-24.
Kategorie: Kazuistika
Souhrn
Autorka předkládá kazuistiky onemocnění kožní leishmaniózou z praxe vlastního pracoviště, jehož středisko cestovní medicíny se zabývá péčí o pracovníky vyjíždějící do zahraničí. Onemocnění získali pracovníci, kteří pobývali služebně více měsíců v tropických a subtropických oblastech zahraničí a byli poštípáni komáry. Tři pracovníci, 2 inženýři a 1 potrubář, onemocněli při stavbě rafinerie v Iráku. Projevy onemocnění byly na zápěstí, předloktích a koleni. Jeden elektromontér pracoval při stavbě silnice v Libyi, projevy onemocnění měl na zápěstí a bérci. Další elektromontér onemocněl kožní formou v obličeji při pobytu na stavbě pivovaru v Etiopii. Servisní technik dieselagregátů onemocněl při 3,5měsíčním pobytu v Súdánu, projevy měl na krku, na předloktí a na zápěstí. Ve všech případech se jednalo o kožní formu onemocnění. V případech, které se objevily v dřívějších letech, byly v zahraničí rozpaky při počáteční diagnóze, byly neúspěšně léčeny jako pyodermie, některé případy byly v zahraničí odléčeny chirurgicky odstraněním ložiska. V posledním období se onemocnění léčilo po návratu v našem zdravotnickém zařízení ve FN antimykotickými preparáty (Nizoral, Sporanox). Léčba je vždy dlouhodobá. Všechna námi uvedená onemocnění byla ohlášena a odškodněna jako nemoc z povolání. Odléčená onemocnění v zahraničí byla ohlášena podle dovezené zdravotnické dokumentace s potvrzením onemocnění.
Klíčová slova:
protozoární onemocnění, profesionální kožní leishmanióza, komáři rodu Phlebotomus a Lutzomya, antropozoonózaÚvod
Leishmanióza – tento název získalo onemocnění podle skotského patologa Williama Boog Leishmana, který při službě v britské armádě poprvé v roce 1901 objasnil jeho původce. Jsou to parazitická onemocnění člověka a zvířat vyvolaná bičíkovci rodu Leishmania. Přenášena jsou dvoukřídlým bodavým hmyzem sajícím krev. Tito přenašeči žijí především v lesnatých územích tropického a subtropického pásu a jsou tak malí, že pronikají i přes běžnou moskytiéru.
Přenašečem v Africe, Asii a Evropě je druh z rodu Phlebotomus. V Americe, převážně Jižní a Střední, v Mexiku a na jihu USA je to přenašeč z rodu Lutzomya. Podle lokalizace patologického procesu a klinických projevů se rozlišují leishmaniózy viscerální a kožní, metastaticky vzniká forma mukokutánní postihující také sliznice. Existuje 13 druhů a poddruhů, způsobených různými druhy leishmanií, které postihují každoročně 400 000 lidí a ohrožují 350 milionů lidí v 88 zemích 5 kontinentů, mimo Austrálii.
Životní cyklus leishmanií
Leishmanie jsou v těle hostitele bez bičíku. Jsou pohlceny makrofágy, dále se množí dělením. Napadají jaterní nebo slezinné buňky, v nichž se dále množí, až buňka praskne, potom napadají další zdravé buňky.
Po nasátí parazitů přenašečem (hmyzem), spolu s lidskou krví nebo plazmou, se mění v zažívacím traktu hmyzu ve formu bičíkatou. Množí se v jeho střevě, dostanou se do hltanu a při sání opět do lidské krve.
Obr. 1. Životní cyklus leishmanie 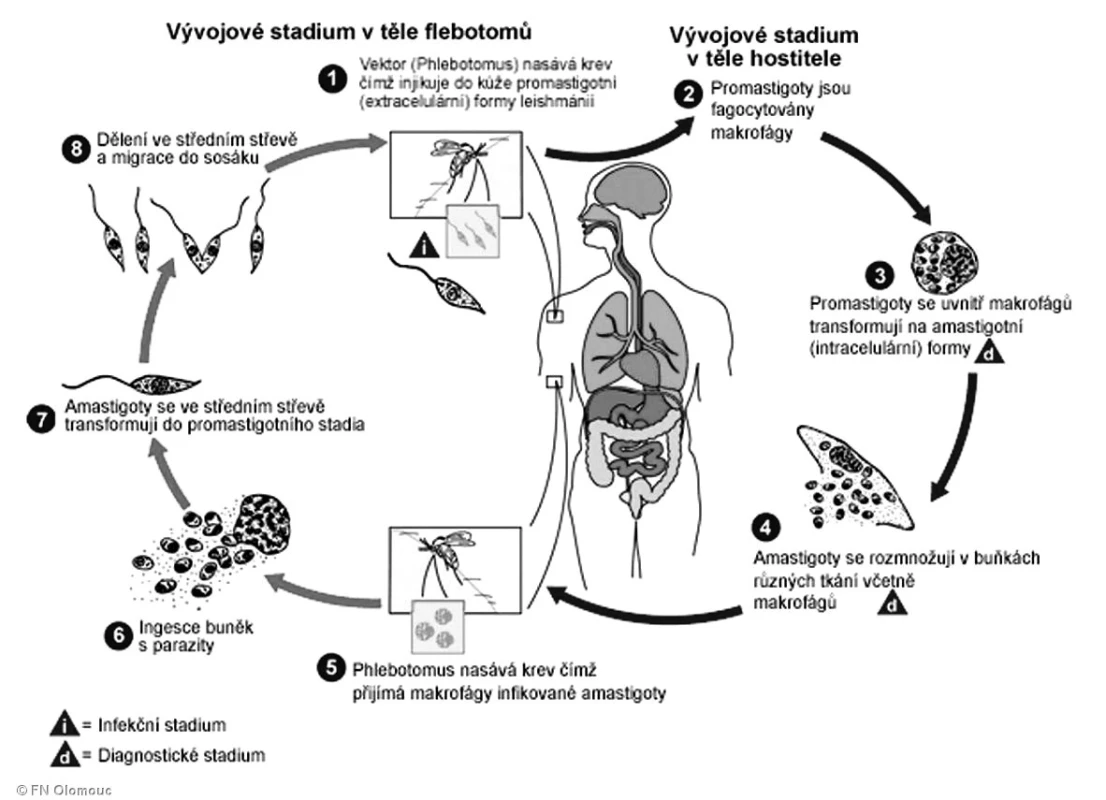
Rozšíření leishmaniózy ve světě
V rozvojových chudých zemích je leishmanióza rozšířenou smrtelnou nemocí, která způsobuje časté epidemie. Některé druhy leishmanióz jsou zoonózy a vyskytují se v těchto oblastech i u jiných obratlovců než u člověka (např. u plazů, morčat nebo psovitých šelem v přírodě, ale často také u domácích psů).
V Evropě jsou ohroženými oblastmi Španělsko, Portugalsko, jižní Francie a Itálie, Řecko a Kypr, odkud se hlásí ročně asi 700 onemocnění. V Turecku je zaznamenáno asi 4000 případů ročně.
Viscerální leishmanióza
Nejzávažnější forma leishmaniózy, známá také jako kala azar, což v překladu z hindštiny znamená černá horečka, je viscerální leishmanióza. V 90 % se toto onemocnění vyskytuje v Bangladéši, Indii, Brazílii a Súdánu. Původcem tohoto onemocnění jsou L. donovani, L. chagasi a L. infantum. Název onemocnění je odvozen od toho, že infikované makrofágy unikají z kůže do krevního oběhu a usídlují se v lidských útrobách, hlavně v játrech, ve slezině a v kostní dřeni. Projevuje se hepatosplenomegalií, zvětšením lymfatických uzlin. Postižení vede ke snížení funkce orgánů, v pokročilé fázi k výraznému hmotnostnímu úbytku, svalové atrofii. Další projevy onemocnění jsou nepravidelné horečky, někdy bifázické, v laboratorním obrazu je anémie, leukopenie, trombocytopenie, hypergamaglobulinémie. Neléčené onemocnění je smrtelné, cca 60 000 úmrtí za rok.
Obr. 2. Rozšíření leishmaniózy 
kožní leishmanióza – šedá barva, viscerální leishmanióza – černá barva Průkaz onemocnění je přímým průkazem leishmanií z punkce orgánů nebo sterna. Provede se průkaz mikroskopický z nátěru nebo otisku, nebo z histologického vyšetření. Lze provést i kultivaci in vitro nebo pokus na zvířeti. Nepřímý průkaz se provádí vyšetřením sérových protilátek ze srážlivé krve, celkové specifické protilátky IgG (IHA, ELISA).
Léčba viscerální leishmaniózy je nákladná, dlouhodobá chemoterapie sloučeninami antimonu (Glucantime, Pentostam), které mají i toxické účinky. Také se používají protiplísňové preparáty, např. Amfotericin B (liposomální forma). Prvním lékem pro perorální podávání je Miltefosin, který se používá i pro léčbu rakoviny. Jako alternativní lék k léčbě deriváty antimonu je používáno i širokospektrální antibiotikum paromomycin.
Kožní leishmanióza
Jde o nejčastější formu leishmaniózy, kdy parazité napadají kůži a způsobují její poškození různé intenzity a četnosti ložisek. Z 90 % se toto onemocnění projevuje v 6 zemích (Irán, Afgánistán, Saudská Arábie, Sýrie, Brazílie, Peru). Inkubační doba onemocnění je podle typu parazita 1–12 týdnů. Původci onemocnění jsou L. tropica a L. major (ve Starém světě), L. mexicana, L. braziliensis a L. peruviana (v Novém světě). Tvoří se záněty, postupně papule, uzle nebo rozsáhlé nebolestivé vředy podle lokalizace v kůži nebo na sliznicích, vedoucí buď jen k projevům kožním, nebo k mohutným deformacím. Suché vředy (nilské boule) způsobuje L. tropica (ničivka kožní). Domorodé dívky se dříve preventivně infikovaly v oblasti stehen, aby neměly znetvořený obličej z jizev. Zpravidla se pacienti vyléčí, získají trvalou imunitu, ale zůstávají jizvy.
Variantou kožní leishmaniózy je recidivující kožní leishmanióza způsobená L. tropica, která se projevuje při hyperreaktivitě hostitele jako bouřlivá a nekoordinovaná imunitní odpověď. V kůži je málo parazitů, vřed se šíří v ploše, bez kompletního hojení. Dochází k periferní aktivaci infekce, na okrajích hojícího se místa vzniká nový zánět nereagující na léčbu. Hojení tohoto typu leishmaniózy trvá roky.
Naopak při anergii hostitele vzniká difuzní kožní leishmanióza. Způsobují ji typy L. aetiopica, L. mexicana, L. amazonensis. Při tomto onemocnění nedochází k žádnému spontánnímu hojení, vzniká minimální zánět s množstvím infikovaných makrofágů. Projevuje se jako neulcerující papulky, uzlíky nebo plaky, které jsou podobné lepře (lepromatózní projevy), hlavně v obličeji, šíří se podél lymfatických cest. Onemocnění trvá roky.
Mukokutánní leishmanióza
Mukokutánní leishmanióza je komplikací kožní formy onemocnění, kdy se kromě poškození kůže objevují i hluboké rány a destrukce tkáně v oblasti obličeje. V 90 % je způsobená L. braziliensis, vyskytuje se v Peru, Bolívii a Brazílii. Probíhá ve dvou fázích tak, že kožní onemocnění se zhojí a sekundárně vzniká např. infekce nosní sliznice, která vyvolá perforaci přepážky, při infekci ústní sliznice a patra dochází k perforaci chrupavky.
Průkaz kožní leishmaniózy je mikroskopický, kultivační, PCR. Odběr materiálu se provádí z okraje vředu z erytému, kde je nejvíce parazitů, buď jako aspirace injekční jehlou, seškrab skalpelem, nebo nehlubokou excizí. Otisk preparátu se hodnotí mikroskopicky, histologickým zpracováním bioptického materiálu nebo kultivačně.
Perspektivy
Rezistence původců leishmaniózy je v některých zemích velkým problémem. Očkování se provádí zatím experimentálně, vakcínou vyrobenou pouze pro myši nebo psy. Pro člověka zatím vakcína vyrobena nebyla. Onemocnění se rozšiřuje dále na sever, i do Evropy, a to také vlivem klimatických změn.
Kazuistiky kožních leishmanióz hlášených jako nemoci z povolání
Kazuistiky šesti případů kožní leishmaniózy byly registrovány v letech 1983–2009 na ambulanci cestovní medicíny Kliniky nemocí z povolání ve Fakultní nemocnici v Hradci Králové. Tato ambulance pečuje o pracovníky, kteří vyjíždějí do oblastí tropů a subtropů, kazuistiky jsou seřazeny podle roku vzniku onemocnění.
Kazuistika 1
U 49letého inženýra, technika odpadních vod, který pracoval v Iráku 9 měsíců v roce 1983 v rafinerii Salahuddin, se objevila 4 ložiska onemocnění na zápěstích a předloktích rukou v místě poštípání hmyzem. Zpočátku se objevila papule do velikosti 2,5 cm, která zhnisala, pak exulcerovala, měla lividní navalitý okraj. Zpočátku se v zahraničí léčil sám Ichtyolem mastí. Po návratu byl zpočátku léčen jako pyodermie Tetracyclinem tbl. a Chloramfenicolem mastí. Po pozdějším mikroskopickém a histologickém průkazu kožní leishmaniózy byl léčen lokálními vpichy Emetinem inj. a mastí, ložiska byla prohřívána Soluxem na 50 °C po dobu 15 minut. Ložiska tak zasychala. V té době nebylo možné sehnat antimonové preparáty ani v Praze, teprve po mimořádném dovozu byl léčen Pentostanem inj. i. m. ve dvou kúrách po 10 dnech s 10denní pauzou. Zánětlivé změny postupně ustupovaly, až došlo ke zhojení. Po odhojení zůstala okrouhlá makulózní ložiska v místě.
Kazuistika 2
Pacientem byl 29letý inženýr, který pracoval jako technik 9 měsíců v Iráku v Beigi v rafinerii Salahuddin. Ložisko onemocnění se objevilo na pravém předloktí. Léčil se téměř 1 měsíc v zahraničí, byl ošetřen chirurgicky a léčen pouze lokálně. Toto onemocnění se vyskytovalo v kempu i u jiných cizích pracovníků. Po vyhojení onemocnění zůstala v místě jizva. Onemocnění bylo ohlášeno a odškodněno v roce 1984 jako profesionální kožní leishmanióza podle dokladů ze zahraničí, které poskytl lékař závodní preventivní péče.
Kazuistika 3
U 29letého potrubáře, který pracoval v roce 1983 11 měsíců v Iráku na stavbě rafinerie Salahuddin II, byl lokalizován vřed s navalitými okraji na levém koleni. Ložisko se dlouho nehojilo. Léčba v zahraničí proběhla excizí ložiska s následnou čtrnáctidenní pracovní neschopností. Onemocnění nebylo důvodem k předčasnému ukončení pobytu. Po návratu v roce 1984 byla ohlášena nemoc z povolání, profesionální kožní leishmanióza, podle dokladů českého lékaře závodní preventivní péče v zahraničí.
Kazuistika 4
Pacientem byl 43letý elektromontér, který pracoval 1,5 roku na vysunutém pracovišti v Libyi na stavbě silnic v Badéru, a to sám, pouze s pracovníkem arabské národnosti. Onemocnění se projevilo po poštípání komáry v srpnu 1987. Objevila se ložiska na levém zápěstí a levém bérci, zpočátku jako otok, později vřed se secernující spodinou a navalitými granulujícími nafialovělými okraji, velikosti až 4 x 3 cm. K léčbě dojížděl 1krát týdně k českému lékaři; léčen mastí, bez efektu. Po předčasném návratu v únoru 1988 byl hospitalizován na infekčním oddělení Fakultní nemocnice Na Bulovce v Praze od 9. 2. do 11. 3. 1988, pak byl léčen ambulantně. Léčba Cotrimoxazolem, 4krát injekcemi Glukantime (antimonový preparát), Nizoralem tbl., tetracyclinovou mastí na defekty. Onemocnění mělo dlouhodobý průběh. Průkaz onemocnění byl proveden mikroskopicky po odebrání 3 vzorků průbojníkem z okrajů ložisek. V roce 1988 byla ohlášena a odškodněna nemoc z povolání – profesionální kožní leishmanióza.
Kazuistika 5
U 41letého elektromontéra, který pracoval 2 měsíce v Etiopii v pivovaru Bedelle v roce 1992, se ložisko onemocnění objevilo na levé tváři po výletu ke keňským hranicím, později se objevilo i ložisko na druhé tváři. V zahraničí se léčil bez efektu kortikoidními mastmi. Po návratu, po vyšetření a krátké hospitalizaci na Kožní klinice ve FN Hradec Králové, se léčil při hospitalizaci na infekčním oddělení Fakultní nemocnice Na Bulovce v Praze. Obdržel injekční léčbu Glukantinem (antimonový preparát) a následně ještě Batrafenem mastí. Pracovní neschopnost a léčba trvala ještě 6 měsíců. V roce 1993 byla ohlášena a odškodněna profesionální kožní leishmanióza.
Kazuistika 6
Pacientem byl 60letý servisní technik dieselagregátů, který pracoval téměř 4 měsíce v Súdánu. Mimo diabetes mellitus II. typu léčeného p. o. antidiabetiky nestonal. Ubytovaný byl ve stavební buňce s klimatizací, stravoval se vlastními silami, venkovní teploty se pohybovaly od 10 °C v noci, do 46 °C ve dne. V místě pobytu bylo velké množství hmyzu (komáři i malé mušky), byl vícečetně poštípán. Později spal i pod moskytiérou. Po týdnu pobytu (v listopadu 2008) se objevila v místě poštípání dvojitá pustule velikosti menší mince na pravém předloktí, která zhnisala, po expresi vytekl hnisavý obsah s krví. Ložisko se pokrylo nehojícím se strupem, mělo navalité okraje s vpáčeným středem. Další ložisko o průměru asi 1 cm se objevilo na krku, rovněž se vyplnilo hnisem, další ložisko bylo na levém zápěstí. V zahraničí byl léčen lokální dezinfekcí a mastí, docházel na převazy, byl přeléčen antibiotiky bez efektu. Pacient byl po návratu po vyšetření na našem středisku odeslán k vyšetření na kožní kliniku. Tam byla mikroskopicky a histologicky potvrzená kožní forma leishmaniózy s průkazem amastozygotů v preparátech obarvených Giemsou. Pacient byl zpočátku léčen na ložiska s krustou 5% saloxylsulfathiazolovou pastou, další ložiska Krausin pastou. Po dalším zhoršení onemocnění byl nasazen Sporanox100 mg tbl. 2krát denně spolu s výše uvedenou lokální terapií. Onemocnění bylo koncem června 2009 odléčeno, v místech ložisek však zůstaly jizvy. Onemocnění trvalo od počátku celkem 7 měsíců. Byla ohlášena a odškodněna profesionální kožní leishmanióza.
Závěr
Diagnóza onemocnění není vždy jednoznačná, důležitá je podrobná anamnéza a diferenciálnědiagnosticky je nutno odlišit jiná kožní onemocnění, jako jsou např. syfilis, lepra, frambézie, kožní tuberkulóza, jihoamerická blastomykóza nebo zhoubné nádory. V některých případech se uvažovalo o pyodermiích, proto i léčba někdy začínala antibiotiky, ale někdy byla i chirurgická s odstraněním celého ložiska, zvláště, když bylo ojedinělé.
Také průkaz onemocnění někdy není mikroskopicky nebo histologicky jednoznačný, vyžaduje správný odběr z okrajů ložiska, kde je nejvíce parazitů. Zhodnocení vyžaduje určitou zkušenost s pátráním po výskytu amastozygotů.
Je proto nutné, aby pracovníci, kteří pracují v rizikových oblastech tropů a subtropů, byli po návratu vyšetřováni na erudovaných pracovištích, která mají s nemocemi tropů a subtropů zkušenosti.
Kontaktní adresa:
MUDr. Eva Korolová, Ph.D.
Klinika nemocí z povolání, FN Hradec Králové
Sokolská 581
500 05 Hradec Králové
e-mail: korolova@fnhk.cz
Zdroje
1. KREDBA, V., ONDRÁČEK, J., PROCHÁZKA, J. Infekční nemoci. Praha: Avicenum, 1970, 4. vydání, 292 s.
2. ŠERÝ,V. et al. Ochrana zdraví při životě a práci v tropech a subtropech. Praha: Práce, 1989, 173 s.
3. ŠERÝ, V. Lexikon cestovní medicíny. Praha: Encyklopedický dům, 1996, 305 s.
4. ŠERÝ, V., BÁLINT, O. Tropická a cestovní medicína. Praha: Medon, 1998, 569 s.
5. GILLES, H. M. Protozoal Diseases. Arnold., 1999, 707 s.
6. FÖRSTL, M. et al. Praktický atlas lékařské parazitologie. Nucleus HK, 2003, 140 s.
7. BERAN, J., VANIŠTA, J. et al. Základy cestovního lékařství. Praha: Galén, 2006, 288 s.
Štítky
Hygiena a epidemiologie Hyperbarická medicína Pracovní lékařství
Článek Zprávy
Článek vyšel v časopisePracovní lékařství
Nejčtenější tento týden
2010 Číslo 1- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- V ČR chybí specializovaná péče o pacienty s nervosvalovým onemocněním
- Historický milník v renoprotekci − účinnost kombinace trandolapril + verapamil ve studii BENEDICT
-
Všechny články tohoto čísla
- Riziko rakoviny plic u pracovníků s uznanou silikózou v České republice
- Leishmanióza jako profesionální tropické onemocnění
- Vzpomínka na primáře MUDr. Ladislava Eislera
- Zprávy
- Prof. MUDr. Antonín Nauš, DrSc. – blahopřání k životnímu jubileu
- Proč není správné zařazovat do seznamu nemocí z povolání tzv. volnou položku
- XXIX. kongres pracovného lekárstva so zahraničnou účasťou
- Riziko rakoviny plic u černouhelných horníků v závislosti na onemocnění pneumokoniózou v České republice
- Pracovní lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Leishmanióza jako profesionální tropické onemocnění
- XXIX. kongres pracovného lekárstva so zahraničnou účasťou
- Riziko rakoviny plic u černouhelných horníků v závislosti na onemocnění pneumokoniózou v České republice
- Riziko rakoviny plic u pracovníků s uznanou silikózou v České republice
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



