-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaDetekce sentinelové uzliny u pacientek s karcinomem endometria s využitím hysteroskopie
Sentinel Lymph Node Identification Using Hysteroscopy in Patients with Endometrial Cancer
Backgrounds:
Endometrial carcinoma is the most frequent gynecologic malignancy. The incidence is 30 : 100,000 with an increasing tendency. The main therapeutic modality remains radical surgery. The purpose of the study is to evaluate the feasibility of sentinel lymph node (SLN) detection in endometrial cancer using hysteroscopic administration of radiocolloid and the combination of preoperative lymphoscintigraphy with intraoperative gamma ‑ detection probe examination.Patients and Methods:
From May 2006 to January 2009, 99mTc ‑ labelled nanocolloid (100 MBq) was administered preoperatively in 21 patients with endometrial cancer. On the day of surgery, radiocolloid together with blue dye was injected via 20 - gauge needle under the endometrium using hysteroscopy. Lymphoscintigraphy was performed in all patients after 60 minutes. Therapeutic surgery followed the tracer administration 2 hours later in extensity of abdominal hysterectomy, bilateral salpingo ‑ oophorectomy, peritoneal wash, pelvic lymphadenectomy and in patients with positive high‑risk prognostic factors of paraaortic lymphadenectomy. SLN was located by use of gamma ‑ detecting probe intraoperatively.Results:
At least one SLN was detected in 17 of 21 (81%) patients included in the study. The mean number of detected SLNs was 2 (range 1 – 5). 8 of 17 (47%) patients had radioactive nodes only in the paraaortic area. Synchronic appearance of SLNs in the pelvic and paraaortic areas was detected in 1 of 17 (6%) cases. Overall, in 4 of 9 (44%) cases of sentinel lymph node localization in the paraaortic area the SLNs were detected at the level above the inferior mesenteric artery. The metastatic involvement of 3 sentinel lymph nodes was detected in one patient (3 lymph nodes with micrometastases). All the remaining lymph nodes not labelled as SLNs were histologically negative in this case. The sensitivity and specificity for SLN metastases detection was 100%.Conclusion:
SLN detection in endometrial cancer appears to be a promising method with the potential to reduce unnecessary surgery radicality and to clarify staging. The utilization of hysteroscopic application of radiocolloid respects the anatomical consequences and natural lymphatic drainage of the endometrium. The combination of pre‑operative lymphoscintigraphy and intra ‑ operative detection using a handheld gamma probe can be beneficial.Key words:
carcinoma – endometrium – sentinel lymph node – hysteroscopy
Autoři: R. Feranec 1; L. Mouková 1; J. Staníček 2; L. Štefániková 2; Josef Chovanec 1
Působiště autorů: Oddělení gynekologické onkologie, Masarykův onkologický ústav, Brno 1; Oddělení nukleární medicíny, Masarykův onkologický ústav, Brno 2
Vyšlo v časopise: Klin Onkol 2010; 23(2): 92-98
Kategorie: Původní práce
Souhrn
Východiska:
Zhoubné nádory těla děložního jsou nejčastější gynekologickou malignitou. Incidence je 30 : 100 000 a má stoupající tendenci. Hlavní léčebnou modalitou je radikální operační výkon.Cíl studie:
V souladu s trendem snižování radikality onkologických chirurgických výkonů je cílem studie zhodnotit možnosti detekce sentinelové uzliny u časných stadií karcinomu endometria. Principem je využití hysteroskopické aplikace radiokoloidu v kombinaci s předoperační lymfoscintigrafií a peroperační detekcí ruční gamasondou.Typ studie:
Prospektivní studie. Soubor a metodika: Od května 2006 do ledna 2009 byl u 21 pacientek s karcinomem endometria předoperačně podán nanokoloid značený techneciem Tc99 Nanocoll (aktivita 100 MBq). Radiofarmakum společně s Patent Blau bylo aplikováno 20 Gauge jehlou pomocí hysteroskopu subendometriálně v den operace. Za 60 min od aplikace byla u všech pacientek provedena lymfoscintigrafie. Terapeutický operační výkon následoval za 2 hod po podání farmaka v rozsahu abdominální hysterektomie s bilaterální adnexektomií, peritoneální laváží, pánevní a v případě pozitivity high‑risk prognostických faktorů i paraaortální lymfadenektomií. V průběhu operačního výkonu byly sentinelové uzliny detekovány ruční gamasondou.Výsledky:
U 17 z 21 (81 %) pacientek dosud zařazených do studie byla identifikována alespoň jedna sentinelová lymfatická uzlina. Průměrně jsme detekovali 2 sentinelové uzliny v rozmezí 1 – 5. Osm ze 17 (47 %) pacientek mělo prokázanou sentinelovou uzlinu izolovaně v paraaortální oblasti. Současný výskyt sentinelové uzliny v pánevní a paraaortální oblasti byl nalezen u 1 ze 17 (6 %) případů. Celkově u 4 z 9 (44 %) případů paraaortální lokalizace sentinelové uzliny byly nalezeny sentinelové uzliny v úrovni nad odstupem a. mesenterica inferior. U jedné pacientky zařazené do studie bylo prokázáno metastatické postižení 3 detekovaných sentinelových uzlin (3 uzliny s mikrometastázou). Lymfatické uzliny neoznačené jako sentinelové byly v daném případě histologicky negativní. Senzitivita a specifita detekce metastatického postižení sentinelových lymfatických uzlin uvedenou metodou je 100 %.Závěr:
Detekce sentinelové uzliny u karcinomu endometria se jeví jako slibná metoda s potenciálem upřesnění stagingu a snižování radikality operačního výkonu. Využití hysteroskopické aplikace radiokoloidu respektuje anatomické souvislosti a přirozenou drenáž endometria. Využitelná je kombinace předoperační lymfoscintigrafie a peroperační detekce pomocí ruční gama sondy.Klíčová slova:
karcinom – endometrium – sentinelová uzlina – hysteroskopieÚvod
Zhoubné nádory těla děložního jsou nejčastější gynekologickou malignitou. Incidence má v České republice stoupající tendenci (asi 30 onemocnění na 100 tisíc žen, tj. více než 1 600 nových případů ročně). Za hlavní rizikové faktory jsou považovány vysoký věk, obezita a diabetes mellitus, dále vyšší příjem živočišných tuků a bílkovin, pozdní menopauza, nuliparita, ovariální poruchy s neoponovaným prolongovaným působením estrogenů, imunodeficitní onemocnění a imunosuprese. Hlavní léčebnou modalitou je radikální operační výkon, který je ale vzhledem k výše uvedenému profilu typické pacientky s korporálním karcinomem často v plném rozsahu nemožný. Za standardní výkon možno zjednodušeně označit radikální abdominální hysterektomii s oboustrannou adnexektomií a peritoneální laváž. Kontroverzní je role pánevní a paraaortální lymfadenektomie [1]. Incidence postižení lymfatických uzlin u pacientek s karcinomem endometria v klinickém stadiu I je cca 10%. Podle literárních údajů přibližně 50 % postižených lymfatických uzlin nacházíme v oblasti pánve, ale postižení pelvických a paraaortálních uzlin současně se vyskytuje až ve 30 % případů [2]. Izolované postižení para-aortálních lymfatických uzlin se vyskytuje asi ve 20 % případů. Kompletní pelvická a paraaortální lymfadenektomie je však spojena s prodloužením operačního výkonu, větší krevní ztrátou, vyšší frekvencí operačních a pooperačních komplikací ve smyslu krvácení, poranění cév a močového traktu, ileozního stavu a lymfedému. Ve snaze o minimalizaci uvedených komplikací u často polymorbidních a obézních pacientek je snaha definovat pacientky s pozitivitou high‑risk faktorů, u kterých je indikován kompletní operační výkon včetně paraaortální lymfadenektomie. Mezi prognostické faktory vysokého rizika patří G3, hluboká invaze myometria, postižení lymfatických uzlin, prorůstání nádoru do čípku, serózní papilární a clear ‑ cell karcinom. I přes racionální selekci u více než poloviny high‑risk pacientek metastaticky postižené lymfatické uzliny nenacházíme.
Ve snaze vyhnout se systematické (a často zbytečné) lymfadenektomii byl pro mnohé nádory vypracován koncept sentinelové lymfatické uzliny. Metodika je v onkogynekologické praxi využívána u karcinomu prsu, u karcinomu vulvy probíhají studie III. fáze, hledá se využití u cervikálního karcinomu. Detekce sentinelové uzliny u karcinomu endometria však zatím naráží na nedostatek dat a zkušeností.
Cílem studie je zhodnotit možnosti detekce sentinelové uzliny u časných stadií karcinomu endometria s využitím hysteroskopické aplikace radiokoloidu a kombinace předoperační lymfoscintigrafie s peroperační detekcí ruční gamasondou.
Soubor a metodika
Soubor pacientek
Od května 2006 do ledna 2009 bylo do studie zařazeno 21 pacientek s karcinomem endometria, které podepsaly informovaný souhlas a splňovaly vstupní kritéria pro zařazení do studie. Ve shodě se závěrem etické komise Masarykova onkologického ústavu byla vstupní kritéria definována jako histologicky verifikovaný endometroidní karcinom těla děložního s prokázanými prognostickými faktory vysokého rizika (G3, hluboká invaze myometria), nebo histologicky potvrzený prognosticky nepříznivý clear ‑ cell karcinom a serózní papilární karcinom, jenž řadí pacientky do skupiny high‑risk. Pacientky splňující tato kritéria podstoupily operační výkon v rozsahu radikální abdominální hysterektomii s oboustrannou adnexektomií, peritoneální laváží, pánevní a paraaortální lymfadenektomií až do úrovně odstupu renálních vén. Do studie byly dále zařazeny i pacientky nízkého rizika. U těchto pacientek byla provedena systematická pánevní lymfadenektomie a v případě lokalizace sentinelové uzliny v paraaortální oblasti nebylo přistoupeno k systematické paraaortální lymfadenektomii, ale pouze ke značení sentinelové uzliny a její izolované exstirpaci, nepředstavující pro operantky větší zátěž.
Vyloučeny byly pacientky s extrauterinním šířením tumoru dle předoperačních stagingových vyšetření (vaginální UZ, CT, NMR, event. PET). Všechny pacientky musely být schopny podstoupit operační výkon plánovaný v uvedeném rozsahu.
Hysteroskopie a lymfoscintigrafie pomocí 99m ‑ Tc
Pacientkám zařazeným do studie byl předoperačně podán nanokoloid značený techneciem Tc99 Nanocoll (aktivita 100 MBq). Radiofarmakum společně s Patent Blau bylo aplikováno jehlou pomocí hysteroskopu subendometriálně v den operace. Ve všech případech byl použit bipolární hysteroskop Gynecare Versascope s průměrem zevního pláště 3,5 mm a optikou 1,8 mm. Hysteroskopická aplikace byla prováděna v analgosedaci s využitím paracervikálního bloku pomocí 1% mesocainu. Tolerance metody byla velmi dobrá, anestezie nebyla nutná u žádné z pacientek. Pro vlastní aplikaci jsme používali výhradně jehly COOK délky 35 cm, průměru 20 Gauge. Radiofarmakum bylo ředěno s Patent Blau. Aplikace patentové modři neměla za cíl značení sentinelových lymfatických uzlin. Cílem bylo upřesnění místa vpichu probarvením roztoku a snadnější identifikace případného úniku barviva do dutiny děložní (leakage). Po vizualizaci suspektního ložiska jsme injikovali radiofarmakum s patentovou modří přísně subendometriálně peritumorózně průměrně ve 3 bodech. V souvislosti s hysteroskopií jsme nezaznamenali žádnou komplikaci. Radiokoloid Nanocoll použitý ve studii je připraven z lidského sérového albuminu získaného z lidské krve dárců testovaných podle předpisů EEC na nepřítomnost povrchového antigenu hepatitidy B (HBsAg), protilátky proti viru imunodeficience (anti HIV 1/ 2), protilátky proti viru hepatitidy C (anti HCV). Nejméně 95 % koloidních částic lidského albuminu má průměr menší nebo rovný 80 nm.
Za 60 min od aplikace byla u všech pacientek provedena lymfoscintigrafie s označením „hot spots“ odpovídajícím sentinelovým uzlinám. V několika případech jsme využili i techniku fúze obrazu z lymfoscintigrafie s CT obrazem.
Peroperační detekce sentinelové uzliny
Terapeutický operační výkon následoval za 2 hod po podání farmaka v rozsahu abdominální hysterektomie s bilaterální adnexektomií, peritoneální laváží, pánevní a v případě pozitivity high‑risk prognostických faktorů i paraaortální lymfadenektomií. Hloubku myometrální invaze a grade tumoru jsme stanovovali peroperačně histologickým zpracováním technikou frozen section. V průběhu operačního výkonu byly sentinelové uzliny detekovány ruční gamasondou. Za sentinelové lymfatické uzliny byly považovány všechny uzliny vykazující minimálně desetinásobek pozadí radioaktivity. Veškeré uzliny označené jako sentinelové byly následně kontrolovány gamasondou ex vivo a odeslány k histopatologickému zpracování separátně.
Histopatologické zpracování
Sentinelové uzliny nebyly zpracoványa hodnoceny peroperačně technikou frozen section, ale byly před definitivním zpracováním fixovány. Malé uzliny byly pouze přepůleny a zpracovány byly obě poloviny. Větší uzliny se kompletně nakrájely na přiměřeně silné plátky cca 2 – 4 mm a ty se po řadě zablokovaly (bloky číslované po řadě od jednoho konce uzliny k druhému, nezůstává žádná rezerva). Ze všech bloků se nakrájely v tenkých řezech na jedno sklo HE (hematoxilineozin) prořezávky, dle velikosti uzliny 2–4 řezy. Při negativitě uzliny v HE a zároveň po ověření, že primární ložisko je invazivní malignita, se v dalším kole provedlo detailní prokrájení a imunohistochemie (IMH) ze všech bloků sentinelové uzliny. Z každého bloku byl proveden řez každých 100 μ, 4 řezy byly konstantně obarveny HE a pátý řez obarven IMH CKAE (protilátky proti cytokeratinu). Postup prokrojení se opakoval dvakrát, tzn. že ke každému bloku ze sentinelové uzliny vznikly 2 řezy IMH a 8 řezů HE. Nález byl hodnocen jako negativní až tehdy, pokud všechny imunoreakce i řezy HE byly negativní. Pokud byla v uzlině evidentní metastáza, zpracovala se běžným způsobem.
Výsledky
Charakteristika pacientek
Charakteristiku 21 pacientek zařazených do studie shrnuje tab. 1. Věk zařazených pacientek se pohyboval od 48 do 73 let (průměr 61 let). Z histopatologických typů převažoval endometrioidní adenokarcinom, ve 2 případech (9 %) byl nalezen serózní papilární karcinom. Hluboká myometrální invaze tumoru byla popsána u 3 pacientek (14 %).
Tab. 1. Charakterisktika pacientek. 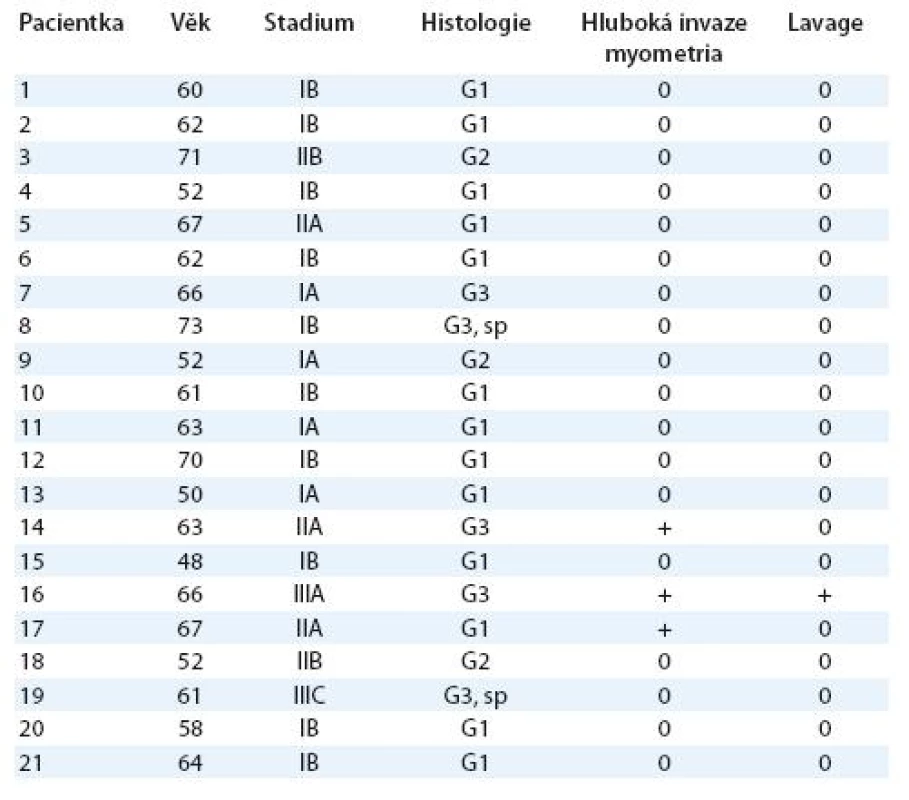
sp – serózní papilární karcinom Úspěšnost detekce a lokalizace sentinelových lymfatických uzlin
Předoperační lymfoscintigrafie prokázala alespoň jedno ložisko odpovídající sentinelové uzlině (hot spot) u 19 z 21 (90 %) případů. Peroperačně jsme ale pomocí ruční gamasondy nalezli sentinelovu uzlinu pouze u 17 pacientek (81 %). Modré zbarvení sentinelových uzlin jsme pozorovali pouze v 15 % případů, žádná z modře obarvených uzlin nebyla negativní při kontrole gama sondou. Všechny sentinelové uzliny vykazovaly aktivitu detekovatelnou ruční scintilační sondou. Průměrně jsme detekovali 2 sentinelové uzliny v rozmezí 1 – 5. Distribuci lokalizace sentinelových uzlin ukazuje tab. 2. Osm ze 17 (47 %) pacientek mělo prokázanou sentinelovou uzlinu izolovaně v paraaortální oblasti.
Tab. 2. Lokalizace sentinelových uzlin (absolutní počet detekovaných uzlin). 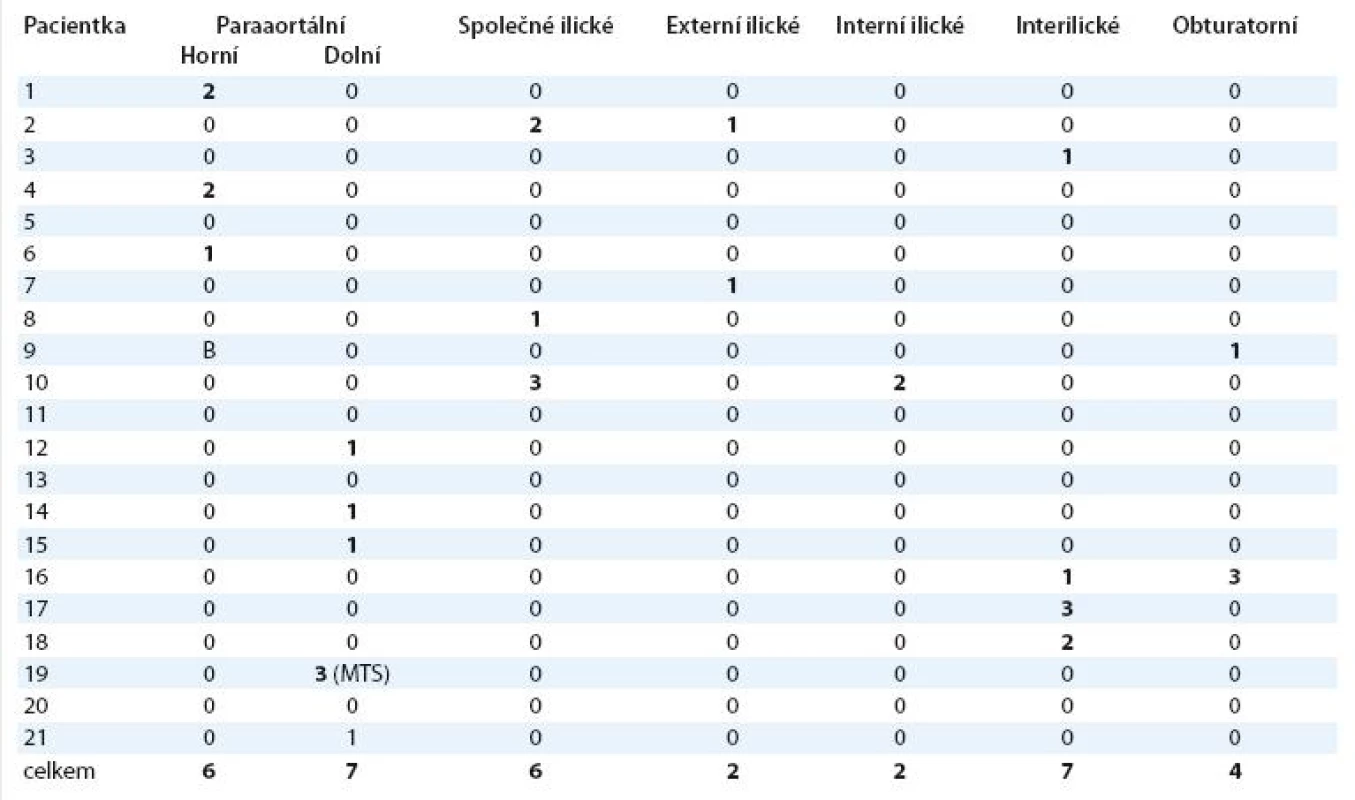
MTS – metastatické postižení sentinelové uzliny Současný výskyt sentinelové uzliny v pánevní a paraaortální oblasti byl nalezen u 1 ze 17 (6 % ) případů. Celkově u 4 z 9 (44 %) případů paraaortální lokalizace sentinelové uzliny byly nalezeny sentinelové uzliny v úrovni nad odstupem a. mesenterica inferior. Pouze v pánevní oblasti byly detekovány sentinelové uzliny ve 47 % s maximem výskytu v interilické a obturatorní oblasti.
U jedné pacientky zařazené do studie bylo prokázáno metastatické postižení 3 detekovaných sentinelových uzlin (3 uzliny s mikrometastázou). Lymfatické uzliny neoznačené jako sentinelové byly v daném případě histologicky negativní. Senzitivita a specifita detekce metastatického postižení sentinelových lymfatických uzlin uvedenou metodou je 100 %.
Diskuze
Zhoubné nádory těla děložního jsou nejčastější gynekologickou malignitou. Detekce sentinelové uzliny u karcinomu endometria zatím naráží na nedostatek dat a zkušeností. Jedním z důvodů je obtížný přístup k intrakavitálně lokalizovanému karcinomu v dutině děložní a současně složitá lymfatická drenáž těla dělohy. Děloha je orgán lokalizovaný ve střední rovině, takže drenáž lymfy může být oboustranná. Zatímco oblast čípku děložního je drénována do pánevních lymfatických uzlin, fundus děložní je drénován cestou infundibulopelvických svazků do paraaortální oblasti. V recentní literatuře lze najít pouze několik studií zaměřených na detekci sentinelové uzliny (sentinel lymph node – SLN) u karcinomu endometria, využívající různé techniky, jež se liší především místem aplikace barviva.
Burke et al se v roce 1996 na souboru 15 žen pokusili o prokázání možnosti lymfatického mapování a upřesnění chirurgického stagingu karcinomu endometria identifikací sentinelové uzliny. V průběhu laparotomie byla aplikována patentová modř subserózní injekcí do myometria ve třech místech. Barvení lymfatických cest bylo následně observováno po dobu 10 min. Sentinelova uzlina byla nalezena pouze v 67 %. Následně byla provedena hysterektomie s bilaterální adnexektomií, selektivní pánevní a paraaortální lymfadenektomií. Z celkově zachycených 31 SLN bylo 12 lokalizovaných v paraaortální oblasti. Práci je vytýkán způsob aplikace barviva nerespektující lokalizaci tumoru, jenž nelze abdominálně odhadnout. Drenáž subserózní oblasti rovněž nemusí odpovídat lymfatické drenáži endometria. Značení sentinelové uzliny s využitím pouze Patent Blau vykazuje obecně výrazně nižší senzitivitu záchytu ve srovnání s kombinovanou technikou [3].
Na práci Burkeho navázali Holub et al [4–6]. Ve svých pracích použili laparoskopický přístup k subserózní myometrální injekci patentové modři. Pronikání barviva bylo standardně monitorováno po dobu 5 min. Následně byl laparoskopicky otevřen retroperitoneální prostor. Senzitivita záchytu sentinelové uzliny uvedenou metodikou ve shodě s prací Burke et al byla pouze 63 %. V pozdějších pracích uvedený kolektiv autorů srovnával subserózní myometrální aplikaci Patent Blau (skupina SM) kontra vaginálně – laparoskopicky/ abdominálně aplikované injekce barviva do čípku děložního a současně do subserózního myometria fundu (skupina CSM). Sentinelová uzlina byla ve skupině SM ve shodě s předchozími výsledky zachycena pouze v 62 % případů, ve skupině CSM ale záchyt vzrostl na 83 %. V práci byla prokázána 100% negativní prediktivní hodnota metody, kdy ani v jednom případě histologicky negativní SLN nebyly zachyceny metastázy v dalších lymfatických uzlinách.
Ve studii Pelosi et al [7] byly radiokoloid a patentová modř aplikovány pouze do cervikální oblasti. Pánevní lymfadenektomie i detekce SLN pomocí gamasondy byla prováděna laparoskopicky. Záchyt sentinelové uzliny byl ve 100 %, prokázaná negativní prediktivní hodnota rovněž 100%. Obdobný postup i výsledky publikovali i Barranger et al [8]. Metodice lze vytknout nerespektování lymfatické drenáže těla děložního a lokalizaci tumoru. Cervikální aplikace nezávisle na lokalizaci tumoru mohla logicky vést k selhání záchytu sentinelové uzliny v oblasti paraaortální, a tím i k možnému podhodnocení stadia onemocnění v případě jejich metastatického postižení.
Niikura et al [2] jako první použili hysteroskopické injekce radiokoloidu a Patent Blau peritumorózně do subendometriální vrstvy. Patentová modř byla použita pouze k přesnější vizualizaci místa vpichu a vyloučení úniku radiofarmaka do distenčního média. U všech pacientek po provedení lymfoscintigramu následovala abdominální hysterektomie s bilaterální adnexektomií, totální pánevní lymfadenektomií a paraaortální lymfadenektomií do úrovně odstupu renálních vén. Před zahájením lymfadenektomie byly detekovány radioaktivní lymfatické uzliny pomocí ruční scintilační gamasondy. Za radioaktivní uzliny (sentinelové) byly považovány všechny uzliny vykazující minimálně desetinásobek aktivity pozadí. Průměrný zisk lymfatických uzlin z oblasti pánve byl 42,9 a 27,9 uzlin bylo odstraněno z paraaortální oblasti. Průměrný zisk detekovaných sentinelových uzlin byl 3. Tři pacientky měly prokázanou sentinelovu uzlinu pouze paraaortálně, 15 pacientek současně paraaortálně i v malé pánvi. Sentinelová uzlina byla nalezena v 82 %, ve všech případech selhání se jednalo o hlubokou myometrální invazi tumoru, event. i s postižením lymfatických uzlin. Senzitivita i specificita metodiky dosáhly 100 %.
Fersis et al [9] obdobně použili hysteroskopickou injekci radiokoloidu (bez barviva) do peritumorózní oblasti. Ve studii nebyl zachycen jediný falešně negativní výsledek.
Raspagliesi et al [10] jsou dalšími, kteří využívají subendometriální hysteroskopickou injekci radiokoloidu a následně Patent Blau. Autoři nezaznamenali ani jeden případ falešné negativity vyšetření sentinelové uzliny. Všechny sentinelové uzliny byly detekovány primárně pomocí lymfoscintigrafie, obarvení patentovou modří bylo pozorováno pouze ve 33 %. Důležité je, že ve 24 % případů byla nalezena sentinelová uzlina i v oblasti paraaortální, což potvrzuje primární lymfatické cesty endometriálního karcinomu do uvedené oblasti.
Pilka et al [11] v první podskupině pacientek s karcinomem endometria aplikovali po provedení peritoneální laváže a přerušení vejcovodů izosulfanovou modř do děložní dutiny pomocí Schulzeho kanyly. Ve druhé podskupině aplikovali izosulfanovou modř do děložního fundu. V další skupině byl aplikován transcervikálně subendometriálně radiokoloid pod kontrolou vaginální ultrazvukové sondy. V podskupině, kde byla modř aplikována do dutiny dělohy, nebyla sentinelová uzlina nalezena ani v jednom případě. Při aplikaci barviva do děložního fundu se podařilo zobrazit lymfatické kanály v malé pánvi ve všech případech, jejich průběh do paraaortální oblasti se zobrazit nepodařilo. Úspěšnost zobrazení lymfatických uzlin touto technikou byla ale pouze 40 %. Transcervikální podání radiokoloidu vedlo k zobrazení sentinelových uzlin a je doporučeno autorem jako jeden z možných přístupů detekce sentinelové uzliny u karcinomu endometria.
Maccauro et al [12] prokázali použitelnost metody vyšetření sentinelové uzliny u karcinomu endometria využitím hysteroskopie na souboru 26 pacientek. Po hysteroskopické aplikaci Tc ‑ 99 Nanocoll a Patent Blau subendometriálně a přísně peritumorózně následovala lymfoscintigrafie a ve stejný den za 3 – 4 hod vlastní operace. Ta spočívala v hysterektomii, bilaterální adnexektomii a pánevní lymfadenektomii. Paraaortální lymfadenektomie byla provedena pouze v případech průkazu serózního papilárního karcinomu. Všechny sentinelové uzliny byly vyšetřeny barvením hematoxilineozinem a imunohistochemickými metodami. Deklarovaná senzitivita uvedené techniky v záchytu SLN je 100%. Průměrný zisk sentinelových uzlin byly tři uzliny, v rozsahu 2 – 4. 14 ze 65 získaných sentinelových uzlin bylo lokalizováno paraaortálně (21 %), všechny další sentinelové uzliny byly nalezeny v malé pánvi. Metastaticky postižená paraaortálně lokalizovaná SLN byla prokázána pouze v jednom případě. Pouze 38 % sentinelových uzlin bylo obarvených Patent Blau, všechny modré uzliny ale vykazovaly radioaktivitu při peroperační detekci ruční gamasondou. V práci nebyla potvrzena žádná korelace mezi lokalizací tumoru a lokalizací SLN.
Výsledky ze souboru 33 pacientek publikovali v roce 2006 Dzvinčuk et al [13]. Ve své práci aplikovali nanokoloid značený techneciem Tc99 s aktivitou 50 MBq transcervikálně jehlou do myometria. Dávka rozdělená do 4 – 6 porcí byla aplikována cervikálním kanálem do oblasti fundu, do přední a zadní stěny a za vnitřní branku. Snahou byla přísná subendometriální injekce nejprve pod ultrazvukovou kontrolou, později pouze podle děložní sondy a pohmatem. Autoři identifikovali sentinelovou uzlinu v 79 %, průměrný počet detekovaných uzlin byl 2,9. Histopatologicky byly prokázány metastázy v 5 ze 72 uzlin (7 %), všechny z pánevní oblasti. Nebyl zaznamenán případ falešně negativní sentinelové uzliny.
Frumovitz et al [14] použili k detekci sentinelových uzlin u 18 žen techniku subserózní injekce izosulfanové modři s radiokolidem značeným techneciem Tc99. Sentinelová uzlina byla detekována pouze ve 45 % a autoři hodnotí subserózní injekci patentové modři s radiokoloidem jako nespolehlivou metodu v identifikaci sentinelové uzliny u pacientek s high‑risk karcinomem endometria.
Ve své studii Lopes et al [15] použili metodu subserózní myometrální injekce patentové modři. Sentinelová uzlina byla detekována u 31 ze 40 pacientek (77,5 %). 16 % sentinelových uzlin bylo postiženo metastatickým procesem. Autoři zaznamenali falešnou negativitu metody ve 4 % případů.
Delaloye et al [16] na souboru 60 žen s karcinomem endometria prokázali použitelnost hysteroskopické subendometriální injekce Patent Blau a radiokoloidu v detekci sentinelové uzliny. Ta byla úspěšně detekována v 82 %. Průměrný počet identifikovaných sentinelových uzlin byl 3,7 (1 – 8). Ve 33 % byla sentinelová uzlina nalezena současně v pánevní a paraaortální oblasti. U žádné z pacientek nedetekovali sentinelovou uzlinu izolovaně v paraaortální oblasti. Metastázy v lymfatických uzlinách byly prokázány u 9 pacientek (15 %), u 8 z nich byla alespoň jedna sentinelová uzlina pozitivní.
Perrone et al [17] porovnali techniku cervikální injekce technecia s jeho hysteroskopickou aplikací. Do studie bylo zařazeno 54 pacientek s endometriálním karcinomem, které byly rozděleny do dvou skupin. Ve skupině cervikální injekce radiokoloidu byla sentinelová uzlina detekována v 70 % a všechny SLN byly nalezeny pouze v pánevní oblasti. Ve skupině hysteroskopické aplikace technecia byla úspěšnost detekce 65 %. V této skupině byly ve všech případech sentinelové uzliny detekovány v pánvi a 2 pacientky měly lokalizovány sentinelové uzliny v pánvi a současně nad bifurkací aorty. Autoři považují hysteroskopickou metodu na základě svých zkušeností za jedinou vhodnou metodu v detekci sentinelové uzliny u karcinomu endometria.
Na souboru 38 pacientek s karcinomem těla dělohy prokázali Ballester et al [18] limity předoperační lymfoscintigrafie prováděné jeden den před vlastní peroperační detekcí sentinelové uzliny pomocí scintilační sondy. Vlastní aplikace radiofarmaka byla prováděna intracervikální injekcí ve čtyřech bodech jeden den před chirurgickým výkonem. Pomocí lymfoscintigrafie byly detekovány sentinelové uzliny v 86,8 % případů (33/ 38). U žádné z pacientek nebyla sentinelová uzlina lokalizována v paraaortální oblasti, což pravděpodobně souvisí s místem aplikace farmaka do čípku dělohy. Při následné peroperační detekci sentinelové uzliny den poté popisují autoři 92,1 % úspěšnosti (35/ 38), v paraaortální oblasti rovněž bez detekce sentinelové uzliny.
Robová et al [19] použili v skupině 24 pacientek s karcinomem endometria hysteroskopickou aplikaci technecia a srovnali výsledky se souborem 67 žen, u kterých aplikovali technecium a patentovou modř subserózně. V hysteroskopické skupině byla sentinelová uzlina detekována v 50 % případů, v subserózní skupině v 73,1 %.
Abu ‑ Rustum et al [20] ve své práci zvolili intracervikální aplikaci radiofarmaka ve dvou bodech s následným provedením lymfoscintigramu. Patentová modř byla autory aplikována intracervikálně v celkové anestezii na operačním sále před vlastním výkonem, ve druhé skupině pacientek byla doplněna ještě injekce modři do oblasti fundu dělohy peroperačně. Do studie bylo zařazeno celkově 42 pacientek. 50 % pacientek absolvovalo intracervikální aplikaci radiokoloidu a patentové modři, dalším 21 pacientkám byla navíc injikována následující dávka modři do fundu dělohy. Sentinelová uzlina byla vizualizována předoperační lymfoscintigrafií v 71 % případů, peroperačně zaznamenali autoři vyšší úspěšnost detekce SLN (86 %) i díky patentové modři. Pouze ve 4 % byla sentinelová uzlina nalezena v paraaortální oblasti. Podle autorů injekce barviva do oblasti děložního fundu nezvyšovala úspěšnost detekce sentinelové uzliny ve srovnání se skupinou izolované intracervikální aplikace.
V naší práci jsme zkoumali možnosti detekce sentinelové uzliny u karcinomu endometria s využitím hysteroskopie. Tento přístup má teoreticky nejlepší předpoklad respektování anatomických souvislostí a přirozené lymfatické drenáže těla dělohy.
Kontroverzní je role hysteroskopie u karcinomu endometria v souvislosti s možným rizikem implantace nádorových buněk transportovaných do malé pánve distenčním médiem z dutiny děložní (peritoneal seeding). Pouze v 1 případě z našeho souboru 21 pacientek jsme zaznamenali pozitivní lavage dutiny děložní při následujícím chirurgickém výkonu.
V naší studii jsme používali hysteroskop s průměrem zevního pláště 3,5 mm, jenž umožňoval hysteroskopickou aplikaci radiokoloidu bez nutnosti celkové anestezie. Tolerance metody při analgosedaci byla velmi dobrá, současný paracervikální blok 1% mesocainem zlepšoval compliance.
Dosažený detection rate 81 % je srovnatelný s výsledky jiných autorů využívajících hysteroskopickou aplikaci radiokoloidu, ale i jiné techniky detekce sentinelové uzliny u karcinomu endometria. Patentová modř byla v naší práci použita pouze za účelem lepší vizualizace místa vpichu a vyloučení úniku radiokoloidu do dutiny děložní (leakage). Pouze v 15 % případů byly sentinelové uzliny obarveny modří. Úspěšnost detekce sentinelové uzliny při značení pouze Patent Blau je literárně obecně nižší ve srovnání s použitím kombinované metody značení. Ve srovnání s patentovou modří je výhodou scintigrafie delší doba, po kterou přetrvává radiokoloid v lymfatické tkáni, ale i možnost předoperační lymfoscintigrafie s orientačním označením „hot spots“ a následnou přesnější lokalizací sentinelových uzlin ruční gamma sondou. I když korelace výsledků předoperační lymfoscintigrafie a peroperační detekce sentinelové uzliny nedosahuje v naší práci ani literárně 100 %, její význam a přínos pro detekci sentinelové uzliny je nesporný. Na rozdíl od jiných autorů jsme v naší práci zaznamenali vyšší úspěšnost v detekci sentinelové uzliny pomocí předoperační lymfoscintigrafie. Horší výsledky peroperačního mapování lymfatik mohou souviset se zvolenou dávkou radioizotopu, velikostí partikul radiokoloidu, ale i časovým intervalem mezi aplikací farmaka a vlastním operačním výkonem.
Námi zaznamenaná lokalizace SLN v pánevní, paraaortální a současně v aortopelvické oblasti je v korelaci s literárními údaji týkajícími se lymfatického mapování u karcinomu endometria.
Nespornou výhodou metody je možnost ultrastagingu a vyšší úspěšnost v detekci uzlinových mikrometastáz.
Závěr
Detekce sentinelové uzliny u karcinomu endometria se jeví jako slibná metoda s potenciálem snižování radikality operačního výkonu a upřesnění stagingu. První zkušenosti naznačují, že využití hysteroskopické aplikace radiokoloidu pravděpodobně nejlépe respektuje anatomické souvislosti a přirozenou drenáž endometria. Kombinace předoperační lymfoscintigrafie a peroperační detekce pomocí ruční gama sondy je použitelná pro identifikaci sentinelové uzliny u časných stadií karcinomu endometria. Metodika je pacientkami dobře tolerována, zatím však zůstává určena pouze pro vědecké studie vzhledem k nedostatku dat a zkušeností.
Práce vznikla za podpory Výzkumného záměru MZ0MOU2005.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
The authors declare they have no potential conflicts of interest concerning drugs, pruducts, or services used in the study.Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do bi omedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.MUDr. Richard Feranec
Oddělení gynekologické onkologie
Masarykův onkologický ústav
Žlutý kopec 7
656 53 Brno
e-mail: feranec@mou.cz
Zdroje
1. Feranec R, Otevrel P, Frgala T et al. Lymphatic Mapping and Sentinel Lymph Node Biopsy in Patients with Endometrial Cancer. Klin Onkol 2007; 20(2): 199 – 204. Review. Czech.
2. Niikura H, Okamura C, Utsunomiya H et al. Sentinel lymph node detection in patients with endometrial cancer. Gynecol Oncol 2004; 92(2): 669 – 674.
3. Burke TW, Levenback C, Tornos C et al. Intraabdominal lymphatic mapping to direct selective pelvic and paraaortic lymphadenectomy in women with high‑risk endometrial cancer: results of a pilot study. Gynecol Oncol 1996; 62(2): 169 – 173.
4. Holub Z, Kliment L, Lukac J et al. Laparoscopically ‑ assisted intraoperative lymphatic mapping in endometrial cancer: preliminary results. Eur J Gynaecol Oncol 2001; 22(2): 118 – 121.
5. Holub Z, Jabor A, Kliment L. Comparison of two procedures for sentinel lymph node detection in patients with endometrial cancer: a pilot study. Eur J Gynaecol Oncol 2002; 23(1): 53 – 57.
6. Holub Z, Jabor A, Lukac J et al. Laparoscopic detection of sentinel lymph nodes using blue dye in women with cervical and endometrial cancer. Med Sci Monit 2004; 10(10): 587 – 591.
7. Pelosi E, Arena V, Baudino B et al. Pre‑operative lymphatic mapping and intra ‑ operative sentinel lymph node detection in early stage endometrial cancer. Nucl Med Commun 2003; 24(9): 971 – 975.
8. Barranger E, Fay S, Cortez A et al. Value of sentinel node biopsy in uterine. Cancers Gynecol Obstet Fertil 2004; 32(9): 694 – 702.
9. Fersis N, Gruber I, Relakis K et al. Sentinel node identification and intraoperative lymphatic mapping. First results of a pilot study in patients with endometrial cancer. Eur J Gynaecol Oncol 2004; 25(3): 339 – 342.
10. Raspagliesi F, Ditto A, Kusamura S et al. Hysteroscopic injection of tracers in sentinel node detection of endometrial cancer: a feasibility study. Am J Obstet Gynecol 2004; 191(2): 435 – 439.
11. Pilka R, Kudela M, Koranda P et al. Possible approaches to sentinel node detection in women with endometrial cacer: Pilot study. Ceska Gynekol 2001; 66(6): 427 – 431. Czech.
12. Maccauro M, Lucignani G, Aliberti G et al. Sentinel lymph node detection following the hysteroscopic peritumoural injection of (99m)Tc ‑ labelled albumin nanocolloid in endometrial cancer. Eur J Nucl Med Mol Imaging 2005; 32(5): 569 – 574.
13. Dzvincuk P, Pilka R, Kudela M et al. Sentinel lymph node detection using 99mTc ‑ nanocolloid in endometrial cancer. Ceska Gynekol 2006; 71(3): 231 – 236. Czech.
14. Frumovitz M, Bodurka DC, Broaddus RR et al. Lymphatic mapping and sentinel node biopsy in woman with high‑risk endometrial cancer. Gynecol Oncol 2007; 104(1): 100 – 103.
15. Lopes LA, Nicolau SM, Baracat FF et al. Sentinel lymph node in endometrial cancer. Int J Gynecol Cancer 2007t; 17(5): 1113 – 1117.
16. Delaloye JF, Pampallona S, Chardonnens E et al. Intraoperative lymphatic mapping and sentinel node biopsy using hysteroscopy in patients with endometrial cancer. Gynecol Oncol 2007l; 106(1): 89 – 93.
17. Perrone AM, Casadio P, Formelli G et al. Cervical and hysteroscopic injection for identification of sentinel lymph node in endometrial cancer. Gynecol Oncol 2009; 113(2): 296 – 297.
18. Ballester M, Rouzier R, Coutant C et al. Limits of lymphoscintigraphy for sentinel node biopsy in women with endometrial cancer. Gynecol Oncol 2009; 112(2): 348 – 352.
19. Robova H, Charvat M, Strnad P et al. Lymphatic mapping in endometrial cancer: comparison of hysteroscopic and subserosal injection and the distribution of sentinel lymph nodes. Int J Gynecol Cancer 2009; 19(3): 391 – 394.
20. Abu ‑ Rustum NR, Khoury ‑ Collado F, Pandit ‑ Taskar N et al. Sentinel lymph node mapping for grade 1 endometrial cancer: is it the answer to the surgical staging dilemma? Gynecol Oncol 2009; 113(2): 163 – 169.
Štítky
Dětská onkologie Chirurgie všeobecná Onkologie
Článek vyšel v časopiseKlinická onkologie
Nejčtenější tento týden
2010 Číslo 2- Ibrance® – nová šance pro pacientky s HR+/HER2– karcinomem prsu
- Vliv alkoholu na riziko vzniku karcinomu prsu, nově podle histologického typu nádoru a jeho senzitivity k estrogenovým receptorům
- Ženy s falešně pozitivním nálezem na mamografii pociťují zvýšenou úzkost a sníženou kvalitu života
- Exemestan zlepšuje interval bez relapsu při karcinomu prsu
- Přítomnost genetické mutace BRCA vede k častějšímu výskytu rakoviny i ve druhém prsu
-
Všechny články tohoto čísla
- Nízkodávková rádioterapia v liečbe plantárnej fasciitídy
- Naše skúsenosti s analýzou génu PTEN u pacientov s podozrením na Cowdenovej syndróm
- Liečba rekurentného karcinómu ovária – retrospektívna analýza
- Onkologové využívají komunikační systém pro videokonference
- Vakcinace proti lidskému papillomaviru v ČR
- Zápis ze schůze výboru České onkologické společnosti dne 23. 3. 2010 v Plzni
- In memoriam – za doc. MU Dr. Zdeňkem Churým, CSc.
- Linhartová V.Kapitoly z dějin Masarykova onkologického ústavu v Brně.Brno: Masarykův onkologický ústav 2010. 91 s. ISBN 978-80-86793-14-6.
- Použití lenalidomidu v léčbě mnohočetného myelomu
- Soudobý pohled na léčbu jaterních metastáz kolorektálního karcinomu
- Radioterapie lůžka prostaty – kdy a co léčit?
- Cirkulujúce nádorové bunky u rakoviny prsníka – prehľad
- Detekce sentinelové uzliny u pacientek s karcinomem endometria s využitím hysteroskopie
- Monitorace efektivity chirurgické léčby maligních pleurálních výpotků
- Klinická onkologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nízkodávková rádioterapia v liečbe plantárnej fasciitídy
- Radioterapie lůžka prostaty – kdy a co léčit?
- Detekce sentinelové uzliny u pacientek s karcinomem endometria s využitím hysteroskopie
- Naše skúsenosti s analýzou génu PTEN u pacientov s podozrením na Cowdenovej syndróm
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



