-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
Legg-Calvé-Perthesova choroba
Legg-Calve-Perthes disease
Perthes disease is a severe condition of the hip joint affecting mostly children between 3–8 years of age. A major progress of conservative and operative treatment methods has been marked in the last decades with one common goal: preventing the most severe complication - early osteoarthritis of the hip joint. In the case of early diagnosis and the correct choice of a treament method this riks can be minimalized. Basic surgicall techniques include the Salter pelvic osteotomy, often combined with a procedure on the proximal femur. The most important goal in conservative treatment options is physiotherapy aiming to secure the abduction position of the hip in order to achieve free range of movement in the hip joint.
Key words:
avascular necrosis, hip joint, treatment, Salter pelvic osteotomy, rehabilitation
Autoři: A. Schejbalová 1; A. Stančák 1; P. Chládek 2; T. Trč 1; V. Havlas 1
Působiště autorů: Klinika dětské a dospělé ortopedie a traumatologie 2. LF UK a FN Motol, Praha 1; Ortopedické oddělení, Vršovická zdravotní a. s., Praha 2
Vyšlo v časopise: Čes-slov Pediat 2017; 72 (3): 195-200.
Kategorie: Přehledový článek
Souhrn
Perthesova choroba je závažné onemocnění kyčelního kloubu vyskytující se nejčastěji u dětí mezi 3.–8. rokem života. V posledních desetiletích došlo k výraznému rozvoji konzervativních a operačních technik s cílem zabránit nejvýznamnější komplikaci, tedy rozvoji časné artrózy kyčelního kloubu. V případě včasné diagnostiky a správného léčebného postupu lze tato rizika minimalizovat. Mezi základní operační postupy patří Salterova pánevní osteotomie, často v kombinaci s výkonem na proximálním femuru. V konzervativní léčbě je zásadní rehabilitace a zajištění abdukčního postavení pomocí různých typů abdukčních pomůcek s cílem dosažení volného pohybu v kyčelním kloubu.
KLÍČOVÁ SLOVA:
aseptická nekróza, kyčelní kloub, léčba, Salterova pánevní osteotomie, rehabilitaceÚVOD
Legg-Calvé-Perthesova choroba je onemocnění, které postihuje proximální epifýzu femuru. Etiopatogeneticky se jedná o avaskulární nekrózu hlavice femuru a dané onemocnění je považováno za jednu z osteochondróz. Tuto chorobu popsali ve stejném období let 1909–1910 současně Američan Arthur T. Legg, Francouz Jacques Calvé a Němec Georg Perthes, proto jsou všechna tato tři jména uvedena v původním celém názvu choroby. Běžně se však ve shodě se současnou literaturou užívá vžitá terminologie „Perthesova choroba“. Někdy je Perthesova choroba spojována také se jménem Karla Maydla, který již v roce 1897 popsal změny po těžkých epifyzeolýzách, tyto změny se však etiopatogeneticky netýkají vlastní Perthesovy choroby. Rentgenovou charakteristiku této nemoci popsal v roce 1909 také Waldenström, on sám ji však považoval za určitou formu tuberkulózního postižení kyčelního kloubu [1, 2].
Perthesova choroba, při které dochází na podkladě poruchy cévního zásobení postupně k porušení vývoje osifikačních center s následkem deformace kloubního povrchu, je považována za preartrózu. Onemocnění postihuje 4–5krát častěji chlapce než dívky a vyskytuje se typicky mezi 4.–8. rokem věku. Není však výjimkou, že se Perthesova choroba může projevit již okolo 3 let věku [1, 2, 3]. Incidence Perthesovy choroby je v literatuře nekonstatní a liší se u chlapců (1 : 750) a dívek (1 : 3500) [1, 4].
ETIOPATOGENEZE
Etiologie Perthesovy choroby není zcela jasná. Existují teorie vycházející z poruchy cévního zásobení proximální epifýzy femuru, a to nejčastěji na podkladě traumatu retinakulárních cév či zvýšení intra-artikulárního tlaku (např. při akutní tranzientní synovialitis kloubu) [1]. V současné době je však nejčastěji uváděna etiologie multifaktoriální. Na porušení cévního zásobení hlavice kyčelního kloubu se mohou podílet kromě mikrotraumat a tranzientní synovialitidy i koagulopatie, porucha venózní drenáže krčku a hlavice a genetické vlivy. Je popisován i vyšší výskyt imunopatologických stavů nejen u pacientů s Perthesovou chorobou, ale také v jejich rodinách. Pro praktickou pediatrii je významný také fakt, že vyšší riziko je popisováno u dětí, které jsou malého vzrůstu vzhledem ke svému věku a vykazují známky opoždění kostního zrání [1, 4].
Po atace ischemie různé délky trvání dochází s odstupem času k narušení enchondrální osifikace s výjimkou kloubní chrupavky, která je vyživovaná synoviální tekutinou. Následně v dalším období dochází k postupné revaskularizaci hlavice femuru z periferie vrůstáním nových kapilár, nekrotické trabekuly jsou tak postupně nahrazovány novou spongiózou. V subchondrální oblasti probíhá resorpce kosti rychleji nežli její nová formace a může tedy nastat kritický moment, kdy je subchondrální oblast biomechanicky méně odolná a může tak vzniknout subchondrální fraktura [1, 2, 5]. V případě, že nedojde ke vzniku subchondrální fraktury, pokračuje reosifikace a postupně dojde k obnovení normálního růstu epifýzy femuru.
Pokud v průběhu hojení dojde k nežádoucí subchondrální zlomenině, následně se ve spongiózní kosti rozvíjí druha ataka ischemie. Tato vzniká kolapsem kostních trabekul a uzávěrem novotvořících se kapilár. Tento proces může postihnout část nebo celou epifýzu. Celá oblast je s dalším odstupem času opět pomalu revaskularizována tak, že avaskulární kost je resorbována z periferie a nahrazena vazivově cévnatou tkání, která je postupně přestavěna ve spongiózní kost. Při této tzv. „plíživé přestavbě“ je hlavice modelována do konečného tvaru (kulovitého nebo plochého), který závisí především na tvaru acetabula, centraci hlavice a charakteru působících sil. Tato fáze hojení je kritickým obdobím z hlediska léčebného, protože pokud na „změklou“ hlavici působí síly v neadekvátní míře, neadekvátním směrem či v anatomicky nesprávné části hlavice, může dojít k nevratné deformitě hlavice (obr. 1).
Obr. 1. Pacientka s deformitou hlavice vpravo po konzervativně léčené Perthesově chorobě. Fig. 1. Patient with femoral head deformity following conservative treatment of Perthes disease. 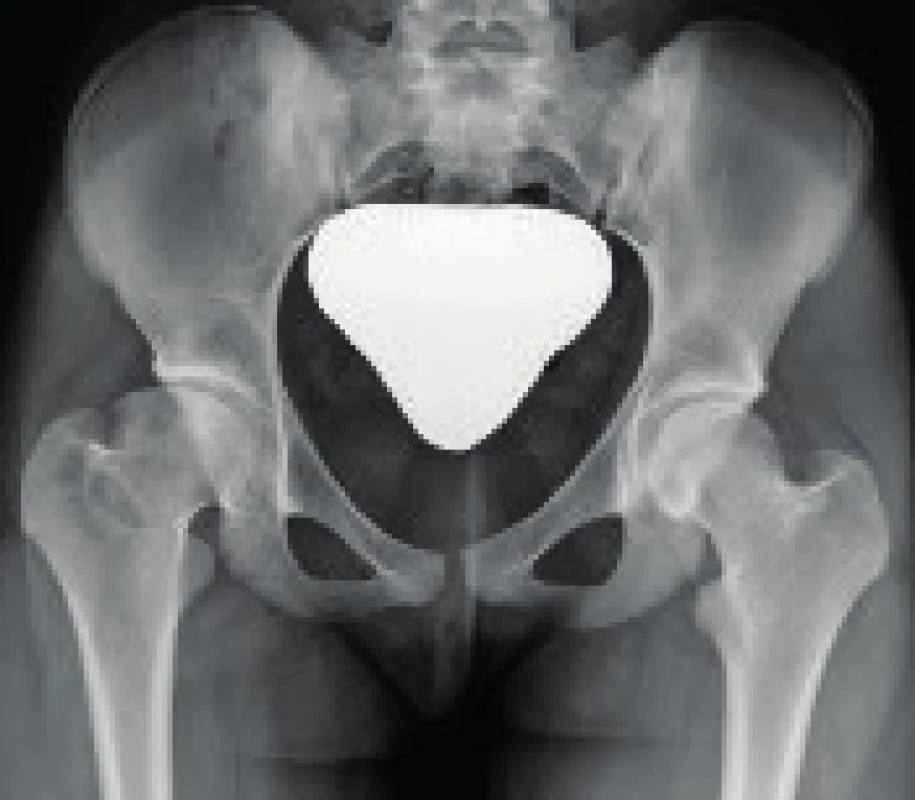
U závažnějších typů Perthesovy choroby bývají často přítomny změny v růstové ploténce a metafýze v podobě metafyzárních cyst a extruzi růstové ploténky distálně do krčku. Následkem těchto změn dochází ke zpomalení růstu kosti do délky a relativnímu přerůstu velkého trochanteru [1, 2, 5, 6].
KLASIFIKACE
Jednou z nejčastěji používaných klasifikací Perthesovy choroby je klasifikace podle Catteralla [1, 2, 4, 7, 8]. Podle rozsahu postižení hlavice nekrózou rozlišuje tato klasifikace 4 skupiny, a to na podkladě rentgenových snímků zhotovených v předozadní axiální (Lauensteinově) projekci (tab. 1).
Tab. 1. Caterralova klasifikace Perthesovy choroby. 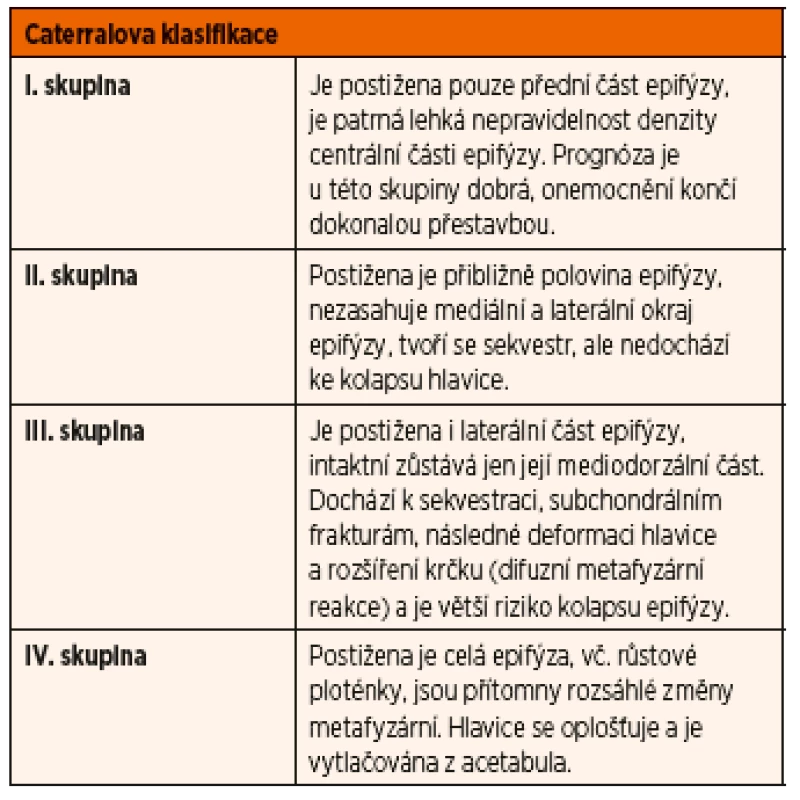
Salter a Thompson použili jednodušší klasifikaci [5], při které vyšli z klasifikace Catterallovy, jež je založena především na hodnocení rozsahu subchondrální nekrózy (tab. 2).
Tab. 2. Salterova-Thompsonova klasifikace Perthesovy choroby. 
Z pozorování autorů této klasifikace vyplynulo, že skupina A zřídka vyžaduje aktivní intervenci, neboť intaktní laterální okraj epifýzy brání kolapsu hlavice. U skupiny B na základě hodnocení tří různých taktik terapie došli autoři k nejlepším výsledkům při nově zavedené taktice léčby s využitím tzv. „containment“ metody, viz dále.
Další klinicky užívaná je klasifikace Herringova [1], která rozděluje epifýzu v předozadní rentgenové projekci na tři pilíře – mediální, laterální a centrální. Prognóza podle této klasifikace závisí především na tíži postižení laterálního pilíře (tab. 3, obr. 2a, 2b).
Tab. 3. Herringova klasifikace Perhesovy choroby. 
Obr. 2a, 2b. Předozadní a axiální snímek (Lauesteinova projekce) u 6letého pacienta s pravostrannou Perthesovou chorobou. Nález odpovídá IV. skupině dle Caterrala, skupině B dle Saltera a Thompsona a skupině C dle Herringa. Fig. 2a, 2b. AP and axial (Lauenstein) X-ray view of a 6-year-old boy with right sided Perthes disease. This finding correlates with group IV of the Caterral classification, group B of the Salter and Thompson classification and group C of the Herring classification. 
KLINICKÝ OBRAZ
Častěji jsou postiženi chlapci, typická je věková kategorie nejčastěji mezi 4.–8. rokem. Dítě zpravidla kulhá, stěžuje si na bolest v oblasti kyčle, někdy je přítomna propagace bolesti do oblasti stehna a kolena. Tento symptom propagované bolesti je velmi důležitý u všech onemocnění kyčelního kloubu u dětí. Platí, že pokud si kulhající dítě stěžuje na bolesti v oblasti kolena, je vždy nutné vyloučit patologii v oblasti kyčelního kloubu.
V klinickém obraze bývá lehké až střední omezení vnitřní rotace a abdukce v kyčelním kloubu, pohyb v kyčli může být bolestivý a může být přítomna hypotrofie stehenního svalstva, dolní končetina může být v zevně rotačním postavení [1, 2, 9]. V pozdější fázi onemocnění může být přítomno Trendelenburgovo znamení značící oslabení gluteálního svalstva na postižené straně. Přibližně v 10 % případů může být postižení oboustranné.
ZOBRAZOVACÍ DIAGNOSTICKÉ TECHNIKY
Kromě klinického nálezu je základním zobrazovacím vyšetřením rentgenový snímek (RTG) kyčelních kloubů v předozadní a axiální (Lauensteinově) projekci. RTG vyšetření je vhodnou metodou i pro sledování průběhu onemocnění a konečného zhodnocení hojení. Podle RTG nálezu rozlišujeme také jednotlivá stadia (viz výše) a časový průběh onemocnění (viz dále).
Magnetická rezonance (MRI) umožňuje časnou diagnostiku, a to i o 6 týdnů dříve, nežli jsou patrné změny na RTG. MRI zobrazuje kromě strukturálních změn epifýzy femuru a jejího okolí také způsob naléhání hlavice na acetabulum – tzv. „containment“, výpotek v kloubu, popř. synoviální hypertrofii, a především výše zmíněný rozsah a fázi případné přítomné nekrózy hlavice (obr. 3).
Obr. 2. Magnetická rezonance ukazující Perthesovu chorobu pravého kyčelního kloubu. Fig. 3. MR image showing the affection of the right hip by Perthes disease. 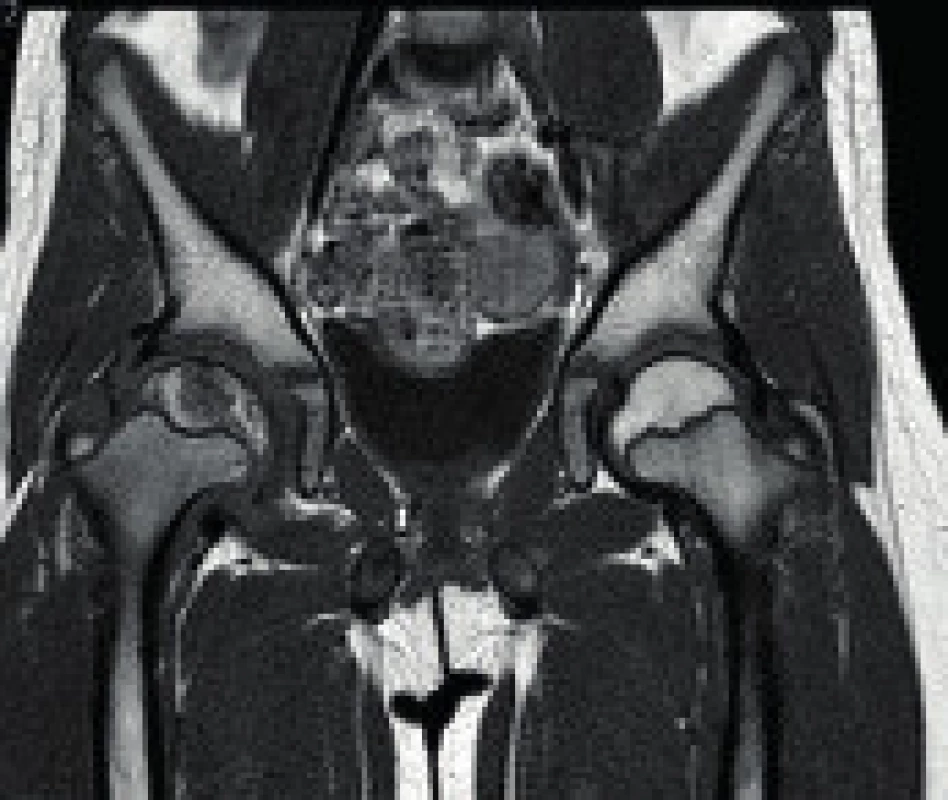
Scintigrafie skeletu – verifikuje rozsah postižení a stav revaskularizace hlavice femuru. V dnešní éře MRI je tato metoda preferována častěji v diagnostice jiných onemocnění pohybového aparátu, v rámci podezření na Perthesovské změny je využívána pouze v případě diagnostických rozpaků.
Artrografie – semiinvazivní vyšetření, které dobře zobrazí poměry mezi hlavicí a acetabulem, tvar hlavice, popř. volné fragmenty v kloubu a je indikováno zejména ve fázi plánování případného operačního výkonu. V běžné diagnostice záchytu nebývá artrografie prováděna.
Ultrazvukové vyšetření kyčelního kloubu je vhodné zejména v iniciálních stadiích onemocnění k objektivizaci výpotku v kloubu, popř. synovialitidy. O tvaru a stavu prokrvení hlavice toto vyšetření nevypovídá.
Počítačová tomografie je využívaná spíše u následků Perthesovy choroby pro přesné mapování tvaru hlavice a vztahu obou komponent kyčelního kloubu (hlavice a acetabula) a v případě operačního plánování. S výhodou je využívána 3D rekonstrukce.
ČASOVÝ PRŮBĚH ONEMOCNĚNÍ
Časový průběh Perthesovy choroby je dobře popsán na základě rozsáhlé práce Waldenströma [10]. Stadia Perthesovy choroby podle Waldenströma jsou přehledně shrnuty v tabulce 4.
Tab. 4. Časový průběh Perthesovy choroby podle Waldenströma. 
Celková doba trvání průběhu celého cyklu onemocnění závisí na stupni postižení a časnosti záchytu. Kritickou fází onemocnění je případný vznik osteochondrální fraktury. V případě jejího vzniku se průběžný klinický stav může zhoršit, následná fragmentace vede ke kolapsu hlavice a k rozvoji decentrace kyčelního kloubu [1, 2, 5].
U dětí do 6 let je obvykle průběh lehčí, nad 6 let bývá závažnější. Závažnější průběh můžeme očekávat tam, kde jsou přítomny známky tzv. rizikové hlavice, která zahrnuje klinickou i rentgenologickou část příznaků. Mezi klinické příznaky rizikové hlavice patří obezita, addukční kontraktura, omezený pohyb v oblasti kyčelního kloubu. Hlavním rentgenologickým příznakem rizikové hlavice je její rozšíření a lateralizace, se současným zmenšením osifikačního jádra, popř. rozšíření mediální kloubní štěrbiny v předozadní projekci [1].
TERAPIE
Do 70. let minulého století byla léčba prováděna v rámci dlouhodobé hospitalizace a lázeňské terapie, což znamenalo odloučení dítěte od rodiny. Zahradníčkova extenze, chůze o berlích bez zátěže, eventuálně doplněná o Snyderův závěs postižené končetiny, nebo Thomasova dlaha měly zabránit zatěžování kyčelního kloubu s Perthesovou chorobou [1, 2].
Od 70. let je v léčbě Perthesovy choroby uznáván princip tzv.„containment“ léčby. Tento princip znamená, že konkávní jamka by měla obklopovat co největší část epifýzy (hlavice femuru), čímž se podílí na jejím budoucím sférickém tvaru v průběhu jednotlivých fází onemocnění, především ve 2. a 3. stadiu podle Waldenströma.
Konzervativní léčba
Terapii Perthesovy choroby zahajujeme krátkodobou horizontální trakcí v abdukci doplněnou o fyzikální terapii a postupné uvolňování pohybu rehabilitací (zvýšení rozsahu abdukce a posílení gluteálního svalstva). V této fázi léčby jsou vhodná také antiflogistika ke zklidnění synoviální reakce [1, 2].
Principu „containment“ léčby můžeme dosáhnout v případě časného záchytu a příznivého RTG obrazu konzervativně, často je však s ohledem na vývoj onemocnění nutno volit následnou operační cestu.
Konzervativní léčbu lze indikovat při dobrém rozsahu pohybu a dobrém krytí epifýzy v abdukci. Konzervativní postup zahrnuje dlouhodobé odlehčení postižené končetiny a fyzioterapii s cílem udržení rozsahu pohybu, prevenci kloubních kontraktur a zkratu svalstva kolem kyčelního kloubu. Dále mohou být indikovány ortézy k udržení optimálního postavení hlavice femuru vůči acetabulu. Nejčastěji používanou ortézou je Atlanta dlaha, eventuálně její modifikace (obr. 4). Od jejího použití se však v současné době spíše ustupuje, a to z důvodů minimálního zvýšení„containmentu“ při jejím použití. V případě použití Atlanta dlahy zajišťují stehenní a bederní objímky symetrickou abdukci v kyčelních kloubech a tím jejich správnou centraci, současně umožňují flexi, extenzi a dítě může v ortéze také chodit. Obvyklá doba užívání tohoto typu ortézy je 18 měsíců od výskytu obtíží a diagnostiky Perthesovy choroby, po tomto období již díky proběhlé přestavbě nehrozí kolaps epifýzy [1, 2, 11].
Obr. 3. Pacient s nasazenou abdukční pomůckou (Atlanta dlaha). Fig. 4. Patient using an abduction splint (Atlanta splint). 
Operační léčba
Indikační schémata k operační terapii nejsou uniformní [12]. Obvykle jsou indikována k operačnímu řešení závažná postižení u dětí starších 6 let. Dalším kritériem pro operační řešení je riziková hlavice podle Catteralla (viz výše) bez ohledu na věk. Operační indikace je různými autory uváděna též u postižení hlavice II. a III. skupiny podle Catteralla bez rizikových znaků v období nad 6 let věku, přičemž u dětí mladších 6 let rozhoduje převážně klinický nález [1]. Předoperační přípravná rehabilitace má za cíl dosáhnout cca 60 % plného rozsahu pohybu pro zdárný průběh pooperační rekonvalescence a rozcvičení pohybu kyčle. Po operaci je zpravidla naložena na 6 týdnů sádrová kyčelní spika, následně je pak po jejím sejmutí nutné cca 6 týdnů úplné odlehčení operované končetiny [1, 2, 11]. Při časné chirurgické léčbě předpokládáme remodelaci hlavice v případě, že operační intervence je indikovaná do stadia fragmentace.
Základními operačními výkony při řešení Perthesovy choroby je Salterova pánevní osteotomie nebo varizační osteotomie proximálního femuru, eventuálně jejich kombinace při významné extruzi epifýzy prognosticky nepříznivých typů Perthesovy choroby [1, 2, 13, 14, 15, 16, 17, 18]. Salterova pánevní osteotomie se provádí supraacetabulárně, směřuje do incisura ischiadica. Při tomto typu operace se využívá pružnosti ypsilonové chrupavky v bodě symfýzy. Po provedení osteotomie pánve v oblasti linea innominata se celý acetabulární segment pánve vyklopí anterolaterálně a distálně, v této pozici se zajistí kostním štěpem fixovaným Kirschnerovými dráty (obr. 5a, 5b).
Obr. 5a. RTG pánve pacienta po operaci dle Saltera vpravo. Fig. 5a. Pelvis X-ray of a patient after the Salter osteotomy, right side. 
Obr. 5b. Identický pacient jako na obr. 5a – RTG pánve v ročním odstupu od výkonu. Fig. 5b. The same patient as on the fig. 5a – Pelvis X-ray in a one year follow up. 
Výhodou osteotomie je prodloužení končetiny a tím vyrovnání délek končetin [1, 5, 14]. Varizační osteotomie se provádí ve většině případů intertrochantericky, varizace by neměla být větší než 20 stupňů, výsledný kolodiafyzární úhel by neměl být menší než 110 stupňů [17, 18, 19]. Fixace se provádí úhlovou kyčelní dlahou. Samostatně je vhodné ji indikovat např. v případě oboustranného postižení (obr. 6). Kombinované výkony představují výraznější zátěž pro pacienta, pooperační fixace sádrovou spikou je však stejně dlouhá jako při izolované pánevní osteotomii, zátěž je možná po zhojení obou provedených osteotomií, tedy cca 3 měsíce od operace. Kombinované výkony jsou indikované nejčastěji u starších dětí, nejdříve však po 5. roce věku [1].
Obr. 4. RTG pánve pacienta po oboustranné varizační osteotomii. Fig. 6. Pelvis X-ray of a patient after a bilateral varus osteotomy. 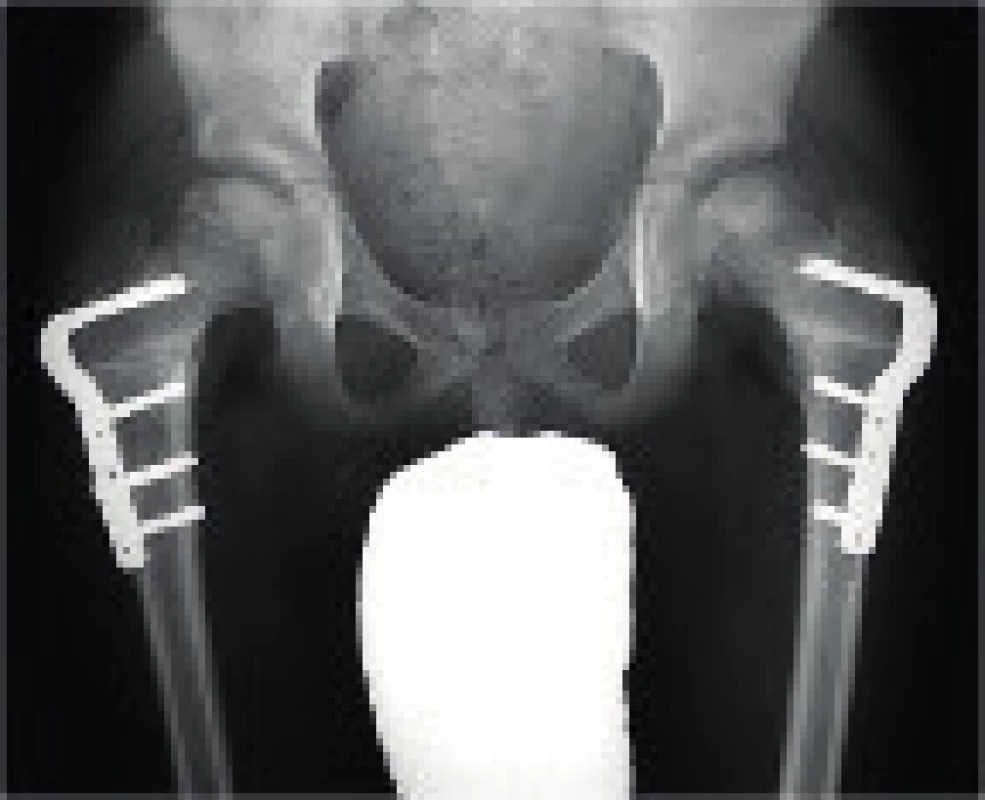
Výhodou operační léčby je zkrácení doby inaktivity, dosažení trvalého containmentu kyčelního kloubu, zlepšení krytí hlavice zvyšuje remodelační možnosti i poté, co skončila aktivní fáze onemocnění. Její nevýhodou jsou běžná rizika spojená s operačním zákrokem.
Pokud nedojde k cílené remodelaci hlavice, ať již za použití konzervativní či operační léčby, vznikne nesféricky kongruentní, popř. nesféricky inkongruentní kloub. Při léčení následků Perthesovy choroby je třeba přihlédnout k anatomickému nálezu, obtížím a také věku pacienta. Inkongruentní kloub může vést ke vzniku časné degenerace kloubu a rozvoji sekundární artrózy. Korekční osteotomie proximálního femuru, popř. transpozice velkého trochanteru v případě jeho přerůstu zlepší kromě postavení v kyčelním kloubu také tonus gluteálních svalů. Pánevní osteotomie, eventuálně cheilotomie či resekce nesférické části hlavice mohou zlepšit krytí kyčelního kloubu a oddálit tak nástup rozvoje sekundární koxartrózy [1, 2, 20, 21, 22] (obr. 7).
Obr. 5. RTG pánve dospělého pacienta se sekundární koxartrózou vlevo po proběhlé Perthesově chorobě v dětství. Fig. 7. Pelvis X-ray of an adult with secondary hip osteoarthritis of the left hip joint as a result of Perthes disease in childhood. 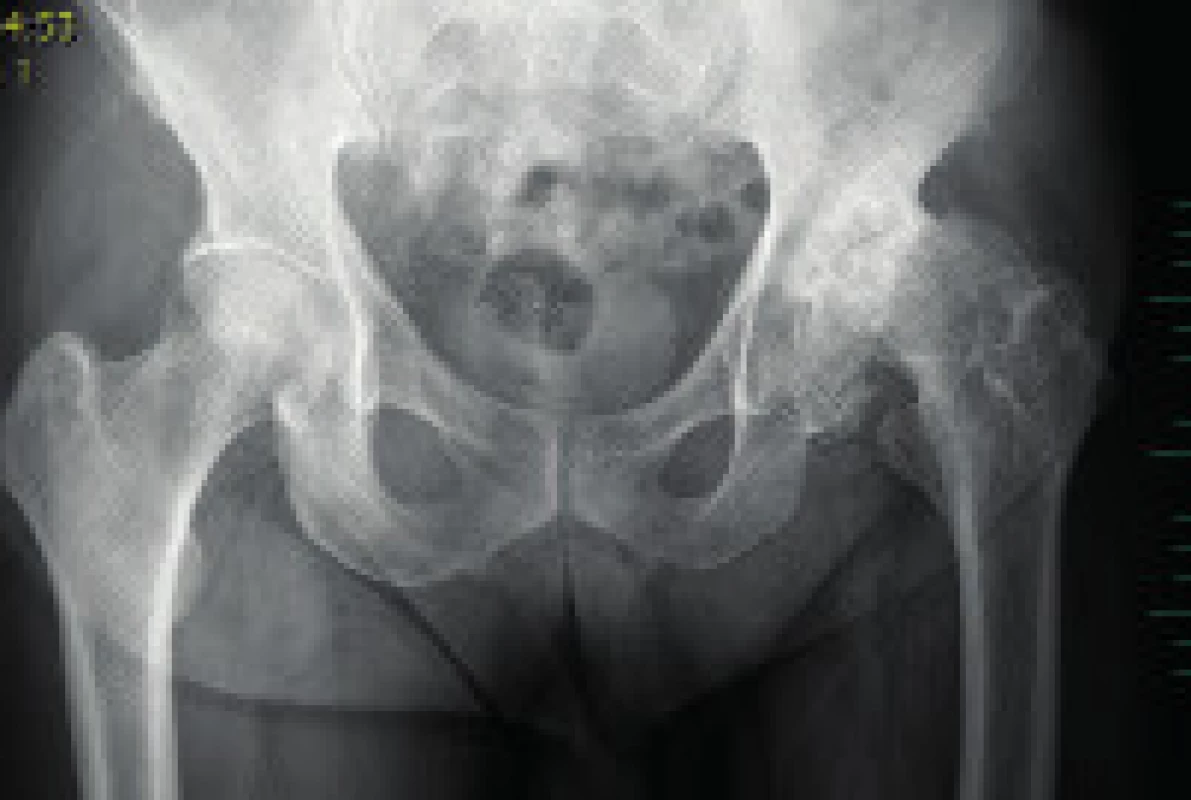
ZÁVĚR
Legg-Calvé-Perthesova choroba je idiopatické onemocnění kyčelního kloubu způsobené poruchou prokrvení proximální epifýzy femuru. Nekrózou může být postižena část nebo celá epifýza, ale i růstová ploténka a přilehlá metafýza. V závislosti na rozsahu postižení může dojít ke zhojení „ad integrum“, kdy je výsledkem anatomicky a funkčně normální kyčelní kloub, nebo dojde k různému stupni inkongruence s omezením pohybu kyčelního kloubu s vývojem časné koxartrózy. Současná léčba respektuje princip „containment“, kterého je možné dosáhnout s přihlédnutím k okolnostem individuálního pacienta jak konzervativní, tak chirurgickou cestou. Časné zahájení terapie dává větší šanci k úplné remodelaci hlavice kyčelního kloubu po proběhlém onemocnění. Perthesova choroba je považována za významnou preartrózu, jakkoli se výše uvedenými taktikami snažíme zabránit časnému vzniku artrózy.
Poděkování: Práce byla podpořena v rámci projektu koncepčního rozvoje výzkumné organizace MZ ČR č. 00064203 (FN Motol).
Došlo: 4. 11. 2016
Přijato: 4. 1. 2017
Korespondující autor:
Doc. MUDr. Vojtěch Havlas, Ph.D.
Klinika dětské a dospělé ortopedie a traumatologie
2. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: vojtech.havlas@lfmotol.cuni.cz
Zdroje
1. Dungl P, a kol. Ortopedie. Praha: Grada Avicenum, 2005 : 1–1273.
2. Chládek P, Trč T. Perthesova choroba. Postgrad Med 2008; 10 (8): 886–889.
3. Park KW, Reiuso CA, Cho WT, Song HR. Timing of premature physeal closure in Legg–Calve-Perthes Disease. Int Orthop 2014; 38 (10): 2137–2142.
4. Catterall A. The natural history of Perthes’ disease. J Bone Joint Surg 1971; 53-B: 37–53.
5. Salter RB, Thompson GH. Leg-Calve-Perthes disease. The prognostic signifikance of the subchondral fracture and a two - group classification of the femoral head involvement. J Bone Joint Surg 1984; 66-A (4): 479–489.
6. Kitoh H, Kaneko H, Mishima K, et al. Prognostic factors for trochanteric overgrowth after containment treatment in Leg-Calve-Perthes disease. J Pediatr Orthop B 2013; 22 (5): 432–436.
7. Manig M. Leg-Calve-Perthes disease (LCPD). Principles of diagnosis and treatment. Orthopade 2013; 42 (10): 891–902.
8. Mazloumi SM, Ebrahimzadeh MH, Kachooei AR. Evolution in diagnosis and treatment of Leg-Calve-Perthes disease. Arch Bone Jt Surg 2014; 2 (2): 86–92.
9. Divi SN, Bielski RJ. Leg-Calve-Perthes disease. Pediatr Ann 2016; 45 (2): 144–149.
10. Meurer A, Schwitalle M, Humke T, et al. Comparison of the prognostic value of the Catterall and Herring classification in patients with Perthes disease. Z Orthop Ihre Grenzgeb 1999 Mar-Apr; 137 (2): 168–172.
11. Nguyen NA, Klein G, Dogbey G, et al. Operative versus nonoperative treatments for Leg-Calve-Perthes disease: a meta-analysis. J Pediatr Orthop 2012; 32 (7): 697–705.
12. Westhoff B, Martiny F, Krauspe R. Current treatment strategies in Legg-Calve-Perthes disease. Orthopade 2013; 42 (12): 1008–1017.
13. Bulut M, Demirts A, Ucar BY, et al. Salter pelvic osteotomy in the treatment of Legg-Calve-Perthes disease: the medium-term results. Acta Orthop Belg 2014; 80 (1): 56–62.
14. Salter RB. Innominate osteotomy in the treatment of congenital dislocation and subluxation of the hip. J. Bone Joint Surg 1961; 43-B (5): 518–539.
15. Toma HF, de Almeida Oliveira Felippe Viana T, Meireles RM, et al. Comparison of results from simple radiography, from before to after Salter osteotomy, in patients with Leg-Calve-Perthes disease. Rev Bras Ortop 2014; 49 (5): 488–493.
16. Yavuz U, Demir B, Yildirim T, et al. Salter innominate osteotomy in the treatment of late presentation Perthes disease. Hip Int 2014; 24 (1): 39–43.
17. Poul J, Urbásek K, Ročák K. Porovnání přesnosti korekce proximálního femuru klasickými úhlovými dlahami a systémem kanalizovaného pediatricko-ortopedického instrumentária (CAPOS). Acta Chir Orthop Traumatol Cech 2013; 80 : 43–46.
18. Ročák K, Poul J, Urbásek K. Přesnost korekce proximálního femuru s fixací LCP dětskými kyčelními dlahami. Acta Chir Orthop Traumatol Cech 2013; 80 : 273–277.
19. Kim HK, da Cunha AM, Browne R, et al. How much varus is optimal with proximal femoral osteotomy to preserve the femoral head in Legg-Calvé-Perthes disease? J Bone Joint Surg Am 2011 Feb 16; 93 (4): 341–347. doi: 10.2106/JBJS.J.00830.
20. Pailhé R, Cavaignac E, Murgier J, et al. Triple osteotomy of the pelvis for Leg-Calve-Perthes disease: a mean fifteen years follow-up. Int Orthop 2016; 40 (1): 115–122.
21. Siebenrock KA, Anwander H, Zurmühle CA, et al. Head reduction osteotomy with additional containment surgery improves sphericity and containment and reduces pain in Legg-Calve-Perthes disease. Clin Orthop Relat Res 2015; 473 (4): 1274–1283.
22. Burian M, Dungl P, Chomiak J, a kol. Operační řešení sedlovité deformity hlavice kosti stehenní. Acta Chir Orthop Traumatol Cech 2016; 83 : 247–253.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2017 Číslo 3- Gastroezofageální reflux a gastroezofageální refluxní onemocnění u kojenců a batolat
- Účinnost, bezpečnost a snášenlivost přípravku Buccolam v terapii akutních konvulzivních záchvatů u dětí
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- MUDr. Jiří Kornoušek: Program našich konferencí stavíme tak, aby reflektoval skutečně aktuální a praktická témata
- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
-
Všechny články tohoto čísla
- Editorial: Hemofilie v České republice roku 2017
- Léčba dětí s hemofilií v České republice
- Kvalita života dětských hemofiliků v České republice – zkušenosti jednoho centra
- Riziko pozdní diagnózy hemofilie
- Korelácia rinoendoskopiou stanoveného stupňa hypertrofie adenoidných vegetácií so stupňom nosovej obštrukcie objektivizovaným rinomanometriou
- Vplyv adenoidných vegetácií a endoskopickej adenoidektómie na priechodnosť nosa u pediatrických pacientov
- Pepsín v sekrétoch horných dýchacích ciest u detí ako marker extraezofágového refluxu
- Syndróm Cri du chat u novorodenca diabetickej matky
- Onemocnění v oblasti patelofemorálního kloubu u dětí
- Legg-Calvé-Perthesova choroba
- Infekcie RS vírusom u ľahko nezrelých (late preterm) novorodencov
- Febrilní křeče – informace pro rodiče
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Onemocnění v oblasti patelofemorálního kloubu u dětí
- Legg-Calvé-Perthesova choroba
- Pepsín v sekrétoch horných dýchacích ciest u detí ako marker extraezofágového refluxu
- Infekcie RS vírusom u ľahko nezrelých (late preterm) novorodencov
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



