-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Specifika bolestivého chování u dětí s těžkým kombinovaným postižením
Specifics painful behavior of children with severe multiple disabilities
Children with severe multiple disabilities express pain in any other way than the common population of children. Experiencing pain, its symptoms, effects, adaptive behavior, coping and its assessment is different in different stages of childhood, depending on gender, type of pain, and the type or severity of the disability of the individual. These children manifested through pain: motor skills, facial expressions and grimaces, stereotyped movements, voice expressions, changes in appetite or sleep, social behavior, physiological changes, immune, endocrine and humoral functions, which often stems from the socio-communication deficits. As a result of this deficit is then pain assessed by carer/healthcare professionals often ignored or underestimated. In the literature, there are a number of found evidence showing that health professionals have difficulties in non-verbal assessment of pain in these children. Evaluation of these behavioral parameters may contribute to the proper identification and subsequent improvement of pain treatment for children with severe multiple disabilities.
Key words:
pain behaviors, child, severe multiple disability
Autoři: J. Chromá 1; L. Sikorová 2
Působiště autorů: Ústav ošetřovatelství a porodní asistence, Lékařská fakulta, Ostravská univerzita, Ostrava vedoucí doc. PhDr. D. Jarošová, Ph. D. 1,2
Vyšlo v časopise: Čes-slov Pediat 2015; 70 (4): 239-243.
Kategorie: Přehledový článek
Souhrn
Děti s těžkým kombinovaným postižením vyjadřují bolest jiným způsobem než běžná dětská populace. Prožívání bolesti, její projevy, následky, adaptivní chování, zvládání a její hodnocení se liší v různých fázích dětského věku, v závislosti na pohlaví, typu bolesti a druhu či závažnosti postižení jedince. Tyto děti projevují bolest prostřednictvím: motoriky, obličejové mimiky a grimasování, stereotypních pohybů, hlasových projevů, změn v chuti k jídlu či spánku, sociálního chování, změn fyziologických, imunitních, endokrinních a humorálních funkcí, což bývá zapříčiněno sociálně komunikačním deficitem. V důsledku tohoto deficitu je pak bolest hodnocená pečovateli/zdravotnickými pracovníky často ignorována či podhodnocována. V literatuře existuje množství nalezených důkazů, které prokazují, že zdravotničtí pracovníci mají obtíže při neverbálním hodnocení bolesti u takto postižených dětí. Hodnocení těchto behaviorálních parametrů může přispět ke správné identifikaci a následnému zlepšení léčby bolesti u dětí s těžkým kombinovaným postižením.
Klíčová slova:
bolestivé chování, dítě, těžké kombinované postiženíÚvod
V současné době se v literatuře začíná objevovat množství informací o dětské bolesti, ale jen velmi málo z nich je zaměřeno na specifickou problematiku bolesti u dětí s těžkým kombinovaným postižením [1, 2, 3, 4, 5, 6, 7, 8]. Většina studií orientovaných na bolest dětí zkoumá pouze výskyt konkrétního typu u běžné dětské populace. Těžké kombinované postižení u dětí představuje multifaktoriální, multikauzální a multisymptomatologicky podmíněný fenomén, který se manifestuje signifikantními nedostatky v kognitivní, motorické, komunikační nebo psychosociální oblasti u jeho nositele [9]. Jednotlivé druhy postižení mají své východisko v omezení zraku, sluchu, řeči, podpůrných a pohybových funkcí, inteligence, emocionality, která se projeví klinickým obrazem nebo určitým chronickým onemocněním [10]. Podle § 1 odst. 5 vyhlášky MŠMT ČR 147/2011 Sb., se za děti s těžkým zdravotním postižením považují žáci s těžkým zrakovým postižením, těžkým sluchovým postižením, těžkou poruchou dorozumívacích schopností, hluchoslepí, se souběžným postižením více vadami, s autismem, s těžkým tělesným nebo těžkým či hlubokým mentálním postižením [11].
Dětství s těžkým kombinovaným postižením je spojeno s různými motorickými, kognitivními, jazykovými a sociálními bariérami, které omezují dítěti včas a zřetelně sdělit míru jeho bolesti. Jednotlivé projevy bolesti jsou zcela individuální a mohou se lišit u každého dítěte v závislosti na vývoji kognitivních funkcí a věku. Děti s těžkým kombinovaným postižením představují skupinu dětí s rozdílnou etiologií postižení a současně s vyšším rizikem vzniku bolesti [1]. Z některých výzkumů také vyplývá, že tyto děti mají častější zkušenosti s bolestí než běžná dětská populace [2, 12, 13]. Důležitým podkladem pro efektivní léčbu bolesti je hodnocení bolesti pomocí vhodného měřicího nástroje. U dětí, které nemohou sdělit své zkušenosti s bolestí, je nutné se spoléhat na výpověď jejich rodičů/pečovatelů a na speciálně vyvinuté posuzující nástroje. V praxi je možné intenzitu bolesti hodnotit pomocí třech typů měřicích nástrojů: self-report, behaviorální a psychologické metody [14]. Posouzení behaviorálních parametrů zahrnuje posouzení pláče, výrazu obličeje, držení těla a pohybů dítěte. Používá se častěji k hodnocení bolesti u novorozenců, kojenců a mladších dětí a dětí s postižením, kde je slovní komunikace obtížná. Hodnocení těchto behaviorálních parametrů může přispět ke správné identifikaci, následnému zlepšení léčby bolesti a mělo by reflektovat vývoj dítěte s těžkým kombinovaným postižením.
Cíl práce
Cílem přehledové práce bylo vyhledat a analyzovat odborné, vědecké příspěvky k problematice bolestivého chování u dětí s těžkým kombinovaným postižením a identifikovat nejčastější ukazatele bolesti u těchto dětí.
Metodika
Zdrojem analyzovaných dat, poskytujících informace o problematice bolestivého chování u dětí s těžkým kombinovaným postižením, byly licencované a volně přístupné elektronické databáze (Medline, ProQuest, Google Scholar, Web of Science, Springer, Blackwell, Willey, Science Direct, Cochrane Collaboration). Pro vyhledávání ve všech výše uvedených databázích a vyhledávačích byla použita klíčová slova v jazyce anglickém, českém a slovenském: bolestivé chování – dítě – těžké kombinované postižení. Při vyhledávání relevantních článků byly používány Booleovské operátory, a to především AND a OR. Po vyhledání vědeckých článků byla provedena kvantitativní obsahová analýza.
Podmínkou pro zařazení literárního příspěvku/výzkumného šetření do analýzy bylo publikování výsledků výzkumu v období let 2001–2014 v českém, slovenském či anglickém jazyce.
Hodnocení nalezených důkazů bylo realizováno podle úrovně důkazů, konkretizovaných Fineout-Overholtem a Johnstonem [15], kteří rozlišují sedm specifických kategorií studií. Nalezené studie byly označeny jako důkazy úrovně I, II, III a IV.
Úroveň I. Důkaz ze systematických přehledů nebo meta-analýz všech relevantních randomizovaných kontrolovaných pokusů (RCT).
Úroveň II. Důkaz získaný z praktické klinické směrnice zpracované podle systematických přehledů a RCT.
Úroveň III. Důkaz získaný nejméně z jedné dobře zpracované randomizované kontrolované studie.
Při analýze byly vyloučeny studie dokumentující problematiku bolestivého chování u dětí s těžkým kombi-novaným postižením v jiném než českém, slovenském nebo anglickém jazyce a studie důkazů nižší než úroveň III.
Výsledky
Námi zvolená kritéria splňovalo 24 studií, z nichž 8 nejčastějších ukazatelů bolestivého chování u dětí s těžkým kombinovaným postižením je zahrnuto v tabulce 1. Bolestivé chování u dětí s těžkým kombinovaným postižením je komplexním fenoménem. Dominantní projevy bolesti se mohou s vývojem dítěte měnit [16]. Mnohdy bývá toto chování atypické a změny mohou vést k falešné interpretaci, že tyto děti jsou k bolesti lhostejné až necitlivé [17, 18].
Tab. 1. Ukazatele bolesti u dětí s těžkým kombinovaným postižením. 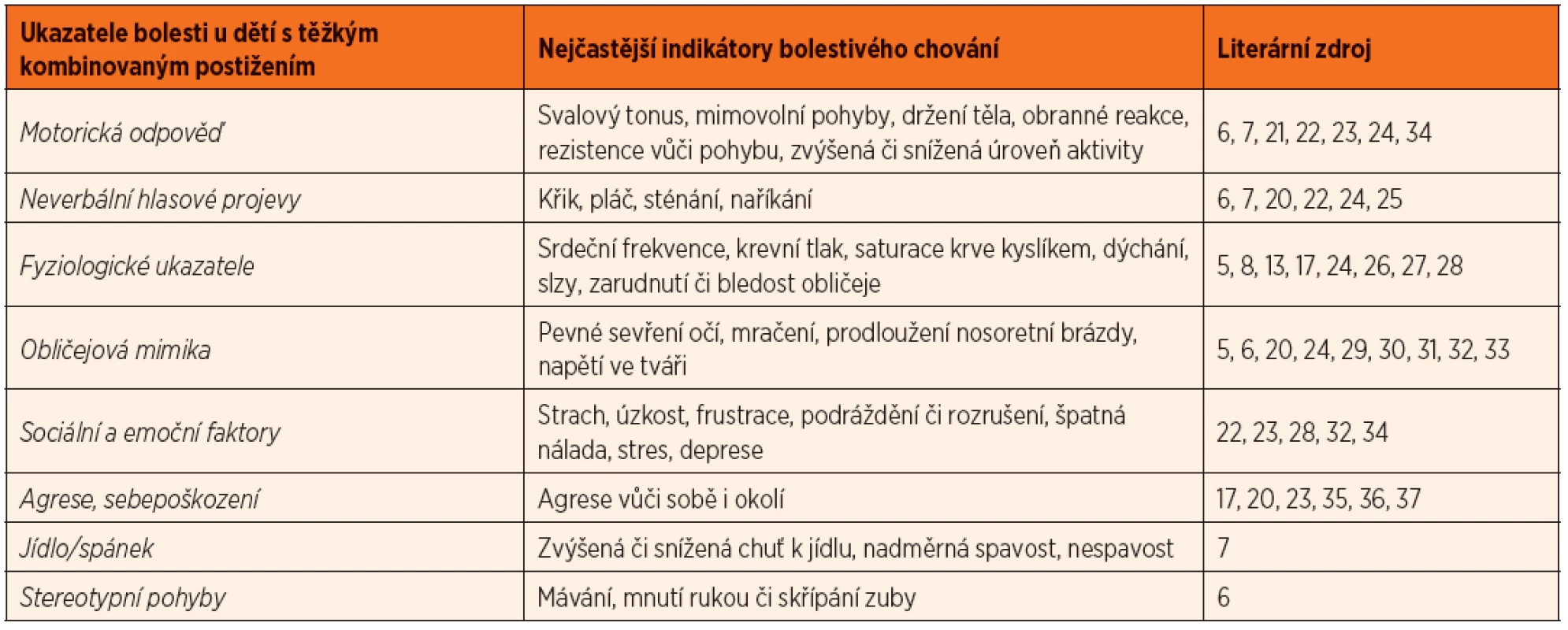
Bolestivé projevy u dětí s těžkým kombinovaným postižením mohou být málo výrazné a často jsou identifikovány zejména rodiči/pečovateli [3, 4]. Mezi nejčastější bolestivé projevy u dětí s těžkým kombinovaným postižením, které mohou pečovatelé/zdravotničtí pracovníci hodnotit, patří: motorika, obličejová mimika a grimasování, stereotypní pohyby, hlasové projevy, změny v chuti k jídlu či spánku, sociální chování, změny fyziologických, imunitních, endokrinních a humorálních funkcí [5, 13, 16].
Motorická odpověď na bolest
Motorická reakce na bolest se promítá do oblasti svalového tonu, mimovolních pohybů, držení těla, obranných reakcí, rezistence vůči pohybu, zvýšené či snížené úrovně aktivity apod. Některé děti mohou reagovat na bolest sníženou či zvýšenou pohyblivostí, což může záviset i na jejich verbálních schopnostech. Absence pohybů bývá typická u dětí, které nekomunikují verbálně. Naopak děti s mentální retardací schopné do jisté míry verbální komunikace projevují bolest zvýšenou pohyblivostí (např. kopáním) [6]. Bylo prokázáno, že děti s těžkým kombinovaným postižením hospitalizované na jednotce intenzivní péče vykazují více fyzických pohybů, ovšem nižší svalový tonus oproti dětem bez postižení [19]. Pooperační bolest u těchto dětí bývá také spojena s větší pohybovou aktivitou končetin [20].
Úroveň fyzické aktivity, pohybů a svalového tonu je hodnocena jako indikátor bolestivého chování u dětí s těžkým kombinovaným postižením [7, 21].
Rodiče i zdravotnický personál řadí motorickou aktivitu mezi důležité parametry pro rozpoznání bolesti u této specifické skupiny dětí [7, 21, 22, 23, 24].
Neverbální hlasové projevy bolestivého chování
Mezi nejčastější hlasové indikátory bolestivého chování patří křik a pláč (až v 60–90 %), naříkání a sténání (až 60–80 %) [7, 21, 22, 24]. Opět i zde, jak tomu bylo u motorické reakce na bolest, některé děti mohou reagovat zvýšenou vokalizací, jiné naopak snížením hlasových projevů. Toto je důležité především při vytváření nástroje pro hodnocení bolesti, jenž musí zachytit širokou škálu možných reakcí a projevů bolesti. Děti s postižením, jež jsou schopny verbalizovat bolest, vykazují normativní výraz bolesti s behaviorálními rysy jako běžná dětská populace stejného věku, oproti dětem s neschopností verbální komunikace, u kterých se projevují atypické bolestivé výrazy obličeje i atypické chování [6]. Děti, které nejsou schopny komunikovat verbálně a nepoužívají při komunikaci jazyk, mohou na bolest reagovat prostřednictvím výrazu obličeje opožděně, mohou se objevit nečekané, výstřední či paradoxní výrazy vztahující se k prožívané bolesti [25].
Fyziologické ukazatele bolesti
K fyziologickým ukazatelům bolestivého chování lze řadit autonomní tělesné příznaky (srdeční frekvence, krevní tlak, saturace krve kyslíkem, dýchání, slzy, zarudnutí či bledost obličeje) [13, 17]. Využitelnost těchto fyziologických symptomů jako ukazatelů bolesti se pohybuje mezi 5–54 % [24, 26]. Fyziologické reakce dítěte na bolest hlásí pouze malé procento rodičů, což může být způsobeno špatnou schopností rodičů tyto fyziologické reakce identifikovat. Rodiče nemusí mít přístup k pomůckám, jež měří fyziologické funkce (srdeční frekvence, krevní tlak, saturace krve kyslíkem). Dalším možným vysvětlením může být i skutečnost, že mnoho těchto dětí má každodenní bolesti [8, 27] a jejich tělo se na bolest již adaptovalo [5]. Někteří autoři upozorňují, že srdeční frekvenci a krevní tlak nelze považovat za spolehlivé ukazatele bolesti u dětí s těžkým kombinovaným postižením, neboť hypertenze či tachykardie může být projevem např. infekce či stresu [13, 17]. Bledost obličeje je typickou reakcí na akutní bolest především u dívek a žen s Downovým syndromem [28].
Obličejová mimika jako projev bolesti u dětí s těžkým kombinovaným postižením
Pokud dítě s těžkým kombinovaným postižením trpí bolestí, objevují se u něj mnohdy i různé změny obličejové mimiky. Jedná se např. o pevné sevření očí, mračení, prodloužení nosoretní brázdy, napětí ve tváři. Tyto ukazatele bolesti jsou spolehlivé pro hodnocení bolestivých projevů a mají velmi silný vztah s Vizuální analogovou škálou [20]. U dětí s těžkým kombinovaným postižením se při akutních bolestivých či nepříjemných situacích, jako je např. čištění zubů, pooperační bolesti nebo bolesti kloubů při převlékání, objevuje zvýšená bolestivá mimika obličeje oproti období bez bolesti [6, 20, 29]. Ve studii Dubois et al. [6] se v oblasti bolestivého chování uplatňují nejvíce bolestivý výraz v obličeji s mimickými změnami a hlasový projev (sténání, naříkání, pláč), doména v oblasti držení těla a pohybu dítěte se jako projev bolesti vyskytovala v minimální míře. Výsledky této studie potvrzují, že děti s těžkým postižením jsou schopny vyjádřit specifické bolestivé chování a reagovat na bolest. Někteří autoři také uvádí, že stupeň postižení má vliv na kvalitu bolestivého výrazu u těchto dětí [6]. Grimasy jsou typické u dětí trpících chronickou bolestí [30]. Ale u dětí s chronickým onemocněním (dětské mozková obrna) se při akutní bolesti (očkování proti chřipce) neobjevila žádná změna obličejové mimiky. V tomto případě může mít chronická bolest vliv na odpověď vůči akutnímu bolestivému stimulu [31]. Obličejová aktivita jedince během akutní bolesti je ovlivněna 2 faktory: věkem a sebepoškozujícím chováním. U dospělých je více patrné napětí tváře a prodloužení nosoretní brázdy oproti dětem [29].
Rodiče označují výraz obličeje jako silný indikátor bolesti [24, 32, 33]. Zajímavé je, že ve studii Solodiuk et al. [5] rodiče hlásili výrazné změny ve výrazu obličeje při bolesti mírné až střední intenzity než u silné bolesti. Je možné, že děti vykazují méně obličejových výrazů při silné bolesti, ale může to být dáno také do souvislosti s narůstající intenzitou hlasového projevu, jenž může zastřít obličejové změny.
Sociální a emoční faktory bolesti
Sociální a emocionální projevy bolesti zahrnují např. nezájem o okolí, příznaky strachu, úzkosti, frustrace, podráždění či rozrušení, špatná nálada, stres až deprese [22, 23]. Bolest v tomto případě negativně ovlivňuje především schopnost komunikovat s ostatními a podílet se na společných činnostech [31]. Dítě nechce být v interakci s jinými osobami, chce být samo [28, 32].
Agrese, sebepoškození jako projev bolesti u dětí s těžkým kombinovaným postižením
Z vyjádření rodičů/pečovatelů je sebepoškozování typickým projevem akutní či chronické bolesti u této skupiny dětí [21, 23]. Někteří jedinci s mentálním postižením vykazují sebepoškozující chování, které mohou někteří odborníci mylně interpretovat jako necitlivost k bolesti. Ve skutečnosti je toto sebepoškozování reakcí na bolest [17]. Temple [35] doporučuje zaměřit se na změny celkového chování dítěte. Chování jako je tření či držení bolestivého místa může pomoci k minimalizaci bolesti skrz hmatovou stimulaci či zvýšení cirkulace v bolestivé oblasti [36]. Během epizod akutní bolesti se také objevuje agrese vůči okolí (házení předmětů) či různé záchvaty vzteku, pokud po použití farmakologických či nefarmakologických tlumících metod dojde ke snížení intenzity či vymizení akutní bolesti, dochází také k nápravě tohoto chování [37]. U jedinců, u nichž převládá mentální postižení, jsou projevy agresivního chování typické při chronické bolesti [23].
Jídlo/spánek u dětí s těžkým kombinovaným postižením s bolestí
Dalším ukazatelem bolestivého chování u dětí s těžkým kombinovaným postižením může být zvýšená či snížená chuť k jídlu a dále problémy se spánkem (nadměrná spavost či nespavost, než je obvyklé) [7].
Stereotypní pohyby
U dětí s těžkým kombinovaným postižením jsou typické stereotypní pohyby v rámci pooperační bolesti. Jde např. o mávání, mnutí rukou či skřípání zuby. U této specifické populace dětí se stereotypní pohyby nepovažují za záměrnou komunikační aktivitu [6].
Knegt et al. [13] uvádí 3 faktory, které ovlivňují vyjádření bolesti u dětí s postižením (intenzitu bolesti, verbální schopnosti dítěte a naučená reakce na bolest). Pokud intenzita bolesti stoupá, snižuje se adaptivní chování a celkový počet neverbálních projevů bolesti stoupá [20]. Děti, jež nemohou komunikovat verbálně, mají omezené možnosti i schopnosti, jak dát bolest najevo [6]. A v rámci naučené reakce na bolest je dítě ovlivněno předchozí zkušeností s bolestí [22]. Mezi faktory, které nemají vliv na vyjádření bolesti, řadí Knegt et al. [13] trvání bolesti, příčinu bolesti (v důsledku zranění či onemocnění), medicínské a chirurgické charakteristiky (jako např. epilepsie, počet užívaných léků, čas strávený na dospávacím pokoji) [20, 34], psychopatologii (poruchy nálad), každodenní činnosti (např. oblékání) [6] a zda dítě žije doma s rodinou nebo v institucionální péči [20, 34].
Craig et al. [38] se zaměřili na sociální komunikační model bolesti, který zdůrazňuje potřebu vyhodnocení interakce mezi jedincem s bolestí a poskytovateli zdravotní péče. Pro dosažení efektivního řízení bolesti u této specifické populace dětí je potřeba integrativního přístupu, který bude zohledňovat jejich veškeré holistické potřeby.
Závěr
Bolest negativně ovlivňuje každodenní aktivity dítěte (např. spánek, rehabilitaci a cvičení apod.) [23]. Zasahuje do základních bio-psycho-sociálních potřeb jedince (např. poruchy spánku, snížená chuť k jídlu, agrese, sebepoškozování, úzkost, strach, deprese, sociální izolace apod.) [39] a zároveň může být i velkou zátěží pro jeho rodinu [34].
Děti s těžkým kombinovaným postižením mají specifické mimoslovní, neverbální projevy bolesti, které mnohdy nelze zhodnotit pomocí běžných hodnotících škál. Analýza odborných, vědeckých příspěvků věnujících se problematice bolestivého chování u dětí s těžkým kombinovaným postižením identifikovala nejčastější ukazatele bolesti: změny v motorice, obličejové mimice a grimasování, stereotypní pohyby, hlasové projevy, změny v chuti k jídlu či spánku, změny v sociálním chování, změny fyziologických, imunitních, endokrinních a humorálních funkcí. Ze studií vyplývají určité rozdíly v expresi bolestivého chování. Toto chování se může lišit v závislosti na typu bolesti [40], pohlaví, věku či druhu a závažnosti postižení jedince [41].
Proces hodnocení bolestivé odpovědi je komplexní interakcí mezi dítětem zažívajícím bolest a pozorovatelem (rodičem/pečovatelem) hodnotícím tyto bolestivé projevy. Děti s těžkým kombinovaným postižením jsou plně závislé na podpoře pečovatelů a jejich přesné, včasné detekci a interpretaci neverbálních projevů bolesti a jejím následném řešení [3, 4, 29, 42].
Došlo: 3. 3. 2015
Přijato: 17. 3. 2015
Mgr. Jana Chromá
Ústav ošetřovatelství a porodní asistence
Lékařská fakulta, Ostravská univerzita
Syllabova 19
703 00 Ostrava – Zábřeh
e-mail: janachroma@centrum.cz
Zdroje
1. Dowling M. Pain assessment in children with neurological impairment. Paediatr Nurs 2004; 16 : 37–38.
2. Hauer J. Identifying and managing sources of pain and distress in child-ren with neurological impairment. Pediatr Ann 2010; 39 : 198–205.
3. Hunt A, Mastroyannopoulou K, Goldman A, et al. Not knowing — the problem of pain in children with severe neurological impairment. Int J Nurs Stud 2003; 40 : 171–183.
4. Terstegen Ch, Terstegen C, Koot HM, et al. Measuring pain in children with cognitive impairment: pain response to surgical procedures. Pain 2003; 103 : 187–198.
5. Solodiuk JC. Parental described pain responses in nonverbal children with intellectual disability. Int J Nurs Stud 2013; 50 : 1033–1044.
6. Dubois A, Capdevila X, Bringuier S, et al. Pain expression in children with an intellectual disability. Eur J Pain 2010; 14 : 654–660.
7. Breau LM, Camfield CS. The effects of psychopathology on the pain expression of children and youth with intellectual and developmental disabilities. J Mental Health Res Intel Disabil 2011; 4 : 290–309.
8. Stallard P, Williams L, Lenton S, et al. Pain in cognitively impaired, noncommunicating children. Arch Dis Child 2002; 85 : 460–462.
9. Vašek Š, Vančová A, Hatos G. Pedagogika viacnásobne postihnutých. 1. vyd. Bratislava: Sapientia, 1999 : 10.
10. Pipeková J. Kapitoly ze speciální pedagogiky. 3. vyd. Brno: Paido, 2010 : 111.
11. Vyhláška Ministerstva školství, mládeže a tělovýchovy ČR 147 ze dne 25. května 2011 o vzdělávání dětí, žáků a studentů se speciálními vzdělávacími potřebami a dětí, žáků a studentů mimořádně nadaných. In: Sbírka zákonů České republiky 2011: částka 56, 1499–1501.
12. Perquin ChW, Hazebroek-Kampschreur AA, Hunfeld JA, et al. Pain in children and adolescents: a common experience. Pain 2000; 87 : 51–58.
13. Knegt NC, Pieper MJ, Lobbezoo F, et al. Behavioral pain indicators in people with intellectual disabilities: A systematic review. Am Pain Society 2014; 14 : 885–896.
14. Gary W, Goldschneide K. Pain in Children: A practical Guide for Primary Care. 1st ed. USA: Humana Press, 2008 : 22–26.
15. Fineout-Overholt E, Johnston L. Teaching EBP: A challenge for educators in the 21st century. Worldviews Evid Based Nurs 2005; 2 : 37–39.
16. Palyzová D. Bolest v dětském věku. Postgraduální medicína 2004; 3 : 264–270.
17. Masterson M. Understanding pain in patients with intellectual disabilities. Am Nurs Today 2011; 6 : 1–6.
18. Oberlander TF, Simons FJ. Pain in Children and Adolescent with Developmental Disabilities. 1st ed. Baltimore: Paul H. Brookes Publishing, 2006 : 67–87.
19. Valkenburg AJ, Boerlage AA, Ista E, et al. The COMFORT - behavior scale is useful to assess pain and distress in 0 - to 3-year-old children with Down syndrome. Pain 2011; 152 : 2059–2064.
20. Breau LM, Finley GA, McGrath PJ, et al. Validation of the non-communicating childrens pain checklist-postoperative version. Anesthesiology 2002; 96 : 528–535.
21. Solodiuk J, Scott-Sutherland J, Meyers M, et al. Validation of the Individualized Numeric Rating Scale (INRS): a pain assessment tool for nonverbal children with intellectual disability. Pain 2010; 150 : 231–236.
22. Davies RB. Pain in children with Down syndrome: assessment and intervention by parents. Pain Manag Nurs 2010; 11 : 259 – 267.
23. Walsh M, Morrison TG, McGuire BE. et al. Chronic pain in adults with an intellectual disability: Prevalence, impact, and health service use based on caregiver report. Pain 2011; 152 : 1951–1957.
24. Zwakhalen SMG, Van Dongen KAJ, Hamers JPH, et al. Pain assessment in intellectually disabled people: non-verbal indicators. Journal Advanced Nursing 2004; 45 : 236–245.
25. Parker J, Belew J. Qualitative evaluation of a pain intensity screen for children with severe neurological disabilities. Pain Manag Nurs 2011; 14 : 115–123.
26. McGrath PJ, Rosmus C, Canfield C, et al. Behaviours caregivers use to determine pain in non-verbal, cognitively impaired individuals. Dev Med Child Neurol 1998; 40 : 340–343.
27. Hadden KL, von Baeyer CL. Pain in children with cerebral palsy: common triggers and expressive behaviors. Pain 2002; 99 : 81–288.
28. Kyrkou M. Health issues and quality of life in women with intellectual disability. J Intellect Disabil Res 2005; 49 : 770–772.
29. Van der Putten A, Vlaskamp C. Pain assessment in people with profound intellectual and multiple disabilities; a pilot study into the use of the Pain Behaviour Checklist in everyday practice. Res Dev Disabil 2011; 32 : 1677–1684.
30. Stein MT, Gottsegen D, Blasco PA, et al. Chronic hip pain in a boy with mental retardation and cerebral palsy. J Dev Behav Pediatr 2010; 31 : 86–91.
31. Oberlander T, Gilbert CA, Chambers CT, et al. Biobehavioral responses to acute pain in adolescents with a significant neurological impairment. Clin J Pain 1999; 15 : 201–209.
32. Burkitt CC, Breau LM, Zabalia AM. Parental assessment of pain coping in individuals with intelektuál and developmental disabilities. Res Dev Disabil 2011; 32 : 1564–1571.
33. Carter BE, McArthur AM, Cunliffe F. Dealing with uncertainty: parental assessment of pain in their children with profound special needs. Journal Advanced Nursing 2002; 38 : 449–457.
34. Breau LM, Camfield CS, McGrath PJ, et al. Pain´s impact on adaptive functioning. J Intellect Disabil Res 2007; 51 : 125–134.
35. Temple B, Dubé Ch, McMillan D, et al. Pain in people with developmental disabilities: A scoping review. J Dev Disabil 2012; 18 : 73–86.
36. Sullivan MJ, Adams H, Sullivan ME. Communicative dimensions of pain catastrophizing: social cueing effects on pain behavior and coping. Pain 2004; 107 : 220–226.
37. Kunz M, Scharmann S, Hemmeter U, et al. The facial expression of pain in patients with dementia. Pain 2007; 133 : 221–228.
38. Craig K. The social communication model of pain. Can Psychol 2009; 50 : 22–32.
39. Chambers ChT. The role of family factors in pediatric pain. In: McGrath PJ, Finley AG (eds). Pediatric Pain: Biological and Social Context. Seattle: IASP Press, 2003 : 99.
40. Breau LM, McGrath PJ, Camfield C, et al. Preliminary validation of an observational pain checklist for persons with cognitive impairments and inability to communicate verbally. Dev Med Child Neurol 2000; 42 : 609–616.
41. Srouji R, Ratnapalan S, Schneeweiss S. Pain in children: Assessment and nonpharmacological management. Int J Pediatr 2010;1–21.
42. Voepel-Lewis T, Malviya S, Tait AR. Validity of parent ratings as proxy measures of pain in children with cognitive impairments. Pain Manag Nurs 2005; 6 : 168–174.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek EdémyČlánek Arteriální hypertenze
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2015 Číslo 4- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Aktuální možnosti léčby HAE v dětském věku
-
Všechny články tohoto čísla
- Screening sluchu novorozenců ve FN Brno
- Hyperbarická oxygenoterapie u pediatrických pacientů v Centru hyperbarické medicíny Ostrava v letech 2007–2011
- Matematické modelovanie infekčných ochorení detského veku
- Gastrointestinálne nežiaduce účinky metotrexátu v liečbe pacientov s juvenilnou idiopatickou artritídou – vieme ich správne hodnotiť?
- Vodní dýmka není bezpečnou alternativou klasických cigaret!
- XVII. Hradecké pediatrické dny
- Enzymová substituční terapie u lysosomálních onemocnění
- Možnosti zmierňovania detskej bolesti na psychosociálnej úrovni
- XXI. Luhačovické pediatrické dny
- Specifika bolestivého chování u dětí s těžkým kombinovaným postižením
- Edémy
- Arteriální hypertenze
- Úskalia diagnostiky a liečby feochromocytómu u detí
- XI. Hradecké vakcinologické dny
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Edémy
- Enzymová substituční terapie u lysosomálních onemocnění
- Úskalia diagnostiky a liečby feochromocytómu u detí
- Gastrointestinálne nežiaduce účinky metotrexátu v liečbe pacientov s juvenilnou idiopatickou artritídou – vieme ich správne hodnotiť?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



