-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Znamená postnatální záchyt dilatace ledvinové pánvičky větší riziko infekce močových cest?
Does the postnatal detection of renal pelvis dilation a higher risk of urinary tract infection?
Objective:
The authors investigated, whether children with renal pelvis dilation observed during a screening postnatal ultrasound examination represent a higher risk of febrile infection of urinary tract in the first two years of life as compared to children with a normal ultrasound finding.Methods:
In the period of 2005 to 2008, ultrasound examination of the kidneys was performed prospectively in 6,088 in complete population of healthy newborns at the Faculty Hospital in Olomouc. All children with renal pelvis dilation higher than 5 mm measured in anterior-posterior intrarenal projection (APIR) were further investigated. These 236 children were divided into 4 groups according to renal pelvis dilation size (5–7 mm, 7–10 mm, 10–15 mm, ≥15 mm). The occurrence of febrile infection of urinary tract, obstructive uropathy and vesicoureteral reflux were investigated. In all remaining children of the basic cohort (5,852 children with normal ultrasound examination) we followed, whether they were hospitalized or treated in outpatient departments in the first two years of life for febrile infection of urinary tract. The statistical examination used chi-square test, Fisher exact test and the relative risk test.Results:
The febrile infection of urinary tract in children with normal ultrasound of the kidneys occurred in 1.2%. In children with postnatal renal pelvis dilation of 5 mm or more the occurrence was 6.8% which proved to be significantly higher (p<0.0001). In the individual groups classified according to renal pelvis dilation the febrile infection of urinary tract was 6.2% in APIR 5–7 mm (p=0.0005), in 5.7% in APIR of 7–10 mm (p=0.044), in 13.3% in APIR 10–15 mm (p=0.056, non-significant) and in 20% in APIR 15 mm and more (p=0.237, non-significant difference).
The relative risk of occurrence of the febrile infection of urinary tract above 5 mm vs. below 5 mm, the relative ratio was 5.67 (95% CI 3.20–9.80).Conclusion:
In our cohort the children with the postnatal detection of renal pelvis dilation there was a significantly higher risk of febrile infection of urinary tract in the first two years of life as compared to children with a normal ultrasound finding in the kidneys.Key words:
renal pelvis dilation, infection of urinary tract, postnatal ultrasound screening
Autoři: H. Flögelová 1; O. Šmakal 2; J. Hálek 3; K. Michálková 4; V. Švecová 4; J. Zapletalová 5
Působiště autorů: Dětská klinika FN a LF UP, Olomouc přednosta prof. MUDr. V. Mihál, CSc. 1; Urologická klinika FN a LF UP, Olomouc přednosta doc. MUDr. V. Študent, Ph. D. 2; Novorozenecké oddělení FN, Olomouc primář MUDr. L. Kantor, Ph. D. 3; Radiologická klinika FN, Olomouc přednosta prof. MUDr. M. Heřman, Ph. D. 4; Ústav lékařské biofyziky Univerzity Palackého, Olomouc přednostka prof. RNDr. H. Kolářová, CSc. 5
Vyšlo v časopise: Čes-slov Pediat 2012; 67 (4): 223-228.
Kategorie: Původní práce
Souhrn
Cíl studie:
Zjistit, zda u dětí s dilatací ledvinové pánvičky (DLP) zjištěné při screeningovém postnatálním ultrazvukovém (UZ) vyšetření je větší riziko výskytu febrilní infekce močových cest (IMC) v prvých 2 letech života oproti dětem s normálním UZ nálezem.Metody:
Prospektivně jsme v letech 2005–2008 vyšetřili ultrazvukem ledviny u 6088 zralých novorozenců Fakultní nemocnice v Olomouci (úplná populace). Všechny děti s DLP 5 a více mm měřené v příčné projekci anteroposteriorně intrarenálně (APIR) byly dále sledovány. Těchto 236 dětí bylo rozděleno do 4 skupin podle velikosti DLP (5–7 mm, 7–10 mm, 10–15 mm, ≥15 mm). Byl u nich sledován výskyt IMC, obstrukčních uropatií a vezikoureterálního refluxu. Retrospektivně bylo u všech zbývajících dětí základního souboru (5852 dětí s normálním UZ vyšetřením) sledováno, zda byly hospitalizovány nebo ambulantně léčeny v prvých 2 letech věku pro febrilní IMC. K statistickému hodnocení byly použity: chí-kvadrát test, Fisherův exaktní test a test relativního rizika.Výsledky:
Výskyt febrilní IMC byl u dětí s normálním UZ ledvin 1,2 %. U dětí s postnatální DLP 5 a více mm byl výskyt IMC 6,8 %, což bylo statisticky významně vyšší (p <0,0001). V jednotlivých skupinách podle velikosti DLP byla febrilní IMC zjištěna v 6,2 % při APIR 5–7 mm (p = 0,0005), v 5,7 % při APIR 7–10 mm (p = 0,044), v 13,3 % při APIR 10–15 mm (p = 0,056, nesignifikantní rozdíl) a v 20 % při APIR 15 a více mm (p = 0,237, nesignifikantní rozdíl). Relativní riziko výskytu febrilní IMC při rozměru pánvičky nad 5 mm vs. pod 5 mm bylo RR = 5,67; 95% CI 3,20–9,80.Závěr:
V našem souboru měly děti s postnatálním nálezem dilatace ledvinové pánvičky signifikantně větší riziko výskytu febrilní IMC v prvých 2 letech života oproti dětem s normálním UZ nálezem na ledvinách.Klíčová slova:
dilatace ledvinové pánvičky, infekce močových cest, postnatální ultrazvukový screeningÚVOD
Infekce močových cest (IMC), zvláště recidivující, jsou považovány za jeden z možných faktorů poškození parenchymu ledviny a poklesu funkce ledviny. Rizikovou populací pro výskyt IMC jsou děti s obstrukčními uropatiemi a také s vezikoureterálním refluxem (VUR), u kterých se předpokládá, že IMC proběhne jako akutní pyelonefritida s možným následným jizvením parenchymu, hypertenzí a snížením funkce ledviny. Abychom omezili rizika poškození ledvin, snažíme se infekci močových cest co nejdříve diagnostikovat a léčit.
V současné době, kdy je ve vyspělých zemích prováděn prenatální ultrazvukový screening vad plodu a v některých státech také postnatální UZ screening vad ledvin [1], jsme schopni zjistit dilataci kalichopánvičkového systému (KPS) ledvin a diagnostikovat tak rizikové vady ledvin ještě před první atakou IMC. Pro dilataci KPS, zachycenou UZ screenigem, je následně vyšetřováno 1 až 5 % dětí [2] a u většiny z nich se závažná vada ledvin neprokáže. Abychom se mohli vyvarovat nadbytečného vyšetřování dětí s dilatací KPS, zaměřili jsme se v naší studii na zjištění obecného rizika výskytu febrilní IMC u novorozenců s DLP zjištěné při UZ screeningu bez znalosti definitivní diagnózy a zhodnotili jsme, zda je u nich větší riziko IMC v prvých 2 letech života oproti dětem s normálním UZ nálezem.
PACIENTI A METODY
Prospektivně jsme v letech 2005–2008 vyšetřili ultrazvukem ledviny 6088 zralých novorozenců narozených ve Fakultní nemocnici v Olomouci.
Vyšetření bylo prováděno zaškolenými lékaři novorozeneckého oddělení. Bylo realizováno po 72. hodině života novorozence a podmínkou byla dostatečná hydratace dítěte (nepřítomnost hmotnostního úbytku) v době vyšetření. Děti byly vyšetřovány přístrojem GE Logic 5, konvexní sondou 7 MHz v pronační poloze, po zobrazení ledvin bylo provedeno zhodnocení jejich tvaru, velikosti a lokalizace a byla zaznamenána jakákoliv odchylka od normálního nálezu. V případě přítomnosti dilatace kalichopánvičkového systému bylo provedeno měření APIR rozměru pánvičky. Všechny děti s dilatací pánvičky 5 a více mm – 236 novorozenců – byly dále sledovány. Těchto 236 dětí byly rozděleno do 4 skupin podle velikosti dilatace pánvičky (5–7 mm, 7–10 mm, 10–15 mm, ≥15 mm) - viz tabulka 1. Byl u nich sledován výskyt febrilních IMC, průkaz obstrukčních uropatií nebo VUR. Vyšetřování zobrazovacími metodami bylo diferencováno podle velikosti pánvičky APIR.
Tab. 1. Rozdělení dětí s DLP do skupin podle velikosti dilatace. 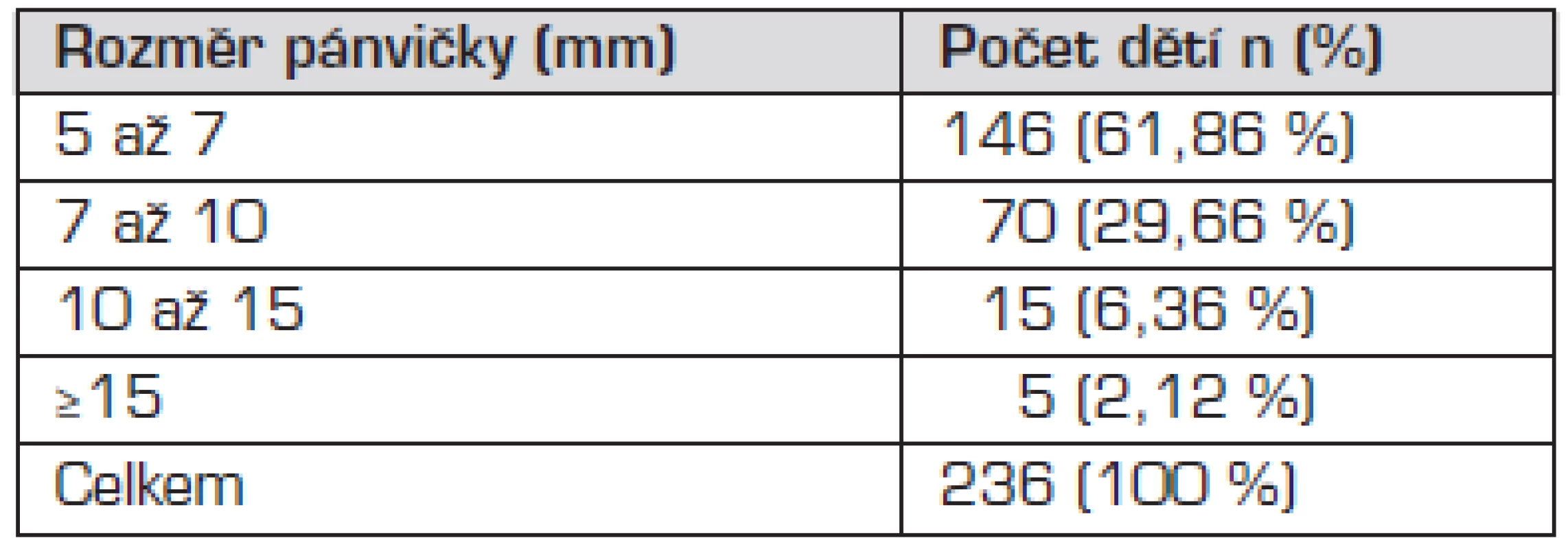
DLP = dilatace ledvinové pánvičky n = absolutní počet dětí % = relativní počet dětí Při APIR do 10 mm (bez redukce parenchymu, bez dilatace močovodu) bylo provedeno kontrolní standardizované UZ vyšetření uropoetického systému s odstupem 1–2 měsíců, další vyšetřovací postup byl stanoven individuálně podle získaného nálezu.
Při APIR 10 a více mm bylo bezprostředně provedeno standardizované UZ vyšetření ledvin a močových cest radiologem, který se specializuje na dětskou sonografii. Další diagnostický a terapeutický postup byl individualizován.
Dítě bylo dispenzarizované dětským nefrologem, který podle potřeby konzultoval dětského urologa. V případě febrilní IMC byla u všech dětí provedena mikční cystografie (MCUG). Antibiotická profylaxe IMC byla ordinována při UZ záchytu dilatovaného močovodu, při průkazu VUR III.–V. stupně a u recidivujících IMC.
Charakteristika diagnostikovaných vad ledvin v celém souboru – děti s normálním postnatálním UZ nálezem na ledvinách i děti s DLP – je popsána v tabulce 2. V našem souboru dětí s DLP ≥5 mm se nevyskytovaly děti s neurogenním močovým měchýřem. Žádný chlapec neměl primárně provedenou circumcizi.
Tab. 2. Četnost dětí s vadou ledvin podle velikosti rozměru ledvinové pánvičky při UZ screeningu. 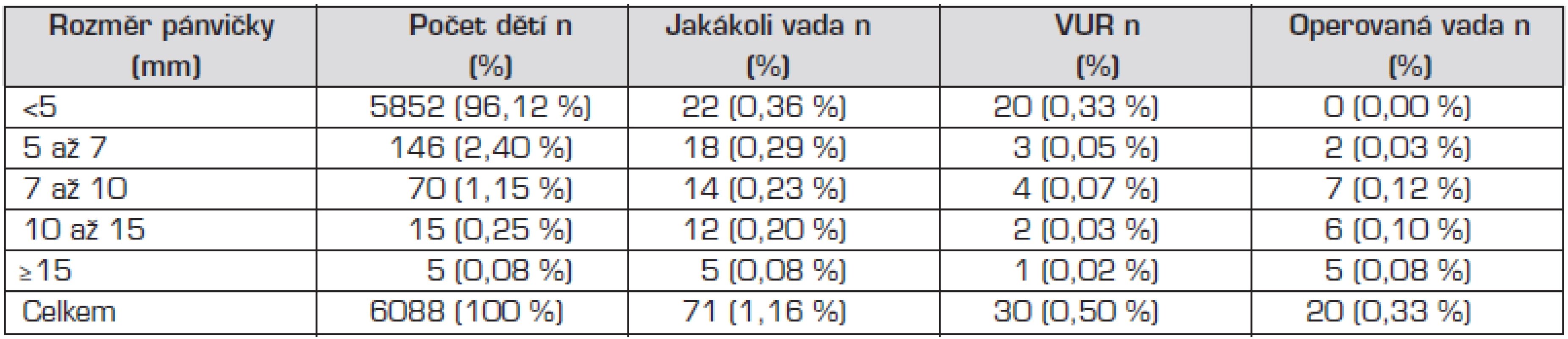
VUR = vezikoureterální reflux Retrospektivně bylo u všech zbývajících dětí základního souboru (5852 dětí s normálním UZ) vyhledáno podle databáze Dětské kliniky Fakultní nemocnice Olomouc (hospitalizace, vyšetření v nefrologické ambulanci), zda byly léčeny v prvých 2 letech věku pro febrilní IMC. V našem regionu je pravidlem, že děti, u kterých je diagnostikována febrilní IMC v kojeneckém a batolecím věku, jsou odesílány k hospitalizaci na naši kliniku. Pokud jsou výjimečně léčeny pro febrilní IMC ambulantně, jsou následně odeslány k vyšetření do nefrologické ambulance naší kliniky.
U všech dětí do 2 let věku byla po prodělané febrilní IMC prováděna k vyloučení VUR standardizovaná rentgenová MCUG.1
Febrilní IMC byla definována jako signifikantní bakteriurie, tj. 104 a více mikrobů/1 ml při odběru moči katetrizací močového měchýře, případně 105 a více mikrobů/1 ml při odběru moči středním proudem u dítěte s pyurií (k vyšetření leukocytů uznán i sběrný močový sáček) a teplotou rovnou nebo vyšší 38,5 ºC rektálně. V séru bylo zvýšeno CRP. U novorozenců byly vyjádřeny nespecifické klinické příznaky, nemusela být přítomna horečka, podmínkou byla signifikantní bakteriurie a zvýšení laboratorních ukazatelů bakteriálního zánětu. IMC, které byly komplikací vyšetřovacích metod (např. cystografie) nebo operace, jsme do hodnocení nezapočítávali. Všechny děti s DLP byly sledovány od narození, minimálně do 2 let věku.
1V současné době, v souladu s doporučením AAP, neindikujeme u dítěte po 1. atace febrilní IMC provedení mikční cystografie, pokud má normální UZ nález ledvin a močových cest a nebyl atypický průběh IMC [14].
Statistická analýza
Rozdíly ve výskytu febrilní IMC u dětí s dilatací ledvinové pánvičky a u dětí s normálním UZ ledvin byly hodnoceny pomocí chí-kvadrát testu a Fisherova exaktního testu s Bonferroniho korekcí. Statistická významnost byla stanovena jako p <0,05. K výpočtu rizika IMC u dětí s postnatální dilatací ledvinové pánvičky byl použit odhad relativního rizika s 95% intervalem spolehlivosti.
VÝSLEDKY
Výskyt febrilních IMC
Febrilní IMC se vyskytla u 70 dětí s normálním UZ nálezem na ledvinách (1,2 %). U dětí s postnatální DLP ≥5 mm byla febrilní IMC diagnostikována u 16 (6,8%), což je statisticky významně vyšší, p <0,0001.
Při hodnocení výskytu IMC v jednotlivých podskupinách podle velikosti DLP byl výskyt IMC vyšší ve všech podskupinách (tab. 3), statisticky významný byl tento vyšší výskyt v podskupinách 5 až 7 mm a 7 až 10 mm.
Tab. 3. Výskyt febrilních IMC u dětí bez dilatace ledvinové pánvičky a s dilatací podle jednotlivých skupin. 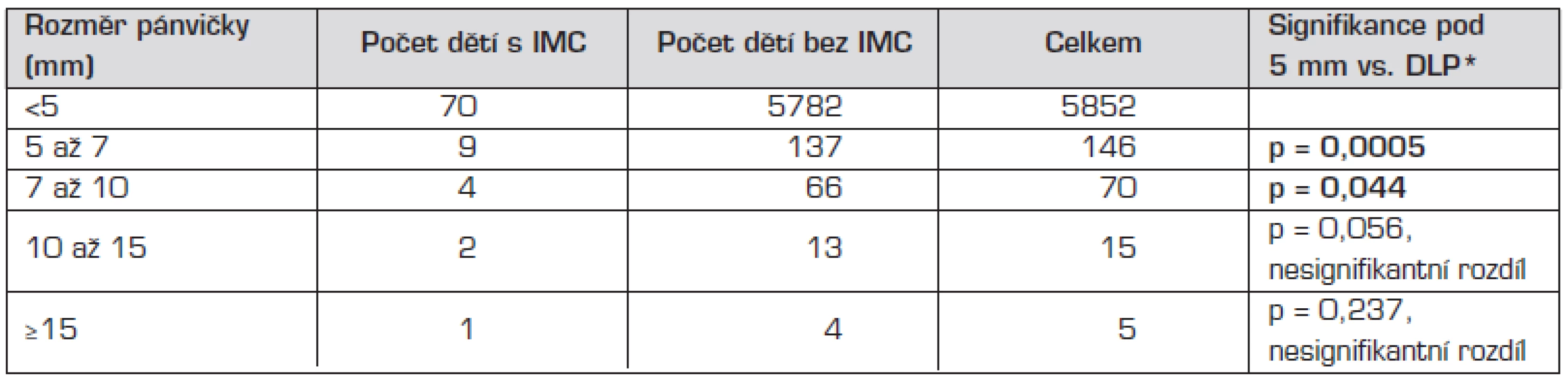
DLP = dilatace ledvinové pánvičky *Fisherův přesný test s Bonferroniho korekcí signifikance (Fisher's exact test) Charakteristiku všech dětí s febrilní IMC (s DLP i normálním UZ ledvin při postnatálním screeningu) zachycuje tabulka 4.
Tab. 4. Charakteristika dětí s febrilní IMC. 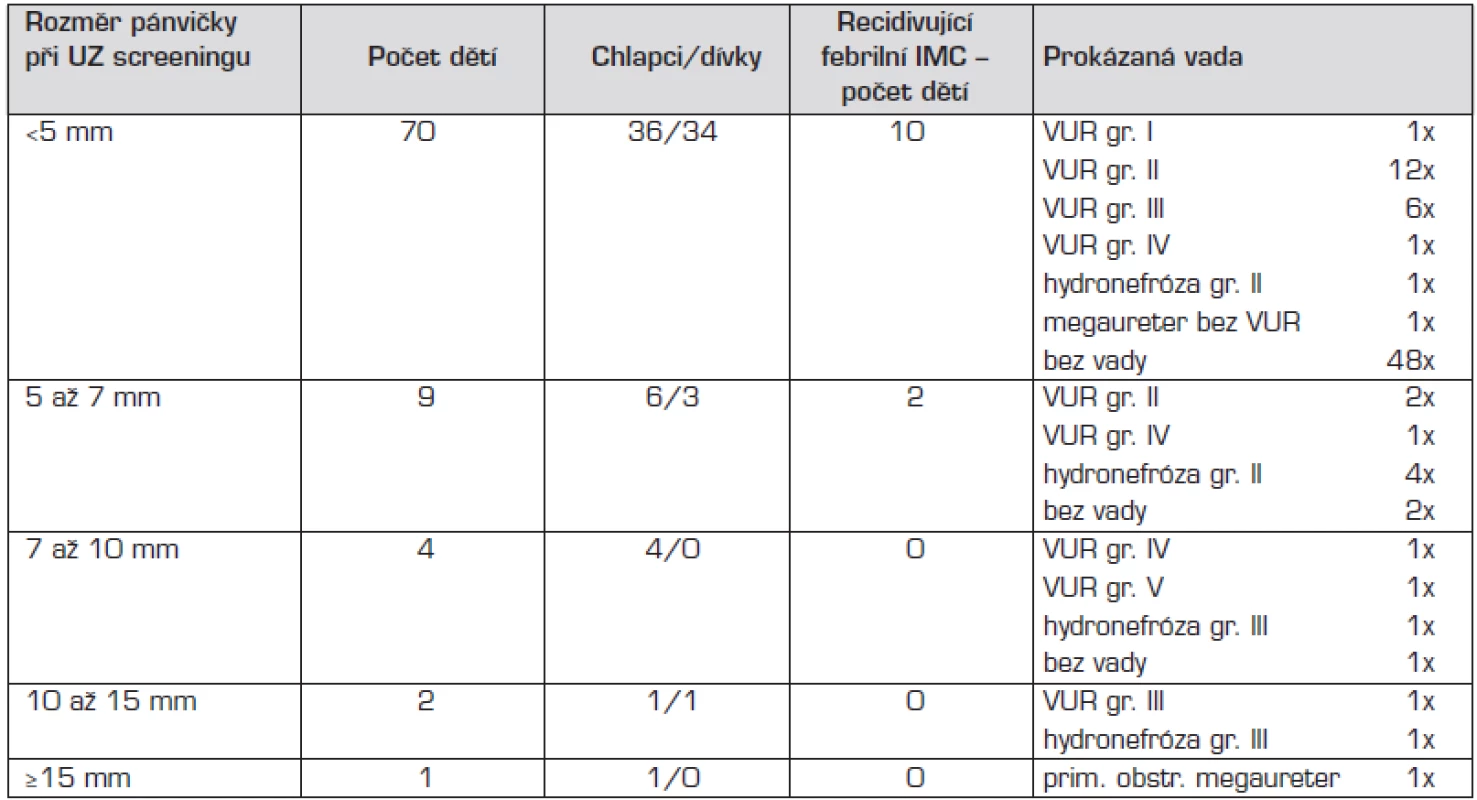
Recidivující febrilní IMC, 2 až 3 ataky, měly 2 děti s DLP (1 dítě s VUR II. st. a 1 dítě s dilatací KPS II. st. podle klasifikace hydronefróz SFU) a 10 dětí s normálním postnatálním UZ ledvin (u 4 prokázán VUR II. nebo III. st., u 6 vada neprokázána).
U dětí s febrilní IMC v našem souboru byl zjištěn výskyt VUR u pacientů s DLP v 37,5 % (6 ze 16), u dětí s normálním UZ ledvin v 28,5 % (20 ze 70), rozdíl nebyl statisticky významný
Relativní riziko IMC
Riziko febrilní IMC bylo vypočteno testem relativního rizika. Pro děti s dilatací ledvinové pánvičky ≥5 mm je riziko febrilní IMC 5,67krát vyšší oproti dětem s normálním ultrazvukem ledvin. Relativní riziko = 5,67; 95% CI 3,20–9,80. V tabulce 5 jsou uvedeny výpočty relativního rizika IMC pro jednotlivé podskupiny dětí podle velikosti dilatace ledvinové pánvičky.
Tab. 5. Odhad relativního rizika (RR) febrilní IMC u dětí s dilatací podle jednotlivých skupin. 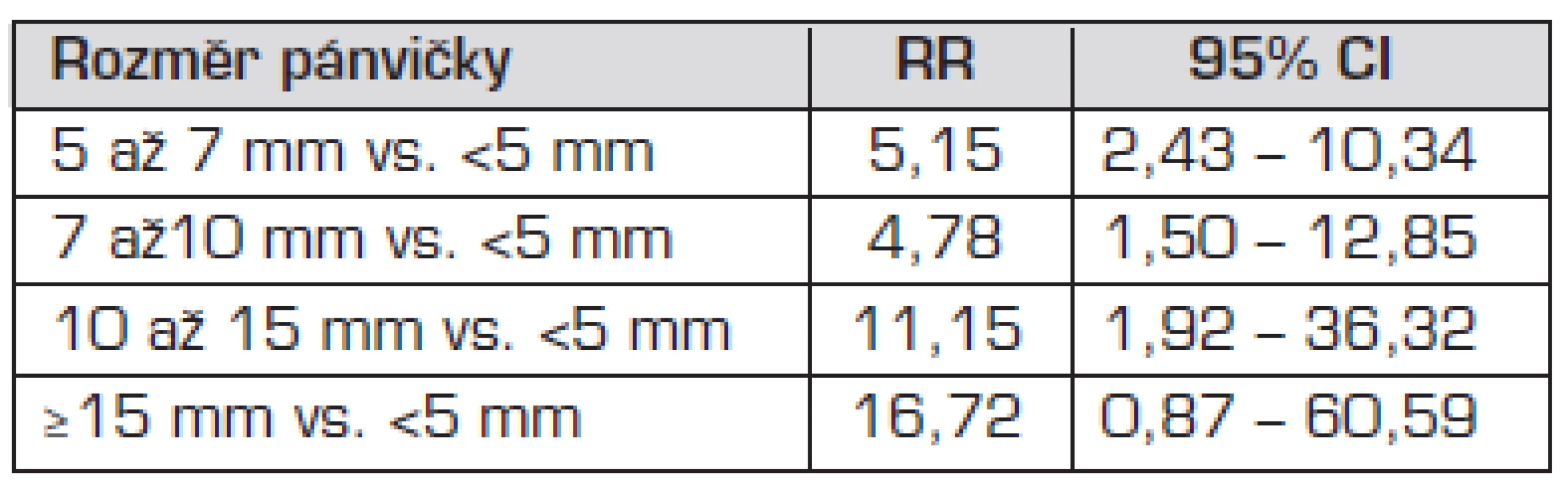
DISKUSE
Široké používání ultrazvuku při screeningu vrozených vad a zkvalitnění ultrazvukového zobrazování umožnilo diagnostikovat významné vady ledvin dříve, než se projeví klinickými komplikacemi, nejčastěji febrilními IMC. Na druhé straně je dispenzarizován nezanedbatelný počet dětí, které mají mírnou dilataci ledvinové pánvičky a významnou vadu ledvin ani klinické potíže většina z nich nikdy mít nebude. Rodiče všech dětí s DLP při postnatálním screeningu upozorňujeme na riziko IMC a žádáme včasné vyšetření moči při každé horečce dítěte. V naší studii jsme se snažili zjistit, zda je rodiče vhodné takto informovat, zda je zbytečně netraumatizujeme a jestli je výskyt IMC u dětí s DLP skutečně vyšší než v běžné populaci.
Literární údaje o frekvenci IMC u dětí s DLP jsou kontroverzní a jejich porovnávání není snadné, protože je jednotlivými autory sledována jen izolovaná skupina dětí s dilatací KPS (střední dilatace KPS, závažné dilatace KPS, střední dilatace pánvičky s vyloučením VUR, …).
Nízký výskyt febrilních IMC, 4,3 %, prokázal např. Roth u dětí s prenatálně zjištěnou dilatací pánvičky, u kterých byla po narození diagnostikována hydronefróza 3. nebo 4. stupně způsobená obstrukcí pelviureterální junkce nebo obstrukčním megaureterem [3].
Naopak tři prospektivní studie uvádějí u dětí s DLP vyšší výskyt IMC oproti běžné populaci, Anderson u dětí s postnatální „mírnou hydronefrózou“, u kterých byl vyloučen VUR [4], Katzir u dětí s prenatálně diagnostikovanou hydronefrózou [5] a Coelho u dětí s prenatálně zjištěnou izolovanou DLP (IMC mělo 14 % dětí s DLP během 2 let sledování). Coelho ve svém souboru shledal rizikovými faktory pro výskyt IMC dívčí pohlaví a dále přítomnost VUR nebo obstrukční vady [6].
Zajímavé jsou práce Mamiho, který u dětí s postnatálně zjištěnou DLP, bez antibiotické profylaxe, sledoval výskyt IMC po dobu 14 měsíců a jako jediný ze všech uvedených autorů měl prospektivně sledovaný kontrolní soubor. U dětí se střední DLP (10–15 mm) nebyl významný rozdíl ve výskytu IMC oproti kontrolnímu souboru (3,6 % vs. 2,5 %), ale u dětí se závažnou DLP (15–20 mm) byla prokázána vyšší incidence IMC oproti kontrolám (13,9 % vs. 2,5 %). Z jeho souborů byly vyloučeny děti s dilatací ureteru [7, 8].
V naší studii jsme zjistili vyšší výskyt febrilní IMC u dětí s DLP oproti dětem s normálním UZ ledvin. Febrilní infekcí močových cest onemocnělo 1,2 % dětí, což je srovnatelné s již publikovanými údaji o výskytu febrilní IMC u dětí během prvého roku života: 11,3/1000 u dívek a 10,5/1000 u chlapců [9] nebo 2,7 % u chlapců a 0,7 % u dívek v prvém roce života [10]. U dětí s postnatální DLP jsme prokázali, že výskyt febrilní IMC byl statisticky významně vyšší. Tyto výsledky byly signifikantní jak celkově, kdy při dilataci pánvičky ≥5 mm byl výskyt febrilní IMC 6,8 %, tak v podskupinách s DLP 5 až 10 mm. V podskupinách s většími DLP byl rovněž zjištěn vyšší výskyt febrilní IMC, rozdíl však nebyl statisticky významný, pravděpodobně vzhledem k menším počtům dětí v těchto podskupinách. Celkově měly děti s postnatálním nálezem DLP 5krát vyšší riziko výskytu febrilní IMC v prvých 2 letech života oproti dětem s normálním UZ nálezem na ledvinách. Pro účely této studie jsme sledovali děti s dilatací ledvinové pánvičky již od 5 mm, přestože pro praxi za cut-off hodnotu dilatace ledvinové pánvičky, od které mají být děti sledovány, abychom zjistili závažné obstrukční vady, považujeme hodnotu 7 mm [11].
Nedostatkem naší studie jsou některé metodické rozdíly, které mohly vést k nižšímu záchytu febrilní IMC u dětí s normálním UZ ledvin. Tyto děti nebyly sledovány prospektivně a v primární praxi může být IMC u dětí poddiagnostikována [12]. Za účelem lepší srovnatelnosti obou souborů jsme použili přísná kritéria febrilní IMC u dětí s DLP. Poddiagnostikování febrilní IMC u retrospektivně sledovaných dětí s normálním UZ ledvin však zcela vyloučit nemůžeme.
Riziko IMC u dětí s dilatací KPS je spojováno především s výskytem VUR [13], dále s obstrukcí v juxtavezikální nebo pelviureterální lokalizaci [6, 8]. Tomu odpovídají také údaje z našeho souboru, kdy 6 ze 16 dětí s febrilní IMC mělo prokázán VUR gr. II–V, 1 primární obstrukční megaureter a 2 obstrukci pelviureterální. Děti s mírnou dilatací pánvičky však nemusíme vyšetřovat více invazivními zobrazovacími metodami. U dětí s febrilní IMC v našem souboru nebyl signifikantní rozdíl ve výskytu VUR u dětí s DLP (37,5 %) oproti dětem s normálním UZ ledvin (28,5 %). Nemá proto význam provádět mikční cystografii všem sledovaným s DLP.
Vyšší výskyt IMC u dětí s DLP v našem souboru naopak potvrdil, že je přínosné, aby rodiče dětí s DLP dávali ihned, minimálně v prvých letech života dítěte, vyšetřit moč při každé nejasné horečnaté epizodě. Zároveň je ale nutné, aby pediatři pomýšleli na možnost febrilní ataky IMC i u dětí s negativním postnatálním UZ nálezem na ledvinách a bezodkladně vyšetřili močový sediment, pokud nemají jasnou diagnózu. Tímto postupem lze snížit riziko poškození ledvin jak u dětí s DLP, tak u těch ostatních.
ZÁVĚR
V našem souboru bylo prokázáno signifikantně vyšší riziko výskytu febrilní IMC u dětí s UZ průkazem postnatální dilatace ledvinové pánvičky oproti dětem s normálním ultrazvukovým nálezem. Doporučujeme proto, i při mírné dilataci pánvičky, standardizované ultrazvukové sledování dítěte a v případě horečky rychlou diagnostiku IMC. K určení rozměru pánvičky APIR, kdy je vhodné děti vzhledem k riziku IMC dispenzarizovat, zda 5 mm nebo 7 mm, bude nutné provedení další studie s prospektivně sledovaným kontrolním souborem.
Došlo. 22. 11. 2011
Přijato: 9. 6. 2012
MUDr. Hana Flögelová
Dětská klinika FN a LF UP
Puškinova 6
775 20 Olomouc
e-mail: hana.flogelova@fnol.cz
Zdroje
1. Miklovicova D, Cervenova O, Cernianska A, et al. Long-term follow-up of renal function in patients after surgery for obstructive uropathy. Pediatr Neprol 2008; 23 : 937–945.
2. Lee RS, Cendron M, Kinnamon DD, et al. Antenatal hydronephrosis as a predictor of postnatal outcome: a meta-analysis. Pediatrics 2006; 118 : 586–593.
3. Roth CC, Hubanks JM, Brigit BC, et al. Occurence of urinary tract infection in children with significant upper urinary tract obstruction. Urology 2009; 73 : 74–78.
4. Anderson NG, Fischer J, Leighton D, et al. Management in children of mild postnatal renal dilatation but without vesicoureteral reflux. Pediatr Nephrol 2010; 25 : 477–483.
5. Katzir Z, Witzling M, Nikolov G, et al. Neonates with extra-renal pelvis: the first 2 years. Pediatr Nephrol 2005; 20 : 763–767.
6. Coelho GM, Bouzada MCF, Lemos GS, et al. Risk factors for urinary tract infection in children with prenatal renal pelvic dilatation. J Urol 2008; 179 : 284–289.
7. Mami C, Paolata A, Palmara A, et al. Outcome and management of isolated moderate renal pelvis dilatation detected at postnatal screening. Pediatr Nephrol 2009; 24 : 2005–2008.
8. Mami C, Palmara A, Paolata A, et al. Outcome and management of isolated severe renal pelvis dilatation detected at postnatal screening. Pediatr Nephrol 2010; 25 : 2093–2097.
9. Marild S, Jodal U. Incidence rate of first-time symptomatic urinary tract infection in children under 6 years of age. Acta Pediatr 1998; 87 : 549–552.
10. Shortliffe LM, McCue JD. Urinary tract infection at the age extremes: pediatrics and geriatrics. Am J Med 2002; 113 (Suppl 1A): 55S–66S.
11. Hálek J, Flögelová H, Michálková K, Šmakal O, et al. Diagnostic accuracy of postnatal ultrasound screening for urinary tract abnormalities. Pediatr Nephrol 2010; 25 (2): 281–287.
12. Coulthard MG. Vesicoureteric reflux is not a benign condition. Pediatr Neprol 2009; 24 : 227–232.
13. Penido Silva JM, Bouzada MC, Vergara RM, et al. Clinical course of prenatally detected primary vesicoureteral reflex. Pediatr Nephrol 2006; 21 : 86–91.
14. AAP: Urinary tract infection: clinical practice guideline for the diagnosis and management of the initial UTI on febrile infants and children 2 to 24 months. Pediatrics 2011; 128 (3): 595–610.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2012 Číslo 4- Aktuální doporučení pro diagnostiku von Willebrandovy choroby
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
-
Všechny články tohoto čísla
- Znamená postnatální záchyt dilatace ledvinové pánvičky větší riziko infekce močových cest?
- Využitie ultrasonografie pri diagnostike akútnej pyelonefritídy
- Hypothalamo-hypofyzární dysfunkce u dětí a dospívajících po mozkovém úrazu – prospektivní sledování
- Gangliozidóza GM1 asociovaná s mnohopočetnými mongolskými škvrnami
- Totální anomální návrat plicních žil – méně obvyklá příčina neprospívání u kojence
- Prenatálne a neonatálne prostredie a ich dôsledky na vývoj dieťaťa
- Čtení o logopedii – 2. část
- X. český pediatrický kongres s mezinárodní účastí
- Poruchy kalciofosfátového metabolismu
- Poruchy funkce nadledvin
- Poruchy funkce štítné žlázy
- Prevence návykových nemocí v rodině
- K článku „Cizí těleso v gastrointestinálním traktu a současná diagnostická a terapeutická doporučení“
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Poruchy funkce nadledvin
- Znamená postnatální záchyt dilatace ledvinové pánvičky větší riziko infekce močových cest?
- Poruchy kalciofosfátového metabolismu
- Totální anomální návrat plicních žil – méně obvyklá příčina neprospívání u kojence
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



