-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Top novinky
ReklamaMastocytózy u dětí
Mastocytosis in Children
Increased number of mastocytes in the skin and/or other tissues and organs is the typical feature of mastocytosis. In children, skin forms of mastocytosis prevail and, usually, heal without therapy. Systemic mastocytosis is rare in children. We discuss WHO classification of mastocytoses and screening protocol, which helps to establish the diagnosis and choose the appropriate therapy and follow-up of affected children.
Key words:
mastocytosis – etiopathogenesis – classification – examination protocol – therapy – differential diagnostics
Autoři: H. Bučková 1; J. Feit 2
Působiště autorů: Kožní oddělení Pediatrické kliniky FN Brno a LF MU v Brně 1; Ústav patologie FN Brno a LF MU v Brně 2
Vyšlo v časopise: Čes-slov Derm, 85, 2010, No. 3, p. 129-138
Kategorie: Souborné referáty
Souhrn
Typickým znakem pro mastocytózy (MC) je zmnožení mastocytů v kůži a/nebo v dalších orgánech a tkáních. U dětí převažují kožní formy MC, projevy většinou ustupují i bez léčby. Systémová mastocytóza je u dětí vzácná. Probírána je WHO klasifikace mastocytóz a její varianty, protokol vyšetřovacího postupu, který pomáhá stanovit diagnózu, zvolit vhodnou léčbu i interval sledování u dětí s mastocytózou.
Klíčová slova:
mastocytóza – etiopatogeneze – klasifikace – protokol vyšetřovacího postupu – terapie – diferenciální diagnostikaÚvod
Mastocytózy (MC) tvoří heterogenní skupinu onemocnění, vyznačující se abnormálním zmnožením mastocytů (MsC) v kůži nebo i jiných orgánech. Klinický obraz MC je pestrý (4, 21, 24). Většina typů MC je vzácná. U dětí se převážně vyskytují kožní formy MC, které nevyžadují terapii, spontánně mizí, na rozdíl od dospělých, kde naopak převažují formy systémové (3, 4, 8, 19, 21). Onemocnění se vyskytuje stejně u obou pohlaví. Familiární případy MC jsou vzácné. Průběh MC závisí na typu a také na věku, kdy se onemocnění objeví (3, 8, 19). V 55 % MC se projeví do druhého roku věku dítěte, 10 % MC vznikne mezi druhým až patnáctým rokem. Kongenitální mastocytóza typu solitárního mastocytomu tvoří čtvrtinu případů z celkového počtu MC u dětí (14).
Etiopatogeneze
Mastocyty (MsC, žírné buňky) vznikají z pluripotentní, progenitorové buňky v kostní dřeni. Proto vykazují částečně imunohistochemickou pozitivitu s CD34. V embryonálním a fetálním období MsC postupně osidlují orgány a tkáně, kde zřejmě pod vlivem orgánových stimulů (7, 26) získávají svůj konečný fenotyp. Jejich růst a diferenciace jsou ovlivňovány i cytokiny (2, 8). Výrazem konečné fenotypické podoby MsC jsou pak určité kvantitativní a kvalitativní odlišnosti ve výbavě a obsahu granulí, zvl. v množství a zastoupení glykozaminglykanů (proteoglykanů), které podmiňují jejich metachromatické barvení. Žírné buňky vaziva a dermis obsahují hlavně heparansulfát (heparin), kdežto slizniční MsC hlavně chondroitinsulfát. Kožní MsC obsahují neutrální protézy chymázu a tryptázu, jiné MsC obsahují jen tryptázu. Kožní MsC uvolňují své mediátory optimálně při 30 °C, kdežto tkáňové a slizniční při 37 °C (7). MsC mají na svém povrchu vazebná místa pro Fc část molekuly IgE. Kožní MsC se liší od dalších tkáňových a slizničních MsC i ultrastrukturálně (5). Stimulace MsC vede k jejich degranulaci a uvolnění enzymů, histaminu a některých dalších mediátorů a vede k lokální nebo i celkové reakci, která může být až anafylaktického typu.
Mediátory MsC se dělí do 3 skupin (tab. 1) (17). Mediátory jsou z MsC uvolňovány celou řadou podnětů (viz tab. 2) (7).
Tab. 1. Mediátory mastocytů (MsC) (17) 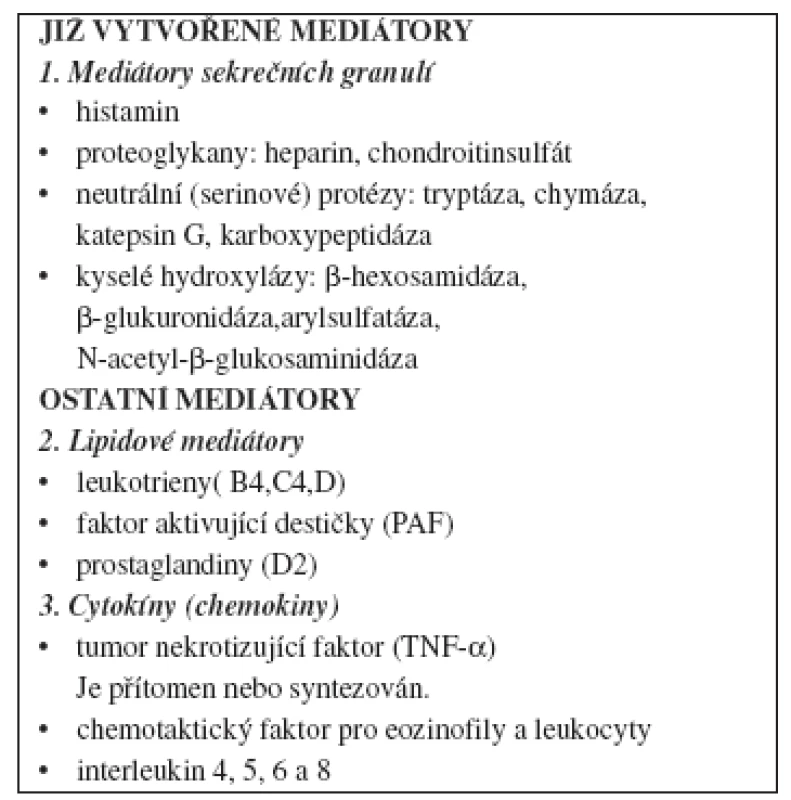
Tab. 2. Spouštěcí mechanismy, které vedou k degranulaci mastocytů (MsC) 
V poslední době přibylo několik nových poznatků, které přispěly k částečnému objasnění etiopatogeneze onemocnění. Stem cell factor (SCF) je dosud nejdůležitější poznaný růstový faktor MsC. Regulace a proliferace mastocytů je závislá na SCF. Receptor SCF je KIT transmembránový protein s vnitřní tyrozin-kinázovou aktivitou. U dospělých pacientů s MC a u malého počtu dětských pacientů je průkazná mutace c-kit protoonkogenu. Různé c-kit mutace se pak podílejí na obtížné korelaci mezi genotypem a fenotypem onemocnění (28). U dětí však převažují případy MC bez průkazné mutace c-kit receptoru (9).
SCF vede k zvýšené proliferaci mastocytů a melanocytů, a tím SFC zvyšuje i produkci melaninu v melanocytech. Takto se vysvětluje pigmentace lézí. V patogenezi MC se uplatňují ještě další složky, např. neuronální růstový faktor (NGF) a interleukin 3. Zvýšená hladina Il-6 koreluje se závažností onemocnění. U mastocytóz se předpokládá porucha apoptózy mastocytů, a to na základě up regulace proteinu BCL-2, který apoptózu MsC brzdí (2, 15, 16).
Klasifikace
Klasifikace MC se v průběhu let vyvíjí. Dělení zohledňuje prognózu onemocnění nebo postižení orgánů, nejčastěji však klinické projevy onemocnění (5).
WHO klasifikace z roku 2008 (11, 27) dělí MC do tří skupin: kožní mastocytózu (CM), systémovou mastocytózu (SM) a velmi vzácný, u dětí zatím nepopsaný lokalizovaný extrakutánní mastocytární novotvar (13). Holandští autoři MC u dětí dělí do pěti skupin podle závažnosti příznaků a rozsahu projevů. Vytvořili v roce 2008 modifikovanou klasifikaci mastocytóz, kterou u dětí preferují (tab. 3) (11).
Tab. 3. Klasifikace mastocytóz Heide R,Beishuizen A et al: Mastocytoses in Children : A Protocol For Management. Pediatric Dermatology 2008;25 N4, 493-500. 
*SM kritéria: diagnostická kritéria systémové mastocytózy (viz tab. 4) **AHNMD: SM asociovaná s klonálním hematologickým onemocněním nemastocelulární línie ***Porucha funkce orgánů: hepatomegalie s poruchou funkce jater, event. ascites, portální hypertenze, úbytek na váze, postižení skeletu s patologickými frakturami kostí, splenomegalie, malabsorpce MDS: myelodysplastický syndrom; MPS: myeloproliferativní syndrom; AML: akutní myeloidní leukémie; NHL: nonhodgkinský lymfom; SM: systémová mastocytóza;WHO/FAB:World Health organisation / French- American- British classification scheme V dětském věku se setkáváme zejména s kožními formami MC. Kožní formy MC byly přehledně zpracovány Valentem (22, 23) a Hartmannem (9, 10) (tab. 4).
Tab. 4. Klasifikace kožních mastocytóz podle závažnosti klinických projevů Klasifikace navržená Valentem (22) a Hartmanem (10) 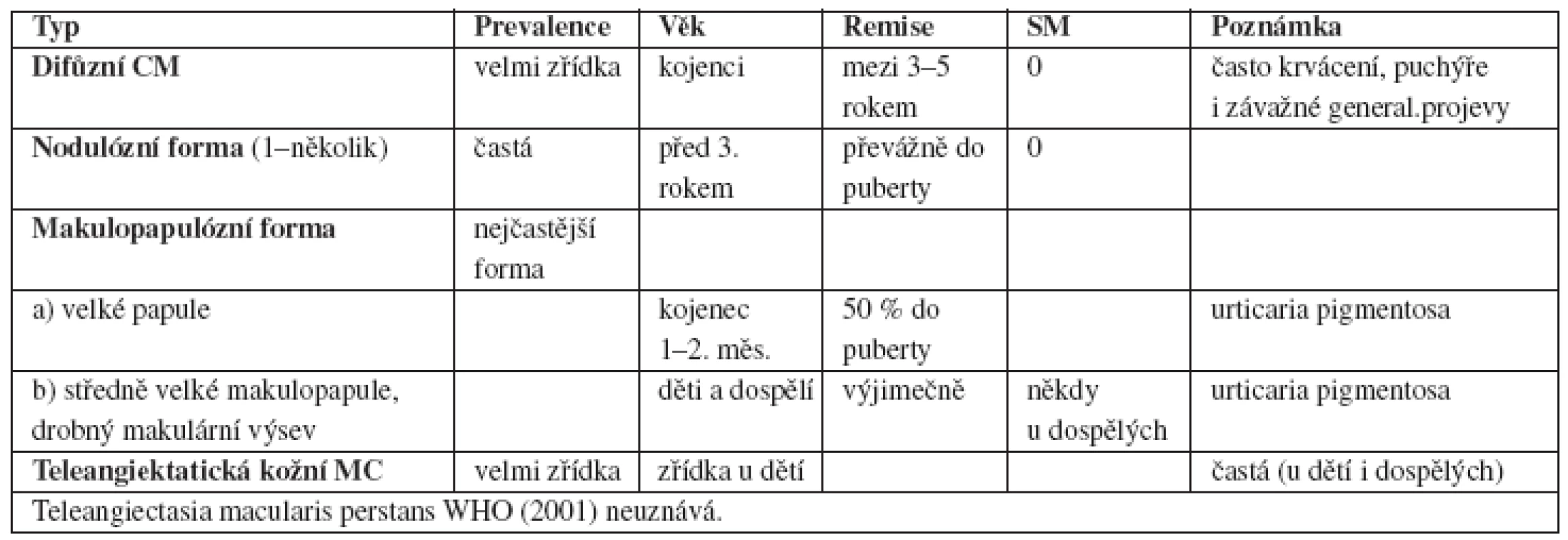
CM: kožní mastocytóza, SM: systémová mastocytóza Systémová MC je u dětí vzácná. V tab. 5 jsou uvedena kritéria k jejímu stanovení (11). Přítomnost jednoho hlavního a jednoho vedlejšího kritéria, nebo přítomnost tří vedlejších kritérií, splňují podmínky SM.
Tab. 5. Diagnostická kritéria systémové mastocytózy Heide R,Beishuizen A et al: Mastocytoses in Children : A Protocol For Management. Pediatric Dermatology 2008;25 N4, 493-500. 
MsC – mastocyty Klinické projevy MC
Klinické projevy kožní mastocytózy u dětí
Mastocytom je běžná forma kožní mastocytózy zejména v prvních dvou letech života dítěte. Mastocytom může být jeden nebo jich je více. Převážně jsou na krku, ramenou a trupu, nikdy nebyly popsány v dlaních a na ploskách. Jde o červené, žluté, namodralé nebo béžovohnědé morfy průměru několika milimetrů až centimetrů. Povrch mastocytomu může být zvrásněný, je přirovnáván ke kůře pomeranče (obr. 1). Dariérův znak bývá pozitivní, podrážděním na povrchu mohou vzniknout puchýře. Mastocytom je benigní, převážně do dvou, tří let, nejpozději do puberty ložiska vymizí.
Obr. 1. Povrch mastocytomu lze přirovnat ke kůře pomeranče. 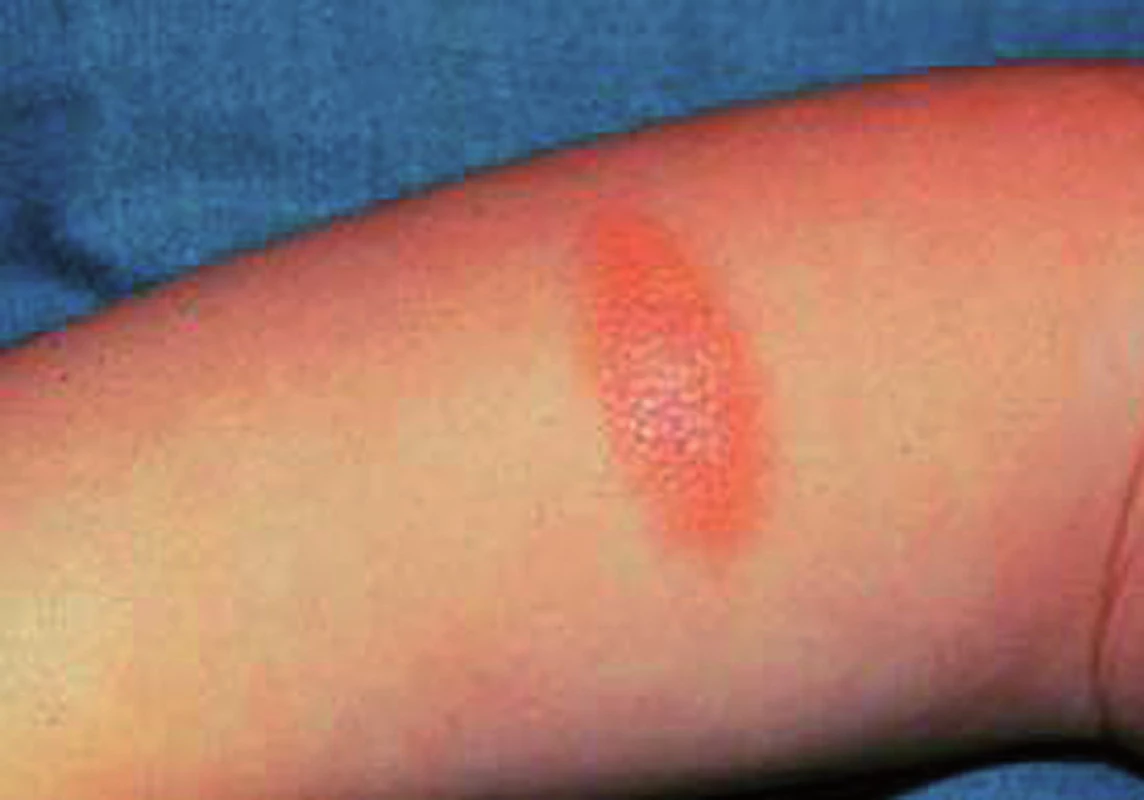
Urticaria pigmentosa (UP) je nejčastější forma MC. Jde o mnohočetné hnědočervené, nažloutlé makuly nebo papuly velikosti několika milimetrů až centimetrů, diseminované kdekoliv po těle, a to v různém počtu. Výjimečně jsou projevy i na sliznicích. Podrážděním se ložiska mění až v pomfy, vezikuly. Dariérův znak bývá pozitivní (obr. 2). Nejčastěji se UP projeví u kojenců v prvních dvou měsících věku. Pak více než u 50 % pacientů projevy vymizí do puberty. UP u dospělých pacientů a adolescentů má morfy drobné, makulopapulózního vzhledu, pravděpodobnost systémové mastocytózy je vysoká (obr. 3, 4).
Obr. 2. Urticaria pigmentosa – nahnědlé papulky průměru 3-4 mm, pozitivní Dariérův znak. 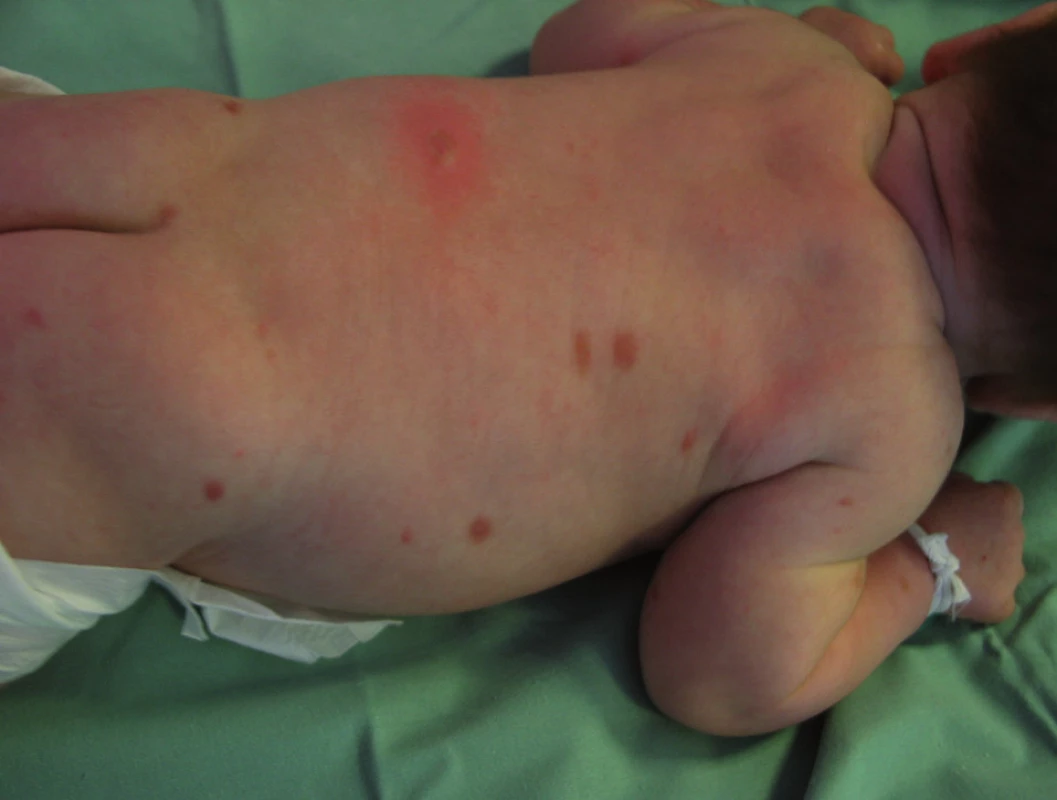
Obr. 3. a 4. Dvacetiletá dívka s drobnomakulózním výsevem UP po celém těle. 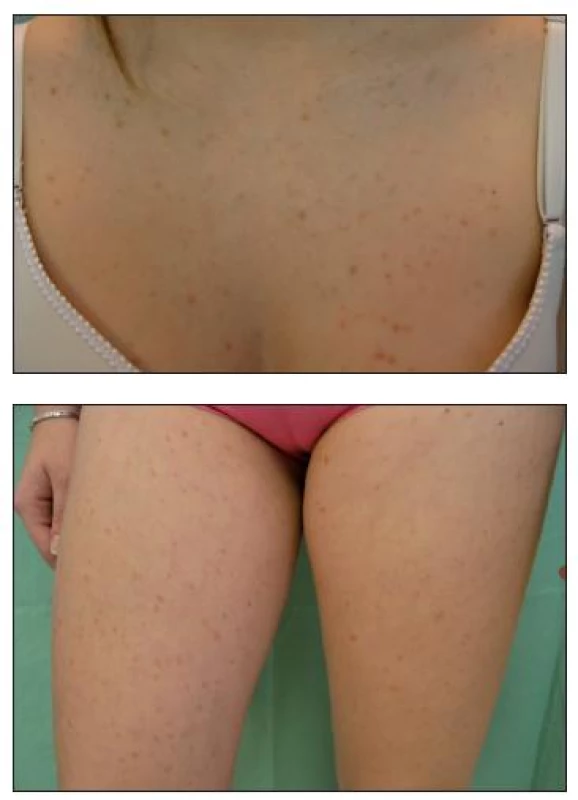
Difúzní kožní MC je u dětí vzácná, ale svým průběhem nejzávažnější (obr. 5). Projeví-li se již u kojenců, ale i novorozenců, pak je prognóza příznivá, příznaky ustoupí do 3–5 let. Kožní projevy jsou velmi pestré od makulózního výsevu přes papulózní. Nažloutlé papulky mohou připomínat i pseudoxanthoma elasticum. Celkové příznaky jsou dosti bouřlivé, doprovázené septickými komplikacemi, krvácením z trávicího traktu, koagulopatií, dušností, astmatickými záchvaty, průjmem, hypotenzí. Kombinace difúzní kožní MC se systémovou mastocytózou zatím u dětí nebyla popsaná.
Obr. 4. Difúzní kožní mastocytóza. 
Teleangiectasia macularis eruptiva perstans (TMEP) je u dětí vzácná. Jde o diseminované makuly s teleangiektáziemi a zarudlou spodinou. Béžovohnědé hyperpigmentované papuly jsou stejné jako u UP. Dariérův znak bývá negativní. Histologické vyšetření vzorku kůže je vhodné. Kombinace TMEP se systémové mastocytózou je častá.
Klinické projevy systémové MC u dětí
Systémová MC je v dětském věku vzácná. Systémová MSC se velmi často projeví zažívacími potížemi (bolestí břicha, nevolností, zvracením, průjmem, gastritidou, žaludečním vředem, krvácením do GIT). Na RTG kostí je popisováno zastínění nebo projasnění kostí, postiženy mohou být i další orgány (plíce, ledviny, lymfatické uzliny, myokard, perikard, játra, slezina, kostní dřeň).
Histologický obraz
Histologický obraz klinických variant kožních MC je podobný, rozdíly závisí na míře a stupni infiltrace MsC, s výjimkou teleangiectasia macularis perstans (TMEP) (18).
V oblastech makul a papulí jsou MsC obvykle soustředěny do pars papilaris (obr. 6, 7). Buňky jsou kulaté nebo vřetenité, s objemnou eozinofilní cytoplazmou. Obvykle je patrná příměs eozinofilů. Jestliže třeme ložisko před excizí, dojde k výraznému edému papilárního koria a pak mohou být přítomny drobné i větší subepidermální puchýře. Tento obraz je často u solitárních MC. Nevýrazný histologický obraz je zejména u TMEP (obr. 8, 9), kde MsC jsou zmnoženy kolem dilatovaných povrchových kapilár horního koria. Tyto změny mohou být v přehledných barveních mylně interpretovány jako nespecifické. Záleží na speciálních barveních, která prokážou metachromatické granule. U větších nodulárních lézí urticaria pigmentóza (UP) u dětí i dospělých a u solitárních MC nakupení mastocytů je podobné jako u nádorových afekcí. Mastocyty vyplňují celé korium a mohou se šířít až do podkožního tuku. Hyperpigmentaci bazálních buněk nad morfami vidíme zejména u starších makulopapulózních lézí UP. U MC, které se objeví v dospělosti je často přítomna ještě příměs lymfocytů a histiocytů. Mastocyty se dají prokázat i ultrastrukturálně.
Obr. 5. Kožní mastocytom, přehled: hustě nakupené mastocyty v horním koriu HE, obj. 10x. 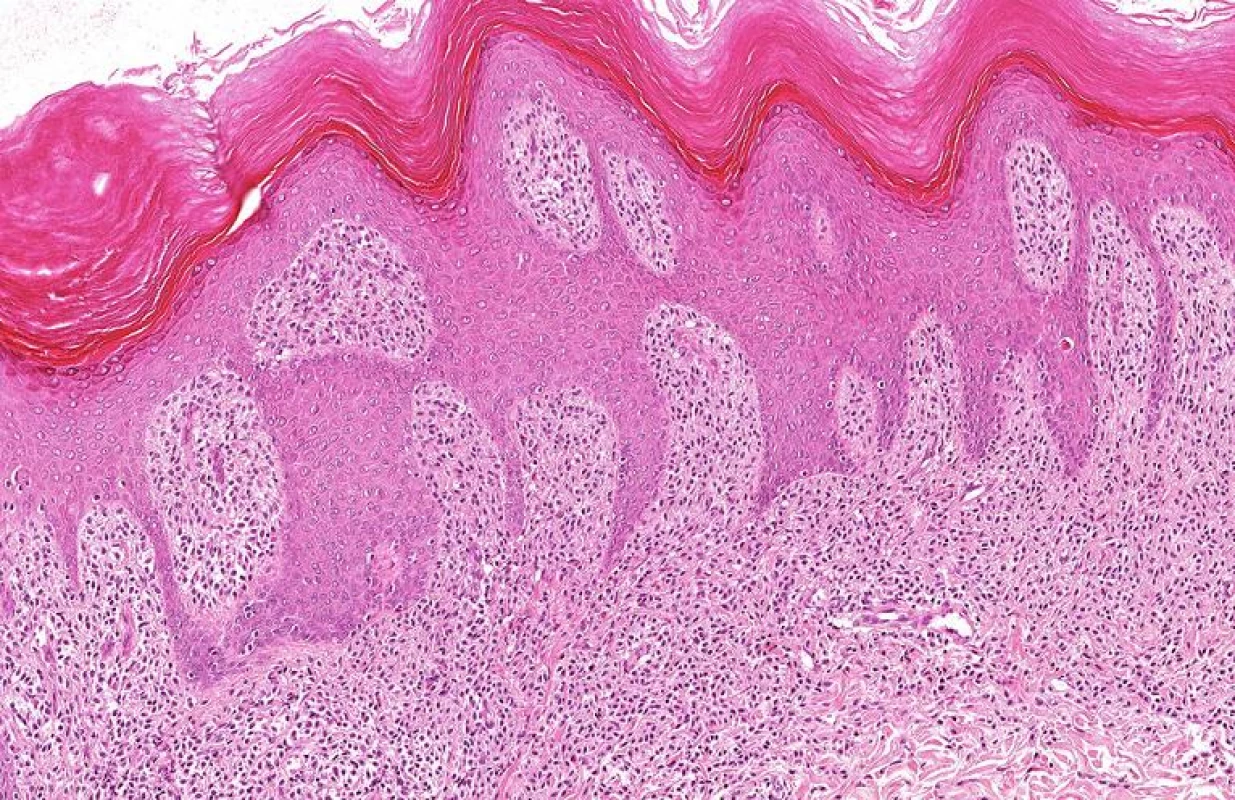
Obr. 6. Detail mastocytů nakupených v horním koriu. Cytoplazmatická granula se silně přibarvují kresylvioletí (obj. 60x, imerze). 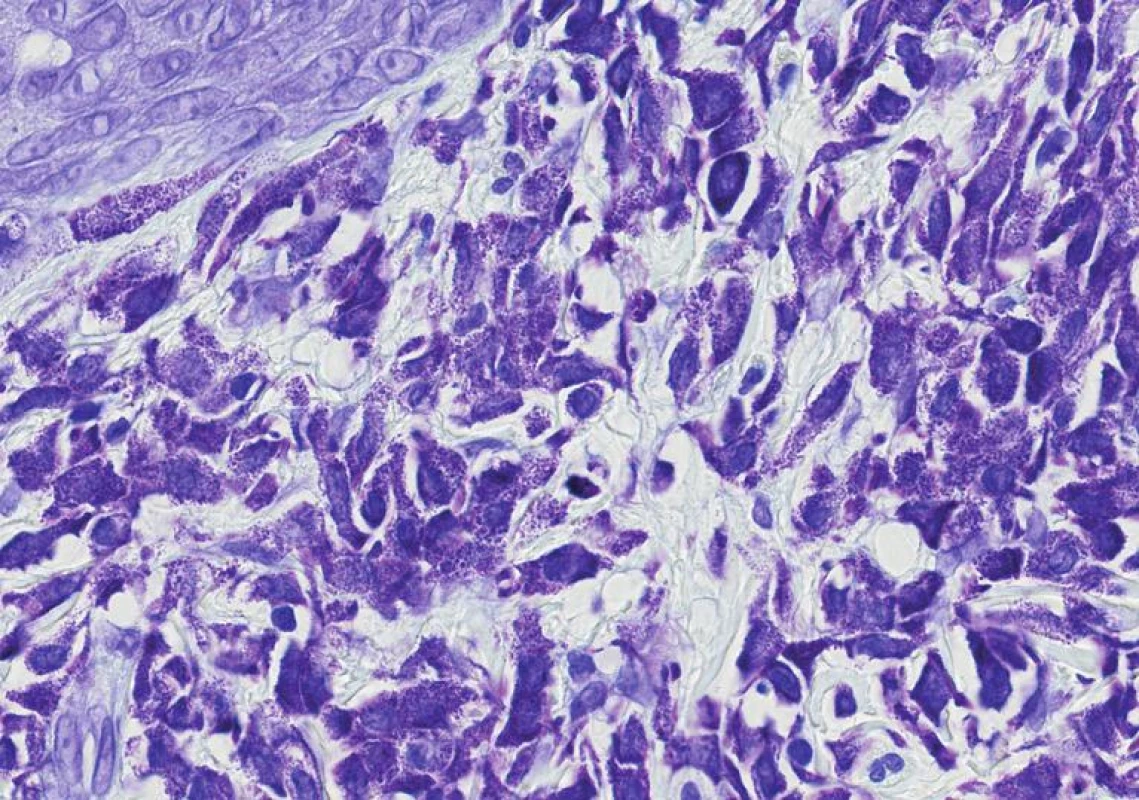
Obr. 7. Teleangiectasia macularis eruptiva perstans. V barvení HE nenápadné nediagnostické infiltráty (obj. 10x). 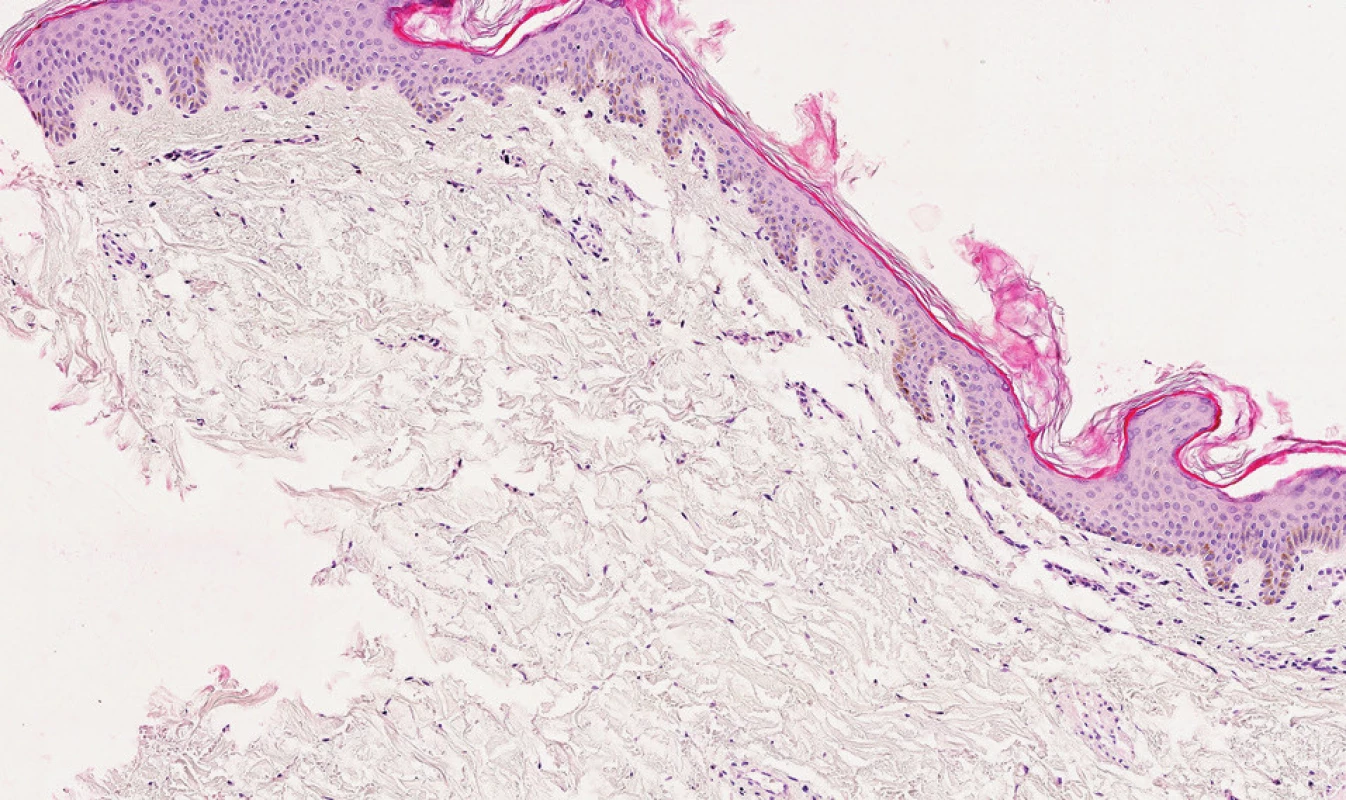
Obr. 8. Teleangiectasia macularis eruptiva perstans. V barvení kresylvioletí je patrné hraniční zmnožení vřetenitých žírných buněk. Odlišení od normálního stavu vyžaduje často korelaci s klinickým obrazem nebo i kontrolní excizi z nepostižené kůže (obj. 60x, imerze). 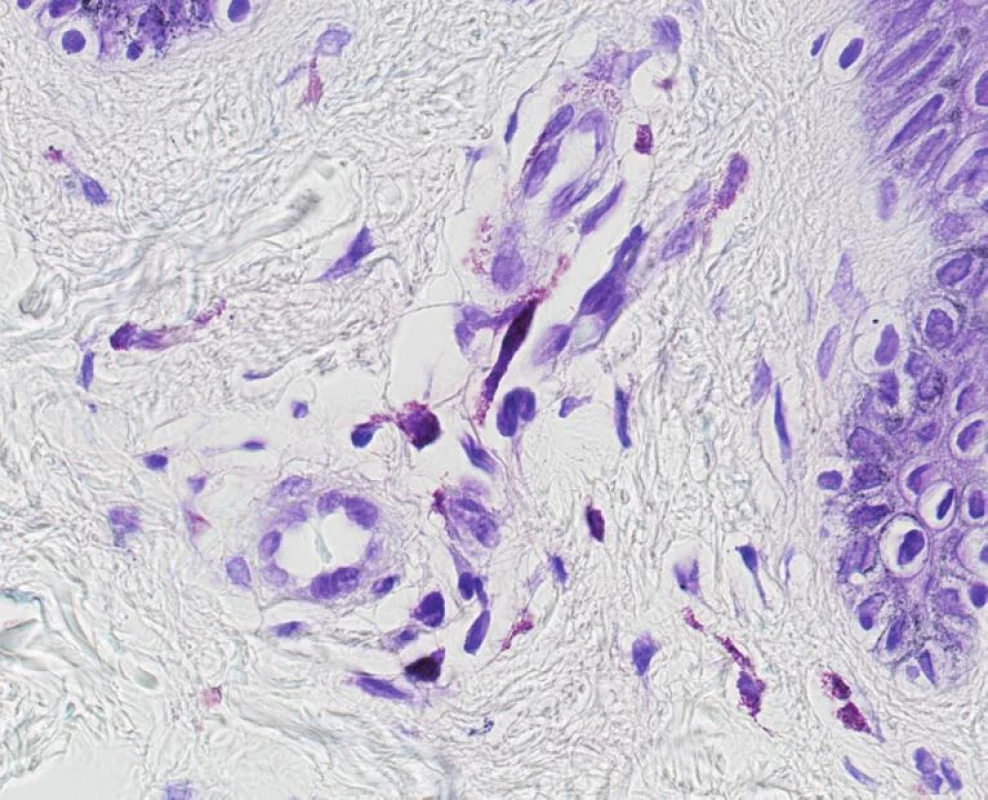
Je účelné, aby klinik znal určitá pravidla, která mu pomohou potvrdit kožní MC nebo vyslovit podezření na vzácnou v dětském věku systémovou MC.
Protokol doporučených vyšetření (11)
Anamnéza
Při podezření na MC je vhodné se v anamnéze zaměřit na:
- průběh onemocnění (ložisek přibývá nebo naopak ložiska ustupují)
- faktory provokující uvolnění mediátorů
- příznaky, které se zhoršují, zmírňují nebo jsou neměnné
- svědění (záchvatovité, občasné, trvalé)
- reakci na horko
- fyzickou námahu
- reakci na sprchování
- stres
- provokaci určitými potravinami
Postup při vyšetření kůže
- projevy na kůži podrobně zkoumáme a popíšeme
- Dariérův znak je pozitivní, negativní
- rozsah kožního postižení lze posoudit podle SCORMA indexu, který doporučují holandští autoři (11). SCORMA index hodnotí rozsah postižení, intenzitu projevů (pigmentace, puchýře, pozitivní Dariérův znak) a celkové příznaky u pacienta (svědění, flush, průjem, bolestivost kostí, provokující faktory). Hodnocení můžeme přirovnat ke kritériím, která se užívají u atopické dermatitidy (podle Rajky a Langelanda). Autoři doporučují SCORMA index užívat i u dospělých pacientů. Může nahradit vyšetření tryptázy v séru, která je většině laboratoří nedostupná. I přes řadu svých kladů SCORMA index se v praxi příliš nepoužívá.
Diagnostika MC
K potvrzení diagnózy nebo při nejasném klinickém obrazu se provádí:
- kožní biopsie z ložiska
event. kožní biopsie ze zdravé kůže, pokud je podezření na DCM (diseminovanou kožní MC). Interpretace kožní biopsie je velmi důležitá:- histologický nález a počet MsC potvrdí klinickou diagnózu
- histologický nález nesplňuje kritéria MC
- punkce kostní dřeně je indikována u dětských pacientů s podezřením na SM nebo hematologické onemocnění.
Sledování pacientů je nutné u kožní i systémové mastocytózy
- a) Pacienti s kožní mastocytózou jsou sledováni u dermatologa jednou za rok, telefonická informace o stavu pacienta se provádí co půl roku. Projevy jako kolaps, průjem s úpornými bolestmi břicha, bolesti, pálení na hrudníku, bolesti kostí, hlavy, flush jsou způsobeny uvolněním různých mediátorů z MsC. Tyto příznaky mohou být u kožní formy, ale i u SM, kterou musíme prokázat nebo vyloučit.
- b) Pacienty se systémovou mastocytózou vyšetřujeme minimálně jednou za šest měsíců.
Příznaky, které budí podezření na systémovou mastocytózu:
- zarudnutí ( flush)
- bezvědomí, mdloba
- tachykardie
- křeče a bolesti břicha
- průjmy (chronické, nahodilé)
- pálení žáhy
- nežádoucí reakce po kyselině acetylsalicylové, nesteroidních antiflogisticích, kodeinu, opiátech
- reakce na narkózu
- reakce na intravenózně podanou kontrastní látku
- reakce na včelí a vosí píchnutí
- anafylaktická reakce
- bolest kostí
-
celkové příznaky:
- úbytek na váze
- nevolnost
- úporné bolesti hlavy
- horečnaté stavy
- únava
- deprese
Nezbytnou součástí péče je pediatrické vyšetření pacienta.
Příznaky, které budí podezření na SM, aniž by pacient měl kožní formu mastocytózy (CM) :
- nevysvětlitelné bolesti břicha a průjmy
- nevysvětlitelné bolesti kostí
- nejasný flush, svědění
- anafylaktický šok
- hepatosplenomegalie, zvětšené uzliny
- kombinace uvedených příznaků bez jasné etiologie
Doporučená vyšetření při podezření na SM:
- hladina tryptázy v séru >20 μg/l
- biopsie kůže
- ultrazvuk břicha
- krevní obraz a diferenciál ( např.trombocytopenie, leukocytóza)
- punkce kostní dřeně (je indikovaná v případě hepatosplenomegalie, při atypickém krevním obrazu, lymfadenopatii)
Vyšetření vzorku tkáně:
- morfologie a počet MsC
- pozitivní CD2 a CD25 v MsC
- průkaz tryptázy v MsC
- průkaz mutace proto-onkogenu c-kit genu (codon 816)
Terapie
a) Preventivní opatření jsou součástí terapie u pacientů s rozsáhlou kožní MC a systémovou MC. Doporučuje se:
- vyloučit již známé alergeny a provokující faktory
- vyloučit alkohol, kyselinu acetylsalicylovou, nesteroidní antiflogistika (NSAF), kodein, opiáty, polymyxin B, kontrastní látky
- nosit s sebou Epinefrin, umět ho použít
- užívat H1 a H2 blokátory v maximální dávce
- event. podat kyselinu acetylsalicylovou nebo NSAF. Oba preparáty se podávají ve výjimečných případech ve velmi nízké dávce a postupně se dávky zvyšují za přísné kontroly hladiny v séru
- při pobytu v cizině mít lékařský nález v angličtině
- nedoporučuje se hyposenzibilizace v případě alergie na vosí a včelí píchnutí
Doporučená preventivní opatření před plánovanou celkovou narkózou u pacientů s rozsáhlou kožní MC a systémovou MC:
- intradermální kožní test (prick test) s anestetikem. Neaplikovat Thiopental. V ČR dětští anesteziologové doporučují pozvolnou aplikaci Propofolu při úvodu do celkové anestézie. Jako myorelaxans se užívá vecuronium, ne atracurium.
- snížit úzkost pacienta podáním Diazepamu
- snížit počet léků na minimum
- podat antihistaminikum se sedativním účinkem
Doporučená opatření v den operace:
- prednisolon i.v. bolus 2 mg/ kg a pokračovat v průběhu výkonu infuzí prednisolonu 1 mg/kg
- Dithiaden 1 mg/ 20 kg váhy p.o.
Doporučená opatření při chirurgickém výkonu:
- isofluran nebo jiné ověřené anestetikum (Forane, Isofluran Nicholas Piramal, Isofluran Rhodia)
- mít nachystaný adrenalin
Pooperační průběh:
- paracetamol/acetaminofen
Doporučený postup u dětí s rozsáhlou kožní MC a systémovou MC, kteří mají absolvovat RTG vyšetření s kontrastní látkou je shrnut v tab. 6.
Tab. 6. Doporučený postup před RTG vyšetřením 
V tab. 7 je shrnut postup doporučený v případě anafylaktické reakce u pacientů s MC.
Tab. 7. Terapie anafylaktické reakce u dětí s MC (Heide R.,BeishuizenA. et al: Mastocytoses in Children: A Protocol For Management. Pediatric Dermatology 2008; 25, N4, 493-500.) 
b) Terapie kožní formy MC (12)
- převážně léčba není zapotřebí. Často jde spíše o kosmetickou poruchu
-
lokální terapie je vhodná od 2 let věku dítěte
(11)
- a) při rozsahu postižení CM do 10% kožního povrchu se doporučuje lokální kortikosteroid v okluzi
- b) je-li postiženo více než 10 % kožního povrchu používá se steroid v okluzi postupně na 1/3 celkové plochy 3–6 týdnů
- pokud CM se projevuje svěděním, zarudnutím
a edémem kůže, doporučuje se:
- a) vyhnout se jídlům, které projevy vyvolávají
- b) zahájit celkovou léčbu: kombinaci H1 a H2 blokátory (antihistaminika, kys. kromoglykanová, Ranitidin)
c) Terapie systémové MC v dětském věku
Systémová mastocytóza je u dětí vzácná, nevyskytují se agresivní formy SM. Terapie je u dětí převážně symptomatická. Doporučují se:
- blokátory H1 receptorů: antihistaminika, ketotifen (Zaditen, kys. cromoglykanová) Nalcrom
- blokátory H2 receptorů: Ranitidin
- adekvátní příjem vitaminu D, kalcia
- Epi-Pen (epinefrin)
Diferenciální diagnostika
Klinický obraz kožních forem MC bývá pestrý. U novorozenců a kojenců kožní mastocytózy bychom mohli zaměnit s xantomy, juvenilní xantogranulomem, kongenitálními névy, plochými bradavicemi, histiocytózou, event. u novorozenců s SSS syndromem, leukemickými infiltráty, erythema exudativum multiforme, impetigem, herpes simplex nebo incontinentia pigmenti Sulzberger Bloch, epidermolysis bullosa. Dlouhodobě neléčený svrab s nodulárními projevy na kůži přichází také v úvahu. U větších dětí musíme MC odlišit zejména od puchýřnatých onemocnění autoimunitní etiologie (např. chronické bulózní dermatitidy).
Diskuse
Mastocytózy se převážně vyskytují u dětí a to stejně u obou pohlaví. Průběh MC závisí na typu a také na věku, kdy se onemocnění objeví. Klinický obraz MC je pestrý. V 55 % MC se projeví do druhého roku věku dítěte, 10 % MC vznikne mezi druhým až patnáctým rokem. Kongenitální mastocytóza typu solitárního mastocytomu je také možná (15). U dětí se hlavně setkáváme s kožní formou MC. Mastocytom a urticaria pigmentosa mají dobrou prognózu, převážně spontánně odezní během několika let nebo do puberty. Celkové příznaky jsou popisovány jen u 10 % pacientů s UP, a to u případů, kdy kožní projevy se objevily po 15. roku věku dítěte. Difúzní kožní mastocytóza u dětí mladších 5 let má také dobrou prognózu. Familiární případy MC jsou vzácné. Diagnostika kožních forem MC je převážně jednoduchá, pokud lékař má v hodnocení kožních projevů určitou zkušenost. V nejasných případech u pacientů, kde Dariérův znak je negativní, je histologické vyšetření nezbytné. V případě celkových příznaků musíme myslet i na systémovou MC, pak je vhodné pacienta celkově přešetřit. Sledování pacientů s MC 1–2 krát / rok podle závažnosti projevů je nezbytné. Tryptázu v séru většina laboratoří nestanovuje. Protokol vyšetřovacího postupu by měl ulehčit práci lékařům při podezření na mastocytózu.
Prim. MUDr. Hana Bučková Ph.D.
Kožní oddělení Pediatrické kliniky FN Brno
Černopolní 9
625 00 Brno
E-mail: hbuckov@fnbrno.czDoškolování lékařů – KONTROLNÍ TEST
Zdroje
1. Akin, C. Molecular diagnosis of mast cell disorders: a paper from the 2005 William Beaumont Hospital Symposium on Molecular patology. J Mol.Diagn, 2006;8: p. 412-419.
2. Aloe L, Levi-Montalcini, R. Mast cell increase in tissue of neonatal rast injected with nerve growth factor. Brain Res, 1977;133: p. 358-366.
3. Ben-Amitai, D., Metzker, A.,Cohen, HA. Pediatric cutaneous mastocytosis: a review of 180 patients Isr Med Assoc J, 2005; 7: p. 320-322.
4. Brockow, K., Akin,C., Hubert, M. et al. Assesment of the extent of cutaneous involement in children and adults with mastocytosis: relationship to symptomatology, tryptase levels, and bone marrow patology, J.Am Acad Dermatol, 2003; p. 508-516.
5. Bučková, H., Buček, J. Mastocytózy. Čes-slov Dermatol,1998;73 Supplementum,7-14.
6. Dvorak, AM. Human mast cell ultrastructural observation in situ, ex vivo and in vitro sites, sources, and systems.In: Kaliner MA,Metcalfe D.The mast cell in health and Disease. New York, Marcel Dekker 1992; p. 709-722.
7. Galli, SJ., et al. Reversible expansit of primate mast cell population in vivo by stem cell factor. J. Clin,Invest., 91, 1993, p. 148-152.
8. Hannafor,d., Rogers, M. Presentation of cutaneous mastocytosis in 173 children. Austral. J Dermatol, 2001; 42: p. 15-21.
9. Hartmann, K., Metcalfe, DD.: Pediatric mastocytosis. Hematol Oncol Clin North Am, 2000; 14: p. 625-640.
10. Hartmann, K., Henz, BM. Classification of cutaneous mastocytosis: a modified consensus propsal. Leuk Res, 2002; 26: p. 483-484.
11. Heide, R., Beishuizen, A., et al. Mastocytoses in Children: A Protocol For Management. Pediatric Dermatology, 2008;25, N4, p. 493-500.
12. Heide, R., deWaard-van der Spek, et al. Efficacy of 25% diluted fluticasone propionáte 0,05% creamas wet-wrap treatment in cutaneous mastocytosis. Dermatology, 2007; 214, p. 333-335.
13. Horny, HP., Sotlar, K., Valent, P. Mastocytosis: state of art. Pathobiology, 2007; 74: p. 121-132.
14. Kambe, N, Miyachi, Y.A: Possible mechanism of mast cell proliferation in mastocytosis. J Dermatol, 2002;29 (1): p. 1-9.
15. Kirshenbaum, AS., Goff, JP., Irani, A., et al. Interleukin 3 dependent growth of basofil –like cells and mast –like cells from human bone marrow in interphase cultures. J. Immunol, 1989; 142: p. 2424-9.
16. Kittamura, Y., Kasugai, T. et al. Development of mast cells and basophil process and regulation mechanisms. Am J Med Sci, 1993; 306: p. 185-191.
17. Longley, J., Duffy, TP. et al. The mast cell and mast cell dinase. J Amer Acad Dem, 1995; 32: p. 545-561.
18. Mc Kee, PH. Pathology of the skin. 3. vydání Mosby Wolf, London, 2001; p. 238-241.
19. Middelkamp, Hup MA(PD6), Heide, R., Tank, B., et al. Comparison of mastocytosis with onset in children and adults, J Eur Acad Dermatol Venereol, 2002;16: p. 115-120.
20. PALLER, A. S. HURWITZ. Clinical Pediatric Dermatology: a textbook of skin disorders of childhood and adolescence. Philadelphia: Elsevier Saunders, 2006. 3rd ed. 737 p. (225-229).
21. Pardani, A., Akin, C.,Valent, P. Pathogenesis, clinical features, and treatment advances in mastocytosis, Best Pract Res Clin Hematom, 2006; 19: p. 595-615.
22. Valent, P., Horny, HP.,Escribano,L. et al. Diagnostic criteria and classification of mastocytosis: a consensus proposal. Leuk Res, 2001;25: p. 603-625.
23. Valent, P. Diagnostic evaluation and classification of mastocytosis. Immunol.Allergy Clin North Am, 2006; 26: p. 515-534.
24. Van Gysel, D., Oranje, AP. Mastocytosis. In: Harper JI, Oranje AP, Prose NP,eds. Textbook of pediatric dermatology, 2nd edn, London: Blackwell Science, 2006, p. 703-713.
25. Verzijil, A., Heide, R., Oranje, AP. et al. C-kit Asp-816-Val station analysis in patients with mastocytosis. Dermatology, 2007; 214: p. 15-20.
26. Weidner, N., Austen, K.F., et al: Evidence of morfologic diversity of human mast cells: an ultrastructural study of mast cells from multiple body sites. Lab. invest, 63, 1990, p. 63-67.
27. WHO Classificationof Tumours of Haematopoietic and Lymphoid Tissues, 4th Edition, IARC, 2008.
28. Yanagihori, H. ,Oyama, N.,Nakanuta, K. et al. C-kit station in patients with childhood-onset mastocytosis and genotyp-phenotyp correlation, J Mol Dian, 2005; 7: p. 252-257.
Štítky
Dermatologie Dětská dermatologie
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2010 Číslo 3- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Daivobet gel – lékový profil
- Fixní kombinace kalcipotriol/betamethason v topické léčbě psoriázy
- Psoriáza a kouření – vzájemně se potencující rizika?
-
Všechny články tohoto čísla
- Několik historických poznámek
- Mastocytózy u dětí
- Fototerapie v České republice
- Asociácia HLA-DR a -DQ aliel s pemphigus vulgaris v slovenskej populácii
- Intenzívne pulzné svetlo – biologické a fyzikálne účinky
- Klinický případ: Verukózní alopetické ložisko na temeni
- Lymphogranuloma venereum: už i u nás?
- 90. výročí založení kliniky pro nemoci kožní a venerické v Brně a odkaz osobnosti Antonína Trýba
- Zápis ze schůze výboru ČDS konané dne 25. února 2010 v Praze
- Zpráva o 68. mítinku Americké akademie dermatologie (Miami Beach, 4. – 11. 3. 2010)
- Osmdesátiny prof. MUDr. Zdeňka Vlašína, DrSc.
- Odborné akce 2010
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Mastocytózy u dětí
- Fototerapie v České republice
- Intenzívne pulzné svetlo – biologické a fyzikálne účinky
- Lymphogranuloma venereum: už i u nás?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




