-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Riziko tromboembolické nemoci mladistvých uživatelek hormonální antikoncepce
Hormonal contraception used by adolescents and the risk of thromboembolic disease
This article summarizes the basic options for contraceptive security of adolescent girls, including benefits and risks of hormonal contraception. It also draws attention to the broader social context of unwanted pregnancies in this age group. Points out the main aspects of the care for young people and the most common health problems influencing use of contraceptives.
Second part deals in detail with pathogenesis of thromboembolic disease and analyzes the major risk factors for its occurrence. It discusses the relationship between thrombophilic mutations to hormonal treatment and presents prescribing recommendations for risk groups of women. This text mainly underlines that the emergence of thromboembolism is multifactorial.
Keywords:
adolescent girl, unwanted pregnancy, hormonal contraception, risk factors of thromboembolism, prescribing recommendations
Autoři: Miroslav Havlín
Působiště autorů: Poliklinika Anděl, pracoviště Pankrác, Praha 4
Vyšlo v časopise: Čas. Lék. čes. 2018; 157: 358-362
Kategorie: Přehledový článek
Souhrn
Článek shrnuje základní možnosti antikoncepčního zabezpečení dospívajících dívek včetně benefitů a rizik hormonální antikoncepce. Upozorňuje i na širší společenské souvislosti nežádoucích gravidit v této věkové skupině. Probírá hlavní specifika péče o mladistvé a nejčastější zdravotní stavy ovlivňující užívání kontracepce.
Ve druhé části se podrobněji zabývá etiopatogenezí tromboembolické nemoci a analyzuje hlavní rizikové mechanismy jejího vzniku. Probírá vztah trombofilních mutací k hormonálním léčbám a uvádí preskripční doporučení pro rizikové skupiny žen. Text především zdůrazňuje multifaktoriálnost vzniku tromboembolických stavů.
Klíčová slova:
dospívající dívka, nežádoucí gravidita, hormonální antikoncepce, rizikové faktory trombózy, trombofilní mutace, preskripční doporučení
ÚVOD
V posledních zhruba sto letech se stále více rozevírají nůžky mezi biologickou vyspělostí a společenskou zralostí. Sekulární (růstová) akcelerace snižovala průměrný věk menarche o půl až tři čtvrtě roku na generaci. V současné době je průměrný věk menarche u českých dívek 12,3 roku (fyziologické rozmezí 10–15 let) a zdá se, že již stagnuje. Asi 1–1,5 roku po menarche převažují anovulační cykly, poté však nastane převaha cyklů ovulačních a dívka se stává plodnou. Oproti tomu se stále prodlužuje profesní příprava a budování alespoň minimálních materiálních podmínek potřebných pro založení rodiny trvá podstatně déle. Interval mezi nástupem plodnosti a sociálně-ekonomickou zralostí činí u vysokoškolaček nejméně 10–12 let, u učnic a středoškolaček je kratší.
Zkracuje se dětské období a od mladého člověka je očekávána stále větší míra zodpovědnosti v nižším věku – včetně zábrany nežádoucího početí. Společenské klima výrazně adoruje (někdy až nekriticky) lidskou sexualitu, aniž o ní poskytuje mladým lidem relevantní informace. Dle dlouhodobých sledování Zvěřiny a Weisse věk koitarche klesal do poloviny 90. let a poté se stabilizoval okolo 17. roku života (1). Sexuálně aktivních je 70–80 % mladistvých.
Antikoncepční zabezpečení je jediným řešením, jak překlenout období mezi biologickou a sociální zralostí. Pro adolescentní mládež je vhodná většina z nehormonálních metod, byť za cenu nižší spolehlivosti. Hormonální antikoncepce (HA) je nejspolehlivější formou antikoncepčního zabezpečení a má i řadu léčebných efektů, jak bude probráno dále.
Volba antikoncepční metody by se měla odvíjet od vztahu dívky k případné graviditě. Pokud by případné těhotenství mělo být řešeno interrupcí, pak je na místě zvažovat pouze vysoce spolehlivé metody, tj. především HA. V případě ambivalentního postoje je možno zvážit celé spektrum metod, včetně nehormonálních s nižší mírou spolehlivosti. Pearlův index udává procento žen, které otěhotněly během jednoho roku při používání dané metody (tab. 1). Hodnoty se často výrazně liší – především dle míry pečlivosti užívání metody a designu studií.
Tab. 1. Spolehlivost antikoncepčních metod 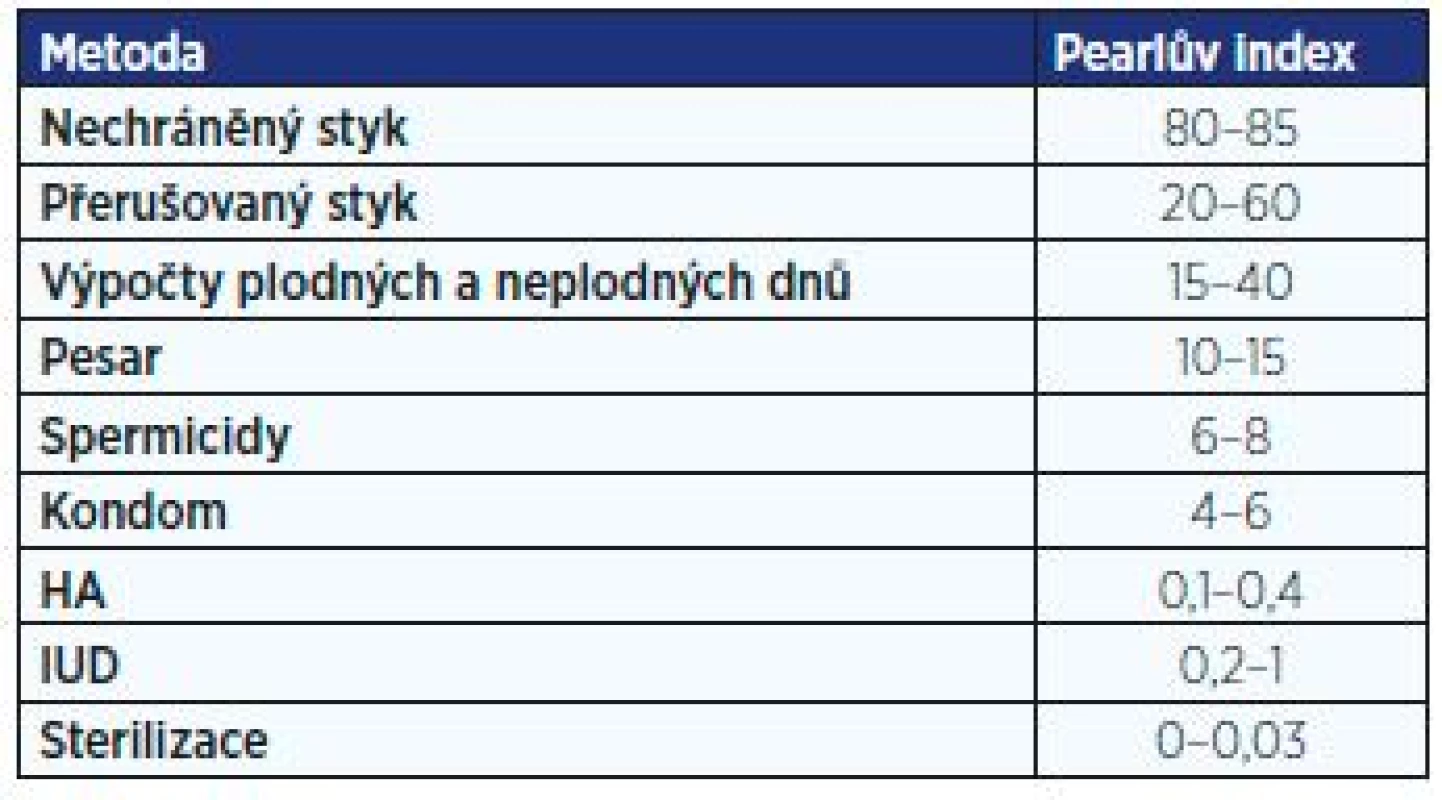
Adolescentky tvoří z velké části zdravou, medicínsky nekomplikovanou část populace a výskyt závažnějších onemocnění u nich není tak častý jako u starších žen. Složitější je komunikace s nimi – stres spojený s prvními kontakty s gynekologickým oborem v souběhu s emociální nevyvážeností vyžaduje citlivý, časově náročný přístup. Je třeba si uvědomit, že první kontakty s gynekologií ovlivní (často celoživotně) postoj k našemu oboru.
Samostatnou kapitolou je boj s mediálními pověrami o antikoncepčních metodikách (především o hormonálních). O žádné jiné lékové skupině se nepíší tak neuvěřitelné bludy a nesmysly. Jejich vyvracení a vysvětlování skutečnosti je často hlavní náplní prvních schůzek. Je vhodné si na první návštěvy vyhradit více času, probrat s pacientkou její představy o antikoncepčním zabezpečení a vztáhnout je na její sociální status a konkrétní zdravotní stav (2).
V současnosti jednoznačně dominuje zájem o HA, ostatní metody pacientky s lékařem konzultují málokdy. V praxi se osvědčilo velmi podrobně vysvětlit zvolenou metodu, používat jednoduchý, srozumitelný slovník a stěžejní informace zopakovat. Vhodná je brzká následná schůzka (obvykle po měsíci), kdy se proberou první dojmy z využívání metody a opakují uživatelské zásady. Další péče o mladistvé uživatelky HA se neliší od péče o dospělé ženy.
HORMONÁLNÍ ANTIKONCEPCE
Léčebné efekty HA
Významná část žen užívá HA nejen z důvodu antikoncepčního zabezpečení, ale čerpá i řadu jejích dalších výhod, které shrnuje tab. 2. Tyto pozitivní vlastnosti HA musíme brát v úvahu při porovnávání rizik a prospěchu léčby. Část žen – především v adolescenci – často bere HA pouze jako hormonální terapii a antikoncepční efekt využívá minimálně nebo vůbec ne. Adolescentní dívky využívají a oceňují kosmetický efekt a zlepšení menstruačních poměrů, především dysmenorey (3).
Kontraindikace HA
Pro mladistvé uživatelky platí stejné kontraindikace jako pro dospělé ženy (4). Riziko užívání moderních antikoncepčních přípravků je velmi nízké a při respektování kontraindikací je možné rizika ještě více minimalizovat. Pacientkám s absolutní kontraindikací by neměla být HA předepsána a je na místě zvolit jinou metodu. U žen s relativní kontraindikací je potřeba postup striktně individuálně a pečlivě zvážit z hlediska přínosů a rizik. Často je vhodná mezioborová spolupráce. Záludným problémem může být souběh více relativních kontraindikací, které v souhrnu mohou dosáhnout váhy absolutní kontraindikace. Tab. 3 a 4 ukazují absolutní a relativní kontraindikace HA. Je třeba konstatovat, že názory (zvláště na relativní kontraindikace) se v čase mění.
Tab. 3. Absolutní kontraindikace HA 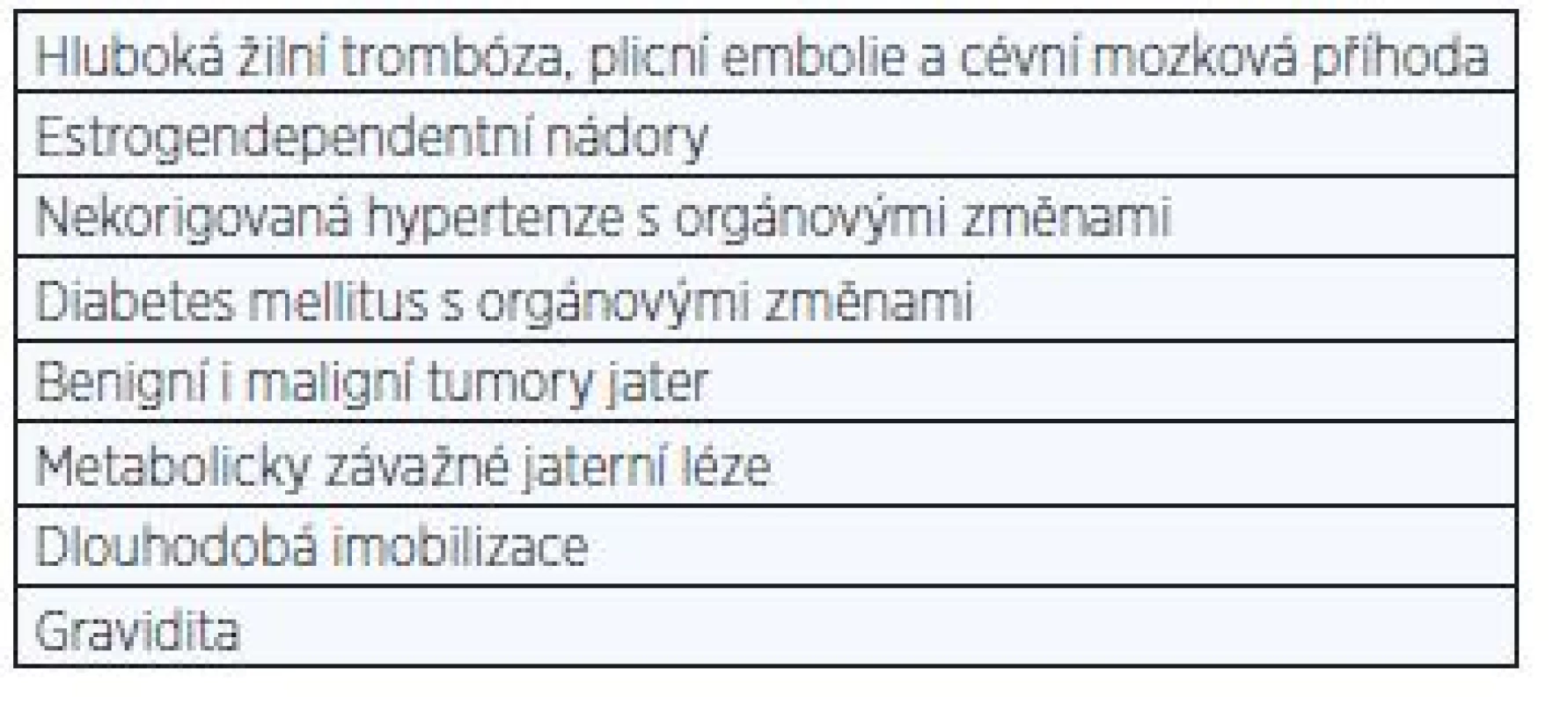
Tab. 4. Relativní kontraindikace HA 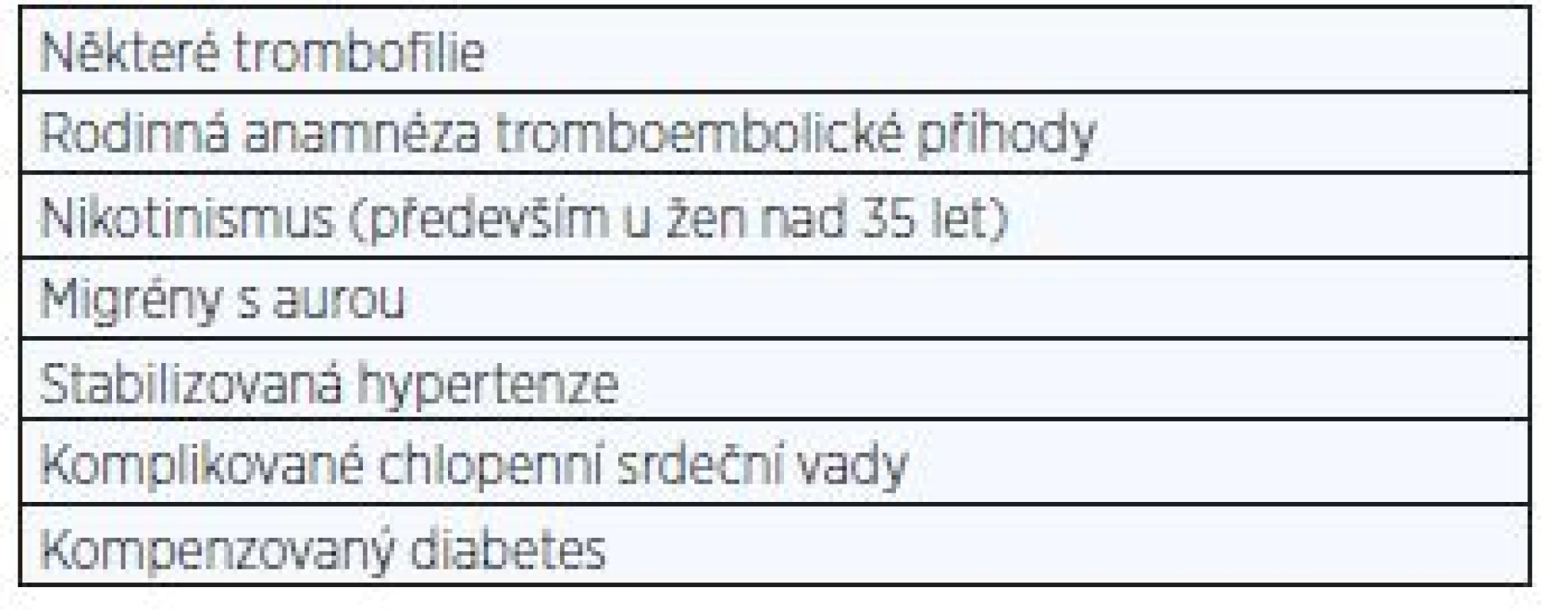
TROMBOEMBOLICKÁ NEMOC (TEN)
V současné době se jedná o nejdiskutovanější problém ve spojení s HA, navíc umocněný značnými mediálními kampaněmi, obvykle velmi pochybné objektivity. V posledních dvou dekádách tak byla problematika TEN bohužel redukována pouze na vztah k HA a trombofilním mutacím, byť se jedná o komplexní multifaktoriální onemocnění.
HA je u mladistvých nejrozšířenější hormonální léčbou, gestagenní či kombinovaná estrogen-gestagenní léčba ke korekci nepravidelného cyklu je v dětské a dorostové gynekologii hojně využívána. Problematika TEN se přitom netýká jen antikoncepce, ale hormonálně odchylných stavů obecně (5). HRT (hormonal replacement therapy) se užívá v dorostové gynekologii vzácně, především při těžších formách hormonálních deficitů (dysgeneze gonád, předčasné selhání ovariální funkce apod.), metody asistované reprodukce se této věkové skupiny netýkají, u dívek starších 18 let nastupuje otázka stimulace při darování oocytů.
První podrobnější popis tromboembolismu podal v 60. letech 19. století profesor Rudolf Virchow, který etiopatogenezi tohoto onemocnění popsal jako hemodynamickou poruchu mikrocirkulace v periferních cévách. Připomeňme si, že v té době pohlavní hormony byly prozkoumány minimálně a neexistovala hormonální terapie. Virchow stanovil dodnes uznávanou (a po autorovi pojmenovanou) trias:
- oblenění krevního toku
- poškození cévní stěny
- nadměrná krevní srážlivost
Epidemiologie a etiologie TEN
Výskyt TEN je výrazně vázán na věk – u žen do 45 let je incidence onemocnění 1/10 000 žen, ve vyšším věku 10/10 000. Specifická data pro adolescentky nejsou k dispozici. Neexistují žádné objektivní údaj o tom, že by incidence TEN v ČR narůstala, natož pak v adolescenci. Proto není prokázán vztah mezi nárůstem preskripce HA a hypotetickým vzestupem TEN, kterým rádi operují odpůrci HA. Následná data a informace obecně platí i pro dospělé ženy.
Po nasazení HA dochází ke komplexním změnám hemostázy (6–8):
- Stoupá aktivita koagulačních faktorů (fibrinogen, FII, FVII, FVIII, FX).
- Snížení inhibitorů krevního srážení (protein S, někdy i antitrombin).
- Změny fibrinolýzy (stoupá trombinem aktivovaný inhibitor fibrinolýzy TAFI a plazminogen, klesá tkáňový aktivátor plazminogenu tPa a inhibitor tkáňového aktivátoru plazminogenu PAI-I).
Výsledkem těchto změn je mírné vychýlení hemostázy k většímu trombotickému potenciálu a k nepřiměřeně zvětšené reakci na drobný trombotický podnět. Tyto změny jsou velmi individuální a podílí se na nich estrogenní i gestagenní složka HA. Po 3–6 měsících hormonální léčby se koagulační poměry stabilizují na nové rovnováze hemostázy a hormonální vliv se zmenšuje.
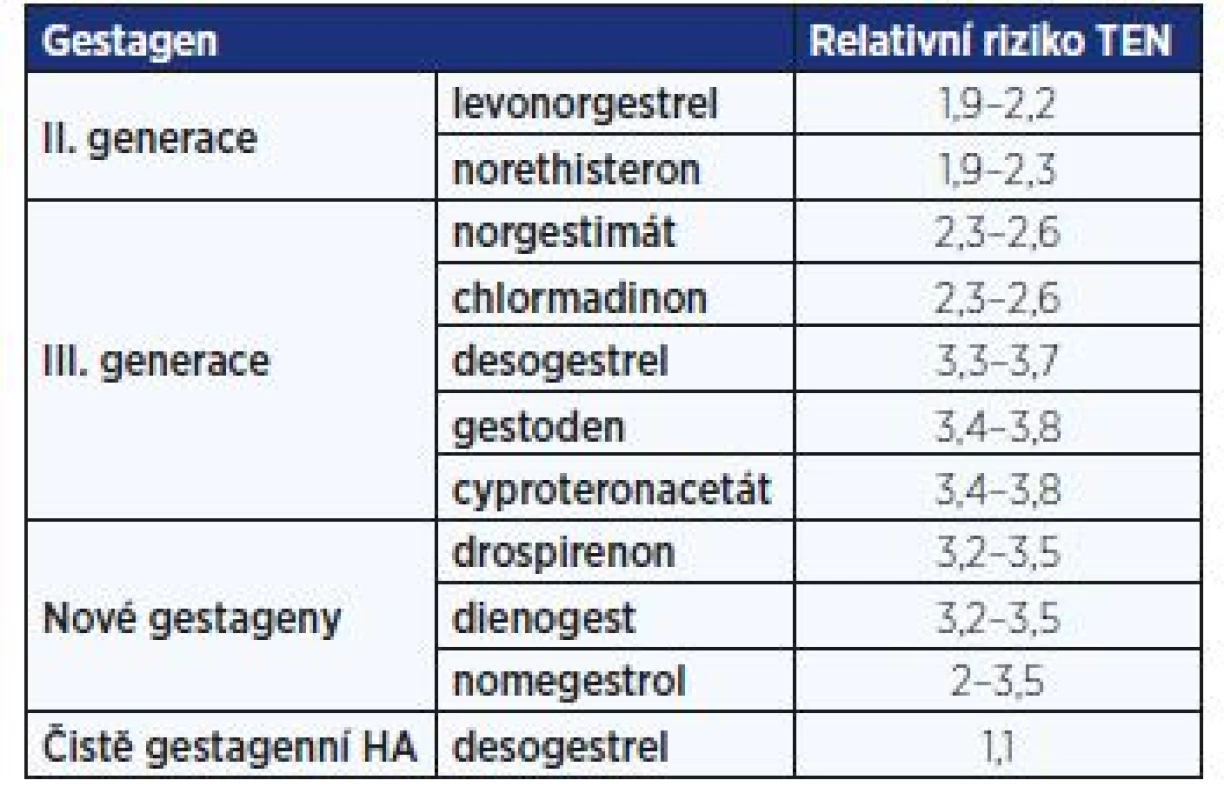
Snižování dávky ethinylestradiolu (EE) napomohlo klesajícímu výskytu TEN: pokles na 50 µg EE vedl ke statisticky významnému poklesu TEN, další pokles byl již méně výrazný. Dávka 30–35 µg EE snížila riziko TEN na polovinu. V současné době nejsou jednoznačné důkazy o poklesu výskytu TEN vázaném na snížení estrogenní dávky na 15–20 µg EE (9). Shoda je na faktu, že gestageny III. generace zvyšují riziko TEN 1,7–3× oproti II. generaci. Na druhou stranu gestageny III. generace svým pozitivním efektem na aterogenní index více chrání cévní stěnu (10). Pro zdravou ženu jsou rozdíly mezi gestageny II. a III. generace nevýznamné, u žen rizikovějších je vhodnější volit kontraceptiva s II. generací (tab. 5). Konstrukce konkrétního kontraceptiva (monofázický, bifázický či jiný typ) nemá žádný vliv incidenci TEN.
Trombofilní mutace
Rozvoj molekulárně genetických vyšetření v posledních dvou dekádách přinesl zvýšený zájem o vrozené vady ovlivňující hemokoagulační poměry – tzv. trombofilní mutace. Jejich výskyt je udáván u 3–8 % bělošské populace, u ostatních ras je významně nižší. Trombofilní mutace se vyskytují v heterozygotní a rizikovější homozygotní formě. Tab. 6 ukazuje nejčastější trombofilní mutace, jejich výskyt v populaci a míru rizikovosti. Izolovaná mutace genu pro enzym MTHFR (methylentetrahydrofolátreduktázu) bez zvýšené hladiny homocysteinu není rizikovým faktorem pro vznik TEN (11).
Tab. 6. Nejčastější trombofilní mutace 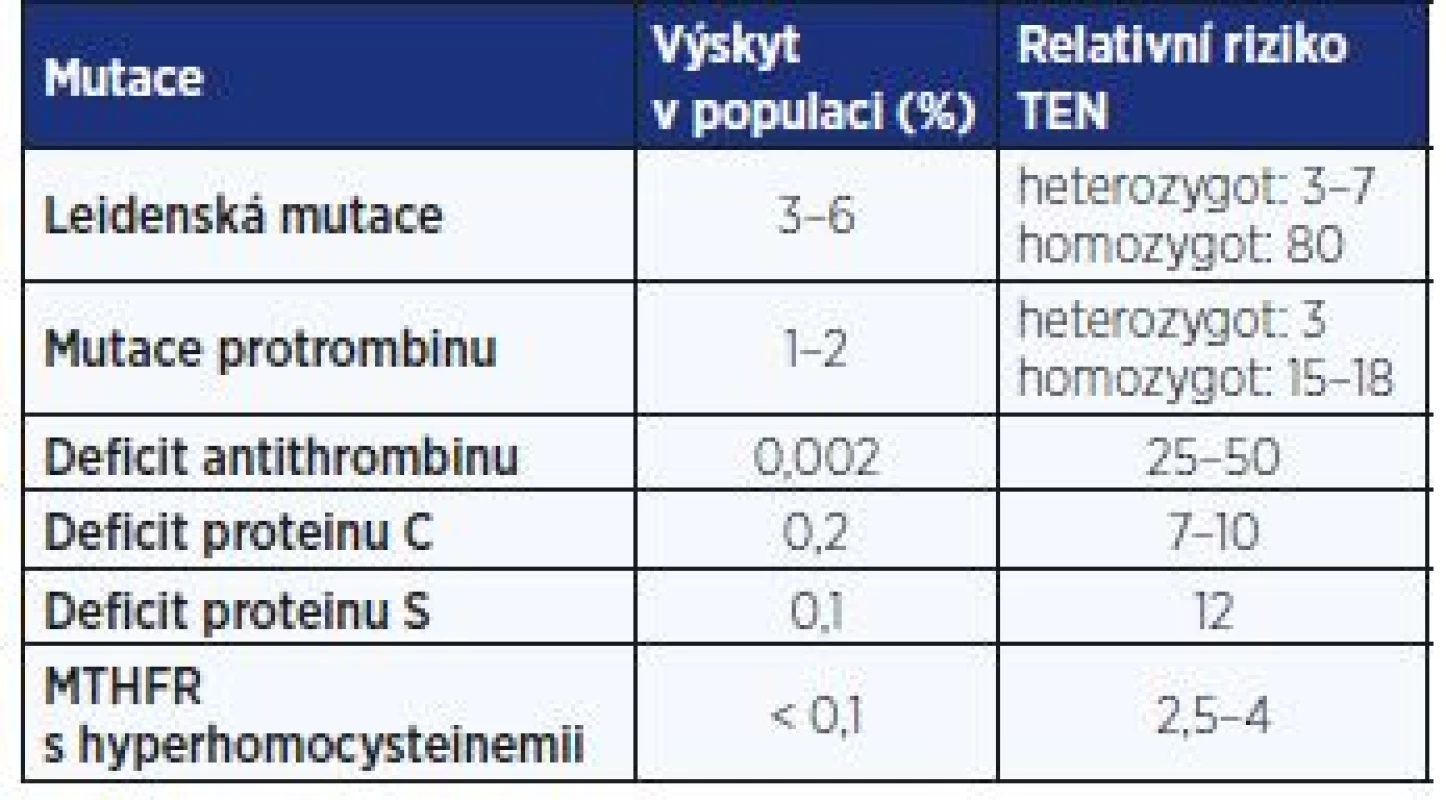
Aktuální distribuci dvou nejpodstatnějších mutací v české populaci znázorňuje tab. 7. Prognosticky je důležitá lokalizace případné trombózy – pro Leidenskou mutaci je charakteristický méně rizikový výskyt v distálních částech těla, především lýtku. Mutace protrombinu je častěji (cca 27 %) spojena s rizikovějšími lokalizacemi (pánevní plexy, cerebrální splavy), a proto je klinicky závažnější, ale zároveň naštěstí méně častá.
Tab. 7. Frekvence trombofilních mutací v české populaci (12) 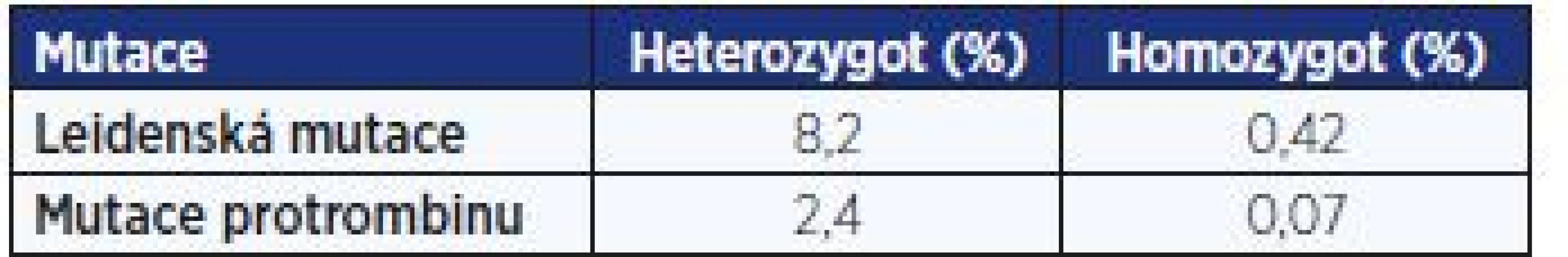
Trombofilní mutace jsou dobře vystopovatelné v pečlivě odebrané rodinné (spíše rodové) anamnéze, kde nacházíme zvýšený výskyt samotné TEN nebo stavů spojených s hyperkoagulací (infarkt myokardu, cévní mozkové příhody apod.), Varovnou známkou jsou tato onemocnění v mladším věku (< 50 let).
Pro vznik tromboembolických stavů je charakteristický vznik krátce po nasazení HA – vyskytují se obvykle v prvních 3–6 měsících užívání. Zde často nenajdeme výrazný spouštěcí mechanismu trombózy. Pro vznik TEN při dlouhodobějším užívání je třeba masivnější trombogenní podnět (např. úraz dolní končetiny).
Rizikové faktory vzniku TEN
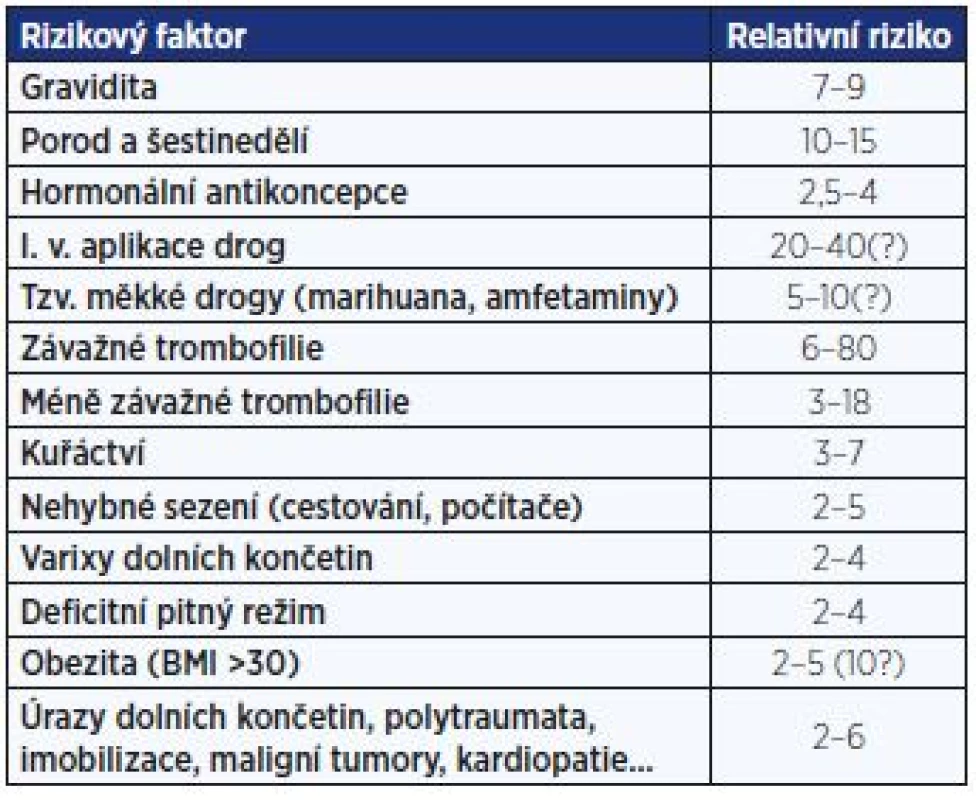
Ženy užívají HA především proto, aby neotěhotněly. Od tohoto banálního faktu se ovšem odvíjejí častá nedorozumění mezi gynekology a lékaři jiných oborů, kteří s gravidními ženami přicházejí do kontaktu podstatně méně nebo vůbec. Značná část studií je koncipována jako model „žena užívající versus žena neužívající HA“ a není zde zahrnuta populace gravidních. Nezapomínejme, že přes všechny pokroky moderní medicíny období gravidity, porodu a šestinedělí představuje pro ženu zdravotně rizikovější životní etapu. Proto v tab. 8 porovnáváme hlavní rizikové faktory vzniku TEN s riziky gravidity a porodu.
Z uvedeného jasně vyplývá, že s výjimkou závažných trombofilních mutací a zřejmě i drogového abúzu jsou všechny rizikové faktory (včetně HA) méně rizikové než těhotenství, porod a šestinedělí.
Drogová scéna mladistvých v ČR patří mezi nejaktivnější v Evropě a v konzumaci marihuany máme evropský primát. Téma však není u nás ani ve světě významněji studováno, a je proto málo relevantních dat. Nicméně i z nečetných sdělení se zdá, že drogy (především marihuana a amfetaminy) mají významný protrombotický efekt (13). U nitrožilních drog hraje významnou roli i znečištění a nedokonalá sterilizace aplikovaného roztoku.
Významným rizikovým faktorem TEN je kuřáctví. V ČR kouří okolo 35 % populace a zhruba 55 % tvoří ženy. V adolescentní populaci je procento obdobné jako u dospělých.
V posledních dekádách narůstá výskyt obezity v mladé populaci. U dívek s BMI > 35 dle některých prací narůstá relativní riziko až na 10. Je otázkou, jakou měrou se na nárůstu TEN u obézních podílí pasivnější životní styl a jakou změny v metabolismu lipidů.
Literárně bývá zdůrazňován syndrom turistické třídy – ale jak často létáme přes Atlantik? Mohutnější protrombotický efekt mají každodenní hodiny nehybného sezení ve školách, zaměstnání či u počítačů. Není žádným tajemstvím, že značná část mládeže v těchto „disciplínách“ vyniká. Analogickým problémem je dlouhé sezení při autokarových zájezdech. Nedostatečný pitný režim tyto rizikové faktory výrazně potencuje.
Pro mladší generaci je též typická vyšší míra sportovních aktivit přinášejících úrazy dolních končetin.
Preskripční doporučení
Co tedy učinit pro redukci rizika TEN u ženy s hormonální léčbou? Především začít již zmiňovanou podrobnou anamnézou. Vhodnou pomůckou mohou být různé dotazníky s výčtem rizikových faktorů, které buď vyplní sama pacientka, nebo lékař během odebírání anamnézy. Tímto postupem se snižuje pravděpodobnost opomenutí některé z důležitých informací.
V případě pozitivní rodinné či osobní anamnézy je indikované molekulárně genetické vyšetření. Přehledné je české doporučení vydané v roce 2010: „Molekulárně genetická vyšetření u trombofilních stavů spojených s žilním tromboembolismem a jeho komplikacemi – konsenzus České společnosti pro trombózu a hemostázu ČLS JEP, Společnosti pro lékařskou genetiku ČLS JEP, České hematologické společnosti ČLS JEP, České internistické společnosti ČLS JEP a České společnosti klinické biochemie ČLS JEP“ (14).
I. Tromboembolická nemoc (žilní trombóza a plicní embolie) je multifaktoriální onemocnění, a proto při hodnocení rizika trombofilie nelze v současné době vycházet jen z určení molekulárně genetických znaků.
II. Z molekulárně genetických vyšetření mají při pátrání po trombofilním stavu spojeným s TEN za dnešního stavu vědomostí zásadní klinický význam pouze určení mutace FV Leiden (1691 G>A) a mutace genu pro protrombin (20210 G>A).
III. Tato 2 genetická vyšetření doporučujeme zdravotnickým zařízením indikovat pouze selektivně:
- před zahájením kombinované perorální hormonální kontracepce a/nebo hormonální substituční léčby estrogeny (HRT) u žen s pozitivní osobní anamnézou prodělané TEN nebo s pozitivní rodinnou anamnézou výskytu TEN u blízkých příbuzných (matky, otce, jejich rodičů a u sourozenců);
- u pacientek se stavem po prodělané idiopatické TEN, při pátrání po vyvolávající příčině a kvůli rozhodování o délce antikoagulační léčby;
- u žen po opakovaných 3 potratech v I. trimestru gravidity nebo u každé ztráty plodu po tomto období gravidity;
- u těhotných žen s pozitivní osobní či rodinnou anamnézou prodělané TEN (viz IIIa) nebo s těmito komplikacemi v graviditě: při těžkých formách preeklampsie, retardaci plodu a po abrupci placenty.
IV. Mimo vyšetření FV Leiden (1691 G>A) a mutace genu pro protrombin (20210 G>A) jsou vyšetření jiných polymorfismů spojovaných s TEN indikovaná ve vybraných případech pouze trombotickými centry nebo Ústavem hematologie a krevní transfúze v Praze (ÚHKT).
V. Molekulárně genetická vyšetření spojovaná s TEN provádějí pouze laboratoře s ověřenou, 1× ročně prováděnou externí kontrolou kvality (Referenční laboratoří ÚHKT nebo jinou mezinárodně uznávanou referenční laboratoří, např. INSTAND či UKNEQUAS). Dalším předpokladem je dokumentovaná pravidelná vnitřní kontrola kvality u každé série vyšetření.
VI. Při pozitivním záchytu uvedených mutací je vhodné provést tato vyšetření i u blízkých příbuzných, pokud se u nich vyskytují další rizika spojená s trombofilií. U dětí však až po 12 letech věku, pokud k tomu nejsou jiné důvody.
Pochopení multifaktoriální etiologie nemoci vede k závěru, že prodělaná TEN či trombofilní mutace nejsou jednoznačnou absolutní kontraindikací HA ani jiné hormonální léčby, nýbrž důvodem k přísně individuálnímu posouzení stavu pacientky. Je nutno zohlednit následující kritéria:
A. Anamnéza a celkový zdravotní stav: Přítomnost faktorů zvyšujících riziko TEN.
B. Trombofilie (pokud je prokázána): Typ; homo či heterozygotní forma.
C. Prodělaná TEN: Byla vazba na hormonálně změněnou situaci?
Za absolutní kontraindikaci je považována TEN vázaná na hormonálně změněnou situaci (gravidita, HA či jiná hormonální léčba) bez výrazného trombotického podnětu a při homozygotní formě Leidenské mutace nebo v případě protrombinové mutace (15). U těchto žen je na místě rozvaha o gestagenní antikoncepci nebo nehormonálních metodách (zvláště při souběhu více rizikových faktorů). Heterozygotní formy trombofilních mutací jsou řazeny mezi kontraindikace HA spíše z opatrnosti – nejsou přesvědčivá data o jejich rizikovosti (16). Diskutabilní je zákaz kombinované HA u dlouhodobé a nerizikové uživatelky, která prodělala TEN ve vazbě na výrazný zevní podnět (např. úraz dolní končetiny). Podobně je sporná i anamnestická TEN bez vazby na hormonálně změněný stav. V těchto situacích je na místě důkladné hematologické vyšetření dalších koagulačních parametrů a vysoce individuální rozvaha.
Heterozygotní formy uvedených mutací jsou dnes chápány spíše jako relativní kontraindikace HA. Její případná preskripce může následovat po vyloučení dalších rizikových faktorů TEN. Je možno použít gestagenní HA a při kombinované HA preferovat přípravky s II. generací gestagenů. V případě jiných trombofilních mutací nebo při souběhu více mutací je vhodná spolupráce s hematologem.
Nasazení HA – a především u mladých prvouživatelek – je vhodné spojit se zdravotní osvětou, především s poučením o nevhodnosti kouření a dalších abúzů a propagací zdravého životního stylu (boj proti obezitě, pohybové aktivity, pitný režim apod.). Osvědčilo se mi krátké poučení o příznacích TEN. U rizikových dívek je třeba poučení podstatně důkladnější.
ZÁVĚR
Volba vhodné antikoncepční metody pro mladistvou je náročný a zodpovědný úkol, který by měl s pacientkou řešit gynekolog dobře znalý problematiky dorostového věku. Musí se zohlednit nejen medicínské, ale i společensko-psychologické aspekty a je třeba také přihlédnout k postoji dívky k případnému těhotenství. Při jednoznačně odmítavém postoji je na místě spolehlivé zabezpečení, nejlépe pomocí HA. Nehormonální metody jsou spíše vhodné pro dívky, které si graviditu nepřejí, ale případné selhání metody by nebylo řešeno interrupcí.
Adolescentkám dává moderní hormonální antikoncepce účinný nástroj ochrany před nežádoucím početím, což ve svém důsledku vede k redukci ukončení těhotenství a spolu s poklesem pánevní operativy i ke zlepšení budoucího reprodukčního zdraví. Celospolečensky přínosný je též pokles porodů mladistvých matek se všemi následnými sociálními a společenskými problémy. Bohužel jsme zároveň v posledních dvou dekádách svědky odkládání rodičovství do biologicky nevhodného věku (nad 30–35 let). Spolehlivá HA je ovšem jen nástrojem, nikoliv příčinou tohoto trendu, jak je často mylně interpretováno.
Každá medikace má klady i zápory a obě stránky je třeba hodnotit ve světle medicíny založené na důkazech. Respektování indikací a kontraindikací a dobrá rodová anamnéza, případně doplněná dotazníkem rizikových faktorů, významně snižuje riziko preskripční chyby. Při dodržení těchto pravidel klady hormonální antikoncepce výrazně převyšují nad jejími riziky.
Adresa pro korespondenci:
MUDr. Miroslav Havlín
Poliklinika Anděl, pracoviště Pankrác
Hvězdova 1073/33, 140 00 Praha 4
Tel.: 261 224 752
Zdroje
- Weiss P, Zvěřina J. Sexuální chování české populace. Urologie pro praxi 2009; 10 : 160–163.
- Havlín M. Prevence chyb při užívání hormonální antikoncepce. Gynekolog (Hradec Králové) 2004; 13(6): 267–268.
- Verhaeghe J. Clinical practice: Contraception in adolescents. Eur J Pediatr 2012; 171(6): 895–899.
- Unzeitig V, Čepický P, Dvořák V. a kol. Doporučení k předpisu kombinované hormonální antikoncepce. Česká gynekologie 2012; 77 : 597–599.
- Cibula D, Henzl MR, Živný J a kol. Základy gynekologické endokrinologie. Grada, Praha, 2002.
- Lidegaard Ø, Løkkegaard E, Svendsen AL, Agger C. Hormonal contraception and risk of venous thromboembolism: national follow-up study. BMJ 2009; 339: b2890.
- Martínez F, Avecilla A. Combined hormonal contraception and venous thromboembolism. Eur J Contracept Reprod Health Care 2007; 12(2): 97–106.
- Pillai P, Bonny AE, O’Brien SH. Contraception-related venous thromboembolism in a pediatric institution. J Pediatr Adolesc Gynecol 2013; 26(3): 186–188.
- Botzenhardt S, Toni I, Rascher W, Neubert A. Venöse Thromboembolien bei Jugendlichen mit Kontrazeptiva der vierten Generation. Klin Pädiatr 2013; 225(5): 268–276.
- Křepelka P, Kolařík D. Hormonální antikoncepce a kardiovaskulární systém. Postgraduální Medicína 2012; 14 : 255–260.
- Dulíček P. Riziko venózního tromboembolismu u žen s trombofilním stavem užívajících hormonální antikoncepci. Moderní gynekologie a porodnictví 2010; 19(Suppl. B): 86–96.
- Kvasnička J, Hájková J, Bobčíková P a kol. Prevalence trombofilních mutací FV Leiden, protrombinu G20210A a PAI-1 4G/5G a jejich vzájemných kombinací v souboru 1450 zdravých osob středního věku v regionu Praha a střední Čechy (výsledky real-time PCR analýzy FRET). Časopis lékařů českých 2012; 151(2): 76–82.
- Elikowski W, Małek M, Kurosz J et al. Ciężka zatorowość płucna u młodego mężczyzny palącego regularnie marihuanę. Kardiol Pol 2011; 69(11): 1168–1170.
- Kvasnička J. Doporučený postup pro indikaci molekulárně genetických vyšetření v rámci diagnostiky trombofilních stavů v žilním systému. Vnitřní lékařství 2010; 56(12): 1251.
- WHO. Medical eligibility criteria for contraceptive use. 5th edition. WHO, 2015.
- Rott H. Hormonal contraception in thrombophilic adolescents: risk of thrombosis and recommendations. Hamostaseologie 2012; 32(1): 15–21.
Štítky
Adiktologie Alergologie a imunologie Angiologie Audiologie a foniatrie Biochemie Dermatologie Dětská gastroenterologie Dětská chirurgie Dětská kardiologie Dětská neurologie Dětská otorinolaryngologie Dětská psychiatrie Dětská revmatologie Diabetologie Farmacie Chirurgie cévní Algeziologie Dentální hygienistka
Článek vyšel v časopiseČasopis lékařů českých
Nejčtenější tento týden
- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Sympozium věnované péči o pacienty s ALS jako odrazový můstek pro zlepšení kvality jejich života
- Doc. Jitka Fricová: V USA nasazovali fentanyl poměrně nekriticky, v Česku je situace jiná
- Protilátky anti-IgE v léčbě mnohočetných potravinových alergií
-
Všechny články tohoto čísla
- Úvodem
- Editorial
- Diferenciální diagnostika bolestí břicha a v podbřišku u dívek v dětském věku
- Přednáškové večery spolku Českých lékařů v Praze (leden - únor 2019)
- Pomenarcheální nepravidelnosti menstruace u dospívajících dívek
- Předčasné ovariální selhání
- Onemocnění vulvy a pochvy u dětí a dospívajících
- Riziko tromboembolické nemoci mladistvých uživatelek hormonální antikoncepce
- Po stopách gynekologie dětí a dospívajících
- Plánované ukončení praxí praktických lékařů pro děti a dorost v Česku pohledem lékařů samotných: Není už „po dvanácté“?
- Migrace lidí a parazitů: fakta z vyšetření 5511 cizinců
- Dvousté jubileum narození Maxe von Pettenkofera (1818–1901), zakladatele medicínského oboru hygiena
- Jaroslav Jedlička – zakladatel a budovatel samostatné československé ftizeologie a pneumologie a výuka tohoto oboru v době jeho působení na pražské lékařské fakultě
- První československá profesorka medicíny
- 80 let RNDr. Michala Gibody, CSc.
- Ohlédnutí za MUDr. Pavlem Jerie (1927–2018)
- Zemřela profesorka Olga Švestková
- Časopis lékařů českých
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Onemocnění vulvy a pochvy u dětí a dospívajících
- Předčasné ovariální selhání
- Pomenarcheální nepravidelnosti menstruace u dospívajících dívek
- Diferenciální diagnostika bolestí břicha a v podbřišku u dívek v dětském věku
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání