-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Anestezie v České republice 2010 – jednodenní prospektivní observační dotazníková studie
The Czech Anaesthesia Day 2010 – a national prospective observational one-day prevalence study of the current anaesthesia practice in the Czech Republic
Objective:
The aim of this study was to take a snapshot of the anaesthetic modes and techniques used in the Czech Republic.Design:
A prospective, one-day, questionnaire study.Setting:
All units delivering anaesthetic services registered prior to the commencement of the study.Materials and methods:
The study enrolled all patients in the registered units whose care by the anaesthetist commenced between 07 : 00 and 24 : 00 on 1st June 2010. Each patient’s data were entered on-line via an internet based form. The studied parameters included basic demographic data, ASA class, procedure, type of anaesthesia, airway management, anaesthetic agents, neuro-muscular blocking drugs (NMBDs) and neuro-muscular blockade antagonism, infusion therapy and post-anaesthesia care location.Results:
Data for 2520 patients were collected, of whom 2514 were analyzed (1176 men, 1338 women). Total 2306 (91.7 %) procedures were performed as in-patient and 208 (8.3 %) as day-case procedures. General anaesthesia (GA) was performed in 82.6 % and 79.3 % of in-patients and day-patients respectively. A total of 92 % of all procedures performed under GA were carried out as in-patient and 8 % as day-case procedures. Airway management for GA: tracheal intubation (59.8 %), LMA (18.8 %), other devices (11.2 %) and device-free (10.1 %). The most common induction agent was propofol (71.3 %) and opioids (76.4 %), the most frequently used NMBDs were non-depolarizing NMBDs (36.4 %) and suxamethonimum (18.5 %). Maintenance agents: opioids (66 %), isoflurane (43.8 %), sevoflurane (38.5 %) and nitrous oxide (58.3 %). The most commonly used NMBDs were atracurium (43.1 %) and rocuronium (24.2 %). The most common intravenous fluids were crystalloids (85.4 %). Following GA 41 % patients went to the ward, 25.9 % to the post-anaesthesia care unit (recovery) and 23.3 % to HDU/ICU.Conclusion:
Anaesthetic care is most frequently given to ASA I – II patients in the Czech Republic. GA is the most common technique. The most frequently used agents include propofol, opioids, isoflurane, sevoflurane and atracurium / rocuronium. Post-anaesthesia care is usually provided on post-anaesthesia care units, HDU/ICUs or on standard wards. In comparison with other countries there is a low proportion of procedures performed without subsequent hospitalisation of the patient.Keywords:
general anaesthesia – regional anaesthesia – questionnaire study
Autoři: Černý Vladimír 1,2; Adamus Milan 3; Cvachovec Karel 4; Ševčík Pavel 5; Herold Ivan 6*
Působiště autorů: Dalhousie University, Dept. of Anesthesia, Halifax, Nova Scotia, Canada 1; Klinika anesteziologie, resuscitace a intenzivní medicíny, Univerzita Karlova v Praze, Lékařská fakulta v Hradci Králové, Fakultní nemocnice Hradec Králové 2; Klinika anesteziologie a resuscitace, Lékařská fakulta Univerzity Palackého v Olomouci, Fakultní nemocnice Olomouc 3; Klinika anesteziologie a resuscitace, Univerzita Karlova v Praze, 2. lékařská fakulta a IPVZ, Fakultní nemocnice Motol, Praha 4; Klinika anesteziologie, resuscitace a intenzivní medicíny, Lékařská fakulta Masarykovy univerzity Brno, Fakultní nemocnice Brno 5; Anesteziologicko-resuscitační oddělení, Oblastní nemocnice Mladá Boleslav, a. s., Nemocnice Středočeského kraje 6
Vyšlo v časopise: Anest. intenziv. Med., 22, 2011, č. 1, s. 5-12
Kategorie: Anesteziologie - Původní práce
Souhrn
Cíl studie:
Získání údajů o způsobu a technikách vedení anestezie v České republice.Typ studie:
Prospektivní jednodenní dotazníková studie.Typ pracoviště:
Všechna pracoviště poskytující anesteziologickou péči, která se zaregistrovala před termínem studie.Materiál a metoda:
Do studie byl zahrnut každý pacient na registrovaném pracovišti, kde byla zahájena anesteziologická péče v den studie 1. 6. 2010 v čase od 7 : 00 do 24 : 00 hodin. Údaje o každém jednotlivém pacientovi byly vkládány do internetového on-line formuláře. Sledované ukazatele zahrnovaly základní demografické údaje, klasifikace zdravotního stavu pacienta podle ASA, typ výkonu, typ anestezie, způsob zajištění dýchacích cest, použitá anestetika, použitá svalová relaxancia a způsob antagonizace nervosvalové blokády, infuzní terapie a údaje o směrování pacienta po anestezii.Výsledky:
Získány byly údaje o 2 520 pacientech, analyzováno bylo 2 514 pacientů (1 176 mužů, 1 338 žen). Během hospitalizace bylo v den studie provedeno 2 306 výkonů (91,7 %), ambulantně 208 (8,3 %). Nejčastěji byla u hospitalizovaných i ambulantních pacientů použita celková anestezie (82,6, respektive 79,3 %). Z celkového počtu výkonů v celkové anestezii (CA) bylo 92 % provedeno při hospitalizaci a 8 % ambulantně. Zajištění dýchacích cest při CA – tracheální intubace (59,8 %), LMA (18,8 %), s využitím jiných pomůcek (11,2 %) a bez použití pomůcek (10,1 %). Nejčastějšími farmaky použitými k úvodu do anestezie byly propofol (71,3 %) a opioidy (76,4 %), ze svalových relaxancií byla k intubaci použita nedepolarizující svalová relaxancia v 36,4 %, suxamethonium bylo použito v 18,5 %.
Zastoupení farmak vedení anestezie – opioidy (66 %), isofluran (43,8 %) a sevofluran (38,5 %), oxid dusný byl použit v 58,3 %. Nejčastěji používanými svalovými relaxancii během anestezie byly atrakurium (43,1 %) a rokuronium (24,2 %). Mezi použitými tekutinami převažovaly krystaloidy (85,4 %). Po celkové anestezii byli pacienti směrováni na standardní oddělení (41 %), na dospávací jednotku (25,9 %) a na JIP (23,3 %).Závěr:
Anesteziologická praxe v České republice je poskytována nejčastěji pacientům skupiny ASA 1–2, převažují techniky celkové anestezie, nejčastějšími farmaky používanými k anestezii jsou propofol, opioidy, isofluran a sevofluran, ze svalových relaxancií převažuje atrakurium a rokuronium. Poanestetická péče je poskytována na dospávacích jednotkách, JIP a standardních odděleních. Zastoupení výkonů bez následné hospitalizace je ve srovnání s vypělými státy velmi nízké.Klíčová slova:
celková anestezie – regionální anestezie – dotazníková studieÚvod
Počet podaných anestezií v České republice má za poslední roky narůstající trend. V roce 2009 bylo podáno 842 tisíc anestezií na 138 pracovištích [1, 2]. Souhrnné a přehledné informace o používaných technikách a způsobech vedení anestezie na domácích pracovištích typu ARO však nejsou v naší odborné literatuře k dispozici. Částečné informace (nejčastěji použitá anestetika, způsoby zajištění dýchacích cest) lze získat z výsledků studie zaměřené především na sledování doby úvodu a zotavení z celkové anestezie [3]. I přes rozsáhlý soubor práce (1 300 pacientů) jde však o data z velkých univerzitních nemocnic, které nemusejí odrážet praxi na jiných typech pracovišť. V zahraniční literatuře najdeme práce zaměřené na popis praxe ve vybraných oblastech anesteziologické péče, nedávno byly publikovány např. studie sledující praxi anesteziologů u akutního císařského řezu [4] nebo používání svalových relaxancií a monitorování nervosvalové blokády [5].
Primárním cílem studie bylo získat údaje o poskytování anesteziologické péče na pracovištích typu ARO v České republice, sekundárním cílem bylo využití vybraných údajů ke srovnání s obdobnými údaji ze zahraničí, popř. k dalším subanalýzám a vytváření hypotéz.
Soubor a metoda
Typ studie – prospektivní observační jednodenní dotazníková studie. Souhlas etické komise nebyl vzhledem k povaze studie vyžadován.
Provedení studie
Protokol studie byl koncipován v souladu se současnými požadavky na epidemiologické studie (tzv. STROBE Statement, www.strobe-statement.org). Informace o studii byly rozeslány v Dopise členům ČSARIM a současně zveřejněny na webových stránkách www.csarim.cz dne 19. 5. 2010. Termín provedení studie byl 1. 6. 2010. Účast ve studii vyžadovala registraci pracovišť on-line na webových stránkách zřízených pro účely studie (www.c-a-d.cz). Po získání registrace mohli autorizovaní zástupci pracoviště vkládat údaje o pacientech v den studie. Vstupní kritéria pro zařazení pacientů do studie: každý pacient na registrovaném pracovišti, kde byla zahájena anesteziologická péče 1. 6. 2010 v čase od 7 : 00 do 24 : 00 hodin. Údaje od každého jednotlivého pacienta byly vkládány do nového on-line formuláře. Termín pro odeslání dotazníků byl do 8. 6. 2010, poté byl on-line systém uzavřen.
Sledované údaje
- Pohlaví
- Věk (roky)
- ASA klasifikace: 1–5
- Povaha výkonu:
- Plánovaný výkon (definováno jako výkon uvedený v plánovaném programu)
- Neplánovaný výkon
- Zařazení výkonu podle oboru:
- Chirurgie
- Kardiochirurgie a hrudní chirurgie
- Cévní chirurgie
- Ortopedie
- Neurochirurgie
- Urologie
- Gynekologie
- ORL
- Oční
- Jiný obor
- Provedení výkonu:
- Za hospitalizace
- Ambulantně
- Typ anestezie:
- Celková
- Regionální (subarachnoidální, epidurální, periferní blokáda):
- detekce regionální blokády (elektrostimulace, s využitím ultrazvuku, „naslepo“);
- použitá látka (bupivakain, levobupivakain, ropivakain, jiná).
- Monitorovaná anesteziologická péče
- Zajištění dýchacích cest:
- Tracheální intubace
- Laryngeální maska
- Jiná pomůcka
- Bez zajištění dýchacích cest
- Úvod do anestezie – použitá anestetika/svalová relaxanacia (NMBA = neuromuscular blocking agents):
- Propofol
- Thiopental
- Opioidy
- Midazolam
- Ketamin
- Jiné
- Suxamethonium
- Nedepolarizující NMBA
- Vedení anestezie – použitá anestetika/NMBA:
- Opioidy
- Midazolam
- Ketamin
- Propofol
- Sevofluran
- Izofluran
- Oxid dusný
- Atrakurium
- Cis-atrakurium
- Mivakurium
- Vekuronium
- Rokuronium
- Pipekuronium
- Jiná látka
- Přístrojové monitorování nervosvalové blokády:
- Ano
- Ne
- Antagonizace účinku NMBA:
- Ne
- Ano
- Neostigmin
- Sugammadex
- Použité tekutiny/roztoky během anestezie:
- Krystaloidy
- Koloidy
- Krevní deriváty
- Pacient po výkonu předán na:
- Dospávací jednotku
- Standardní oddělení
- Oddělení typu JIP/ARO
- Po zotavení je plánováno propuštění domů týž den.
Statistické zpracování dat
Údaje vložené do formuláře byly zkontrolovány a pacienti s neúplnými údaji byli vyřazeni z dalšího hodnocení. Další pacienti byli vyřazováni z jednotlivých subanalýz, pokud zadané údaje v této oblasti neodpovídaly logickým souvislostem (např. uvedeno monitorování nervosvalového přenosu, ale nebylo podáno žádné svalové relaxans). Ke statistickému zpracování dat byl použit počítačový program GraphPad InStat verze 3.10 pro Windows (GraphPad Software, San Diego, California, USA). Číselná data jsou vyjádřena jako absolutní hodnoty, procenta nebo jako průměr (SD = směrodatná odchylka). Pro porovnání rozdílů mezi vybranými údaji byly podle povahy dat použity: Fischerův přesný test, chí-kvadrát test s korekcí podle Yatese nebo Mann-Whitney Rank Sum test. Za statisticky významnou byla považována hodnota p < 0,05.
Výsledky
Do stanoveného termínu byly vloženy údaje o 2 520 pacientech. Pro nekompletní údaje, znemožňující zpracování dalších údajů u daného pacienta, bylo vyřazeno 6 pacientů a do analýzy bylo zařazeno 2 514 pacientů (nezařazení dalších pacientů v jednotlivých analýzách je vždy uvedeno u daného výsledku). Hodnocený soubor tvořilo 1 176 mužů (46,8 %) a 1 338 žen (53,2 %), průměrný věk pacientů byl 45,2 (SD = 22,9; CI 44,3–46) roku. Průměrná hodnota ASA klasifikace byla 1,87 (SD = 0,87; CI 1,83–1,9), rozložení souboru podle klasifikace ASA ukazuje graf 1.
Rozdělení souboru podle věku a odpovídající klasifikaci ASA ukazuje tabulka 1.
Tab. 1. Rozložení souboru podle věku a odpovídající klasifikaci ASA 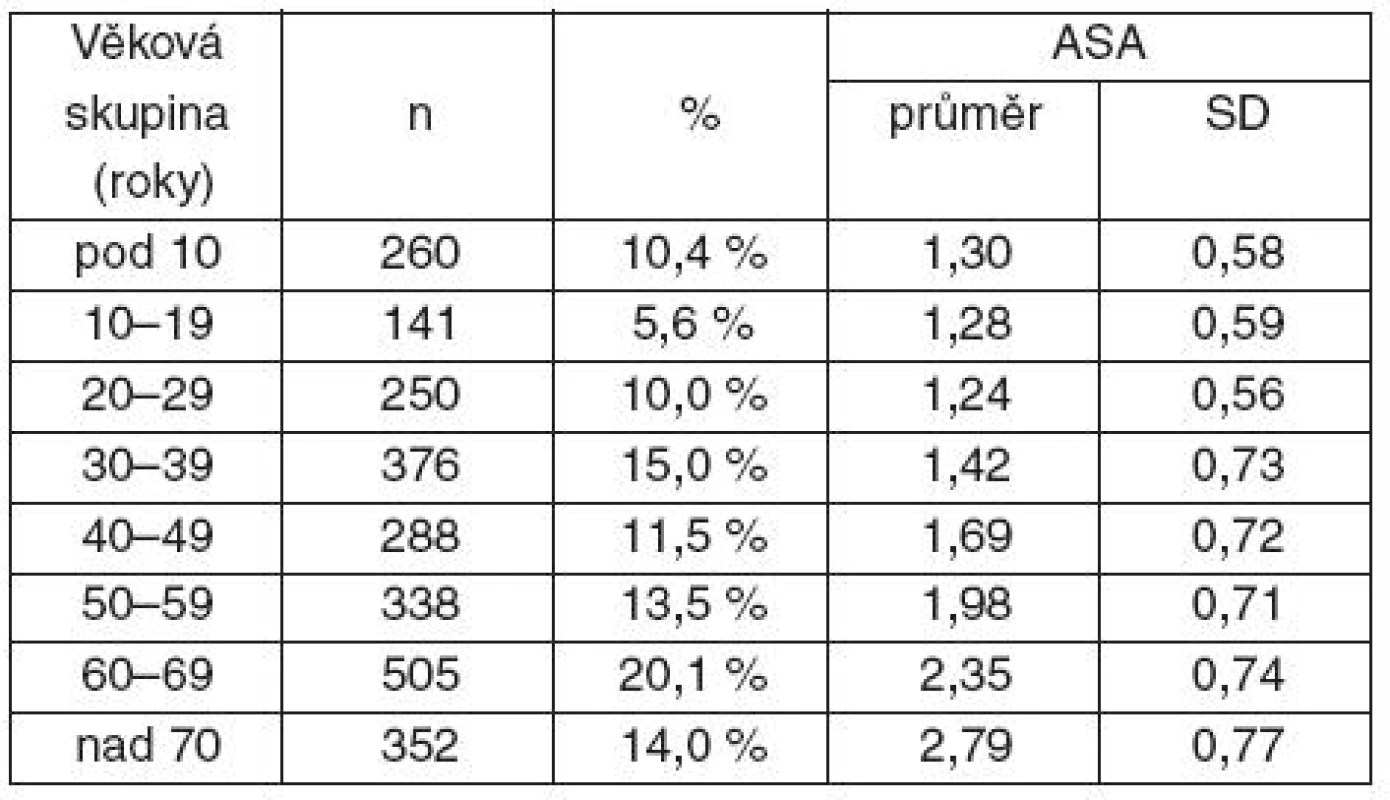
ASA – American Society of Anesthesiologists Physical Status Classification n – počet, SD – směrodatná odchylka U neplánovaných výkonů byla klasifikace ASA statisticky významně vyšší (1,83 vs 2,2, p < 0,001). Za hospitalizace bylo v den studie provedeno 2 306 výkonů (91,7 %), ambulantně 208 (8,3 %). Zastoupení jednotlivých oborů ukazuje tabulka 2. Z technik anestezie byla nejčastěji použita u hospitalizovaných i ambulantních pacientů celková anestezie (82,6, respektive 79,3 %), zastoupení jednotlivých anesteziologických technik podle oborů ukazuje tabulka 2.
Tab. 2. Typ anestezie pro výkony podle operačních oborů 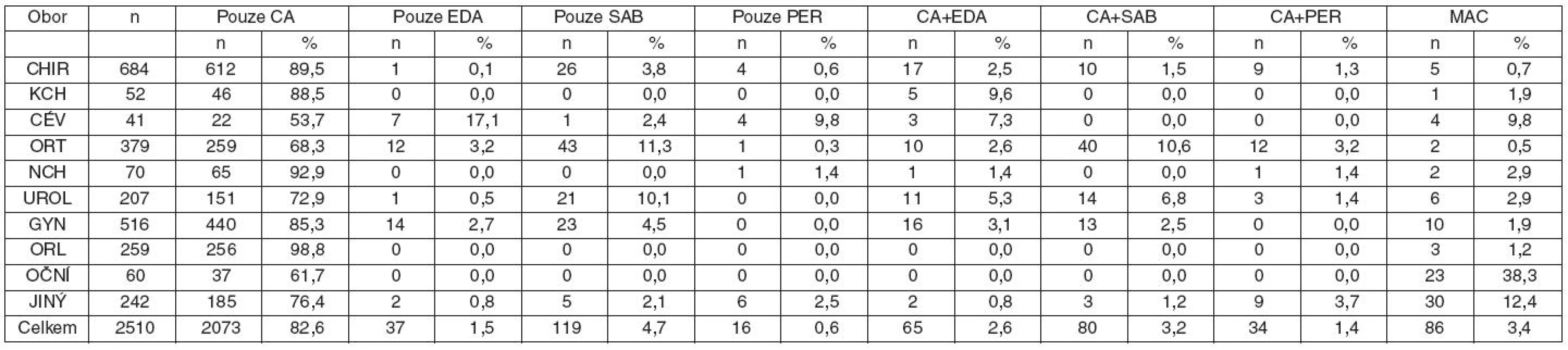
Anestezie pro operační výkony, na nichž se podílelo více oborů, zahrnuty do skupiny JINÉ (14 nemocných). Z hodnocení vyřazeni 4 nemocní (neúplná data). n – počet, CA – celková anestezie, EDA – epidurální anestezie, SAB – subarachnoidální anestezie, PER – periferní blok, CA+EDA – kombinace celkové a epidurální anestezie, CA+SAB – kombinace celkové a subarachnoidální anestezie, CA+PER – kombinace celkové anestezie a periferního bloku, MAC – monitorovaná anesteziologická péče, CHIR – chirurgie, KCH – kardiochirurgie a hrudní chirurgie, CÉV – cévní chirurgie, ORT – ortopedie, NCH – neurochirurgie, UROL – urologie, GYN – gynekologie a porodnictví, ORL – otorhinolaryngologie, OČNÍ – oční chirurgie, JINÝ – ostatní výkony Celková anestezie
Celková anestezie (CA) byla použita u 2073 pacientů, u dalších 179 pacientů byla použita CA v kombinaci s některou z technik regionální anestezie (dále uváděna jako kombinovaná anestezie = KA). Průměrný věk pacientů skupiny CA byl 42,9 (SD 22,7) roky, hodnota skóre ASA byla 1,89 (SD 0,87). Zastoupení plánovaných výkonů ve skupině CA bylo 89,1% (1847 pacientů), neplánovaných 10,9 % (226 pacientů). Z celkového počtu výkonů v CA jich bylo 92 % provedeno během hospitalizace a 8 % ambulantně. Dýchací cesty při CA byly zajištěny tracheální intubací (59,8 %), LMA (18,8 %), s využitím jiných pomůcek (11,2 %) a bez využití pomůcek (10,1 %). Nejčastějšími farmaky použitými k úvodu do anestezie byly propofol (71,3 %) a opioidy (76,4 %), ze svalových relaxancií byla k intubaci použita nedepolarizující svalová relaxancia v 36,4 %, suxamethonium bylo použito u 18,5 %. Přehled látek použitých k úvodu do celkové anestezie ukazuje tabulka 3.
Tab. 3. Látky použité k úvodu do celkové anestezie 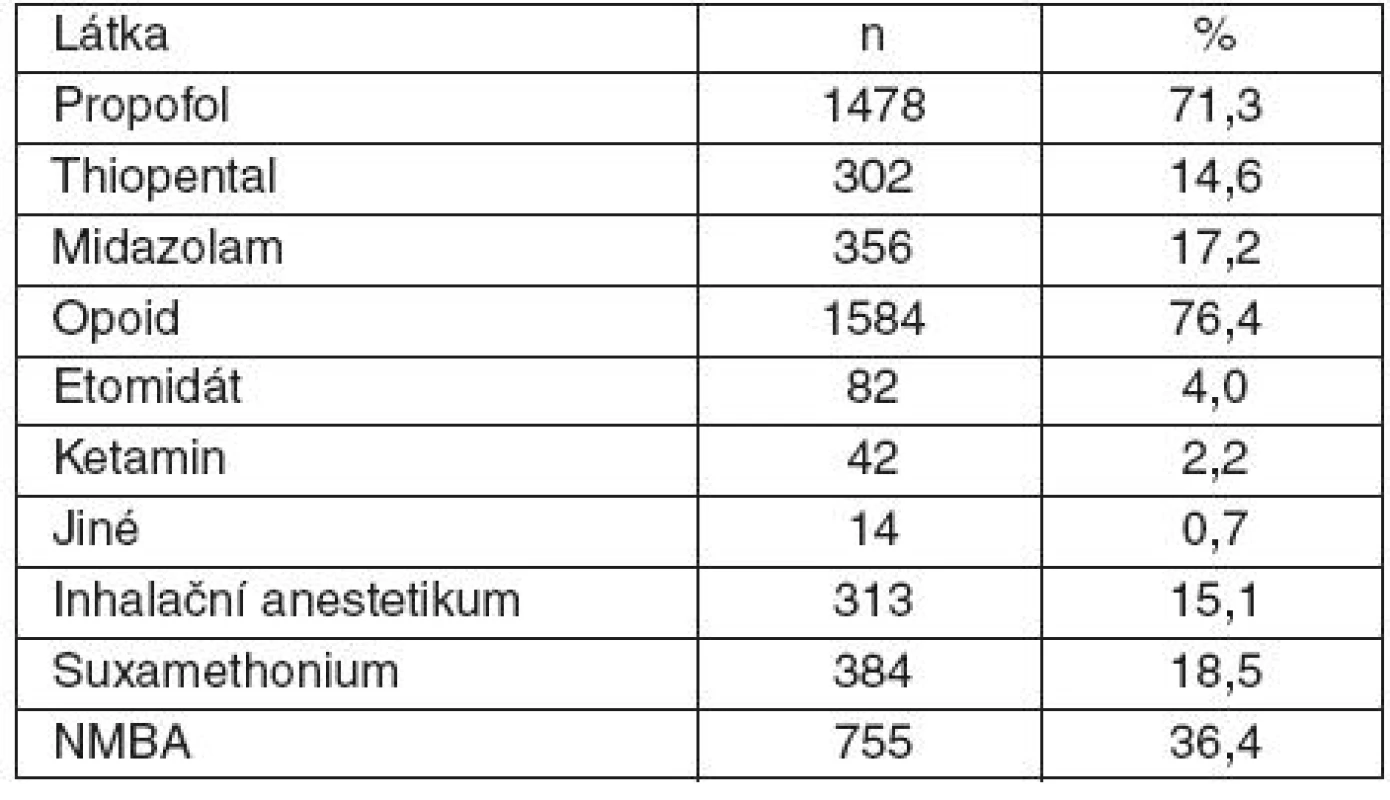
n – počet, NMBA – nedepolarizující svalové relaxans Způsob úvodu do anestezie podle věkových skupina ukazuje graf 2, kombinace farmak při úvodu do anestezie ukazuje tabulka 4.
Graf 2. Způsob úvodu do anestezie podle věkových skupin 
Tab. 4. Nejčastější postupy celkové anestezie (farmaka, zajištění dýchacích cest) 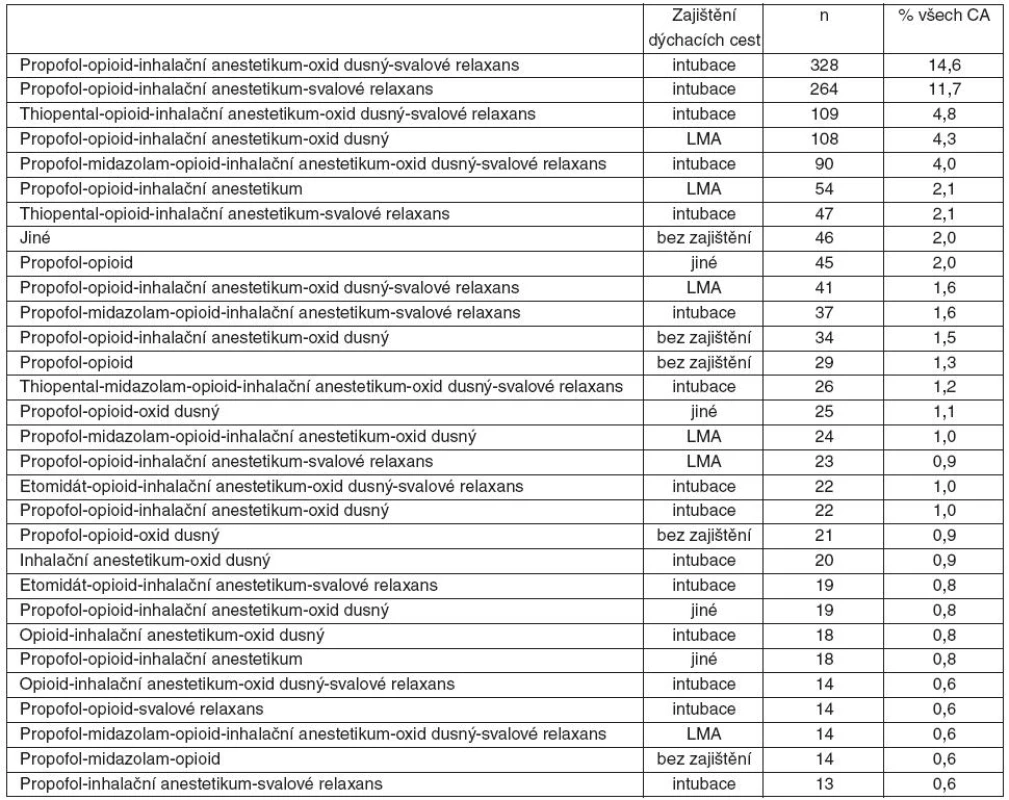
n – počet, LMA – laryngeální maska Zastoupení farmak při vedení anestezie – opioidy (66 %), isofluran (43,8 %) a sevofluran (38,5 %), oxid dusný byl použit v 58,3 %. Nejvíce používaným svalovým relaxanciem během anestezie byly atrakurium (43,1 %) a rokuronium (24,2 %). Zastoupení jednotlivých farmak k vedení anestezie ukazuje tabulka 5.
Tab. 5. Látky použité při vedení celkové anestezie 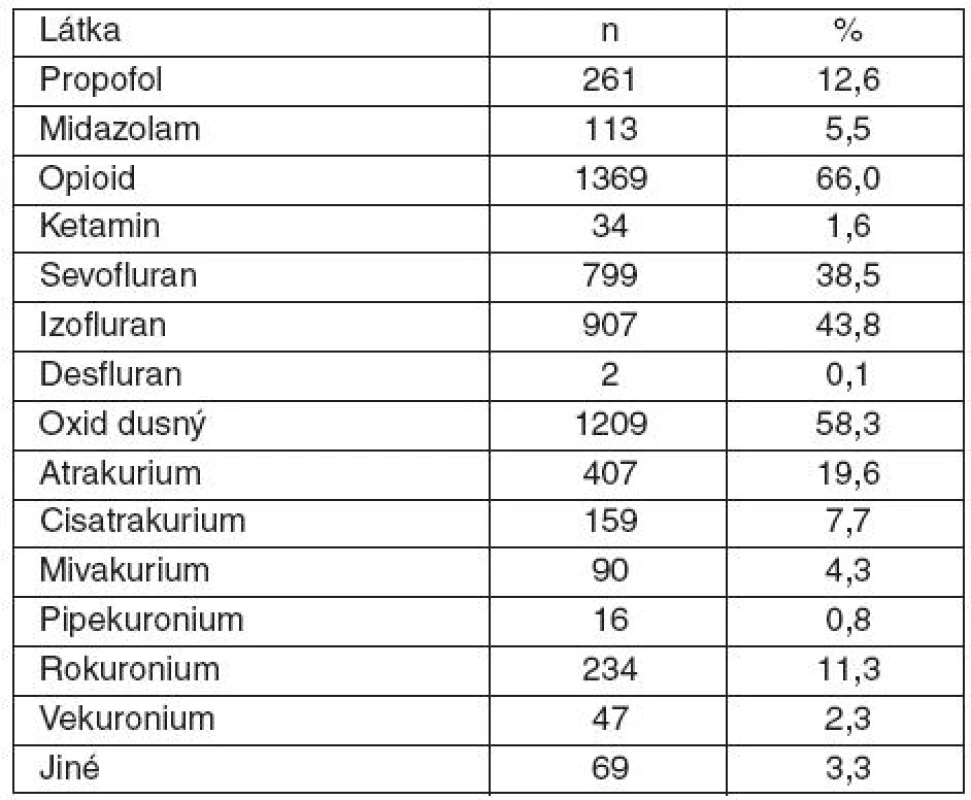
n – počet Hloubka nervosvalové blokády byla monitorována u 58 pacientů (5,1 %), antagonizace nervosvalové blokády byla provedena u 274 (24,1%) pacientů. Mezi použitými tekutinami převažovaly náhradní roztoky typu krystaloidů (85,4 %), zastoupení jednotlivých roztoků a jejich kombinace během anestezie ukazuje tabulka 6.
Tab. 6. Tekutinová terapie během celkové anestezie 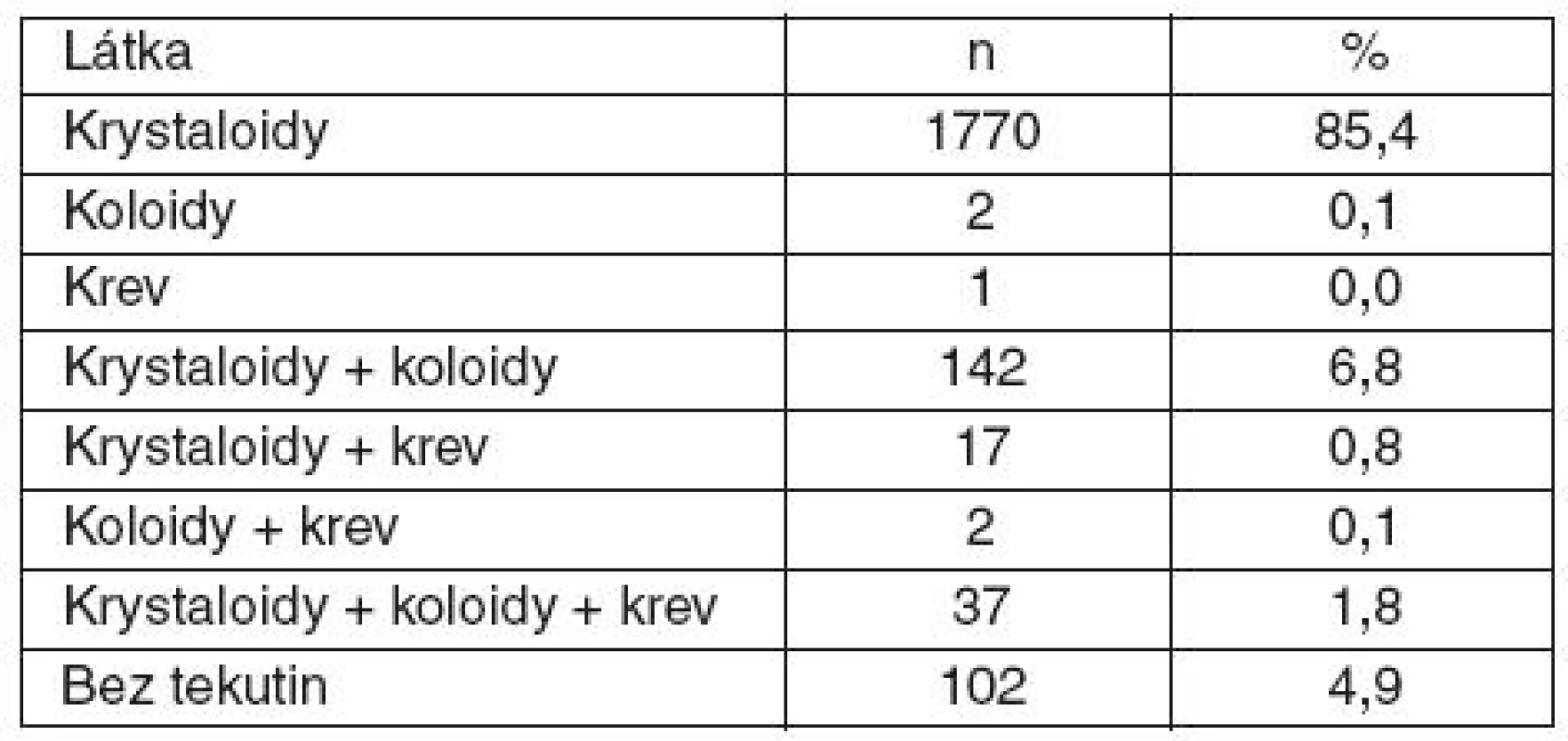
n – počet Po celkové anestezii byli pacienti směrováni na standardní oddělení (41 %), na dospávací jednotku (25,9 %) a na JIP (23,3 %).
Regionální anestezie
Samotná regionální anestezie (RA) byla provedena u 172 pacientů, průměrný věk pacientů podstupující výkon v RA byl 55,9 (SD 18,9) roky. Průměrná hodnota ASA byla 2,12 (SD 0,89). Všechny výkony v RA byly provedeny při hospitalizaci. Technika RA byla použita v 83,7 % pro plánované a v 16,3 % pro neplánované výkony. Zastoupení použitých technik – subarachnoidální anestezie u 119 pacientů (69,2 %), epidurální anestezie u 37 pacientů (21,5 %) a periferní blokáda u 16 pacientů (9,3 %). Nejčastěji používanými lokálními anestetiky byly bupivakain (73,8 %), levobupivakain v 15,1 % a ropivakain v 2,9 %. Při periferní blokádě byla použita detekce s použitím stimulátoru v 56,3 %, detekce “naslepo” byla uvedena u 31,3 %, ve 12,5 % nebyla metoda detekce uvedena. Systémově podávaná farmaka v průběhu RA – propofol (3,5 %), midazolam (37,2 %), opioidy (12,8 %), ketamin (0,6 %), jiná farmaka (75,6 %). V tekutinové terapii v průběhu regionální anestezie byly použity krystaloidy v 73,3 %, kombinace „krystaloidy + koloidy“ byla použita u 20,9 % pacientů s RA. Pacienti po RA byli směrováni na standardní oddělení (40,1 %), dospávací jednotku (16,9 %) a JIP (43 %).
Kombinovaná anestezie
Kombinace CA s některou z technik RA byla použita u 179 pacientů (7,1 % ) sledovaného souboru. Průměrný věk pacientů byl 52,7 roky (SD 22,4), průměrná hodnota ASA klasifikace byla 2,07 (SD 0,95). Technika KA byla použita v 88,3 % pro plánované a v 11,7 % pro neplánované výkony. Zajištění dýchacích cest v průběhu KA – tracheální intubace (29,1 %), LMA (8,9 %), s využitím jiných pomůcek (7,3 %) a bez využití pomůcek (54,7 %). Použité techniky RA pro KA byly subarachnoidální blokáda (44,7 %), epidurální blokáda (36,3 %), periferní blokáda (19 %). Použitá lokální anestetika pro techniku KA – bupivakain (72,1 %), levobupivakain (18,4 %), ropivakain (3,4 %), u 11 pacientů s KA nebylo použité lokální anestetikum uvedeno. Peroperační tekutinová terapie u KA zahrnovala u 74,9 % pacientů krystaloidy, kombinace „krystaloidy + koloidy“ byla užita u 19,6 % pacientů. Směrování pacientů po KA bylo na dospávací jednotku (15,1 %), standardní oddělení (30,2 %) a JIP (49,2 %). Jeden pacient (0,6 %) po KA byl uveden jako propuštěn domů.
Diskuse
Hlavním výsledkem studie je získání údajů o současné anesteziologické praxi na pracovištích v České republice. Velikost získaného souboru představuje při extrapolaci na průměrných 253 pracovních dní v roce a při počtu 842 000 anestezií/rok 2009 [2] informaci o cca 76 % všech anestezií v České republice. To dovoluje považovat získaná data za reprezentativní vzorek umožňující základní charakteristiku „české anestezie“. Jak bychom tedy mohli, s vědomím řady metodických problémů a limitů zvoleného typu studie, charakterizovat současnou anesteziologickou praxi v České republice? Anestezii poskytujeme nejčastěji pacientům starším 40 let, většina pacientů spadá do kategorie ASA 1 a 2, zhruba jedna pětina našich pacientů je v klasifikaci ASA 3. Dětí ve věku do 10 let bylo cca 10 % z celého souboru studie a při rozdělení pacientů do dekád bylo nejvíce pacientů (20,1 %) v pásmu 60–69 let, pacienti nad 70 let tvořili 14 % souboru. Nejčastěji je anesteziologická péče poskytována pro chirurgii (27,2 %), gynekologii (20,6 %) a ortopedii (15,2 %). Naprostá většina anestezií je podána v režimu plánovaných výkonů během hospitalizace, počet tzv. ambulantních výkonů je nízký (8,3 %). K zajištění dýchacích cest u CA převažuje tracheální intubace a LMA. Úvod do anestezie je prováděn nejčastěji kombinací propofolu, opioidu a nedepolarizujícího relaxanacia, k vedení anestezie jsou používány nejčastěji opioidy s inhalačním anestetikem, kde převažuje isofluran nad sevofluranem. Ke svalové relaxaci se používají jednoznačně nejvíce atrakurium (43 %) a rokuronium (22 %). Hloubka nervosvalové blokády s pomocí přístrojů je monitorována velmi zřídka a k farmakologické antagonizaci podaných NMBA se přistupuje přibližně u čtvrtiny pacientů. Neostigmin je prakticky jedinou pro tento účel používanou látkou. K peroperační infuzní terapii jsou používány převážně krystaloidní infuzní roztoky. Zhruba čtvrtina pacientů je po anestezii směrována na dospávací jednotku, čtvrtina na JIP a téměř polovina na standardní oddělení. V oblasti RA převažuje využití subarachnoidální blokády (SAB) nad epidurální, SAB je podle průzkumu nejčastější způsob regionální anestezie pro techniku KA. Necelých 10 % všech regionálních anestezií představují periferní blokády, při kterých je přibližně u 50 % pacientů použita stimulace k detekci příslušného nervu. Bupivakain je nejčastější používané lokální anestetikum.
Liší se praxe českých anesteziologů od praxe ve srovnatelně vyspělých zemích?
Podle použitých farmak nijak zásadně, propofol k úvodu do anestezie a isofluran k vedení anestezie jsou nejčastějšími farmaky v anesteziologické praxi zemí EU [6]. Zastoupení svalových relaxancií se rovněž nijak zásadně neliší, v recentní dotazníkové studii zahrnující přes 2600 respondentů z Evropy a USA byly nejčastějšími nedepolarizujícími svalovými relaxancii rokuronium, atrakurium a cisatrakurium, obdobně jako v ČR [5]. Překvapivě vysoké je u nás stále použití oxidu dusného (u 58,3 % všech celkových anestezií). To jasně prokazuje, že na rozdíl od většiny vyspělých zemí Evropy, USA a Kanady má v tuzemské praxi stále své pevné místo. Je otázkou, zda ojediněle se vyskytující rizika spojená s jeho použitím opravňují k jeho úplnému vyřazení z anesteziologické praxe [7, 8]. Jeho analgetické účinky, minimální dráždivost a prokazatelná redukce MAC používaných inhalačních anestetik jsou nepominutelné a je zřejmé, že tento názor má mezi českými anesteziology stále své četné příznivce. Nicméně, v kontextu trvalé snahy vyspělých zemí o ochranu ovzduší lze čekat v nejbližích letech narůstající tlak na zákaz jeho používání pravděpodobně i u nás, přestože jde v kontextu celkového znečištění o naprosto marginální problém [8].
To, co naši praxi zásadně odlišuje od vyspělých zemí, je jedním z klíčových výstupů práce – nízký podíl anestezií v režimu tzv. jednodenní chirurgie, kdy přes 90 % výkonů bylo provedeno za hospitalizace. Četnost ambulantních výkonů, tedy podání anestezie pacientům bez následné hospitalizace, je v tuzemsku setrvale nízká. ÚZIS uvádí v roce 1999 11 %, v roce 2004 9 % a v roce 2008 9,4 %, což se blíží výsledkům naší studie, kde byl podíl dokonce méně než 8%. Tento stav je v příkrém kontrastu se situací v zahraničí. Dnes je v rozvinutých zemích 50–70 % plánovaných operačních výkonů prováděno u pacientů, kteří nejsou hospitalizováni a setrvají ve zdravotnickém zařízení jen do svého zotavení z účinků anestezie [9, 10, 11, 12]. V zámoří je ambulantní ošetření v anestezii představováno pacientům jako převažující řešení operačních a diagnostických výkonů (a to i po výkonech, které jsou v našich podmínkách tradičně spojovány s nutností hospitalizace – např. plánované resekční výkony na střevě, nefrektomie, prostatektomie, větší plastické, gynekologické nebo ortopedické výkony) [9, 12]. Naopak, v zemích východní Evropy, v Africe, Asii a v Jižní Americe podíl ambulantní anestezie dosahuje jen asi 5–10 % [13]. Příčin současného stavu je více, nicméně rozhodujícím faktorem je současná úhradová vyhláška, kdy naprostá převaha výkonů je hrazena plátci zdravotní péče jen u hospitalizovaných pacientů. U poskytovatelů péče tak chybí jakákoliv motivace dosavadní stav měnit. Dalším poměrně překvapivým výstupem je vysoký podíl pacientů, kteří jsou po anestezii uloženi na tzv. standardní oddělení. Ve sledovaném souboru to bylo 41 % pacientů. Přestože může být údaj zkreslen absencí přesné definice dospávací jednotky (viz dále nedostatky studie) a na řadě pracovišť může být funkce dospávací jednotky řešena speciálně k tomu vyhrazeným pokojem standardního oddělení, i mnohem menší procento pacientů, kteří nejdou po anestezii na k tomu zvláště určené místo v systému poskytované péče, je nutno vnímat jako do určité míry alarmující. Kontinuální sledování fyziologických funkcí pacientů po anestezii do doby jejich plného zotavení je jedním ze zásadních požadavků bezpečné poanestetické péče a jeho absence zvyšuje výrazně riziko vzniku závažných komplikací v časném poanestetickém období. Pokud tyto údaje odrážejí realitu na některých pracovištích, je třeba tuto skutečnost vnímat jako nežádoucí a snažit se dosáhnout nápravy, např. důrazným formálním stanoviskem odborné společnosti k danému problému.
Jak mohou být získaná data dále využita? V první řadě mohou být zdrojem detailní analýzy specifických oblastí či technik naší činnosti a přinést odborné (ale i laické) veřejnosti údaje, které doposud nemáme k dispozici. Dostupnost národních dat umožní srovnání se zahraničím, kde je činnost oboru zmapována prakticky do všech detailů. V neposlední řadě nám existence aktuálních detailních údajů umožňuje průkaznou argumentaci při jednáních s majiteli zdravotnických zařízení, ostatními odbornostmi, s plátci zdravotní péče a případně i se státní zdravotní správou při prosazování standardů anesteziologické péče, které jsou obvyklé v ostatních vyspělých zemích. Identifikace oblastí, kde je potenciál zlepšení kvality péče poskytované naším oborem, má význam i z pohledu ČSARIM a činnosti jejího výboru při formulování programových priorit v oblastech zvyšování kvality péče a její efektivity. Data zároveň mohou sloužit jako výchozí údaje pro případné hodnocení efektu intervencí – ať už v rámci vědecko-výzkumných projektů nebo prosazování systémových změn poskytované péče.
Metodika projektu má samozřejmě svá slabá místa, která mohou být zdrojem chyb a která je nutno vzít v úvahu při interpretaci získaných údajů a formulování závěrů. Většina z limitů studie je určena samotnou podstatou projektu, který je založen na dobrovolné spolupráci pracovišť a jejich ochotě poskytnout údaje o vlastní činnosti. Dalším zdrojem chyb může být absence přesných definic některých pojmů, což může vést k nesprávnému zadání sledovaného údaje na různých pracovištích (např. kombinovaná anestezie, dospávací jednotka). Počet pacientů, od kterých byly získány údaje, je však ze statistického pohledu natolik velký, aby umožnil rámcovou charakteristiku činnosti našeho oboru. Další podrobná subanalýza získaných údajů je připravována. Přínos je jednoznačný – získání detailnějšího pohledu na vybrané aspekty naší činnosti a možnost generování hypotéz pro další výzkumné projekty. Potenciál pro další klinické výzkumné projekty a trvalé prosazování oboru i v akademické oblasti je obrovský, vysoká účast pracovišť zájem anesteziologů o relevantní klinický výzkum jen potvrzuje.
Závěr
Anesteziologická praxe v České republice je poskytována nejčastěji pacientům skupiny ASA 1–2, převažují techniky celkové anestezie. Nejčastějšími farmaky používanými k anestezii jsou propofol, opioidy, isofluran a sevofluran, ze svalových relaxancií převažují atrakurium a rokuronium. Poanestetická péče je poskytována na dospávacích jednotkách, JIP a standardních odděleních. Zastoupení výkonů bez následné hospitalizace je ve srovnání s vyspělými státy velmi nízké.
*Seznam spolupracovníků studie (abecedně, bez titulů): A. Aboši (KKN, a. s., nemocnice v Sokolově); P. Adámek (CKTCH Brno); V. Bárta (ARO Jihlava); F. Bárta (Nemocnice Pelhřimov, p. o.); M. Bárta (ARO Nemocnice Třinec); M. Bartoň (ARO Nemocnice Jablonec nad Nisou, p. o.); M. Bednář (ARO Clinicum, a. s., Praha); J. Bělič (Lužická nemocnice a poliklinika, a. s., Rumburk); M. Bělíková (ARO Orlová); G. Berlinger (ARO Nemocnice Milosrdných sester sv. Karla Boromejského, Praha); V. Bicek (KAR FN Motol, Praha); M. Brabcová (FN Motol, Praha); L. Buková (ARO Brandýs n. L.); S. Bykadorov (KAR FN Motol, Praha); P. Cyprich (KAR FN Motol, Praha); M. Červená (SZZ Krnov); J. Čikl (ARO Šumperská nemocnice, a. s.); R. Danč (KARIP IKEM, Praha); V. Dibusz (Městská nemocnice Neratovice, Almeda, a. s.); J. Dvořák (ARO nemocnice Slaný); H. Ettl (ARO Svitavy); L. Fictum (ARO Plzeň); M. Fořtová (ARO Pardubická krajská nemocnice, a. s.); J. Gai (ARO VN Brno); E. Gavulová (FN Motol, Praha); R. Hájek (Kardiochirurgie FN Olomouc); R. Hanák (ARO, Nemocnice Podlesí, a. s., Třinec); Z. Hankeová (FNB, Praha); T. Henlín (ARO VN, Praha); D. Hlavsová (Městská nemocnice, a. s., Dvůr Králové); I. Hnyluchová (NsP Karviná-Ráj); M. Horáček (KAR FNM, Praha); P. Hude (Oddělení ARIM NMB, Brno); R. Hujňák (Laurea, s. r. o., Brno); D. Hylas (PP Klinika Kladno, s. r. o.); V. Hynek (ARO Domažlická nemocnice); J. Chládek (ARO Nemocnice Havlíčkův Brod); M. Jágerský (Městská nemocnice Městec Králové, a. s.); P. Jelínek (ARO Masarykův onkologický ústav, Brno); S. Jurčenko (MEDITERRA-Sedlčany, s. r. o.); D. Kačarevič (Nemocnice VV Pankrác, Praha); E. Kasal (ARK FN a LFUK Plzeň); P. Kempná (Nemocnice Břeclav, p. o.); Š. Kis Pisti (ARO Městská nemocnice Ostrava); H. Kocumová (FNB, Praha); K. Kodras (ARO Kladno); P. Koffer (KNL ARO, Liberec); M. Korsa (NSZ Mostiště, Velké Meziříčí); B. Košťálková (Vysokomýtská nemocnice, Vysoké Mýto); P. Kozlík (ARO Rakovník); P. Kroutil (ARO Prachatice); G. Kubecová (Nemocnice Atlas a. s., Zlín); P. Kučírek (ARO MěN v Litoměřicích); P. Kudrna (Jesenická nemocnice); R. Kukla (KAR FN Motol, Praha); B. Kuta (ARO České Budějovice); J. Langer (ONP, a. s., Příbram); J. Lepš (ARO Znojmo); I. Lišková (KAR FN Motol, Praha); J. Mališová (KAR FN Motol, Praha); D. Marešová (KAR FN Motol, Praha); J. Márová (Podřipská nemocnice s poliklinikou, s. r. o., Roudnice nad Labem); S. Maršík (ARO nemocnice Benešov); M. Matoušková (ARO SN Opava); M. Peleška (ARO Nemocnice Most); V. Mixa (KAR FN Motol, Praha); M. Murlová (ARO, Kroměřížská nem.); J. Najbrt (KAR FN Motol/dosp. ORL, Praha); S. Najman (Klinika Dr. Pírka, s. r. o., Mladá Boleslav); D. Nalos (MN UL, Ústí nad Labem); M. Nováček (Oblastní nemocnice Kolín, a. s.); R. Novák (Kardiochirurgické centrum FN Ostrava); M. Onderka (ARO VN Olomouc); A. Orlinský (NsP v Novém Jičíně, p. o.); J. Perk (ARO, Rokycanská nemocnice, a. s., Rokycany); J. Petřík (MUDr. Jan Petřík, anesteziologie, Rtyně v Podkrkonoší); P. Piknová (ARO Litomyšl); J. Poděbradský (Nemocnice Frýdlant, s. r. o., Frýdlant v Čechách); R. Prchlík (Nemocnice Tábor, a. s.); M. Proksa (ARO Vsetín); T. Ráček (Úrazová nemocnice v Brně); R. Reicho (OUM Děčín); L. Říhová (KAR, Kardiocentrum IKEM, Praha); M. Smilek (ÚPMD, Praha); M. Stádníková (NEMOS Plus, s. r. o., Ostrov); J. Stach (ORT-ART, s. r. o., Petřvald u Karviné); M. Stern (ARO Nemocnice Na Homolce, Praha); D. Strmísková (FN Motol, Praha); T. Suchý (KARIM FN Hradec Králové); P. Svoboda (ARO Nemocnice Třebíč, p. o.); R. Sýkora (ARO Nemocnice K.Vary, a. s.); V. Šatunov (ARO Vítkovická nemocnice, Ostrava); J. Ševčík (ARO Nemocnice Přerov); P. Šimáček (FN Motol KAR); L. Šimeček (ARO Kyjov); B. Škubal (KNTB, a.s. ARO, Zlín); I. Šnajdrová (ARO Uherské Hradiště); D. Šobek (ARIM, Kadaň); Š. Štědronská (KAR FNM, Praha); P. Štěpánek (ARO Náchod); P. Štourač (KARIM LF MU a FN Brno); J. Šturma (KAR FNKV, Praha); E. Tauchmanová (ARO Semily); M. Trávníček (KAR FN Motol, Praha); V. Tuháček (Stodská nemocnice, a. s., Stod); E. Vacková (ARO Písek); T. Vaněk (Kardiochirurgická klinika 3. LF UK a FNKV, Praha); J. Vasilenková (ARO Chomutov); L. Včela (KAR FN Motol, Praha); A. Vlček (Oblastní nemocnice, a. s, Rychnov nad Kněžnou); I. Volfová (ARK FN Ostrava); K. Vondrová (ARO Český Krumlov); M. Vozobule (Mulačova nemocnice, s. r. o., Plzeň); M. Vrabcová (KAR FN Motol); J. Vrastyáková (ARO II, Brno); M. Zapletal (ARO, Orlickoústecká nemocnice, a. s., Ústí nad Orlicí); J. Závada (KARIM 1. LF a VFN, Praha); V. Zemánek (Nemocnice Boskovice, s. r. o.); M. Zemánek (ARO Chrudimská nemocnice, a. s.); V. Zenkner (FN Motol, Praha); D. Zvoníčková (FN USA, Brno); J. Žurek (KDAR LF MU, FN Brno)
Poděkování: Za podporu celého projektu děkujeme firmě MSD.
Studie byla provedena pod záštitou České společnosti anesteziologie, resuscitace a intenzivní medicíny a Czech Clinical Trials Network.
Studie byla částečně podpořena: MZO 00179906.Došlo dne 23. 10. 2010.
Přijato dne 8. 11. 2010.Adresa pro korespondenci:
Prof. MUDr. Vladimír Černý, Ph.D., FCCM
KARIM
Sokolská 581
500 05 Hradec Králové
e-mail: cernyvla@fnhk.cz
Zdroje
1. www.uzis.cz.
2. www.csarim.cz.
3. Černý, V., Cvachovec, K., Ševčík, P. et al. Doba úvodu a zotavení z celkové anestezie – prospektivní studie. Anest. intenziv. Med., 20, 2009, č. 5, s. 236–240.
4. Kinsella, S. M., Walton, B., Sashidharan, R., Draycott, T. Category-1 caesarean section: a survey of anaesthetic and peri-operative management in the UK. Anaesthesia, 2010, 65, 4, p. 362–368.
5. Naguib, M., Kopman, A. F., Lien, C. A. et al. A survey of current management of neuromuscular block in the United States and Europe. Anesthesia and analgesia, 2010, 111, 1, p. 110–119.
6. Payne, K., Moore, E. W., Elliott, R. A. et al. Anaesthesia for day case surgery: a survey of adult clinical practice in the UK. European journal of anaesthesiology, 2003, 20, 4, p. 311–324.
7. Pasternak, J. J., Lanier, W. L. Is nitrous oxide use appropriate in neurosurgical and neurologically at-risk patients? Current opinion in anaesthesiology, 2010, 23, 5, p. 544–550.
8. Sanders, R. D., Weimann, J., Maze, M. Biologic effects of nitrous oxide: a mechanistic and toxicologic review. [Internet]. Anesthesiology, 2008, 109, 4, p. 707–722.
9. Erickson, T. B., Kirkpatrick, D. H., DeFrancesco, M. S., Lawrence, H. C. Executive summary of the American College of Obstetricians and Gynecologists Presidential Task Force on Patient Safety in the Office Setting: reinvigorating safety in office-based gynecologic surgery. Obstetrics and gynecology, 2010, 115, 1, p. 147–151.
10. Bouaziz, H., Bondàr, A., Jochum, D. et al. Regional anaesthesia practice for total knee arthroplasty: French national survey – 2008. Annales françaises d’anesthèsie et de rèanimation, 2010, 29, 6, p. 440–451.
11. Hussain, R., Matare, T., Zambarakji, H. National survey of day-case vitreoretinal surgery in the United Kingdom. European journal of ophthalmology, 2010, Available from: http://www.ncbi.nlm.nih.gov/pubmed/20623468.
12. www.asahq.org.
13. Raeder, J. Clinical Ambulatory Anaesthesia. Cambridge University Press: New York, 2010, ISBN-13 : 9780521737814.
Štítky
Anesteziologie a resuscitace Intenzivní medicína
Článek Volná sdělení a posteryČlánek Zprávy ČSIM
Článek vyšel v časopiseAnesteziologie a intenzivní medicína
Nejčtenější tento týden
2011 Číslo 1- Bezpečnostní profil metamizolu – systematický přehled
- Aktuální pohled na využití myorelaxancií a jejich antidot v moderní anesteziologii a intenzivní medicíně
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Neodolpasse účinně snižuje pooperační bolest
- Neodolpasse jako ideální volba tam, kde je bolest provázena spasmem kosterního svalstva
-
Všechny články tohoto čísla
- Vliv podání transfuzních jednotek erytrocytárních koncentrátů na koncentrace elektrolytů a acidobazickou rovnováhu in vivo
- Klasifikace a diagnostika renálního poškození – stále nedokonalá?
- Nové biomarkery v diagnostice poruch renálních funkcí
- Odkud byl ovlivňován vývoj oboru anesteziologie a resuscitace v poválečném Československu?
- Poruchy funkce ledvin a nové biomarkery
- Vývoj oboru anesteziologie a resuscitace na lékařských fakultách v Praze
- Volná sdělení a postery
- Anestezie v České republice 2010 – jednodenní prospektivní observační dotazníková studie
- Czech Society of Anaesthesiology and Intensive Care Medicine
- Zprávy ČSIM
- Anesteziologie a intenzivní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Klasifikace a diagnostika renálního poškození – stále nedokonalá?
- Vliv podání transfuzních jednotek erytrocytárních koncentrátů na koncentrace elektrolytů a acidobazickou rovnováhu in vivo
- Vývoj oboru anesteziologie a resuscitace na lékařských fakultách v Praze
- Volná sdělení a postery
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




