-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Efektivní komunikace lékař – pacient při časné intervenci hypertenze a dyslipidemie
An effective communication between the physician and the patient in an early intervention of hypertension and dyslipidemia
The article summarizes the cornestones of inicitating the pharmacotherapy of hypertension and dyslipidemia. The intervention of dyslipidemia should not be delayed after the intervention of hypertension. The compliance and the adhrence are far from ideal. The physicians should support their patients with an appropriate approach. Vascular age should be used for the explanation of the cardiovascular risk.
Keywords:
hypertension – dyslipidemia – comunication – compliance – adherence – vascular age
Autoři: Barbora Nussbaumerová
Působiště autorů: Centrum preventivní kardiologie, II. interní klinika LF a FN v Plzni, UK v Praze
Vyšlo v časopise: Vnitř Lék 2021; 67(4): 244-248
Kategorie: Dobrá rada
Souhrn
V přehledovém sdělení je snaha shrnout zásady zahajování farmakoterapie u pacientů s prvozáchytem hypertenze a dyslipidemie. Intervence dyslipidemie nemá zaostat za intervencí hypertenze. Compliance a adhrence pacientů nejsou ideální a je třeba je podpořit vhodným přístupem. Vhodným způsobem je komunikace o cévním věku.
Klíčová slova:
hypertenze – dyslipidemie – komunikace – compliance – adherence – cévní věk
Úvod
Arteriální hypertenze a dyslipidemie patří mezi nejvýznamnější rizikové faktory aterosklerotických vaskulárních onemocnění (ASKVO). Vzhledem k tomu, že až 75 % hypertoniků trpí i dyslipidemií, je třeba po dyslipidemii aktivně pátrat a uvažovat o přidání nejčastěji statinu do léčby u těchto osob dle výše jejich kardiovaskulárního (KV) rizika. Odběr lipidogramu je samozřejmou součástí vstupního laboratoního vyšetření hypertonika. Nová Odborná doporučení pro diagnostiku a léčbu arteriání hypertenze vydaná ve spolupráci Evropské společnosti pro hypertenzi a Evropské kardiologické společnosti (ESH/ESC) kladou důraz na dosažení kontroly hypertenze do 3 měsíců od její diagnózy, aby bylo dosaženo maximální možné kardioprotektivity antihypertenzní léčby a prevence komplikací ASKVO (1). I když je doporučeno u většiny hypertoniků zahájit farmakoterapii hypertenze fixní dvojkombinací antihypertenziv (blokátorem systému renin – angiotenzin – aldosteron, tzn. inhibitorem angiotenzin konvertujícího ezymu ACEi nebo sartanem v kombinaci s blokátorem kalciového kanálu nebo diuretkem), zahájení farmakoterapie hypertenze je možné i monoterapií u pacientů s mírnou hypertenzí a nízkým KV rizikem. Jedná se zejména o skupinu mladších pacientů s hypertenzí. I tito pacienti potřebují intervenci rizikových faktorů a vzhledem k jejich mladšímu věku může být obtížné jim nutnost farmakoterpie vysvětlit. Cílové hladiny lipidogramu, resp. LDL-cholesterolu, se v každých nových odborných doporučeních snižují na základě medicíny založené na důkazech (2). Pečlivá kontrola dyslipidemie by neměla následovat kontrolu hypertenze, ale měla by probíhat současně.
Pojmy compliance a adherence
Samotné pojmy compliance a adherence vlastně ani nemají v češtině svůj přesný překlad. Compliance znamená v překladu vyhovění, splnění, dodržení, svolení. Slovo adherence lze přeložit jako věrnost. V klinické praxi se oba pojmy používají v souvislosti se spoluprací pacientů při léčebném postupu, který jim doporučí lékař nebo jiný zdravotník. Jedná se o režimová opatření i o farmakoterapii. Vzhledem k tomu, že hypertenze ani dyslipidemie nevyvolávají většině pacientů somatické obtíže, může být dosti obtížné započít farmakoterapii těchto interních chorob a udržet complianci pacienta s léčbou v dlouhodobém horizontu a jeho adherenci k léčbě. Oba pojmy bývají někdy zaměňovány. Compliance bývá vnímána spíše jako pasivní se podrobení farmakoterapii, zatímco adherence odráží celkový přístup pacienta k léčbě, včetně jeho aktivního zapojení se do léčebného procesu. Neadekvátní spolupráce pacienta na léčbě je častým problémem. U některých léčiv přitom může i malá odchylka od léčebného režimu znamenat snížení účinnosti. Četné studie již v minulosti prokázaly, že neadekvátní spolupráce pacienta na předepsané léčbě zvyšuje morbiditu i mortalitu řady nemocí, zvyšuje počet hospitalizací a zvyšuje výdaje na zdravotní péči (3). Alarmujícím zjištěním vycházejícím ze studie z klinické praxe bylo, že z 18 806 pacientů s nově diagnostikovanou hypertenzí byla po 6 měsících léčby přítomna vysoká adherence (> 80 % dnů pokrytých léčbou) v pouhých 8 % případů (4).
Zahájení intervence ASKVO
Když přichází do ordinace nový pacient a my chceme zahájit intervenci rizikových faktorů, nesmí být ošetřujícím lékařem podceněna rizika hypertenze a dyslipidemie. Společný výskyt hypertenze a dyslipidemie lze považovat za maligní kombinaci, protože jejich účinky se navzájem potencují. Terapeutická inercie není žádoucí. Vstupním předpokladem úspěšné intervence KV rizikových faktorů je vytvoření důvěry mezi lékařem a pacientem a adekvátní předání informací pacientovi. Pacienta je třeba poučit o riziku, které přinášejí vesměs nebolestivé, ale o to více nebezpečné rizikové faktory ASKVO. Pacienta není třeba „strašit“, ale je třeba poskytnout adekvátní informace. V moderní medicíně a komunikaci s pacientem se upouští od paternalistického přístupu. O pacientovi je třeba uvažovat jako o samostatném jedinci, který má právo na informace o budoucím postupu a má možnost, ale zároveň i jistou povinnost především sám k sobě se na dalším postupu péče o své zdraví podílet.
Při sdělování informací o negativním vlivu hypertenze a dyslipidemie na KV zdraví pacienta je třeba vzít v úvahu pacientovu inteligenci a vzdělání, ale i osobnostní typ pacienta. Pacienti vesměs chápou nutnost úpravy režimových opatření (ač je pak stejně často nenásledují), ale nutnost farmakoterapie, např. v mladším věku u asymptomatických pacientů, nemusí být všeobecně akceptovaná. Je možné se odvolat na text odborných doporučení pro danou problematiku a sdělit pacientovi, že navrhovaný léčebný postup je v souladu s medicínou založenou na důkazech, resp. že je prokázáno, že takovým pacientům, jako je on, tato léčebná strategie pomáhá předejít komplikacím, jako je např. srdeční infarkt nebo mozková mrtvice. Může se osvědčit demonstrace na tabulkách KV rizika SCORE, kde pacient může vidět, jaká je pravděpodobnost úmrtí na ASKVO v budoucích 10 letech. Spíše než pouhá demonstrace na tabulkách SCORE je v současné době doporučeno využívat koncept tzv. „cévního věku“ a koncept „časného stárnutí cév“ (early vascular aging – EVA). Důvody časného zahajování farmakoterapie rizikových faktorů ASKVO jsou zřejmé. V klinických studiích bylo prokázáno, že i malý pokles krevního tlaku a hladiny LDL-cholesterolu v dlouhodobém časovém horizontu mohou významně zlepšit prognózu. Celoživotní expozice hladině LDL-cholesterolu nižší o 1 mmol/l a současně hodnotě systolického krevního tlaku nižší o 10 mmHg byla v citované britské studii spojena s 80% snížením celoživotního rizika ASKVO a 68% snížením celoživotního rizika úmrtí z KV příčin (5). Časná intervence rizikových faktorů ASKVO vedená dle konceptu časného stárnutí cév na základě výše uvedených informací může prodloužit pacientovi život ve zdraví (Obr. 1) (6, 7).
Obr. 1. Koncept časného stárnutí cév – early vascular aging (EVA) (6, 7) 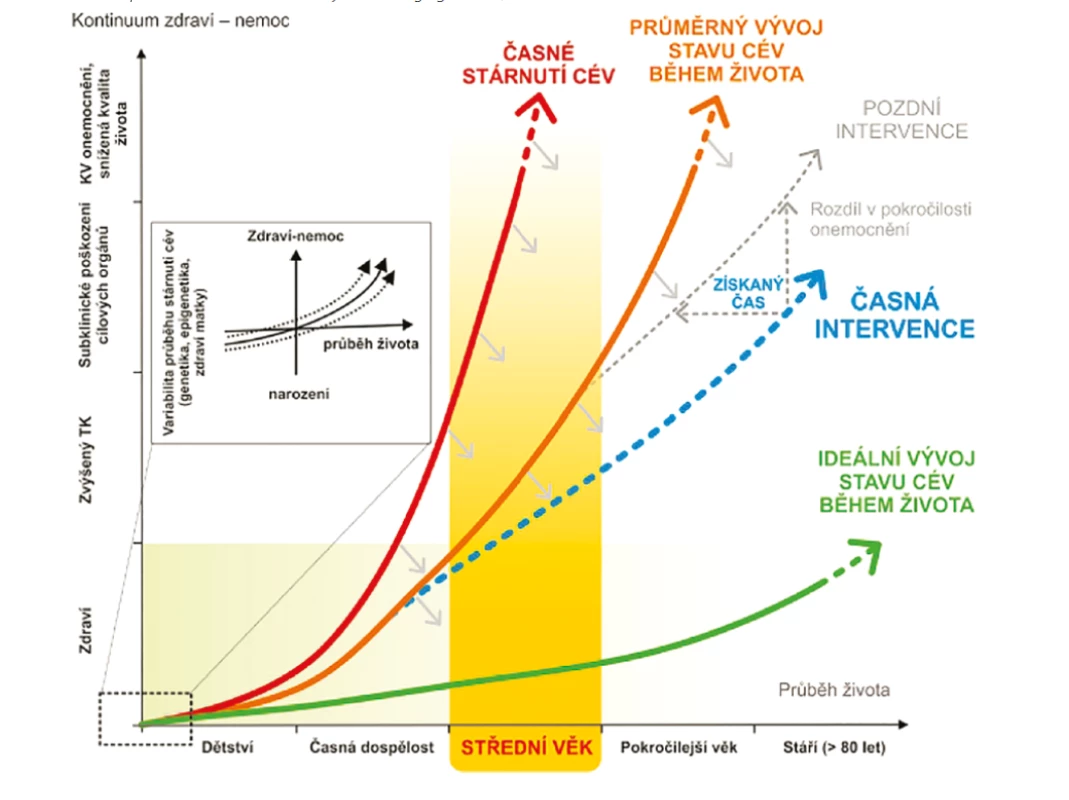
Cévní nebo také vaskulární věk
Věk můžeme hodnotit podle mnoha kritérií. Samozřejmě, že objektivním měřítkem je kalendářní věk, který se může lišit od biologického věku. Biologický věk pak více nebo méně koreluje s věkem vaskulárním. Pojem vaskulárního věku je založen na konstatování, že: „Člověk je tak starý, jak staré jsou jeho cévy.“ Proces cévního stárnutí začíná již od dětství. V zásadě lze na stárnutí tepen nahlížet ze dvou hledisek. Jednak je to tuhnutí tepen, ztráta jejich elasticity, jednak degenerativní změny a tvorba aterosklerotických plátů, které jsou příčinou ischemie, zejména v případě rozvoje aterotrombózy. Oba tyto děje můžeme monitorovat. Změnu elasticity (arteriosklerózu) zejména vyšetřováním rychlosti šíření pulzové vlny (Pulse Wave Velocity – PWV), aterosklerózu pak především neinvazivně ultrasonograficky (měřením tloušťky intima – medie IMT, kotníko-pažní index – ABI) nebo vyšetřením pomocí CT angiografie (8).
V tabulkách SCORE můžeme pacientovi ukázat, jaké je jeho desetileté riziko úmrtí na ASKVO v závislosti na hladinách/hodnotách jeho KV rizikových faktorů. S tabulkami lze dále pracovat. Můžeme dodat, že toto riziko by se mohlo snížit, pokud budou rizikové faktory adekvátně intervenovány. Vývoj KV rizika a pravděpodobnosti úmrtí na ASKVO je možné demonstrovat i v čase a ukázat, jak se KV riziko vyvine, pokud dokážeme nyní v přítomnosti snížit hodnotu krevního tlaku a upravit lipidogram nebo zanechat kouření. Pokud pacient souhlasí s antihypertenzní léčbou a staví se negativně k užívání hypolipidemik, můžeme ukázat, o jakou část prospěchu z úpravy ovlivnitelných rizikových faktorů by se tímto připravil. Neochotu pacientů užívat současně hypolipidemikum a antihypertenzivum můžeme eliminovat předepsáním jejich fixní kombinace. Riziko úmrtí na ASKVO vyjádřené v procentech, resp. stupnicí nízké – střední – vysoké – velmi vysoké v tabulkách SCORE může být pro některé pacienty dosti abstraktním vyjádřením skutečného stavu. V tabulkách SCORE není zcela zohledněno KV riziko mladších nemocných a vychází jako nízké i u osob, které se záhy zvýšení KV rizika dožijí s věkem kvůli přítomnosti rizikových faktorů. Preferovaný koncept cévního věku lze demonstrovat i v tabulkách SCORE (Obr. 2) (2). Zde můžeme pacientovi, kterému je 40 let a kouří a současně má hypertenzi a zvýšený cholesterol, říci že jeho KV riziko je stejné jako u nekuřáka s totožnými hladinami rizikových faktorů, který je ale o 10 let starší. Nebo totožné s nekuřákem, který rizikové faktory nemá a je mu dokonce 60 let.
Obr. 2. Cévní věk dle Doporučení ESH/EAS (2). V tabulce je vyznačeno 4% riziko fatálního ASKVO (aterosklerotického vaskulárního onemocnění). 40letý kuřák s vysokým krevním tlakem a neuspokojivou kontrolou lipidogramu má stejné riziko jako 50letý kuřák s neuspokojivou kontrolou rizikových faktorů. Jejich cévní věk je 60 let, stejně jako u 60letého nekuřáka bez rizikových faktorů 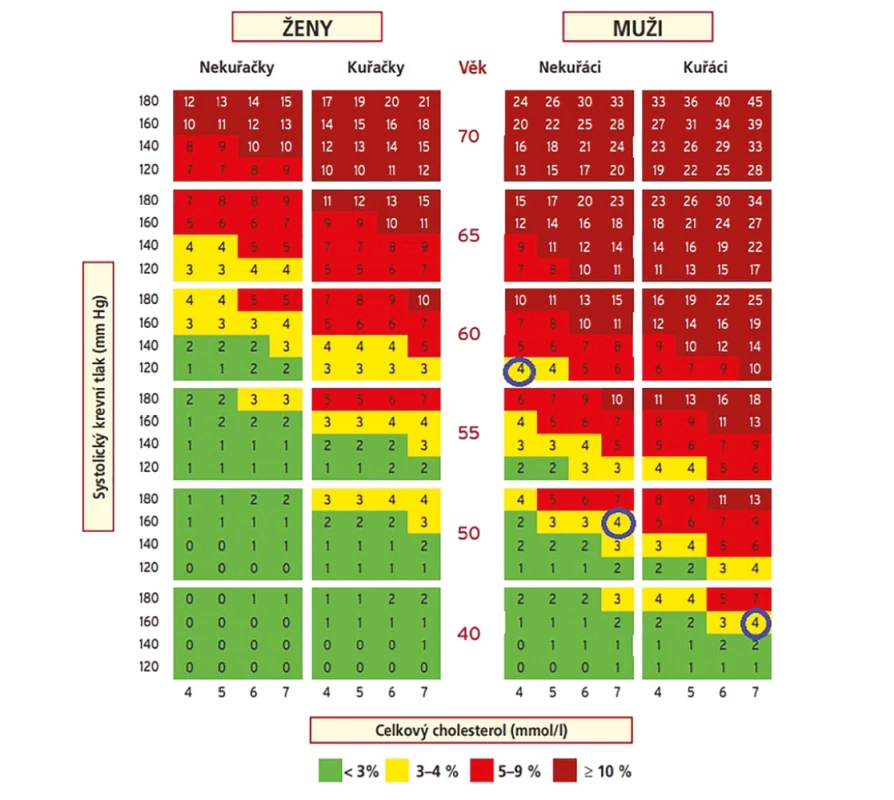
Pro motivaci k implementaci režimových opatření a zahájení farmakologické léčby našich pacientů je možné a doporučené využít přepočtených tabulek cévního věku (Obr. 3) (9) . Tabulky cévního věku na rozdíl od tabulek SCORE ukazují v rocích přímo kalendářní věk a pro pacienta je jednodušší si celou situaci představit. Ostatní KV rizikové faktory jsou stejné jako v tabulkách SCORE. Tabulky pro demonstraci cévního věku jsou účinným nástrojem pro komunikaci s pacienty, kteří mu rozumějí lépe než predikci KV úmrtí pomocí SCORE tabulek. Výhodnost užití tabulek cévního věku v porovnáví s tabulkami SCORE byla demonstrována i v klinické studii (10, 11). Pomocí cévního věku je možné pacientům ozřejmit rizikové faktory, které vedou k stárnutí jejich cév, a motivovat je jak k režimovým opatřením, tak k časnému zahájení farmakoterapie. Věta „Je vám 40 let, ale protože kouříte a máte vysoký krevní tlak a vysoký cholesterol, vypadají vaše cévy, jako kdyby vám bylo 60 let,“ je pro většinu pacientů pochopitelnější.
Obr. 3. Cévní věk dle tabulek SCORE (9) 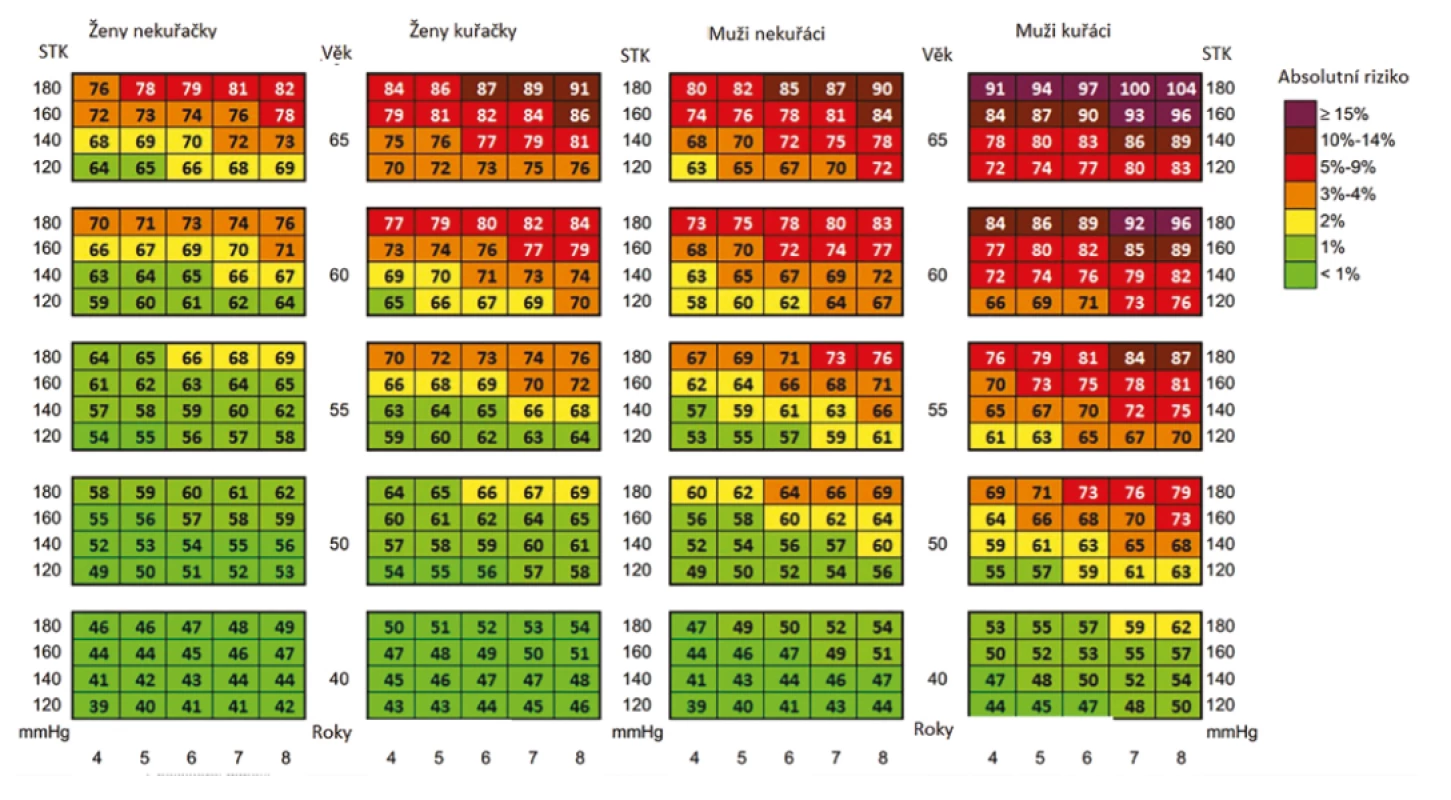
Z klinického hlediska je především významné to, zda dokážeme vaskulární věk nějakým způsobem ovlivnit. V současné době existují důkazy, že aterosklerózu ovlivníme hypolipidemickou léčbou (především statiny), arteriosklerózu zejména léčbou antihypertenzní (ACEi). Výše popsaná možnost ovlivnění cévního věku nás přivádí k výše diskutovanému problému, a tím je compliance nemocných. Aktuálně lze předepsat pacientovi fixní kombinaci dvou léků ovlivňujících vaskulární věk – atorvastatinu s perindoprilem, v různých gramážích. Moderní antihypertenziva a hypolipidemika mají minimum nežádoucích účinků. Pacient musí být o možných nežádoucích účincích poučen. Pacient má vědět, že je vhodné a důležité nežádoucí účinky ošetřujícímu lékaři referovat. Tím lze předejít situacím, kdy pacient léky neužívá, protože mu nějakým způsobem nevyhovují, ale ostýchá se nebo to nechce lékaři sdělit. Úpravou léčby můžeme dosáhnout cílových hodnot rizikových faktorů a nemusíme zbytečně tápat, proč zavedená léčba nefunguje dle našich představ. Velkým pomocníkem jsou fixní kombinace antihypertenziv a hypolipidemik, včetně možné kombinace antihypertenziva a hypolipidemika v jedné tabletě. Současná odborná doporučení podporují užití fixních kombinací antihypertenziv. Je prokázáno, že fixní dvojkombinace nižší dávky antihypertenziv má vyšší antihypertenzní účinnost než monoterapie maximální dávkou antihypertenziva (12). Zároveň je i menší výskyt nežádoucích účinků. Moderní antihypertenziva i hypolipidemika mají dlouhý poločas, takže je možné je podávat v pouze jedné denní dávce. Neplatí již úzus užívání statinu na noc, pokud k tomu není nějaký speciální důvod, např. myalgie akcentované při ranním podání. Antihypertenziva i hypolipidemika mohou být podána v jedné ranní dávce. Objevují se i názory preferující podání všech léků v jedné dávce na noc.
Pacienti mohou mít o léčbě antihypertenzivy, ale zejm. statiny, různé předsudky. Mnoho z nich pochází z fám šířících se svévolně populací a z různých internetových zdrojů. Pacienta je třeba vyslechnout a respektovat jeho obavy, nicméně pevně obhajovat odborné stanovisko. Informace získané na internetu mohou pomoci v péči o pacienta, ale musejí pocházet z důvěryhodných zdrojů. Vhodné jsou stránky pacientských organizací nebo stránky navázané na odborné lékařské společnosti.
Tab. 1. Souhrn v přístupu při zahajování farmakoterapie, upraveno dle (13) 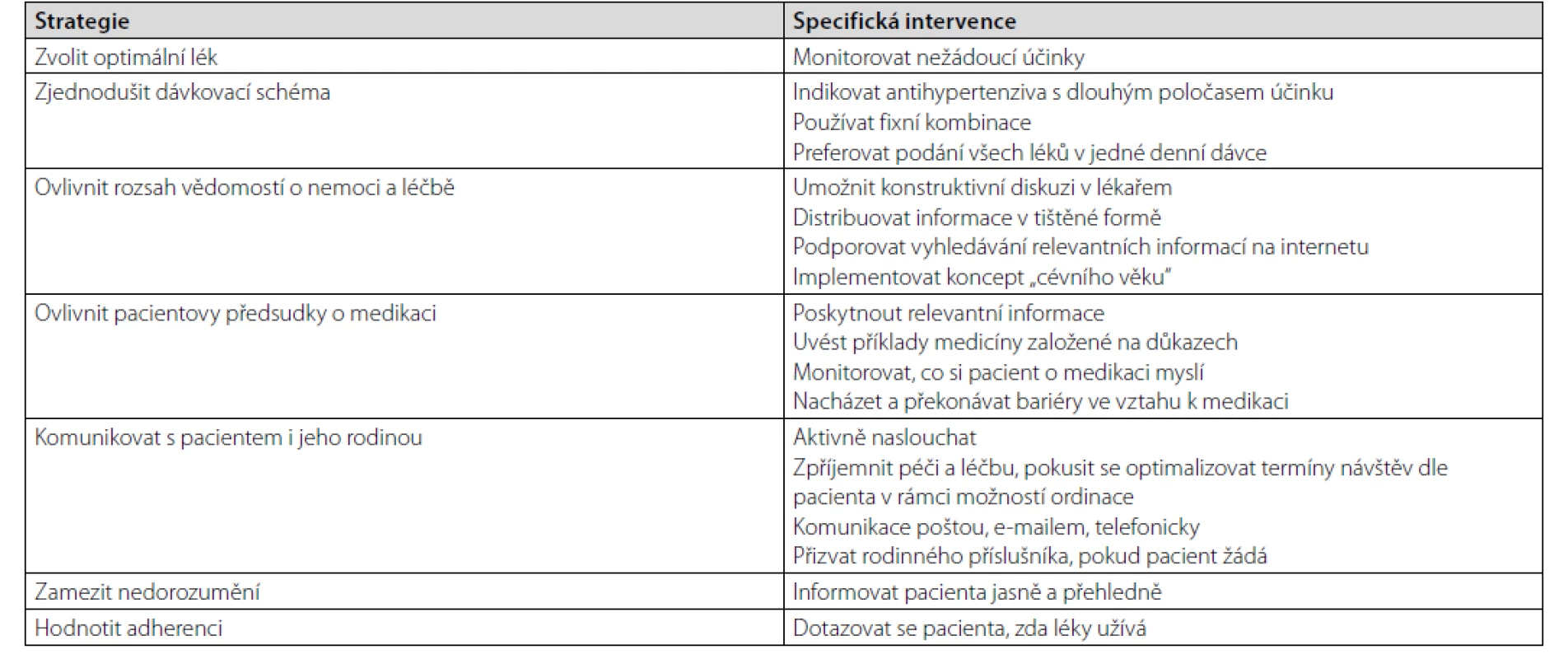
Nutnou součástí intervence KV rizikových faktorů je změna chybných návyků životního stylu. Lékař musí pacienta poučit o nutnosti racionální diety, nekouření a dostatečné fyzické aktivity. Vzhledem k známým problémům v nedostatku času nám zde mohou významně pomoci ostatní nelékařští zdravotničtí pracovníci – vyškolená zdravotní sestra, nutriční terapeut nebo odborník na problematiku zanechání kouření.
V některých případech může pomoci přítomnost pacientova partnera nebo rodinného příslušníka na ambulantní kontrole. Tuto alternativu pacientovi můžeme nabídnout, ale důležitý je souhlas a preference jeho samého. Tento přístup se nám osvědčuje u pacientů s handicapem. Také využíváme a vítáme přítomnost partnerky u mužů při konzultaci s nutriční terapeutkou.
Ústní a osobní předání informací je nenahraditelné, ale pacient po odchodu z ordinace velkou část informací zapomene. Ambulantní zpráva musí být pečlivě zapsána a informace z ní plynoucí pro pacienta musejí být srozumitelné. Je nevhodné používání zkratek. Pacienta je vhodné vybavit tištěnými materiály informujícími o ASKVO jako celku a o doporučením režimových opatření, zejm. o racionální dietě.
Je vhodné naplánovat další návštěvu a podpořit spolupráci pacienta selfmonitoringem hodnot krevního tlaku v domácím prostředí nebo zapisováním jídelníčku. Pacient má mít prostor na své dotazy a lékař se má aktivně ptát, zda dané problematice porozuměl. Při dalších kontrolách bychom pacienta neměli hanět za nedosažení vytyčených cílů, ale měli bychom jej spíše podpořit. Naopak každá pozitivní změna je důvodem k ocenění pacientovy snahy. I při dalších návštěvách je třeba se vracet k vysvětlování nutnosti užívání předepisované farmakoterapie, protože v čase adherence k léčbě klesá. Zásady jsou shrnuty v tabulce, která je upravena dle (13).
Závěr
Hypertenze a dyslipidemie patří mezi nejvýznamnější rizikové faktory ASKVO. Většina hypertoniků má i dyslipidemii. Intervenujeme v oblasti zdravého životního stylu. Současně mnoho hypertoniků vyžaduje zahájení farmakoterapie dyslipidemie dle výše jejich KV rizika. Je třeba se vyvarovat terapeutické inercie v zahajování farmakoterapie obou těchto rizikových faktorů. Koncept cévního věku má být široce používán jako účinný nástroj edukace pacientů a zdůvodnění časného zahájení farmakoterapie rizikových faktorů ASKVO. Základem compliance a adherence k léčbě je vytvoření důvěry mezi pacientem a lékařem, důkladná edukace pacienta, kvalitní komunikace a plánování klinických kontrol.
KORESPONDENČNÍ ADRESA AUTORA:
MUDr. Barbora Nussbaumerová, Ph.D.
Centrum preventivní kardiologie, II. interní klinika LF a FN v Plzni, UK v Praze
E. Beneše 13, 305 99 Plzeň
Článek přijat redakcí: 30. 3. 2021
Článek přijat po recenzích: 28. 5. 2021
Zdroje
1. Williams B, Mancia G, Spiering W et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J 2018; 39(33): 3021–3104.
2. Mach F, Baigent C, Catapano AL et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modifi cation to reduce cardiovascular risk. Eur Heart J. 2020; 41(1): 111–188.
3. Böhm M, Schumacher H, Laufs U et al. Effects of nonpersistence with medication on outcomes in high-risk patients with cardiovascular disease. Am Heart J 2013; 166(2): 306 – 314. e7. doi: 10.1016/ j.ahj.2013.04.016.
4. Mazzaglia G, Ambrosioni E, Alacqua M et al. Adherence to antihypertensive medications and cardiovascular morbidity among newly diagnosed hypertensive patients. Circulation 2009; 120(16): 1598 – 1605. doi: 10.1161/ CIRCULATIONAHA.108.830299.
5. Ference BA, Bhatt DL, Catapano AL, et al. Association of Genetic Variants Related to Combined Exposure to Lower Low-Density Lipoproteins and Lower Systolic Blood Pressure With Lifetime Risk of Cardiovascular Disease. JAMA. 2019; 322(14): 1381–1391.
6. Olsen MH, Angell SY, Asma S et al. A call to action and a lifecourse strategy to address the global burden of raised blood pressure on current and future generations: the Lancet Commission on hypertension. Lancet. 2016; 388(10060): 2665–2712.
7. Zafarová Z. Zaznělo na 18. kongrese Medicíny pro praxi, Olomouc, 25.–26. září 2020 Využijme cévní věk k motivaci pacientů k preventivní kardiovaskulární léčbě. Med. praxi 2020; 17(5): 336–338.
8. Češka R, Petrák O. Vaskulární věk, Vnitř Lék 2019; 65(12): 770–774.
9. Cuende JI, Cuende N, Calaveras-Lagartos J. How to calculate vascular age with the SCORE project scales: a new method of cardiovascular risk evaluation. Eur Heart J. 2010t; 31(19): 2351–2358.
10. Lopez-Gonzalez AA, Aguilo A, Frontera M, et al. Eff ectiveness of the Heart Age tool for improving modifi able cardiovascular risk factors in a Southern European population: a randomized trial. Eur J Prev Cardiol. 2015; 22(3): 389–396.
11. Cuende JI. Vascular Age Versus Cardiovascular Risk: Clarifying Concepts Rev Esp Cardiol. 2016; 69(3): 243–246.
12. Bangalore S, Kamalakkannan G, Parkar S et al. Fixed-dose combinations improve medication compliance: a meta-analysis. Am J Med 2007; 120 : 713–719.
13. Motlová L, Holub D. Compliance a adherence: spolupráce při léčbě. Remedia 2005(6).
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2021 Číslo 4- U pacientů s traumatem je častěji dosaženo adekvátních hladin anti-Xa při dávkování enoxaparinu podle hmotnosti
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Prognostický význam hladiny natriuretických peptidů při léčbě empagliflozinem
- Levothyroxin a zaměnitelnost přípravků s jeho obsahem
- Romosozumab zlepšuje kostní mikroarchitekturu u postmenopauzálních žen s osteoporózou
-
Všechny články tohoto čísla
- Použití léků vyvinutých pro jiné indikace v léčbě infekce covid-19
- Cílené a biologické léky v léčbě zánětlivých revmatických onemocnění
- Léčba střevních zánětů ve 21. století – individualizovaná terapie a telemedicína
- Biologická léčba dyslipidemií
- Sledování dynamiky klinických a laboratorních markerů chronického srdečního selhání při 12měsíční léčbě sacubitril/valsartanem
- Význam a úspěšnost léčby hypertenze nejen u pacientů s diabetes mellitus 2. typu
- Obrovskobuněčná arteriitida: kontroverzní otázky
- Chronická obstrukční plicní nemoc – diagnóza a léčba stabilní fáze onemocnění; personalizovaný přístup k léčbě s využitím fenotypických rysů nemoci Souhrn pozičního dokumentu České pneumologické a ftizeologické společnosti 2020–2021
- Thymom – onemocnění mnoha tváří
- Efektivní komunikace lékař – pacient při časné intervenci hypertenze a dyslipidemie
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Chronická obstrukční plicní nemoc – diagnóza a léčba stabilní fáze onemocnění; personalizovaný přístup k léčbě s využitím fenotypických rysů nemoci Souhrn pozičního dokumentu České pneumologické a ftizeologické společnosti 2020–2021
- Thymom – onemocnění mnoha tváří
- Cílené a biologické léky v léčbě zánětlivých revmatických onemocnění
- Biologická léčba dyslipidemií
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: MUDr. Petr Výborný, CSc., FEBO
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



