-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Co nového přináší aktualizace CEAP klasifikace chronického žilního onemocnění z roku 2020?
What's new in the 2020 update of the CEAP classification system of chronic venous disease?
The aim of the 2020 update of the CEAP (Clinical-Etiology-Anatomy-Pathophysiology) classification is provide the reproducibility of clinical findings between physicians, enable comparison of old and new versions of the CEAP classification, incorporate new evidence - based knowledge into the classification, and provide a balance between simple practical use and highly specific and detailed description of patient with chronic venous disease (CVD) in clinical and other studies. Clinical (C) classification remained unchanged and clinical definitions of all seven classes C0–C6 have been preserved. Class C4 is newly divided into three subclasses: C4a – pigmentation or eczema, C4b – lipodermatosclerosis or atrophie blanche and corona phlebectatica as the C4c clinical subclass has been added. Classes C2 (varicose veins) and C6 (active venous ulcer) are divided into subclasses C2R – recurrent varicose veins and C6R – recurrent active venous ulcer. Etiological (E) classification has not changed, more information on the subgroups has been recommended, resulting in a clearer description of each E subclass. ES is subcategorized to recognize intravenous secondary causes of venous disease (ESI), which is defined as any intravenous condition causing venous wall and/or valve damage; and extravenous secondary causes (ESE), in which case there is no venous wall or valve damage, yet symptoms are present owing to a condition affecting venous hemodynamics either locally or systemically. No cause identified category (EN) is defined of exclusion. The EN descriptor should be present when no other venous etiology (EC, EP, ESI or ESE) is found, yet there are clinical signs and symptoms that can be consistent with those typically associated with venous disease. In the Anatomical (A) classification anatomic abbreviations are now used instead of numbers of the venous segments. Pathophysiological (P) classification has not changed and the basic designation still includes four pathophysiological categories – reflux (PR), obstruction (PO), reflux and obstruction (PR/O), no venous pathophysiology (PN) with the addition of any (one or more) of named specific A anatomic venous segments according to the newly introduced abbreviations.
Keywords:
chronic venous disease – signs – symptoms – clinical presentation – Etiology – Anatomy – pathophysiology
Autoři: Dalibor Musil
Působiště autorů: Angiologické centrum, I. interní klinika – kardiologická FN a LF Olomouc
Vyšlo v časopise: Vnitř Lék 2021; 67(3): 143-148
Kategorie: Přehledové články
Souhrn
Cílem nové aktualizace je udržet reprodukovatelnost klinických nálezů mezi lékaři, umožnit srovnání staré a nové verze CEAP klasifikace, začlenit do klasifikace nové poznatky založené na důkazech a zajistit vyváženost mezi jednoduchým praktickým použitím a vysoce specifickým a detailním popisem pacientů s chronickým žilním onemocněním (CHŽO) v klinických a jiných studiích. Klinická (C) klasifikace: stále platí rozdělení klinických známek do sedmi tříd C0–C6, jejichž definice se nezměnila, třída C4 je rozdělena na tři podtřídy C4a – pigmentace nebo žilní ekzém a C4b – lipodermatoskleróza nebo atrophia blanche, přibyla nová podtřída C4c – corona phlebectatica, třídy C2 a C6 jsou rozdělené na podtřídy C2R – recidivující varixy a C6R – recidivující bércový vřed. Etiologická (E) klasifikace: etiologické dělení se nemění, přesněji a podrobněji jsou definovány jednotlivé podkategorie. Byly definovány intravenózní sekundární příčiny žilního onemocnění (ESI) a extravenózní sekundární příčiny žilního onemocnění (ESE). Subkategorii neznámá etiologie (EN) revize definuje per exclusionem, kdy byly ostatní příčiny (EC, EP, ESI a ESE) vyloučeny a pacient má klinické symptomy a známky typické pro CHŽO. Anatomická (A) klasifikace: číslování žilních segmentů bylo nahrazeno zkratkami odvozenými od anglických anatomických názvů žil. Patofyziologická (P) klasifikace se nemění, platí dělení do čtyř patofyziologických kategorií – reflux (PR), obstrukce (PO), reflux a obstrukce (PR/O), bez prokázané žilní patofyziologie (PN), aktualizace pouze přidává označení jednoho nebo více postižených anatomických žilních segmentů (A) podle nově zavedených zkratek.
Klíčová slova:
chronické žilní onemocnění – klinické známky – symptomy – klinika – etiologie – anatomie – patofyziologie
Úvod
Chronické žilní onemocnění (CHŽO) je v průmyslových zemích velmi rozšířené klasické civilizační postižení, takže se s ním běžně setkávají lékaři řady specializací. Aby mohlo být jakékoliv onemocnění dobře léčeno, musí být nejprve správně diagnostikováno, a to nejen po stránce klinické, ale také etiologické, anatomické a patofyziologické. To je hlavní důvod, proč se řada odborníků z celého světa více než třicet let snaží z různých hledisek klasifikovat tuto pestrou nozologickou jednotku.
První mezinárodní konsenzuální prohlášení o klasifikaci a odstupňování CHŽO dolních končetin bylo vypracováno na 6. zasedání American Venous Forum v únoru 1994 a publikováno v roce 1995 (1). Standardy pro popis žilního onemocnění vycházely z klinické klasifikace vytvořené v roce 1988 společnou pracovní komisí Society for Vascular Surgery a International Society for Cardiovascular Society (2). Klasifikace byla rozdělena do čtyř kategorií, z nichž každá hodnotí CHŽO z jiného pohledu (Tab. 1).
Tab. 1. Čtyři kategorie CEAP klasifikace vytvořené na základě konsenzu z roku 1994, revidované v letech 2004 a 2020 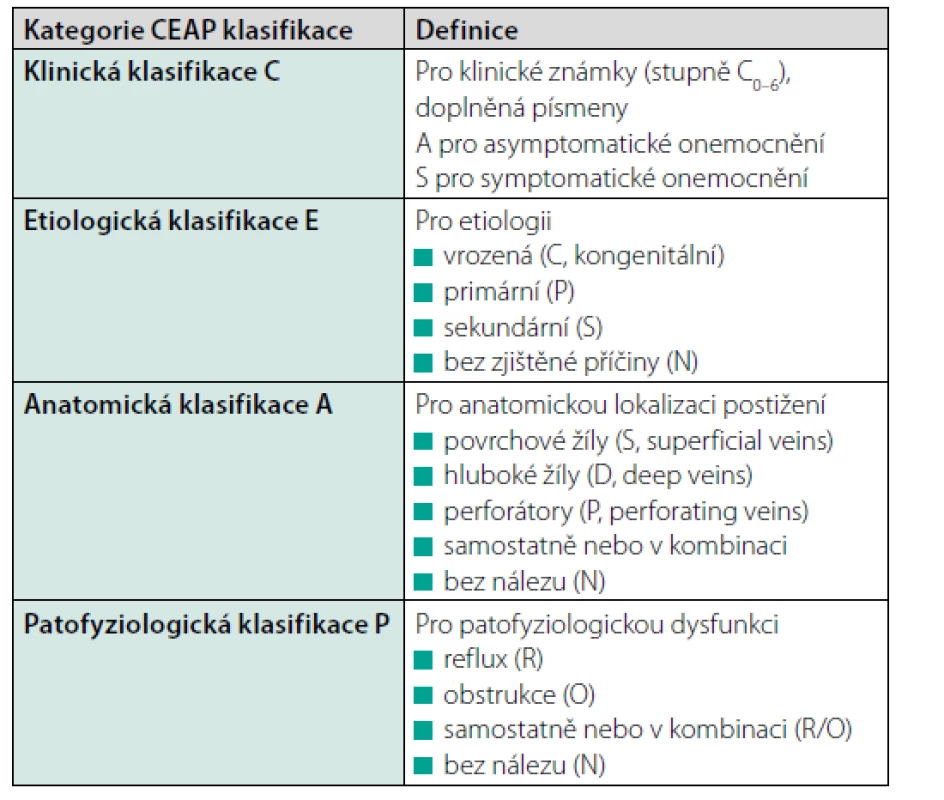
Význam CEAP klasifikace je v jednoduchosti a praktičnosti, proto se její používání široce ujalo po celém světě. Medicína jde rychle dopředu, přibývají nové poznatky, pozorování, metody a léčebné postupy. Tento pokrok proto musí CEAP klasifikace stále dohánět a pravidelně svůj obsah aktualizovat. To je důvod, proč po první aktualizaci z roku 2004 přichází v roce 2020 druhá.
Cílem této nové aktualizace je:
1. udržet reprodukovatelnost klinických nálezů mezi pracovišti a jednotlivými lékaři,
2. umožnit srovnání staré a nové verze CEAP klasifikace,
3. začlenit do klasifikace nové poznatky založené na důkazech,
4. zajistit vyváženost mezi jednoduchým praktickým použitím a vysoce specifickým a detailním popisem pacientů s CHŽO v klinických a jiných studiích.
Jaké jsou nedostatky dosavadních, starých klasifikací?
Největší nedostatky byly shledány v kategoriích C a E, v dalších dvou kategoriích (A, P), byly provedeny pouze kosmetické změny.
1. C kategorie CEAP klasifikace – klinické známky CHŽO
Je to jediná kategorie, která z flebologického hlediska objektivně popisuje pacienta a celou populaci. V sedmi třídách (C0–C6) uvádí objektivní klinické známky CHŽO, patrné při fyzikálním vyšetření, ve vzestupném pořadí podle tíže postižení dolní končetiny. Na základě dlouholetého praktického používání této kategorie při objektivním hodnocení pohledem a popisování dolních končetin lze říct, že dobře odráží klinické potřeby, umožňuje sjednocovat a reprodukovat klinické nálezy mezi pracovišti. Situace však není zcela uspokojivá. Ze všech šesti tříd se jako problematické ukazují třídy C0, C2 a C3 klinické klasifikace.
Třída C0, kam řadíme pacienty s dolními končetinami bez viditelných nebo hmatných známek žilního onemocnění, se rozděluje na dvě podtřídy – asymptomatičtí pacienti C0A a symptomatičtí pacienti C0S. Podtřída C0A jsou zdraví lidé, bez CHŽO. Do podtřídy C0S patří symptomatičtí pacienti bez viditelných nebo hmatných klinických známek CHŽO na dolních končetinách.
Pacienty podtřídy C0S můžeme rozdělit na další dvě skupiny (Tab. 2):
Tab. 2. Rozdělení pacientů podtřídy C0S definované jako žilní symptomy bez klinických známek chronického žilního onemocnění na DK 
1. Žádné známky + klinické symptomy žilního onemocnění + bez UZ průkazu refluxu nebo obstrukce (C0SENANPN)
2. Žádné známky + klinické symptomy žilního onemocnění + UZ průkaz refluxu a/nebo obstrukce (C0SEP/SAS/D/PPR/O)
Do třídy C2 patří pacienti s uzlovitými varixy dolních končetin různého anatomického původu: safenového, z přídatných safén nebo nesafenového. Anatomický původ uzlovitých varixů je nutné rozlišovat s ohledem na předpokládaný další vývoj onemocnění a jeho léčbu.
Třída C3 (otok DK) je příliš široká a nezahrnuje důležité subkategorie otoku. Především otoky nekvantifikuje, neuvádí jejich stupeň, rozsah, postižení jedné nebo obou DK symetricky nebo asymetricky, nepopisuje kvalitu edému jako měkký nebo tuhý, teplý či chladivý.
Nepopisuje délku trvání a cirkadiální rytmus edému – přechodný otok na konci dne kolem kotníků nebo trvalý otok po celý den, případně po většinu dne, neodlišuje flebolymfedém.
Klinická klasifikace nezahrnuje termín corona phlebectatica, která je v současné době považována za pokročilejší formu CHŽO, jakýsi přechod mezi prostými varixy a chronickou žilní insuficiencí. Z klinického hlediska je to časný ukazatel přechodu nekomplikovaného onemocnění do komplikované fáze, kde hrozí rozvoj trofických změn a defektů kůže a podkoží (3) (Obr. 1).
Obr. 1. Corona phlebectatica, vějířovitě nebo paralelně uspořádané větší množství dilatovaných intradermálních žil na mediální straně nohy a kolem vnitřního kotníku 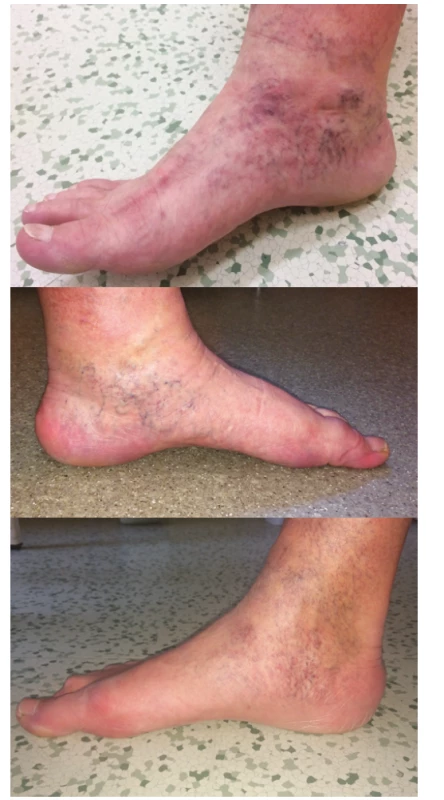
CEAP klasifikace nerozlišuje recidivu varixů po operaci ani recidivující bércový vřed. Ne všichni pacienti s pokročilým žilním onemocněním mají na svých dolních končetinách klinické projevy všech předchozích, nižších klinických stadií. Ty se vůbec nemusely objevit (edém, uzlovité varixy), postupně vymizely (edém) nebo nejsou z nějakého důvodu patrné (pro obezitu, deformace DK, primární kožní změny atd.). Klinický průběh CHŽO není lineární, neprobíhá postupně všemi klinickými stadii. CEAP klasifikace nepočítá s klinickými projevy břišních a pánevních žilních onemocnění na dolních končetinách.
2. E kategorie CEAP klasifikace – etiologie CHŽO
První klasifikace z roku 1995 rozlišuje kongenitální, primární a sekundární CHŽO. Do subkategorie sekundární, známé etiologie (ES), zahrnuje pouze intravenózní příčiny (posttrombotické, posttraumatické a další), které byly v roce 2004 doplněny o traumatické AV píštěle a primární intravenózní sarkom. Zcela chybí extravenózní příčiny, kdy není postižena žilní stěna a chlopně a žilní příznaky vznikají v důsledku lokální nebo celkové poruchy žilní hemodynamiky (1, 6).
Jaké konkrétní změny přináší nová revize CEAP klasifikace?
1. Klinická (C) klasifikace známek CHŽO do tříd C0–C6
Klinická klasifikace je založená na objektivních klinických známkách žilního onemocnění odstupňovaných od nejlehčích po nejzávažnější. Dolní končetiny ve vyšších kategoriích nesou závažnější projevy onemocnění a můžou mít současně některé nebo všechny známky klasifikované v nižších kategoriích. Po léčbě mohou některé známky vymizet a končetinu je třeba překlasifikovat (např. úspěšným chirurgickým odstraněním uzlovitých varixů se dolní končetina přesune z kategorie C2 do kategorie C1).
Všechny základní principy klinického třídění byly zachovány:
1. Stále platí rozdělení klinických známek do sedmi tříd C0–C6.
2. Nezměnila se definice žádné kategorie, včetně charakteristiky patologicky změněných povrchových žil – telangiektázie jsou rozšířené intradermální žíly široké do 1 mm, retikulární žíly dilatované subdermální žíly o průměru do 4 mm a varixy (uzlovité žíly) viditelné a/nebo hmatné subdermální žíly, jejichž průměr přesahuje 4 mm.
3. Základní klinická klasifikace dolní končetiny probíhá podle nejpokročilejší klinické známky, kterou aktuálně najdeme (vhodná pro běžnou klinickou praxi).
4. Rozšířená klinická klasifikace dolní končetiny popisuje všechny klinické známky CHŽO přítomné na dolní končetině (pro klinické a jiné studie).
Nově jsou třídy C2, C4 a C6 rozdělené na podtřídy.
Je všeobecně známou klinickou zkušeností, že varixy a bércové vředy často recidivují, proto byly vytvořené podtřídy C2R – recidivující varixy a C6R – recidivující bércový vřed.
Ke třídě C4, která byla v první revizi klinické klasifikace z roku 2004 rozdělena na dvě podtřídy C4a – pigmentace nebo žilní ekzém a C4b – lipodermatoskleróza nebo atrophia blanche, přibyla nová podtřída C4c – corona phlebectatica.
Corona phlebectatica (synonyma maleolární nebo kotníkový flare) označuje vějířovitě nebo paralelně uspořádané velké množství rozšířených intradermálních žil na mediální straně nohy a kolem vnitřního kotníku. Revize CEAP klasifikace z roku 2004 tuto klinickou známku hodnotila stejně jako první klasifikace v roce 1995 (1, 6). Klinický obraz dilatovaných intradermálních žil, šíře do 1 mm, byť přítomných ve velkém množství a hustotě, byl zařazený mezi teleangiektázie do třídy C1. V nové klasifikaci je corona phlebectatica přesunuta do vyšší třídy C4, protože je na ni nahlíženo jako na časnou známku pokročilého žilního nemocnění. Důvodem této změny je více než pětinásobně vyšší riziko vzniku bércového vředu ve srovnání s počátečními stadii CHŽO C0–C3 (3).
Nová klasifikace zdůrazňuje, že závažnost objektivních klinických známek v žádném případě nekoreluje se závažností subjektivních symptomů provázejících onemocnění. Na to je třeba použít jiné skórovací a hodnotící nástroje, např. VCSS (4, 5).
2. Etiologická (E) klasifikace
V této kategorii revize neprovedla žádné změny, platí rozdělení z roku 2004, přinesla však upřesnění definic všech čtyř možných příčin vzniku CHŽO. To je podle našeho názoru největším přínosem revize. Na základě nejnovějších poznatků mnohem exaktněji vymezila různé příčiny žilních onemocnění. Zejména se to týká extravenózních příčin, které vedou k poruše funkce žilně-svalové pumpy. Tato onemocnění, ačkoliv jsou velmi častá, jsou mnohdy v klinické praxi přehlížená a nedoceňovaná (Tab. 3). Revize tak přispěla ke zlepšení diagnostiky a léčby, protože zjistit etiologii žilního onemocnění je velmi důležité pro:
Tab. 3. Subkategorie sekundární etiologie (ES ) chronického žilního onemocnění 
stanovení prognózy,
léčbu (výběr léčebného postupu a vhodné léčebné metody),
protože očekávatelné výsledky léčby jsou do značné míry ovlivněny etiologií.
CEAP klasifikace z roku 1995 rozlišovala tři subkategorie etiologické klasifikace CHŽO, revize z roku 2004 přidala čtvrtou:
kongenitální etiologie (EC);
primární etiologie (EP), postižení žilní stěny a chlopní z nezjištěné příčiny;
sekundární etiologie (ES), známé patologické příčiny – posttrombotické, posttraumatické, jiné (subkategorie byla v roce 2004 rozdělena na dvě skupiny: ESI – intravenózní a ESE – extravenózní)
neznámá etiologie (EN), nebyla identifikována žádná žilní příčina (6).
Nová revize etiologické dělení nemění, ale doplňuje informace ke všem jednotlivým podkategoriím, pro jejich upřesnění, jasnější a podrobnější popis.
Kongenitální etiologie (EC) podle verze z let 1995 a 2004 odkazuje na vrozené poruchy, které mohou být zjevné již při narození nebo rozpoznány až později (1, 6). Tato definice nebyla úplná, proto ji nynější revize rozšiřuje. Vrozená etiologie CHŽO zahrnuje jakékoliv žilní onemocnění rozpoznatelné při narození nebo později v raném dětství, většinou během prvního roku života. Nejčastěji se setkáváme s žilní agenezí, se žilními, arteriovenózními, žilně-kapilárními nebo komplexními malformacemi (např. Klippelův-Trénaunayův syndrom) a dalšími vrozenými stavy, které jsou provázené známkami a syndromy žilního onemocnění.
Primární etiologie (EP), se kterou se u CHŽO setkáváme nejčastěji, byla v roce 1995 definována: „bez kongenitální nebo zjištěné příčiny“ (1). CEAP klasifikace 2020 definici primární etiologie upřesňuje: primární žilní onemocnění je degenerativní proces žilních chlopní a/nebo žilní stěny, který vede k oslabení žilních chlopní a/nebo žilní stěny a k dilataci žíly. Výsledkem je patologický reflux, který lze zobrazit. Nenacházíme zde zjizvení ani ztluštění žilní stěny, které jsou typické pro sekundární posttrombotický syndrom. Podle revidované CEAP klasifikace bychom neměli najít žádné další faktory, které by onemocnění klasifikovaly jako vrozené nebo sekundární.
Sekundární etiologie (ES) v první edici CEAP klasifikace z roku 1995 popsána pouze jako posttraumatická, posttrombotická nebo jiná, byla v revizi z roku 2004 rozdělena na podskupiny intravenózních a extravenózních příčin bez bližší specifikace. Různé případy intravenózní a extravenózní patologie mají podobné klinické známky a symptomy. S ohledem na rozdílné zdravotní dopady odlišných sekundárních příčin a nutnost volby z neustále se rozvíjejících různých typů specifické léčby je dnes třeba více než kdy jindy přesně rozlišovat mezi těmito dvěma subkategoriemi.
Intravenózní sekundární příčiny CHŽO (ESI) jsou definovány jako jakékoliv onemocnění poškozující žilní chlopně a/nebo stěny. Extravenózní sekundární příčiny CHŽO (ESE) jsou jakákoliv onemocnění, která nepoškozují žilní chlopně a/nebo stěnu, ale při kterých se objevují symptomy spojené s lokální nebo celkovou poruchou žilní hemodynamiky (Tab. 3) (3, 9).
Subkategorie neznámá etiologie (EN) byla přidána při revizi v roce 2004 a označuje stav, kdy nebyla identifikována žádná venózní příčina. Tato původní charakteristika je poněkud matoucí a nepřesná, protože se do jisté míry překrývá s definicí primární etiologie (EP) CHŽO jako idiopatického onemocnění bez známé příčiny. Revize proto tuto subkategorii definuje per exclusionem, kdy byly ostatní příčiny (EC, EP, ESI nebo ESE) vyloučeny a pacient má klinické symptomy a známky, u kterých je nepochybné, že jsou to typické projevy žilního onemocnění.
V prvním konsenzuálním prohlášení z roku 1995 je uvedeno, že jednotlivé etiologické kategorie se vzájemně vylučují. Každý klinik však dobře ví, jak se na jedné dolní končetině potkávají žilní onemocnění různé etiologie, například primární varixy (EP) se sekundárními při ortopedickém onemocnění (ESE), obezitě (ESE) nebo po prodělané hluboké žilní trombóze (ESI).
Kombinaci primárních varixů a hluboké žilní trombózy bychom měli z pohledu etiologie popsat EPSI, protože varixy se objevily jako první a hluboká žilní trombóza vznikla později. U Mayova-Thurnerova syndromu (nověji nazvaného netrombotické léze společných iliackých žil, levé nebo pravé), jehož nejčastější příčinou je zevní komprese levé společné iliacké žíly pravou společnou iliackou tepnou, se může situace komplikovat intraluminální trombotickou nebo netrombotickou žilní obstrukcí (ESEI).
3. Anatomická (A) klasifikace
Zde také došlo k určitým změnám. Žilní systém DK dělený podle konsenzů z let 1995 a 2004 na povrchové žíly (AS), hluboké žíly (AD) a perforátory (AP) byl doplněný o podkategorii AN, bez zjištěné anatomické lokalizace. Rozdělení těchto tří žilních systémů do 18 segmentů se nezměnilo, upraveno bylo jejich označení. Nová revize ustoupila od prostého číslování a zvolila specifické označení jednotlivých segmentů zkratkami. Původní číslování žilních segmentů (1 až 18) bylo pro běžné používání příliš složité. Nově zavedené standardní zkratky odvozené od anglických anatomických názvů žil lze snáze interpretovat a pamatovat si (Tab. 4).
Tab. 4. Anatomická klasifikace žilního systému dolních končetin, rozdělení žilních segmentů do čtyř tříd (AS , AD , AP , AN ) a jejich popis podle staré a nové CEAP klasifikace 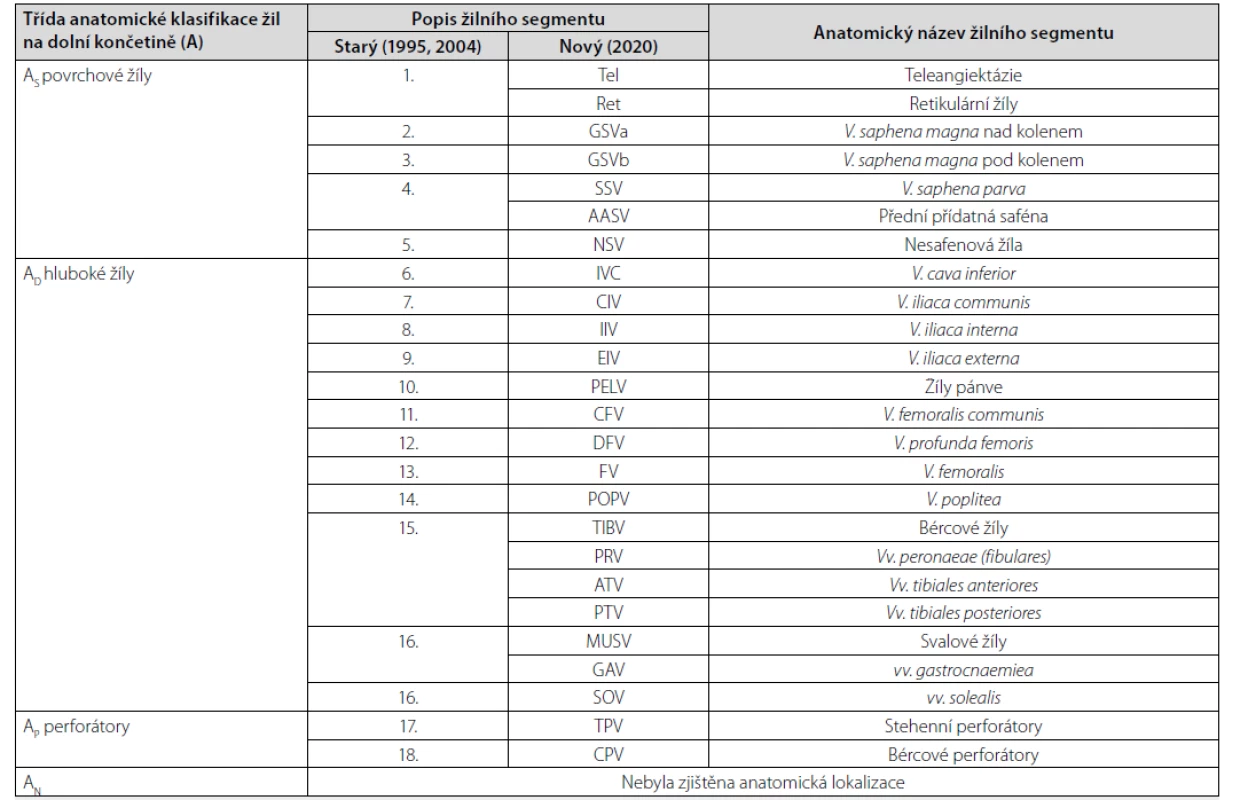
*zkratky jsou odvozené od anglických názvů žil (nikoliv od latinských názvů)
(Lurie, 2020)K drobným úpravám lze počítat doplnění přední přídatné safény (AASV – anterior accessory saphenous vein; správněji podle mezinárodního interdisciplinárního konsenzu z roku 2002 anterior accessory great saphenous vein, 7) do původního 4. segmentu k malé saféně (označeného SSV – small saphenous vein) a přejmenování 13. segmentu z v. femoralis superficialis, podle nomina anatomica, na v. femoralis (FV, femoral vein) (8).
4. Patofyziologická (P) klasifikace
Doposud používaná klasifikace patofyziologických příčin CHŽO se s revizí nemění, stále platí dělení do čtyř podkategorií – reflux (PR), obstrukce (PO), reflux a obstrukce (PR/O), bez prokázané žilní patofyziologie (PN). Aktualizace pouze přidává označení jednoho nebo více postižených anatomických žilních segmentů (A) novou zkratkou uvedenou v tabulce č. 4. Pokud byl ovšem takový žilní segment nalezen. U některých pacientů nelze prokázat reflux ani obstrukci, přesto mají klinické známky CHŽO. Hemodynamické změny se objevují v žilách s chlopenní insuficiencí a refluxem, ale mohou být také v žilách bez insuficience a refluxu. V takovém případě pracovní skupina doporučuje použít klasifikaci PN.
Závěr
Všem změnám CEAP klasifikace jistě není konec, tak jako nikdy nekončí vědecké bádání a pokrok. V budoucnu tedy můžeme očekávat další revize a úpravy.
Kromě přijatých a v nové klasifikaci zahrnutých novinek navrhly čtyři pracovní skupiny, které se podílely na úpravách jednotlivých kategorií, další změny, které zatím nebyly přijaty. Hlavními důvody se ukázaly nedostatek důkazů pro tyto změny a obavy, že by další změny mohly znepřehlednit a komplikovat klinické použití CEAP klasifikace.
Nepřijaté změny navržené pracovní skupinou pro klinickou C klasifikaci:
1. vytvořit podkategorie třídy C0, jak jsou uvedeny v Tab. 2;
2. vytvořit podkategorie třídy C1, zvlášť pro telangiektázie a zvlášť pro retikulární žíly;
3. nebyla upravena a rozdělena kategorie C3 na další subkategorie otoku;
4. vytvořit jednu třídu C5 pro zhojené, aktivní a recidivující bércové vředy a zcela zrušit třídu C6.
Návrh zařadit do anatomické klasifikace další žíly (renální, ovariální, lumbální, intersafenové, gluteální a pudendální žíly), který měl umožnit lépe pochopit vývoj žilní poruchy na dolních končetinách a komplexněji přistupovat k jejich léčbě, nebyl přijat pro nedostatek důkazů o propojenosti mezi těmito různými anatomickými žilními systémy.
Odmítnuto bylo také zařazení přispívajících onemocnění zhoršujících nebo urychlujících žilní onemocnění dolních končetin (těžká obezita, chorobné stavy vedoucí k pravostrannému srdečnímu selhání nebo k poruše žilně svalové pumpy). Tyto zhoršující faktory se mohou uplatňovat samostatnými patofyziologickými mechanismy nebo působit společně s chlopenní insuficiencí či refluxem. Opět zatím chybí důkazy podporující doplnění těchto stavů do kategorie P (patofyziologie) CEAP klasifikace.
KORESPONDENČNÍ ADRESA AUTORA:
doc. MUDr. Dalibor Musil, Ph.D.
Angiologické centrum, I. interní klinika – kardiologická FN a LF Olomouc
I. P. Pavlova 6, 775 00 Olomouc
Článek přijat redakcí: 10. 11. 2020
Článek přijat po recenzích: 8. 4. 2021
Zdroje
1. Consensus statement. Classification and Grading of Chronic Venous Disease in the Lower Limbs: A Consensus Statement. Phlebology 1995; 10 : 42–45.
2. Reporting standards in venous disease. Prepared by the Subcommittee on Reporting Standards in Venous Disease, ad hoc committee on reporting standards, Society for Vascular Surgery/North American Chapter, International Society for Cardiovascular Surgery, J Vasc Surg 1988; 8 : 172–181.
3. Lurie F, Passman M, Meisner M et al. The 2020 update of teh CEAP classification system and reporting standards. J Vasc Surg Venous Lymphat Disord 2020; 8 : 342–352.
4. Vasquez MA, Rabe E, McLafferty RB et al. Revision of the venous clinical severity score: Venous outcomes consensus statement: Special communication of the American Venous Forum ad hoc outcomes working group. J Vasc Surg 2010; 52 : 1387–1396.
5. Perrin M, Eklöf B, Van Rij A et al. Venous symptoms: the SYM Vein Consensus statement developed under the auspices of the European Venous Forum. Int Angiology 2016; 35 : 374–398.
6. Eklof B, Rutherford RB, Bergan JJ, Carpentier PH, Gloviczki P, Kistner RL, Meissner MH, Moneta GL, Myers K, Padberg FT, Perrin M, Ruckley CV, Smith PC, Wakefield TW. Revision of the CEAP classification of chronic venous disorders. Consensus statement. J Vasc Surg 2004; 40 : 1248–1252.
7. Caggiati A, Bergan JJ, Gloviczki P et al. Nomenclature of the veins of the lower limbs: an international interdisciplinary consensus statement. J Vasc Surg 2002; 36 : 416–422.
8. Federative International Committee on Anatomical Terminology. Terminologia Anatomica. Stuttgart: Thieme; 1998.
9. Holý M. Syndrom pánevní kongesce. Kardiol Rev Int Med 2014; 16 : 321–329.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2021 Číslo 3- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Přínos perorálního semaglutidu pro pacienty s DM 2. typu v ordinaci praktického lékaře
- Neuropatie u diabetu: Proč ji nepřehlédnout a kdy myslet i na deficit vitaminů B?
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Nezapomínáme na možnost biologické terapie hypercholesterolemie pomocí PCSK9-inhibitorů?
- Co nového přináší aktualizace CEAP klasifikace chronického žilního onemocnění z roku 2020?
- Možnosti léčby myelodysplastického syndromu v roce 2021
- Léčba tří pacientů s Erdheimovou-Chesterovou chorobou kladribinem, případně kombinací kladribinu a cyklofosfamidu a přehled léčby této nemoci
- Rivaroxaban v léčbě a prevenci recidivy žilního tromboembolismu u dětí
- Postavení moxonidinu v léčbě hypertenze
- Podkožní krvácení při hypotyreóze indukované pembrolizumabem
- Vericiguat u nemocných se srdečním selháním a sníženou ejekčí frakcí – studie VICTORIA
- Komentáře k analýze složení směsi flavonoidů v tabletách Diozen 500 mg metodou UHPLC
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Co nového přináší aktualizace CEAP klasifikace chronického žilního onemocnění z roku 2020?
- Vericiguat u nemocných se srdečním selháním a sníženou ejekčí frakcí – studie VICTORIA
- Postavení moxonidinu v léčbě hypertenze
- Možnosti léčby myelodysplastického syndromu v roce 2021
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



