-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Poranenia asociované s kardiopulmonálnou resuscitáciou
Injuries associated with cardiopulmonary resuscitation
Introduction:
Therapeutic procedures performed during cardiopulmonary resuscitation on patients in cardiac arrest or unconsciousness from any other cause can have serious adverse effects. Scale of injuries scale is very wide – from simple skin lacerations up to serious injuries which can even thwart possibility of successful resuscitation and cause death.Materials and methods:
Comprehensive review of current literature aimed at injuries associated with cardiopulmonary resuscitation.Results:
Authors of this paper offer up-to-date review of possible cardiopulmonary resuscitation associated injuries, which are discussed depending on the method of performed resuscitation – airway management, chest compressions without tools or with automated mechanical devices, and defibrillation. Airway management is frequently associated with subcutaneous hematomas of the neck and head, mucosal membrane lacerations, teeth fractures and airway aspiration. Autopsy findings after cardiac massage are: rib and sternal fractures (very frequent); pleura, lung and cardiac injuries (frequent); cervical spine injuries, pericardial tamponades due to cardiac or aorta rupture, liver, spleen or stomach lacerations (rare). Defibrillation can create skin burns, cardiac or renal injuries due to rhabdomyolysis.Conclusion:
Forensic pathologists as well as clinical practitioners should be aware of the relevance of possible injuries associated with cardiopulmonary resuscitation. The injuries should be avoided if possible, or distinguished from injuries of other origin if they cannot be prevented.Keywords:
cardiopulmonary resuscitation – injury – airway management – chest compressions – defibrillation
Autoři: Lucie Ihnát Rudinská 1; Petr Hejna 2; Peter Ihnát 3,4; Margita Smatanová 1; Igor Dvořáček 1; Anatolij Truhlář 5,6
Působiště autorů: Ústav soudního lékařství FN Ostrava 1; Ústav soudního lékařství LF UK a FN Hradec Králové 2; Chirurgická klinika FN Ostrava, Česká republika 3; Katedra chirurgických oborů, LF OU Ostrava, Česká republika 4; Zdravotnická záchranná služba Královéhradeckého kraje, Hradec Králové 5; Klinika anesteziologie, resuscitace a intenzivní medicíny, LF UK a FN Hradec Králové 6
Vyšlo v časopise: Soud Lék., 59, 2014, No. 3, p. 28-33
Kategorie: Původní práce
Souhrn
Techniky a postupy využívané pri poskytovaní kardiopulmonálnej resuscitácie môžu viesť k vzniku vedľajších poranení. Autori ponúkajú prehľad problematiky poranení asociovaných so zabezpečovaním priechodnosti dýchacích ciest, resuscitáciou dýchania a resuscitáciou obehu. Poranenia sú analyzované v závislosti na type aplikovaných resuscitačných techník - spôsob zaistenia dýchacích ciest, nepriama masáž srdca bez pomôcok, alebo s využitím mechanických resuscitačných prístrojov a defibrilácia.
Kľúčové slová:
kardiopulmonálna resuscitácia – poranenia – zaistenie dýchacích ciest – nepriama masáž srdca – defibrilácia
Náhla zástava obehu postihuje v Európe približne pol milióna osôb ročne, pričom jej najčastejšou príčinou (82,4 %) v dospelosti je ochorenie srdca (1). Rozhodujúcim faktorom pre záchranu života takto postihnutých osôb je neodkladné zahájenie kardiopulmonálnej resuscitácie (KPR).
Pojem „resuscitácia“ je odvodený z latinského slova resuscito, čo v preklade znamená znovu zobudiť, vzkriesiť. Zahŕňa v sebe súbor liečebných postupov, ktoré prispievajú k záchrane ľudského života s cieľom obnoviť základné životné funkcie – vedomie, dýchanie a krvný obeh (2). Podľa rozsahu uskutočňovaných úkonov rozlišujeme neodkladnú resuscitáciu základnú (BLS – basic life support) a neodkladnú resuscitáciu rozšírenú (ALS – advanced life support). BLS je vykonávaná laikmi, alebo zdravotníckym personálom bez vybavenia a pomôcok (s výnimkou automatizovaného externého defibrilátoru), zatiaľ čo ALS je poskytovaná zdravotníckymi teamami, ktoré sú vybavené špeciálnymi pomôckami, prístrojmi a liekmi. Algoritmus ALS zahŕňa množstvo rôzne invazívnych výkonov ako je napr. zaistenie dýchacích ciest, umelá pľúcna ventilácia, defibrilácia, zaistenie vstupu do cievneho riečišťa (žilný alebo intraoseálny vstup), punkcia perikardu, dekompresia hrudníka apod. (3-5).
Zaistenie dýchacích ciest je prvým krokom správne vykonávanej KPR (4-6). Cieľom takéhoto postupu je najmä odstránenie obštrukcie v oblasti horných ciest dýchacích, ochrana dýchacích ciest pred aspiráciou žalúdočného obsahu, možnosť realizácie umelej pľúcnej ventilácie pozitívnym pretlakom pre zaistenie výmeny dýchacích plynov v pľúcach a v neposlednej rade možnosť toalety dýchacích ciest (laváž, odsávanie sekrétu).
Resuscitácia obehu je možná pomocou priamej, alebo nepriamej masáže srdca. Priama masáž srdca je síce historicky staršia, avšak v teréne sa prakticky nevykonáva. Jej využitie je v súčasnosti úzko vymedzené na zriedkavé prípady urgentnej thorakotómie a v priebehu kardiochirurgických zákrokov. Nepriama masáž srdca bola po prvýkrát úspešne použitá u človeka v roku 1960 (7). Od 60-tych rokov minulého storočia sa stala základným (a pre prežitie najdôležitejším) postupom v rámci celej KPR (8). Masáž srdca môže byť vykonávaná bez pomôcok, alebo s využitím špeciálnych masážnych prístrojov.
V Českej a Slovenskej republike sú komerčne dostupné dva typy prístrojov masážnych prístrojov: AutoPulse [ZOLL Medical Corp., Chelmsford, MA, USA] a Lucas I alebo II [Physio-Control Inc., Redmond, WA, USA]. AutoPulse pracuje mechanizmom pradozadného stláčania hrudníka pomocou širokého špeciálneho pasu, zatiaľ čo pri systéme Lucas dochádza k nepriamej masáže srdca pomocou pumpy s piestom umiesteným na oblasť sterna (9). Ďalšou pomôckou používanou na zvýšenie kvality masáže srdca je kardiopumpa [Ambu, Ballerup, Dánsko]. Mechanické resuscitačné prístroje umožňujú vykonávať kompresie hrudníku s dokonale rovnakou hĺbkou a pravidelnosťou, čo má pozitívny vplyv na kvalitu a efekt poskytovanej nepriamej masáže srdca. V súvislosti s ich rozšírením a častejším využívaním sa však v literatúre objavujú práce a kazuistiky popisujúce rôzne závažné komplikácie, najmä poranenia hrudných a brušných orgánov (9,10).
Techniky vykonávané v rámci KPR môžu viesť k obnoveniu životných funkcií a záchrane života, zároveň však môžu spôsobiť poranenie resuscitovanej osoby, tzv. CPR associated injuries. Škála poranení vznikajúcich pri KPR je veľmi široká – od banálnych poranení, vo forme drobných poranení kože či slizníc, až po poranenia nezlučiteľné so životom ako je napr. tamponáda srdca, ruptúra aorty, alebo krvácanie z parenchymatóznych orgánov. Charakter a závažnosť poranení vznikajúcich pri KPR závisí od množstva faktorov – pohlavie, vek, komorbidita, telesná konštitúcia pacienta, intenzita a doba trvania samotného oživovacieho procesu, skúsenosti záchranárov atď.
Poranenia vznikajúce pri zaisťovaní dýchacích ciest technikami základnej kardiopulmonálnej resuscitácie
Na zaistenie priechodnosti dýchacích ciest sa v rámci BLS používajú jednoduché úkony, ktoré sú zamerané na odstránenie najčastejšej prekážky obštrukcie – zapadnutého jazyka. Aktuálne odporúčanie Európskej resuscitačnej rady definuje jednoduchý záklon hlavy so zdvihnutím brady smerom nahor ako základný spôsob zaistenia priechodnosti dýchacích ciest bez pomôcok. Profesionálni zdravotníci môžu tiež použiť predsunutie dolnej čeľuste najmä v situáciách kde je jednoduchý záklon hlavy neefektívny (napr. obezita) (6).
Je zrejmé, že aj tieto jednoduché techniky môžu viesť k poškodeniu pacienta a k vzniku poranení, ktoré sú významné z forenzného hľadiska. Poranenia v oblasti krku boli pozorované predovšetkým vo forme podkožných hematómov, zlomenín jazylky a štítnej chrupavky s masívnym prekrvácaním mäkkých tkanív v okolí týchto štruktúr (11). Ďalšími zaujímavými nálezmi ľahko zameniteľnými s inými patologickými procesmi sú aj drobné krvné výrony v oblasti tváre, retinálne krvácanie a subarachnoidálne krvné výrony vznikajúce v dôsledku prudkej extenzie krku počas KPR (12). Raven zaznamenal výskyt petechií na spojovkách u 21 % a na tvári u 6 % resuscitovaných zomrelých (13).
V dôsledku prudkej extenzie krku môže dôjsť i k ďalším potencionálnym zraneniam a následným komplikáciám. Medzi tieto zranenia možno zaradiť lézie krčnej chrbtice, natrhnutie drobných cievok, čo môže iniciovať embolizáciu mozgových ciev ateromovými hmotami z aterosklerotických plátov (14). Zriedkavo boli pozorované násilné pokusy laikov o otvorenie úst rôznymi predmetmi (vrátane príborových nožov) s následným poranením pier, ďasien, alebo zubov. Extrémnym prípadom nesprávne poskytnutej prvej pomoci je fixovanie jazyka k dolnej pere zatváracím špendlíkom (15). U osôb v bezvedomí s dostatočným spontánnym dýchaním sa v súčasnosti odporúča ich otočenie do zotavovacej polohy na bok (tzv. Rautekova poloha), ktorá nahradila stabilizovanú polohu používanú v minulosti. Negatívnym dôsledkom zotavovacej resp. stabilizovanej polohy môže byť polohová trauma (napr. paréza brachiálneho plexu, alebo otlaky od okuliarov či predmetov umiestnených vo vreckách osoby).
Poranenia vznikajúce pri zaisťovaní dýchacích ciest technikami rozšírenej kardiopulmonálnej resuscitácie
Pri zaisťovaní dýchacích ciest v rámci ALS sú využívané rôzne špecializované pomôcky a prístroje. Ústne a nosné vzduchovody sú najjednoduchšie pomôcky na zaistenie dýchacích ciest. Orofaryngeálny vzduchovod (Guedel´s tube - ústny vzduchovod) bráni zapadnutiu jazyka a zahryznutiu do jazyka. Je používaný najmä u pacientov vyžadujúcich ventiláciu samorozpínacím vakom s tvárovou maskou, alebo u pacientov v hlbokom bezvedomí so spontánnym dýchaním (16). Ústny vzduchovod môže pri nedostatočnej poruche vedomia vyvolať kašeľ, dávivý reflex, zvracanie s následnou aspiráciou. Pri nešetrnom zavádzaní vzduchovodu môžu vznikať drobné poranenia sliznice ústnej dutiny a pharyngu s krvácaním či slizničnými ulceráciami (2).
Nasopharyngeálny vzduchovod (Wendl´s tube – nosný vzduchovod) je v porovnaní s ústnym vzduchovodom lepšie tolerovaný pacientmi, ktorí nie sú v hlbokom bezvedomí. Využíva sa aj u pacientov s obmedzenou prístupnosťou ústnej dutiny – napr. pri poranení maxillofaciálnej oblasti, alebo v dôsledku bolestivého spazmu musculus masseter. Kritickým aspektom využívania ústnych a nosných vzduchovodov je fakt, že na rozdiel od endotracheálnej intubácie nedokážu zabrániť aspirácií do dýchacích ciest. Aspirácia do dýchacích ciest totiž môže výrazným spôsobom skomplikovať celkový stav resuscitovaného a viesť až k úmrtiu. U pacientov so zlomeninami spodiny lebečnej je potrebné brať do úvahy, že pri jeho použití, môžu vzniknúť závažné komplikácie ako je únik cerebrospinalného moku, krvácanie či otorrhea (17).
Laryngeálna maska je považovaná za jednoduchú alternatívu endotracheálnej intubácie, pretože na jej zavedenie a dobré fungovanie nie sú potrebné žiadne ďalšie pomôcky ako napr. laryngoskop. Keďže je zavádzaná do supraglottickej oblasti, zaisťuje vysokú ochranu proti aspirácií, a je vhodná pre pacientov pri podozrení na traumatické poškodenie v oblasti krčnej chrbtice. Kontraindikáciou použitia je obštrukcia dýchacích ciest cudzím telesom alebo opuchom. Ďalšími supraglotickými pomôckami na zaistenie dýchacích ciest sú laryngeálna kanyla, či I-gel. Jednou z najčastejšie používaných pomôcok v prednemocničnej neodkladnej starostlivosti je tzv. Combitube (kombirúrka, kombitubus). Retrospektívna štúdia realizovaná v Quebec(ku) preukázala, že používanie Combitube je na rozdiel od endotracheálnej intubácie spojené s rizikom vniku (20,7 %) rôznych komplikácií. Medzi komplikácie zavádzania Combituby patrí krvácanie z horných dýchacích ciest, opuch jazyka, poranenie hlasiviek, lacerácia a perforácia pažeráka, mediastinitída, poranenie priedušnice, pneumomediastinum a v neposlednom rade aj aspirácia a aspiračná pneumónia (18).
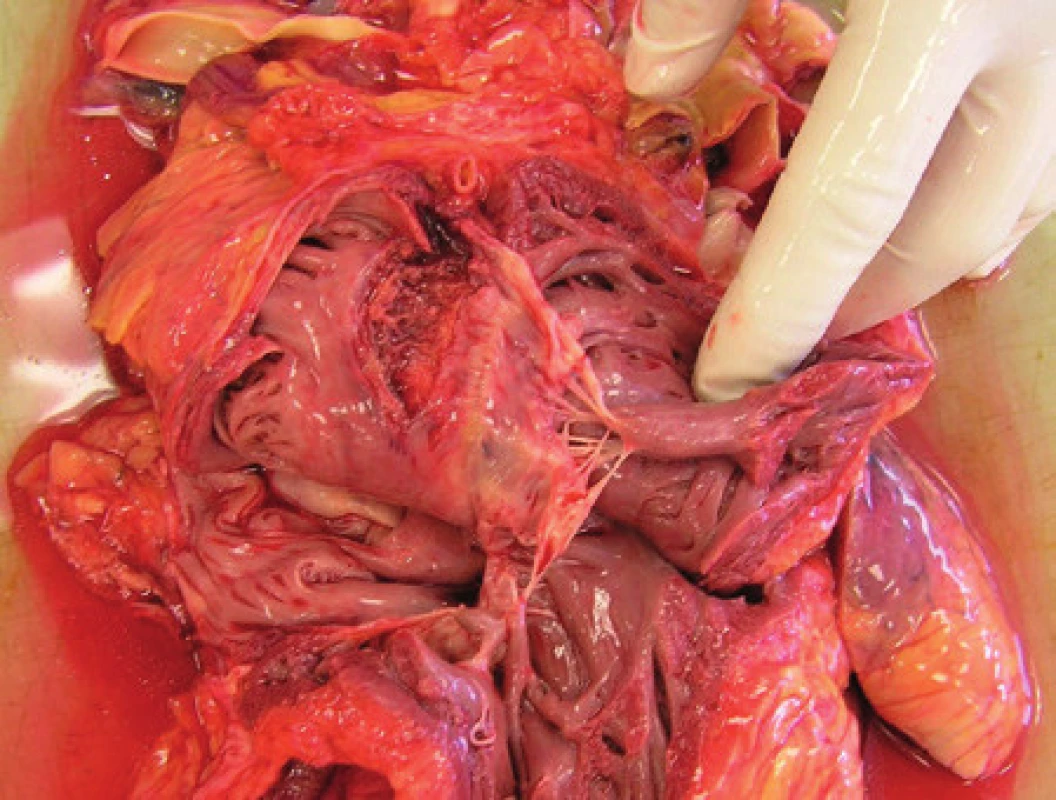
Dýchacie cesty sú najspoľahlivejšie zaistené pomocou endotracheálnej intubácie, ktorá prestavuje zlatý štandard v rámci rozšírenej neodkladnej resuscitácií. Závažné komplikácie intubácie sú spojené s najhorším klinickým výsledkom v zmysle úmrtia alebo hypoxického poškodenia mozgu (19). Už pri samotnej priamej laryngoskopii je pacient vystavený možnosti vzniku poranení. V ústnej dutine sú to zlomeniny zubov, povrchné a hlboké poranenia sliznice, krvácanie, krvné výrony, zlomeniny dolnej i hornej čeľuste, lézie priľahlých nervových štruktúr (8). V oblasti laryngu vznikajú poranenia sliznice charakteru krvných podliatin, tržných raniek, kožných odrenín. Menej časté sú zlomeniny jazylky a štítnej chrupavky (11). Veľmi často poraneným orgánom pri zavádzaní endotracheálnej kanyly je trachea – pri intubácii dochádza k poraneniu až u 6 z 20 pacientov (20). Závažnosť poranenia trachei je rôzna – tržné rany sliznice, hematómy, ruptúry, perforácie a u dlhodobo zaintubovaných pacientov tlakové ulcerácie a perforácie so vznikom pneumo či hemomediastina (Obr. 1).
Obr. 1. Zmliaždenie sliznice priedušnice. 
Nerozpoznaná intubácia do pažeráka je najzávažnejšou komplikáciou endotracheálnej intubácie. V Nemecku bola pri kontrole intubácií vykonaných lekármi rýchlej lekárskej pomoci zistená nepoznaná intubácia do pažeráka v 7 % prípadov s letalitou celých 80 %! (19). Pri nesprávnom zavedení endotracheálnej kanyly do pažeráku boli pozorované poranenia sliznice pažeráku a žalúdku. Zriedkavo boli dokonca zaznamenané ruptúry sliznice žalúdka s následným zakrvácaním do zažívacieho traktu, alebo kompletné ruptúry steny žalúdku s krvácaním do dutiny brušnej (21). Hulewicz (22) popisuje incidenciu takýchto prípadov v rozmedzí 2 – 12 %.
Do rozšíreného algoritmu zaistenia priechodnosti dýchacích ciest patrí aj chirurgické zabezpečenie dýchacích ciest formou koniotómie alebo koniopunkcie. Tieto chirurgické zákroky sú samozrejme tiež zaťažené možnosťou vzniku závažných i menej závažných poranení: poranenia mäkkých tkanív krku, štítnej žľazy, zlomeniny jazylky, tržné rany sliznice hltana a priedušnice s krvácaním a aspiráciou, ruptúru priedušnice, krvácanie, vzduchovú embóliu, tenzný pneumothorax a pneumomediastinum pri nekorektnej inzercii do mäkkých tkanív krku (16). Tracheotómia používaná na zaistenie dlhodobej umelej pľúcnej ventilácie v intenzívnej nemocničnej starostlivosti nepatrí medzi život zachraňujúce výkony a mala by byť vždy vykonávaná elektívne.
Poranenia vznikajúce pri umelej pľúcnej ventilácii
Najjednoduchším spôsobom umelej pľúcnej ventilácie je v rámci základnej neodkladnej resuscitácie dýchanie z úst do úst, resp. z úst do úst a nosu u malých detí (6). Zranenia, ku ktorým môže dôjsť počas poskytovania umelého dýchania, majú najmä povrchový charakter v podobe drobných kožných odrenín a krvných podliatin. Môže však dôjsť aj k insuflácii žalúdku, či zriedkavo k barotraumatickému poškodeniu pľúc.
V rámci rozšírenej neodkladnej resuscitácie je umelá pľúcna ventilácia vykonávaná s využitím rôznych pomôcok resp. prístrojov. Ventilácia s pomocou tvárovej masky a samorozpínacieho vaku (tzv. ambuvak) predstavuje najjednoduchší spôsob ventilácie. Prístrojová ventilácia automatickým ventilátorom je jediná metóda pri resuscitácii, ktorá umožňuje ventilovať pacienta 100% kyslíkom (4,5). Pri správnom nastavení ventilačných parametrov zabraňuje škodlivej hyperventilácií, ktorá obmedzuje srdcový výdaj generovaný srdečnou masážou. Pri používaní mechanických ventilátorov, sú v literatúre popisované patologické pitevné nálezy najmä na pľúcach v podobe prítomnosti atelektáz, alebo pneumothoraxu (ako následok ruptúry pľúcnych búl) (2).
Ventilácia pacienta môže byť vážne kompromitovaná či dokonca znemožnená vznikom tenzného pneumothoraxu napr. ostrým koncom zlomeného rebra, zlomenej hrudnej kosti, alebo príliš vysokým inspiračným tlakom. Riešenie tenzného pneumothoraxu patrí medzi techniky ALS, a to pomocou punkcie a drenáže príslušnej pohrudnicovej dutiny. Pri zavádzaní hrudného drénu môže dôjsť k poraneniam hrudnej steny, hrudných orgánov, alebo aj k poraneniam brušných orgánov (najmä bránice, pečene a sleziny) ak je drén zavádzaný príliš nízko. Najčastejšou komplikáciou nesprávne zavedeného hrudného drénu je poranenie nervovo-cievnych štruktúr v medzirebrovom priestore (najma intercostálnej artérie), s následným vznikom hemothoraxu a len zriedkavo boli pozorované poranenia pľúc, srdca či veľkých cievnych štruktúr mediastina (23).
Poranenia vznikajúce pri poskytovaní nepriamej masáže srdca
Pri poskytovaní nepriamej masáže srdca v rámci KPR (manuálne, prístrojom alebo s pomocou kardiopumpy) je najväčšie násilie smerované proti strednej časti hrudníku, kedy je hrudná kosť stláčaná rytmicky proti chrbtici. Je preto potrebné brať do úvahy, že pri poskytovaní nepriamej masáže srdca je veľmi náročné zvoliť adekvátnu intenzitu kompresie hrudníku. Na jednej strane je totiž nevyhnutné vykonávať kompresie čo najefektívnejšie (väčšia kompresia znamená zvýšenie produkovaného minútového srdečného objemu), na druhej strane silnejšie kompresie vedú k proporcionálnemu zvyšovaniu rizika vzniku poranení, ktoré môžu byť až nezlučiteľné so životom (napr. ruptúra aorty či tamponáda srdca).
Medzi nevýznamné poranenia, ktoré však musí súdny lekár alebo patológ rozpoznať, patria povrchové tlakové zmeny, hematómy alebo exkoriácie vzniknuté použitím rôznych pomôcok v priebehu resuscitácie. Mechanický resuscitačný prístroj AutoPulse vykonáva kompresie hrudníka pomocou širokého pásu, ktorý obopína celý hrudník a navíja sa do dosky pod pacientom. U obéznych pacientov resp. pacientov s väčším priemerom hrudníka preto môže masážny pás spôsobiť šmykové odreniny alebo popáleniny kože hrudníka najčastejšie po jeho laterálnych stranách. Pri použití prístroja Lucas I nebo II je tlak vyvíjaný len predozadne prostredníctvom kruhovej podtlakovej hlavice (zhodnej s tvarom hlavice kardiopumpy). Kompresívny piest je v strednej časti hlavice vystužený, takže maximum povrchových traumatických zmien bude lokalizovaných do oblasti hrudnej kosti. Mechanické resuscitačné prístroje môžu taktiež spôsobiť kruhové, alebo obdĺžnikové obtlačky v mieste kontaktu s pacientom, najčastejšie na úrovni hrudnej kosti.
Zlomeniny rebier predstavujú najčastejšiu komplikáciu nepriamej masáže srdca. Početnosť zlomenín rebier sa v jednotlivých štúdiách pohybuje od 13 do 55 %. V detailne skúmanom súbore 96 autopsií po KPR pozoroval Hashimoto (23) zlomeniny rebier v 52 % prípadov. Z toho boli zlomeniny lokalizované na pravej strane v 43 %, na ľavej strane v 48 % a obojstranné fraktúry boli pozorované až v 39 % prípadov. Priemerný počet bol 7,3 zlomených rebier na osobu. Najčastejšie zlomené 3. až 5. rebro na ľavej strane hrudníku v medioklavikulárnej čiare. Naproti tomu Buschmann uvádza, že najčastejšie pri KPR dochádza k zlomeninám 2. až 7. rebra v medioklavikulárnej čiare. V žiadnej štúdií neboli pozorované poresuscitačné zlomeniny 11. a 12. rebra, ku ktorým obvykle dochádza pri iných úrazových mechanizmoch (14,16,23,24). Po nepriamej masáži srdca boli zaznamenané aj transverzálne zlomeniny hrudnej kosti, najčastejšie v jej strednej tretine. Početnosť zlomenín sterna sa v jednotlivých štúdiách pohybuje od 14 až 43 % (23). Zatiaľ čo množstvo vzniknutých zlomenín rebier sa zvyšuje s vekom resuscitovaného (77 % zlomenín je u osôb vo veku nad 50 rokov), vznik zlomenín hrudnej kosti sa zdá byť na veku nezávislý. Kroner vo svojej štúdií opisuje aj veľmi ojedinelý výskyt zlomenín krčných a hrudných stavcov pri KPR (24).
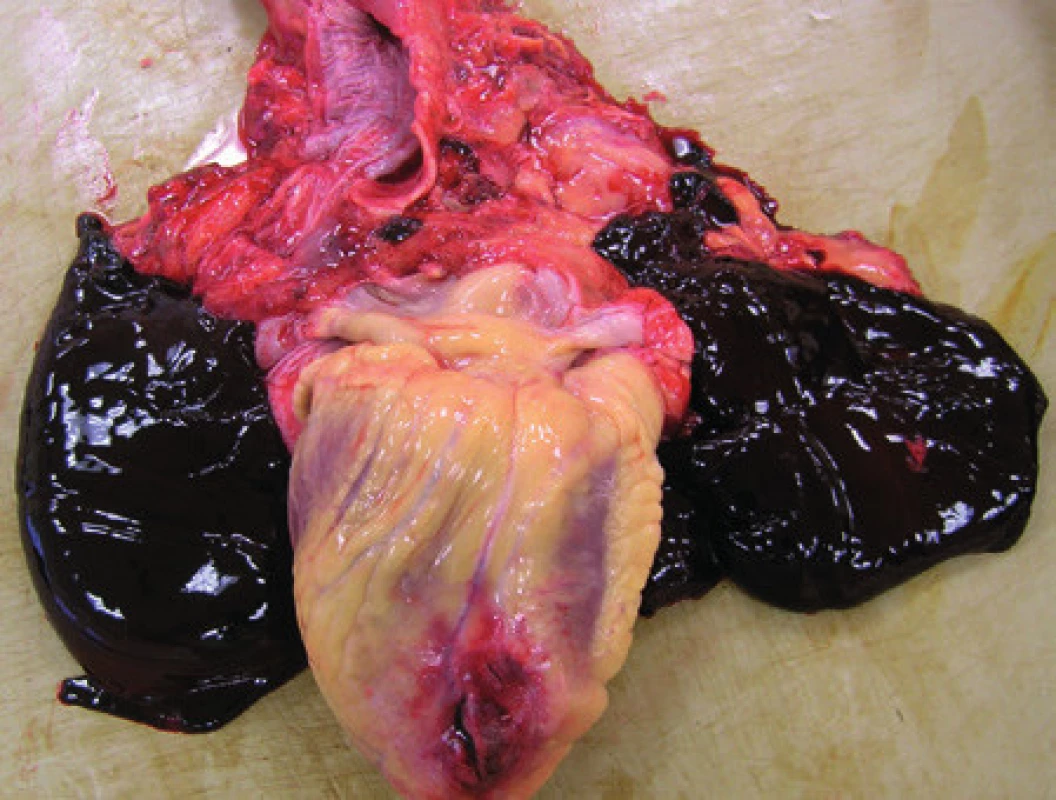
Nepriama masáž srdca vedie nielen k poraneniam skeletu (zlomeniny rebier, hrudnej kosti, chrbtice), ale veľmi často aj k rôznym poraneniam orgánov hrudnej dutiny. Pozorované boli poranenia pleury a pľúc (hemorrhagie, kontúzie, lacerácie), srdca (epikardiálne, myokardiálne hemorrhagie a kontúzie, ruptúry steny srdca, tamponády) (Obr. 2,3), bránice (kontúzie, ruptúry) a veľkých ciev mediastina (23). Tamponáda srdca vznikajúca v priebehu nepriamej masáže srdca obvykle vzniká v dôsledku ruptúry steny srdca – najčastejšie ľavej komory. Ako predisponujúci faktor ruptúry srdca bola identifikovaná predchádzajúca lézia v svalovine charakteru infarktu myokardu (25). Bode a Joachim opisujú i smrteľné prípady poranenia vzostupného úseku aorty ako následok KPR a to až v 1 % resuscitovaných prípadov, pričom pozorovali častejší výskyt tohto poranenia bol pozorovaný pri použití kardiopúmp (26).
Štúdia zameraná na porovnanie poranení hrudníku vznikajúcich pri manuálnej a prístrojovej masáži srdca preukázala zvýšený výskyt poranení pri použití resuscitačných prístrojov. Poranenia boli zaznamenané u 87,5 % osôb resuscitovaných pomocou resuscitačného mechanického prístroja LUCAS, u 72,7 % osôb resuscitovaných pomocou AutoPulsu, a iba u 27,3 % osôb po manuálnej nepriamej srdečnej masáži. Jednalo sa predovšetkým o zlomeniny hrudnej kosti, viacpočetné zlomeniny rebier, krvné výrony v prednom a zadnom medzihrudí (1). Zvýšený výskyt poranení (u 20 – 80 % prípadov) vznikajúcich v dôsledku použitia mechanických prístrojov uvádzajú aj ďalší autori (27-31). Popri zlomeninách boli pozorované aj závažnejšie poranenia ako napr. tenzný pneumothorax, hemothorax, tamponáda srdca, lacerácia pečene, ruptúra aorty či dolnej dutej žily. Poranenie pľúc mechanizmom barotraumy vzniká najčastejšie pri súčasnom použití mechanického prístroje s automatickým ventilátorom k zaisteniu umelej pľúcnej ventilácie, pokiaľ dôjde k vdýchnutiu veľkého dychového objemu do pacienta v okamžiku intenzívnej mechanickej kompresie. Následkom môže byť pneumothorax, alebo krvácanie do dýchacích ciest.
V súvislosti s nepriamou masážou srdca sa stretávame aj s poranením brušných orgánov – najmä s poranením sleziny a pečene (Obr. 4). Vzhľadom k anatomickým pomerom sú obvykle poranené orgány v hornej polovici brušnej dutiny. Najčastejšie býva poranený ľavý lalok pečene, menej často pravý lalok, slezina a žalúdok (1,32). Krischer vo svojej štúdií zaznamenal úrazové zmeny na pečeni charakteru ruptúr alebo subkapsulárneho hematómu v 2,1 % prípadov, naproti tomu pozoroval poranenie žalúdku len v 1 % prípadov (33). Poranenie žalúdku (ruptúra so vznikom hemato a pneumoperitonea) býva obvykle v dôsledku insuflácie žalúdku pri nesprávnej intubácii (34). V súčasnosti nie je k dispozícii relevantná štúdia početnosti takýchto poranení u resuscitovaných osôb. Vitello však na podklade možných závažných následkov takýchto poranení odporúča aktívne pátranie po potenciálnom poranení sleziny u všetkých pacientov, ktorí prežijú KPR (35).
Obr. 4. Subkapsulárny hematóm pečene. 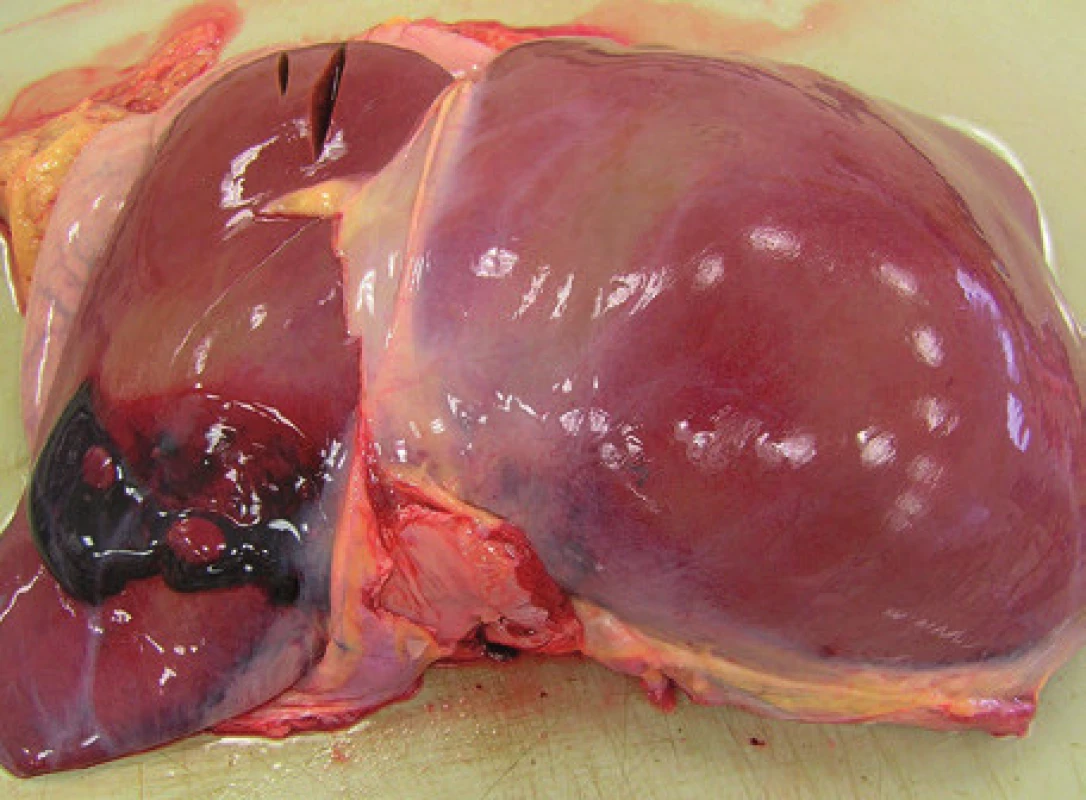
Pri vonkajšej obhliadke tela po KPR sa súdny lekár stretáva aj s ďalšími možnými patologickými nálezmi – časté sú petechie a drobné krvné výrony v oblasti tváre a krku (13). Tomuto nálezu je nutné venovať zvýšenú pozornosť, pretože petechie v oblasti tváre sú pozorované aj u obetí násilných úmrtí (strangulácia, úrazy hlavy), alebo aj u náhlych úmrtí zapríčinených ochorením CNS či sepsou. V rámci diferenciálnej diagnostiky je potrebné brať do úvahy aj možnosť vzniku petechií v oblasti tváre pri zlyhávaní srdca na podklade hypoxie a následného zvýšeného intrakapilárneho tlaku.
Vznik subarachnoidálného krvácania pri KPR pozoroval Saukko, ktorý pokladá za mechanizmus vzniku tohto porania hyperextenziu krku počas KPR, kedy prudkým pohybom hlavy dorzálnym smerom dochádza k natrhnutiu vertebrálnej artérie (11). Krvácanie do CNS však môže byť kauzálnou príčinou náhlej zástavy obehu, alebo vzniknúť traumaticky následkom pádu v okamžiku zastavenia mozgovej perfúzie.
Významný nálezom, ktorý nachádzame pri pitve resp. pri histologickom vyšetrení osôb ktorým bola pred smrťou poskytnutá KPR, je embolizácia kostnej drene. Baringen uvádza, že až v 13% prípadov bola mikroskopicky diagnostikovaná embolizácia kostnej drene v periférnych tepnách s predominanciou koronárnych a pulmonárnych artérií (36). Okrem embolizácie kostnou dreňou je pri nepriamej masáži srdca možný aj vznik tukovej embólie. Šteiner vo svojej štúdii potvrdil, že po nepriamej masáži srdca sa tuková embólia vyskytuje v 42 % všetkých resuscitovaných prípadov, a dokonca až u 67 % resuscitovaných osôb, u ktorých došlo k zlomeninám kostí hrudníka (37). Vzťah výskytu tukovej embólie a zavádzania intraoseálnych vstupov (s následnou intraoseálnou infúznou liečbou) nebol doposiaľ popísaný.
Poranenia vznikajúce v dôsledku defibrilácie
Analýza EKG s prípadným použitím automatického externého defibrilátora, patrí medzi základné prvky algoritmu rozšírenej KPR (8). Elektrický výboj má za cieľ zrušiť nekoordinovanú elektrickú aktivitu srdca a umožniť nástup srdcovej automacie (4,7). Na defibriláciu je používaný elektrický výboj bifázický (v rozmedzí 120 až 360 J podľa odporúčania konkrétneho výrobcu), alebo monofázický (vždy 360 J), ktorý je aplikovaný prostredníctvom defibrilačných elektród. Po aplikovaní defibrilačného výboja sú takmer vždy pozorované povrchové poranenia kože v mieste pripojenia elektród (vzorované erytémy a povrchové popáleniny). Po použití defibrilátora však boli zaznamenané aj závažnejšie poranenia vo forme rhabdomyolýzy s následnou myoglobinúriou a eventuálnym renálnym zlyhaním (38,39). Po opakovaných elektrických výbojoch bola v myokarde mikroskopicky preukázaná prítomnosť izolovaných nekróz (11).
ZÁVER
Spektrum poranení vznikajúcich pri kardiopulmonálnej resuscitácií je veľmi široké a frekvencia ich výskytu pomerne častá. Ak poranenia vzniknú, je veľmi dôležité správne určiť ich príčinu a mechanizmus. Súdny lekár má v tomto smere principiálnu úlohu – zistiť a objasniť jednotlivé zranenia, vylúčiť artefakty pri hodnotení všetkých nálezov zistených pri pitve pacienta, u ktorého bola pred smrťou zahájená KPR. Je nutné zhodnotiť celkový obraz získaný pri pitve v korelácii so záznamami zdravotníckej záchrannej služby či zdravotníckou dokumentáciou zo zdravotníckeho zariadenia. Precízna analýza poranení asociovaných s KPR je pri pitve nevyhnutná, pretože je základným predpokladom pre ich správnu interpretáciu a vyvodenie relevantných záverov. Z týchto dôvodov je preto potrebné venovať problematike poranení asociovaných s KPR veľkú pozornosť a iniciovať vznik štúdií, ktoré by detailne skúmali túto problematiku a analyzovali poranenia vznikajúce pri KPR.
Adresa pre korešpondenciu:
MUDr. Lucia Ihnát Rudinská
Ústav soudního lékařství FN Ostrava, 17. listopadu 1790, Ostrava, 708 52
Tel. +420 597 371 710
Fax: +420 597 371 706
e-mail : dr.rudinska@seznam.cz
Zdroje
1. Truhlář A, Hejna P, Žabka L et al. Injuries caused by the AutoPulse and LUCAS II resuscitationsystems compared to manual chest compressions. Resuscitation 2010; 81 : 62.
2. Počta J, et al. Kompendium neodkladné péče. Praha: GradaPublishing; 1996 : 48-61.
3. Larsen R. Kardiopulmonale Reanimation. In: Larsen R (eds). Anasthesie, (8th ed). Urban and Fischer PublishingHouse, Munchen Jena; 2002 : 851-900.
4. Nolan JP, Soar J, Zideman DA et al. on behalf of the European Resuscitation Council Guidelines Writing Group. European Resuscitation Council Guidelines for Resuscitation 2010. Section 1. Executive summary. Resuscitation 2010; 81 : 1219–1276.
5. Truhlář A, Kasal E, Černý V. Přehled nejvýznamnějších změn v doporučených postupech pro neodkladnou resuscitaci. Anesteziologie a intenzivní medicína 2011; 22 : 115–123.
6. Koster RW, Baubin MA, Bossaert LL et al. on behalf of the European Resuscitation Council Guidelines Writing Group. European Resuscitation Council Guidelines for Resuscitation 2010. Section 2. Adult basic life support and use of automated external defibrillators. Resuscitation 2010; 81 : 1277–1292.
7. Kouwenhoven WB, Jude JR, Knickerbocker GG. Closed-chest cardiac massage. JAMA 1960; 173 : 1064-1067.
8. Larsen R et al. Anestezie. Kardiopulmonální resuscitace v praxi. Grada Publishing, 1998 : 854-866.
9. Koudela M, Grossová I, Strejc P. Úrazové změny nitrohrudních orgánů vzniklé při externí machanické kardiopulmonální resuscitaci. Kazuistiky. Soud Lek 2013; 3 : 42-44.
10. Truhlář A, Hejna P, Žabka L et al. Poranění hrudníku při mechanické srdeční masáži – pilotní studie. Urgentní medicína 2011; 14 : 14–19.
11. Saukko P, Knight B. Knight´s forensic pathology (3rd ed). London: Arnold; 2004 : 40-41.
12. Hood I, Ryan D, Spitz WU. Resuscitation and petechiae. Am J Forensic Med Pathol 1988; 9 : 35-37.
13. Raven KP, Rey DT, Harruff RC. Artifactual injuries od the larynx produced by resuscitative intubation. Am J Forensic Med Pathol 1999; 20 : 31-36.
14. Bushmann C.,Tsokos M.. Frequent and rare complications of resuscitation attemps. Int Care Med 2009; 35 : 397-404.
15. Uhlíř M. Často kladené dotazy k základní neodkladné resuscitaci. Urgentní medicína 2011; 1 : 31-32.
16. Buschmann C, Schulz T, Tsokos M et al. Emergency medicine techniques and the forensic autopsy. Forensic Sci Med Pathol 2013; 9 : 48-67.
17. Muzzi DA, Losasso TJ, Cucchiara RF. Complication from a nasopharyngeal airway in a pacient whit a basilar skull fracture. Anesthesiology 1991; 74 : 366-368.
18. Vézina MC, Trépanier CA, Nicole PC et al. Copmlications associated whit the esophageal-tracheal combitube in the pre-hospital setting. Can J Anaesth 2007; 54 : 124-128.
19. Russo SG, Zink W, Herff H et al. Tod durch (k)einen Atemwweg: Trauma durch die präklinische Atemwegssicherung? [Death due to (no) airway: Adverse events by out-of-hospital airway management?]. Anaesthesist 2010; 59 : 929–939.
20. Schonfelder K, Thieme V, Olthoff D. Iatrogenic injuries of the trachea. Anesthesiol Reanim 2004; 29 : 8-11.
21. Piardi T, D´Adda F, Palmieri F et al. Shock and dyspnea after cardiopulmonary resuscitation: a case of inatrogenic gastric rupture. Chir Ital 2000; 52 : 593-596.
22. Hulewicz B. Gastric trauma following cardiopulmonary resuscitation. Med Sci Law 1990; 30 : 149-152.
23. Hashimoto Y, Moriya F, Furumiya J. Forensic aspects of complications resulting from cardiopulmonary resuscitation. Legal Med 2007; 9 : 94-99.
24. Kroner C, Maissen P, Reichenstein D et al. Pathologische Wirbelkorperfractur nach kardiopulmonaler Reanimation. Notfall+Rettungsmed 2011; 14 : 488-490.
25. Baldvin JJ, Edwards JE. Rupture of right ventricle complicating closed chest cardiac massage. Circulation 1976; 53 : 562-564.
26. Bode G, Joachim H. Zur Differentialdiagnose von Unfall – und Reanimationstraumen. Rechtsmed 1987; 98 : 19-32.
27. Austlid I, Vikenes B, Heradsteit B et al. Experience with two mechanical chest compression devices on out-of-hospital cardiac arrests. ERC 2006 Scientific Congrese, Bergen, Norway.
28. DeRooij PP, Wiendels DR, Snellen JP. Fatal complication secondary to mechanical chest compression device. Resuscitation 2009; 80 : 1214-1215.
29. Hutchings AC, Darcy KJ, Cumberbatch GL. Tension pneumothorax secondary to automatic mechanical compression-decompression device. Emerg Med J 2009; 26 : 145-146.
30. Rubertsson S, Huzevka T, Smekal D et al. Mechanical chest compressions with the LUCAS device does not increase the incidence of injuries in cardiac arrest victims. Circulation 2007; 116.
31. Kongstad PC, Englund E. Pre-hospital CPR, mechanical compressions and autopsy findings. Scand J Trauma Resusc Emerg Med 2005; 13 : 87-88.
32. Meron G, Kurkciyan I, Sterz F et al. Cardiopulmonary resuscitation – associated major liver injury. Resuscitation 2007; 75 : 445-453.
33. Krischer JP, Fine EG, Davis JH et al. Complications of cardiac resuscitation. Chest 1987; 92; 287-291.
34. Schvadron E, Moses Y, Weissberg D. Gastric rupture complicating inadvertent intubation of the oesophagus. Can J Surg 1996; 39 : 487-489.
35. Vitello JM, Hartung R. Splenic laceration secondary to closed chest massage: succesful recognition and management-case report. J Trauma 1991; 31 : 426-428.
36. Baringer JR, Salzman EW, Jones WA et al. External cardiac massage. New Eng J Med 1961; 265 : 62-65.
37. Šteiner I, Klempířová A. Nepřímá masáž srdce jako příčina tukové embolie plic. Cesk Patol 1990; 26 : 109-111.
38. Hojs R, Sinkovic A, Hojs-Fabjan T. Rabdomyolysis and acute renal failure following cardioversion and cardiopulmonary resuscitation. Ren Fail 1995; 17 : 765-768.
39. Minor RL Jr, Chandran PK, Williams CL. Rabdomyolysis and myoglobinuric renal failure following cardioversion and CPR fo racute MI. Chest 1990; 97 : 485-486.
Štítky
Patologie Soudní lékařství Toxikologie
Článek vyšel v časopiseSoudní lékařství

2014 Číslo 3-
Všechny články tohoto čísla
- Případ arytmogenní pravostranné ventrikulární kardiomyopatie (ARVC/D) s využitím imunohistochemického vyšetření tenascinu C k posouzení remodelace myokardu
- Oznámení
- Arteficiální hematom
- A Global Vision for the Future Development of the International Academy of Legal Medicine (IALM).
- Poranenia asociované s kardiopulmonálnou resuscitáciou
- Doc. MUDr. František Longauer, CSc. - in memoriam
- Využití RTG vyšetření v soudním lékařství
- 22nd International Meeting on Forensic Medicine Alpe – Adria – Pannonia
- Soudní lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Využití RTG vyšetření v soudním lékařství
- Poranenia asociované s kardiopulmonálnou resuscitáciou
- Arteficiální hematom
- Případ arytmogenní pravostranné ventrikulární kardiomyopatie (ARVC/D) s využitím imunohistochemického vyšetření tenascinu C k posouzení remodelace myokardu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání