-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Fyloidní tumor a jeho malignizace v invazivní duktální karcinom prsu − kazuistika
Phyllodes tumor and its malignization into invasive ductal carcinoma − a case report
Introduction: Phyllodes tumors of the breast are rare and very distinct types of mammary neoplasms. They are characterized by their biphasicity, i.e. the presence of stromal and epithelial components at the same time. Malignancy is determined by the degree of stromal differentiation. The coexistence of the malignant epithelial component is a very rare phenomenon. Dozens of cases of simultaneous phyllodes tumor and epithelial malignancy have been reported so far. Nevertheless, the biological nature of this process is still an unexplained and a controversial topic.
Case report: In this paper, we present a case of a patient with a suddenly enlarging lesion in the breast. According to the first surgical resection, a diagnosis of high-grade malignant phyllodes tumor was made with fibrosarcoma differentiation, stromal overgrowth and suppression of the epithelial component. Examination of scar resistence in early postoperative period revealed a triple-negative invasive low-differentiated breast carcinoma with very high proliferative activity, thus malignization of the epithelial component of the tumor occurred. Shortly, a diagnosis of second recurrence was made, treatment included axillary lymph node dissection (ALND) with a negative histological findings. The patient underwent complex adjuvant chemotherapy and radiotherapy and remained disease free 3 years after the surgery.
Conclusion: Coexistence of phyllodes tumor and the breast carcinoma is very rare. The article describes the first published case, which documents the subsequent development of invasive low-differentiated ductal carcinoma immediately after resection of high-grade phyllodes tumor. Treatment and prognosis are generally determined by the characteristics of the carcinomatous component.
Keywords:
phyllodes tumor – breast neoplasm – ductal carcinoma – case report
Autoři: A. Jesenková 1,6; J. Mergancová 1,3; J. Mergancová Jr. 1; D. Dvořáková 2; E. Šnáblová 3; M. Hácová 4,5
Působiště autorů: Chirurgická klinika, Pardubická nemocnice, Nemocnice Pardubického kraje, a. s., Pardubice 1; Komplexní onkologické centrum Pardubického kraje, Multiscan, s. r. o., Pardubice 2; EUC klinika, a. s., Pardubice 3; Oddělení patologie, Pardubická nemocnice, Nemocnice Pardubického kraje, a. s., Pardubice 4; Fakulta zdravotnických studií Pardubice, Univerzita Pardubice 5; Lékařská fakulta v Hradci Králové, Univerzita Karlova, Praha 6
Vyšlo v časopise: Rozhl. Chir., 2021, roč. 100, č. 6, s. 295-301.
Kategorie: Kazuistika
doi: https://doi.org/10.33699/PIS.2021.100.6.295–301Souhrn
Úvod: Fyloidní nádory prsu jsou vzácnými a velice zvláštními typy mamárních neoplazií. Jsou charakterizovány svou bifázičností, tedy přítomností stromální a epitelové komponenty. Malignita je určena stupněm stromální diferenciace. Koexistence maligní epitelové složky je velmi vzácný, leč v literatuře již popsaný jev. Dosud byly popsány řádově desítky případů simultánního výskytu fyloidního tumoru a epiteliální neoplazie. Biologická podstata tohoto procesu je dosud neobjasněným a kontroverzním tématem.
Kazuistika: Prezentujeme kazuistiku pacientky s náhle se zvětšujícím ložiskem v prsu, dle první chirurgické resekce byla stanovena diagnóza high grade maligního fyloidního nádoru s fibrosarkomovou diferenciací, stromálním přerůstáním a utlačením epitelové komponenty. V časně vzniklé rezistenci v jizvě již byla vyslovena diagnóza triple negativního invazivního nízce diferencovaného karcinomu prsu s velmi vysokou proliferační aktivitou, nastala tedy malignizace epiteliální složky nádoru. U pacientky došlo ještě k druhé časné recidivě, nakonec byla provedena i disekce axily s negativním nálezem v lymfatických uzlinách. Pacienta podstoupila komplexní adjuvantní chemoterapii a radioterapii, nyní je 3 roky bez průkazu recidivy nádoru.
Závěr: Koexistence fyloidního nádoru a karcinomu prsu je velmi vzácná. Uvádíme dosud první publikovaný případ, který dokumentuje následný vývoj invazivního nízce diferencovaného duktálního karcinomu bezprostředně po resekci high grade fyloidního tumoru. Léčba a prognóza je určena charakteristikou maligní karcinomové složky.
Klíčová slova:
fyloidní nádor – nádor prsu – duktální karcinom – kazuistika
ÚVOD
Fyloidní nádory jsou vzácnou jednotkou mamárních neoplazií, tvoří méně než 1 % všech primárních nádorů prsu [1]. Klasifikují se do tří stupňů (benigní, borderline a maligní), a to na základě histologické charakteristiky stromální složky [2]. Jde o fibroepitelovou lézi, jejíž podstatou jsou dva prvky, zaprvé je to epitelová komponenta a zadruhé stromální mezenchymová složka. Za malignitu odpovídá typicky stroma, naopak maligní transformace epitelu je vzácná [3].
V literatuře byly dodnes popsány řádově desítky případů spojení fyloidního tumoru a invazivního karcinomu či carcinoma in situ [4]. Maligní epitelová složka byla popsána u všech tří gradů fyloidního tumoru, stejně tak u dalšího benigního fibroepiteliálního nádoru, a to fibroadenomu [4,5,6].
Předkládáme vám kazuistiku pacientky, u které byla rovněž prokázána koexistence fyloidního tumoru a invazivního duktálního karcinomu prsu. Nicméně nešlo o výskyt synchronní, ale metachronní, kdy byl vývoj karcinomové složky dokumentován v časné recidivě tumoru. Toto je, pokud je autorům známo, dosud první publikovaný případ, který dokumentuje následnost vývoje.
KAZUISTIKA
59letá pacientka byla vyšetřena pro hmatnou rezistenci v pravém prsu. Udávala, že ložisko pozorovala již asi 7 let, v posledních týdnech se ale začalo výrazně zvětšovat. Dle mamologického vyšetření šlo o tumor velikosti přibližně 7 cm v průměru, fixovaný ke kůži (Obr. 1, 2). Výsledek core cut biopsie byl nejednoznačný, byly nalezeny fibroblastické buňky bez výraznějších cytomorfologických atypií a jednoznačné maligní struktury nebyly přítomny (Obr. 3). Nález byl hodnocen jako fibroadenom s tím, že nelze vyloučit přítomnost fyloidního tumoru (Obr. 4). V ipsilaterální axile byly dle mamografického vyšetření nesuspektní uzliny bez morfologických změn.
Obr. 1. Mamograf, šikmá projekce, primární tumor, velikost 7cm, fixovaný ke kůži.
Fig. 1: Mammogram, mediolateral oblique projection, primary tumor, size 7cm, fixed to the skin.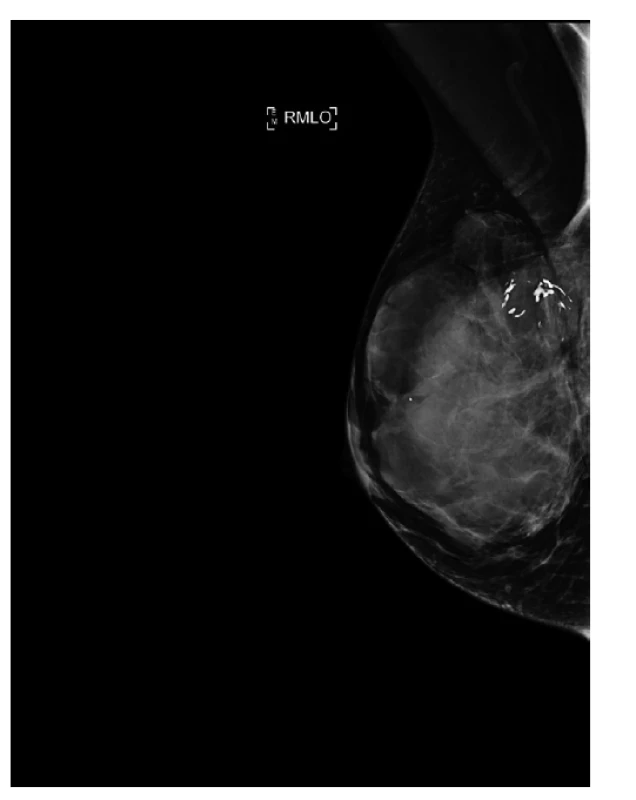
Obr. 2. Mamograf, kraniokaudální projekce, primární tumor.
Fig. 2: Mammogram, craniocaudal projection, primary tumor.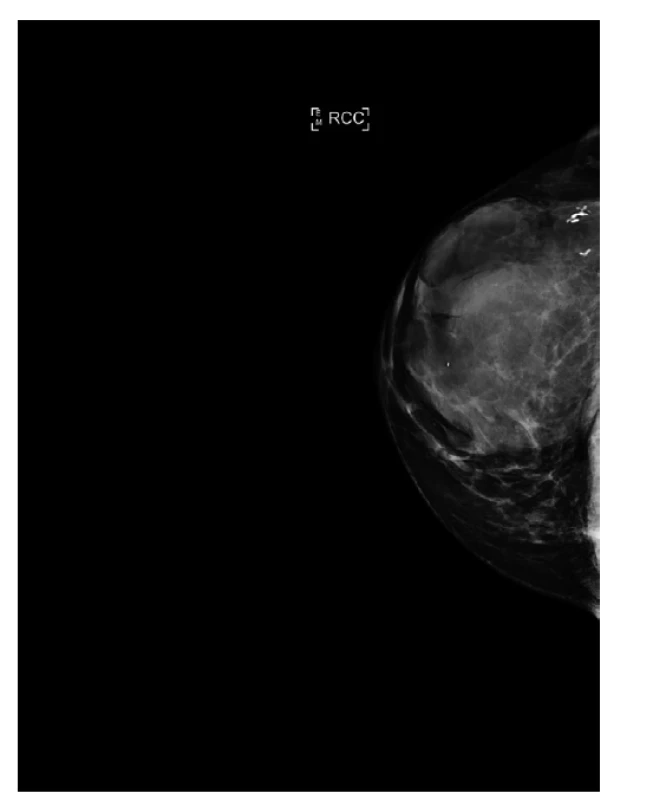
Obr. 3. Bioptická verifikace tumorozní infiltrace prsu pod UZ kontrolou.
Fig. 3: Ultrasound guided biopsy of the tumor infiltration of the breast.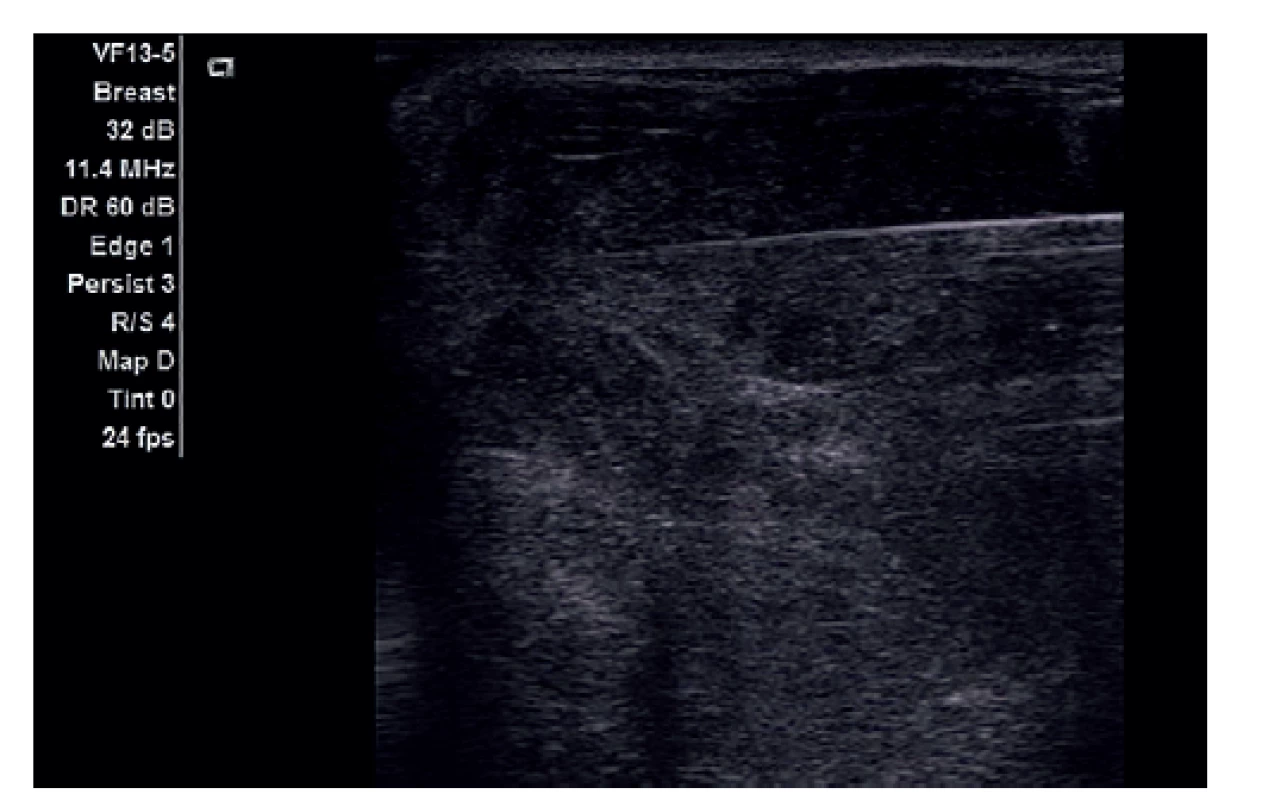
Obr. 4. Core cut biopsie, fragment pocházející z fibroadenomu, nelze vyloučit přítomnost fyloidního nádoru.
Fig. 4: Core cut biopsy, fragment of fibroadenoma, the presence of a phyllodes tumor cannot be excluded.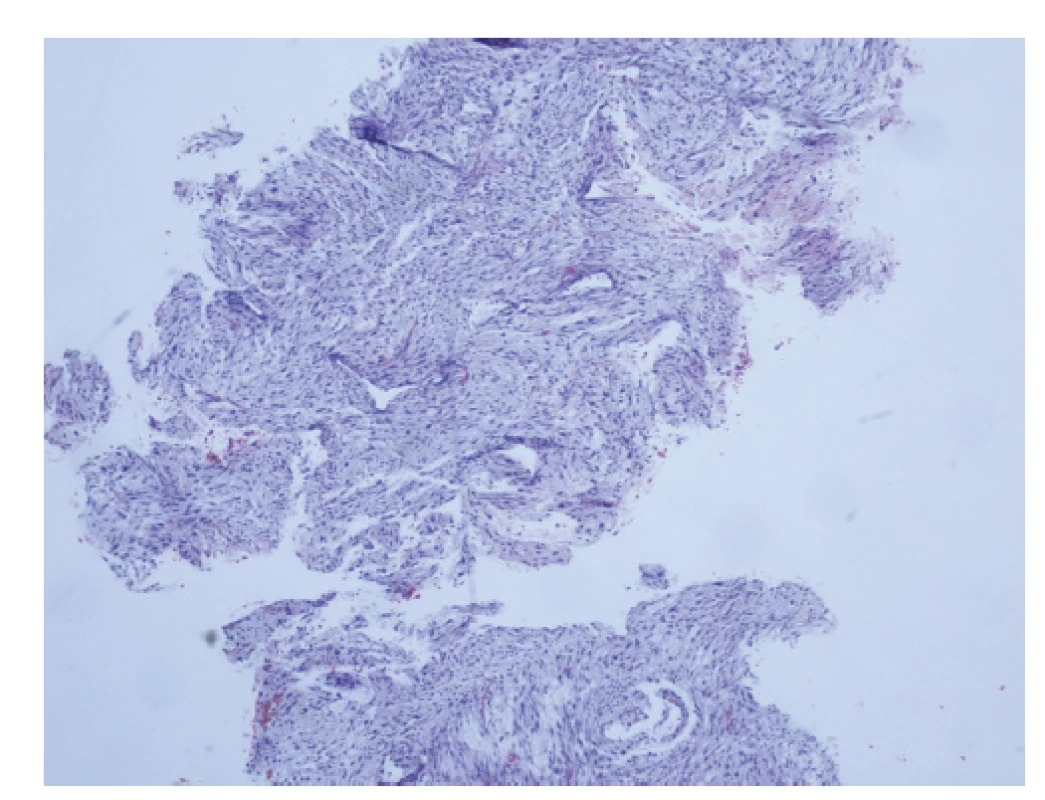
Za účelem histologické verifikace byla provedena parciální mastektomie bez vyšetření sentinelové uzliny. Resekát s objemným tumorem vážil 560 g. Histologický nález byl konzultován s dalším pracovištěm a dle názoru patologů obou pracovišť šlo o „extrémně neobvyklý histologický obraz“. Nakonec byl výsledek uzavřen jako high grade fyloidní tumor s přerůstáním stromální komponenty s homologní sarkomatózní diferenciací. V preparátu byl totiž nalezen vysoce maligní vřetenobuněčný nádor se dvěma komponentami, a to hypocelulární, s převahou intersticiální myxoidní matrix, a dále vysoce celulární, vzhledu fibrosarkomu. Epitelová složka byla i po extenzivním prokrájení preparátu nalezena jen ojediněle a představovaly ji formace tvořené benigní dvouvrstevnou epiteliální výstelkou (Obr. 5). Výsledek byl hodnocen jako R0 resekce.
Obr. 5. High grade fyloidní nádor, maligní hypocelulární komponenta s převahou myxoidní matrix.
Fig. 5: High grade phyllodes tumor, malignant hypocellular component with predominance of myxoid matrix.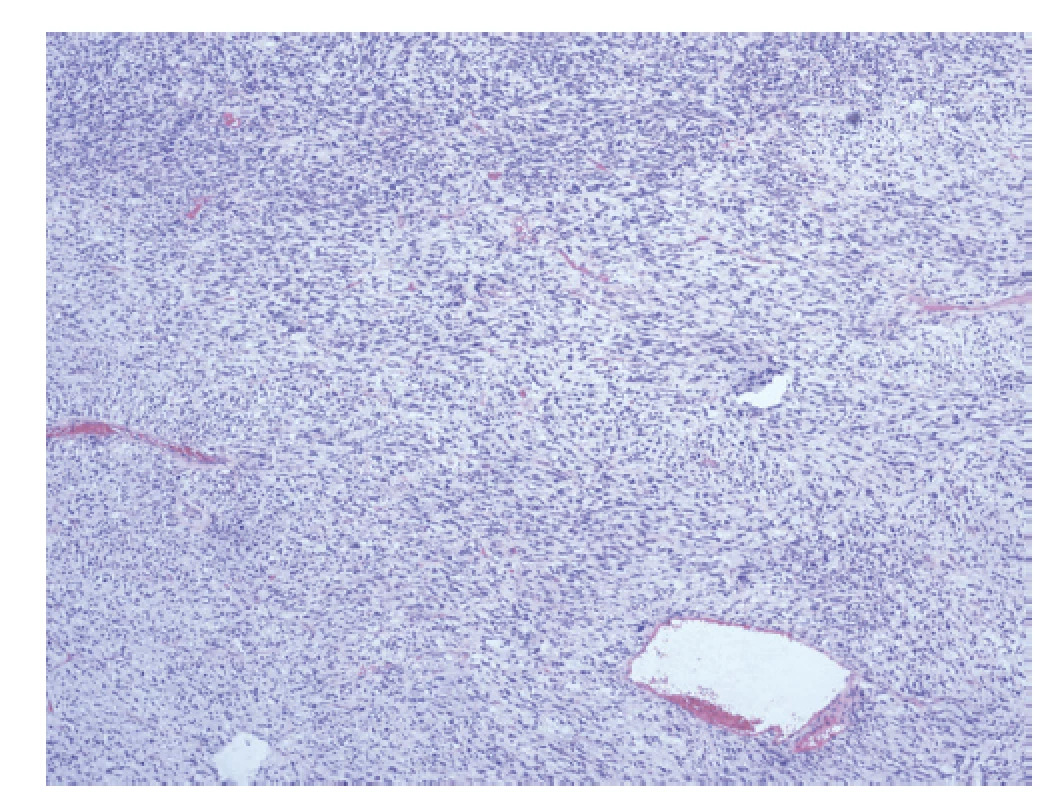
V rámci stagingu byla doplněna standardní vyšetření, RTG plic, UZ břicha, scintigrafie skeletu a pro nález ložisek v játrech ještě i MR jater. Nalezeno bylo jedno suspektní ložisko v játrech.
Ještě předtím, než byl k dispozici výsledek první histologie, se u pacientky objevila v laterální části jizvy rezistence asi 10 mm, budící dojem granulomu (Obr. 6, 7, 8). Dle UZ axil byly v axile přítomny suspektní lymfatické uzliny. Při druhé operaci bylo exstirpováno toto ložisko společně s jednou zvětšenou uzlinou v axile. Výsledek histologického popisu byl velkým překvapením.
Obr. 6. UZ prsu, rezistence v jizvě.
Fig. 6: Ultrasound of the breast, resistance in the scar.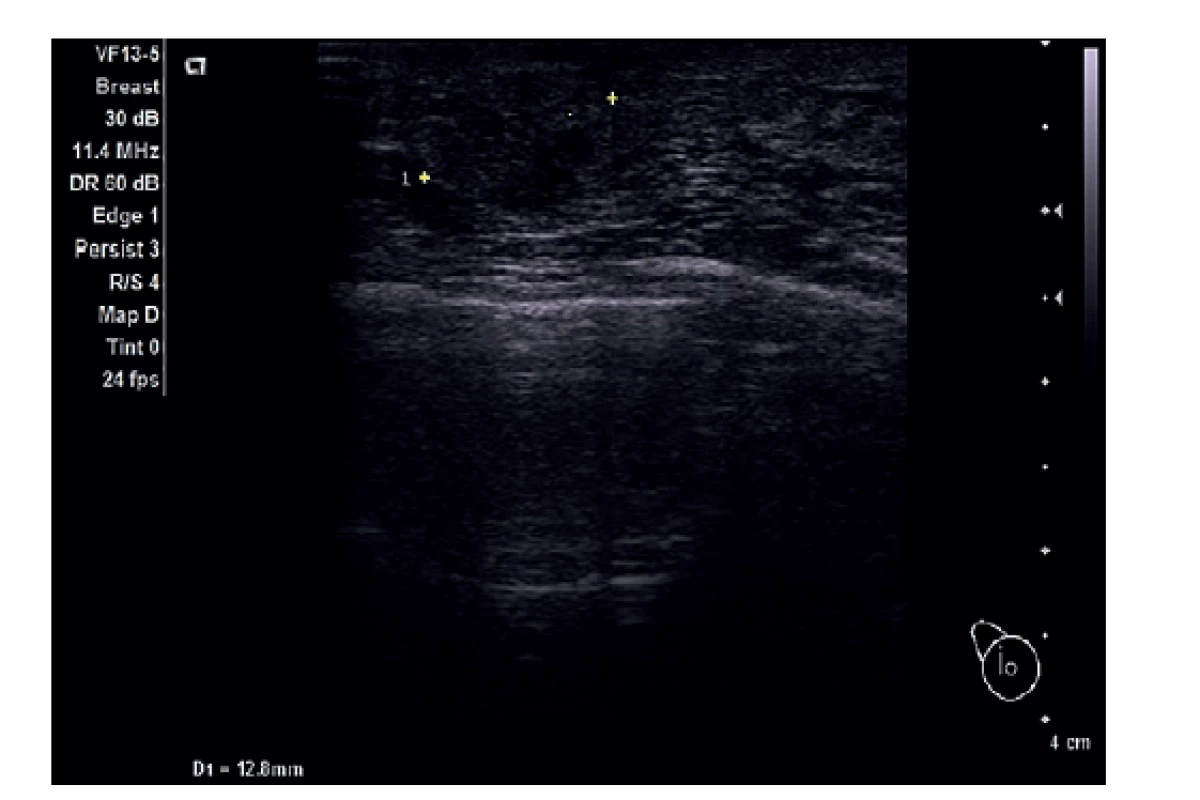
Obr. 7. Mamograf, rezistence v jizvě, ložisková léze není jednoznačně patrna.
Fig. 7: Mammogram, resistance in the scar, the focal lesion is not clearly identified.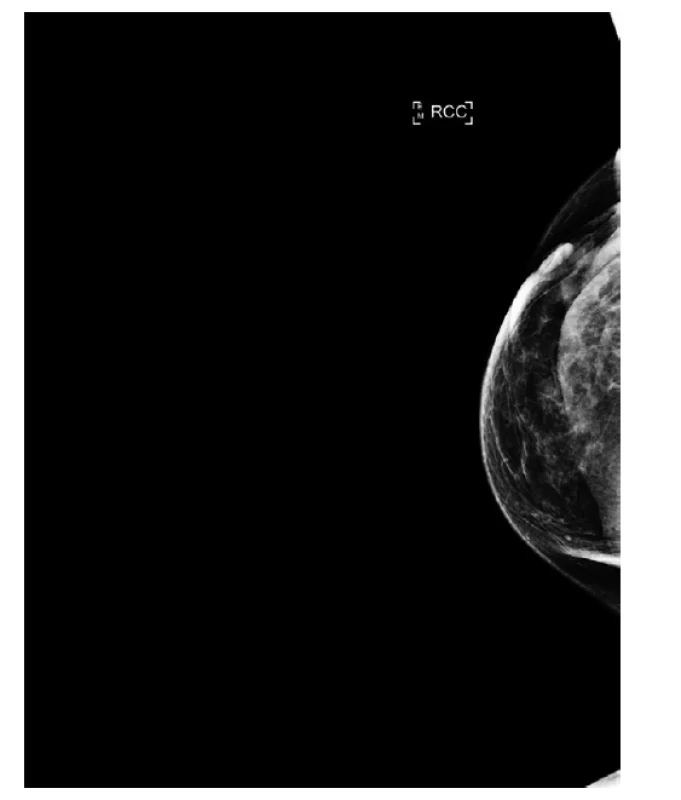
Obr. 8. Mamograf, pooperační deformace prsu, vtažení mamily, nejasná změna v horní části jizvy, zachycená část axily bez jednoznačné lymfadenopatie.
Fig. 8: Mammogram, postoperative deformity of the breast, retraction of the nipple, unclear change in the upper part of the scar, shown part of the axilla without clear lymphadenopathy.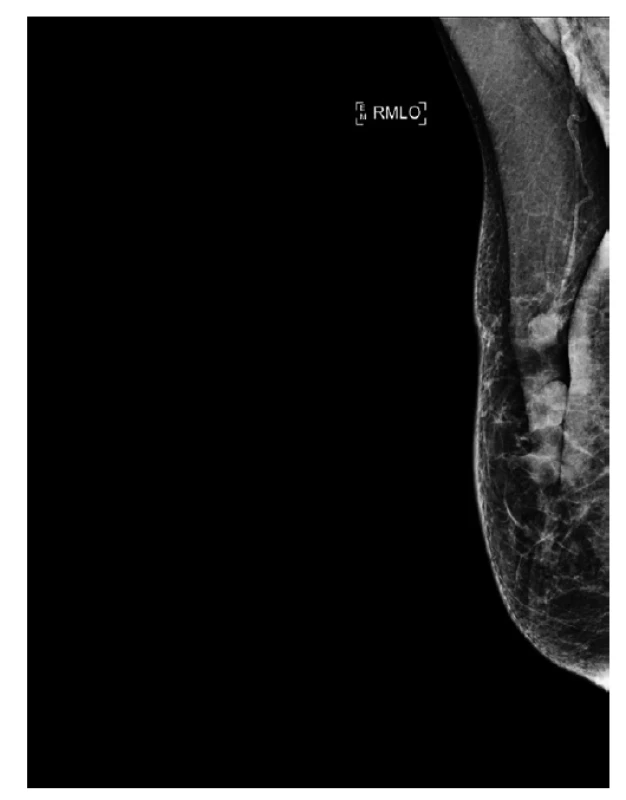
Dle závěru patologa došlo totiž nejspíše k malignizaci epiteliální komponenty a nález se změnil na solidně uspořádaný nízce diferencovaný karcinom s obrovskou mitotickou aktivitou − proliferační antigen Ki-67 se exprimuje téměř ve 100 % jader nádorových buněk. Nádor byl také hodnocen jako triple negativní (imunohistochemicky negativní progesteronové, estrogenové i HER2 receptory). Onkoprotein p53 se exprimoval v 80 % buněk. Na rozdíl od histologického nálezu z první operace byla nyní mezenchymální (stromální) komponenta bez atypií (Obr. 9, 10). Resekční okraje byly vyhodnoceny jako negativní. Vyšetřená lymfatická uzlina byla bez přítomnosti metastázy.
Obr. 9. Přítomnost maligní epiteliální komponenty, stroma je zde suspektní, nicméně nesplňuje jednoznačná kritéria malignity.
Fig. 9: The presence of the malignant epithelial component, the stroma is suspicious, however, it does not meet criteria for malignancy.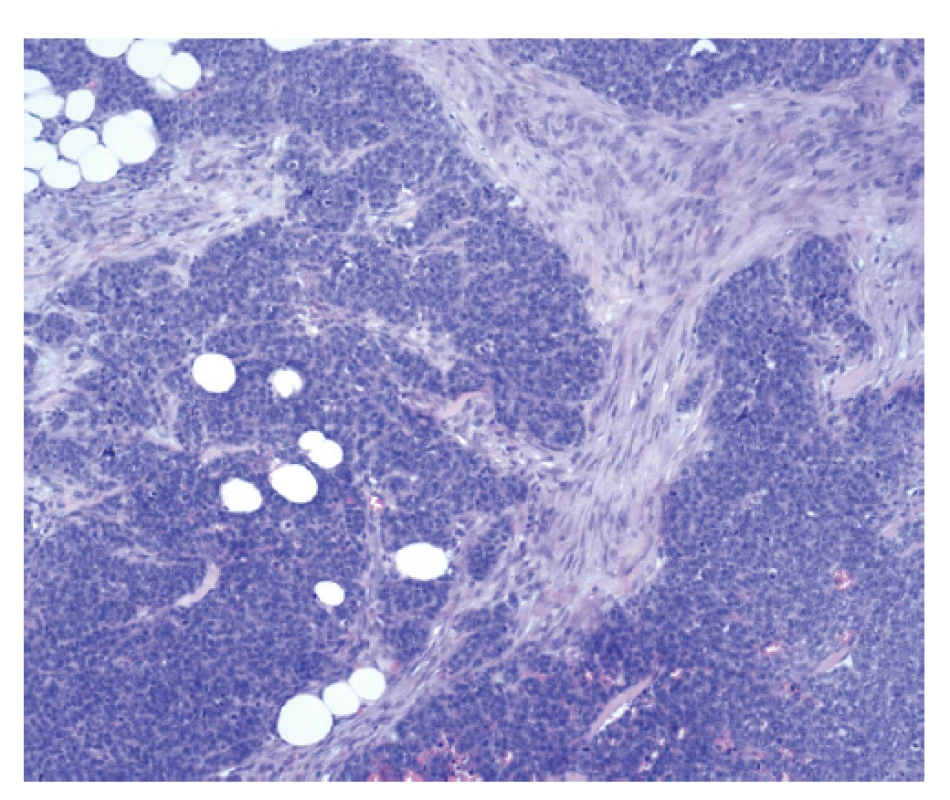
Obr. 10. Prokázaná přítomnost epiteliální složky pomocí cytokeratinového koktejlu CKAE1/AE3.
Fig. 10: Verification of the epithelial component using the CKAE1/AE3 cytokeratin cocktail.
Dříve než byl druhý nález patology zpracován, tedy ani ne v horizontu měsíce, objevila se v jizvě další recidiva nádoru velikosti asi 15 mm. I v souladu s přáním pacientky jsme provedli ablaci zbytkové mamy s ALND (odstranění uzlin I. a II. etáže axily), pro trvající nález suspektních uzlin v axile. Třetí operace se tedy pacientka dočkala v odstupu necelých 4 měsíců od první operace. Peroperačním nálezem byl tumor fixovaný ke svalu, proto byl zresekován částečně i prsní sval.
Histologický nález byl znovu konzultován s jinou patologickou laboratoří, proto byl definitivní popis uzavřen až po 4 týdnech. Nakonec byly resekční okraje vyhodnoceny jako intaktní a byla potvrzena diagnóza nízce diferencovaného karcinomu NST, v axilárním tuku bylo nalezeno 9 lymfatických uzlin bez přítomnosti metastatického postižení. Proliferační aktivita druhé recidivy byla o něco málo nižší, nyní 80 %, naopak on - koprotein p53 byl exprimován asi v polovině nádorových elementů. Dle restagingu a nové MR jater bylo původně suspektní ložisko jater (viz výše) hodnoceno nakonec jako benigní. Definitivní staging byl tedy pT1c N0 M0.
Následně pacientka podstoupila adjuvantní chemoterapii, nejprve 8 sérií chemoterapie v režimu AC-T dose dense (doxorubicin + cyklofosfamid, 4 cykly po 2 týdnech, následováno 4 aplikacemi paclitaxelu, opět s intervalem 14 dní, s podporou pegfilgrastimu ke stimulaci tvorby neutrofilů). Po cytostatické léčbě byla doplněna ještě adjuvantní radioterapie (konkrétně ozáření lineárním urychlovačem energií 6 MV a 18 MV z tg. MLC tvarovaných polí dávkou 50 Gy/25 fr., 5 frakcí týdně).
Adjuvantní léčbu pacientka absolvovala v plánovaných dávkách. Odložena byla jednou chemoterapie při anemizaci a komplikující klostridiové enterokolitidě. Jiné výraznější obtíže se u pacientky naštěstí nevyskytly.
Nyní je pacientka 3 roky od dokončení terapie, v pravidelné dispenzarizaci, bez průkazu recidivy.
DISKUZE
Fyloidní tumory jsou vzácnou nádorovou jednotkou prsu. Název tohoto zvláštního nádoru prošel vývojem, nejprve ho roku 1838 Johannes Müller pojmenoval jako „cystosarcoma phyllodes“, a to podle lístkovitého (leaf-like) vzhledu nádoru v mikroskopickém obraze a stromatu tumoru charakteru sarkomu [7]. Později byla první část názvu odstraněna, vždyť většina nádorů je benigního charakteru, dnes se nádor obecně nazývá „phyllodes tumor“ [7].
Fyloidní tumory patří do skupiny fibroepitelových nádorů, které mají dvě komponenty, a to epitelovou a stromální (mezenchymální). Na základě histologických parametrů stromální složky (jako jsou např. buněčnost stromatu, buněčné atypie, počet mitóz, stromální přerůstání atd.), se klasifikují do tří stupňů (benigní, borderline a maligní) [2].
Častým steskem pacientů je ložisko, které je přítomno již delší dobu a náhle začne růst rychleji. Díky tomuto rychlému růstu může být přítomna také axilární lymfadenopatie [8]. Tento jev je pozorován ale i u benigních fyloidních nádorů [8].
Biologické chování fyloidních tumorů závisí především na stupni diferenciace. Maligní nádory mohou téměř v jedné třetině případů recidivovat a asi v pětině případů metastazovat [9]. Od toho by se měl odvíjet léčebný přístup. Obecně přijímaná šíře čistého okraje u chirurgického výkonu je 1 cm [9]. Dle některých publikací však nemá typ a rozsah chirurgické resekce vliv na celkové přežití, dle některých autorů dokonce ani na lokální recidivu tumoru, a některé studie ukazují, že vyšší riziko rekurence je asociováno spíše s některými histologickými charakteristikami tumoru [9,10]. Statistiky si dosti odporují. Důsledné zhodnocení negativity okrajů by mělo mít ale největší vliv u maligních a recidivujících fyloidních nádorů [9,10]. Rovněž existují snahy dle histologického obrazu identifikovat rizikové pacienty a ty léčit agresivněji. Vyšetření sentinelové uzliny není rutinně indikováno [9]. Podobně radioterapie podle některých statistik nemá vliv na celkové přežití, jen na snížení lokálních recidiv [9]. Další léčebné modality včetně cytostatické léčby by měly být zhodnoceny individuálně [9]. Lokální recidiva by neměla být hodnocena jako znak malignity, neboť se vyskytuje i u benigních forem a není předpokládána transformace původního benigního nádoru [11].
Problematika maligního fyloidního nádoru se ve většině případů omezuje na stromální část nádoru, který pak nabývá vzhledu sarkomu různého stupně diferenciace a heterologní orientace [12]. Nádory se vyznačují svou nehomogenitou, což samozřejmě stěžuje výtěžnost bioptických metod v mamární diagnostice [13]. V naší kazuistice se nádor blížil vzhledu fibrosarkomu. Primární léčebný cíl byl splněn, R0 resekce byla potvrzena patologem, nicméně u pacientky se objevila v jizvě nová rezistence, ještě než stačil být definitivně uzavřen histologický nález. Maligní fyloidní nádory se vyznačují rizikem lokální recidivy, tedy dal se předpokládat vývoj tímto směrem.
Koexistence maligní epitelové složky a fyloidního nádoru již byla na několika případech v literatuře popsána. Stále však není jasná biologická podstata tohoto jevu.
U benigních fyloidních nádorů je blízká hranice s fibroadenomem, který dle molekulárních studií může transformovat stroma do vzniku fyloidního tumoru, ale může taktéž dediferencovat epitel směrem k jednotce carcinoma in situ [5]. Podobně se zkoumala interakce obou složek i u fyloidních tumorů, zda je maligní progrese závislá na jedné nebo obou složkách, anebo zda jsou přítomny faktory, které způsobují progresi jedné a potom druhé složky [5]. Nejednoznačné výsledky prací dávají jasně najevo, že biologické podstatě nádoru dodnes zcela nerozumíme. Naopak na druhé straně spektra je odlišení od primárního sarkomu prsu rovněž ne zcela ostré [9].
U naší pacientky máme k dispozici několik následných mikroskopických nálezů. Nejprve se z výsledků core cut biopsie zvažovala diagnóza fibroadenomu, který je entitou na jednom konci spektra fyloidních nádorů, jejichž odlišení může být obzvláště na základě mamografického a bioptického vyšetření vcelku obtížné [13]. Biopsie jistě mohla zastihnout hypocelulární okrsek fyloidního nádoru. Diferenciální diagnostika těchto dvou lézí může být zjednodušena obvykle větší velikostí fyloidního nádoru a o něco vyšším věkem pacientky [13]. Chirurgické odstranění ložiska bez vyšetření sentinelové uzliny je standardním postupem při podezření na fyloidní nádor. V primárním resekátu byl nalezen vysoce celulární stromální nádor, se stromálním přerůstáním a utlačením epitelové složky.
V krátkém časovém horizontu se ale ve zbytku prsní tkáně objevil invazivní karcinom s maximální proliferační aktivitou. Jestliže byla patologem potvrzena negativita okrajů z první operace, tak můžeme předpokládat, že karcinom vznikl v sousedství původního fyloidního nádoru. Je jistě možné, že promotorem tohoto jevu mohlo být vysoce buněčné stroma fyloidního tumoru, anebo nádory vznikly indukcí systémových mediátorů, anebo zcela nezávisle na sobě. Předchozí práce na osvětlení patogeneze tohoto úkazu jsou nejednoznačné a kontroverzní [14].
Za zdůraznění stojí fakt, že patolog cíleně v prvním resekátu hledal epitelovou složku, tu našel ale pouze v benigní formě. Nelze jistě vyloučit, že se jednalo o koincidenci fyloidního nádoru se synchronním či metachronním high grade karcinomem. Teorii synchronního procesu odporuje poznatek, že na původní mamografii nebyl karcinom patrný, i když samozřejmě hodnocení relativně malého ložiska karcinomu je na snímku, kterému dominuje objemné denzní ložisko podmíněné fyloidním nádorem, značně obtížné. Informace, že se druhé ložisko objevilo přímo v jizvě po odstranění původního nádoru a že sám patolog označil proces jako malignizaci epitelové složky, také nahrává spíše domněnce, že malignity se vyskytly metachronně. Důležitým také může být časový faktor, kdy se u pacientky objevila následná ložiska ve velmi krátké časové posloupnosti, vždyť byly všechny tři operace provedeny v intervalu pouhých čtyř měsíců. Dle časového aspektu klinického vývoje je snazší předpokládat závislost obou jevů než jejich nezávislost.
Vzhledem k tomu, že se rezistence v jizvě objevila velmi záhy po první operaci, kdy ještě nebyl k dispozici výsledek definitivní histologie prvního resekátu, a klinicky budila dojem benigního granulomu, bylo v rámci první reoperace rozhodnuto o exstirpaci ložiska z laterální části jizvy a odběru jedné ze suspektních lymfatických uzlin. Zpětně při znalosti histologie této léze (triple negativní karcinom) musíme připustit vhodnost punkční biopsie ložiska před operací. Pokud by ta byla provedena a její výsledek by byl triple negativní karcinom prsu, následovala by nejspíše standardní parciální mastektomie s vyšetřením sentinelové lymfatické uzliny. Místo toho však byla provedena diagnostická exstirpace jedné zvětšené axilární uzliny, která byla nakonec hodnocena jako negativní. Případ pochází z doby, kdy na našem pracovišti nebyla rutinně prováděna punkční biopsie axilárních uzlin, která by jistě byla také ke zvážení.
Provedení exenterace axily v rámci operace pro druhou recidivu bylo indikováno vzhledem k trvající suspekci na axilární lymfadenopatii, klinické i zobrazovací.
Dle dostupné literatury se maligní epitelová složka vyskytuje přibližně u 1 % fyloidních nádorů [4]. Častěji je karcinom nalezen v maligním fyloidním nádoru, ale není jasná asociace maligního fyloidního tumoru a vyššího gradu karcinomu [14]. Epiteliální prvek může mít charakter duktálního carcinoma in situ, lobulární neoplazie či jejich invazivních forem [14].
Je nejasné, zda epiteliální maligní transformace pramení z interakce obou hlavních složek, a tedy karcinom vyrůstá ve fibroepiteliálním nádoru přímo, anebo zda jde o prorůstání fyloidního tumoru karcinomem, který vzniká v přilehlé mléčné žláze, tedy že vzniká separátně [3,6]. Kontroverzní je také to, zda stimulace epiteliální komponenty je ze stromatu jako takového, anebo zda je účinkem hormonů a systémových růstových faktorů [14]. To, že se karcinom vyskytuje častěji v maligních fyloidních tumorech, by mohlo naznačovat vyšší podíl indukce stromatem [14].
Vzhledem ke vzácnosti tohoto úkazu nejsou stanoveny jasné standardizované postupy léčby. Ta se ale obvykle odvíjí od charakteru karcinomu a rovněž prognóza je dána povahou epitelové malignity [6,14].
U naší pacientky byla adjuvantní onkologická terapie indikována na základě charakteristiky karcinomu. Cytostatická léčba má být u těchto pacientů založena na antracyklinech a taxanech [15].
Touto kazuistikou jsme chtěli poukázat na složitost a nejednoznačnost diagnostiky a terapeutických možností u karcinomu prsu. Nyní s retrospektivní znalostí všech výsledků a rozšířenou možností diagnostických metod (např. bioptická verifikace axilárních uzlin) by se jistě dalo v některých fázích léčby uvažovat o odlišném postupu.
ZÁVĚR
Fyloidní nádory prsu jsou velice zvláštní entitou, jejich biologické podstatě dodnes ne zcela rozumíme. Pro nádor je příznačná jeho bifázičnost – přítomnost stromální a epiteliální komponenty. Charakter stromatu určuje grading nádoru. Obtíže může činit již samotná diagnostika a potom i predikce následného biologického chování. V ojedinělých případech může také dojít k malignizaci epitelové složky, což poté vede k epiteliální malignitě charakteru karcinomu. Jedná se o jev vzácný, avšak existující, tudíž by se na možnost malignity epitelové složky tohoto duálního nádoru nemělo zapomínat.
Synchronní výskyt obou malignit byl v kazuistikách popsán již u několika desítek pacientů. Naše kazuistika však prezentuje postupný nádorový vývoj u pacientky, u které byla diagnostika karcinomu prsu stanovena až z bioptického resekátu při první časné reoperaci, přičemž předchozí první operační nález diagnostikoval přítomnost maligního fyloidního tumoru se sarkomatoidní diferenciací. Pokud je nám známo, tak se jedná o dosud první publikovanou kazuistiku, která dokumentuje metachronní výskyt fyloidního tumoru a následně invazivního duktálního karcinomu.
Karcinom prsu tedy zdaleka ne vždy je tak snadné a jednoznačné onemocnění, jak by se na první pohled mohlo zdát.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Anna Jesenková
Chirurgické oddělení, Nemocnice Pardubice
Kyjevská 44
530 03 Pardubice
e-mail: anna.jesenkova@nempk.cz
Zdroje
1. Ditsatham C, Chongruksut W. Phyllodes tumor of the breast: diagnosis, management and outcome during a 10-year experience. Cancer Manag Res. 2019 Aug 19;11 : 7805−7811. doi:10.2147/CMAR. S215039.
2. Lakhani SR, Ellis IO, Schnitt SJ, et al. World Health Organization classification of tumours of the breast. Lyon, IARC Press 2019.
3. Widya RL, Rodrigues MF, Truong PT, et al. Malignant epithelial transformation in phyllodes tumor: A population - based case series. Cureus 2017 Nov 3;9(11):e1815. doi:10.7759/cureus.1815.
4. Lui SA, Oh HB, Wang S, et al. Ductal carcinoma in-situ arising within benign phyllodes tumours. Ann R Coll Surg Engl. 2018 Apr;100(4):e97−e102. doi:10.1308/ rcsann.2018.0024.
5. Tan PH, Jayabaskar T, Chuah KL, et al. Phyllodes tumors of the breast: the role of pathologic parameters. Am J Clin Pathol. 2005 Apr;123(4):529−540. doi:10.1309/ U6DV-BFM8-1MLJ-C1FN.
6. Saimura M, Koga K, Anan K, et al. Diagnosis, characteristics, and treatment of breast carcinomas within benign fibroepithelial tumors. Breast Cancer 2018 Jul;25(4):470−478. doi:10.1007/s12282-018-0847-7.
7. Amir RA, Rabah RS, Sheikh SS. Malignant phyllodes tumor of the breast with metastasis to the pancreas: A case report and review of literature. Case Rep Oncol Med. 2018 Jun 27;2018 : 6491675. doi:10.1155/2018/6491675.
8. Bozkurt H, Karakaya IB, Aktas E, Irkorucu O. Coexistence of phylloides tumour and invasive ductal cancer in the breast. Niger J Clin Pract. 2019 Aug;22(8):1169−1171. doi:10.4103/njcp.njcp_602_18.
9. Tan BY, Acs G, Apple SK, et al. Phyllodes tumours of the breast: a consensus review. Histopathology 2016 Jan;68(1):5−21. doi:10.1111/his.12876.
10. Onkendi EO, Jimenez RE, Spears GM, et al. Surgical treatment of borderline and malignant phyllodes tumors: the effect of the extent of resection and tumor characteristics on patient outcome. Ann Surg Oncol. 2014 Oct;21(10):3304−3309. doi:10.1245/s10434-014-3909-x.
11. Carter BA, Page DL. Phyllodes tumor of the breast: local recurrence versus metastatic capacity. Hum Pathol. 2004 Sep;35(9):1051−1052. doi:10.1016/j. humpath.2004.08.001.
12. Nayak M, Patra S, Mishra P, et al. Malignant phyllodes tumor with heterologous differentiation: Clinicopathological spectrum of nine cases in a tertiary care institute in Eastern India. Indian J Pathol Microbiol. 2017 Jul–Sep;60(3):371−376. doi:10.4103/IJPM.IJPM_426_16.
13. Buchberger W, Strasser K, Heim K, et al. Phylloides tumor: findings on mammography, sonography, and aspiration cytology in 10 cases. AJR Am J Roentgenol. 1991 Oct;157(4):715−719. doi:10.2214/ ajr.157.4.1654022.
14. Co M, Tse GM, Chen C, et al. Coexistence of ductal carcinoma within mammary phyllodes tumor: A review of 557 cases from a 20-year region-wide database in Hong Kong and Southern China. Clin Breast Cancer 2018 Jun;18(3):e421−e425. doi:10.1016/j.clbc.2017.06.001.
15. Vyzula R, Adámková Krákorová D, Arenberger P, et al. Zhoubný novotvar prsu. In: Modrá kniha České onkologické společnosti. 25. aktualizace. Brno: KAPCZ. Vydal Masarykův onkologický ústav 2019 : 70−88.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2021 Číslo 6- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Chirurgie prsu – důležitá součást onkochirurgie
- První zkušenosti s použitím jódových zrn pro lokalizaci nehmatných lézí v mamární chirurgii
- Mukokéla apendixu z perspektivy radiologa
- Význam chirurgické biopsie sentinelové uzliny u pacientek s karcinomem prsu po neoadjuvantní chemoterapii: prospektivní multicentrická studie
- Komentář k článku: Žatecký J., et al. Význam chirurgické biopsie sentinelové uzliny u pacientek s karcinomem prsu po neoadjuvantní chemoterapii: prospektivní multicentrická studie
- Předoperační CT pro plánování pooperační radioterapie karcinomu prsu
- Komentář k článku A. Hlávky a kol. Předoperační CT pro plánování pooperační radioterapie karcinomu prsu
- Úloha radiologa při neoadjuvantní systémové terapii karcinomu prsu
- Fyloidní tumor a jeho malignizace v invazivní duktální karcinom prsu − kazuistika
- Aneuryzma pankreatikoduodenální arkády při syndromu ligamentum arcuatum mediale – kazuistika a přehled literatury
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- První zkušenosti s použitím jódových zrn pro lokalizaci nehmatných lézí v mamární chirurgii
- Mukokéla apendixu z perspektivy radiologa
- Fyloidní tumor a jeho malignizace v invazivní duktální karcinom prsu − kazuistika
- Aneuryzma pankreatikoduodenální arkády při syndromu ligamentum arcuatum mediale – kazuistika a přehled literatury
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



