-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariérní portál
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaPerioperační akutní trombóza vnitřní karotidy po všeobecném chirurgickém výkonu
Perioperative acute internal carotid thrombosis after general surgery
Introduction: The average incidence of perioperative stroke during major non-cardiac surgery is less than 1%, suggesting that it is rarely a major problem for the vast majority of patients.
Methods: In our paper we present a 46-year-old patient undergoing acute right hemicolectomy who developed right-sided hemiparesis in the perioperative setting. Immediate CTAg examination showed an ischemic stroke in the left hemisphere as a result of left internal carotid thrombosis. A surgical procedure to recanalize the left carotid artery was performed 14 hours from the onset of neurological symptomatology and the neurological deficit gradually recovered fully.
Conclusion: Our case report supports studies showing that a thorough diagnostic assessment allows the selection of patients who may benefit from urgent revascularization of acute internal carotid occlusion during the phase of acute brain ischemia.
Autoři: B. Čertík; V. Opatrný; V. Třeška; J. Šebek
Působiště autorů: Chirurgická klinika Fakultní nemocnice Plzeň a Lékařská fakulta v Plzni, Univerzita Karlova
Vyšlo v časopise: Rozhl. Chir., 2020, roč. 99, č. 3, s. 136-139.
Kategorie: Kazuistika
doi: https://doi.org/10.33699/PIS.2020.99.3.136–140Souhrn
Úvod: Průměrný výskyt perioperační cévní mozkové příhody během velkého nekardiálního chirurgického výkonu je nižší než 1 %, což naznačuje, že pro velkou většinu pacientů je zřídka velkým problémem.
Metoda: V našem sdělení prezentujeme 46letou nemocnou po akutní pravostranné hemikolektomii, u které se perioperačně rozvinula pravostranná hemiparéza. Bezprostředním CTAg vyšetřením byl prokázán ischemický iktus v oblasti levé hemisféry jako důsledek trombózy levé vnitřní karotidy. Rekanalizační operační výkon na levé karotidě byl proveden po 14 hodinách od začátku neurologické symptomatologie a neurologický deficit se postupně plně zreparoval.
Závěr: Naše kazuistika podporuje studie, že důkladné diagnostické zhodnocení umožňuje výběr pacientů, kteří mohou mít prospěch z urgentní revaskularizace akutní okluze vnitřní karotidy ve fázi akutní ischemie mozku.
Klíčová slova:
akutní ischemická cévní mozková příhoda − akutní trombóza vnitřní karotidy – akutní trombektomie vnitřní karotidy
ÚVOD
Ischemické cévní mozkové příhody jsou důležitou příčinou morbidity a mortality, zejména u pacientů starších 65 let. Nemocní s aterosklerotickým postižením koronárního řečiště mají často i významné postižení řečiště karotického a riziko perioperačních mozkových ischemických příhod narůstá s věkem až do 10 %. Z tohoto důvodu je před kardiochirurgickým výkonem prospěšná profylaktická karotická endarterektomie, často prováděná jako simultánní výkon. Po výkonech kardiochirurgických a na karotickém řečišti je incidence ischemických mozkových příhod přísně sledována a dosahuje od 1,5 do 5,2 % [1].
O perioperačním iktu po jiných typech chirurgických výkonů − obecných, urologických, ortopedických, hrudních a gynekologických – je známo především z retrospektivních studií. Průměrný výskyt je nižší než 1 %, což naznačuje, že pro velkou většinu pacientů je perioperační cévní mozková příhoda během velkého nekardiálního chirurgického výkonu zřídka velkým problémem. Riziko perioperačního iktu po nekardiálních chirurgických výkonech se zvyšuje s rostoucím věkem a historií předchozí mozkové ischemie. Důsledky takových perioperačních cévních mozkových příhod jsou však devastující. Úmrtnost na perioperační cévní mozkovou příhodu po všeobecných chirurgických operacích se pohybuje od 26 % do 87 % u pacientů, kteří již před výkonem prodělali ischemickou příhodu. Časná úmrtnost na iktus může být důsledkem opožděného rozpoznání a diagnostiky, otoku mozku a intrakraniální hypertenze, zatímco pozdní úmrtnost může být způsobena aspirací, pneumonií, imobilitou a nakonec sepsí [2,3].
Většina perioperačních iktů se vyskytuje do druhého pooperačního dne. Hlavní příčinou cévní mozkové příhody po nekardiálních operacích je v 68 % cerebrovaskulární trombóza. Asi 16 % iktů je embolické povahy a pouze 5 % iktů je způsobeno intracerebrálním krvácením.
KAZUISTIKA
46letá nemocná, gracilní konstituce 52 kg, 173 cm, byla přijata na chirurgickou kliniku v červenci 2019 pro recidivující břišní obtíže trvající od dubna tohoto roku – tlak v epigastriu a opakované zvracení. V předchozích měsících byla vyšetřena gastroenterologem a infekcionistou i chirurgem se závěrem gastroenteritidy. V minulosti byla nemocná operována pro mimoděložní těhotenství, jinak byla zdráva. Opakovaná vyšetření grafická – nativní snímek břicha a sonografie břicha – neprokázaly zásadní patologii v dutině břišní. Během observace na našem lůžku se kolikovité břišní obtíže u nemocné opakovaly a nemocnou jsme indikovali po rozvaze k laparotomii pro podezření na neúplnou střevní obstrukci nejspíše z adhezí po předchozím gynekologickém výkonu. Operační výkon byl zajištěn profylaktickou aplikací nízkomolekulárního heparinu. Překvapivým nálezem v dutině břišní byl scirhotický tumor transversa. Nález byl řešen rozšířenou pravostrannou hemikolektomií, operační výkon byl proveden bez komplikací. Po operaci se nemocná budila s lehkou poruchou řeči, lehkým poklesem pravého ústního koutku a lehkou poruchou hybnosti pravostranných končetin. Pro přetrvávající a prohlubující se neurologický deficit byla indikována CT angiografie mozku. Radiologický popis CT vyšetření zněl: táhlá disekce arteria carotis interna v krčním úseku pod bazí, vlevo parietálně a v centrální krajině dvě až tři velmi drobná ložiska ischemie charakteru nekrózy, Obr. 1−3.
Obr. 1. Akutní trombóza ACI sin. na CTAg v předozadní projekci
Fig. 1. Acute thrombosis ACI sin. on CTAg in anterior-posterior projection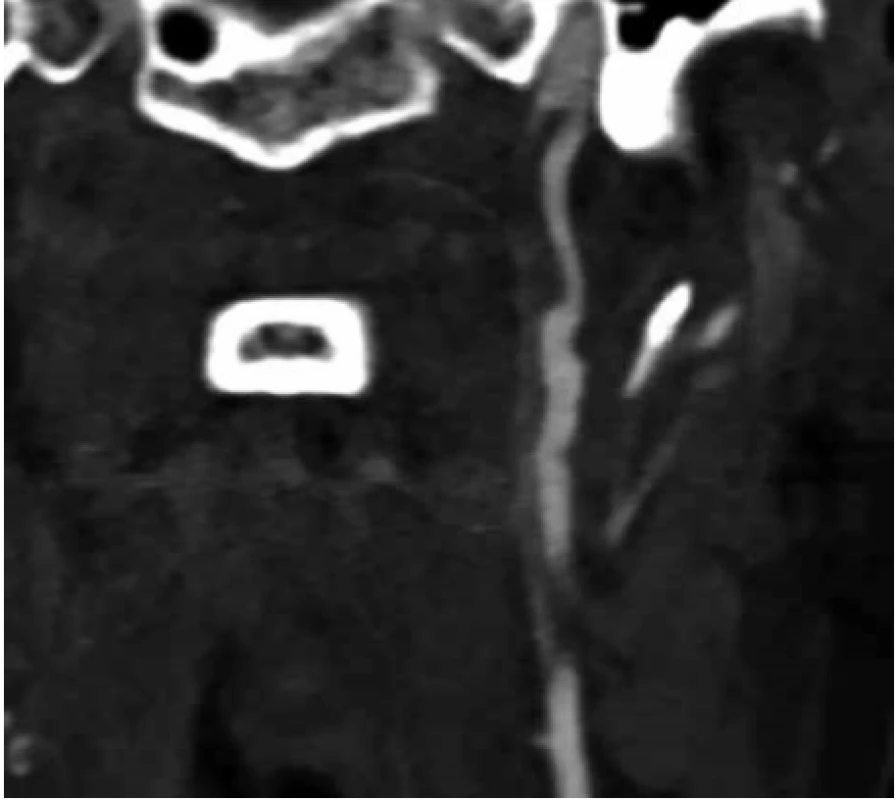
Obr. 2. Akutní trombóza ACI sin. na CTAg v bočné projekci
Fig. 2. Acute thrombosis ACI sin. on CTAg in lateral projection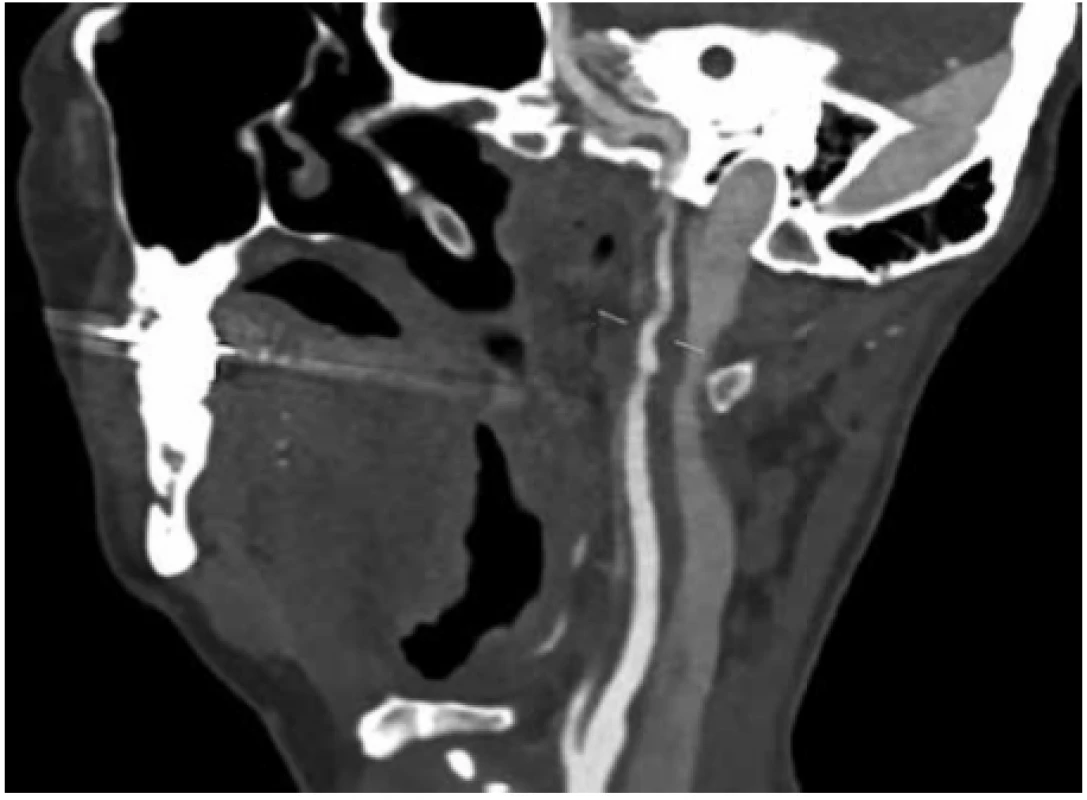
Obr. 3. Akutní ischemická ložiska v levé mozkové hemisféře
Fig. 3. Acute ischemic lesions in the left cerebral hemisphere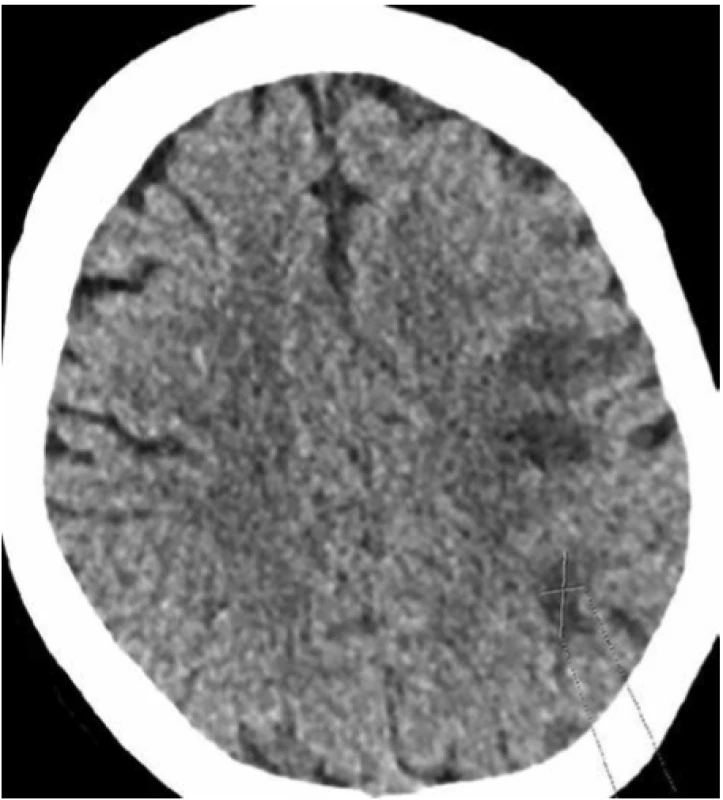
Konziliárně přivolaný neurolog uzavřel nález jako ischemická CMP v povodí vnitřní karotidy vlevo v centrální krajině na podkladě embolizace z disekce vnitřní karotidy pod bazí s nasedající trombózou, klinicky expresivní afázie, dysartrie, funkčně těžká pravostranná hemiparéza. Doporučil podat Kardégic 500 mg i.v., dále ASA 100 mg/d, pokračovat v LMWH v subterapeutické dávce (Fraxiparine 0,4 ml s.c. à 12 hod. s kontrolou antiXa), dostatečnou hydrataci a rehabilitaci. S odstupem cca 1 týdne kontrola DUSG krčních cév. Při zhoršení stavu naše kontrola, v úvahu by připadalo endovaskulární řešení.
Nicméně z pohledu cévního chirurga jsme se nespokojili s výše uvedeným závěrem a zrevidovali jsme CTAg nález. Z našeho pohledu se jednalo o uzávěr vnitřní karotidy prostou trombózou. Pro trombózu svědčila gracilita tepny u mladé ženy, dlouhodobá nedostatečná hydratace nemocné při chronickém ileu a zvýšená trombogenita při nádorovém onemocnění a současném užívání antikoncepčních preparátů. Po překlasifikování CTAg nálezu jsme se rozhodli pro chirurgickou rekanalizaci uzavřené vnitřní karotidy, možnost endovaskulárního řešení zvažované neurologem jsme po konzultaci s intervenčním radiologem zamítli. Operační výkon proběhl za 14 hodin od začátku neurologické symptomatologie.
Vypreparované karotické řečiště bylo skutečně velice gracilní, na vnitřní karotidě nebyly žádné změny svědčící pro disekci. Lumen gracilní tepny bylo hladké, intima jemná, bez patologických změn. Retrográdní krevní proud i při vyšším systémovém tlaku byl velice slabý. Pomocí Fogartyho katétru jsme provedli trombektomii vnitřní karotidy do plného retrográdního proudu. Poté jsme uzavřeli celou arteriotomii protetickým patchem, Obr. 4.
Obr. 4. Uzávěr rekanalizované ACI protetickým patchem
Fig. 4. Closure of recanalized ACI with a prosthetic patch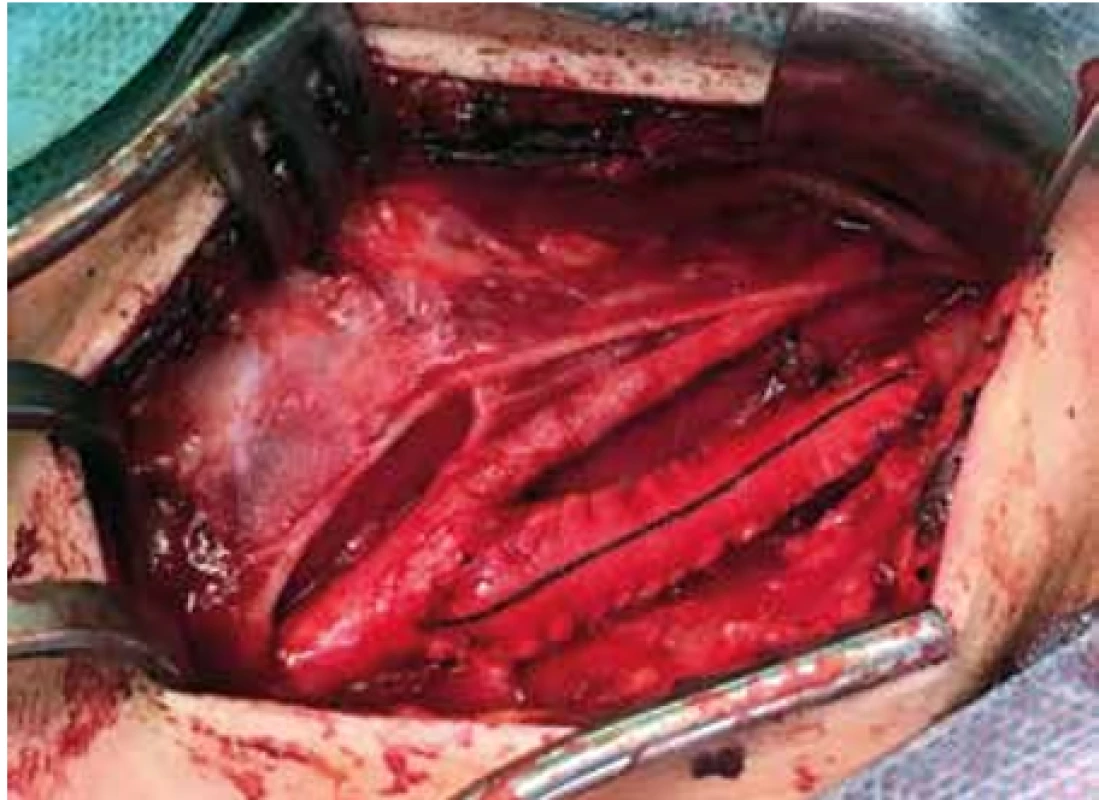
Po probuzení nemocné bylo patro zlepšení artikulace i hybnosti na pravé dolní končetině, trvala těžká paréza pravé horní končetiny. S odstupem 2 dnů bylo provedeno kontrolní CTAg mozku, karotické řečiště bylo rekanalizované a ozřejmila se hypodenzní ischemická ložiska frontoparietálně vlevo. Na perfuzních mapách však bez alterace perfuzních parametrů.
Pooperační průběh nebyl komplikován, postupně byla obnovena střevní pasáž a zhojena laparotomie. Nemocná byla intenzivně rehabilitována a po 2 týdnech byla přeložena na neurorehabilitační pracoviště. Po měsíční rehabilitaci se neurologický deficit zmenšil do frustní parézy a při kontrole s odstupem 3 měsíců po výkonu pro akutní iktus je již nemocná bez neurologického deficitu, Obr. 5−8.
Obr. 5. CTAg obraz karotického řečiště po 3 měsících
Fig. 5. CTAG image of the carotid vessels after 3 months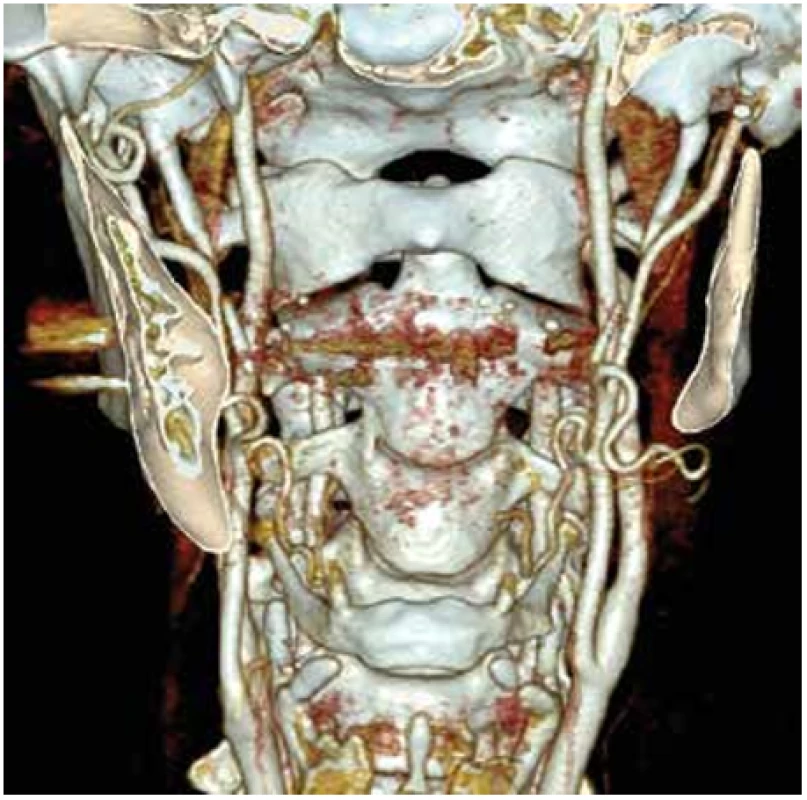
Obr. 6. CTAg obraz ACI sin. po 3 měsících v předozadní a bočné projekci
Fig. 6. CTAg image of ACI sin. after 3 months in anterior-posterior and lateral projections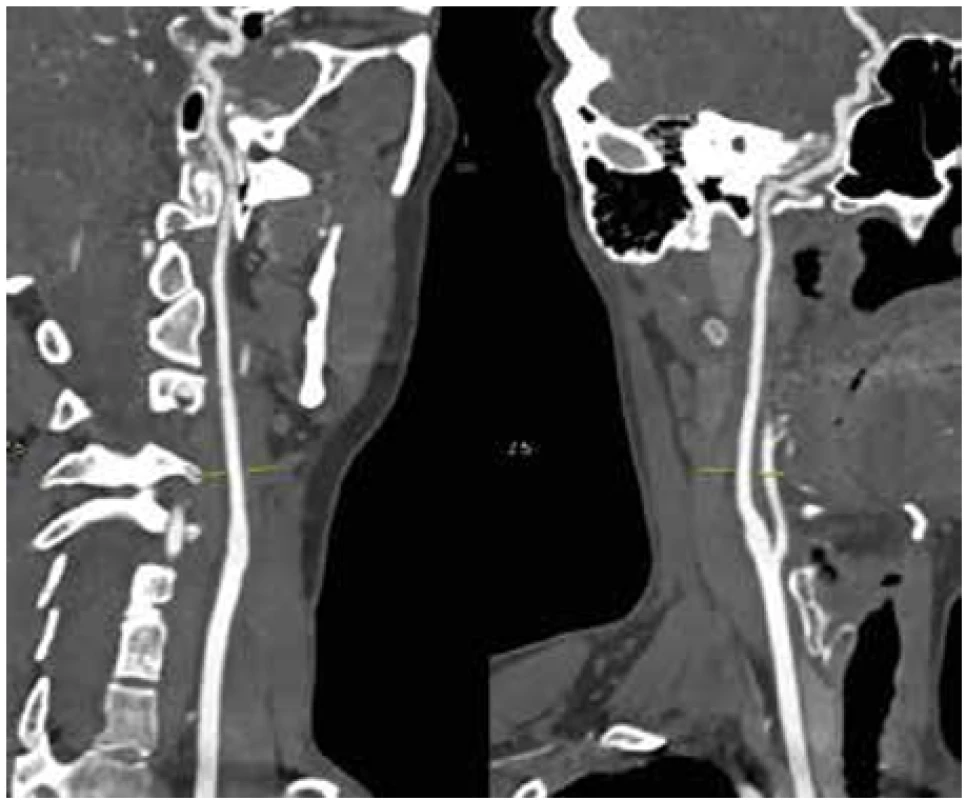
Obr. 7. Nevelké postmalatické změny v levé mozkové hemisféře
Fig. 7. Minor postmalatic changes in the left cerebral hemisphere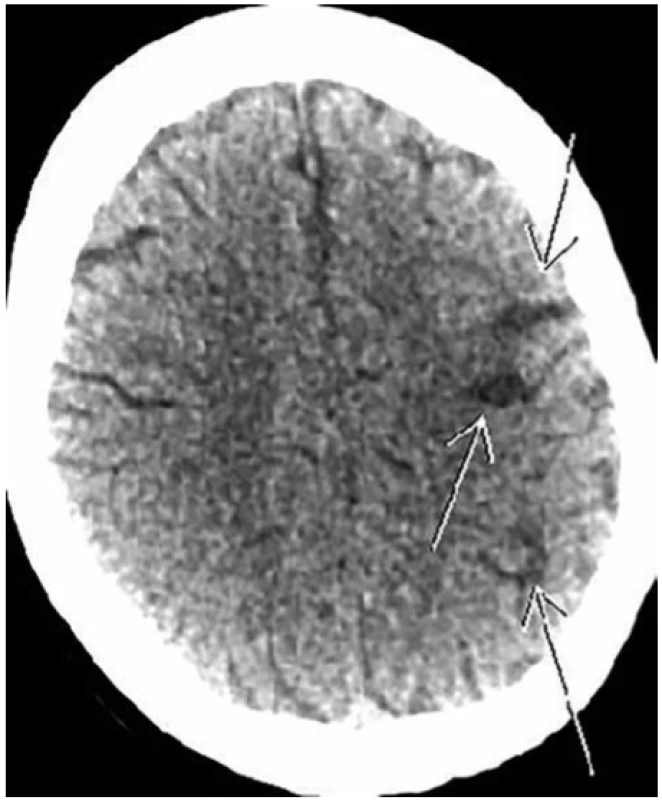
Obr. 8. Nemocná 3 měsíce po výkonu pro akutní iktus již bez neurologického deficitu
Fig. 8. Patient 3 months after the procedure due to acute stroke without any neurological deficit
DISKUZE
Pokusy průkopníků cévní chirurgie obnovit průtok krve při akutním uzávěru vnitřní karotidy končily katastrofickými výsledky nejčastěji následkem pooperačního intrakraniálního krvácení [4,5]. V důsledku toho byly na dlouhou dobu akutní operace karotidy více či méně opuštěny, přestože malá skupina zkušených autorů dále trvala na tom, že urgentní chirurgie u vybraných pacientů bez závažné poruchy vědomí nebo hemoragického infarktu může mít dobré výsledky. Chirurgická rekanalizace uzavřené vnitřní karotidy byla dlouhou dobu akceptována pouze za předpokladu, že revaskularizace proběhne do 6 hodin od začátku ischemické příhody [6].
Nicméně intracerebrální krvácení po ischemické cévní mozkové příhodě je běžně pozorováno i bez rekanalizační léčby. Okada et al. [7] zjistili hemoragický infarkt během prvního měsíce po embolické události u 41 % pacientů. Procento hemoragického infarktu stoupá u středních nebo velkých infarktů ve srovnání s menšími infarkty a riziko krvácení koreluje se závažným neurologickým deficitem a poruchami vědomí.
Protože se prokázalo, že systémová trombolýza je účinná při snižování závažnosti neurologického deficitu a morbidity u akutního iktu, zvýšil se zájem také o akutní intervence u pacientů s cévní mozkovou příhodou [8]. Fibrinolýza samotná může být účinná při okluzi střední mozkové tepny, ale ukázalo se, že je neúčinná při okluzi vnitřní karotidy.
V současné době se intervenční týmy zabývají také akutní okluzí vnitřní karotidy, využívají nová zařízení pro mechanickou trombektomii, intraarteriální lýzu, dilataci a stenting.
Endovaskulární trombektomie a trombolýza je prováděna zejména u postižení intrakraniálních cév nebo při tandemovém postižení − distální konec vnitřní karotidy a proximální úsek arteria cerebri media. Stále ale platí, že při izolované akutní trombóze vnitřní karotidy v krčním úseku je chirurgický přístup při dodržení indikačních kritérií bezpečnější než výkon endovaskulární. Albers et al. v multicentrické randomizované studii došli k závěru, že endovaskulární trombektomie u pacientů s proximálním uzávěrem arteria cerebri media nebo vnitřní karotidy trvající do 16 hodin má lepší funkční výsledky než samotná konzervativní léčba, pokud je ischemická zóna hypoperfundována a není vytvořeno velké ložisko infarktu [9].
Současná diagnostika pomocí počítačové tomografie (CT) nebo magnetické rezonance (MRI) umožňují rychlou a přesnou diagnostiku extrakraniální a intrakraniální vaskulární okluze a s ní spojené akutní ischemické příhody. Při akutní okluzi vnitřní karotidy dochází k neurologické poruše buď v důsledku tromboembolismu, nebo z hypoperfuze mozkové hemisféry u pacientů s nedostatečným kolaterálním průtokem krve. Multimodální perfuzní zobrazení rozliší mezi mozkovou tkání, která je definitivně a nezvratně poškozená, a „tkání v ohrožení“, hypoperfundovaná, ale stále životaschopná, kterou lze zachránit včasnou revaskularizací.
V poslední dekádě několik chirurgických pracovních skupin zveřejnilo své výsledky s urgentní karotickou revaskularizací [6,10−13]. Všechny tyto pracovní skupiny provedly pečlivé předoperační vyšetření a měly dobře definovaná kritéria pro zařazení a vyloučení k akutní operaci. Prokázaly, že urgentní revaskularizace u vybraných pacientů s cévní mozkovou příhodou při akutní okluzi vnitřní karotidy je technicky proveditelná a spojena s přijatelnou mírou morbidity a mortality. Výběr pacientů k urgentní operaci vnitřní karotidy se řídí tradičními aspekty karotické chirurgie, jako jsou extrakraniální postižení karotické tepny, malý či fluktuující neurologický deficit a nevelké intracerebrální postižení. Na druhé straně pacienti s infarkty více než jedné třetiny perfuzní oblasti střední mozkové tepny a s uzávěrem intrakraniálního průběhu vnitřní karotidy nebo střední mozkové tepny jsou vyloučeni z urgentní revaskularizace karotid. Stejně tak pacienti se závažnou poruchou úrovně vědomí budou vyloučeni, protože těžký neurologický nález koreluje s rozsáhlým nálezem grafickým a možnost revaskularizace a záchrana mozkové tkáně je minimální. Naopak se navyšuje riziko intrakraniálního krvácení a zhoršení stavu. Přestože lze získat potřebné diagnostické informace v průběhu několika hodin, průměrná doba od začátku neurologických symptomů do urgentní operace pro akutní uzávěr vnitřní karotidy je v prezentovaných studiích dlouhých 48 hodin.
ZÁVĚR
Naše kazuistika podporuje studie, že důkladné diagnostické zhodnocení umožňuje výběr pacientů, kteří mohou mít prospěch z urgentní revaskularizace akutní okluze vnitřní karotidy ve fázi akutní ischemie mozku. Časový interval pro úspěšnou rekanalizaci se může u jednotlivých pacientů lišit, ale obecně bude úspěšnost vyšší s kratším intervalem. Včasná revaskularizace po akutní ischemické mozkové příhodě je důležitá nejen pro zachování perfuze životaschopného mozku, ale také pro záchranu ischemické, ale dosud neinfarktové tkáně.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
doc. MUDr. Bohuslav Čertík
Valcha E1713
301 00 Plzeň
e-mail: certik@fnplzen.cz
Zdroje
- Wong GY, Warner DO, Schroeder DR, et al. Risk of surgery and anesthesia for ischemic stroke. Anesthesiology 2000;92(2):425–432. doi:10.1097/00000542-200002000-00024.
- Julie LWNg, Matthew TVCh, Adrian WG. Perioperative stroke in noncardiac, nonneurosurgical surgery. Anesthesiology 2011;115(10):879–890. doi:10.1097/ALN.0b013e31822e9499.
- Sharifpour M, Moore LE, Shanks AM, et al. Incidence, predictors, and outcomes of perioperative stroke in noncarotid major vascular surgery. Anesthesia & Analgesia 2013;116(2):424–434. doi:10.1213/ANE.0b013e31826a1a32.
- Wylie EJ, Hein MF, Adams JE. Intracranial hemorrhage following surgical revascularization for treatment of acute strokes. J Neurosurg. 1964;21(3):212-215. doi:10.3171/jns.1964.21.3.0212.
- Rob CG. Operation for acute completed stroke due to thrombosis of the internal carotid artery. Surgery 1969;65(5):862−5.
- Berthet JP, Marty-Ané CHH, Picard E, et al. Acute carotid artery thrombosis: Description of 12 surgically treated cases. Annals of Vascular Surgery 2005;19(1):11−18. doi:10.1007/s10016-004-0074-x.
- Okada Y, Yamaguchi T, Minematsu K, et al. Hemorrhagic transformation in cerebral embolism. Stroke 1989;20(5):598−603. doi:10.1161/01.STR.20.5.598.
- Hacke W, Donnan G, Fieschi C, et al. ATLANTIS Trials Investigators; ECASS Trials Investigators; NINDS rt-PA Study Group Investigators. Association of outcome with early stroke treatment: pooled analysis of ATLANTIS, ECASS, and NINDS rt-PA stroke trials. Lancet 2004;363(9411):768-774. doi:10.1016/S0140-6736(04)15692-4.
- Albers GW, Marks MP, Kemp S, et al. Thrombectomy for stroke at 6 to 16 hours with selection by perfusion imaging. N Engl J Med. 2018;378(8):708-718. doi: 10.1056/NEJMoa1713973.
- Paty PSK, Adeniyi JA, Mehta M, et al.Surgical treatment of internal artery occlusion. J Vasc Surg. 2003;37(4):785−788. doi:10.1067/mva.2003.203.
- Kasper GC, Wladis AR, Lohr JM, et al. Carotid thromboendarterectomy for recent total occlusion of the internal carotid artery. J Vasc Surg. 2001;33(2):242−250. doi:10.1067/mva.2001.112213.
- Gay JL, Curtil A, Buffiere S, et al. Urgent carotid artery repair: retrospective study of 21 cases. Ann Vasc Surg. 2002;16(4):401−216. doi:10.1007/s10016-001-0227-0.
- Sbarigia E, Toni D, Speziale F, et al. Emergency and early carotid endarterectomy in patients with acute ischemic stroke selected with a predefined protocol: A prospective pilot study. Int Angiol. 2003;22(4):426−430.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2020 Číslo 3- Když se ve střevech děje něco nepatřičného...
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
- Doc. Tomáš Gabrhelík: Léčbou bolesti by se měly seriózně zabývat všechny obory, zejména u seniorů
- Management léčby bolesti za minimálního používání opioidů k úlevě
- Terapie bolesti při výskytu akutní renální koliky – kazuistika
-
Všechny články tohoto čísla
- „Quo vadis“ laparoskopická chirurgie… chirurgie 3.0?
- Laparoskopické resekce jater – state of art
- Pravostranná hemikolektomie – od laparoskopické asistence po robotickou intraabdominální anastomózu
- Perorální endoskopická pyloromyotomie (g-poem) v terapii gastroparézy – pilotní studie se středně dlouhým sledováním
- Naše zkušenosti s transanální totální mezorektální excizí (TaTME) u tumorů středního a distálního rekta
- Náhlé příhody břišní v těhotenství: retrospektivní studie gravidních pacientek hospitalizovaných pro bolesti břicha
- Perioperační akutní trombóza vnitřní karotidy po všeobecném chirurgickém výkonu
- Lumbální kýla − kazuistika
- Diskuze k editorialu „Můžeme vyřešit současné problémy regionálních chirurgických pracovišť?“ prof. MUDr. M. Rysky v Rozhledech chirurgie 2/2020.
- Profesor Eduard Albert: není Impakt jako „impact“.
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Pravostranná hemikolektomie – od laparoskopické asistence po robotickou intraabdominální anastomózu
- Náhlé příhody břišní v těhotenství: retrospektivní studie gravidních pacientek hospitalizovaných pro bolesti břicha
- Naše zkušenosti s transanální totální mezorektální excizí (TaTME) u tumorů středního a distálního rekta
- Lumbální kýla − kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



