-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Transpedikulární fixace s augmentovanými fenestrovanými šrouby u osteoporotických fraktur páteře
Autoři: M. Janiga; T. Brož
Působiště autorů: Neurochirurgické oddělení, Nemocnice Pardubického kraje, a. s., Pardubická nemocnice
Vyšlo v časopise: Rozhl. Chir., 2020, roč. 99, č. 1, s. 38-45.
Kategorie: Původní práce
doi: https://doi.org/10.33699/PIS.2020.99.1.38–45Souhrn
Úvod: V našem souboru byly hodnoceny výsledky zadní transpedikulární fixace s použitím PMMA fenestrovaných šroubů u osteoporotických zlomenin obratlů hrudní a bederní páteře s nebo bez přítomného neurodeficitu.
Metody: Předmětem sledování byl klinický efekt operace, od ledna 2014 do prosince 2016 jsme zhodnotili 31 pacientů s potvrzenou osteoporotickou zlomeninou, kteří podstoupili transpedikulární fixaci s použitím fenestrovaných PMMA augmentovaných šroubů. V souboru byl hodnocen klinický stav pomocí vizuální analogové škály (VAS) a Oswestry Disability Index (ODI). Délka sledování byla minimálně 2 roky.
Výsledky: Hodnoty VAS (snížení z 8,1 na 3,6) a ODI (snížení ze 76 na 34) poukazují na významné snížení lokálních bolestí i invalidity. Asymptomatický únik cementu se vyskytl u 7 pacientů, další méně závažné komplikace byly též zhodnoceny a zaznamenány. Radiologické zhodnocení poukazuje na zlepšení lokální kyfózy, s raritním výskytem selhání instrumentace.
Závěr: Augmentovaná transpedikulární fixace s kanylovanými šrouby je dobře proveditelná a relativně bezpečná chirurgická technika pro ošetření porotických zlomenin páteře. Důležitými faktory jsou selekce vhodných pacientů a správné technické provedení výkonu.
Úvod
Osteoporóza je systémové progresivní chronické onemocnění skeletu charakterizované nadměrným úbytkem kostní matrix v její anorganické i organické komponentě, s poruchami mikroarchitektury a funkce spojené s poklesem mechanické odolnosti a zvýšeným rizikem zlomenin. V Evropě a v USA se osteoporóza vyskytuje přibližně u 20 % žen a 5 % mužů ve věku 50–70 let, nad touto věkovou hranicí u 75 % žen a 20 % mužů [1]. V České republice je osteoporózou postiženo přibližně 7 % obyvatel, tj. kolem 700 000 lidí, osteoporotických zlomenin je následně registrováno ročně kolem 50 000, z čeho zhruba 50 % tvoří kompresivní fraktury obratlových těl [1].
Zlomeniny obratlů hrudní a bederní páteře u stárnoucí populace vznikají nejčastěji v důsledku nízkoenergetických úrazů v terénu osteoporózy, což se vzhledem ke stárnutí populace stává významným socioekonomickým břemenem. V obecnosti platí, že většinu těchto poranění je možno iniciálně léčit konzervativně [2]. Zatím není určen jasný konsenzus stran optimální chirurgické léčby, obecně lze konstatovat, že postup by měl být striktně individuální a finální indikace determinována celkovým zdravotním stavem jednotlivce [3–5,7–10].
Osteoporotické zlomeniny jsou ve své podstatě odlišné od vysokoenergetických traumat páteře, kde se v klinické praxi implementovaly různé klasifikační systémy (AO spine classification, TLICS, McCormack load sharing atd.) [4,5].
V současné době je tendence vytvořit klasifikační systém, který by mohl být vodítkem k indikaci další léčby osteoporotických zlomenin. Do portfolia chirurgických u těchto technik se zařadily perkutánní miniinvazivní metody (vertebroplastika, kyfoplastika, stentáž) [2,3,6].
Transpedikulární fixace je běžně rozšířenou technikou, která ale vzhledem k nízké kvalitě kostní matrix porotické kosti přináší relativně vysoké riziko selhání instrumentace [4,5,7].
V naší retrospektivní observační studii jsme se zaměřili na použití a efektivitu augmentovaných fenestrovaných šroubů u pacientů s osteoporotickými zlomeninami obratlů hrudní a bederní páteře.
Metody
Soubor pacientů
Celkem bylo od ledna 2014 až do prosince 2016 na našem pracovišti léčeno 412 porotických fraktur obratlů v oblasti hrudní a bederní páteře, konzervativně bylo ošetřeno 316 pacientů (77,7 %), k perkutánním výkonům (VP, KP) bylo indikováno 65 pacientů (15,8 %). Zbylých 31 případů (6,5 %), 22 žen a 9 mužů s průměrným věkem 73,2±8,32 roku (v rozmezí 57–91 let (Tab. 1), odpovídá intervencím v našem souboru.
Tab. 1. Demografické údaje
Tab. 1. Demographic data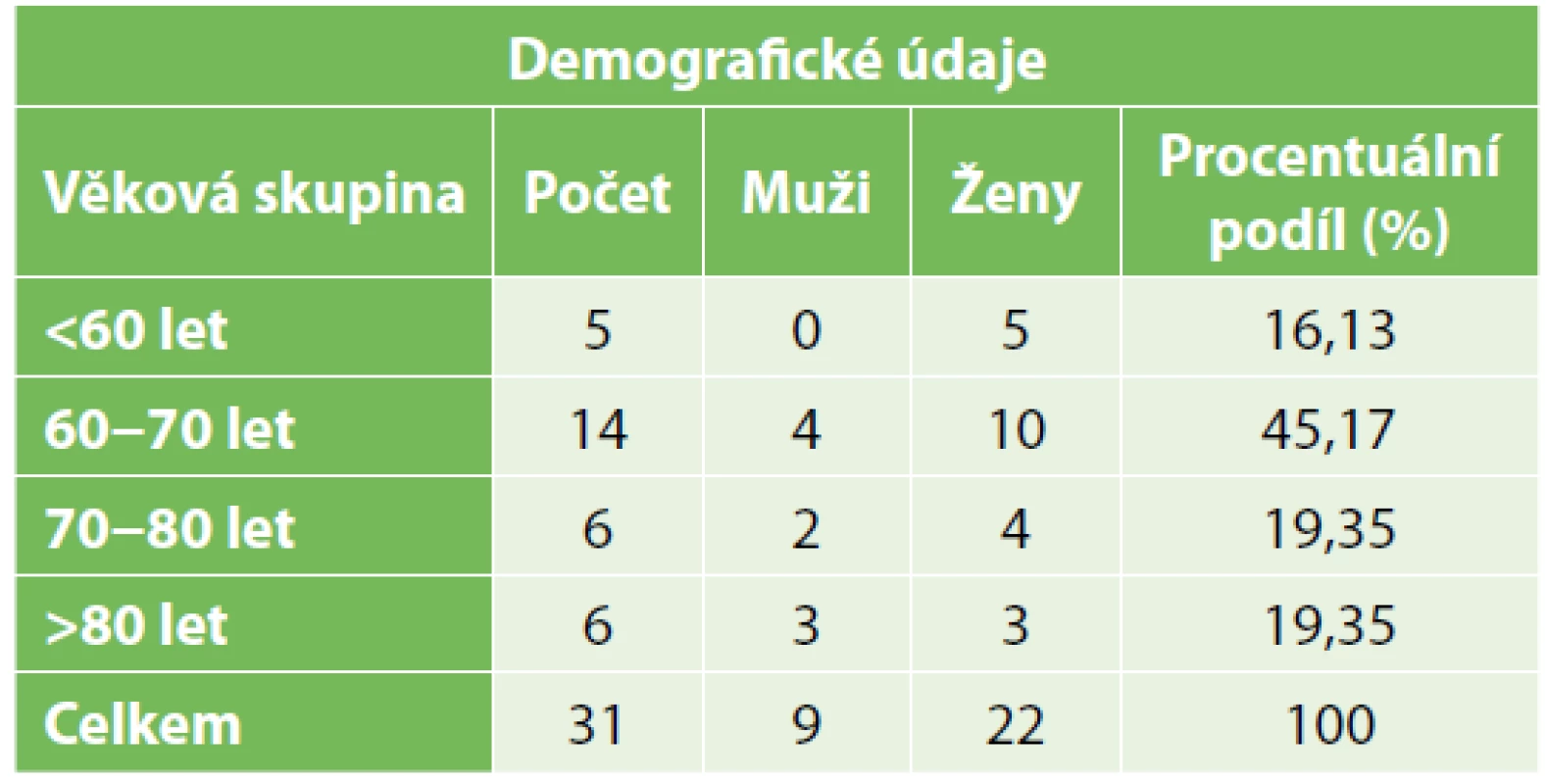
Naší chirurgickou indikací byla potenciálně nestabilní zlomenina hrudní a bederní páteře (fraktura typu A3, resp. A4 dle AO klasifikace, progredující fraktura se segmentální kyfotizací), resp. přítomnost neurologického deficitu (necitlivost dolních končetin, motorický deficit nebo cauda equina syndrom). Hustota kostní matrix (BMD) obratlů byla měřena pomocí rentgenové absorpciometrie s dvojitou energií a T-skóre nižší než -2,5 bylo stanoveno jako kritérium pro osteoporózu.
Po grafickém došetření (nativní RTG ve 2 základních projekcích, nativní CT a MR vyšetření) a předoperační přípravě byli selektovaní pacienti indikováni k zadní transpedikulární fixaci s nebo bez dekomprese v závislosti na neurologickém postižení (dekompresní výkon byl indikován v případech útlaku nervových struktur, celkově v 9 případech). Byla provedena fixace s augmentovanými fenestrovanými šrouby ze standardního zadního přístupu, instrumentaci miniivazivní technikou jsme realizovali ve 4 případech se sledováním s odstupem 1, 3, 6, 12 a 24 měsíců. Z klinického hlediska jsme hodnotili soubor vizuální analogovou škálou (VAS) a Oswestry Disability Index (ODI) k měření bolesti zad, resp. invalidity.
Analyzovali jsme také radiologické nálezy a neurologický stav pacienta, dále byly zaznamenány peroperační a pooperační komplikace. Do sledování jsme zařadili pacienty s verifikovanou osteoporotickou zlomeninou jednoho či více obratlů v oblasti hrudní a bederní páteře.
Z hlediska etáže poranění se nejčastěji jednalo o fraktury obratlů hrudní a bederní páteře – těla Th12 (14x), L1 (10x), Th11 (7x), L2 (3x), L3 (3x), u 6 pacientů se jednalo o fraktury 2 obratlů. Po přijetí mělo 9 pacientů určitý stupeň neurologického postižení. Neurologické zhodnocení bylo provedeno u každého pacienta dle Frankelovy skály, v našem souboru vstupně 3 pacienti Frankel C a 6 Frankel D, po intervenci s úpravou minimálně o 1 stupeň (finálně Frankel D u 2 pacientů, zbytek bez neurodeficitu).
Stran mechanismu úrazu se jednalo převážně o nízkoenergetické inzulty – pády z malé výšky u 8 pacientů, uklouznutí u 11 pacientů, zvedání břemene u 7 pacientů, silniční dopravní nehoda u 5 pacientů.
Nežádoucí sdružená poranění (lehké poranění hlavy ve 5 případech, zlomeniny distálního radia 3x, zlomeniny žeber 2x apod.) byla zaznamenána, ale nevyžadovala další specifickou léčbu.
Pacienti s translačním posunem v místě zlomeniny (lomová dislokace), ztrátou strukturální integrity v zadním osteoligamentózním komplexu, spondylolistézou sousedních obratlů, malignitou nebo infekcí hodnoceni nebyli. Též polytraumatizovaní pacienti, pacienti s preexistujícími páteřními deformitami (skolióza, předchozí zlomenina) a pacienti s předchozími operacemi páteře byli ze sledování vyloučeni.
Časový interval od poranění k chirurgickému výkonu byl do 3 měsíců, při přítomném neurodeficitu do 5 dnů (standardně do 24 hod. od vzniklého deficitu, časová prodleva odpovídá době, kdy se pacient dostavil k lékařskému ošetření).
Statistická analýza byla provedena s párovým t-testem pro změny jednotlivých radiografických a funkčních parametrů.
Chirurgická technika
Po uvedení do celkové anestezie byl pacient polohován v pronační poloze na radiolucenčním stole. Pro všechny pacienty byl použit standardní středočárový přístup či miniinvazivní perkutánní technika (MISS – provedena u 4 pacientů, tato metoda je v současné době již na našem pracovišti standardně využívána). V případu přítomného neurologického deficitu byla provedena dekomprese v místě léze. Posléze byla provedena krátká zadní transpedikulární fixace s použitím kanylovaných fenestrovaných šroubů (1 obratel nad a pod úroveň fraktury). Šrouby byly systematicky inzerovány pod anteroposteriorní a laterální fluoroskopickou kontrolou. Průměr šroubu byl 5,5 nebo 6,5 mm a délka byla stanovena na základě předoperačního CT vyšetření. Po zavedení šroubu byl aplikován PMMA (polymetylmetakrylátový) cement vyhovující konzistence. Distribuce PMMA cementu byla kontrolována fluoroskopickými obrazy opět v anteroposteriorních (AP) a laterálních projekcích. V případě extravazace do epidurálního, intradiskálního nebo prevertebrálního prostoru se vstřikování cementu okamžitě zastavilo. V 9 případech jsme výkon doplnili vertebroplastikou poškozeného obratle (Obr. 1 a 2). Bezprostředně po výkonu po odeznění z anestezie byli pacienti neurologicky vyšetřeni k vyloučení postižení nervových struktur. Obvykle první pooperační den byla zahájena časná vertikalizace s fixací ortézou. Standardně byla ortéza aplikována po dobu 6–8 týdnů. Nezbytnou součástí je adekvátní léčba osteoporózy s dispenzarizací v osteocentru.
Obr. 1. Osteoporotická komprese těla L1 charakteru kompletní tříštivé fraktury u 71leté pacientky (a. dle nativního RTG, b. CT a c. MR)
Fig. 1. Osteoporotic compression of vertebra L1, complete burst type in a 71 years old female patient (a. Native X-ray; b. CT; and c. MRI scan)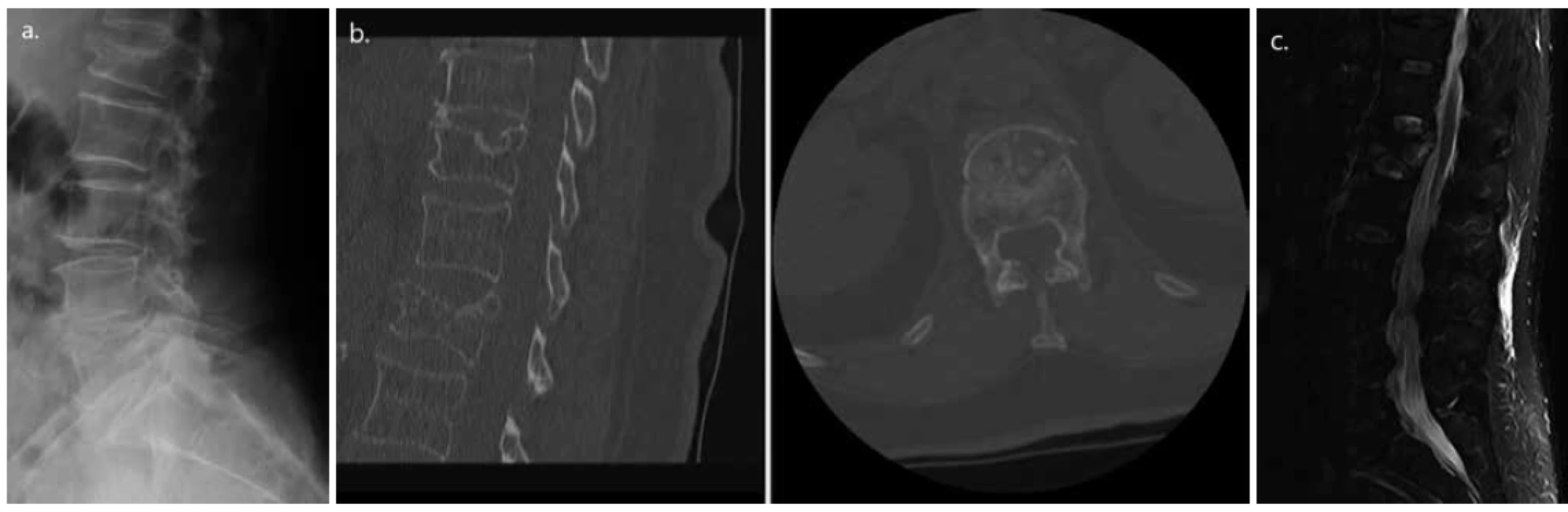
Obr. 2. Po provedení krátké zadní transpedikulární fixace s fenestrovanými šrouby Th12-L2 a vertebroplastikou těla L1 (boční a AP projekce)
Fig. 2. Condition after short segment transpedicular fenestrated screw fixation Th12-L2 with vertebroplasty L1 (lateral view and AP view)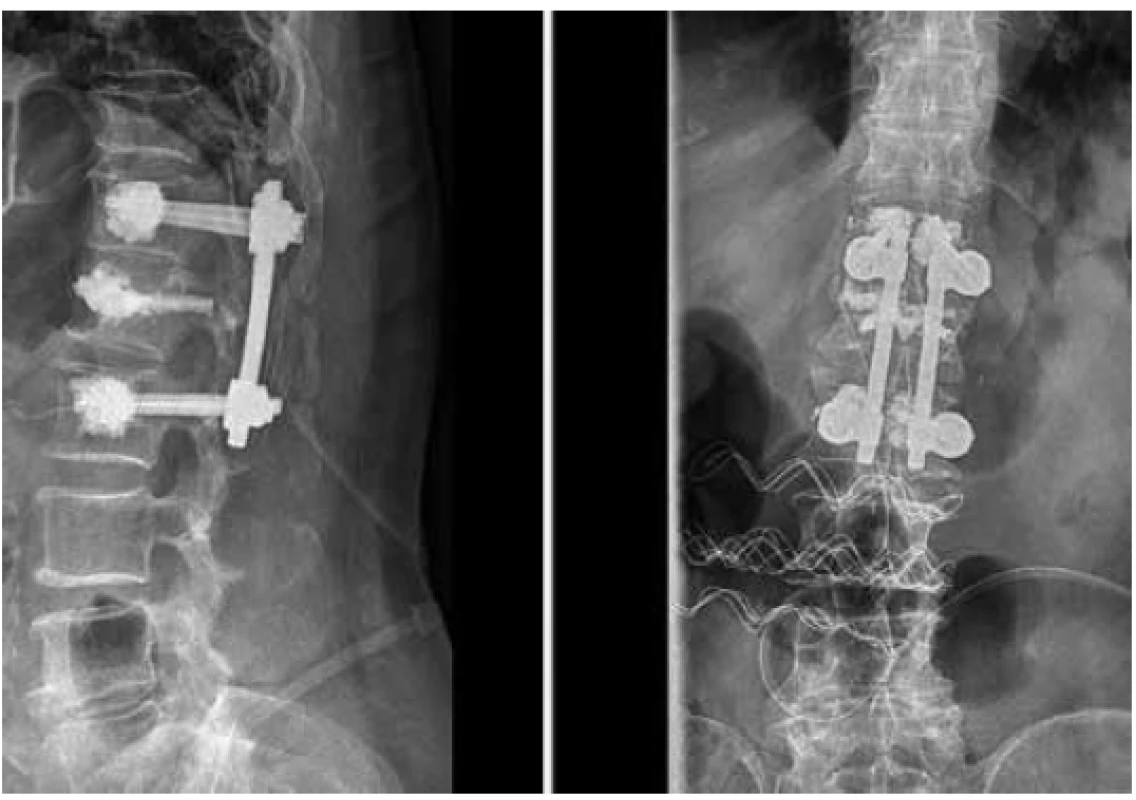
Výsledky
Průměrná doba operace v našem souboru trvala 153 min. (rozsah 131–271 min.), ztráta krve byla 260 ml (rozmezí 80 až 650 ml) (Tab. 2), objem aplikovaného cementu byl v rozsahu minimálně 1,5 cm3 do 3 cm3.
Tab. 2. Demografické údaje
Tab. 2. Demographic data
Vysvětlivky: BMD − body mass density Průměrná doba trvání hospitalizace byla 10,3 dne (rozsah 7–16 dnů) a doba sledování 29,1 měsíce (rozsah 24–40 měsíců). Z radiologických parametrů jsme hodnotili stav segmentální kyfózy – průměrný úhel kyfózy byl 12,5±3,2 stupně před chirurgickým zákrokem se zlepšením na 5,7±1,7 stupně po operaci (p<0,001) a došlo k mírné ztrátě korekce (7,1±2,3) při finálním zhodnocení (Tab. 3).
Tab. 3. Zhodnocení výsledků
Tab. 3. Results summary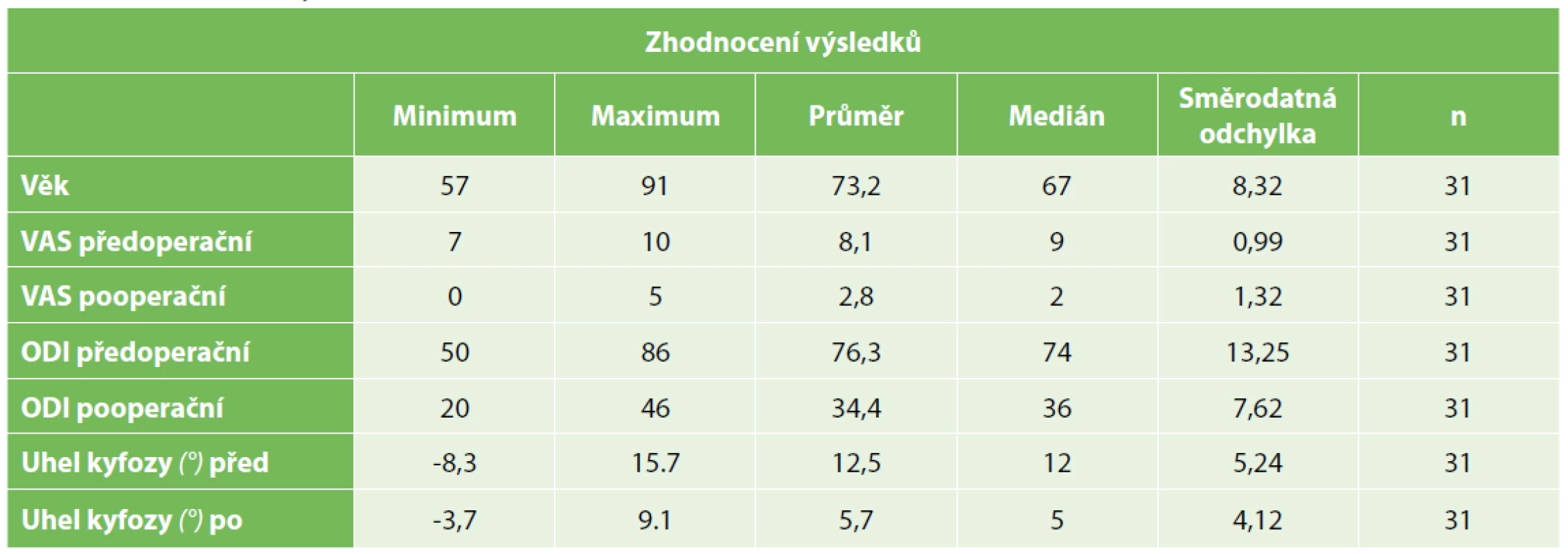
Skóre VAS se snížilo z předoperačních 8,1 na finálních 2,8 (p<0,001), hodnoty ODI byly sníženy ze 76 na 34 (p<0,001) při závěrečném zhodnocení (viz Tab. 3).
Z hlediska komplikací se v našem souboru vyskytlo selhání instrumentace 2x (s nutností rozšíření fixace v 1 případě), poranění tvrdé pleny 1x, lokální infekce 3x, komprese obratle přilehlého segmentu 3x. K jiným komplikacím jako akcentace neurodeficitu, symptomatickému úniku cementu, plicní embolii, šoku nebo úmrtí v našem souboru pacientů nedošlo (viz Tab. 4).
Tab. 4. Souhrn komplikací
Tab. 4. Complications summary
Vysvětlivky: TEN − tromboembolická nemoc; PE − plicní embolie Diskuze
Kompresivní zlomenina obratlového těla v terénu osteoporózy představuje pro pacienta výrazné omezení kvality života a signifikantně zvyšuje jeho morbiditu a mortalitu. Více než 25 % žen starších 50 let je postiženo zlomeninou v terénu osteoporózy. Incidence těchto zlomenin významně narůstá u žen nad 70 let (40 %) [1,7].
Primárním cílem terapeutického režimu je co nejrychlejší mobilizace pacienta. Konzervativní léčba symptomatických osteoporotických zlomenin páteře, často u rizikových a polymorbidních pacientů, je založena na kombinaci analgezie s externí fixací ortézou a časnou mobilizací pacienta [2,4].
I přes důslednou konzervativní léčbu má 30 % pacientů trvalé bolesti v oblasti postiženého segmentu. Chronická bolestivost zejména při axiální zátěži je projevem nezhojené zlomeniny obratlového těla s jeho progresivním kolapsem a následnou tvorbou deformity [4].
Nutnost vytvoření algoritmu pro léčbu osteoporotických zlomenin je podmíněna současným stavem, kde nadále chybí konsenzus ohledně správné chirurgické indikace, jejího načasování, aplikace a účinnosti technik perkutánní augmentace obratlového těla a indikace pro otevřenou chirurgii [5]. Ačkoliv vertebroplastika (VP), kyfoplastika (KP) či stent jsou v současné době poměrně široce rozšířeny, jejich role je zatím kontroverzní, zvláště v dlouhodobém srovnání s konzervativními modalitami léčby [2,3,6].
Cílem operačního řešení je zlepšení neurostatu, korekce deformity a vytvoření stabilní konstrukce. Při indikaci chirurgické intervence je nutno brát v potaz specifika týkající se geriatrické populace, kde vzhledem k očekávaným komorbiditám a snížené kompenzační kapacitě je třeba upřednostnit individuální a selektivní přístup a pokud možno volit minimálně invazivní postup [7]. Otevřená operace je variantou zejména v případech s neurologickým deficitem nebo závažnou deformitou [8]. Výkony lze realizovat z předního, zadního nebo kombinovaného přístupu, každá z možností je specifická z hlediska výhod i rizik. Proto je nutná důkladná předoperační příprava ke zvolení adekvátní chirurgické techniky, kde nejen indikace, ale i realizace je dána zvyklostmi operatéra, resp. pracoviště [5,7–11].
Od počátku šedesátých let se řada autorů pokoušela klasifikovat osteoporotické zlomeniny a navrhla klasifikace na základě konvenčních rentgenografií, počítačové tomografie (CT) nebo zobrazování magnetickou rezonancí (MRI). V praxi se do povědomí dostalo semikvantitativní hodnocení dle Genanta (1993), Sugitu (1995) s morfologickým hodnocením fraktur či práce Kanchiku et al., ale ani jedna se v klinické praxi významněji neuplatnila [4,5]. V roce 2010 byla založena pracovní skupina v gesci Německé ortopedické a traumatologické společnosti (DGOU) s cílem vyvinout jednoduchou klasifikaci porotických fraktur páteře pro každodenní praxi. Klasifikace by měla zvážit typické morfologické vzorce a biomechanickou stabilitu zlomenin [4,5]. Navrhovaná klasifikace OF je pokusem spojit nejčastější typy osteoporotických zlomenin z klinického hlediska (viz Schéma 1). Klasifikace OF nabízí komplexní skóre zhodnocující morfologický typ fraktury, denzitu kostní tkáně, grafickou dynamiku, úroveň bolesti dle VAS, stav mobilizace a celkovou kondici pacienta (Tab. 5), které se použije pro každou jednotlivou zlomeninu jako první krok hodnocení. Bodové skóre do 5 bodů obecně směřuje k primárně nechirurgické léčebné strategii, zatímco skóre více než 6 bodů implikuje chirurgické řešení [5].
Schéma 1. Schématické zobrazení subtypů osteoporotických fraktur (OF1-5) dle Schnake et al. (2018)
Scheme 1. Schematic representation of the 5 OF subtypes, Schnake et al. (2018)
Tab. 5. Klasifikační skórovací systém pro osteoporotické zlomeniny (OF); Blattert et al. (2018)
Tab. 5. Osteoporotic Fracture (OF) Classification-Based scoring system; Blattert et al. (2018)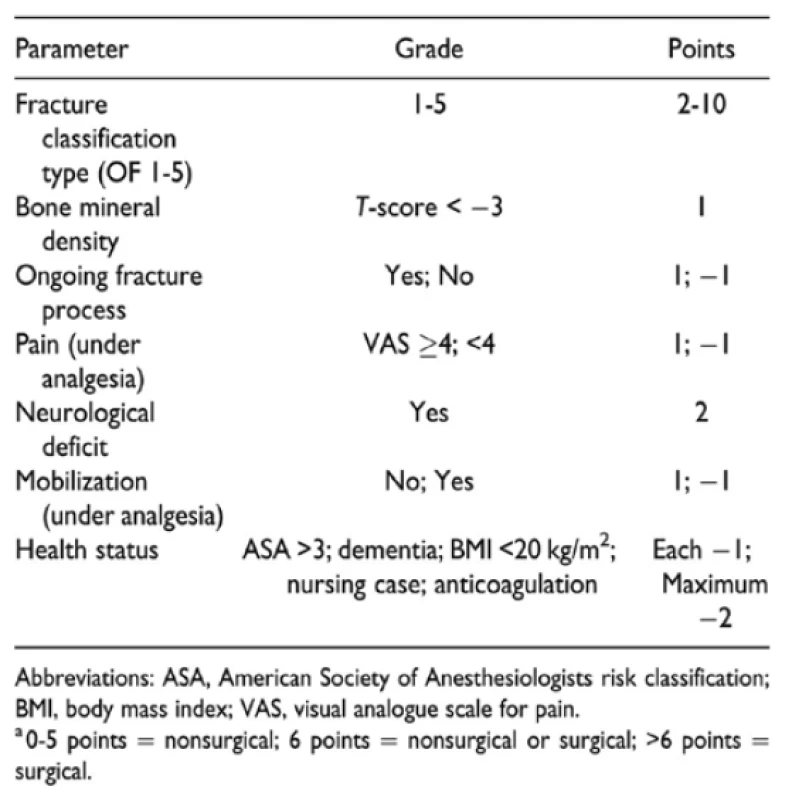
Z chirurgického hlediska zadní transpedikulární fixace umožňuje nepřímou redukci zlomenin a zabraňuje konsekutivní kyfóze. Nicméně dosažení adekvátního zakotvení pedikulárních šroubů zůstává ve spinální chirurgii nadále výzvou, zejména v terénu porotické kosti. Předchozí studie prokázaly, že kotvicí charakteristiky šroubů v osteoporotické kosti klesají se sníženou minerální hustotou kosti, což logicky může vést k selhání instrumentace [12–15]. Studie prokázaly, že přítomnost osteoporózy snižuje míru fixace v pediklu až o 80 % [12].
V současné době existuje několik variant realizace řešení pro zvýšení ukotvení šroubu. Použití šroubů s větším průměrem se ukázalo jako účinné řešení při revizní operaci, větší průměr šroubu je ale spojen s rizikem zlomeniny pediklu [12]. Další možností je použití delších šroubů zasahujících k přední hraně těla obratle (bikortikální zavedení) [12]. Dle Zindricka et al. síla významně vzrostla, ale úměrně roste riziko vaskulární léze [16]. Další variantou je použití expandibilních šroubů, kde řada autorů referuje výrazné snížení uvolnění šroubu v terénu porotické páteře [12,17].
Aktuálně chybí jednoznačný konsenzus z hlediska optimální délky konstrukce, při snaze o minimalizaci mutilace tkání u geriatrické populace se ukazuje jako účinná krátká stabilizace (1 segment nad a pod úroveň fraktury), ideálně s podporou předního sloupce doplněním VP či KP (tzv. hybridní technika) [10].
Použití cementu se ve spondylochirurgii již stalo standardem, mnohé studie prokázaly, že augmentace cementu zlepšuje odolnost vůči vytržení v osteoporotických obratlech [8]. V osteoporotické kosti vzniká mezera mezi závitovou částí šroubu a trabekulární kostí, kterou lze neutralizovat cementem na rozhraní kost/kov. Dosavadní studie prokazují zvýšení pevnosti v tahu až o 250 %, čímž je zajištěna okamžitá stabilita konstrukce [14]. Studie srovnávající PMMA augmentované a neaugmentované šrouby v osteoporotických kadaverózních modelech zjistily dvojnásobné zvýšení síly axiálního pull outu [8]. Byly popsány dvě různé techniky pro aplikaci cementu. Tradiční metodou je vstřikování kostního cementu do těla obratle a následně vložení šroubu. Druhý způsob používá fenestrované, kanylované pedikulární šrouby, kdy se cement vstřikuje přes fenestrace v šroubu do těla obratle. Při použití tradiční metody není distribuce kostního cementu kontrolována během aplikace, což může vést k úniku kostního cementu do páteřního kanálu, neuroforamina nebo vertebrálního venózního plexu. Únik kostního cementu a exotermická reakce, ke které dochází při jeho vytvrzování, mohou vést ke katastrofickým konsekvencím, jako jsou neurologický deficit, plicní embolie a dokonce smrt [18,19].
Kromě PMMA cementu jsou dostupné i jiné varianty. Wuisman et al. používali ve své studii kalciumapatitový cement, kde vzhledem k polymerizaci neexotermickou reakcí vede k nižšímu riziku poranění nervové tkáně v případě úniku. Nevýhodou je, že časem dochází k integraci s okolní kostí a postupné resorbci, což může vést k uvolnění instrumentace [20].
Při porovnávání biomechanických vlastností šroubů na kadaverózních modelech vložených po vstřikování cementu a fenestrovaných šroubů, přes které se vstřikuje cement, byla pevnost fixace z hlediska pevnosti při vytažení lepší u šroubů umístěných v předem vstřikovaném cementu. Nicméně fenestrované šrouby umožňují kontrolované a rovnoměrné rozložení kostního cementu kolem fenestrací v těle obratle, čímž se minimalizuje četnost komplikací [13,15].
Chen et al. prokázali, že bez ohledu na vnější geometrii (kuželovité nebo válcové) šroubů vykazují pevné šrouby s retrográdní cementovou předvýplní podstatně vyšší pevnost při vytahování než kanylované šrouby s injektáží cementu perforací [21].
Hasegawa et al. uvádějí, že odolnost šroubu proti vytržení lze také zvýšit použitím vrstev s hydroxyapatitem [22]. Amendola a kol. zhodnotili 21 pacientů po zadní stabilizaci fenestrovanými pedikulárními šrouby a augmentaci PMMA. Došlo ke statisticky významnému snížení bolesti a zlepšení kvality života. Nebylo pozorováno žádné radiologické uvolnění nebo vytažení šroubů. Ve dvou případech došlo k úniku cementu intraoperačně; jeden pacient, který trpěl přechodnou parézou nervového kořene, se spontánně zlepšil, ve druhém případě byla nutná chirurgická intervence [23].
S nástupem pokroku v zobrazovacích technikách a technologického progresu získala popularitu aplikace minimálně invazivních chirurgických technik díky prokázanému snížení perioperačního svalového poškození, ztráty krve, pooperační bolesti a doby rehabilitace. Aplikace minimálně invazivních technik s použitím PMMA augmentovaných fenestrovaných šroubů je poměrně nová koncepce, která byla dosud publikována poměrně zřídka [9].
El Saman et al. analyzovali soubor 24 pacientů (15 cementovaných a 9 necementovaných) s pooperační ztrátou korekce a uvolnění pedikulárních šroubů po fixaci zadní části pedikulárního šroubu pro osteoporotickou vertebrální frakturu. U šroubů s pediklem s augmentací PMMA vykazovalo 4,3 % šroubů známky uvolnění, zatímco u necementovaných šroubů byla četnost uvolnění 62,8 %. U pacientů s augmentovanými pedikulárními šrouby (1,1°±0,8°) došlo ve srovnání s pacienty bez augmentace (5°±3,8°) k významně menší ztrátě korekce [24].
Sawakami et al. zkoumali 34 pacientů (17 augmentovaných s PMMA, 21 bez augmentace) podstupujících zadní fúzi s použitím pedikulárních šroubů pro vertebrální pseudoartrózu po osteoporotické vertebrální fraktuře. Míra korekce kyfózy byla vyšší (3° vs. 7,2°) a míra fúze byla signifikantně vyšší v augmentované skupině (94,1 % vs. 76,1 %). Nebyly zjištěny žádné perioperační komplikace týkající se úniku PMMA cementu [25].
Nejčastější komplikací augmentovaných technik je únik cementu. Janssen et al. [18] a Martín-Fernández et al. [19] ve svých velkých studiích uváděli míru úniku 66,7 %, resp. 62,3 %. Přestože většina epizod byla asymptomatická a nevyžadovala žádnou další léčbu, morbidita a mortalita spojené s užíváním cementu byly významné. V této souvislosti Janssen et al. eviduje 30denní úmrtnost v 1,8 % případů. Frekvence úniku cementu byla vyšší v případech, kdy bylo augmentováno více obratlů ve srovnání s množstvím použitého cementu. Hu et al. popisují, že rychlost úniku rostla při nižší kostní hustotě (BMD) a nebyla závislá na množství vstřikovaného cementu [26]. V průběhu vstřikování většina autorů doporučuje k prevenci extravazace použití konzistence cementu charakteru zubní pasty, což jsme realizovali i u našich pacientů. Z hlediska objemu zavedeného cementu je poměrně náročné určit ideální množství, Liechtle et al. doporučují použít min. 1 cm3 v oblasti hrudní a 3 cm3 cementu u bederních obratlů [15]. Teoreticky se předpokládá, že vyšší objemy zvyšují sílu fixace, hrozí ale vyšší riziko nežádoucího úniku cementu.
V našem souboru byl pozorován intraoperační únik kostního cementu u 7 pacientů (22,6 %), který byl asymptomatický. Při srovnávání různých studií je však třeba vzít v úvahu zobrazovací metodu používanou pro hodnocení extravazace cementu, její četnost bývá u prostého rentgenového snímku ve srovnání s CT podceněna. V současné době není jednoznačný ucelený postup v případě výskytu plicní embolizace. Dle řady autorů je doporučeno rutinní pooperační RTG hrudníku s odstupem 24 hodin po operaci, CT vyšetření je indikováno při výskytu respiračních obtížích nebo známkách oběhové instability. Léčebný management by se následně měl odvíjet od tíže postižení, zatímco asympomatičtí pacienti specifickou léčbu nevyžadují, pacienti se symptomy v rámci periferní či centrální PE vyžadují antikoagulační léčbu (LMWH, warfarin) v trvání 3–6 měsíců, v těžších případech je třeba zvážit embolektomii. Při extravazaci cementu do páteřního kanálu se doporučuje urgentní dekomprese nervových struktur při prokázání neurodeficitu či radikulární iritace [18,19].
Průměrná hodnota T skóre v našem souboru byla -2,9 (-2,5 až -4,7), což zhruba odpovídá průměrným hodnotám z jiných studií [8,9,10,26].
V našem souboru došlo k redukci bolesti a zlepšení soběstačnosti (hodnoceno VAS a ODI), trvající i při finálním zhodnocení. Tyto výsledky odpovídají závěrům sledování jiných autorů [7,11,23]. I když v současné době se jedná o rutinně prováděné výkony, nadále zůstává otevřenou otázkou ideální rozsah fixace, objem použitého cementu nebo ideální typ šroubů. Přes příznivé výsledky v našem souboru je třeba nutno brát v potaz limitaci studie, vzhledem k jejímu charakteru a relativně malému počtu pacientů.
Závěr
Vzhledem k demografickému vývoji se stárnoucí populací roste počet úrazů asociovaných s nižší kvalitou kostní tkáně. Individuální přístup a komplexní zhodnocení jsou předpokladem zdárného léčebného výsledku a brzkého návratu do plného aktivního života. Včasná rehabilitace a snížení doby hospitalizace vedou k rychlejší rekonvalescenci. Cílem aktivního přístupu je efektivita včetně minimalizace rizik a možných komplikací. Z chirurgického hlediska se snažíme zkrátit rozsah a dobu operačního výkonu a s použitím šetrných operačních technik redukovat lokální tkáňové poškození a krevní ztráty. Výsledkem musí být stabilní ošetření s možností časné pooperační mobilizace.
Z výsledků našeho sledování lze hodnotit, že selektovaná skupina pacientů může profitovat z instrumentované krátké transpedikulární fixace s použitím kanylovaných šroubů (PMMA) s realizací z otevřeného či miniinvazivního přístupu, ideálně s doplněním augmentace zlomeného obratle s použitím VP či KP (hybridní techniky).
Po správném zvážení a selekci pacientů s ohledem na věk, celkový zdravotní stav a možnosti úspěšné rehabilitace se tato technika jeví jako relativně bezpečná. Část komplikací může být snížena přesnou chirurgickou technikou a pečlivým použitím injektovaného cementu. Indikace chirurgické metody musí být důsledně individuálně zvážena s ohledem na benefit pro pacienta a možné komplikace.
Seznam zkratek:
ODI – Oswestry Disability Index
VAS – Visual Analog Scale
PMMA – polymetylmetakrylát
VP – vertebroplastika
KP – kyfoplastika
NSAID – nesteroidní protizánětlivé látky
CT – výpočetní tomografie
MR – magnetická rezonance
RTG – rentgen
PE – plicní embolie
LMWH – nízkomolekulární heparin
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Janiga Michal
Neurochirurgické oddělení
Nemocnice Pardubického kraje, a. s.
Pardubická nemocnice
532 03 Pardubice
e-mail: michal.janiga@nempk.cz
Zdroje
- Sotorník I. Osteoporóza – epidemiologie a patogeneze, Vnitř Lék. 2016; 62(Suppl 6):84–87.
- Dionyssiotis Y. Management of osteoporotic vertebral fractures. Int J Gen Med. 2010;3 : 167–171.
- Vanni D, Pantalone A, Guelfi M, et al. Osteoporotic vertebral fractures and minimally invasive percutaneous approach. Int J Physiatry 2016;(2)1 : 1–3. doi.org/10.23937/2572-4215.1510005.
- Schnake KJ, Blattert TR, Hahn P, et al.Classification of osteoporotic thoracolumbar spine fractures: Recommendations of the spine section of the German Society for Orthopaedics and Trauma (DGOU). Global Spine J. 2018;8(2 Suppl):46S–49S. doi:10.1177/2192568217717972.
- Blattert TR, Schnake KJ, Gonschorek O, et al. Nonsurgical and surgical management of osteoporotic vertebral body fractures: Recommendations of the spine section of the German Society for Orthopaedics and Trauma (DGOU). Global Spine J. 2018;8(2 Suppl):50S–55S. doi:10.1177/2192568217745823.
- Sebaaly A, Rizkallah M, Bachour F, et al. Percutaneous cement augmentation for osteoporotic vertebral fractures, EFORT Open Rev. 2017;2(6):293–299. doi:10.1302/2058-5241.2.160057.
- Girardo M, Cinnella P, Gargiulo G, et al. Surgical treatment of osteoporotic thoraco-lumbar compressive fractures: the use of pedicle screw with augmentation PMMA. Eur Spine J. 2017;26(Suppl 4):546–551. doi:10.1007/s00586-017-5037-3.
- Lin CL, Chou PH, Fang JJ, et al. Short-segment decompression and fixation for thoracolumbar osteoporotic fractures with neurological deficits. J Int Med Res 2018;46(8):3104–3113. doi:10.1177/0300060518772422.
- Gu YT, Zhu DH, Liu HF, et al. Minimally invasive pedicle screw fixation combined with percutaneous vertebroplasty for preventing secondary fracture after vertebroplasty. J Orthop Surg Res. 2015;10 : 31. doi:10.1186/s13018-015-0172-1.
- He S, Lin L, Tang X, et al. The treatment of osteoporotic thoracolumbar severe burst fractures with short pedicle screw fixation and vertebroplasty. Acta Orthop Belg. 2014;80 : 493–500.
- Kashii M, Yamazaki R, Yamashita T. Surgical treatment for osteoporotic vertebral collapse with neurological deficits: retrospective comparative study of three procedures—anterior surgery versus posterior spinal shorting osteotomy versus posterior spinal fusion using vertebroplasty. Eur Spine J. 2013;22 : 1633–1642. doi:10.1007/s00586-013-2759-8.
- Shea TM, Laun J, Gonzalez-Blohm SA, et al. Designs and techniques that improve the pullout strength of pedicle screws in osteoporotic vertebrae: current status. BioMed Research International 2014. [On line]. doi: 10.1155/2014/748393.
- Pfeiffer FM, Swope RW, Hirner JP. Pedicle screw design and cement augmentation in osteoporotic vertebrae: effects of fenestrations and cement viscosity on fixation and extraction. Spine 2012;37:E1628–E1632. doi:10.1097/BRS.0b013e3182740e56.
- Cook SD, Salkeld SL, Stanley T, et al. Biomechanical study of pedicle screw fixation in severely osteoporotic bone. Spine J. 2004;4 : 402–408. doi:org/10.1016/j.spinee.2003.11.010.
- Leichtle CI, Lorenz A, Rothstock S, et al. Pull-out strength of cemented solid versus fenestrated pedicle screws in osteoporotic vertebrae. Bone Joint Res. 2016;5(9):419–26. doi:10.1302/2046-3758.59.2000580.
- Zindrick MR, Wiltse LL, Widell EH, et al. A biomechanical study of intrapeduncular screw fixation in the lumbosacral spine. Clin Orthop Relat Res. 1986;(203):99–112.
- Wu ZX, Gong FT, Liu L, A comparative study on screw loosening in osteoporotic lumbar spine fusion between expandable and conventional pedicle screws. Arch Orthop Trauma Surg. 2012;132 : 471–476. doi:10.1007/s00402-011-1439-6.
- Janssen I, Ryang Y-M, Gempt J. Risk of cement leakage and pulmonary embolism by bone cement-augmented pedicle screw fixation of the thoracolumbar spine. Spine J. 2017;17 : 837–844. doi:10.1016/j.spinee.2017.01.009.
- Martín-Fernández M, López-Herradón A, Piñera AR. Potential risks of using cement-augmented screws for spinal fusion in patients with low bone quality. Spine J. 2017;17 : 1192–1199. doi:10.1016/j.spinee.2017.04.029.
- Wuisman PI, Van Dijk M, Staal H, et al. Augmentation of (pedicle) screws with calcium apatite cement in patients with severe progressive osteoporotic spinal deformities: An innovative technique. Eur Spine J. 2000;9 : 528–533. doi:10.1007/s005860000169.
- Chen LH, Tai CL, Lai PL, et al. Pullout strength for cannulated pedicle screws with bone cement augmentation in severely osteoporotic bone: influences of radial hole and pilot hole tapping. Clin Biomech. 2009;24(8):613–618. doi:10.1016/j.clinbiomech.2009.05.002.
- Hasegawa T, Inufusa A, Imai Y, et al. Hydroxyapatite-coating of pedicle screws improves resistance against pull-out force in the osteoporotic canine lumbar spine model: A pilot study. Spine J. 2005;5 : 239–243. doi:10.1016/j.spinee.2004.11.010.
- Amendola L, Gasbarrini A, Fosco M, et al. Fenestrated pedicle screws for cement-augmented purchase in patients with bone softening: A review of 21 cases. J Orthop Traumatol. 2011;12 : 193–199. doi:10.1007/s10195-011-0164-9.
- El Saman A, Meier S, Sander A, et al. Reduced loosening rate and loss of correction following posterior stabilization with or without PMMA augmentation of pedicle screws in vertebral fractures in the elderly. Eur J Trauma Emerg Surg. 2013;39 : 455–460. doi:10.1007/s00068-013-0310-6.
- Sawakami K, Yamazaki A, Ishikawa S, et al. Polymethylmethacrylate augmentation of pedicle screws increases the initial fixation in osteoporotic spine patients. J Spinal Disord Tech. 2012;25:E28–E35. doi:10.1097/BSD.0b013e318228bbed.
- Hu MH, Wu HT, Chang MC, et al. Polymethylmethacrylate augmentation of the pedicle screw: The cement distribution in the vertebral body. Eur Spine J. 2011;20 : 1281–1288. doi:10.1007/s00586-011-1824-4.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Atlantookcipitální disociace
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2020 Číslo 1- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
- HemaGel jako moderní prostředek vlhkého hojení ran
-
Všechny články tohoto čísla
- Historie, vývoj a využití klasifikací zlomenin thorakolumbální páteře
- Atlantookcipitální disociace
- Majú trvanie subdurálnej drenáže a počet trepanačných otvorov vplyv na incidenciu recidívy unilaterálneho chronického subdurálneho hematómu?
- Příležitosti k řezu i k hojení
- Instrumentace laterálních mas atlasu cestou inzerce zadního oblouku – morfometrická studie
- Transpedikulární fixace s augmentovanými fenestrovanými šrouby u osteoporotických fraktur páteře
- Využití metod nukleární medicíny v operační léčbě degenerativního postižení bederní páteře
- Prehľad možných komplikácií u pacientov po dekompresívnej kraniektómii
- Téma chronického subdurálneho hematómu v článkoch českých a slovenských autorov
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Prehľad možných komplikácií u pacientov po dekompresívnej kraniektómii
- Atlantookcipitální disociace
- Transpedikulární fixace s augmentovanými fenestrovanými šrouby u osteoporotických fraktur páteře
- Historie, vývoj a využití klasifikací zlomenin thorakolumbální páteře
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



