-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Ošetření zlomenin proximálního humeru pomocí úhlově stabilního antegrádního zajištěného nitrodřeňového hřebu – prospektivní studie
Treatment of Proximal Humeral Fractures by Angular Stabile, Antegrade, Interlocking Intramedullar Nail
Introduction:
The objective of our study is evaluation of clinical and radiological results of dislocated proximal humeral fractures, treated by direct, angular stabile, antegrade and interlocking implants Targon PH (Aesculap, Tuttlingen, Germany).Methods:
We evaluated 102 patients (76 female and 26 male), average age was 67.3 years (26–87 years). The standard nail was used in 73 cases; the long one was used in 29 cases. We interpreted functional results (Constant’s score and relative Constant’s score), radiological results and postoperative complications.Results:
Constant’s score achieved average 51.3 points – 3 weeks after operation, 67.4 points – after 6 months and 75.8 points – after 1 year. Value of the relative Constant’s score was 59.3%, 75.9% and 83.5%. We have found trend to the poorer functional outcomes in all complicated four-part fractures; especially in cases with disarticulation.The complete bone healing was reached in:
63.7% up to 3 months, 95.1% up to 6 months and 99 % up to 1 year. We detected 1case of the pseudoarthrosis.
We had 37 complications in our 102 patients group in the first year after operation. The migration of the proximal fixation screws was most frequent complication – 12 patients. Eight times the humeral head aseptic necrosis appeared (5x partial, 3x complete), 3 times redislocation of tuberculum maius was found. We made reoperation 2 times by Phillos plate (1x for pseudoarthrosis, 1x for broken screws).Conclusions:
Targon PH is intramedullary nail stabilisation of proximal humeral fractures by angular stabile, antegrade, interlocking system. We consider it for mini-invasive technique that provides high stability in osteoporotic bone and allows immediate postoperative shoulder mobilisation.Key words:
antegrade intramedulary nail – fractures of proximal humerus
Autoři: P. Višňa; E. Beitl; E. Jaganjac; J. Kalvach; Z. Šmídl
Působiště autorů: Traumatologické oddělení, Chirurgická klinika UK 2. LF a FN Motol, Praha, přednosta: prof. MUDr. J. Hoch, CSc.
Vyšlo v časopise: Rozhl. Chir., 2007, roč. 86, č. 4, s. 194-200.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Úvod:
Cílem této práce je zhodnotit klinické a radiologické výsledky u dislokovaných zlomenin proximálního humeru ošetřených pomocí přímého úhlově stabilního antegrádního zajištěného nitrodřeňového hřebu – Targon PH (Aesculap, Tuttlingen, Germany).Metodika:
Ve studii bylo zhodnoceno 102 pacientů (76 žen a 26 mužů), průměrný věk byl 67,3 roku (rozsah 26–87 let). Standardní hřeb byl použit v 73 případech, dlouhá varianta hřebu ve 29 případech. V pooperačním období byly vyhodnoceny funkční výsledky (Constantovo skóre, relativní Constantovo skóre), rentgenologické výsledky a komplikace.Výsledky:
Constantovo skóre 3 měsíce od operace dosahovalo průměrné hodnoty 51,3 bodu; po 6 měsících 67,4 bodu a 12 měsíců po operaci 75,8 bodu. Hodnota relativního Constantova skóre byla postupně 59,3 %; 75,9 % a 83,5 % po 12 měsících. Tendenci k horším funkčním výsledkům jsme zachytili především u složitých 4 -úlomkových a luxačních zlomenin.
Zhojení zlomenin patrné na RTG jsme zaznamenali do 3 měsíců u 63,7 % pacientů; do 6 měsíců u 95,1 % a do 12 měsíců u 99,0 % pacientů. Pseudoartróza vznikla v jednom případě.
Celkem se vyskytlo 37 komplikací u 102 pacientů v průběhu 12 měsíců po operaci. Nejčastější komplikací bylo vycestování šroubů proximálního jištění – 12 pacientů, aseptická nekróza hlavice humeru nastala u 8 pacientů (5x parciální a 3x kompletní) a redislokace velkého hrbolu ve 3 případech. Reoperaci pomocí Phillos dlahy jsme provedli u 2 pacientů (1x pro pseudoartrózu, 1x pro zlomení jistících šroubů).Závěr:
Intramedulární stabilizaci zlomenin proximálního humeru pomocí přímého úhlově stabilního antegrádního zajištěného nitrodřeňového hřebu Targon PH považujeme za mininvazivní techniku, která zajistí vysokou primární stabilitu i v osteoporotické kosti a umožní okamžitou pooperační mobilizaci ramenního kloubu.Klíčová slova:
antegrádní nitrodřeňový hřeb – zlomeniny proximálního humeruÚVOD
Rozhodnutí o způsobu terapie zlomenin proximálního humeru je závislé na mnoha parametrech. K nejdůležitějším patří:
- Biologický věk pacienta
- Stupeň pohybové aktivity
- Kvalita kostní tkáně
- Stupeň dislokace zlomeniny
- Míra nestability poranění
- Počet kostních úlomků
Nedislokované zlomeniny a zlomeniny s minimální dislokací a dostatečnou stabilitou jsou obvykle úspěšně řešeny konzervativním postupem [3]. Terapeutickým problémem zůstává jak postupovat při ošetřování dislokovaných tří a čtyřúlomkových zlomenin, kdy jsou dosahované výsledky stále protichůdné. Je publikováno mnoho technik ošetření se širokou škálou funkčních výsledků [1, 2, 4, 5, 10, 11].
Cílem této práce je zhodnotit klinické a radiologické výsledky u dislokovaných zlomenin proximálního humeru ošetřených pomocí přímého úhlově stabilního antegrádního zajištěného nitrodřeňového hřebu – Targon PH (Aesculap, Tuttlingen, Germany).
MATERIÁL A METODY
Koncept
Přímý intramedulární hřeb (Targon PH) díky závitovaným otvorům pro čtyři zajišťovací šrouby, které jsou v různých rovinách jištění, umožňuje nekompresn’ diastatickou trojrozměrnou fixaci fragmentů. Nekompresní fixace je výhodná především u osteoporotické kosti, kde velká komprese mezi fragmenty může vést k selhání implantátu.
Indikace
Nedislokované zlomeniny, zlomeniny velkého nebo malého hrbolu a zlomeniny s fragmentací hlavice nejsou indikovány k ošetření intramedulárním hřebem. Ideální indikací pro standardní (krátkou) variantu hřebu Targon PH jsou zlomeniny Neer III, IV/3 a V/3. Při intaktním fragmentu hlavice patří k dalším indikacím zlomeniny typu Neer II, IV/4, V/4, VI/3 a VI/4. Pro zlomeniny zasahující do diafyzární oblasti se používá dlouhá varianta hřebu. Implantát je také vhodný k ošetření patologických zlomenin proximální metafýzy a diafýzy humeru.
Operační postup
Pacienta v celkové anestezii umístíme na radiotransparentní stůl a napolohujeme ho do „beach-chair“ pozice. Poraněná končetina je volně svěšena podél těla. Před zarouškováním končetiny je ověřena dostupnost předozadní a laterální projekce oblasti ramene na RTG zesilovači. Používáme limitovaný laterální přístup zohledňující průběh nervus axilaris, začínající na anterolaterálním okraji akromionu. Velikost operačního přístupu závisí na typu zlomeniny, potřebě otevřené repozice a pohybuje se od 2 do 6 cm. Po discizi kůže a klavipektorální fascie rozhrnujeme deltový sval, ostře otvíráme subakromiální burzu a souběžně provádíme debridement prokrváceného subakromiálního prostoru. Palpací a pomocí RTG zesilovače ověřujeme postavení hlavice humeru, základní repozici fragmentů provádíme pomocí silného Kirschnerova drátu (2,5 mm, používaný jako „joystick“) nebo zahnutým elevatoriem. Po derotaci hlavice palpujeme bicipitální žlábek a rotátorovou manžetu otevíráme cca 1 cm od šlachy bicepsu v oblasti šlachy musculus supraspinatus ve směru vláken. Discise rotátorové manžety sahá od předního okraje akromionu po velký tuberkulus. Okraje manžety jsou nazdviženy pomocnými stehy, čímž je ozřejměna hlavice humeru. V případě roztržení rotátorové manžety úrazem stačí jen rozšířit trhlinu, vždy paralelně s vlákny. Opakujeme doreponování fragmentů pomocí „joystisk“ techniky a instrumentární repozice. Při tendenci k redislokaci transfixujeme víceúlomkové zlomeniny Kirschnerovými dráty. Vstupním bodem pro vodící drát s olivkou je apex hlavice v předozadním i mediolaterálním směru. Identifikace a přesné zacílení tohoto bodu je zásadní pro správné osové zavedení hřebu! Jeho lokalizaci ověřujeme opakovanou palpací i pomocí RTG zesilovače ve dvou projekcích. Vstupní bod se nachází cca 8 mm mediálně od okraje chrupavky ve žlábku mezi hlavicí a velkým tuberkulem. Důležitá je také kontrola správného osového postavení vodícího drátu v dřeňové dutině. Po exaktním zavedení vodícího drátu je vyvrtán kanál pro hřeb pomocí 8,5 mm širokého dutého vrtáku. Vlastní hřeb je zaváděn manuálně a je zanořen 3–4 mm pod úroveň chrupavky hlavice. Nedostatečné zavedení hřebu s jeho prominencí proximálně vede k poranění rotátorové manžety a může vyvolat subakromiální impigement. Naopak příliš hluboké zavedení snižuje pevnost ukotvení hřebu ve fragmentu hlavice. To má význam především u osteoporotických pacientů, kde subchondrální kost hlavice humeru je jedno z nejpevnějších míst osteosyntézy. Hloubku zavedení hřebu lze ověřit pomocí speciální měrky, ale podle našich zkušeností je lepší a bezpečnější provést kontrolu opticky. Důležité je také ověření správného rotačního postavení zajišťovacích ramen tak, aby při zavádění předního fixačního šroubu nedošlo k poranění šlachy dlouhé hlavy bicepsu.
Proximální zajišťovací šrouby o průměru 4,5 mm zavádíme v počtu 2–4 podle míry nestability a stupně osteoporózy zlomeniny. Optimální délka šroubu je 4 mm pod okraj hlavice humeru, čímž je omezena možnost protruze šroubu do glenohumerální kloubní štěrbiny. Výhodné je neperforovat kloubní okraj hlavice humeru při předvrtání. Správná délka šroubu je vždy ověřena RTG zesilovačem. Hlavička šroubu musí být zanořena do úrovně laterální kortikalis, aby nedošlo k rozvoji subakromiálního impigementu. Při složitých tříštivých zlomeninách tuberkulů je hlavička šroubu použita k reinzerci úponu rotátorové manžety pomocí neresorbovatelného stehu.
Transfixační šrouby v oblasti proximální meta-diafýzy mají průměr 3,5 mm a zavádějí se přes cílící rameno z bodových incizí. Podle kvality kosti se zavádí jeden nebo dva šrouby.
U dlouhé verze hřebu je možné ještě jištění v oblasti distálního konce hřebu, které se provádí technikou volně z ruky.
Pooperační režim
V pooperačním období jsme standardně ponechali pacientům na 3 týdny ortézu Gilchristova typu. Aktivní asistovaná rehabilitace byla započata druhý pooperační den jako prevence vzniku intraartikulárních a subakromiálních adhezí.
VÝSLEDKY
Vlastní soubor
Ve studii bylo zhodnoceno 102 pacientů, kteří byli operováni v období od června 2003 do května 2005 s dislokovanou zlomeninou proximálního humeru. Všichni pacienti byli operováni v jednom centru, operaci provádělo střídavě 8 chirurgů. Soubor zahrnoval 76 žen a 26 mužů, průměrný věk byl 67,3 roku (rozsah 26–87 let). Standardní hřeb byl použit v 73 případech, dlouhá varianta hřebu ve 29 případech. Klinické, funkční a rentgenologické zhodnocení bylo provedeno po 3, 6 a 12 měsících. Funkční vyšetření zahrnovalo určení Constantova skóre, relativního Constantova skóre a subjektivní zhodnocení stavu. Četnost jednotlivých typů zlomenin je dokumentována v tabulce 1.
Tab. 1. 1. Zastoupení jednotlivých typů zlomenin, hodnoceno podle Neera Tab. 1. Individual fracture types rates, according to Neer 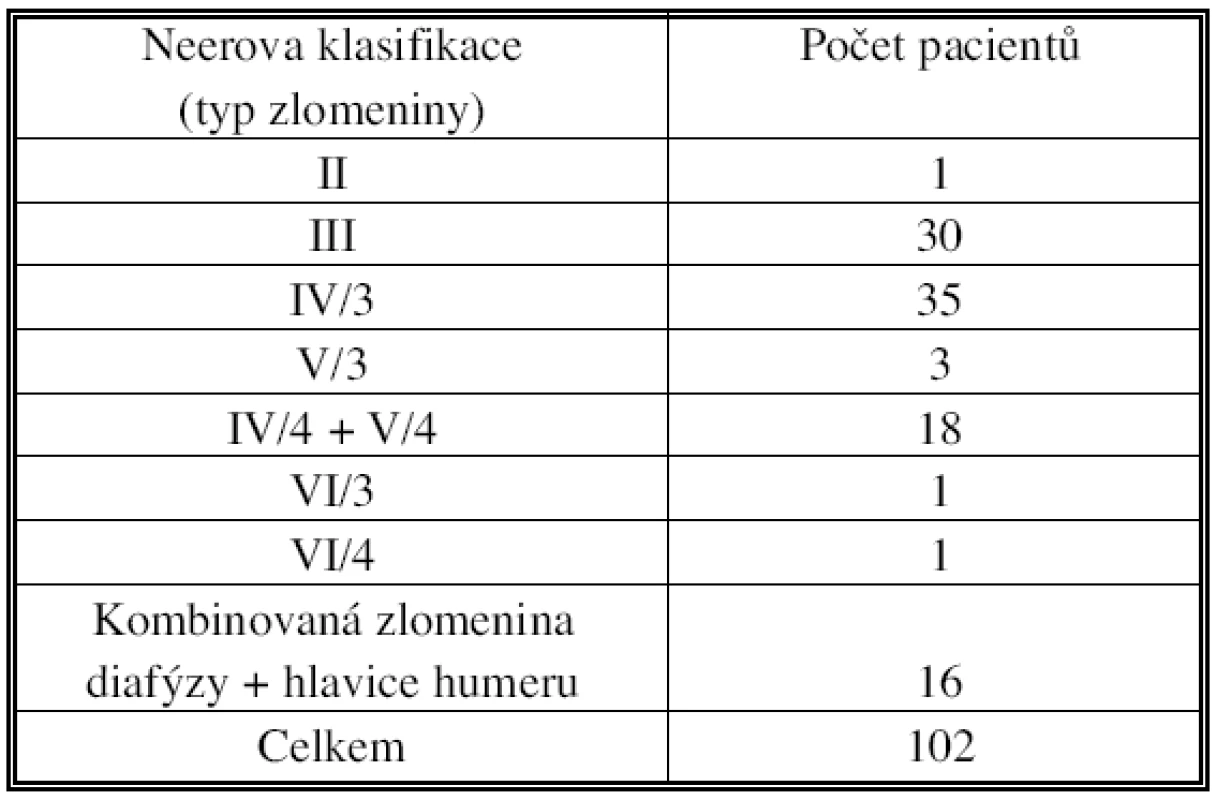
Funkční hodnocení
Dvanáct měsíců po chirurgickém zákroku jsme zaznamenali průměrné Constantovo skóre 75,8 bodu (rozsah 33–100), které korespondovalo s hodnotou relativního Constantova skóre 83,5 % (rozsah 39–100). Tendenci k horším funkčním výsledkům jsme zachytili především u složitých čtyřúlomkových a luxačních zlomenin (Tab. 2). Funkční výsledky se postupně zlepšovaly v průběhu kontrol po 3, 6 a 12 měsících (Tab. 3), stejně jako subjektivní hodnocení pacientem (Tab. 4).
Tab. 2. Hodnoty Constantova a relativního Constantova skóre 12 měsíců po operaci ve vztahu k jednotlivým typům zlomenin Tab. 2. Constant and relative Constant scores values at 12 months postoperatively, related to individual fracture types 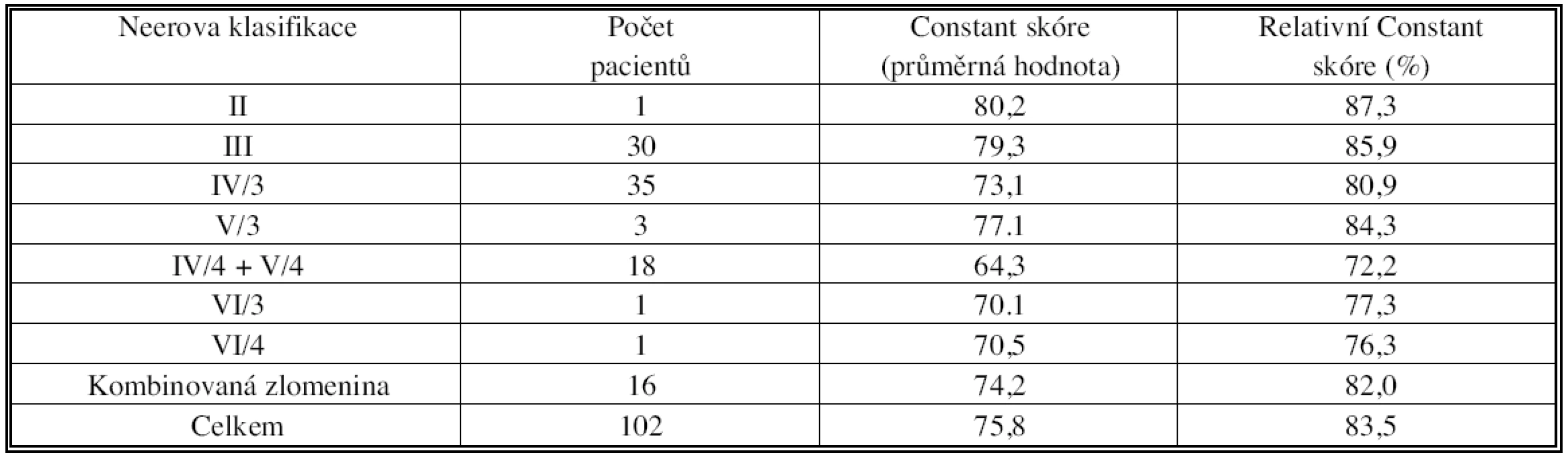
Tab. 3. Vývoj Constantova a relativního Constantova skóre při kontrolách po 3, 6 a 12 měsících Tab. 3. Changes of the Constant and relative Constant scores values upon follow-up visits at 3, 6 and 12 months postoperatively 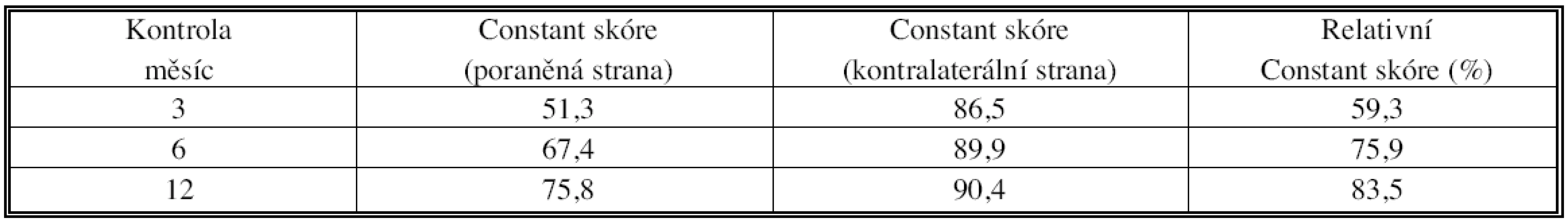
Tab. 4. Subjektivní hodnocení stavu pacientem při kontrolách po 3, 6 a 12 měsících Table 4. Subjective assessment of a patient´s condition upon follow-up visits at 3, 6 and 12 months postoperatively 
Hojení a komplikace
Zhojení zlomeniny bylo hodnoceno radiologicky a bylo definováno jako kompletní přehojení linií lomu ve dvou na sebe kolmých projekcích. Do 3 měsíců se zhojilo 63,7 % pacientů; 95,1 % do 6 měsíců; 99,0 % pacientů do 12 měsíců a pseudoartróza vznikla v jednom případě (Obr. 1 a–f).
Obr. 1. Pacient, 59 let, po pádu z výšky ze stromu, zlomenina proximálního humeru typ Neer 5/3 (a), peroperační foto (b, c), RTG kontrola po 6 týdnech (d, e), RTG zhojeno po 10 týdnech (f) Fig. 1. A 59-year old patient after a falling from a tree, fracture of the proximal humerus according Neer 5/3 (a); peroperative foto (b,c); follow-up x-rays after 6 weeks (d,e); complete healing after 10 weeks (f) 
Celkem jsme zaznamenali 37 komplikací u 102 pacientů v průběhu 12 měsíců po operaci (Tab. 5). Nejčastější komplikací bylo vycestování šroubů proximálního jištění – 12 pacientů (11,76 %). Tato komplikace neměla vliv na kostní hojení a symptomy z iritace subakromiálního prostoru prominujícími šrouby (především při elevaci ramenního kloubu) vymizely po jejich extrakci (Obr. 2).
Tab. 5. Komplikace v souboru 102 pacientů s minimem 12 měsíců follow-up Tab. 5. Complications in the study group of 102 patients, with a minimum of 12-month follow-up period 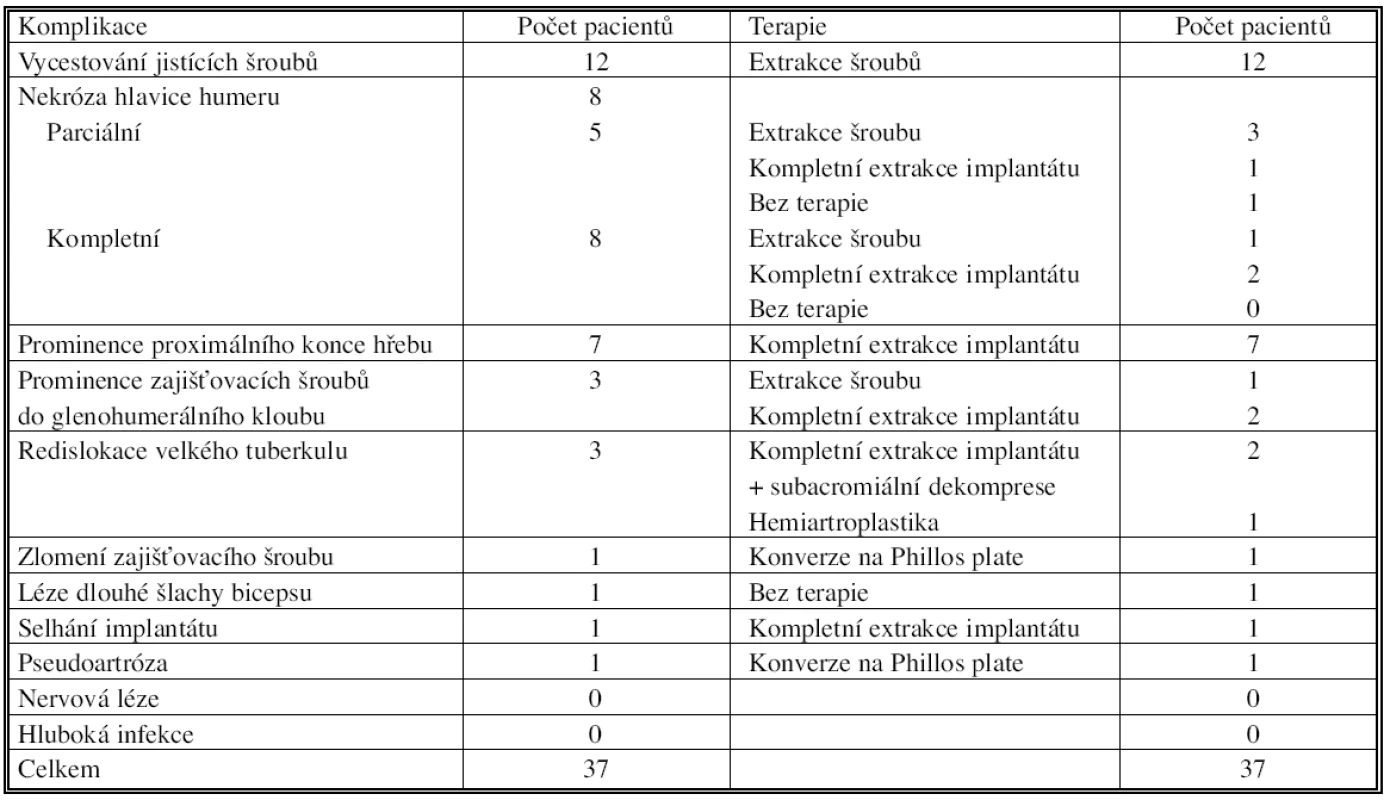
Obr. 1. Počínající laterální protruze proximálního zajišťovacího šroubu Fig. 2. Backing out of interlocking screws 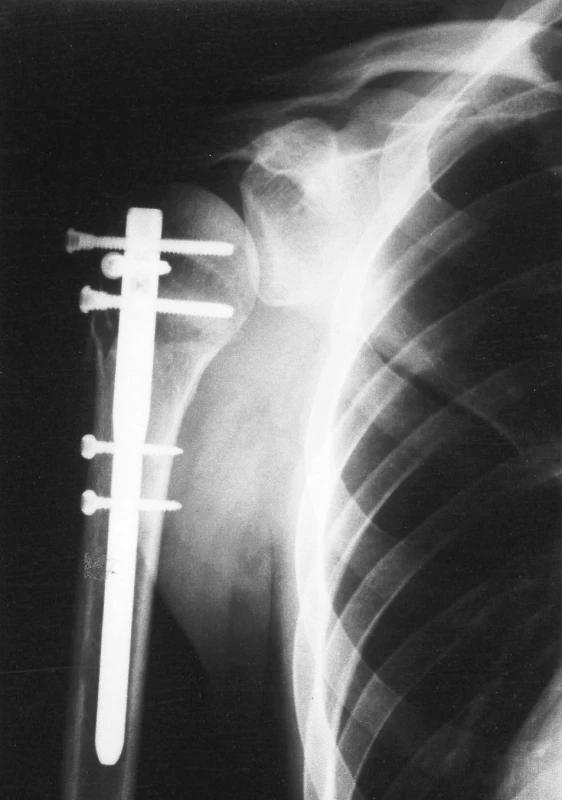
Radiologické známky aseptické nekrózy hlavice humeru se vyskytly u 8 pacientů (7,84 %), v 5 případech se jednalo o parciální nekrózu a ve 3 případech o kompletní nekrózu hlavice humeru. Stav byl spojen s mírným nebo středním stupněm obtíží, řešili jsme jej extrakcí kovu a následnou fyzioterapií. Oploštění hlavice při aseptické nekróze vedlo k prominenci zajišťovacích šroubů do glenohumerálního kloubu a klinické potíže výrazně ustoupily po extrakci kovu.
Redislokaci velkého tuberkulu jsme zachytili ve 3 případech, u jednoho pacienta jsme provedli konverzi na hemiartroplastiku, u dvou pacientů extrakci kovu a subakromiální dekompresi.
Reoperaci pomocí Phillos dlahy jsme indikovali u 2 pacientů; 1x pro pseudoartrózu a 1x pro zlomení jistících šroubů.
Extrakci kovu jsme indikovali celkem u 26 pacientů. Ve 22 případech z důvodů popsaných při komplikacích, 4x pro ztuhlost ramene, která se nelepšila po 6 měsíční fyzioterapii. V těchto 4 případech jsme provedli 2x parciální a 2x kompletní extrakci, vždy v kombinaci se subakromiální dekompresí.
DISKUSE
Po zlomeninách distálního radia a proximálního femuru představují zlomeniny proximálního humeru třetí nejčastější typ fraktury. Postiženi bývají především starší pacienti s osteoporózou, 75 % případů postihuje populaci ve věku nad 60 let, poměr poranění muž/žena je 1 : 3. V absolutních číslech představují 4 % všech fraktur ve stáří a incidence poranění roste meziročně o více než 13 % [6].
Rozsáhlý operační přístup obnažující jednotlivé fragmenty a použití masivních implantátů zvyšuje riziko aseptické nekrózy hlavice humeru [1]. Masivní implantát může způsobit různé komplikace jako jsou subakromiální impigement nebo vyšší pravděpodobnost vycestování implantátu v porotické kosti. Naproti tomu méně invazivní techniky, které kombinují nepřímou repozici zlomeniny s perkutánní fixací pomocí šroubů nebo tahové cerkláže, jsou doporučovány právě pro ochranu měkko-tkáňového krytu a k šetření krevního zásobení hlavice humeru [4]. Avšak ani tyto techniky nevedou k přesvědčivě lepším funkčním výsledkům než konzervativní postup a výsledky jsou diskutabilní především u starých pacientů s osteoporózou [2].
V minulosti bylo využití intramedulárních hřebů v oblasti proximálního humeru omezeno pouze na retrográdní elastické hřebování (Hacketalovy pruty, silné Kirschnerovy dráty…), které však nezabezpečovalo dostatečnou rotační stabilitu v hlavici humeru. Nověji se začalo používat několik typů antegrádních hřebů s možností jednorovinného nebo vícerovinného zajištění v oblasti hlavice humeru. Hřeby jsou zaváděny z minimálně invazivních přístupů a první klinické výsledky jsou slibné [2, 3, 5, 6]. Většina typů antegrádních hřebů je v proximální části laterálně ohnutá tak, aby bylo místo inzerce ve spoji mezi velkým tuberkulem a hlavicí humeru [5, 6]. Tento vstupní bod sice šetří rotátorovou manžetu, ale v případě tří - a čtyřúlomkových zlomenin je přímo v místě průběhu lomné linie a při zavádění hřebu může dojít k porušení dosaženého repozičního postavení. Vstupní bod přímého hřebu (např. Targon PH) je v oblasti apexu hlavice a hřeb je svým proximálním koncem ukotvený v pevné subchondrální kosti, což zvyšuje stabilitu systému a nedochází k redislokaci fragmentů [3].
Mittlmeier [2] ve své práci definuje pět základních fragmentů při zlomeninách proximálního humeru: jeden kloubní fragment, jeden diafyzární fragment a tři fragmenty z tuberkulů, které odpovídají hlavním místům inzerce rotátorové manžety (dva fragmenty z oblasti velkého tuberkulu a jeden z oblasti malého tuberkulu). Antegrádní intramedulární hřeb Targon PH vychází právě z této teorie a zajišťovací šrouby hřebu probíhají právě ve směru předpokládaného místa jednotlivých fragmentů.
V naší prospektivní studii jsme zjistili relativně vysoký poměr manifestních komplikací (37 komplikací na 102 pacientů), což potvrzuje obtížnost používané metody. Při podrobné analýze výsledků jsme ale prokázali, že většina komplikací byla méně závažných. Problémy s implantátem jako migrace zajišťovacích šroubů byly vyřešeny jednoduše parciální extrakcí kovu. Navíc od června 2005 došlo ke zdokonalení implantátu a zajišťovací šrouby jsou v hřebu lépe ukotveny pomocí polyetylenové vložky. Lze předpokládat, že tato úprava implantátu povede ke snížení problémů s vycestováním šroubů.
Zaznamenali jsme pouze jeden případ pseudoartrózy (0,98 %), což ukazuje, že pooperační nestabilita není závažný problém techniky. Také výskyt 3 případů kompletní nekrózy hlavice humeru (2,94 %) je nízký a odpovídá souborům při použití mininvazivních technik [8]. Funkční výsledky v pooperačním období ukazují, že návrat funkcí ramenního kloubu je pomalý a vyžaduje mnohaměsíční asistovanou rehabilitaci.
ZÁVĚR
Intramedulární stabilizaci zlomenin proximálního humeru pomocí přímého úhlově stabilního antegrádního zajištěného nitrodřeňového hřebu Targon PH považujeme za mininvazivní techniku, která zajistí vysokou primární stabilitu i v osteoporotické kosti a umožní okamžitou pooperační mobilizaci ramenního kloubu.
Ke správnému rozhodnutí o způsobu léčby zlomenin proximálního humeru je nutno respektovat individuální parametry jako jsou biologický věk, úroveň pohybové aktivity, kvalita kosti a také specifické parametry zlomeniny jako jsou stupeň dislokace a míra nestability.
Práce vznikla v průběhu řešení grantu IGA MZ ČR: NR-8927-3.
Doc. MUDr. P. Višňa, Ph.D.
Traumatologické oddělení FN Motol
V Úvalu 84
150 06 Praha 5
Zdroje
1. Resch, H., Povacz, P., Fröhlich, R., Wambacher, M. Percutaneous fixation of three - and four-part fractures of the proximal humerus. J. Bone Joint Surg., 1997; 79(B): 295–300.
2. Mittlmeier, W. F., Stedtfeld, H. W., Esery, A., Beck, M., Frosch, B., Gradl, G. Stabilization of Proximal Humeral Fractures with an Angular and Sliding Stable Antegrade Locking Nail (Targon PH). J. Bone Joint Surg., 2003; 85(A), S(4): 136–146.
3. Stedtfeld, H. W., Attmanspacher, W., Thales, K., Frosch, B. Fixation of Humeral head Fractures with Antegrade Intramedullary Nailing. Zentralbl. Chir., 2003; 128 : 6–11.
4. Lill, H., Korner, J., Glasmacher, S., Hepp, P., Just, A., Verheyden, P., Josten, C. Crossed Screw Osteosynthesis of Proximal Humerus Fractures. Unfallchirurg., 2001; 104 : 852–859.
5. Blum, J., Hessmann, M. H., Romens, P. M. Treatment os Proximal Metaphyseal Fractures of the Humerus with Interlocked Nailing and a Spiral Blade – Early Experience with a New Implant System. Aktuelle Traumatol., 2003; 33 : 7–13.
6. Rajasekhar, C., Ray, P. S., Bhamra, M. S. Fixation of Proximal Humeral Fractures with a Polarus Nail. J. Shoulder Elbow Surg., 2001; 10 : 7–10.
7. Neer, Ch. S. Displaced Produmal Humeral Fractures. J. Bone Joint Surg., 1970; 52(A): 1077–1089.
8. Hintermann, M., Trouillier, H. H., Schäfer, D. Rigid Internal Fixation of Fractures of the Produmal Humerus in Older Patiens. J. Bone Joint Surg., 2000; 82(B): 1107–1112.
9. Schai, P., Imhoff, A., Preiss, S. Cominuted Humeral Head Fractures: a multicenter analysis. J. Shoulder Elbow Surg., 1995; 4 : 319–330.
10. Hart, R., Janeček, M., Buček, P. Treatment of displaced fractures of the proximal humerus. Osteo. Trauma Care, 2002; 10 : 68–75.
11. Hart, R., Buček, P., Nestrojil, P., Zelníček, P. Výsledky operační léčby zlomenin proximálního humeru. Úraz. chir., 2001; 9(2): 6–17.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Akútna intestinálna ischémiaČlánek Analýza regresivních změn v lymfatických metastázách plicního karcinomu po indukční chemoterapiiČlánek Zpráva z kongresuČlánek RecenzeČlánek Recenze
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2007 Číslo 4- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Ke stému výročí narození profesora MUDr. Bohuslava Niederle, DrSc.
- Chirurgické léčení krvácení z gastroduodenálního vředu
- Umělý svěrač u nemocných po kongenitálních malformacích anorekta
- Dlouhodobé výsledky po radikálních resekcích pro duktální adenokarcinom pankreatu – desetileté zkušenosti
- Naše zkušenosti s peroperační choledochoskopií
- Akútna intestinálna ischémia
- Ošetření střelných poranění a prevence vzniku komplikací v průběhu hojení
- Ošetření zlomenin proximálního humeru pomocí úhlově stabilního antegrádního zajištěného nitrodřeňového hřebu – prospektivní studie
- Bronchoplastické operace pro nemalobuněčný plicní karcinom
- Analýza regresivních změn v lymfatických metastázách plicního karcinomu po indukční chemoterapii
- Zpráva z kongresu
- Recenze
- Recenze
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Ošetření střelných poranění a prevence vzniku komplikací v průběhu hojení
- Chirurgické léčení krvácení z gastroduodenálního vředu
- Akútna intestinálna ischémia
- Dlouhodobé výsledky po radikálních resekcích pro duktální adenokarcinom pankreatu – desetileté zkušenosti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání








