-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Dlouhodobé výsledky po radikálních resekcích pro duktální adenokarcinom pankreatu – desetileté zkušenosti
Long-term Results after Radical Resections for Pancreatic Ductal Adenocarcinoma – 10 Years Experience
Introduction:
Pancreatic ductal adenocarcinoma is the most often and the most malignant type of pancreatic tumor. Effective systemic anticancer treatment is still missing and only radical resection can potentially lead to the life prolongation.Target:
Long-term therapeutic outcomes evaluation in patients after radical resections due to the pancreatic ductal adenocarcinoma during the 10 years period.Material and methods:
Population included 42 patients after resection of pancreas due to ductal adenocarcinoma realized during the period from 1995 to 2005. Therapeutic outcomes including long-term survival in different stages of the disease were compared with data collected from patients with another histological type of periampullar tumor by statistical analysis.Results:
48 radical resections of pancreas due to ductal adenocarcinoma were realized during the 10 years period. Six patients were excluded from the follow up. Median of survival with the minimum 6 months of follow up has reached 14 months and the maximal survival time was 35 months. None of the patients has survived 5 years. Five patients were alive after the end of follow up period. There were no statistical difference in survival when particular disease stages were compared (p = 0.3226). Survival of female patients in this population was statistically lower in comparison to male patients (p = 0.0222). Significantly lower survival of patients with ductal adenocarcinoma in comparison to the patients with other types of carcinoma in periampullar localization was demonstrated (p = 0.0234).Conclusion:
Achieved results proved that pancreatic carcinoma is solid tumor with the worst long-term prognosis. Long-term survival in this population did not exceed 35 months and was independent on per-operative staging. Long-term prognosis of ductale adenocarcinoma is significantly worse in comparison to other types of carcinoma in periampullar localization.Key words:
pancreatic ductal adenocarcinoma – long-term survival – radical resection
Autoři: T. Krejčí; J. Leffler; P. Polouček
Působiště autorů: Chirurgická klinika UK 2. LF a FN Motol, přednosta: prof. MUDr. J. Hoch, CSc.
Vyšlo v časopise: Rozhl. Chir., 2007, roč. 86, č. 4, s. 174-179.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Úvod:
Duktální adenokarcinom pankreatu je nejčastějším a zároveň nejzhoubnějším typem nádoru slinivky břišní. Efektivní systémová protinádorová léčba dosud chybí a pouze radikální resekční výkon dává pacientům naději na prodloužení života.Cíl:
Zhodnocení dlouhodobých léčebných výsledků pacientů po radikálních resekčních výkonech provedených pro duktální adenokarcinom pankreatu v desetiletém období.Materiál a metoda:
Do sestavy bylo zařazeno 42 pacientů, kteří podstoupili resekci pankreatu pro duktální adenokarcinom v období 1995–2004. Statistickou analýzou prospektivních dat byly srovnávány léčebné výsledky včetně dlouhodobého přežití v různých stadiích nemoci a byly porovnány s daty nemocných s jiným histologickým typem periampulárního nádoru.Výsledky:
V desetiletém období bylo provedeno 48 radikálních resekcí pankreatu pro duktální adenokarcinom. Šest pacientů bylo z dlouhodobého sledování vyřazeno. Při minimální době sledování 6 měsíců byl medián přežití 14 měsíců a maximální doba přežití 35 měsíců. Žádný z pacientů nepřežil 5 let. Po ukončení studie žilo 5 pacientů. Rozdíl v přežití podle jednotlivých stadií nebyl statisticky významný (p = 0,3226). Délka života po operaci žen v daném souboru byla statisticky významně nižší než u mužů (p = 0,0222). Prokázali jsme významně horší přežití pacientů s duktálním adenokarcinomem pankreatu oproti ostatním typům karcinomu v periampulární oblasti (p = 0,0234).Závěr:
Dosažené výsledky potvrzují, že karcinom pankreatu je solidním nádorem s nejhorší dlouhodobou prognózou. Dlouhodobé přežití v našem souboru nepřesáhlo 35 měsíců a nebylo závislé na perioperačním stagingu. Ve srovnání s jinými typy periampulárních karcinomů je dlouhodobé přežití u duktálního adenokarcinomu významně horší.Klíčová slova:
duktální adenokarcinom pankreatu – dlouhodobé přežití – radikální resekceÚVOD
Karcinom pankreatu patří k nádorům trávícího ústrojí s nejhorší prognózou. Pozdní diagnóza, časné uzlinové postižení, metastázování a lokální růst nádoru mají za následek, že jen u jedné pětiny pacientů je indikována operační revize ve stadiu, kdy je možný resekční výkon. Pouze u 30–40 % těchto pacientů je potenciálně radikální resekce skutečně možná. Většinu zhoubných nádorů pankreatu přitom tvoří duktální adenokarcinom (dále PDAC – pancreatic ductal adenocarcinoma), který je nádorem s vůbec nejhorší prognózou ze všech solidních nádorů. Špatné dlouhodobé výsledky léčby karcinomu pankreatu ještě umocňuje chybění efektivních modalit adjuvantní terapie. Jestliže se celkové procento pětiletého přežití pacientů po radikální resekci zhoubného nádoru pankreatu udává mezi 5–20 %, naděje na pětileté přežití s PDAC je ještě významně nižší [1, 2]. Nejčastější lokalizací PDAC je hlava pankreatu, nádory v oblasti těla a kaudy pankreatu jsou ojedinělé. Resekabilní karcinom těla nebo kaudy pankreatu je výjimečný. Vyplývá to z pozdní symptomatologie a diagnostiky již tak výjimečné lokalizace karcinomu. Standardní léčbou PDAC je proto ve většině případů hemipankreatoduodenektomie s regionální lymfadenektomií v rozsahu DII [3]. Takový chirurgický výkon může prodloužit dobu přežití pacientů s PDAC. Cílem práce je zhodnotit dlouhodobé výsledky léčby operovaných na našem pracovišti.
MATERIÁL A METODIKA
V desetiletém období od roku 1995 do roku 2004 bylo na našem pracovišti provedeno 121 resekčních výkonů pro patologický proces v hlavě pankreatu, z toho 81 (66,9 %) pro zhoubný nádor. Prospektivně jsme sledovali soubor pacientů s nádory pankreatu. Do studie byli zařazeni pacienti po provedení radikální resekce pankreatu s histologicky ověřeným PDAC. Celkový počet provedených resekcí pankreatu pro PDAC byl v uvedeném období 48 (59,2 % ze všech resekovaných zhoubných nádorů). Ze studie byli vyřazeni dva pacienti, kteří zemřeli do 30. dne po operaci. O dalších čtyřech pacientech se nepodařilo získat od propuštění žádné další informace a byli proto ze studie také vyřazeni. Do studie bylo zařazeno 42 pacientů ve věku od 36 do 81 let. Medián věku byl 60,5 roku a aritmetický průměr 61,2 roku. V souboru bylo 28 (66,7 %) mužů a 14 (33,3 %) žen (Tab. 1 a 2, Graf 1).
Tab. 1. Číselné charakteristiky věku pacientů v letech Tab. 1. Numeric characteristics of the subjects’ age in years 
Tab. 2. Četnost operovaných podle pohlaví Tab. 2. Patient rates according to gender 
Graf 1. Histogram věku pacientů v letech Graph 1. Histogram showing the patients’ age (in years) 
Dispenzarizace nemocných probíhala na ambulanci naší kliniky a/nebo spádových onkologických ambulancí. Sledování probíhalo v prvním roce od operace v tříměsíčních a v dalších letech v šestiměsíčních intervalech. Žádný z pacientů nepodstoupil předoperační onkologickou léčbu. Pooperační chemoterapie byla indikována výběrově v rámci studiových protokolů, případně ve formě paliativní chemoterapie při průkazu recidivy nebo disseminace procesu. Proto nebylo podání chemoterapie zahrnováno do výsledků studie. Část informací o osudu nemocných byla získána pouze dotazem u praktického lékaře. Ze studie byli vyřazeni pacienti, o kterých se nepodařilo získat informace nejméně 6 měsíců od operace. Soubor pacientů byl charakterizován věkem, pohlavím a stadiem onemocnění v době operace (podle klasifikace TNM, UICC IV. vydání). Ve výsledcích studie bylo hodnoceno roční, dvouleté a pětileté přežití pacientů, medián a maximální doba přežití. Dále bylo hodnoceno přežití pacientů vhledem ke stadiu onemocnění a vzhledem k pohlaví. Délka přežití pacientů s PDAC byla srovnána s délkou přežití pacientů s ostatními typy periampulárních karcinomů.
Statistická data byla zpracována programem Statistica firmy Statsoft. K modelaci dlouhodobého přežívání byl využit Kaplanův-Meierův odhad přežití. Testování stanovených hypotéz bylo provedeno pomocí chí-kvadrát a log-rank testu na hladině významnosti p = 0,05. Statistická metoda byla zvolena podle typu a charakteru srovnávaných souborů.
VÝSLEDKY
Mezi 81 nádory pankreatu bylo 48 (59 %) PDAC, 15 (19 %) karcinomů terminálního choledochu, 14 (17 %) karcinomů ampuly, 3 (4 %) cystadenokarcinomy pankreatu a jeden primární karcinom duodena. U 80 z 81 pacientů byl proveden výkon v rozsahu hemipankreatoduodenektomie s regionální lymfadenektomií v rozsahu DII. U jednoho pacienta s duktálním adenokarcinomem byla provedena totální pankreatektomie jako vynuceně rozšířený výkon, když peroperačně byl prokázán nádor v resekční linii. V souboru pacientů nebyl žádný, u něhož by ložisko nádoru vycházelo z těla nebo kaudy pankreatu a tento tumor byl současně radikálně resekabilní.
Jeden rok od operace přežilo 23 (55 %) pacientů, dva roky přežilo 10 (24 %) pacientů. Žádný z pacientů s PDAC nepřežil po radikální resekci 5 let při maximální době přežití 35 měsíců. Medián doby přežití byl 14 měsíců. Po ukončení studie aktuálně žilo 5 (12 %) nemocných, kteří jsou dále dispenzarizováni. 37 pacientů (88 %) během sledování zemřelo. Číselné charakteristiky přežití spolu s Kaplanovým-Meierovým odhadem funkce přežití jsou zaznamenány v tabulkách 3, 4 a grafech 2, 3.
Tab. 3. Číselné charakteristiky přežití pacientů bez rozdílu stadia Tab. 3. Numeric characteristics of the patients’ survival rates, regardless of the disease stage 
Tab. 4. Četnostní tabulka dlouhodobého přežití pacientů Tab. 4. Table of the patients’ long-term survival rates 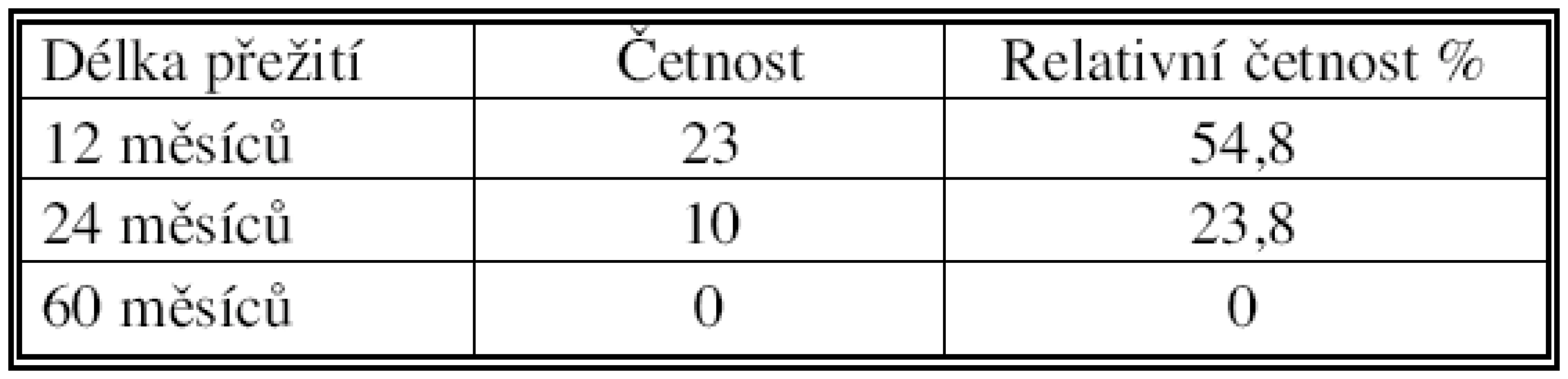
Graf 2. Histogram přežití operovaných v měsících Graph 2. Histogram showing the patients’ survival rates (in months) 
Graf 3. Kaplanův-Meierův odhad přežití pacientů, všechna stadia – (v měsících) Graph 3. Kaplan-Meier survival estimate, all stages (in months) Na duktální adenokarcinom zemřelo 37 pacientů, tj. 88,1 %, žije 5 pacientů, tj. 11,9 %. Pět let nežije nikdo, maximální doba přežití je 35 měsíců. 
Pacientů s tumorem nepřesahujícím pankreas a bez uzlinového postižení (stadia I – II a) bylo 17 ze 42 (40 %). 25 pacientů (60 %) bylo operováno již v době, kdy histologický nález prokázal pokročilý karcinom s postižením lymfatických uzlin nebo prorůstáním tumoru do okolí (stadia II b – III) (Tab. 5). Pacienti se vzdálenými metastázami (stadium IV) nejsou indikováni k resekčnímu výkonu, proto nebyli do souboru zařazeni. Nepodařilo se prokázat statisticky významný vztah mezi délkou přežití a stadiem onemocnění v době operace. Ani rozdíl v přežití pacientů s časným (I – IIa) a pozdním (IIb – III) stadiem nebyl signifikantní (Graf 4 a 5).
Tab. 5. Četnostní tabulka podle stadií TNM VI. vydání, UICC 2002 Tab. 5. Frequency rates table according to the TNM staging (VIth edition, UICC 2002) 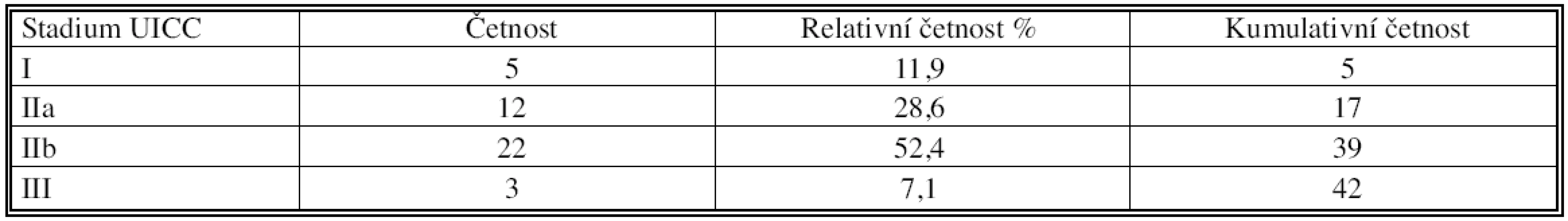
Graf 4. Kaplanův-Meierův odhad přežití pro čtyři skupiny pacientů rozlišených podle stadia UICC Graph 4. Kaplan-Meier survival estimate for four patient groups, defined using the UICC stage classification V I. stadiu bylo 5 pacientů, tj. 11,9 %. Ve stadiu IIa bylo 12 pacientů, tj. 28,6 %. Ve stadiu IIb bylo 22 pacientů, tj. 52,4 %. Ve III. stadiu byli 3 pacienti, tj. 7,1 %. Ze skupiny 5 pacientů v I. stadiu nemoci zemřeli 4 pacienti, tj. 80 %. Ze skupiny 12 pacientů ve stadiu IIa nemoci zemřelo 10 pacientů, tj. 83,3 %. Ze skupiny 22 pacientů ve stadiu IIb nemoci zemřelo 20 pacientů, tj. 90,9 %. Ze skupiny 3 pacientů ve III. stadiu nemoci zemřeli všichni, tj. 100 %. Hypotézu H0, že přežití v daných čtyřech skupinách se neliší, nezamítáme na hladině významnosti 0,05. Hodnota testové statistiky chí-kvadrát testu: 3,486, p-hodnota = 0,3226, 
Graf 5. Kaplanův-Meierův odhad funkce přežití pro dvě skupiny pacientů rozlišených podle stadia (1. skupina – stadium I – IIa, 2. skupina – stadium IIb - III) Graph 5. Kaplan-Meier survival curve estimate for two, the disease stage defined patient subgroups (Group 1 – stage I–IIa, Group 2 – stage IIb–III) Ve stadiu I nebo IIa bylo 17 pacientů, tj. 40,5 %. Ve stadiu IIb nebo III bylo 25 pacientů, tj. 59,5 %. Ze 17 pacientů v 1. skupině zemřelo 14 pacientů, tj. 82,35 %. Z 25 pacientů ve 2. skupině nemoci zemřelo 23 pacientů, tj. 92 %. Hypotézu H0, že přežití v daných dvou skupinách se neliší, nezamítáme na hladině významnosti 0,05. Hodnota testové statistiky log-rank testu: 1,0759, p-hodnota = 0,282, 
Vedle duktálního adenokarcinomu, který byl nalezen v 59 % případů a byl nejčastějším typem nádoru, jsme se v histologických nálezech setkali i s jinými typy periampulárních tumorů – karcinomem terminálního choledochu, karcinomem ampuly, cystadenokarcinomem pankreatu a vzácným primárním adenokarcinomem duodena. Sledovali jsme proto také, jak histologický typ nádoru ovlivňuje přežití pacientů. Potvrdilo se, že PDAC je nádorem s nejhorší prognózou mezi nádory periampulární oblasti (Graf 6).
Graf 6. 6. Kaplanův-Meierův odhad přežití pro dvě skupiny pacientů rozlišených podle histologického typu nádoru (1. skupina – duktální adenokarcinom, 2. skupina – ostatní karcinomy) Graph 6. Kaplan-Meier survival estimate for two patient subgoups, defined by the tumor histological type (Group 1 – ductal adenocarcinoma, Group 2 – other carcinomas) PDAC mělo 42 pacientů, tj. 62,3 %. ostatní typy mělo 25 pacientů, tj. 37,3 %. Ze skupiny 42 pacientů s 1. typem zemřelo 37 pacientů, tj. 88,1 %. Ze skupiny 25 pacientů s jiným typem zemřelo 15 pacientů, tj. 60 %. Hypotézu H0, že přežití v daných dvou skupinách se neliší, zamítáme na hladině významnosti 0,05. Hodnota testové statistiky log-rank testu: 2,2674, p-hodnota = 0,0234. 
Při statistickém hodnocení bylo sledováno pohlaví jako možný faktor ovlivňující dlouhodobé přežití. Z Kaplanovy-Meierovy křivky je patrné a statistické metody prokazují, že ženy v našem souboru mají významně kratší dobu přežití než muži (Graf 7).
Graf 7. Kaplanův-Meierův odhad přežití pro dvě skupiny pacientů rozlišených podle pohlaví Graph 7. Kaplan-Meier survival estimate for two, gender defined patient subgoups Mužů bylo 28, tj. 66,7 %. Z nich zemřelo 24, tj. 85,7 %. Žen bylo 14, tj. 33,3 %. Z nich zemřelo 13, tj. 92,9 %. Hypotézu H0, že přežití v daných dvou skupinách se neliší, zamítáme na hladině významnosti 0,05. Hodnota testové statistiky log-rank testu: -2,2869, p-hodnota = 0,0222, 
DISKUSE
Na Chirurgické klinice UK 2. LF v Motole je chirurgické léčbě nemocí pankreatu věnována značná pozornost. Ročně je provedeno kolem 15 resekčních výkonů, 30denní letalita ve sledovaném období byla 4,9 % a pooperační morbidita 20 % [4, 5].
Mezi resekovanými maligními nádory v hlavě pankreatu připadlo téměř 60 % na duktální adenokarcinom, což je v souladu s celosvětovými epidemiologickými studiemi [6]. Relativní četnost PDAC mezi primárními malignomy pankreatu (kolem 90 %) by zdánlivě dávala předpoklad k ještě vyššímu zastoupení, ale právě tento typ karcinomu je ve většině případů v době stanovení diagnózy již radikálně neoperabilní. Hodnocení dlouhodobých výsledků potenciálně radikální chirurgické léčby u této skupiny pacientů považujeme za důležité, neboť srovnání s výsledky jiných studií umožňuje korekci pohledu na tuto problematiku a zamyšlení nad významem vlastní práce.
Výsledky dlouhodobého přežití nemocných po resekcích pro PDAC jsou všeobecně velmi neuspokojivé a při metaanalýze velké historické skupiny operovaných vedly dokonce k závěru, že snaha o radikalitu není na místě [7]. Naopak překvapivě příznivé výsledky některých novějších studií s 30 % pětiletého přežití, většinou však pouze statisticky kalkulovaného, svádějí k pochybám, zda se vždy jednalo o duktální typ pankreatického adenokarcinomu. Výsledky dosažené v našem souboru nutí spíše ke skeptickému pohledu: 1 rok přežilo jen 23 ze sledovaných 42 operovaných (55 %) a dvouleté přežití jsme zaznamenali jen u 10 pacientů (24 %). Žádný z našich nemocných s histologicky potvrzenou diagnózou duktálního adenokarcinomu nepřežil 5 let. Naopak medián přežití činí 14 měsíců, tedy dobu srovnatelnou s údaji v zahraniční literatuře [1, 2, 3, 8, 9].
Práci hodnotící izolovaně dlouhodobé přežití pro PDAC jsme v českých literárních pramenech až na výjimky nenalezli [10, 11]. Podle údajů ÚZIS je pětileté přežívání v ČR pro diagnózu C25 u mužů 3,6 % [12]. Nakolik je ověřeno, že se ve všech případech jedná o duktální adenokarcinom pankreatu, není udáno. Ve studiích z velkých světových center se pětileté přežití po resekcích pro PDAC udává mezi 5–20 %. V 25letém souboru z Univerzitní nemocnice v Mannheimu je dokonce pětileté přežití 25,4 %, sedmileté 12,3 % a 8,2 % nemocných přežívá 10 let [13]. Méně optimisticky vyznívá naopak finská studie hodnotící dlouhodobé přežití 4922 pacientů s karcinomem pankreatu (obecně diagnóza C25). Pět let přežilo 89 (1,8 %) pacientů, ale po přehodnocení histologických nálezů dvěma nezávislými patology se ukázalo, že pouze 10 (11%) z nich mělo skutečně duktální adenokarcinom pankreatu [14]. Ve vlastním souboru 81 pacientů s resekabilním maligním nádorem v oblasti hlavy pankreatu přežilo 5 let 6 nemocných (7,5 %) [4]. U všech byl nalezen jiný histologický typ karcinomu než PDAC.
Jednou z příčin nepříznivých výsledků léčby PDAC je pozdní záchyt nádorového onemocnění. Z histologických nálezů resekátů 42 sledovaných pacientů s PDAC vyplývá, že i mezi „operabilními“ pacienty převažují pacienti s infiltrací lymfatických uzlin a lokálně pokročilým nálezem – stadia IIb a III byla diagnostikována u 25 pacientů (60 %). Právě velikost tumoru, infiltrace lymfatických uzlin, perineurální a perivaskulární šíření nádoru jsou v mnoha studiích hodnoceny jako statisticky významné nepříznivé prognostické faktory [1, 12, 15, 16, 17]. Je zajímavé, že naše studie statisticky významný vztah mezi stadii PDAC a délkou přežití neprokázala. Lze to vysvětlit menším počtem pacientů v souboru a zřejmě i nestandardní indikací k pooperační chemoterapii. Většina onkologů se rozhodovala pro adjuvantní léčbu jen u nemocných ve vyšším stadiu nemoci, což mohlo rozdíly v přežití jednotlivých skupin vyrovnat.
Histologický nález PDAC je závažným negativním prognostickým faktorem mezi všemi zhoubnými nádory pankreatu, navíc umocněno skutečností, že PDAC je ze všech malignit slinivky břišní daleko nejčastější. Také naše výsledky prokázaly horší přežití právě u PDAC oproti jiným typům nádoru. Žádný ze šesti pacientů, kteří přežili déle než 5 let, nepatřil do souboru 48 pacientů s PDAC [4]. V porovnání přežití nemocných byl podle očekávání nalezen statisticky významný rozdíl ve srovnání s ostatními typy karcinomů v oblasti hlavy pankreatu.
V rámci statistického zpracování souboru pacientů jsme zaznamenali signifikantně horší přežití žen proti mužům, ačkoliv mezi oběma skupinami nebyl významný věkový rozdíl. Z epidemiologických studií vyplývá, že incidence karcinomu pankreatu je vyšší u mužů [6, 12], vliv pohlaví však nebývá považován za prognostický faktor v dlouhodobém přežití po resekčních výkonech. Pouze ve studii z New Yorku [2] je mezi 12 pacienty, kteří po resekci pro PDAC přežili déle než 5 let, zastoupeno 9 žen a také další statistické údaje o přežití vyznívají lépe pro ženy. Podobně jako autoři zmíněné studie, ani my se neodvažujeme při hodnocení tak malého souboru pacientů přisuzovat tomuto nálezu zásadní význam.
ZÁVĚR
Karcinom pankreatu je nádorem s nejhorší prognózou mezi solidními nádory trávícího ústrojí. Prospektivním sledováním desetiletého souboru pacientů se podařilo prokázat, že dlouhodobé přežití po radikálních resekcích pro PDAC je v rámci jednotlivých malignit periampulární oblasti ještě významně nižší. V hodnocení dlouhodobých výsledků by měl být kladen důraz na exaktní určení histologického typu nádoru. V našem souboru se nepodařilo prokázat delší přežití u časnějších stadií nádoru, naopak dosavadní výsledky by mohly svědčit o lepší prognóze u mužů než u žen. Další sledování přežívajících pacientů může pozitivně ovlivnit statistické výsledky celého souboru. Přes málo povzbudivé dlouhodobé výsledky ve vlastním souboru je nutno si připomenout, že stále pouze radikální resekce může pacientovi s PDAC významně prodloužit život. V neposlední řadě je třeba si uvědomit, že histologický typ nádoru poznáme s jistotou až po operaci a výsledky resekční léčby u ostatních typů malignit v oblasti pankreatu mají lepší dlouhodobé výsledky.
MUDr. T. Krejčí
Chirurgická klinika 2. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: k.tom@atlas.cz
Zdroje
1. Nitecky, S. S., Sarr, M. G., Thomas, V. C. Long-term survival after resection for ductal adenocarcinoma of the pancreas. Is it really improving? Ann. Surg., 1995; 221 : 1, 59–66.
2. Conlon, K. C., Klimstra, D. S., Brennan, M. F. Long-term survival after curative resection for pancreatic ductal adenocacrinoma. Clinicopathologic analysis of 5-year survivors. Ann. Surg., 1996; 223 : 3, 273–279.
3. Alexakis, N., Halloran, C., Raraty, P., et al. Current standards of surgery for pancreatic cancer. B. J. Surg., 2004; 91 : 1410–1427.
4. Leffler, J., Polouček, P., Krejčí, T. Karcinom hlavy pankreatu a periampulární karcinomy. Výsledky resekční léčby za 10 let. Rozhl. Chir., 2005; 84 : 12, 610–616.
5. Boettger, T. C., Junginger, T. Factors influencing morbidity and mortality after pancreaticoduodenectomy: Critical analysis of 221 resections. World J. Surg., 1999; 23 : 164–172.
6. Wingo, P. A., Tong, T., Bolden, S. Cancer statistics 1995. Cancer J. Clin., 1995; 45 : 8–30.
7. Gudjonsson, B. Carcinoma of the pancreas: critical analysis of costs, results of resections, and the need for standardized reporting. J. Am. Coll. Surg., 1995; 181 : 483–503.
8. Pedrazolli, S., DiCarlo, V., Dionigi, R., et al. Traditional versus extended lymphadenectomy associated with pancreatoduodenectomy in the surgical treatment of adenocarcinoma of the head of pancreas. A multicentric, prospective, randomised study. Ann. Surg., 1999; 230 : 508.
9. Yeo, C. J., Cameron, J. L., Lillemoe, K. D., et al. Pancreaticoduodenectomy with or without distal gastrectomy and extended retroperitoneal lymphadenectomy for periampullary adenocarcinoma. Randomized controlled trial evaluating survival, morbidity and mortality. Ann. Surg., 2002; 236 : 355.
10. Ryska, M., Bělina, F., Strnad, R., a kol. Resekční výkon – metoda volby terapie karcinomu pankreatu. Předběžná analýza vlastní sestavy. Bulletin HPB chir., 2004; 12 : 3, 90.
11. Zavoral, M., a kol. Karcinom pankreatu. Galén, 2005.
12. Novotvary 2003. ÚZIS – Ročenka 2003.
13. Richter, A., Niedergethmann, M., Sturm, J. W., et al. Long-term results of partial pancreaticoduodenectomy for ductal adenocarcinoma of the pancreatic head: 25-year experience. World J. Surg., 2003; 27 : 324–329.
14. Carpelan-Holmstroem, M., Nordling, S., Pukkala, E., et al. Does anyone survive pancreatic ductal adenocarcinoma? A nationwide study re-evaluating the data of the Finnish Cancer Registry. Gut, 2005; 54 : 385–387.
15. Lim, J. E., Chien, M. W., Earle, C. C. Prognostic factors following curative resection for pancreatic adenocarcinoma. A population-based, linked database analysis of 396 patients. Ann. Surg., 2003; 237 : 1, 74–85.
16. Moon, H. J., An, J. Y., Choi, S. H., et al. Predicting survival after surgical resection for pancreatic ductal adenocarcinoma. Pancreas, 2006; 32 : 37–43.
17. Winter, J. M., Cameron, J. L., Campbell, K. A., et al. 1423 pancreaticoduodenectomies for pancreatic cancer: A single – institution experience. J. Gastroint. Surg., 2006; 10 : 9, 1199–1211.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Akútna intestinálna ischémiaČlánek Analýza regresivních změn v lymfatických metastázách plicního karcinomu po indukční chemoterapiiČlánek Zpráva z kongresuČlánek RecenzeČlánek Recenze
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2007 Číslo 4- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Riziko rozvoje závažné infekce po císařském řezu lze snížit provedením antiseptického výplachu vaginy
- Úloha růstového faktoru TGF-β v procesu hojení ran
- Topicky aplikovaný propolis může urychlovat hojení diabetických bércových vředů
-
Všechny články tohoto čísla
- Ke stému výročí narození profesora MUDr. Bohuslava Niederle, DrSc.
- Chirurgické léčení krvácení z gastroduodenálního vředu
- Umělý svěrač u nemocných po kongenitálních malformacích anorekta
- Dlouhodobé výsledky po radikálních resekcích pro duktální adenokarcinom pankreatu – desetileté zkušenosti
- Naše zkušenosti s peroperační choledochoskopií
- Akútna intestinálna ischémia
- Ošetření střelných poranění a prevence vzniku komplikací v průběhu hojení
- Ošetření zlomenin proximálního humeru pomocí úhlově stabilního antegrádního zajištěného nitrodřeňového hřebu – prospektivní studie
- Bronchoplastické operace pro nemalobuněčný plicní karcinom
- Analýza regresivních změn v lymfatických metastázách plicního karcinomu po indukční chemoterapii
- Zpráva z kongresu
- Recenze
- Recenze
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Ošetření střelných poranění a prevence vzniku komplikací v průběhu hojení
- Chirurgické léčení krvácení z gastroduodenálního vředu
- Akútna intestinálna ischémia
- Dlouhodobé výsledky po radikálních resekcích pro duktální adenokarcinom pankreatu – desetileté zkušenosti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



