-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Možnosti hodnocení stability v klinické praxi u pacientů s možným rizikem pádu
Possibilities of stability evaluation in clinical practice in patients at risk of falls Falls are a serious global public
Falls are a serious global public health problem with significant socio-economic implications. Stability disorders resulting from disease or aging lead to an increased risk of falls. Risk factors increasing the incidence of falls include age over 65 and chronic illness. Fall monitoring, evidence, diagnosis, prevention and intervention should always be part of a comprehensive preventive and therapeutic approach, not only in hospitals but also in community facilities and other public places. A considerable lack of screening and standardization procedures can still be observed with most general practitioners. Accurate objectification of the risk of falling will make it possible to promptly start with preventive measures, monitoring the development of stability disorders over time, establishing the prognosis, evaluating intervention efficiency both in individuals and in groups, also for recording purposes. This article comes with an overview of the options available for stability evaluation in patients at risk of falling in clinical practice. Given the multi-factorial causes of stability disorders, it is a problem to find one single way to address all aspects of postural control and thus evaluate to what extent exactly the patient is threatened by falling. For this reason, it is optimal to use a combination of instrumental examination (posturography – a somato-sensory organization test), clinical testing (BEST test, Berg’s Balance Scale) and also a subjective stability assessment questionnaire regarding daily life activities (Falls Efficacy Scale International). Testing and examining stability is the responsibility of physicians, physiotherapists and occupational therapists; other related assessment can only detect the presence of risk factors associated with patient falls. Particular attention should be paid to the phenomenon of “fear of falls”, an often overlooked yet significant risk factor, especially in seniors
Keywords:
fall prediction – stability evaluation – fall risk factors – functional stability tests – posturography – fear of falls
Autoři: I. Fiedorová 1,2; E. Mrázková 1
Působiště autorů: Ostravská univerzita, Lékařská fakulta, Ústav epidemiologie a ochrany veřejného zdraví, Přednosta: doc. MUDr. Rastislav Maďar PhD., MBA, FRCPS 1; Fakultní nemocnice Ostrava, Klinika léčebné rehabilitace, Přednostka: MUDr. Irina Chmelová, PhD., MBA 2
Vyšlo v časopise: Prakt. Lék. 2020; 100(5): 225-232
Kategorie: Z různých oborů
Souhrn
Pády jsou závažným celosvětovým problémem veřejného zdravotnictví s významnými socioekonomickými důsledky. Poruchy stability získané na podkladě onemocnění či stárnutím jedince vedou ke zvýšenému riziku pádů. Incidence pádů se zvyšuje s některými rizikovými faktory, jako je věk pacienta nad 65 let a chronická onemocnění. Sledování pádů, evidence, diagnostika, jejich prevence a intervence by měly být vždy předmětem komplexního preventivního i terapeutického přístupu i mimo nemocnice a komunitní zařízení. V ošetřovatelské péči praktického lékaře zatím screening a standardizace těchto postupů chybí. Přesná objektivizace rizika pádu umožní včasné zahájení preventivního opatření, sledování vývoje poruchy stability v čase, stanovení prognózy, zhodnocení efektu intervence na úrovni jedince či skupiny jedinců, ale také za účelem evidence. Článek podává přehled o dostupných možnostech hodnocení stability u pacientů s rizikem pádu v klinické praxi. Vzhledem k multifaktoriálním příčinám poruch stability je problém najít jeden vhodný prostředek, který by postihl všechny aspekty posturální kontroly, a vyhodnotil tak přesnou úroveň rizika pádu. Z tohoto důvodu je optimální použití kombinace přístrojového vyšetření (posturografie – test somatosenzorické organizace), provedení klinického testu (BEST test, Bergové balanční škála) a také použití dotazníku subjektivního hodnocení stability v rámci provádění aktivit denního života (Falls Efficacy Scale International). Testování a vyšetření stability spadá do kompetence lékařů, fyzioterapeutů a ergoterapeutů, sesterská posouzení jsou schopná zachytit pouze přítomnost některých rizikových faktorů spojených s pády pacientů. Zvláštní pozornost je třeba věnovat fenoménu „strachu z pádů“, který je často přehlíženým, ale významným rizikovým faktorem především u seniorů.
Klíčová slova:
predikce pádu – hodnocení stability – rizikové faktory pádu – funkční testy stability – posturografie – strach z pádů
ÚVOD
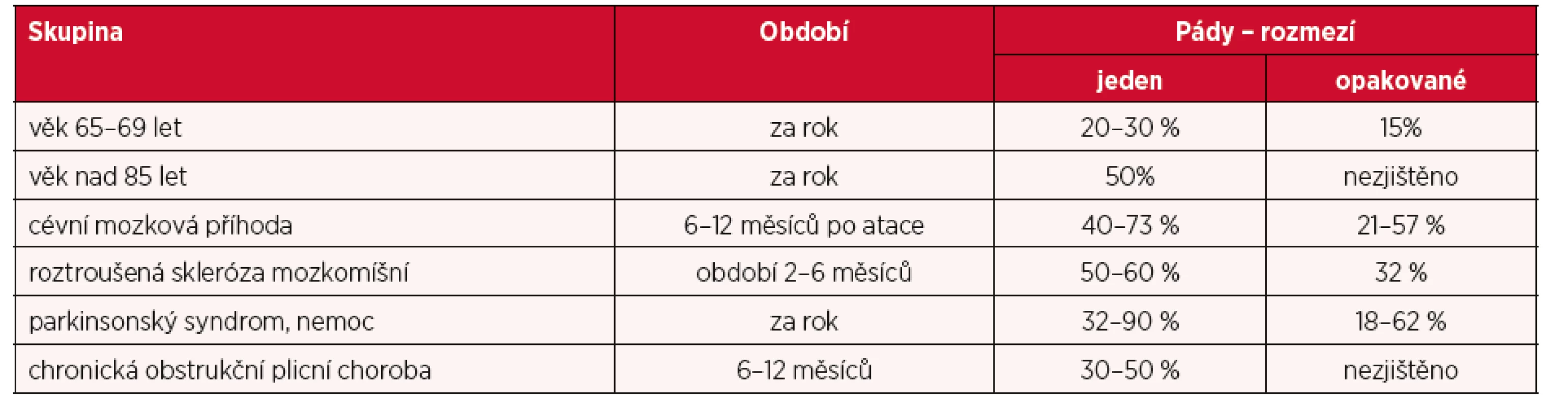
Pády jsou celosvětovým problémem veřejného zdravotnictví s významnými socioekonomickými důsledky. V zahraničních zdrojích je výskyt úrazů spojených s pády uveden v relativně širokém rozmezí 6,8–72,1 % (29). V České republice (ČR) jsou pády prvotní příčinou přijetí do akutní péče z důvodů zranění (20). V běžném životě i mimo zdravotnická zařízení se incidence pádů zvyšuje s některými rizikovými faktory, jako je věk pacienta nad 65 let a chronická onemocnění. V ČR jsou pády hospitalizovaných pacientů druhou nejčastější nežádoucí událostí, kterou eviduje Ústav zdravotnických informací a statistiky ČR do Systému hlášení nežádoucích událostí (20). V celkovém pohledu na rizika pádu je třeba brát zvýšení průměrné délky života a fakt, že populace starších 60 let tvoří ve vyspělých zemích světa 22 %. Pády jsou častým problémem seniorů nad 65 let, až 30 % má minimálně jeden pád ročně. Nad 85 let věku pády narůstají až o 50 % oproti seniorům nad 69 let s větší prevalencí u žen. V domácím prostředí utrpí pád asi 20 % seniorů nad 65 let. V nemocnicích a v komunitních zařízeních pro seniory je výskyt pádů u 20–60 % (23–25). Sledování pádů, evidence, diagnostika, jejich prevence a intervence by měly být vždy předmětem komplexního preventivního i terapeutického přístupu i mimo nemocnice a komunitní zařízení. V ošetřovatelské péči praktického lékaře zatím screening a standardizace těchto postupů chybí.
V rámci zvyšování kvality péče a bezpečnosti při poskytování zdravotnických služeb, vyhlásilo Ministerstvo zdravotnictví ČR v roce 2011 celkem osm Rezortních bezpečnostních cílů. Cíl číslo 4 (Prevence pádů) ukládá poskytovateli povinnost zavedení standardních postupů s cílem identifikace rizikových pacientů a také prevence pádů (21). V rámci komplexní ošetřovatelské péče používají zdravotnická zařízení ke sledování a hodnocení pádů zkrácená schémata k identifikaci rizika pádů. Vzhledem k multifaktoriálním příčinám ale nemohou vystihnout všechny aspekty balanční kontroly, které se podílejí na udržování stability. Ve skutečnosti není pacientova stabilita zhodnocena z hlediska jeho funkčních schopností v rámci aktivit denního života (Activities of daily living). Tato kompetence je ustanovena pro ergoterapeuty a fyzioterapeuty ve Vyhlášce č. 55/2011 Sb. (Vyhláška o činnostech zdravotnických pracovníků a jiných odborných pracovníků) (27). Hodnocení stability s projekcí do funkčních aktivit by měl provádět fyzioterapeut či ergoterapeut, spadá tedy do oboru rehabilitace.
K objektivizaci úrovně stability a identifikaci míry rizika pádu jsou používány kromě základního kineziologického vyšetření také klinické testy, dotazníky subjektivního hodnocení stability a přístrojové vyšetření stability. V této oblasti je nepřeberné množství možností s rozdílnou validitou. Cílem této publikace je podat přehled základních možností vyšetření stability u pacientů ohrožených pádem používaných v běžné klinické praxi.
PÁDY
Z klinického hlediska je pád mimořádná událost vyúsťující v nezamyšlené spočinutí pacienta na zemi nebo jiném níže položeném povrchu (10, 20). Doposud není obecně platná přesná definice pádu. Některé definice jsou pojaty z biomechanického hlediska, jiné z pohledu ošetřovatelství či jen popisné. Rizikové faktory příčin pádů jsou vždy interakcí vnitřních a vnějších faktorů. Vnitřní faktory zahrnují několik fyziologických změn souvisejících s věkem (fyzické a psychické limity, 70–75 %). Vnější faktory jsou lépe ovlivnitelné (exteriér, interiér, medikace, 25–30 %) (22, 25). Mezi klíčové rizikové faktory, které zvyšují incidenci pádů, patří věk nad 65 let, chronická onemocnění jako diabetes, onkologická onemocnění, neurologická onemocnění, onemocnění spojená s dušností, snížená pohyblivost v důsledku postižení motorického systému (20, 25, 29). Mezi další vnitřní rizikové faktory patří často přehlížená porucha kognitivních funkcí (25, 29), pád v anamnéze (24), malnutrice a dehydratace, používání farmak a jejich interakce (22), porucha funkce smyslů, vestibulárního aparátu, psychické změny, negativní emoce a deprese (29). Současné studie jsou zaměřeny na identifikaci vícerozměrných rizikových faktorů pádů u potenciálně rizikových skupin osob, kterými jsou dospělí nad 65 let, stavy po cévních mozkových příhodách (CMP), s Parkinsonovou chorobou či syndromem, roztroušenou sklerózou mozkomíšní (RSM) a chronickou obstrukční bronchopulmonální nemocí (CHOPN). Pády jsou častou determinantou snížení kvality života a imobilizace u těchto pacientů (1, 5, 6). Přehled četnosti pádů v procentech je uveden v tabulce 1.
Teoretickou platformou pro management osob ohrožených pádem mohou být modely k predikci pádů a algoritmy, které zmiňují zahraniční studie (22). Ukazují pokyny pro klinickou praxi směrem k preventivním opatřením. Pracovní skupiny (geriatrické společnosti) zveřejnily pokyny a algoritmy pro klinickou praxi týkající se screeningu, hodnocení a řízení rizik pádu. K diagnostice používají obvykle validované klinické testy, dotazníky a posturografická vyšetření, které budou popsány v tomto sdělení dále. Dokládají také důkazy o snížení počtu pádů (o více než 20 %) zmíněnými účinnými opatřeními (22).
Strach z pádů
Strach z pádů (angl. fear of falling – FOF) se vyvíjí nejčastěji u seniorů (20–39 %) následkem pádu jako negativní zkušenost, a to i v případě, že nedojde ke zranění. FOF může vzniknout na základě zkušenosti s pády, ale vzniká i z důvodů nízkého sebevědomí, přesvědčení o špatném zdravotním stavu, nestability či zhoršování zraku (23, 24). FOF se projevuje subjektivně jako nepříjemné očekávání pádu s pocity strachu a úzkosti, postupně i depresivní syndromy, negativní hodnocení svého stavu, cílená redukce pohybové aktivity, pasivita, ztráta balančních schopností (23), ztráta autonomie, sociální omezení, která mohou strach z pádu dále rozvíjet a prohlubovat. Schéma 1 vystihuje uzavřený kruh FOF a jeho důsledky. Strach z pádů je všeobecný fenomén, který nastává při dlouhodobé posturální nestabilitě a také u abnormálních pohybových vzorů, které jsou nejčastěji detekovány u pacientů s parkinsonským syndromem (2), roztroušenou sklerózou mozkomíšní (5), po cévní mozkové příhodě a u osob nad 65 let (1, 25). Objektivizace, identifikace prediktorů a přesné vyšetření fenoménu strachu z pádů je pro jeho prevenci velmi důležitá, ale obtížně dosažitelná.
Posturální stabilita
Pád vzniká v důsledku porušení balančních schopností, které jsou zajištěny složitým systémem řízení a kontroly. Faktory ovlivňující stabilitu lze obecně rozdělit na biomechanické, neurofyziologické, psychické a emoční. Posturálními funkcemi jsou posturální reaktibilita a stabilita, které spadají do hrubé motoriky. Schopnost udržet rovnováhu je výsledkem komplexu prolínajících se fyziologických mechanismů. Účelem posturální reaktibility, neboli reakční stabilizační funkce, je zpevnění jednotlivých pohybových segmentů (kloubů) tak, aby došlo k získání co nejstabilnějšího punctum fixum a aby kloubní segmenty odolávaly účinkům vnějších sil (7). Cílem posturální stability je zajištění vzpřímeného držení těla a reagování na změny zevních a vnitřních sil tak, aby nedošlo k nekontrolovanému pádu (8). Je to dynamický proces vyžadující senzorickou detekci tělesných pohybů, integraci senzomotorických informací centrálním nervovým systémem a provádění vhodných muskuloskeletálních odpovědí s cílem vytvořit rovnováhu mezi destabilizačními a stabilizačními silami. Podíl informací z jednotlivých senzorických systémů je při stoji zdravého člověka na pevném povrchu v dobře osvětleném prostředí: 70 % z proprioreceptorů a exteroreceptorů, 20 % z vestibulárního aparátu a 10 % ze systému zrakového. Neurofyziologické, mechanické a psychologické aspekty pádů vystihují publikace Horak et al. (7, 19). Posturální kontrolu definuje jako komplexní motorickou dovednost založenou na interakci dynamických somatosenzorických procesů s kontinuálním mapováním percepce a motorické odpovědi. Vymezuje pojmy, vazby a procesy na téma posturální kontroly s projekcí do klinické praxe, které jsou významné pro sestavení účinných nástrojů pro posuzování rovnováhy, rizika pádu a rehabilitaci stability (např. Balance Evaluation Systems Test). Důkazy výzkumu potvrzují, že objektivní měření stability pomocí počítačových systémů a inerciálních senzorů mohou být přesnější a citlivější.
Hlavní funkční cíl posturálního chování je orientace (aktivní vyrovnávání trupu a hlavy vzhledem ke gravitaci, povrchu, vizuálnímu prostředí a vnitřním procesům). Druhým cílem je rovnováha, která zahrnuje koordinační pohybové strategie pro stabilizaci těžiště těla z důvodu vnitřního či vnějšího narušení (7, 14). Prostředky potřebné pro posturální stabilitu a orientaci jsou zobrazeny ve schématu 2. Při jejich insuficienci dochází ke zvýšení rizika pádů. Množství kognitivního zpracování nutné pro posturální kontrolu závisí na posturálním úkolu a systému posturální kontroly. Posturální výkon závisí na biomechanickém omezení úkolu, strategii pohybu, senzorickém prostředí, posturální orientaci, dynamice kontroly, kognitivním zpracováním, praxi a zkušenosti, vnímání cíle a kontextu (7, 19, 25). Vlivem biologické involuce a morbidity dochází k poruchám funkce i struktury na všech etážích i přesto, že má systém značné kompenzační a substituční možnosti. Optimální posturální kontrola je dovršena v adolescenci do věku 50–60 let (7, 22).
Schéma 2 Prostředky pro posturální stabilitu a orientaci 
Vyšetření stability
Vzhledem k neurofyziologické složitosti posturální kontroly, která je složena z mnoha dílčích komponent a systémů, neexistuje možnost globálního testování, která by vyhodnotila všechny komponenty zároveň. Primárním účelem hodnocení stability je zjistit, zda existuje problém s rovnováhou a určit základní příčinu problému se stabilitou (9, 17, 19, 25).
Klinické vyšetření stability fyzioterapeutem či ergoterapeutem je součástí kineziologického rozboru s neurologickým zaměřením. Vyšetření stability probíhá především pozorováním a analýzou pohybu při funkčních činnostech nebo při sedu či stoji při pohybech, které iniciuje sám pacient. Před vlastním vyšetřením stability by měl předcházet odběr základních anamnestických dat s cíleným zaměřením na historii pádů, jejich frekvenci, okolnosti pádu (denní doba, místo pádu, poranění, subjektivní pocity), také jak pacienta porucha stability omezuje v aktivitách denního života, jaká je úroveň jeho soběstačnosti (15). Přehled základních vyšetření je uveden v tabulce 2.
Tab. 2. Přehled základního hodnocení statické stability 
Z hlediska poruch rovnováhy, v rámci základního vyšetření, lze zvolit zcela jednoduché statické (stoj) a dynamické (chůze) testy, které lze různě modifikovat. Mezi statické testy rovnováhy patří Rombergův test I–III. Variací může být také stoj na pěnové podložce s vyloučením propriocepce. Tento test je v zahraničních zdrojích uveden jako Modified Clinical Test of Sensory Interaction and Balance (CTSIB-M) a je využíván pro hodnocení somatosenzorické aference, konkrétně na vestibulární vstup (17, 19, 22). Nejstarším statickým testem odhalujícím poruchu stability je solobalance. Pokud pacient setrvá v solobalanci jen do 5 s, je ohrožen rizikem pádu (19). Další varianty stoje jsou: tandemový stoj, dosahové aktivity horních končetin, rotace hlavy, extenze hlavy, rotace trupu. Vyloučením zrakové kontroly se nestabilita akcentuje. U neurologických pacientů je vhodné také zařadit testování reaktivní a proaktivní balance, která je součástí některých klinických testů (např. Balance Evaluation Systems Test).
Dynamické vyšetření rovnováhy (tab. 3) se provádí pomocí chůze, která vyžaduje integraci řady systémů a je do značné míry zautomatizována. V kvantitativním testování lze měřit časové parametry chůze na definovanou vzdálenost např. 10metrový test chůze a nejvíce používaný Timed Up and Go test. Naopak měření vzdálenosti, kadence, délky kroku, výkonu či kondice jsou využívány u 2 - a 6minutového testu chůze a dalších. Při kvalitativním hodnocení chůze je pro nás cennou informací charakter iniciace chůze, startování pohybu, koordinace horních končetin a trupu, rytmus, symetrie zatížení a také vliv zrakové kontroly. Další projevy insuficience mohou být viditelné při modifikaci chůze: chůze s otočkou, s rotací hlavy, výpady, zvedání předmětů z podlahy apod. Zadání kognitivního úkolu během testování stability má také svou výpovědní hodnotu (8, 15, 25). Během statického a dynamického testování je také potřeba nesugestivně zjišťovat subjektivní vnímání pacienta (např. vertigo, nejistota, obavy z pádu) a hodnotit efektivitu používané pohybové strategie.
Tab. 3. Přehled základního hodnocení dynamické stability 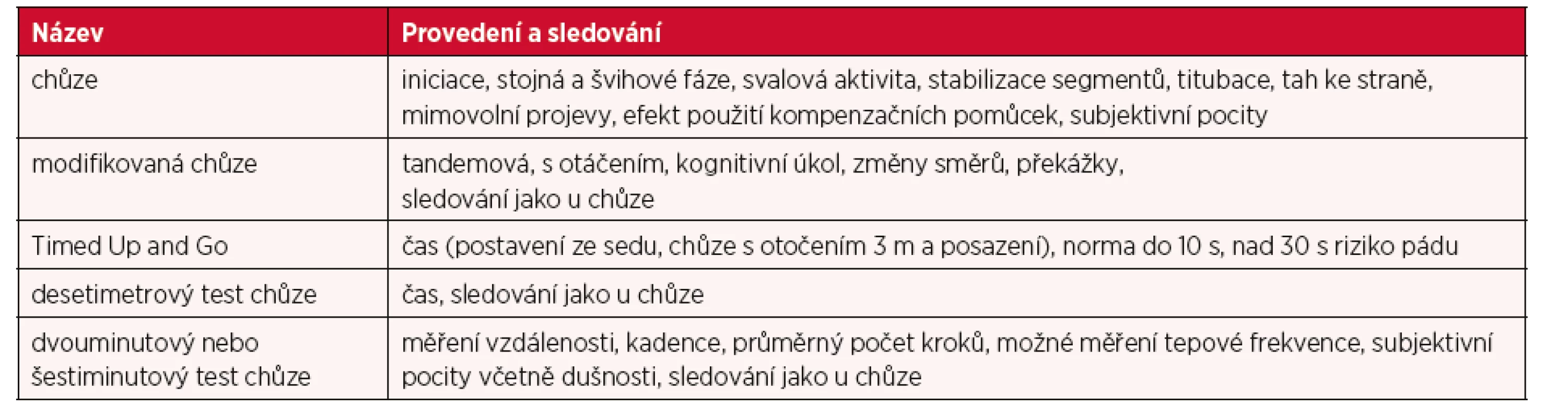
KLINICKÉ TESTY K HODNOCENÍ STABILITY
V současné klinické praxi existuje nepřeberné množství standardizovaných škál a testů, které jsou schopné detekovat poruchy stability ve funkčním kontextu. Volba vhodné hodnotící škály je závislá na účelu použití: stanovení úrovně rizika pádu, identifikace rizikových faktorů či jejich kombinace, ověření účinku terapie, přesná analýza některých složek posturální kontroly (25). Důležitá je rovněž dostatečná specificita, validita testu pro dané onemocnění a snadné praktické použití.
Klinické testování rovnováhy lze rozdělit do tří skupin (7, 8, 19):
1. funkční hodnocení
2. systémová
3. přístrojová
Jejich charakteristika, výhody a nevýhody jsou uvedeny v tabulce 4 Skupiny klinického testování rovnováhy.
Tab. 4. Skupiny klinického testování rovnováhy 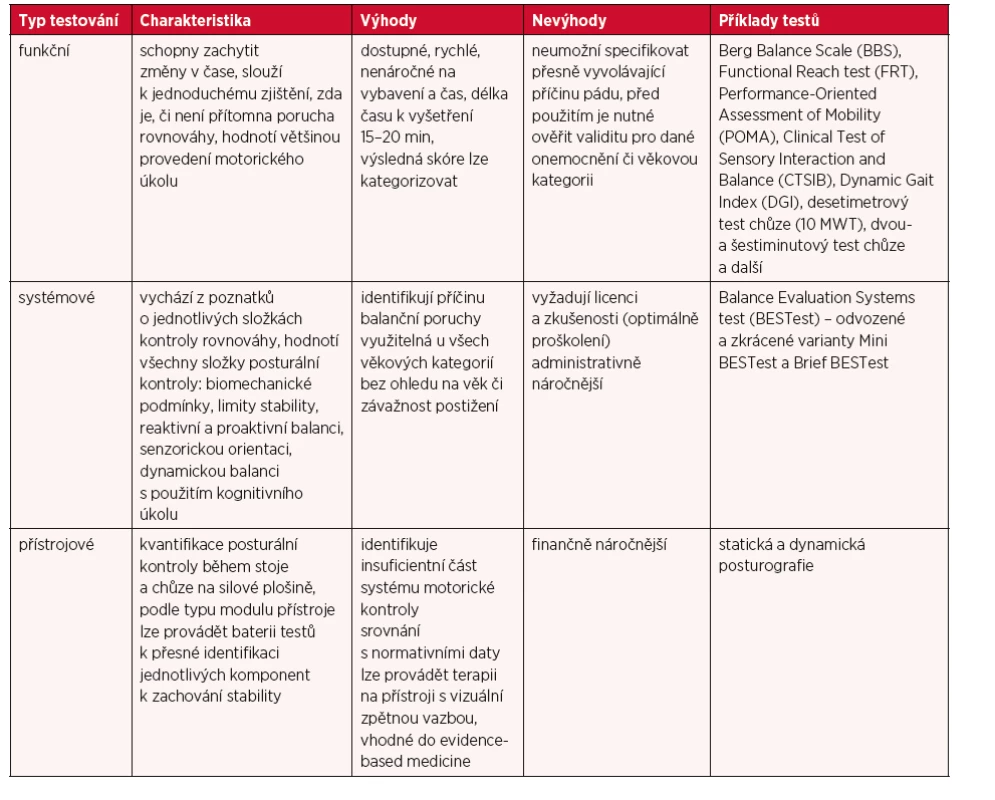
Ve skupině funkčních hodnocení je k dispozici větší množství testů oproti skupině systémové, kde je výběr prostředků omezený. Ke kompletnímu zhodnocení tak musí vyšetřující použít kombinaci více testů. Podmínkou je ale dobrá znalost všech složek posturální kontroly a mechanismus jejich vyšetření.
V klinické praxi jsou nejčastěji využívány Berg Balance Scale (BBS), Balance Evaluation Systems Test (BESTest), Mini BESTest, které vykazují spolehlivost i validitu při identifikaci pádů u starších lidí, pacientů po CMP u chronických nemocí jako je CHOPN a RSM (5, 8, 9, 13, 25, 28). V tabulce 5 Nejčastěji používané testy v klinické praxi jsou uvedeny základní praktické údaje.
Tab. 5. Nejčastěji používané testy v klinické praxi 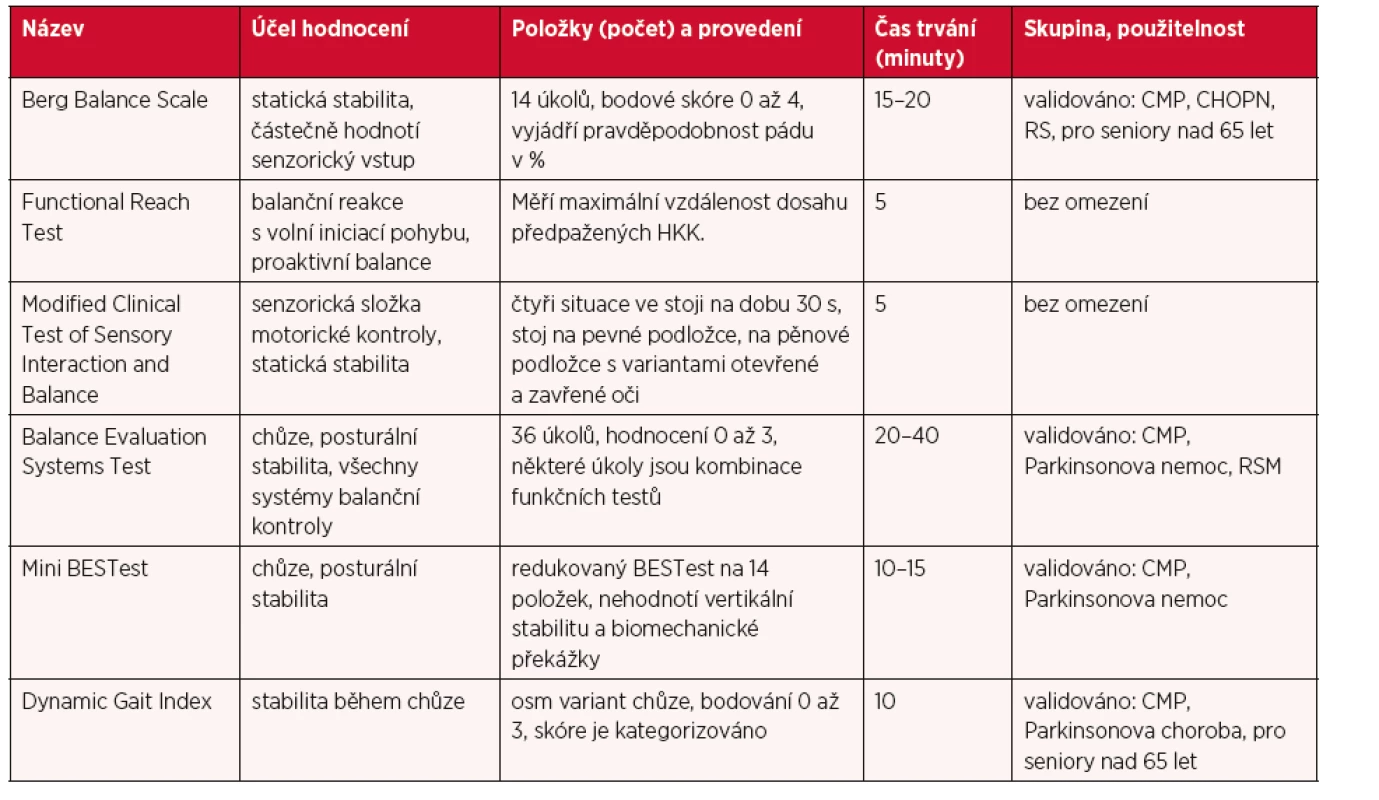
BBS je nejčastěji používaná škála pro hodnocení pádů v praxi a ve studiích, ale důkazy podporující využití této škály k predikci pádů jsou nedostatečné, a proto by neměla být použita samostatně pro stanovení rizika pádů u starších dospělých (18). Podobně u pacientů s parkinsonským postižením má použití BBS omezenou použitelnost z důvodů testování dominantně statické stability. U těchto pacientů je vhodné zařadit testy s doménami zaměřených na dynamické aktivity, chůze a její variace. Široce používaný a doporučovaný je BESTest, ev. Mini Best test a Timed Up and Go (6, 16).
Přístrojové vyšetření stability
Klinické vyšetření pohybového systému lze doplnit posturografií. Počítačová posturografie je objektivní elektrofyziologická metoda, která umožňuje hodnotit motorické balanční mechanismy podílejících se na udržování posturální stability u pacientů s poruchami rovnováhy. Další uplatnění spočívá ve sledování dlouhodobého vývoje poruchy rovnováhy nebo monitorování vlivu léčby na poruchu stability (14, 19). Posturografie je založená na snímání polohy působiště tlakových sil (Center of Pressure, COP) stojícího člověka pomocí silové plošiny. Výstupními parametry posturografie jsou amplituda, rychlost a směr COP, trajektorie pohybů COP, velikost silových impulzů, reakční čas. Baterie testů je koncipována tak, aby jednotlivé testy izolovaly hlavní senzorické, pohybové a biomechanické komponenty podílející se na balanci a analyzovaly, jak efektivně je testovaný subjekt schopen jednotlivé komponenty k zachování stability využít. Výhodou je srovnání výsledků probanda se zadanými normativy vzhledem k věku a výšce, je možné se vyjádřit k aktuálnímu stavu deficitu v posturální kontrole a současně i ke schopnosti funkční kompenzace a adaptace v určitém časovém horizontu. Dále je možné zpracovávat i surová data k vědeckým účelům (14). Během vyšetření je možné selektivně testovat jednotlivé senzorické systémy v podmínkách statických i dynamických. Základní tesy jsou uvedeny v tabulce 6 Postrurografie – základní testy.
Tab. 6. Posturografie – základní testy 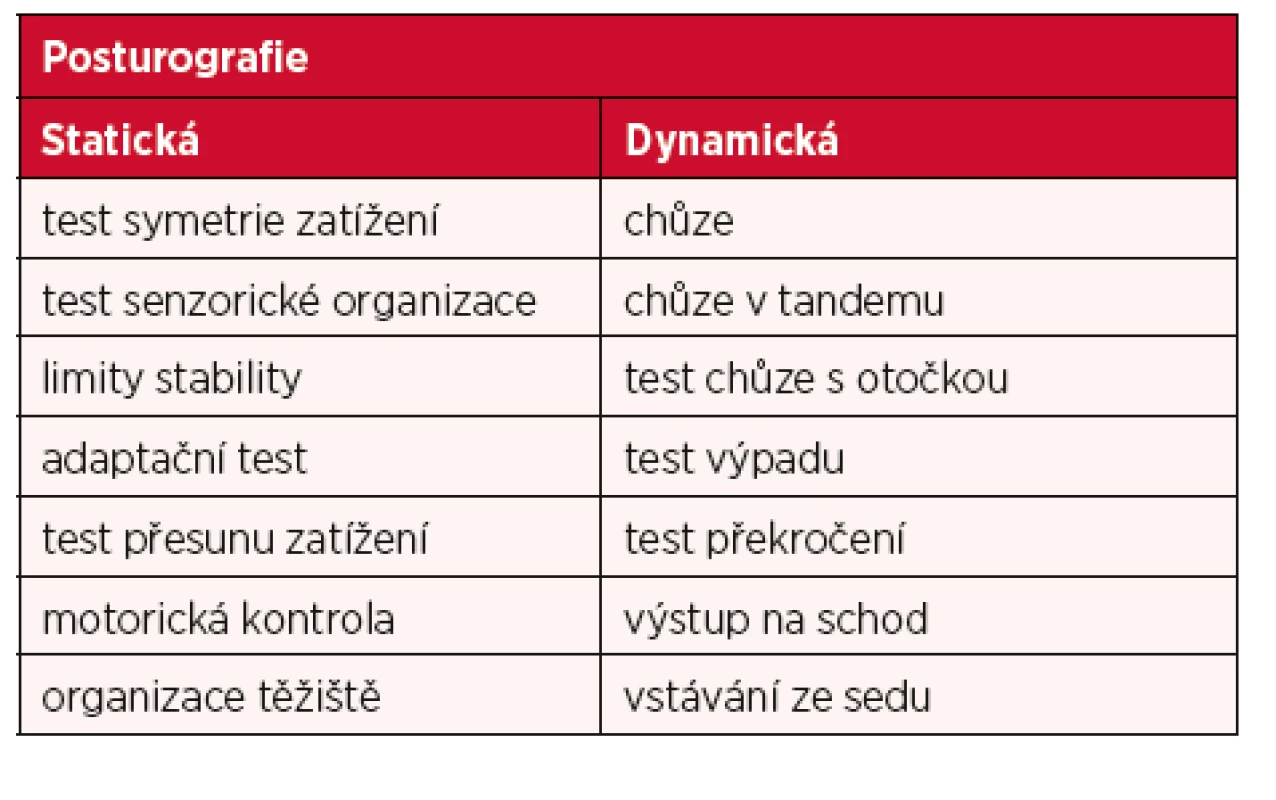
Subjektivní hodnocení stability
Poruchy stability, ale i subjektivní pocity nestability či závratě, mají mnohdy negativní vliv pacientův každodenní život s dopadem do emoční a sociální sféry. Měření a kvantifikace handicapu spojeného s poruchou rovnováhy je součástí komplexní diagnostiky. Je tedy nezbytné respektovat subjektivní pocity a věnovat jim patřičnou pozornost v jejich objektivizaci a evidenci. Důležitou podmínkou k validnímu vyplnění dotazníku je, že vyšetřovaný musí mít určité kognitivní předpoklady, neporušené abstraktní myšlení, protože většinu dotazovaných aktivit s vyšetřovaným prakticky neprovádíme. Dotazníky je vhodné vyplňovat s pacientem, jsou ale sestaveny tak, že je možné je provádět i telefonicky. Přehled vybraných dotazníků je uveden v tabulce 7 Nejčastěji používané dotazníky subjektivního hodnocení stability v klinické praxi. (sestaveno z dostupných zdrojů) (3, 22, 23, 26, 28). Výsledné bodové či procentuální skóre lze kategorizovat u všech dotazníků.
Tab. 7. Nejčastěji používané dotazníky subjektivního hodnocení stability 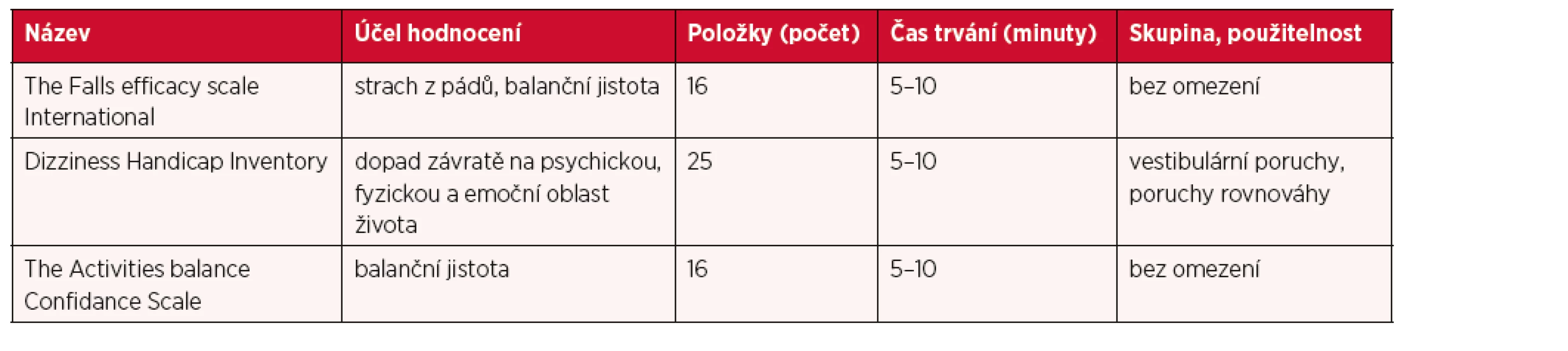
Možnosti zjištění fenoménu strachu z pádů
Jediným standardizovaným dotazníkem k objektivizaci FOF, který je validně přeložen do českého jazyka, je Škála účinků pádů – Falls Efficacy Scale – International (FES-I). Tento nástroj byl vyvinut v mezinárodní síti: Evropská síť prevence pádů. FES-I prokazuje dobrou validitu i reliabilitu, vykazuje výborné psychometrické vlastnosti a hodnotí obavy související se základními i náročnějšími fyzickými i společenskými aktivitami (23). Tento diagnostický nástroj byl přeložen do více než 20 jazyků.
Odpovědi ano/ne jsou pro vyjádření strachu z pádu někdy obtížné, v některých případech mohou lidé strach z pádů negovat či bagatelizovat. Z uvedených důvodů je další možností využití individuálního semistrukturovaného rozhovoru s použitím kvalitativního návrhu pro popis zkušeností se strachem z pádu. Tato metoda vyžaduje individuální přístup a je časově náročná (22, 24).
ZÁVĚR
Pády a s nimi související zranění jsou běžná a jsou důsledkem interakcí mezi více faktory, kterým lze často předcházet. Při poruše balančních schopností je pacient ohrožen pádem s potenciálními důsledky pro tělesné funkce (poranění), psychické a také ve sféře emoční a sociální. U všech pádem ohrožených osob jsou důležité minimálně tři ovlivnitelné klíčové faktory: stabilita, medikace, bezpečnost prostředí. Multifaktoriální příčiny pádů je třeba zohledňovat při diagnostice i intervencích.
Zahraniční pracovní skupiny doporučují vyšetřovat riziko pádů nejméně jednou ročně cíleným dotazem na pády a nestabilitu při chůzi. Relevantní profesní disciplínou k hodnocení a terapii deficitů rovnováhy je rehabilitace.
Klinické vyšetření příčin pádů a její evidence jsou součástí prevence pádů. Je obtížné nalézt prostředek či test k vyhodnocení rizika pádu, který vystihne všechny aspekty posturální kontroly. Objektivizaci posturální stability lze vyšetřit pomocí standardizovaných klinických testů (cenově dostupných, vyžadují zkušenosti, časově náročné), na přístrojích (cenově nákladných), a využitím dotazníků subjektivního hodnocení stability. Jediným standardizovaným dotazníkem, který je validně přeložen do českého jazyka, je Škála účinků pádů – Falls Efficacy Scale – International (FES-I).
Tento příspěvek byl podpořen grantem specifického vysokoškolského výzkumu Ostravské univerzity SGS 08/LF/2019.
Konflikt zájmů: žádný.
ADRESA PRO KORESPONDENCI:
Mgr. Iva Fiedorová
Fakultní nemocnice Ostrava
Klinika léčebné rehabilitace 17. listopadu 1790/5,
708 52 Ostrava-Poruba
e-mail: iva.fiedorova@fno.cz
Zdroje
1. Batchelor FA, Mackintosh SF, Said CM, Hill KD. Falls after stroke. Int J Stroke 2012; 7(6): 482–490.
2. Bloem BR, Marinus J, Almeida Q, et al. Measurement instruments to assess posture, gait, and balance in Parkinson’s disease: critique and recommendations. Mov Disord 2016; 31(9): 1342–1355.
3. Cleary KK, Skornyakov E. Reliability and internal consistency of the Activities-Specific Balance Confidence Scale. Phys Occup Ther Geriatr 2014; 32(1): 58–67.
4. Česká asociace sester. Sledování pádů u hospitalizovaných pacientů v roce 2015 [online]. Dostupné z: https://www.cnna.cz/docs/tiskoviny/zaverecna_zprava_pady_2015.pdf [cit. 2020-05-23].
5. De Oliveira DS, Gomes L, Vieira, et al. Identification of risk factors for falls in people with multiple sclerosis: a systematic review of prospective studies. Fisioter Pesqui 2019; 26(4): 439–449.
6. Fasano A, Canning CG, Hausdorff JM, et al. Falls in Parkinson’s disease: A complex and evolving picture. Mov Disord 2017; 32(11): 1524–1536.
7. Horak FB. Posturalorientation and equilibrium: what do we need to know about neural control of balance to prevent falls? Age ageing 2006; 35(Suppl 2): ii7–ii11.
8. Horak FB, Wrisley DM, Frank J. The Balance Evaluation Systems Test (BESTest) to differentiate balance deficits. Phys Ther 2009; 89(5): 484–498.
9. Jácome C, Cruz J, Oliveira A, Marques A. Validity, reliability, and ability to identify fall status of the Berg Balance Scale, BESTest, Mini-BESTest, and Brief-BESTest in patients with COPD. Physical Therapy 2016; 96(11): 1807–1815.
10. Joint Commission Resources. Prevence pádů ve zdravotnickém zařízení. Praha: Grada Publishing 2007.
11. Jurásková D. Pády a zranění pacientů v souvislosti s poskytováním zdravotní a sociální péče. Ošetřovatelství 2008; 10(3–4): 58–75.
12. Kalvach Z, a kol. Geriatrie a gerontologie. Praha: Grada Publishing 2004.
13. Khan S, Hadian MR, Olyaei G, et al. Comparing Falls Efficacy Scale-International and Berg Balance Scale in predicting recurrent risk of fall in stroke patients. JMR 2017; 11(2): 103–108.
14. Kolář P, a kol. Rehabilitace v klinické praxi. Praha: Galén 2009.
15. Krivošíková M. Úvod do ergoterapie. Praha: Grada Publishing 2011.
16. Leddy AL, Crowner BE, Earhart EGM. Functional gait assessment and balance evaluation system test: reliability, validity, sensitivity, and specificity for identifying individuals with parkinson disease who fall. Phys Ther 2011; 91(1): 102–113.
17. Lee C, Sun T. Evaluation of postural stability based on a force plate and inertial sensor during static balance measurements. J Physiol Anthropol 2018; 37(1): 27.
18. Lima CA, Ricci NA, Nogueira EC, Perracini MR. The Berg Balance Scale as a clinical screening tool to predict fall risk in older adults: a systematic review. Physiotherapy 2018; 104(4): 383–394.
19. Mancini M, Horak FB. The relevance of clinical balance assessment tools to differentiate balance deficits. Eur J Phys Rehabil Med 2010; 46(2): 239–248.
20. Národní portál pro Systém hlášení nežádoucích událostí. Pády [online]. Dostupné z: https://shnu.uzis.cz/cs/metodicke-materialy/pady/ [cit. 2020-05-23].
21. Ministerstvo zdravotnictví České republiky. Resortní bezpečnostní cíle [online]. Dostupné z: https://www.mzcr.cz/KvalitaABezpeci/obsah/resortni-bezpecnostni-cile-_2922_29.html [cit. 2020-05-23].
22. Phelan EA, Mahoney JE, Voit JC, Stevens JA. Assessment and management of fall risk in primary care settings. Med Clin North Am 2015; 99(2): 281–293.
23. Reguli Z, Svobodová L. Česká verze diagnostiky strachu z pádů u seniorů – FES-I (Falls Efficacy Scale International). Studia sportiva 2011; 5(2): 5–12.
24. Růžičková V, Zeleníková R. Strach z pádu u seniorů ve zdravotnických a sociálních zařízeních. Osetrovatel’stvo 2017; 7(1): 6–11.
25. Shumway-Cook A, Woollacott, HM. Motor control. 4th ed. Philadelphia: Lippincott Williams & Wilkins 2010.
26. van De Wyngaerde, Kelly M, Lee M, et al. The component structure of the dizziness handicap inventory (DHI): a reappraisal. Otology 2019; 40(9): 1217–1223.
27. Ministerstvo zdravotnictví ČR. Vyhláška č. 55/2011 Sb. Vyhláška o činnostech zdravotnických pracovníků a jiných odborných pracovníků [online]. Dostupné z: https://www.zakonyprolidi.cz/cs/2011-55 [cit. 2020-05-23].
28. Weerdesteyn V, De Niet M, Hanneke JR, et al. Falls in individuals with stroke. J Rehabil Res Dev 2008; 45(8): 1195–1213.
29. Zhao Y, Heejung K. Older adult inpatient falls in acute care hospitals intrinsic, extrinsic, and environmental factors. J Gerontol Nurs 2015; 41(7): 29–43.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2020 Číslo 5- Na inkontinenční pomůcky nově dosáhne více pacientů
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
- Strava bohatá na arginin a prolin slibuje urychlení hojení ran u diabetických pacientů
- Úloha růstového faktoru TGF-β v procesu hojení ran
-
Všechny články tohoto čísla
- Úloha imunity u zhoubných novotvarů, dvojsečný meč?
-
Vaskulárny Ehlersov-Danlosov syndróm (Sackov-Barabasov syndróm) –
multiorganomultivaskulárna choroba - Cvičenie v liečbe nealkoholického stukovatenia pečene (NAFLD)
- Možnosti hodnocení stability v klinické praxi u pacientů s možným rizikem pádu
- Hodnocení poruch motorické kontroly u pacientů s nespecifickými bolestmi zad v bederním úseku páteře v ordinaci praktického lékaře
- Hodnocení strachu u pacientů před plánovanou operací
- Elektronická neschopenka
- Vizuální a kolorimetrické hodnocení přítomnosti vyšší hladiny sarkosinu v moči
- Nová forma glukagonu – práškový glukagon pro nosní aplikaci
- Před 500 lety plul Fernao de Magalhães (1480–1521) kolem světa
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Elektronická neschopenka
- Hodnocení strachu u pacientů před plánovanou operací
- Možnosti hodnocení stability v klinické praxi u pacientů s možným rizikem pádu
-
Vaskulárny Ehlersov-Danlosov syndróm (Sackov-Barabasov syndróm) –
multiorganomultivaskulárna choroba
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání