-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Diferenciální diagnostika ulcerací na genitálu
Differential diagnosis of genital ulcerations
In the framework of differential diagnostics concerning genital ulceration, it is necessary to think of the specific etiology in the first place – the primary stage of syphilis. Laboratory tests help to determine the diagnosis. Currently the number of recorded cases of fresh forms of syphilis is increasing. Further investigation needs be to carried out to exclude the presence of any other STI. The most frequent causes of ulceration on the exterior of the genitals are non-specific STI: HSV I+II viral infection, erosive balanoposthitis caused by yeast, or a mixture of anaerobic microbes. The manifestation of autoimmune diseases (pemphigus vulgaris or pemphigoid bullosus) or drug toxicoallergic reaction such as Stevens – Johnson syndrome are not uncommon. Histology tests need to be carried out in case of possible ulcerative presence of genital tumours. On rare occasions, genital ulceration belonging to systemic disorders (Behcet and Reiter syndromes), non-venereal treponematosis, or serotypes infection L1, L2, L3 of lymphogranuloma inguinal (venereum) can be found. The diagnosis of ulcer mole and rarely seen forms of syphilis such as chancre redux (II. stage reindurations of secondary infection) and pseudochancre redux (gumma syphiliticum at the of point of ulcer durum without spirochete) needs to be taken into consideration.
Key words:
genital ulcerations, differential diagnosis, syphylis, herpes progenitalis, ulcus molle, balanitis errosiva, lymphogranuloma venereum, tumours, STI, STD
Autoři: P. Procházka 1; V. Resl 2
Působiště autorů: Medicentrum Beroun spol. s r. o., Dermatovenerologická ambulance Praha 5 – Kartouzská, Vedoucí lékař: MUDr. Přemysl Procházka 1; Fakulta zdravotnických studií ZČU, Plzeň, Děkan: doc. MUDr. Luboš Holubec, CSc. 2
Vyšlo v časopise: Prakt. Lék. 2012; 92(9): 499-504
Kategorie: Postgraduální vzdělávání
Souhrn
Na prvním místě v rámci diferenciální diagnostiky ulcerací na genitálu je nutno pomýšlet na specifickou etiologii – primární stadium syfilis. K určení diagnózy pomohou laboratorní metody. V současné době narůstá počet záchytů čerstvých forem syfilis. Povinností je dalším vyšetřením vyloučit přítomnost ostatních STI. Nejčastější příčinou ulcerací na zevním genitálu jsou však nespecifická STI – virová infekce HSV I+II, erozivní balanoposthitis způsobená kvasinkovou či smíšenou anaerobní florou. Výjimkou nejsou projevy autoimunitních chorob (pemphigus vulgaris či pemphigoid bullosus) či polékových toxoalergických reakcí charakteru syndromu Stevensova-Johnsonova. Nelze opominout ani histologické vyšetření pro možnost ulcerativních neoplastických projevů na genitálu. Vzácně se mohou na genitálu vyskytovat ulcerace spadající do systémových onemocnění (Behcetův a Reiterův syndrom), nevenerických treponematóz nebo infekce sérotypy L1, L2, L3 u lymphogranuloma inguinale (venereum). Nutno pomýšlet na diagnózu ulcus molle i vzácnější formy syfilis jako chancre redux (reindurace II. stadia při reinfekci) a pseudochancre redux (gumma v místě ulcus durum bez spirochet).
Klíčová slova:
ulcerace na genitálu, diferenciální diagnostika, syfilis, herpes progenitalis, ulcus molle, balanitis errosiva, lymphogranuloma venereum, tumory, STI, STDÚvod
Vlivem migrace obyvatel ze zemí bývalého východního bloku a zvýšené poptávky po různých formách komerčního sexu přibývá počet pohlavně přenosných nemocí. Ne každý případ má jasné klinické vyjádření. Avšak jeden objektivní symptom je zcela nepřehlédnutelný, a to ulcerace či eroze na zevním genitálu, které jsou vždy velmi častým důvodem návštěvy pacienta ve venerologické ambulanci a budí pokaždé podezření na STI (Sexually Transmitted Infections) – pohlavně přenosné infekce. Protože nelze vyloučit, že se pacient s tímto nálezem primárně dostaví do ambulance praktického lékaře a jen správná diferenciálně diagnostická rozvaha vede k správnému vyřešení problému, má následující text sloužit jako souhrn informací o problematice diferenciální diagnostiky ulcerací na zevním genitálu. Samozřejmě že většina nálezů vede k odeslání do specializované venerologické, gynekologické či urologické ambulance, ale praktický lékař může být lékařem prvního kontaktu s daným pacientem. Úvodem neuškodí si zopakovat následující definice: Eroze (erosio) je povrchní ztráta tkáně v epidermis, která nezanechává jizvu ani depigmentaci a hojí se zcela ad integrum. Vřed (ulcus) představuje ztrátu tkáně zasahující minimálně do koria, ev. až na periost. Výsledkem hojení je vždy jizva (cicatrix). Jako chancre se označuje většinou primární afekt u syfilis, který představuje rovněž vstupní bránu infekce. Při diferenciální diagnostice vředů zvažujeme zejména tvar, velikost, spodinu, počet projevů, k tomu nám je nápomocno mikroskopické vyšetření v zástinu, případně s následnou konfirmací přímou imunofluorescencí, dále kultivační (bakteriologické, virové mykologické) vyšetření, bioptické vyšetření a samozřejmě sérologické vyšetření a někdy také vyšetření molekulárně biologickými metodami (PCR).
Diferenciální diagnostika vředů na genitálu
(Schéma 1, Tab. 1, Obr. 1, 2, 3)
Tab. 1. Přehled možných diagnóz 
Obr. 1. Schéma vzhledu vybraných vředů (upraveno dle Jiráska a Šťávy) Štáva Z., Jirásek L. Dermatovenerologie. Avicenum, 1982 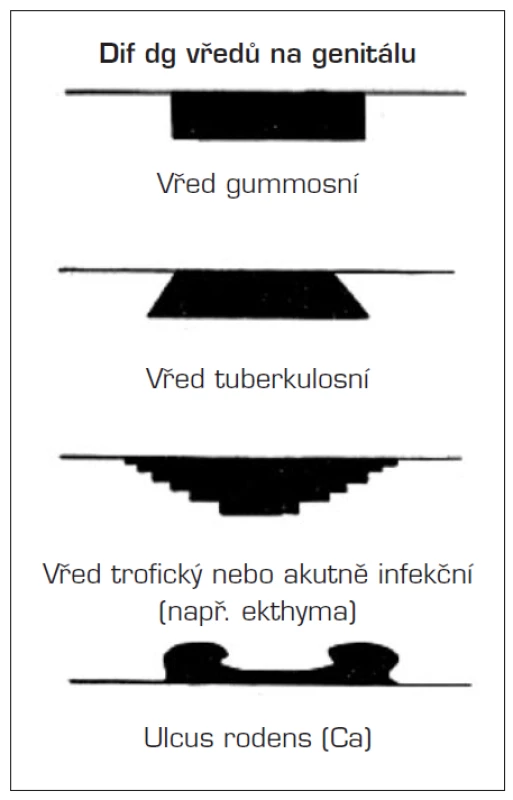
Obr. 2. Tvrdý vřed u muže a ženy 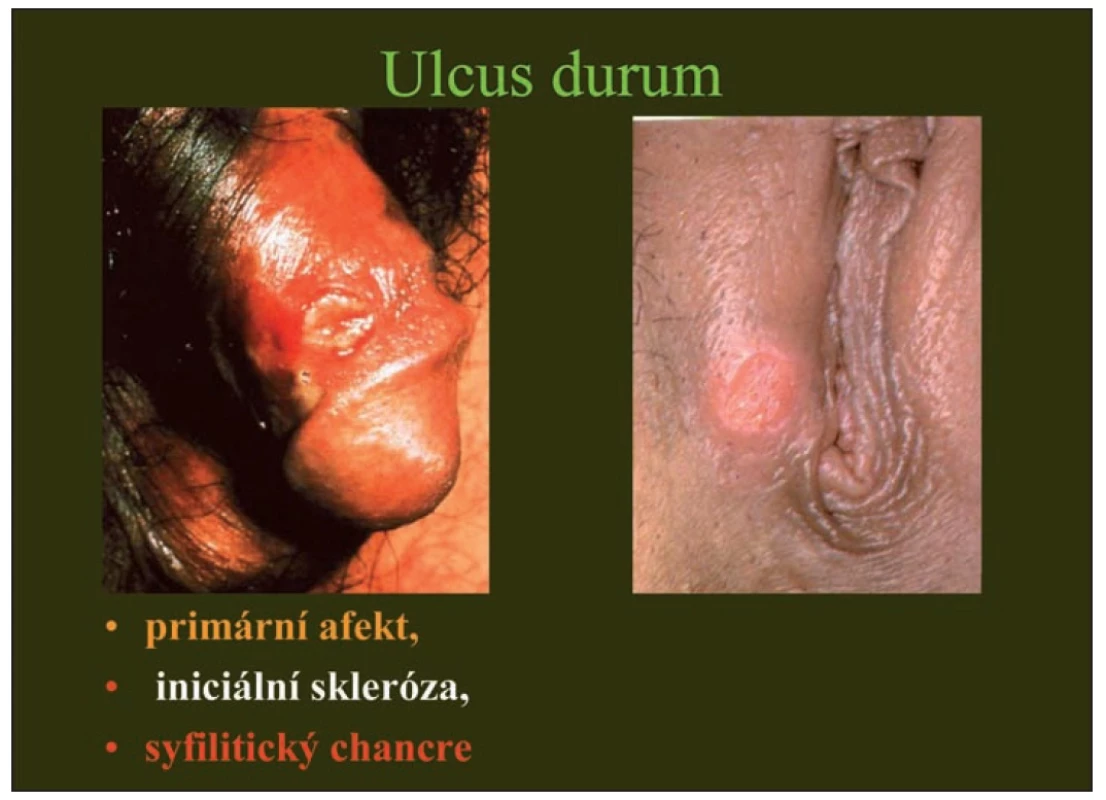
Obr. 3. Klinické srovnání některých vředů na genitálu 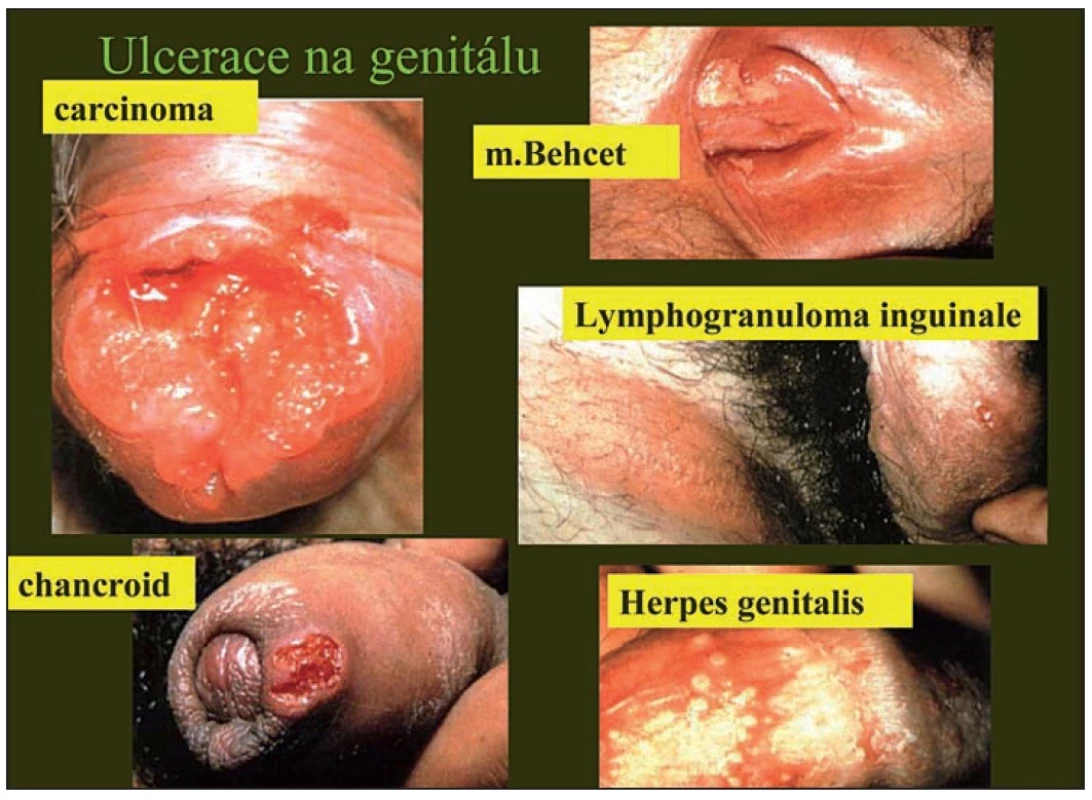
Syfilis (ulcus durum, chancre redux, pseudochancre redux);
- herpes progenitalis;
- balanitis errosiva;
- lymphogranuloma venereum;
- ulcus molle;
- tumory;
- kožní infekce a autoimunitní dermatózy;
- vzácné příčiny vředů na genitálu.
Na prvním místě v případě výskytu vředu na genitálu nutno myslet na specifickou příčinu ulcerací, tedy zda se nejedná o luetickou infekci. To znamená, že je nutno anamnesticky vyloučit rizikový sexuální styk, v případě, že rizikový styk proběhl, přesně určit časovou anamnézu rizikového styku vzhledem k inkubační době syfilis. Upřesnit sexuální orientaci pacienta a upřesnit typ a způsob sexuálního styku. Nezapomenout na ovlivnění specifických séroreakcí současně či v nedávné době užívanými antibiotiky a též si uvědomit možné ovlivnění souběžně probíhajícími jinými infekčními onemocněními. Platí zlaté pravidlo, že do uplynutí třech měsíců od rizikového styku není žádná jistota, že dosud negativní specifické séroreakce na syfilis nemůžou vykázat pozitivní výsledky. Proto každý podezřelý venerologický pacient má být dispenzarizován a kontrolován spádovou venerologickou ambulancí.
Syfilis
Původcem je spirochéta Treponema pallidum, která proniká narušeným povrchem do kůže a sliznic. Přenos se děje téměř výhradně pohlavním stykem, respektive kontaktem s infekčními projevy. Možný je i přenos transplacentárně nebo krevní cestou, který byl nazván „dekapitovanou syfilis“ vzhledem k chybějícímu primárnímu stadiu. Nutno zmínit i méně častá, přesto existující syfilis insontium neboli syfilis nevinných, která je způsobena neopatrností při manipulaci s infekčním materiálem (laboratorní nehody), nepřímá kontaminace však neexistuje.
Patogeneze: V místě vstupu infekce, v období 3.–5. týdne od rizikového styku, dochází k rozpadu původně infiltrované makuly a následně ke vzniku eroze či vředu. Povětšinou v 90 % dominuje anogenitální lokalizace projevu, včetně pouhým okem nezjistitelné lokalizace v oblasti endocervixu. Není výjimečný nález při basi penisu v místech, kde již nedosahuje okraj kondomu, dále na perineu a v oblasti rekta. Platí zlatá poučka, že „vzhledem k variabilitě vředů nutno každý anogenitální vřed považovat za syfilitický, dokud není specifický původ vyloučen!“
Extraanogenitální lokalizace: záleží na místu kontaktu infikovaného genitálu s narušenou kožní nebo slizniční barierou. Většinou se defekt nalézá v dutině ústní (rty, tonzily), vzácně se může nalézat i jinde – na kožní řase axily, na hrudníku, oblasti prsních bradavek, na prstech (nutno brát na zřetel při diferenciální diagnostice panaritia).
Pro primární projev neboli ulcus durum – tvrdý vřed je typická nebolestivost projevů, včetně nebolestivých zvětšených regionálních lymfatických uzlin, mají specifický název – indolentní bubo. Je nutno mít na paměti, že vředy jsou silně infekční.
Rozdělení vředů podle vzhledu
- Syfilitická skleróza indurativní typ – typickým je kruhovitý nebo oválný vřed s indurovanou spodinou barvy růžové šunky, kdy okraje bez podminování plynule přecházejí do okolí.
- Ulcus durum (chancre) – šankr – je spíše kruhovitý hlubší defekt s povleklou spodinou.
- Oedema indurativum – projevuje se edémem labií nebo prepucia. Nelze zde vyloučit riziko vzniku fimózy.
- Většinou je vřed pouze jeden, existují ale i tzv. vředy obtiskové, které jsou vícečetné.
Diagnostika syfilis primaria
Přímý průkaz Treponema pallidum, respektive „vyšetření v zástinu“ se provádí speciálně upraveným mikroskopem v temném poli. Vyšetření lze provést úspěšně pouze tehdy, pokud spodina vředu nebyla ošetřena antibiotickým nebo dezinfekčním externem. Před vyšetřením zástinovým mikroskopem je možné vřed opláchnout nebo obkladovat fyziologickým roztokem. K vyšetření nutno odeslat na specializované pracoviště, kde je zástinový mikroskop k dispozici. Ke konfirmaci se doporučuje přímá imunofluorescence nebo další možností je využití molekulárně biologických testů – PCR (polymerázová řetězová reakce).
Nepřímý průkaz protilátek – sérologické vyšetření. Provádí se nespecifické (RRR, VDRL) a specifické testy (TPHA, ELISA, EIA, FTA, aj.). Dělíme je také na screeningové – vyhledávací (VDRL, TPHA) a dále na testy sloužící k potvrzení reaktivity, tj. konfirmační testy (FTA-ABS IgG i IgM, western blot, 19S-IgM SPHA, PCR). Séronegativní syfilis přechází v séropozitivitu 4. až 5. týden po infekci a koresponduje s nálezem lymfadenopatie.
Pro úplnost nutno připomenout případy falešné sérologické pozitivity: borelióza, leptospiróza, infekční mononukleóza, EBV, autoimunitní onemocnění (lupus erythematodes, kolagenózy, revmatoidní séropozitivní arthritis), toxoplasmóza, dysproteinemie, m. Waldenström, hepatitis, malárie, tyfus, tbc, varicella, gravidita; spirochetózy – zde je i falešná pozitivita ve specifických testech (yaws, bejel, framboesia). V literatuře se lze setkat s následujícími pojmy: Chancre redux – jedná se o reinduraci v místě primoinfektu či blízkého okolí na podkladě imunokomplexové reakce III. typu podle Coombse a Gella v období sekundární syfilis, způsobenou nedostatečně léčenou syfilis nebo též při reinfekci. Pseudochancre redux – je projev gummatu v místě původního ulcus durum bez nálezu spirochét. Podkladem je granulomatózní zánět a vyskytuje se velmi vzácně.
Herpes progenitalis
Progenitální opar je nečastější příčinou ulcerací na zevním genitálu a nutno na tuto diagnózu myslet i při ne plně vyjádřeném klinickém obrazu a zejména v případě, když provedené serologické testy na syfilis jsou negativní. Etiologie: původcem je většinou Herpes virus typ 2 (HSV 2), méně často HSV 1. Přenáší se pohlavním stykem, včetně orálního nebo análního. Recidivující infekce jsou podmíněny endogenní reaktivací persistujícího viru v ganglion sacrale.
Klinický obraz: primární infekce je charakterizována výraznou zánětlivou reakcí s diseminovanými, symetrickými erytémovými ložisky a následně rychlým výsevem puchýřků v tomto terénu do 3–6 dnů od rizikového styku. Nález je doprovázen zvýšenou teplotou, bolestmi kloubů a svalů, cefaleou. Postupně se puchýřky zkalí, perforují a následně vznikají vlhnoucí bolestivé eroze. Hojení a ztráta infekčnosti je dána odlučujícími se krustami. Lokalizace herpesu bývá u mužů nejčastěji na prepuciu a glandu, ale též se vyskytuje na corpus penis a v oblasti mons pubis. U žen dominuje postižení labií, introitu vaginy a v případě výsevu v blízkosti meatu urethrae jsou přítomny dysurické obtíže. Časté je postižení perinea a hýždí. Pacient upozorňuje na přechodnou bolestivou regionální lymfadenopatii.
Recidivy bývají ve stejných lokalitách a jsou doprovázeny hyper - a dysesteziemi a bolestivostí v prodromálním stadiu (tedy ještě před výsevem). Asi 2/3 pacientů udávají více než 2 recidivy za rok a přibližně 1/3 pacientů vykazuje více než 6 recidiv za rok.
Vyvolávajícími faktory jsou stresové zatížení, infekce, fyzické vypětí, imunodeficit při febrilním stavu nebo i rizikový sexuální kontakt s partnerem s floridním nálezem herpes progenitalis.
Diagnostika: subjektivně – pacient si stěžuje na bolestivost, objektivně bývá nálezem – mnohočetnost a polymorfnost lezí se sekundární impetiginisací, bolestivá a oboustranná inguinální lymfadenopathie, celkové příznaky. Laboratorní diagnostika využívá kultivaci viru na tkáňových kulturách (tekutina puchýře z čerstvých eflorescencí a stěry spodiny vezikul) a metodu PCR DNA HSV 1+2; sérologie zde představuje jen nepřímý průkaz: slouží k ověření latentní infekce HSV1 a HSV2 (diagnóza pomocí typově specifických protilátek). Ovšem při nízkém počtu recidiv není signifikantní vzestup IgM ani IgG.
Terapie: při primoinfekci se nasazuje antivirová systémová epizodická léčba acyklovirem (Herpesin, Zovirax); při recidivujících projevech je vhodná kontinuální dlouhodobá 6 měsíční kůra acyklovirem. Lokálně se doporučují adstringentní antiseptické preparáty. Při sekundární impetiginizaci je vhodné překrytí celkově podávanými antibiotiky (makrolidy, tetracykliny).
Ulcus molle – Chancroid – měkký vřed
Etiologie: Haemophilus ducreyi. Tato infekce se vyskytuje endemicky v tropech, ojediněle v Evropě, v loňském roce byl hlášen jeden případ ve Vídni. U mužů je 8–10x častější, projevuje se většinou jako solitární vřed, u žen však dominují mnohočetné povleklé ulcerace, které pacientka vnímá jako velmi bolestivé. Atypické formy jsou ulcus molle elevatum, miliare, diphtericum, gangrenosum. Inkubace je 3–5dní. Dochází k abscedaci zvětšených regionálních lymfatik. Kombinovanou infekci spirochetami a Haemophillus ducreyi představuje ulcus molle mixtum.
Diagnostika: mikroskopie, kultivace
Terapie: kotrimoxazol (neruší diferenciální diagnózu oproti syfilis), makrolidy, ceftriaxon, chinoliny.
Balanitis
Erozivní balanitis jsou méně časté než ty, které nezpůsobují poruchu intaktnosti sliznice, ale pro nebezpečí možných ireverzibilních komplikací při inveterovaném průběhu, nutno na ně myslet.
- Balanitis plasmocellularis Zoon – typickým klinickým nálezem jsou neostrá ložiska hnědé až sytě červené barvy s lakově lesklým povrchem; většinou je výskyt po 5. decenniu. Nejde o prekancerózu (diferenciálně diagnosticky podobný klinický nález je u Erythroplasia Queyrat, což odliší histologie).
- Balanitis errosiva circinata – etiologicky se uplatňují fusiformní bacily, spirily, trichomonády. Charakterizována je erytematózními ložisky s povrchními kruhovitými erozemi. Tato polycyklická ložiska exulcerují do hlubokých purulentních vředů se současným vznikem regionální lymfadenopatie. Často je součástí systémového onemocnění morbus Reiter (etiologie: chlamydia trachomatis sérotypy D-K , ureaplasma urealyticum,bývá asociace s HLA-B27, charakteristická je trias – arthritis + urethritis + conjunctivitis), toto onemocnění patří mezi STI.
- Balanitis ulcerosa et gangrenosa – původcem jsou fusiformní bacily, spirily. Bývá též označována jako akutní gangréna mužského genitálu (foudroyantní gangréna penisu). Popisuje se dramatický klinický obraz rozpadajících a splývajících vředů, které jsou kryté nekrotickým povlakem. Následně dochází k progresi do gangrény s ireversibilními defekty, což má za následek profúzní krvácení s celkovou alterací organismu.
Lymphogranuloma venereum (m. venereus quartus) – m. Nicolas – Favre
Takzvaná čtvrtá pohlavní choroba se dříve vyskytovala pouze v tropických krajinách, nyní jsou zaznamenávány případy i v sousedních evropských státech (Německo, Rakousko) a v roce 2012 hlášeno již bylo i v ČR 14 případů, z toho je 12 případů u zjištěných HIV pozitivních pacientů přiznávajících M-S-M (homosexuální kontakt).
Etiologie: Chlamydia trachomatis sérotypy L1, L2, L3
Onemocnění se projevuje ve třech stádiích.
- I. stadium: nejdříve vznikají drobné vředy z exulcerovaných papulovesikul, které se rychle hojí. Pokud se vředy nacházejí při ústí uretry, pacienta trápí dysurické obtíže jako při nespecifické uretritis.
- II. stadium: dominuje persistující spádová bolestivá polyadenopathie, která má tendenci k fluktuaci s následnou perforací a provalením hnisavého obsahu píštělemi. Často se přidávají celkové příznaky (bolest hlavy, slabost, horečka, třesavka, nausea až zvracení, bolesti kloubů, perihepatitida).
- III. stadium: je charakterizováno deformitami, které vedou ke vzniku striktur v genitální či anální oblasti. Stav je komplikován abscesy, bubonuli, specifickým nálezem je „saxofonový penis“, u žen esthiomené, tj. edém až elefantiáza vulvy.
Pozor! Každá nehojící se proctitis, zejména s hemoragickou nebo hlenovitou sekrecí u M-S-M vzbuzuje podezření na lymphogranuloma venereum, navíc je nutno pomýšlet na riziko HIV pozitivity!
Diagnóza: PCR, dále je samozřejmě nutná genotypizace k odlišení sérotypů. Dalšími možnostmi diagnostiky jsou detekce antigenu EIA, imunofluorescence (DFA), izolace na buněčné kultuře.
Terapie: doxycyklin, makrolidy
Genitální tumory
Prekancerózy - Erythroplazia
Queyrat - carcinoma in situ
Jedná se o ostře ohraničené neinfiltrované červené ložisko, které se vyskytuje na glandu či na prepuciu, matného povrchu s tendencí ke vzniku erozí s exsudací, spadá mezi prekancerozy – v 5 % přechází v malignitu (spinocellulární karcinom). Za etiologické agens se považuje high risk HPV 16, který je zde častým nálezem. Pro diagnózu je průkazná histologie.
Maligní tumory vulvy
Spinocelulární karcinom reprezentuje 84 % nádorů vulvy. Má dvě formy:
- HPV negativní diferencovaný keratinizující karcinom, který je agresivnější a má tendenci k metastazování;
- HPV pozitivní kondylomatosní neboli bazaloidní karcinom, který je méně agresivní, vyskytuje se u mladších pacientek s rizikovým sexuálním životem. Je však kofaktorem zvýšeného rizika karcinomu děložního čípku.
Klinický obraz: Podezření na spinaliom vyvolá nález krvácející, rozpadající se erosivní infiltrované prominence barvy kůže s navalitými okraji. Potvrzení diagnózy je potom dáno pozitivním histologickým vyšetřením.
Maligní melanom
Tento melanom tvoří přibližně 8 % nádorů vulvy. Jedná se o nodulární prominence šedavé barvy s možností exulcerace, problémem pro pacientku jsou infaustní metastázy. Prognóza je dána stupněm histologického nálezu (tloušťkou nádoru – hodnota Breslowa, hloubkou invaze – hodnota Clarka I.–V.).
Primární karcinom Bartoliniho žlázy
Je diagnostikován asi u 5 % nádorů vulvy, zejména u starších žen. Objektivním nálezem bývá nebolestivé zduření v místě žlázy s následnou exulcerací.
Bazocelulární karcinom představuje přibližně 2 % nádorů vulvy. Charakteristickým nálezem jsou tuhé uzlíky do 2 cm povětšinou na labia majora s mírnou centrální ulcerací a valovitým okrajem, jenž výjimečně metastazují, prognózu však mají dobrou.
Maligní tumory penisu
Spinocelulární karcinom
Jedná se o květákovitý tumor tmavě červené barvy. Tento tumor následně exulceruje a spodina se povléká nekrotickým povlakem, dochází k sekundární bakteriální superinfekci. Pokud nedojde k včasnému chirurgickému zásahu, následuje infiltrace přilehlé části penisu. Lymfogenní metastázy bývají časté a rychlé, s nálezem v regionálních inguinálních či pánevních uzlinách. Často následně dochází ke vzniku tuhého paketu uzlin s exulcerací a vznikem chronické lymfatické píštěle. K určení diagnózy je nutné bioptické ověření tumoru, provedení USG penisu. A k průkazu či vyloučení vzdálených metastáz je nutné provedení zobrazovacích metod – rentgenového snímku srdce a plic, CT nebo MR malé pánve a tříselné krajiny.
Maligní melanom
Projevuje se jako nodulární prominence šedavé barvy, s možnou exulcerací a častým metastazováním. Prognóza je dána stupněm histologického nálezu (tloušťkou nádoru – hodnota Breslowa, hloubkou invaze – hodnota Clarka I.–V.).
Bazocelulární karcinom
Pacienti mají nález tuhých uzlíků do 2 cm povětšinou na glandu či zevním listu preputia s mírnou centrální ulcerací a valovitým okrajem. Tyto nádory jen výjimečně metastazují, takže prognózu mají dobrou.
Méně časté příčiny ulcerací na genitálu
- Furunculus – jedná se o stafylokokové onemocnění vlasového folikulu, kdy na corpi penis i mons pubis se vytvoří pustulka s okolní zánětlivou reakcí. Tato pustulka může následně exulcerovat, takže dominujícím nálezem je pak hojící se vřed s okolním zánětlivým lemem, někdy mohou být přidružené hmatné bolestivé regionální lymfatické uzliny.
- Pemphigus vulgaris – jedná se o autoimunitní onemocnění, kdy diagnózu verifikujeme histologicky (přímou imunofluorescencí). Na tuto diagnózu pomýšlíme při nálezu nehojících se mokvajících erozí na zevním genitálu, které nereagují na antimykotickou ani antibiotickou terapii a serologické specifické testy na syfilis jsou negativní.
- Tuberculosis ulcerosa – vyskytuje se v oblasti meatu urethrae při tuberkulóze ledvin nebo v oblasti rekta při tuberkulóze tlustého střeva. Suspekce na specifickou etiologii je v případě nálezu nepravidelných velmi bolestivých ulcerací do 1 cm v průměru s purulentní spodinou, potvrzení diagnózy je potom dáno nálezem pozitivní kultivace tuberkulózních bakterií.
- Erythema exsudativum multiforme – je součástí Stevensova-Johnsonova syndromu. Příčinou plihých bul rozpadajících se do špatně se hojících mokvavých erozí na genitálu jsou zejména polékové vlivy (sulfonamidy, benzodiazepiny, nesteroidní antirevmatika), fokální infekce (zejména streptokokové), HSV infekce. Diagnóza je dána histologickým nálezem a anamnézou. Terapeuticky volíme celkově kortikosteroidy a provádíme eradikaci zjištěných fokusů.
- Eczema contactum alergicum – objektivně nalézáme mokvavé eroze na vulvě, prepuciu či glandu, což je projev vystupňované alergické reakce. Primárně jsou nálezem polymorfní projevy makulopapulozního exantému splývajícího do erytematozních ložisek. Alergeny mohou být například kondom (latex), menstruační vložky, lokální léčiva (antibiotika), vzácně sperma. K vyléčení je nutné určení a eliminace alergenu.
- Ulcus vulvae acutum – jedná se o vzácné onemocnění neznámé etiologie vyskytující se u mladých dívek. Pomýšlí se na virový původ, roli může hrát též nedostatečná péče o genitál u mladistvých dívek. V klinickém obrazu dominují drobné vřídky obklopené červeným lemem, eventuálně může dojít ke gangrenóznímu rozpadu vřídků. Účinnou léčbou jsou širokospektrá antibiotika a místní použití desinfekčních extern.
Jen pro úplnost problematiky diferenciální diagnostiky ulcerací na zevním genitálu je nutné zmínit choroby, které se v současné době v Evropě a tedy i v České republice nevyskytují. Jedná se o Donovanosis – granuloma inguinale. Původcem je Calymmatobacterium granulomatis (Donovania, Klebsiella granulomatosis-G - -tyčinka). Vyskytuje se endemicky v jižní Indii, jihovýchodní Asii, Austrálii, jižní Africe. Jedná se o vegetující nebolestivé ulcerace chronického průběhu na genitálu a přilehlých oblastech, na skrotu, v intinách. Na rozdíl od jiných infekčních onemocnění nebývá však regionální lymfadenopathie, je však možný hematogenní rozsev do kostí, kloubů, jater. Diagnóza je dána cestovatelskou anamnézou a mikroskopicky (typická je intracelulární přítomnost tyčinek ve fagocytech – Donovanova tělíska) a kultivací na specifických půdách obohacených vaječným žloutkem.
Dále sem řadíme nevenerické treponematózy
- Yaws (framboesie), pian – tzv. tropická syfilis;
- Pintu;
- Bejel (endemická syfilis), které nejsou přenášené pohlavním stykem, ale vykazují stejné specifické séroreakce jako syfilis. K odlišení je třeba provést vyšetření molekulárně biologickými testy (PCR).
Nelze opomenout ani Morbus Behcet, což je chronické zánětlivé onemocnění, asociované s HLA-B27 a HLA-B12, charakterizované trias: aftózní ulcerace na genitálu + afty na sliznici dutiny ústní + hypopyoniritida, dále přidruženým nálezem je multiformní nebo nodózní erytém na bércích, migrující tromboflebitis a postižení CNS a GIT. Onemocnění se vyskytuje na Blízkém východě, včetně Turecka a dále zejména v Japonsku a v USA. Má špatnou prognózu, zejména pro riziko oslepnutí i přes nasazenou celkovou léčbu kortikoidy.
Závěr
Nutno zejména upozornit na skutečnost, že ulcerativní změny v krajině genitálu příznivě podporují nákazu HIV. Podle CDC (Center for Disease Control and Prevention) a STD Treatment Guidelines 2010 pacienti s infekcí syfilis jsou ve dvou až pětinásobně vyšším riziku přenosu HIV než pacienti s negativními séroreakcemi na syfilis. HIV pozitivní pacienti se současnou infekcí syfilis predisponují k mnohem rychlejší progresi HIV onemocnění. Také HSV séropozitivita zvyšuje riziko HIV infekce, protože infekce HSV-II podporuje přenos HIV. Souvisí to s průnikem CD4 pozitivních lymfocytů jako cílových buněk HIV infekce do herpetických lézí po reaktivaci HSV infekce, dále tím, že HSV specifické regulační proteiny zvyšují replikaci HIV virů, což má za následek zvýšené vylučování HIV na slizničním povrchu. Je jasně prokázaná korelace mezi klesajícími CD4 lymfocyty a zvýšenou reaktivací HSV. Možno tedy pohlížet na infekci HSV-II jako na rizikový faktor získání HIV infekce. Řada neléčených STI může vést ke vzniku ulcerací na genitálu, proto je nutné včas tato onemocnění diagnostikovat a léčit. Jen tak se sníží riziko vzniku chronicity či inkurability onemocnění či získání ještě závažnější infekce s infaustní prognozou (HIV). Orientace v diferenciální diagnostice vředů na genitálu je velmi důležitá pro efektivní mezioborovou spolupráci venerologů, urologů i gynekologů. Pro praktické lékaře a ostatní obory je důležité včasné rozpoznání a odeslání k příslušnému specialistovi.
MUDr. Přemysl Procházka
náměstí E. Beneše 3000
Kladno
E-mail: premek.prochazka@seznam.cz
Zdroje
1. Braun-Falco, O., Plewig, G., Wolff, H.H.: Dermatológia a venerológia. 1 vyd. Martin: Osvěta, 2003.
2. International Union against Sexually Transmitted Infections (IUSTI). Current European Guidelines [on-line]. Dostupné na www.iusti.org/regions/europe/euroguidelines.htm#Current.
3. Resl, V.: Diferenciální diagnostika syfilis. Referátový výběr dermatovenerologie, 2012, roč. 54, č. 2, s. 19–28.
4. Resl, V., Voltr, J., Pizinger, K.: Venerologie. Praha: UK Karolinum, 1993.
5. Resl, V.: Venerologie. Programy kvality a standardy léčebných postupů. Praha: Verlag Dashöfer, 2003.
6. Resl, V.: Diferenciální diagnostika kožních nemocí oproti syfilis (elektronická pošta) 2/2012
7. Centers for Disease Control and Prevention. 2010 STD Treatment Guidelines [on-line]. Dostupné na http://www.cdc.gov/std/treatment/2010/default.htm.
8. Štork, J. a kol.: Dermatovenerologie. Praha: Galén, 2008, s. 429–442.
9. Wald, A., Link, K.: Risk on human immunodeficiency virus infection in herpes simplex virus type 2 – seropositive persons. Infect. Dis., 2002, 185, p. 45–52.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Jubilea
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2012 Číslo 9- Na inkontinenční pomůcky nově dosáhne více pacientů
- EGb 761: extrakt z Ginkgo biloby s definovaným složením
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Úloha praktického lékaře v péči o inkontinentní pacienty
-
Všechny články tohoto čísla
-
Základy kognitivní, afektivní a sociální neurovědy
XXIII. Optimismus - Primární prevence vrozených vývojových vad
- Akutní krvácení z jícnových varixů
- Diferenciální diagnostika ulcerací na genitálu
- Psycho-sociální péče o ženu po perinatální ztrátě
- Potřeby rodičů dětí s dětskou mozkovou obrnou
- Psychologické aspekty náročnosti u studentů medicíny
- Neurologické projevy karcinomu varlete u mladého muže
- Evropa klade důraz na gerontologii a geriatrii: Zpráva z kongresu
- Loubal Ladislav – neurolog, exlibrista a kunsthistorik
- Profesor Leon Sazama – budovatel hradecké stomatologické kliniky
- Úpravy v Lékařském domě – sídle České lékařské společnosti J. E. Purkyně
- Jubilea
-
Základy kognitivní, afektivní a sociální neurovědy
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciální diagnostika ulcerací na genitálu
- Akutní krvácení z jícnových varixů
- Psycho-sociální péče o ženu po perinatální ztrátě
- Psychologické aspekty náročnosti u studentů medicíny
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




