-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Elektronická dokumentace pro ošetřovatelskou diagnostiku v domácí péči
Electronic documentation for nursing diagnostics in home care
Nursing documentation is legislatively defined an obligatory part of health records. It is particularly important in organizations where it is primary providing nursing care by independently working nurses, such as home care.
The pivotal phase of the nursing process is nursing diagnostics of patient/client using a standardized terminology. Nursing diagnosis with all the relevant components compiled in electronic record provides a systematic framework for documenting and identifying priority needs and problems of patients.
The article presents the preparation and verification of electronic documentation, which will be used in home care for collecting nursing data, for assessment of the patient’s health status and his needs and for determination of the nursing diagnoses using the NANDA-Int.Key words:
electronic nursing documentation, home care, nursing diagnostics, NANDA-Int.
Autoři: D. Jarošová 1; L. Sikorová 1; J. Marečková 1; H. Pajorová 2
Působiště autorů: Lékařská fakulta Ostravská univerzita v Ostravě Děkan: doc. MUDr. Arnošt Martínek, CSc. 1; Agentura domácí ošetřovatelské péče Vedoucí: Mgr. Hana Pajorová 2
Vyšlo v časopise: Prakt. Lék. 2012; 92(2): 105-108
Kategorie: Z různých oborů
Souhrn
Ošetřovatelská dokumentace je legislativně definovanou povinnou součástí zdravotnické dokumentace. Je důležitá zejména v organizacích, kde je primárně poskytována ošetřovatelská péče samostatně pracujícími sestrami, jako je domácí péče.
Stěžejní fází ošetřovatelského procesu je ošetřovatelská diagnostika pacienta/klienta s využitím standardizované terminologie. Ošetřovatelské diagnózy se všemi příslušnými prvky zakomponovanými v elektronické dokumentaci poskytují systematický rámec pro dokumentování a stanovení prioritních potřeb a problémů pacientů.
Článek prezentuje přípravu a ověřování elektronické dokumentace, která bude využívána v domácí péči pro sběr ošetřovatelských dat, pro zhodnocení zdravotního stavu pacienta a jeho potřeb a pro stanovení ošetřovatelských diagnóz s využitím mezinárodní taxonomie NANDA-Int.Klíčová slova:
elektronická ošetřovatelská dokumentace, domácí péče, ošetřovatelská diagnostika, NANDA-Int.Úvod
Ošetřovatelská dokumentace pacienta je hlavním informačním a komunikačním nástrojem ošetřovatelských profesionálů i dalších zdravotnických pracovníků. Komplexní ošetřovatelská dokumentace v domácí péči je důležitým předpokladem kvalitní kontinuální péče, a to zejména, je-li celý ošetřovatelský proces dokumentován v logické struktuře (1).
Ošetřovatelský záznam v domácí péči je specifický vzhledem k odlišné struktuře klientů a jejich potřeb v porovnání s lůžkovým zařízením, ošetřovatelský proces je zde zaměřen především na poskytování kontinuální individualizované péče dlouhodobě nemocným klientům. Každý záznam o ošetřovatelské dokumentaci musí podle platných vyhlášek ministerstva zdravotnictví obsahovat tři části:
- ošetřovatelskou anamnézu,
- ošetřovatelský plán, a
- ošetřovatelskou propouštěcí zprávu.
Stěžejní pro zahájení ošetřovatelské péče je pak zhodnocení zdravotního stavu pacienta, jeho potřeb a problémů a stanovení ošetřovatelské diagnózy (ošetřovatelská anamnéza a diagnostika) (15).
Domácí péče
Domácí péče je jedním ze sektorů českého zdravotnictví, který vznikl a do své současné podoby se velmi progresivně rozvíjel již od roku 1990 (3). Domácí péče je poskytována zpravidla prostřednictvím agentur domácí péče (ADP), jejímž nejčastějším provozovatelem a manažerem bývá registrovaná sestra splňující definované požadavky na vzdělání a klinickou praxi.
V současné době působí na území České republiky 464 ADP (stav k 31. 12. 2010), ve kterých pracuje přibližně 3 000 sester poskytujících ošetřovatelskou péči více než 143 tisícům klientům (10). Podle platné zdravotnické legislativy (11, 12, 13) je ošetřovatelská dokumentace povinnou součástí zdravotnické dokumentace v každém zdravotnickém zařízení. Forma ošetřovatelské dokumentace není explicitně definována, je určen pouze její minimální obsah. V České republice se stále nepoužívá jednotná ošetřovatelská dokumentace, a to ani v lůžkových zdravotnických zařízeních, ani v primární a komunitní péči včetně domácí péče. Stejně tak není ošetřovatelskými profesionály používána jednotná ošetřovatelská terminologie, což přináší problémy např.:
- při komunikaci s jiným zdravotnickým zařízením,
- při příjmech a překladech pacientů/klientů,
- při evidenci a dokládání provedených ošetřovatelských výkonů a intervencí.
Tyto terminologické problémy jsou pak ještě více viditelné právě v agenturách domácí péče, které poskytují v první řadě ošetřovatelskou péči.
Taxonomie NANDA-Int.
Přestože je ošetřovatelská péče historicky přidružená s medicínskými diagnózami, sestry potřebují jasný a jednoznačný explicitní odborný jazyk, aby mohly být zaváděny standardy ošetřovatelství pro usměrnění ošetřovatelské praxe (14). Používání standardizované ošetřovatelské terminologie přináší benefity pacientům, zdravotnickým organizacím, sesterské profesi a zdravotnickému resortu vůbec:
- přesná komunikace mezi zdravotnickými profesionály,
- měřitelná zjevnost a opodstatněnost ošetřovatelských intervencí,
- zkvalitňování péče,
- databáze dat pro hodnocení výsledků ošetřovatelské péče,
- dodržování standardů péče,
- hodnocení sesterských kompetencí (6).
Jednou z nejznámějších a nejrozšířenějších systematických ošetřovatelských terminologií je mezinárodní klasifikační systém NANDA-Int., který je využíván k identifikaci reakcí člověka na riziko, nemoc, poškození nebo podporu zdraví (7, 8).
Ošetřovatelské diagnózy zakomponované v elektronické zdravotnické dokumentaci pomáhají sestře dosáhnout výsledků, za které nese odpovědnost. (7, 9). Mezinárodní ošetřovatelské diagnózy NANDA byly vyvíjeny od sedmdesátých let minulého století do dnešní taxonomické podoby. Struktura taxonomie NANDA-Int. má 3 úrovně:
- doména (oblast zájmu – funkcionální, fyziologická, psychosociální, environmentální),
- třída (rozdělení diagnostické koncepce podle typu odezvy – aktivita/cvičení, chování nebo znalosti, zdravotnický systém)
- ošetřovatelská diagnóza definovaná jako klinické rozhodování o jedinci, rodině nebo komunitě odpovídající aktuálnímu nebo potenciálnímu zdravotním problémům/životním procesům (7, 9).
Mezinárodní ošetřovatelské diagnózy v elektronické dokumentaci poskytují ošetřovatelským profesionálům rámec pro dokumentování a stanovení prioritních potřeb a problémů pacientů v nemocnicích, ambulancích, v domácí péči nebo hospicovém zařízení (4). Elektronický protokol by měl zahrnovat všechny komponenty vztahující se ke každé uvedené ošetřovatelské diagnóze a procesu ošetřovatelské diagnostiky – definice, definující charakteristiky, rizika a související faktory.
Článek prezentuje první etapu vývoje, zpracování a ověřování elektronického ošetřovatelského protokolu (software ASSIDIS), který bude využíván v domácí péči pro sběr ošetřovatelských dat, pro zhodnocení zdravotního stavu pacienta a jeho potřeb a pro stanovení ošetřovatelských diagnóz s využitím mezinárodní taxonomie NANDA-Int.
Vývoj a ověřování elektronického ošetřovatelského formuláře pro domácí péči
Proces vývoje elektronického formuláře, který byl řešen v rámci projektu IGA MZČR, byl členěn do tří etap.
V první etapě byl expertním týmem ošetřovatelských profesionálů, akademických pracovníků a odborníkem na informační technologie připraven návrh struktury, obsahu a funkce elektronického formuláře. Formulář software ASSIDIS se skládá ze tří vzájemně propojených a komunikujících částí:
- protokol pro sběr demografických a klinických dat pacienta:
- pohlaví,
- věk,
- rodinný stav,
- vzdělání,
- datum zahájení péče,
- důvody zahájení domácí péče,
- způsob bydlení,
- laický pečovatel,
- hlavní lékařská diagnóza,
- hmotnost,
- výška.
- protokol s měřícími nástroji a testy pro zhodnocení diagnostických prvků a zdravotního stavu pacienta:
- BMI,
- Barthelové test základních všedních činností
- dotazník funkčního stavu výživy FAQ-C2,
- škála pro hodnocení výživy MNA,
- modifikovaná stupnice Nortonové pro hodnocení rizika dekubitů,
- hodnocení intenzity bolesti,
- stupnice hodnocení psychického zdraví,
- geriatrická škála deprese – GDS,
- test kognitivních funkcí – MMSE),
- protokol obsahující soubor vybraných ošetřovatelských diagnóz NANDA-Int. se všemi příslušnými prvky (obr. 1, obr. 2).
Obr. 1. Demografická data klientů v elektronické dokumentaci 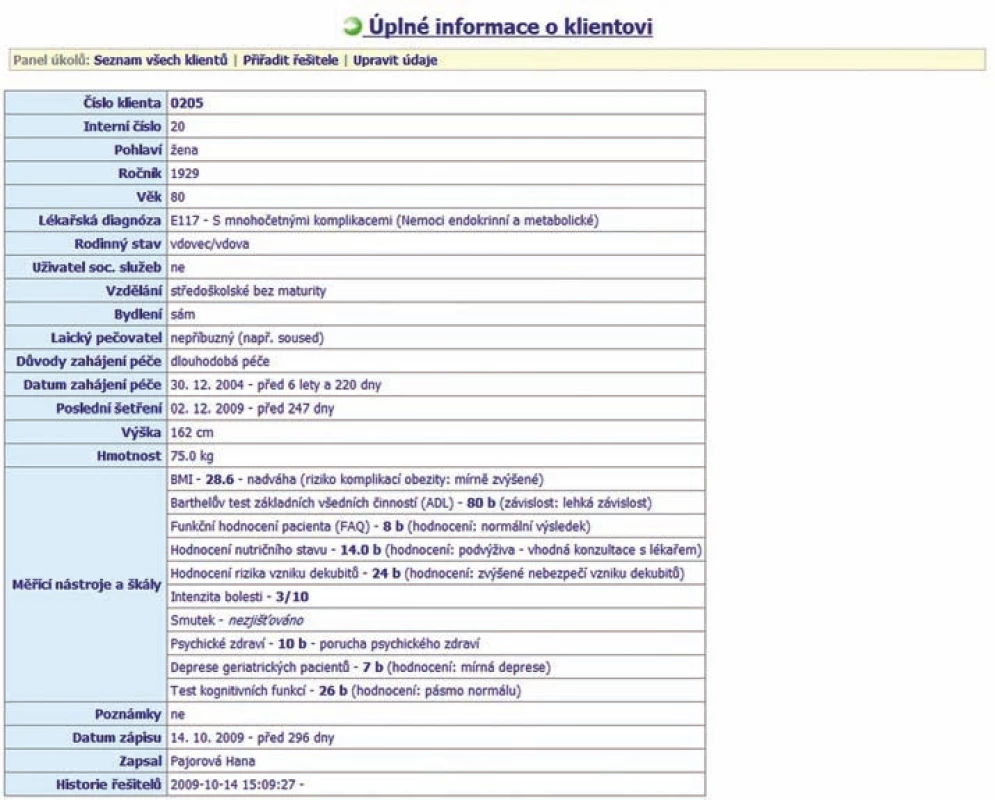
Obr. 2. Struktura ošetřovatelské diagnózy v elektronické dokumentaci 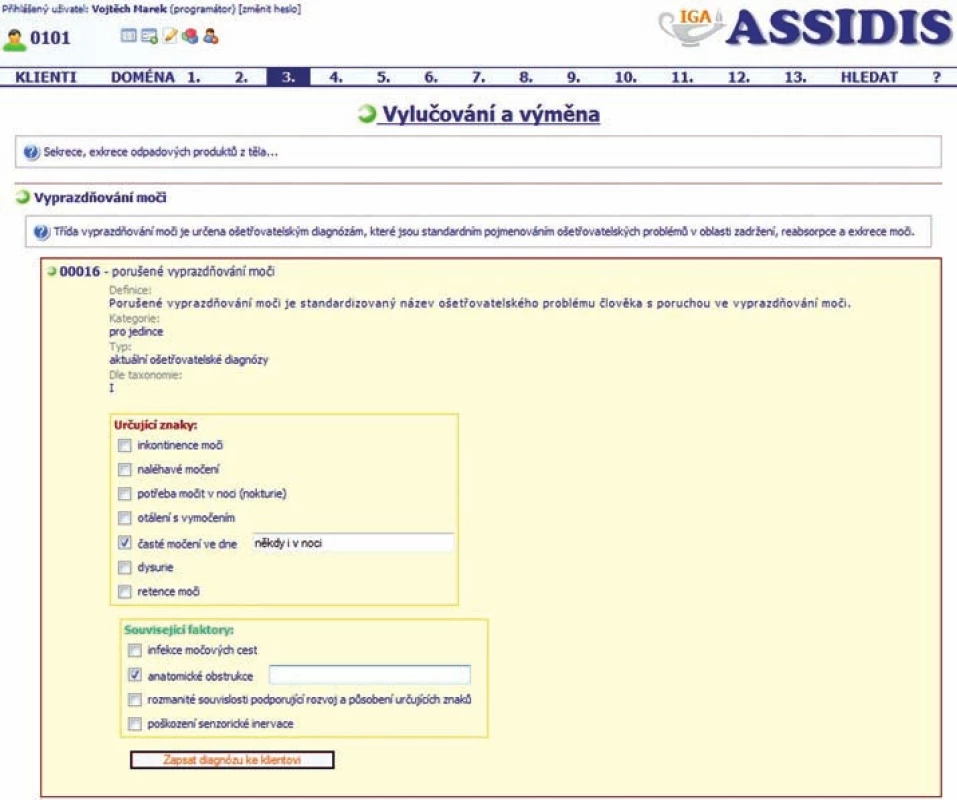
Požadavkem bylo, aby byly všechny komponenty elektronického formuláře strukturálně a funkčně propojeny, aby byly protokoly současně i databází dat pacientů, aby bylo možno data souboru pacientů agenturou generovat a statisticky zpracovávat a aby byla plně zabezpečena ochrana osobních dat pacientů.
Ve druhé etapě byly pro implementaci do ošetřovatelského protokolu vybírány ošetřovatelské diagnózy vhodné k diagnostickému zvažování v domácí péči. Akademičtí ošetřovatelští experti po odborných diskusích a studiu zahraničních zdrojů prezentujících stejnou problematiku v jiném kulturním kontextu, provedli preselekci ošetřovatelských diagnóz ze souboru 204 NANDA-Int. diagnóz (2, 9).
První pracovní soubor ošetřovatelských diagnóz byl rozeslán k odbornému posouzení třem expertním skupinám:
- sestry tří vybraných agentur domácí péče v ČR,
- akademičtí pracovníci, kteří se specializují v oblasti ošetřovatelské diagnostiky a komunitní a domácí péče,
- studenti kombinované formy bakalářského oboru všeobecná sestra s klinickými praktickými zkušenostmi a vzděláním v problematice ošetřovatelské diagnostiky.
Na základě preferencí a doporučení zástupců tří expertních skupin sestavil tým akademických ošetřovatelských odborníků soubor 134 ošetřovatelských diagnóz pro implementaci do elektronického protokolu. Spolu s vybranými ošetřovatelskými diagnózami byly do elektronického formuláře vkládány všechny příslušné diagnostické prvky (definice, definující charakteristiky, riziko a související faktory) ve struktuře taxonomie NANDA-Int. (domény – třídy – ošetřovatelské diagnózy).
K eliminaci chyb při vkládání dat byla do softwaru instalována elektronická kontrola, která neumožnila vkládání nesourodých dat mezi diagnostickými prvky a ošetřovatelskými diagnózami. Následná komplexní kontrola formální a obsahové stránky celého elektronického záznamu odhalila drobné nedostatky, které byly odstraněny. Před zahájením pilotního ověřování elektronického protokolu byli všichni účastníci podílející se na sběru dat seznámeni se způsobem vkládání dat a vedoucí týmu se způsobem vykonávání revizí. Vedoucí týmu se stal zadavatelem vstupních informací o klientech do elektronického záznamu. Zdravotníkům a studentům, kteří se podíleli na ověřování elektronického protokolu, byly přiděleny individuální přístupy s hesly, aby byla zachována ochrana osobních údajů klientů agentury domácí péče.
Ve třetí etapě byl nově vyvinutý elektronický ošetřovatelský formulář ověřován v praxi. Pilotní ověřování proběhlo v červenci 2009 ve vybrané ADP v Ostravě. Byla prokázána dobrá funkčnost všech komponent elektronického protokolu. U 20-ti zapojených klientů ADP bylo celkem diagnostikováno 291 ošetřovatelských diagnóz, z toho 78 různých (průměr 14,5 na jednoho klienta).
Hlavní ověřování elektronické dokumentace pro sběr ošetřovatelských dat a ošetřovatelskou diagnostiku pak bylo realizováno na podzim 2009 (září – listopad) u 200 klientů stejné ADP. Sestry pracující v agentuře a studenti kombinované formy bakalářského studia ošetřovatelství hodnotili a diagnostikovali klienty v jejich domácím prostředí pomocí pracovních minilaptopů, do kterých byl instalován software elektronického formuláře.
Práce s elektronickým formulářem byla snadná a rychlá, zejména proto, že záznam je přehledný a zahrnuje rozbalující se seznamy obsahující nabídky údajů, ze kterých posuzovatel/sestra pouze vybírá požadovaná data. Pro rychlý přístup k nejčastěji používaným funkcím programu slouží nástrojová lišta. Pro zadávání veškerých dat o klientovi je nutné otevřít jeho ID (identifikační číslo), které slouží pro spolehlivé odlišení klientů. Po otevření ID již formulář směřuje posuzovatele/sestru k výběru diagnostických prvků a následnému potvrzení ošetřovatelské diagnózy.
Před definitivním potvrzením ošetřovatelské diagnózy, předkládá ještě kontrolní mechanismus softwaru k náhledu definici diagnózy. Také posouzení diagnostických prvků podléhá softwarové kontrole, která v případě nedodržení požadavků nezbytných k potvrzení diagnózy tento úkon zamítne. K objektivizaci diagnostických prvků se sestře nabízejí vybrané měřící nástroje a škály, ze kterých volí podle potřeby.
Všechny diagnostické prvky jsou přehledně seřazeny u adekvátních ošetřovatelských diagnóz umístěných pro rychlou orientaci v nadřazených ošetřovatelských doménách NANDA-Int. Veškeré editace jsou uloženy společně s datem editace a osobou, která tak učinila. Je-li nutné aktualizovat či doplnit další údaje o klientovi, lze tak učinit v záložce poznámky o klientovi.
Jednou z nesporných výhod komplexního elektronického formuláře pro sběr ošetřovatelských dat a ošetřovatelskou diagnostiku pacientů je strukturální a funkční propojenost jeho komponent. Sestra sbírá rozhovorem, vyšetřením a měřícími nástroji základní demografická a klinická data o pacientovi a škálami otestuje pacientův stav a jeho schopnosti. Databáze zjištěných dat o klientech agentury domácí péče uložených v elektronické podobě umožňuje srovnávání se statistickými údaji z různých oblastí zdravotní péče.
U hodnocených klientů ADP (81 % starších 65 let), jejichž nejčastějšími indikacemi pro zahájení domácí péče byla onemocnění oběhové soustavy, endokrinní a metabolická onemocnění, onemocnění kůže a podkožního vaziva, sestry nejčastěji diagnostikovaly tyto ošetřovatelské diagnózy taxonomie NANDA-Int.:
- riziko pádů,
- zhoršená pohyblivost,
- riziko infekce,
- chronická bolest,
- riziko deficitu tělesných tekutin,
- deficit sebepéče při oblékání a úpravě zevnějšku,
- deficit sebepéče při koupání a hygieně,
- porušené myšlenkové procesy,
- riziko porušení kožní integrity.
Současně byla potvrzena i dobrá využitelnost vybraných měřících nástrojů a škál pro objektivizaci diagnostických prvků. Výhodou ověřované elektronické dokumentace je možnost integrovaného záznamu informací i z dalších dostupných zdrojů (informace rodinných příslušníků, údaje ze zdravotnické dokumentace). Aby nedocházelo k roztříštěnosti informací, jsou i tato data strukturována v elektronickém protokolu formou předložených možností.
Závěr
Implementace elektronického protokolu s maximálně strukturovanými informacemi do ošetřovatelské praxe se ve spojení s dalšími nástroji stává základem pro poskytování individualizované ošetřovatelské péče založené na znalostech a doporučených postupech. Nové možnosti zjednodušeného sdílení klinických dat mohou vyloučit zbytečně opakované posuzování klientů, a tím přispívají mimo jiné i ke snižování nákladů ošetřovatelské, respektive zdravotní péče.
Elektronická forma záznamu ošetřovatelské diagnostiky by měla být výchozím bodem pro systematické plánování ošetřovatelské péče. Možnost společného sdílení komplexnějších informací o zdravotním stavu klienta, provedených vyšetřeních, ošetřovatelském posouzení a realizované ošetřovatelské péči by se v budoucnu měla stát klíčovým prvkem optimální ošetřovatelské dokumentace.
Tento příspěvek je dedikován projektem IGA MZČR NS9761-4/2008.
doc. PhDr. Darja Jarošová, PhD.
Ústav ošetřovatelství a porodní asistence
Lékařská fakulta, Ostravská univerzita
Syllabova 19
703 00 Ostrava-Zábřeh
E-mail: darja.jarosova@osu.cz
Zdroje
1. Gjevjon, E.R., Hellesø, R. The quality of home care nurses’ documentation in new electronic patient records. Journal of Clinical Nursing. 2010, 9, p. 100-108.
2. Herdman, H. NANDA International Nursing Diagnoses 2009-2011. Wiley Blackwell, 2009. 464 p. ISBN 978-1-4051-8718-3.
3. Jarošová, D., Ivanová K. Vývoj domácí péče v České republice. Ošetrovateľstvo a porodná asistencia. Suplementum. 2005, 3, 4, s. 10-12.
4. Jarošová, D., Marečková, J., Sikorová, L., Pajorová, H. Projekt využitelnosti ošetřovatelských klasifikací NANDA-Int. a NIC v domácí péči. Profese on-line. 2009, 2, 3, s. 123-130.
5. Koncepce ošetřovatelství. In Věstník MZ ČR, 2004, částka 9, s. 2-8.
6. Krogh, G., Dále, C., Nåden, D. A Framework for Integrating NANDA, NIC, and NOC Terminology in Electronic Patient Records. Journal of Nursing Scholarship. 2005, 37, 3, p. 275-281.
7. Lundberg, C., Warren, J., Brokel, J. et al. Selecting a Standardized Terminology for the Electronic Health Record that Reveals the Impact of Nursing on Patient Care. [on line]. Online Journal of Nursing Informatics. 2008, 12, p. 1-20. [cit. 2011-07-04]. Dostupný z WWW: <http://ojni.org/12_2/ lundberg.pdf >
8. Lunney, M. Critical Thinking & Nursing Diagnosis: Case studies & analysis. Philadelphia: NANDA, 2001. 336 p. ISBN 0963704281.
9. Ralph, S.S. et al. Nursing Diagnoses:Definitions & Classification 2005-2006. Philadelphia: NANDA, 2005. 291 p. ISBN 978-0963704245.
10. ÚZIS. Domácí zdravotní péče v České republice v roce 2010. Praha: ÚZIS, 2010.
11. Ministerstvo zdravotnictví. Vyhláška MZČR 385/2006 Sb. o zdravotnické dokumentaci, ve znění vyhlášky 479/2006 Sb., vyhl. č. 64/2007 Sb. a vyhl. č. 187/2008 Sb. In Sbírka zákonů, ročník 2006, částka 122, ze dne 1. 8. 2006.
12. Ministerstvo zdravotnictví. Vyhláška 187/2008 Sb., kterou se mění vyhláška 385/2006 Sb., o zdravotnické dokumentaci, ve znění pozdějších předpisů. In Sbírka zákonů ročník 2008, částka 58, ze dne 28. 5. 2008.
13. Ministerstvo zdravotnictví. Vyhláška 64/2007 Sb., kterou se mění vyhláška 385/2006 Sb., o zdravotnické dokumentaci, ve znění vyhlášky 479/2006 Sb. In Sbírka zákonů ročník 2007, částka 29, ze dne 26.3.2007.
14. Zeleníková, R., Žiaková, K. Validizačné štúdie ošetrovateľských diagnóz Ošetřovatelství a porodní asistence 2010, 1, 1, s. 1-9.
15. Žiaková, K., Gurková, E. Využite princípov praxe založenej na dôkazoch pre zlepšenie ošetrovateľskej diagnostiky v klinickej praxi Ošetřovatelství a porodní asistence. 2010, 1, 1, s. 17-23.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2012 Číslo 2- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Na inkontinenční pomůcky nově dosáhne více pacientů
- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Trombóza portální žíly jako komplikace infekce COVID-19 – kazuistika
-
Všechny články tohoto čísla
- Stresové situace lékaře jako pacienta: komunikace, vyšetření, zkušenost, etika
- Elektronická dokumentace pro ošetřovatelskou diagnostiku v domácí péči
- Podprahové vnímání, medicína a návykové nemoci
- Hodnocení potřeb terminálně nemocných v domácí péči: pilotní studie
- Karel Pawlik – světoznámý gynekolog a porodník
- Čínská studie
- Svět se spojuje v boji proti tropickým nemocím
- Bezsáčkové zařízení pro kontrolu kontinence
- Zdravotnická praxe a právo
- Ze života odborných společností ČLS JEP
- Jubilea
- Základy kognitivní, afektivní a sociální neurovědy; XIV. Kulturní neurověda
- Charakteristika akutních otrav v seniorském věku, Zkušenosti Toxikologického informačního střediska v Praze
- Gluténová enteropatia
- Primární prevence v ordinaci praktického lékaře pro dospělé
- Použití epidemiologických dat při odhadu rizika karcinogenity a princip předběžné bezpečnosti
- Návrhy na udělení poct ČLS JEP
- Primární péče v České republice v letech 2005–2010
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Gluténová enteropatia
- Podprahové vnímání, medicína a návykové nemoci
- Primární prevence v ordinaci praktického lékaře pro dospělé
- Elektronická dokumentace pro ošetřovatelskou diagnostiku v domácí péči
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



