-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Nezvyčajná klinická prezentácia pečeňového yolk sac tumoru v periapendikálnej oblasti Kazuistika a prehľad literatúry
Unusual Clinical Presentation of Hepatic Yolk Sac Tumour in Periappendical Region. A Case Report and Review of the Literature
Primary hepatic yolk sac tumour (YST) is a very rare neoplasm. The authors present a case of a 20-year-old woman with fever and pain in the epigastrium, clinically resembling acute appendicitis along with high levels of serum alpha-fetoprotein. From laparoscopic appendectomy there was bioptically verified a diagnosis of YST. Consequently, there was discovered a tumor in the liver and the patient underwent right hemihepatectomy, hemicolectomy and ovariectomy, from which the YST was disclosed in the liver and in the coecum with spread into regional lymph nodes. While the gonadal, mediastinal and central nervous system origin of the YST was excluded, the diagnosis of the primary hepatic YST could have been established. The exact etiology of primary hepatic YST is still unclear. It has been suggested that these YSTs might originate from the germ cells that escaped during migration course from the yolk sac to the genital ridge during embryogenesis with subsequent malignant transformation or from persistent pluripotent embryonic cells in the liver, which escaped from the influence of differentiation during embryogenesis. This tumour is aggressive with ability to spread into distant sites, where it can lead to the first clinical presentation.
Key words:
liver – neoplasm – yolk sac tumour – alpha-fetoprotein
Autoři: K. Kajo 1; K. Macháleková 1; Ľ. Laca 2
Působiště autorů: Ústav patologickej anatómie a 2Klinika transplantačnej a cievnej chirurgie Jesseniovej lekárskej fakulty a Martinskej fakultnej nemocnice, Martin 1
Vyšlo v časopise: Čes.-slov. Patol., 45, 2009, No. 4, p. 113-116
Kategorie: Původní práce
Souhrn
Primárny yolk sac tumor (YST) pečene je veľmi zriedkavý nádor. Autori prezentujú prípad 20-ročnej ženy s febrilným stavom a bolesťami v epigastriu, ktoré klinicky imitovali akútnu apendicitídu pri súčasne vysokej hladine sérového alfa-fetoproteínu. Z laparoskopickej apendektómie bola biopticky stanovená diagnóza YST. Následne bol pacientke zistený nádor pečene a podstúpila pravostrannú hemihepatektómiu, hemikolektómiu a ovariektómiu, pri ktorých bol potvrdený YST v pečeni a v stene slepého čreva, s propagáciou do regionálnych lymfatických uzlín. Na podklade vylúčenia pôvodu YST v pohlavných žľazách, v mediastíne aj v centrálnom nervovom systéme bola stanovená diagnóza primárneho YST pečene.
Presná etiopatogenéza primárneho hepatálneho YST je zatiaľ nejasná. Predpokladá sa, že by mohol vznikať z malígne transformovaných zárodočných buniek, ktoré unikli v priebehu migrácie zo žĺtkového vaku do zárodočnej lišty alebo z pluripotentných embryonálnych buniek v pečeni, ktoré sa vymkli vplyvu diferenciácie v priebehu embryogenézy. Nádor sa vyznačuje agresívnym správaním, so schopnosťou šírenia do vzdialených miest, v ktorých môže dochádzať k jeho prvým klinickým príznakom.Kľúčové slová:
pečeň – nádor – yolk sac tumor – alfa-fetoproteínNádory žĺtkového vaku („yolk sac“ tumory – YST) sú vysoko malígne neoplazmy zo zárodočných buniek, ktoré zvyčajne vznikajú v pohlavných žľazách (4). Primárne extragonagálne YST sa vyskytujú približne v 20 % prípadov (7, 29) a sú najčastejšie lokalizované v kostrčovo-krížovej oblasti, mediastíne, retroperitoneu, hornom dýchacom trakte, pľúcach a v centrálnom nervovom systéme (2, 3, 9, 10-14, 17, 20, 23, 35). Primárny YST pečene bol prvýkrát opísaný v roku 1975 Hartom (11) a v doteraz známych literárnych zdrojoch bolo zaznamenaných 17 prípadov pečeňového YST (5, 16, 18, 19, 21, 22, 24, 25, 30-34). V práci prezentujeme ďalší prípad YST pečene s infiltráciou do oblasti apendixu a slepého čreva, ktorá vyvolala prvé klinické príznaky.
Vlastné pozorovanie
Išlo o 20-ročnú ženu s týždňovou anamnézou horúčky a s bolesťami brucha v oblasti epigastria, ktoré imitovali akútnu apendicitídu. Laparoskopicky bola pacientke odstránená tumorózna masa nejasného pôvodu z oblasti apendixu. Súčasne boli zistené vysoké hladiny sérového alfa-fetoproteínu (v rozpätí 71753 – 100000 ng/ml). Z operačného materiálu bola stanovená diagnóza YST, pričom sa predpokladal najskôr sekundárny pôvod tohto nádoru. Sonograficky a počítačovou tomografiou bol zistený nádor pečene (obr.1) a v druhom slede bola u pacientky urobená hemihepatektómia, pravostranná hemikolektómia a ovarektómia.
Obr. 1. Detekcia veľkého nádoru v pravom laloku pečene pomocou počítačovej tomografie 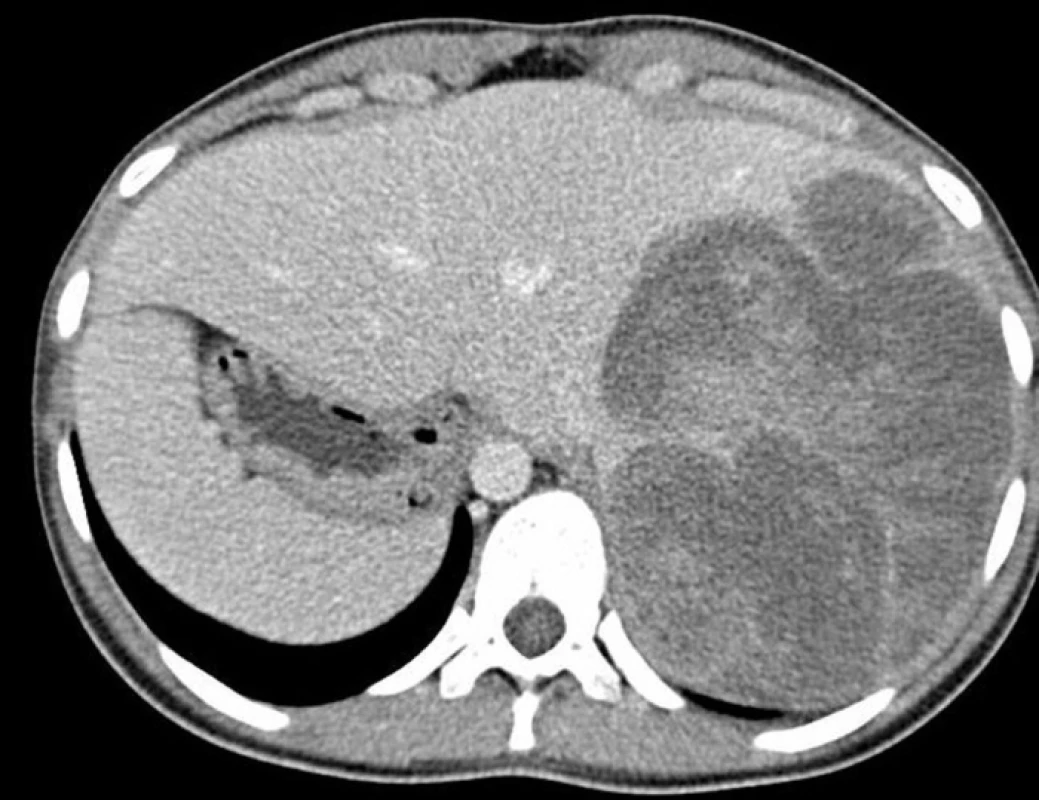
Klinické údaje boli získané zo sprievodných lístkov k bioptickému vyšetreniu a tiež osobnou komunikáciou so zainteresovanými špecialistami. Všetky odobraté materiály boli fixované v 10% formalíne, spracované štandardným histologickým postupom a ofarbené hematoxylínom a eozínom. Následne boli v reprezentatívnych vzorkách realizované špeciálne metodiky (PAS) a imunohistochemický dôkaz sledovaných ukazovateľov (v tabuľke 1 je zoznam komerčne dostupných primárnych protilátok so základnými charakteristikami a spôsobom spracovania).
Tab. 1. Zoznam a základné charakteristiky primárnych protilátok využitých v diagnostike hepatálneho YST 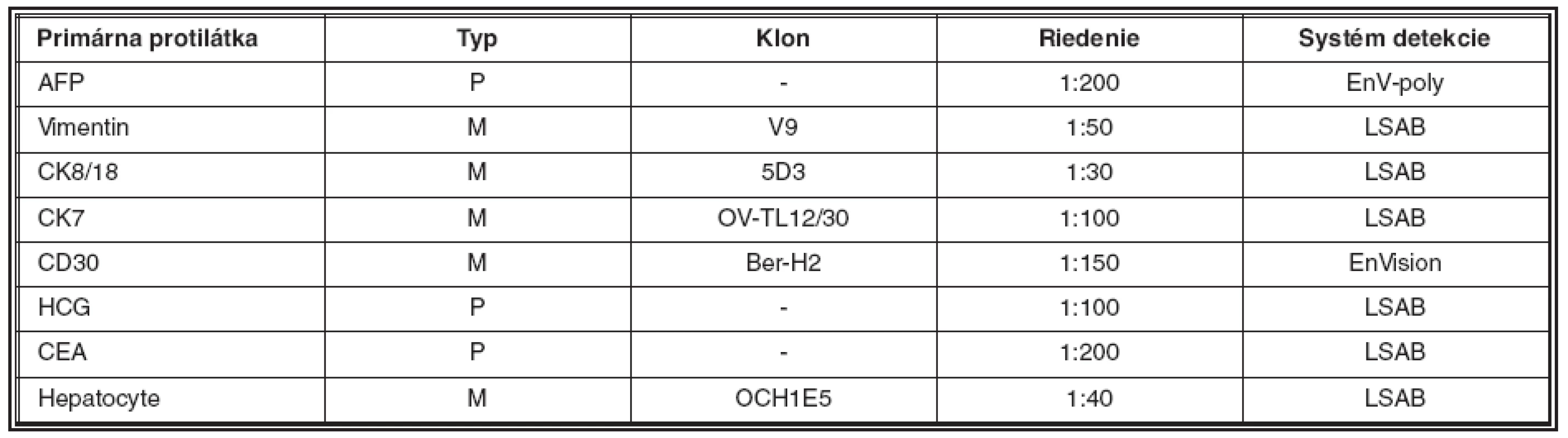
Vysvetlivky: M – monoklonálna, P – polyklonálna, LSAB – značený streptavidin – biotin, AFP – alfa-fetoprotein, CK – cytokeratín, hCG – „human choriogonadotropin“, CEA – karcinoembryonálny antigén Makroskopický nález
Z apendixu boli na bioptické vyšetrenie zaslané fragmenty tkaniva so známkami nádorovej infiltrácie. V resekáte z pečene sa nachádzal nádor veľkosti 13x12 cm, ktorý infiltroval do puzdra, ale neprerastal na povrch (obr. 2). Parciálny resekát hrubého čreva meral 23 cm a nachádzal sa v ňom nádor o priemere 3 cm v oblasti slepého čreva. V mezokolon bolo prítomných 17 lymfatických uzlín, z ktorých v troch boli makroskopicky zreteľné metastázy. Nádory zo všetkých lokalít mali identický nodulárny charakter so solídnymi a cystickými okrskami, boli mäkkej konzistencie, žlto až šedasto sfarbené, s okrskami krvácaní a mucinóznych zmien.
Obr. 2. Makroskopický charakter nádoru v pečeni s heterogénnou skladbou 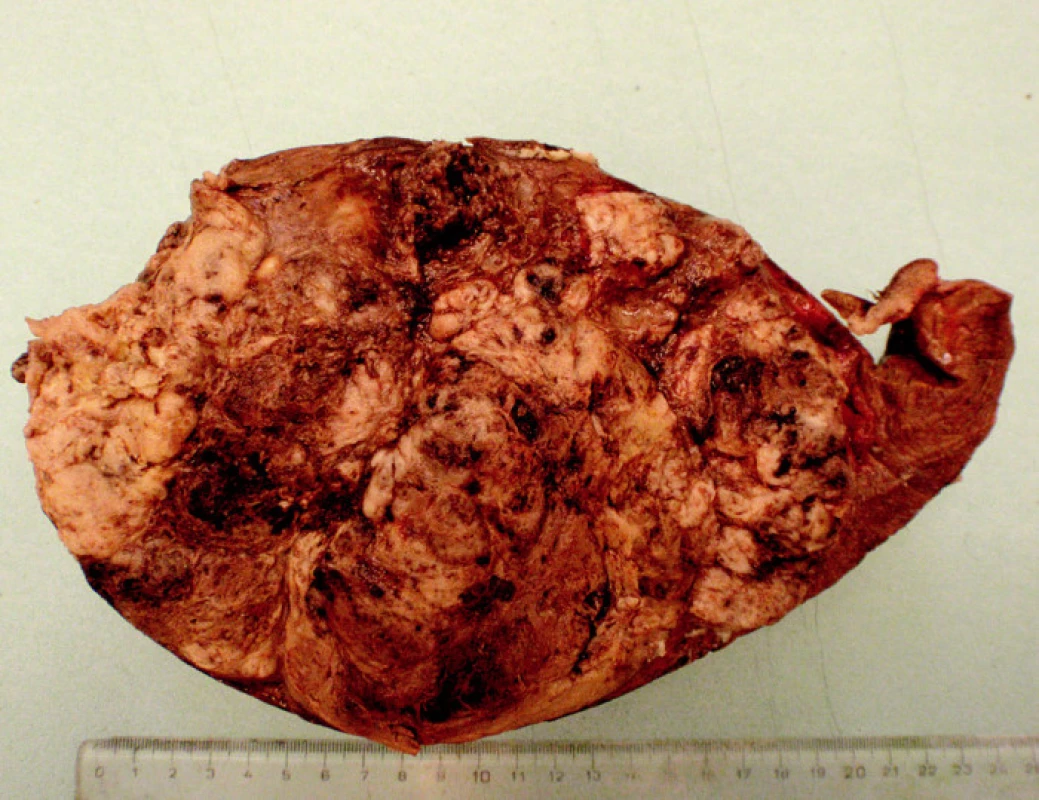
Histologický nález
Mikroskopicky sa nádory vyznačovali takmer identickými histomorfologickými charakteristikami a vo svojom obraze obsahovali spektrum extraembryonálnych aj somatických endodermálnych diferenciácií. Prítomné boli okrsky so solídnymi, žľazovými, hepatoidnými, papilárnymi, intestinálnymi a polyvezikálnymi vitelínnymi rastovými vzormi. Najcharakteristickejšou črtou nádoru bol retikulárny rastový vzor s riedkou edematóznou strómou (obr. 3) a s typickými cytoplazmatickými PAS - pozitívnymi a diastáza rezistentnými hyalínnymi globulami, ako aj patognomickými papilárnymi formáciámi s centrálnou cievou (tzv. Schillerovými-Duvalovými telieskami) (obr. 4). Nádorové bunky sa vyznačovali vysokou mitotickou aktivitou, ktorá v niektorých okrskoch dosahovala 50 mitóz na 10 veľkých zorných polí. Taktiež bolo prítomné endovaskulárne šírenie v peritumoróznych cievnych štrbinách. Resekčné línie v resekáte z pečene aj hrubého čreva boli bez nálezu nádorovej infiltrácie. Vo vzorkách z vaječníka bol veku primeraný nález s ojedinelými folikulárnymi cystami.
Obr. 3. Hepatálny YST s relatívne ostrým ohraničením voči pečeňovému parenchýmu (HE, zväčšenie 100x) 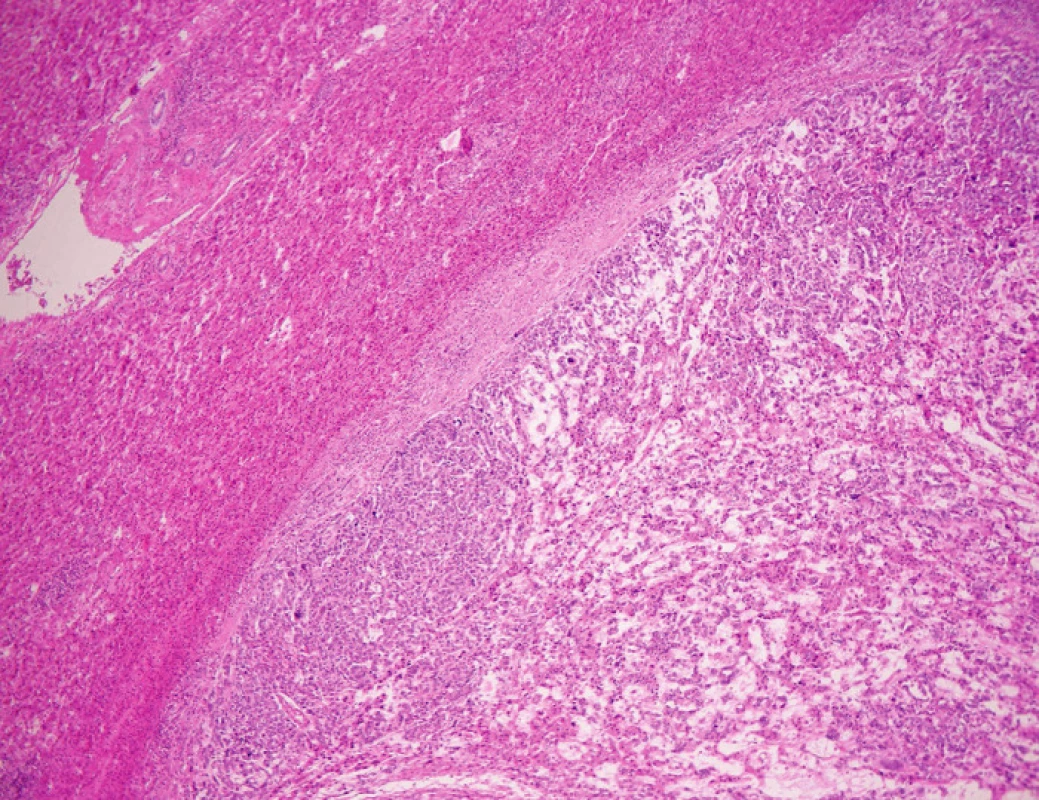
Obr. 4. Charakteristické Schillerové-Duvalové telieska v hepatálnom YST (HE, zväčšenie 600x) 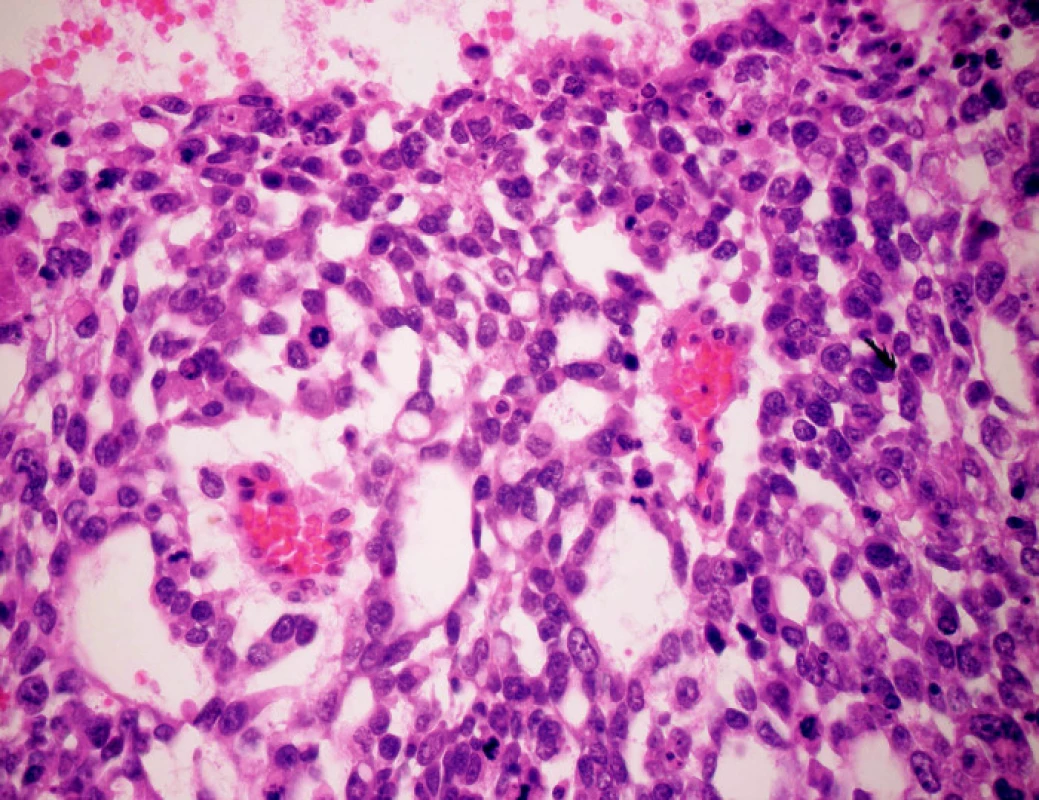
Imunohistochemicky boli nádorové bunky difúzne pozitívne pri dôkaze alfa-fetoproteínu, vimentínu a cytokeratínu typ 8/18 a fokálne vykazovali expresiu karcinoembryonálneho antigénu a CD30. Dôkaz ostatných sledovaných antigénov (ľudský chóriogonadotropín, hepatocyte 1 a cytokeratín typ 7) bol negatívny.
Následne pacientka podstúpila štandardnú adjuvantnú chemoterapiu pre extragonadálne nádory zo zárodočných buniek (4 cykly etopizid, bleomycín a cisplatina). Šesť mesiacov od stanovenia diagnózy bola pacientka v stabilizovanom stave, bez známok progresie ochorenia a s návratom hladiny sérového alfa-fetoproteínu do normy.
Diskusia
Presná príčina vzniku primárneho pečeňového YST, podobne ako aj ostatných extragonadálnych YST, nebola doteraz objasnená. Predpokladá sa, že tieto nádory môžu vznikať zo zárodočných buniek, ktoré unikli spod kontroly v priebehu migrácie zo žĺtkového vaku do genitálnej lišty (11, 12, 25). Následne dochádza k malígnej transformácii týchto buniek, ktoré dajú základ nádoru na rôznych miestach (8, 26). Alternatívne vysvetlenie prináša teória o perzistujúcich pluripotentných embryonálnych bunkách v pečeni, ktoré sa vymkli vplyvu diferenciácie v priebehu embryogenézy (30).
Primárne YST v pečeni sa vyskytujú najčastejšie u detí alebo u mladých dospelých (2, 24, 25, 31, 32-34), len v jednom opísanom prípade bol hepatálny YST zaznamenaný u 64-ročného muža (18). Klinicky sa tieto nádory prejavujú zväčšením brucha a napnutím brušnej steny, bolesťami v hornej časti brucha a stratou telesnej hmotnosti (30, 31). Zvyčajne ide o veľké nádory presahujúce 10 cm (24, 30).
Pri hepatálnych YST pripadajú diferenciálne diagnosticky do úvahy hepatocelulárny karcinóm a hepatoblastóm (30), ktoré sa taktiež vyznačujú vysokými hladinami sérového alfa-fetoproteínu. Jednoznačné oddiferencovanie je možné len na základe bioptického vyšetrenia. V určitých prípadoch by mohol spôsobiť diagnostické problémy hepatoidný variant YST, ktorý pripomína tieto nádory pečene. Pri ich vzájomnom odlíšení môže byť nápomocná imunohistochemická detekcia niektorého z markerov hepatálnej diferenciácie (napr. hepatocyte). Ak sa potvrdí YST v pečeni, je potrebné vylúčiť jeho sekundárny pôvod pri primárnom nádore lokalizovanom v pohlavných žľazách, prípadne extragonadálne, a to najmä v mediastíne, retroperitoneu alebo v centrálnom nervovom systéme (25). V literatúre boli opísané aj prípady s YST lokalizovaným v ligamentum falciforme a v bránici, ktoré infiltrovali do pečene (1, 28). Zároveň môže byť hepatálny YST kombinovaný s inými typmi malígnych nádorov, napr. s hepatoblastómom (5) alebo hepatocelulárnym karcinómom (21), a preto musí byť nádor extenzívne vyšetrený vo viacerých vzorkách za účelom vylúčenia alebo potvrdenia iných nádorových zložiek. V našom prípade nádor vykazoval charakteristické histomorfologické a imunohistochemické znaky YST, za zmienku však stojí fokálna expresia CEA a CD30. Pozitivita CEA bola dokázaná aj v ďalších opísaných prípadoch YST, najmä v hepatoidných variantoch, v ktorých vykazovala kanalikulárny typ expresie (36). Pri germinálnych nádoroch expresia CD30 nemusí byť len znakom embryonálneho karcinómu, ale môže sa vyskytnúť aj v YST alebo v seminóme, čo podporuje histogenetické príbuzenstvo týchto nádorových typov. Dokonca podľa niektorých autorov bola pozitivita CD30 opísaná takmer v štvrtine študovaných YST (37).
Záverom je nutné zdôrazniť, že zriedkavé nádory, akými sú hepatálne YST, si vyžadujú veľmi kvalitnú spoluprácu klinika a patológa. Len na základe starostlivej korelácie klinického priebehu spolu s výsledkami zobrazovacích metód a bioptického nálezu je možné stanoviť presnú diagnózu, ktorá je nevyhnutná pre následný manažment pacienta. Primárne hepatálne YST sú vysoko agresívne nádory so schopnosťou šírenia do vzdialených miest, a preto metastatické postihnutie môže byť prvým klinickým prejavom. Nezvyčajná lokalita metastáz, tak ako to bolo aj v našom prípade, sa dá najskôr vysvetliť formou peritoneálnych implantácií, podobne ako to bolo opísané napríklad pri hepatocelulárnych karcinómoch metastázujúcich do oblasti apendixu a klinicky sa prejavujúcich ako jeho akútny zápal (38, 39). Nakoľko ide o neoplazmy s nepredvídateľným biologickým správaním, je potrebné pacientov s týmto ochorením dispenzarizovať.
Podporené projektom „Centrum excelentnosti pre perinatologický výskum“, ktorý je spolufinancovaný zo zdrojov ES.
Doc. MUDr. Karol Kajo, PhD.
ÚPA JLF UK a MFN
Kollárova 2
036 59 Martin
Slovenská republika
e-mail: karol.kajo@post.sk
tel.: +421 43 4203 874
fax: +421 43 4203 370
Zdroje
1. Atkinson, J.B., Foster, C.E. 3rd, Lally, K.P., Isaacs, H., Siegel, S.E.: Primary endodermal sinus (yolk sac) tumor of the falciform ligament. J. Pediatr. Surg., 27, 1992, s. 105–107.
2. Brasch, R.C., de Lorimier, A.A., Herzog, R.J., Van Natta, F.C.: Extragonadal endodermal sinus (yolk sac) tumor. Angiographic findings and literature review. Pediatr. Radiol., 7, 1978, s. 115–118.
3. Cowley, C.G., Tani, L.Y., Judd, V.E., McGough, E.C., Minich, L.L.: Intracardiac yolk sac tumor: echocardiographic evaluation. Pediatr. Cardiol., 17, 1996, s. 196–197.
4. Clement, P.B., Young, R.H.: Atlas of gynecologic surgical pathology. 2nd ed., Philadelphia, Saunders Elsevier, 2008, s. 491.
5. Cross, S.S., Variend, S.: Combined hepatoblastoma and yolk sac tumor of the liver. Cancer, 69, 1992, s. 1323–1326.
6. Deshmukh, C., Bakshi, A., Bhagwat, R., Kurkure, P.: Yolk sac tumor of vagina. Indian J. Pediatr., 72, 2005, e48–e49.
7. Filho, B.C., McHugh, J.B., Carrau, R.L., Kassam, A.B.: Yolk sac tumor in the nasal cavity. Am. J. Otolaryngol., 29, 2008, s. 250–254.
8. Flanagan, C.W., Parker, J.R., Mannel, R.S., Min, K.W., Kida, M.: Primary endodermal sinus tumor of the vulva: a case report and review of the literature. Gynecol. Oncol., 66, 1997, s. 515–518.
9. Hakim, M.G., Tribe, C.R.: Retroperitoneal yolk-sac tumour. J. R. Coll. Surg. Edinb., 30, 1985, s. 396-397.
10. Halit, V., Yamac, D.: Non seminomatous germ cell yolk sac tumor of the anterior mediastinum. Gazi Med. J., 12, 2001, s. 37–40.
11. Hart, W.R.: Primary endodermal sinus (yolk sac) tumor of the liver. First reported case. Cancer, 35, 1975, s. 1453–1458.
12. Hong, R, Suh, C.H., Lee, M.J.: Adenocarcinoma with yolk sac tumor of the stomach: Case report with review of the literature and an immunohistochemical study. Korean J. Pathol., 41, 2007, s. 352–357.
13. Huang, H.Y., Ko, S.F., Chuang, J.H., Jeng, Y.M., Sung, M.T., Chen, W.J.: Primary yolk sac tumor of the urachus. Case report with immunohistochemical and flow cytometric studies. Arch. Pathol. Lab. Med., 126, 2002, s. 1106–1109.
14. Karatli, H., Erkan Balci, K., Güler G.: Primary orbital endodermal sinus tumor (yolk sac tumor). J. AAPOS., 12, 2008, s. 623–625.
15. Kim, S.W., Park, J.H., Lim, M.C., Park, J.Y., Yoo, C.W., Park, S.Y.: Primary yolk sac tumor of the omentum: a case report and review of the literature. Arch. Gynecol. Obstetr., 279, 2008, s. 189–192.
16. Konno, T., Tamaki, A., Kakita, A., et al.: A case of primary yolk sac tumor of the liver with spontaneous rupture. Nippon Shokakibyo Gakkai Zasshi, 78, 1981, s. 1668–1672.
17. Kumar, V., Vaiphei, K.: Intrarenal pure yolk sac tumor. Int. J. Surg. Pathol., 15, 2007, s. 204–206.
18. Lenci, I., Tariciotti, L., Baiocchi, L., et al.: Primary yolk sac tumor: incidental finding in a patient transplanted for hepatocellular carcinoma. Transpl. Int., 21, 2008, s. 598–601.
19. Mann, J.R., Kasthuri, N., Raafat, F., et al.: Malignant hepatic tumours in children: incidence, clinical features and aetiology. Paediatr. Perinat. Epidemiol., 4, 1990, s. 276–289.
20. Moran, C.A., Suster, S.: Hepatoid yolk sac tumors of the mediastinum: a clinico-pathologic and immunohistochemical study of four cases. Am. J. Surg. Pathol., 21, 1997, s. 1210–1214.
21. Morinaga, S., Nishiya, H., Inafuku, T.: Yolk sac tumor of the liver combined with hepatocellular carcinoma. Arch. Pathol. Lab. Med., 120, 1996, s. 678–690.
22. Morita, Y., Shinohara, M., Itoh, K., et al.: Case of yolk sac tumor of the liver – with special reference to radiological findings. Rinsho Hoshasen, 28, 1983, s. 989–992.
23. Multi, T., Khan, M.S., Muzher-U-Dua, Waqar, F.: Malignant sacrococcygeal yolk sac (endodermal sinus) tumor. J. Ayub. Med. Coll. Abbottabad., 14, 2002, s. 28–30.
24. Narita, T., Moriyama, Y., Ito, Y.: Endodermal sinus (yolk sac) tumor of the liver. A case report and review of the literature. J. Pathol., 155, 1988, s. 41–47.
25. Natori, T., Teshima, S., Kikuchi, Y., et al.: Primary yolk sac tumor of the liver. An autopsy case with ultrastructural and immunohistochemical studies. Acta Pathol. Jpn., 33, 1983, s. 555–564.
26. Park, N.H., Ryu, S.Y., Park, I.A., Kang, S.B., Lee, H.P.: Primary endodermal sinus tumor of the omentum. Gynecol. Oncol., 72, 1999, s. 427–430.
27. Sicari, M.C., Fyfe, B., Parness, I., Rossi, A., Unger P.: Intrapericardial yolk sac tumor associated with acute myocarditis. Arch. Path. Lab. Med., 123, 1999, s. 241–243.
28. Traubici, J., Daneman, A., Hayes-Jordan, A., Fecteau, A.: Primary germ cell tumor of the diaphragm. J. Pediatr. Surg., 39, 2004, s. 1578–1580.
29. Troung, L.D., Harris, L., Mattioli, C., et al.: Endodermal sinus tumor of the mediastinum. Cancer, 58, 1986, s. 730–739.
30. Tuomi, N., Chaumette-Plankaert, M.T., Cherqui, D., de Revel, T., Duvillard, P., Theodore, C.: Germ cell tumors. Case 3. Primary yolk sac tumor of the liver. J. Clin. Oncol., 22, 2004, s. 1756–1758.
31. Verma, M., Agarwal, S., Mohta, A.: Primary mixed germ cell tumor of the liver – a case report. Indian J. Pathol. Microbiol., 46, 2003, s. 658–659.
32. Wakely, P.E., Krummel, T.M., Johnson, D.E.: Yolk sac tumor of the liver. Mod. Pathol., 4, 1991, s. 121–125.
33. Warren, M., Karen, T.S.: Two cases of primary yolk sac tumor of the liver in childhood; case reports and literature review. Pediatr. Dev. Pathol., 13, 2009, [Epub ahead of print]
34. Wong, N.A.C.S., DęCosta, H., Barry, R.E., Alderson, D., Moorghen, M.: Primary yolk sac tumor of the liver in adulthood. J. Clin. Pathol., 51, 1998, s. 939–940.
35. Yamashita, S., Nakagawa, M., Takaji, K., Kei, J., Kawahara, K.: Giant yolk sac tumor operated under percutaneous cardiopulmonary support (PCPS) and aspiration device. Ann. Thorac. Cardiovasc. Surg., 14, 2008, s. 184–186.
36. Devouassoux-Shisheboran, M., Schammel, D.P., Tavassoli, F.A.: Ovarian hepatoid yolk sac tumours: morphological, immunohistochemical and ultrastructural features. Histopathology, 34, 1999, s. 462–469.
37. Suster, S., Moran, C.A., Dominques-Malagon, H., Quevedo-Blanco, P.: Germ cell tumors of the mediastinum and testis: a comparative immunohistochemical study of 120 cases. Hum. Pathol., 29, 1998, s. 737–742.
38. Yeh, C.N., Chen, H.M., Chen, M.F., Chao, T.C.: Peritoneal implantated hepatocellular carcinoma with rupture after TACE presented as acute appendicitis. Hepatogastroenterology, 49, 2002, s. 938–940.
39. Kim, H.C., Yang, D.M., Jim, W., Kim, G.Y., Choi, S.I.: Metastasis to appendix from a hepatocellular carcinoma manifesting as acute appendicitis: CT findings. Br J Radiol, 81, 2008, s. e194–196.
Štítky
Patologie Soudní lékařství Toxikologie
Článek Prof. Hlava v PardubicíchČlánek Jaká je vaše diagnóza?Článek Plán akcí IPZV – jaro 2010Článek JAKÁ JE VAŠE DIAGNÓZA?Článek JAK SE VÁM LÍBÍ?Článek Pláč českého jazyka
Článek vyšel v časopiseČesko-slovenská patologie

2009 Číslo 4-
Všechny články tohoto čísla
- Jaká je vaše diagnóza?
- Detekcia regulačného proteínu p16/INK4A v dysplastickom dlaždicovom epiteli krčka maternice ako diagnostický nástroj prevencie karcinómu
- Plán akcí IPZV – jaro 2010
- Imunohistologický průkaz mamaglobinu v diferenciální diagnostice mezi apokrinním karcinomem kůže a kožní metastázou karcinomu prsu
- Prof. Hlava v Pardubicích
- Nezvyčajná klinická prezentácia pečeňového yolk sac tumoru v periapendikálnej oblasti Kazuistika a prehľad literatúry
- Kongenitální epulis z granulárních buněk: popis případu
- JAKÁ JE VAŠE DIAGNÓZA?
- JAK SE VÁM LÍBÍ?
- ROČNÍK 45 (Česko-slovenská patologie)
- Pláč českého jazyka
- Nové aspekty patobiologie nádorů
- Česko-slovenská patologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Detekcia regulačného proteínu p16/INK4A v dysplastickom dlaždicovom epiteli krčka maternice ako diagnostický nástroj prevencie karcinómu
- Kongenitální epulis z granulárních buněk: popis případu
- Nové aspekty patobiologie nádorů
- JAKÁ JE VAŠE DIAGNÓZA?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



