-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Sweetův syndrom při myelodysplastickém syndromu – popis případu
Sweet Syndrome in a Patient with Myelodysplastic Syndrome – Case Report
Sweet syndrome, alternatively called acute febrile neutrophilic dermatosis, is a quite rare skin disorder, which can be associated with a large group of diseases and use of certain drugs. This work reports a case of a 71-year-old male patient with myelodysplastic syndrome treated with an analogue of granulocyte colony-stimulating factor (G-CSF) and chemotherapeutic drug – azacitidine, in whom Sweet syndrome appeared. Both, haematological disease itself and drug used for its treatment, could be involved in the pathogenesis of this disease. Authors present diagnostic criteria of Sweet syndrome, list of associated states and overview of current literature.
Key words:
Sweet syndrome – neutrophilicdermatoses – associated states – pyoderma gangrenosum – treatment
Autoři: M. Důra 1,2; O. Kodet 1,2; M. Šlajsová 1; J. Štork 1
Působiště autorů: Dermatovenerologická klinika 1. LF UK a VFN, Praha přednosta prof. MUDr. Jiří Štork, CSc. 1; Ústav patologie 1. LF UK a VFN, Praha přednosta prof. MUDr. Karel Smetana, DrSc. 2
Vyšlo v časopise: Čes-slov Derm, 92, 2017, No. 3, p. 128-131
Kategorie: Kazuistiky
Souhrn
Sweetův syndrom neboli akutní febrilní neutrofilní dermatóza je poměrně vzácné kožní onemocnění, které může doprovázet celou řadu chorob či užívání některých léků. Práce uvádí popis případu 71letého muže s myelodysplastickým syndromem léčeným analogem růstového faktoru podporujícího tvorbu granulocytů (G-CSF) a cytostatikem azacitidinem, u kterého vznikly projevy Sweetova syndromu. Hematologické onemocnění i jeho léčba se mohly podílet na vzniku tohoto onemocnění. Autoři uvádí diagnostická kritéria Sweetova syndromu, přehled sdružených onemocnění a přehled současné literatury.
Klíčová slova:
Sweetův syndrom – neutrofilní dermatózy – sdružená onemocnění – pyoderma gangrenosum – léčbaÚVOD
Sweetův syndrom (SS), označovaný též jako akutní febrilní neutrofilní dermatóza, patří do velké skupiny neinfekčních neutrofilních dermatóz. Tato choroba může být komplikací základního hematologického, maligního, autoimunního nebo zánětlivého onemocnění. Může však též vzniknout jako poléková reakce či existovat samostatně bez zjevné příčiny. Uvádíme případ nemocného, u něhož se na vzniku SS podílelo několik možných vyvolávajících faktorů.
POPIS PŘÍPADU
Pacientem byl 71letý muž, jehož rodinná anamnéza byla bezvýznamná, v osobní anamnéze figurovala pouze operace prostaty pro benigní hyperplazii v roce 2006, pacient nebyl léčen pro žádné chronické onemocnění, nebyla známa žádná alergie včetně lékových. V červenci 2014 pacient prodělal NSTEMI a zároveň byla zjištěna anémie s přítomností blastů v periferní krvi. Pro podezření na myelodysplastický syndrom (MDS) byl pacient odeslán na hematologii. Podezření na MDS bylo potvrzeno trepanobioptickým vyšetřením kostní dřeně a byla zahájena terapie cytostatikem azacitidinem s. c. v 28denních cyklech (1.–7. den aplikováno 140 mg azacitidinu denně s. c., 8.–28. den bez terapie). Azacitidin je analogem cytosinu, který inhibuje průběh proteosyntézy. Pacient užíval preventivně per os kyselinu acetylsalicylovou a omeprazol, pro prohlubující se imunodeficit byl pacient zajištěn perorálním aciclovirem 400 mg á 12 hod., cefuroximem 500 mg á 12 hod. a fluconazolem 100 mg á 12 hod. V červenci 2014 pacient prodělal herpes labialis, dále v srpnu 2014 prodělal pásový opar II. větve trigeminu vlevo a současně flegmónu jazyka (podle dokumentace po kousnutí), v prosinci 2014 byl hospitalizován pro bronchopneumonii (suspektně mykotické etiologie).
V prosinci 2014 byl do terapie MDS přidán filgrastim s. c. à 5 dní v dávce 30 MIU. Filgrastim je analogem růstového faktoru podporujícího tvorbu granulocytů (G-CSF).
Od srpna 2014 pacient pozoroval vznik recidivujících červených bolestivých infiltrátů na hlavě, krku a končetinách. Tyto eflorescence byly zprvu hodnocené jako pyodermie a léčené celkově amoxicilinem 10 dní bez zjevného efektu, ustoupily však při lokální kombinované terapii (gentamicin a betametazon).
Pacient se dostavil k vyšetření v březnu 2015 pro několik dní trvající recidivu infiltrátů zejména na hlavě, krku a zádech (obr. 1, 2). Pacient byl subdepresivně laděný, se sníženou chutí k jídlu a výraznější únavou. V laboratorním nálezu dominovala v krevním obrazu pancytopenie – leukocyty 2,67 . 109/l (norma 4,00–10,00 . 109/l), erytrocyty 3,02 . 1012/l (norma 4,00–5,80 . 1012/l), trombocyty 123 . 109/l (norma 150–400 . 109/l); v relativním diferenciálním počtu s převahou neutrofilních granulocytů – 75,5% (norma 45,0–70,0 %), lymfocyty 21,3 % (norma 20,0–45,0 %). Dále byla zjištěna elevace CRP – při přijetí 82 mg/l (norma 0–5 mg/l), během hospitalizace vystoupala na 140 mg/l. Lokální terapie antibiotickými externy byla bez efektu, došlo postupně k rozvoji subfebrílií, rozšíření kožních projevů, zejména na levý ušní boltec a retroaurikulární oblast. Histologické vyšetření z infiltrátu na krku vykázalo masivní infiltraci téměř celé šíře koria neutrofilními granulocyty se známkami leukocytoklazie, subepidermálně edém s erytrocytárními extravazáty, spongiózu epidermis s přítomností neutrofilů, místy fibrinoidní depozita ve stěnách cév (obr. 3 a, b). Na základě klinické a histopatologické korelace byla stanovena diagnóza Sweetova syndromu. Po aplikaci depotního kortikosteroidu i. m. (betamethason dipropionát 5 mg a betamethason fosfát 2 mg) a lokálního 0,02% dexamethasonu v cutilanu došlo k rychlému ústupu kožních projevů.
Obr. 1. Náhlý vznik kožních infiltrátů na očních víčkách a v okolí očí 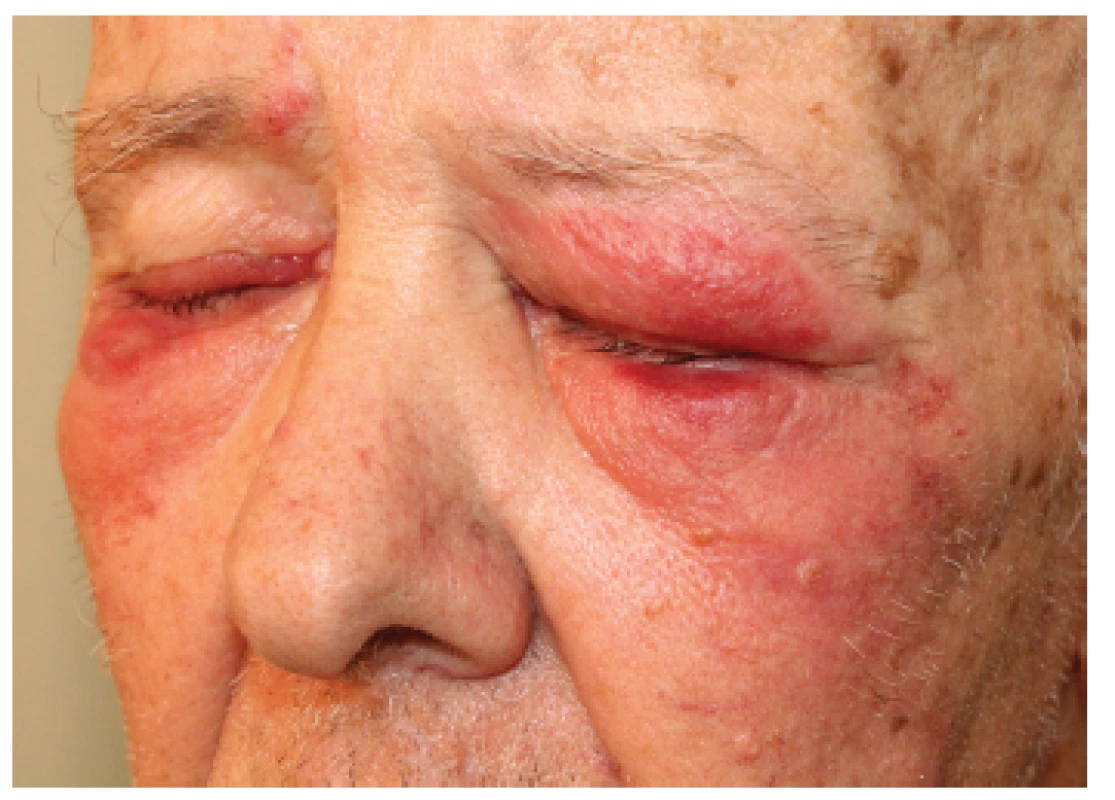
Obr. 2. Palpačně bolestivé infiltráty na kůži krku, některé anulárního uspořádání 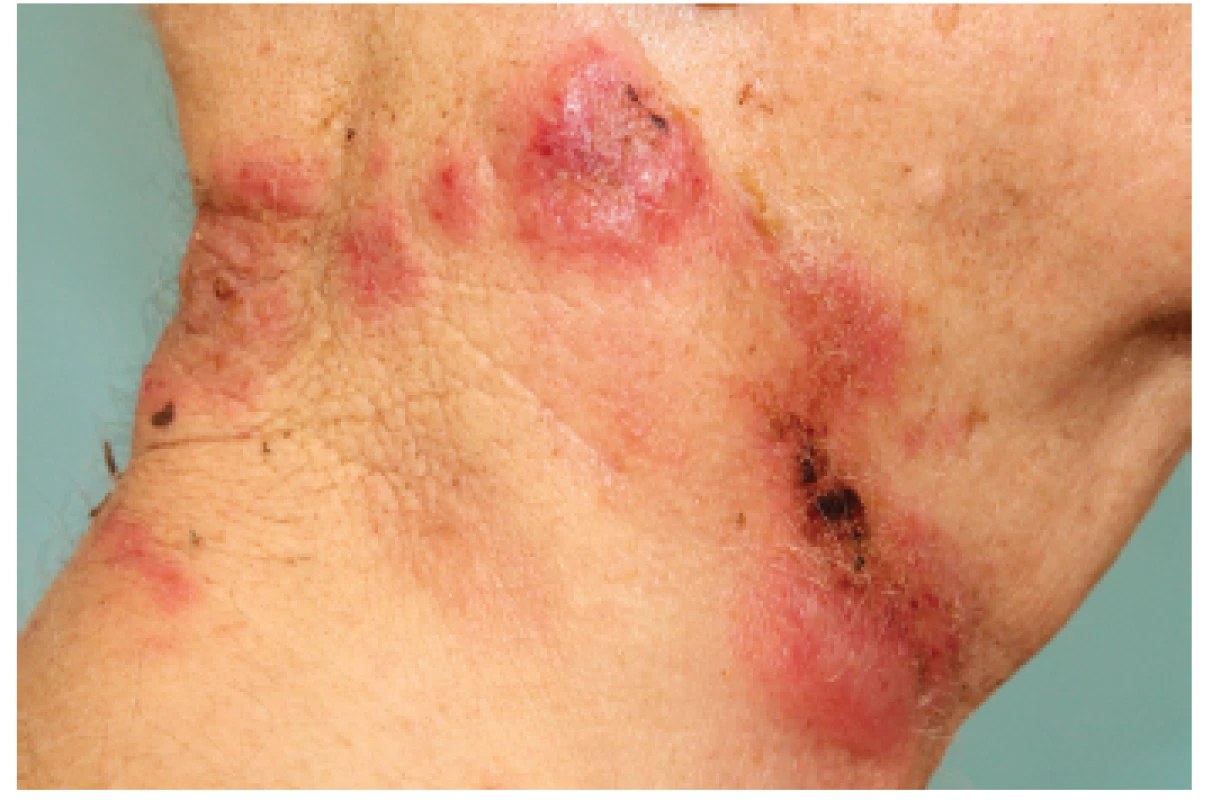
Obr. 3a. V probatorní excizi dominuje masivní infiltrace neutrofilními granulocyty v téměř celé šíři koria 
(HE, 25x) Obr. 3b. Subepidermální edém koria s erytrocytárními extravazáty a spongióza epidermis s exocytózou neutrofilů přítomných i v koriu 
(HE, 200x) V souvislosti s další aplikací azacitidinu ve výše popsaném schématu se pacient v dubnu 2015 dostavil s nově vzniklým projevem na pravém lýtku, který svým klinickým obrazem připomínal pyoderma gangrenosum (obr. 4). K histologické verifikaci nebylo přistoupeno. Filgrastim a azacitidin byly hematologem vysazeny. Při lokální léčbě kombinací betamethasonu dipropionátu s gentamicinem došlo k regresi nálezu.
Obr. 3. Projev na lýtku charakteru pyoderma gangrenosum 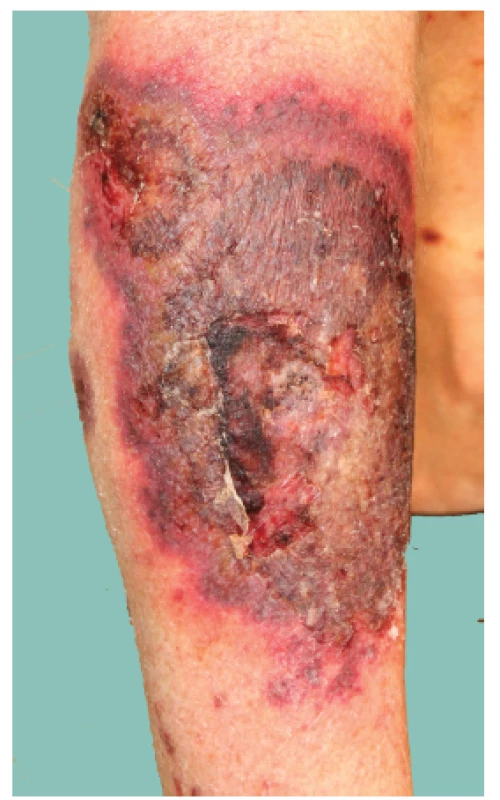
Pacient je v současné době (v listopadu 2016) léčen na hematologii cytarabinem se setrvalými hodnotami pancytopenie v krevním obraze. Pacient je v celkově dobrém stavu, schopen kratších vycházek, chuť k jídlu zlepšena.
DISKUSE
Sweetův syndrom byl popsán Robertem Douglasem Sweetem, který tuto jednotku publikoval v roce 1964 [13]. I když se v názvu objevuje slovo „febrilní“, horečka nemusí být ve všech případech přítomna. V literatuře se uvádí mírná predispozice pro ženské pohlaví, průměrný věk pacientů se pohybuje mezi 30 a 60 lety, může však vzniknout v každém věku, v dětství je vzácností [2].
Onemocnění se projevuje náhlým vznikem tuhých infiltrátů kůže, na pohmat bolestivých, které mohou mít tendenci ke splývání, mohou vykazovat i vezikulobulózní či pustulózní charakter v souvislosti s edémem koria [5]. Někdy je popisován i terčovitý vzhled ložisek se žlutavým centrem. Predilekčními lokalizacemi jsou hlava, krk a horní končetiny. Kožní eflorescence mohou bez léčby perzistovat týdny i měsíce, hojení poté probíhá bez jizvení. U více než 30 % pacientů dochází k recidivám.
Přehled nejčastěji asociovaných stavů se Sweetovým syndromem je uveden v tabulce 1. V četnosti jsou na prvních místech hematologické malignity a užívání léků, které podporují produkci neutrofilních granulocytů. Avšak souvislost se v literatuře udává s desítkami dalších léčiv, infekcí či autoimunitních chorob [10]. Basha et al. udávají možnou asociaci Sweetova syndromu s ischemickou chorobou srdeční [1]. Souvislost s těhotenstvím je vzácná.
Tab. 1. Nejčastěji asociované stavy s diagnózou Sweetova syndromu 
V histologickém obrazu dominuje denzní infiltrát ze zralých neutrofilních granulocytů prostupující celou šíři koria, je přítomna leukocytoklazie, avšak známky vaskulitidy nejsou ve většině případů vyjádřeny [3, 10]. Přítomen je však mnohdy výrazný edém horního koria. Epidermis často vykazuje neutrofilní exocytózu, případně spongiózu [11].
Existuje též tzv. histiocytoidní Sweetův syndrom. Jedná se o histologickou variantu SS, kdy je korium infiltrováno lymfocyty a buňkami histiocytoidního vzhledu (myeloperoxidáza pozitivními). Podle Ghoufiho et al. je histiocytoidní Sweetův syndrom častěji asociován s MDS než klasický, tedy neutrofilní typ SS [8]. Ve vzácných případech byl neutrofilní infiltrát lokalizován v podkožním tuku bez postižení koria, a nabyl tak histologického charakteru neutrofilní lobulární panikulitidy; tato varianta byla nazvána „podkožní Sweetův syndrom“ [6].
Rozvoj kožních lézí charakteru pyoderma gangrenosum u výše popsaného pacienta svědčí pro fakt, že obě choroby – Sweetův syndrom i pyoderma gangrenosum – jsou velmi blízce příbuzné, v obou případech se jedná o neutrofilní dermatózu lokalizovanou primárně v koriu, histologický obraz tyto dvě jednotky nedokáže spolehlivě odlišit. Wallach et al. ve své práci z roku 2006 shrnuli posledních 40 let výzkumu v oblasti neutrofilních dermatóz. Vzhledem k současnému výskytu mimokožního neutrofilního zánětu, jakožto častého příznaku u neutrofilních dermatóz, navrhli termín „neutrofilní choroby“ [14].
Nozologická jednotka Sweetův syndrom úzce souvisí s problematikou tzv. autoinflamatorních syndromů. Jedná se o heterogenní skupinu familiárních a sporadických onemocnění, jejichž klinickými projevy jsou epizody zánětlivých změn na základě poruchy regulace nespecifické imunity [4]. Podle Navariniho et al. stojí neutrofilní dermatózy a autoinflamatorní syndromy s kožním postižením na opačných stranách spektra „nemocí nespecifické imunity“ a tvoří tedy kontinuum [9].
V roce 1986 stanovili Su a Liu hlavní a vedlejší kritéria pro stanovení diagnózy Sweetova syndromu [12], tato kritéria dále modifikoval von den Driesch [7]. Pro stanovení diagnózy musí být splněna obě hlavní kritéria a aspoň 2 vedlejší kritéria (tab. 2).
Tab. 2. Hlavní a vedlejší kritéria Sweetova syndromu 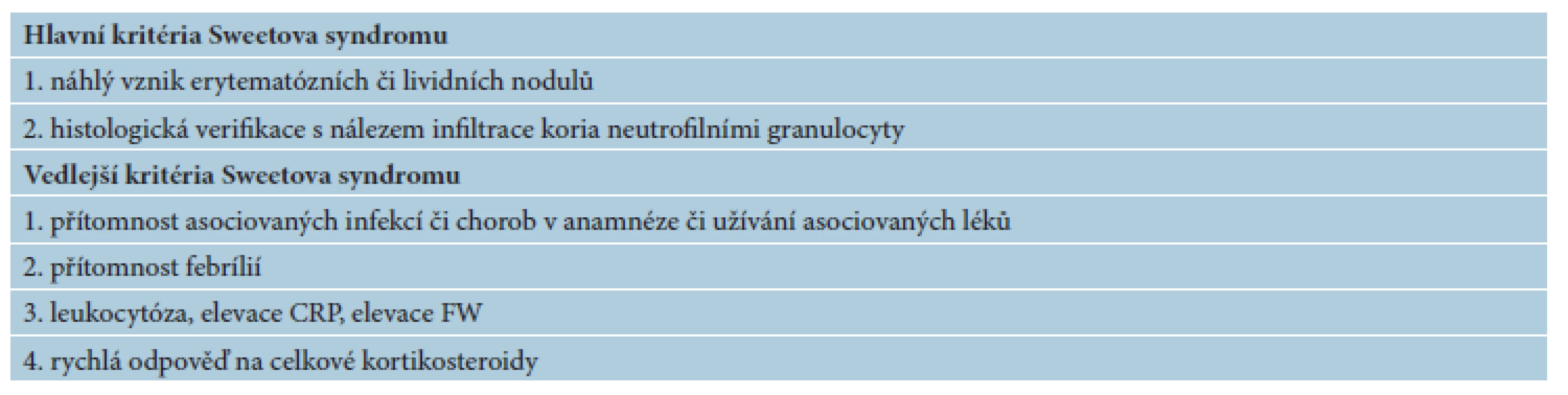
ZÁVĚR
V popsaném případu byla splněna všechna, hlavní i vedlejší kritéria. Na vzniku onemocnění se mohlo podílet několik faktorů, které se uplatňují ve vyvolání příznaků SS: rozvoj MDS, aplikace filgrastimu (G-CSF) a cytostatika azacitidinu. I když se jedná o vzácné onemocnění, jeho prevalence v populaci je pravděpodobně vyšší vzhledem k poddiagnostikování této choroby. Správnou a včasnou diagnózou s nasazením celkové kortikosteroidní léčby můžeme zásadním způsobem zlepšit kvalitu života pacienta či odhalit závažnou komorbiditu, kterou Sweetův syndrom doprovází.
Do redakce došlo dne 6. 12. 2016.
Adresa pro korespondenci:
MUDr. Bc. Miroslav Důra
Dermatovenerologická klinika 1. LF UK
a VFN
U Nemocnice 2
128 08 Praha 2
e-mail: miroslav.dura@vfn.cz
Zdroje
1. BASHA, H.I., TOWFIQ, B., KRZNARICH, T.S. Sweet’s syndrome as a dermatological manifestation of underlying coronary artery disease. J Cardiol Cases. 2012 July; 6(1):e8–e12.
2. BOLOGNIA, J., JORIZZO, J.L., SCHAFFER, J.V. Dermatology. 3rd edition. Philadelphia: Elsevier Saunders, c2012, 2 vol., p. 423–427. ISBN 978-0-7234-3571-6.
3. CALONJE, E., BRENN, T., McKEE, P.H., LAZAR, A. McKee’s Pathology of the Skin. 4th edition. Amsterdam: Elsevier/Saunders, 2012, 2 vol., p. 636-638. ISBN 978-1-4160-5649-2.
4. CETKOVSKÁ, P., BENÁKOVÁ, N. Autoinflamatorní syndromy s kožními projevy. Čes-slov derm, 2015, 90, s. 141–176.
5. CETKOVSKÁ, P., PIZINGER, K., ŠTORK, J. Kožní změny u interních onemocnění. 1. vydání. Praha: Grada Publishing, 2010, s. 173, ISBN 978-80-247-1004-4.
6. CHAN, M.P., DUNCAN, L.M., NAZARIAN, R.M. Subcutaneous Sweet syndrome in the setting of myeloid disorders: a case series and review of the literature. J Am Acad Dermatol. 2013 Jun;68(6):1006–1015.
7. von den DRIESCH, P. Sweet’s syndrome (acute febrile neutrophilic dermatosis). J Am Acad Dermatol. 1994 Oct;31(4):535–556.
8. GHOUFI, L., ORTONNE, N., INGEN-HOUSZ-ORO, S., BARHOUMI, W., BEGON, E., HAIOUN, C., PAUTAS, C., BECKERICH, F., ROBIN, C., WOLKENSTEIN, P., CORDONNIER, C., CHOSIDOW, O., TOMA, A. Histiocytoid Sweet Syndrome Is More Frequently Associated With Myelodysplastic Syndromes Than the Classical Neutrophilic Variant: A Comparative Series of 62 Patients. Medicine (Baltimore). 2016 Feb;95(15), e3033.
9. NAVARINI, A.A., SATOH, T.K., FRENCH, L.E. Neutrophilic dermatoses and autoinflammatory diseases with skin involvement—innate immune disorders. Semin Immunopathol. 2015 November;1–12.
10. PATTERSON, J.W. Weedon’s Skin Pathology. 4th edition. Philadelphia: Churchill Livingstone Elsevier, 2016, p. 249–251. ISBN 978-0-7020-5183-8.
11. SLEZÁKOVÁ, L., DRLÍK, L., BOUDYŠOVÁ, M., ETTLER, K., POCK., L. Sweetův syndrom. Čes-slov derm, 2012, 87, s. 102–106.
12. SU, W.P, LIU, H.N. Diagnostic criteria for Sweet‘s syndrome. Cutis. 1986 March;37(3):167–174.
13. SWEET, R.D. An acute febrile neutrophilic dermatosis. Br J Dermatol. 1964 Aug-Sep;76 : 349–356.
14. WALLACH, D., VIGNON-PENNAMEN, M.D. From acute febrile neutrophilic dermatosis to neutrophilic disease: forty years of clinical research. J Am Acad Dermatol. 2006 Dec;55(6):1066–1071.
Štítky
Dermatologie Dětská dermatologie
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2017 Číslo 3- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Daivobet gel – lékový profil
- Psoriáza a kouření – vzájemně se potencující rizika?
-
Všechny články tohoto čísla
- Retinoidy v dermatologii
-
DOŠKOLOVÁNÍ LÉKAŘŮ
KONTROLNÍ TEST - Nodulární fasciitis
- Sweetův syndrom při myelodysplastickém syndromu – popis případu
- Klinický případ: Růžový nodul na bérci
- Psychodermatózy – popis čtyř případů
-
Zápis ze schůze výboru ČDS
Praha 9. 3. 2017 v Praze -
Zpráva z 51. Výročního mítinku Americké dermatologické akademie (AAD)
2.–8. 3. 2017 Orland (Florida, USA) - Odborné akce v roce 2017
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Retinoidy v dermatologii
- Nodulární fasciitis
- Psychodermatózy – popis čtyř případů
- Sweetův syndrom při myelodysplastickém syndromu – popis případu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



