-
Články
- Vzdělávání
- Časopisy
Top články
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Klinický případ: svědivý exantém v graviditě
Autoři: B. Buchvald 1,2; M. Šlajsová 1; J. Štork 1
Působiště autorů: Dermatovenerologická klinika 1. LF UK, Praha přednosta prof. MUDr. Jiří Štork, CSc. 1; Sanatorium Achillea, s. r. o. 2
Vyšlo v časopise: Čes-slov Derm, 90, 2015, No. 5, p. 218-220
Kategorie: Repetitorium - klinickopatologické korelace
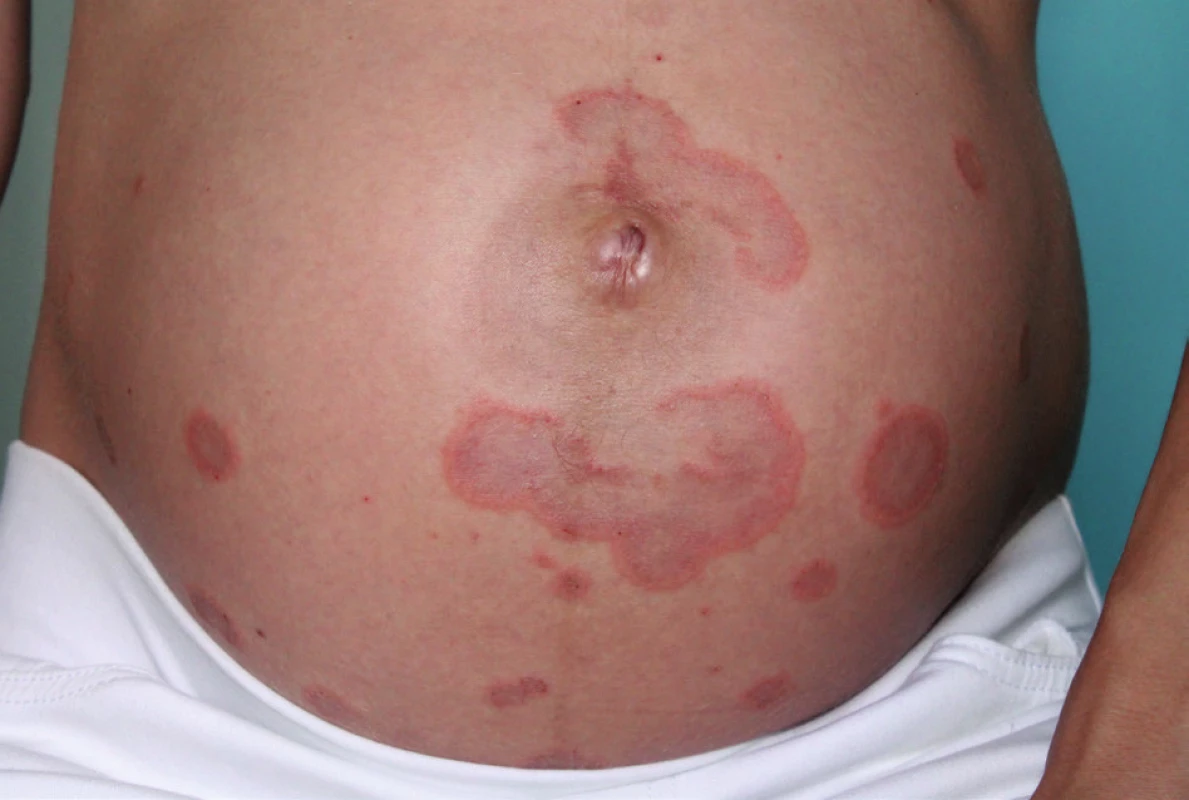
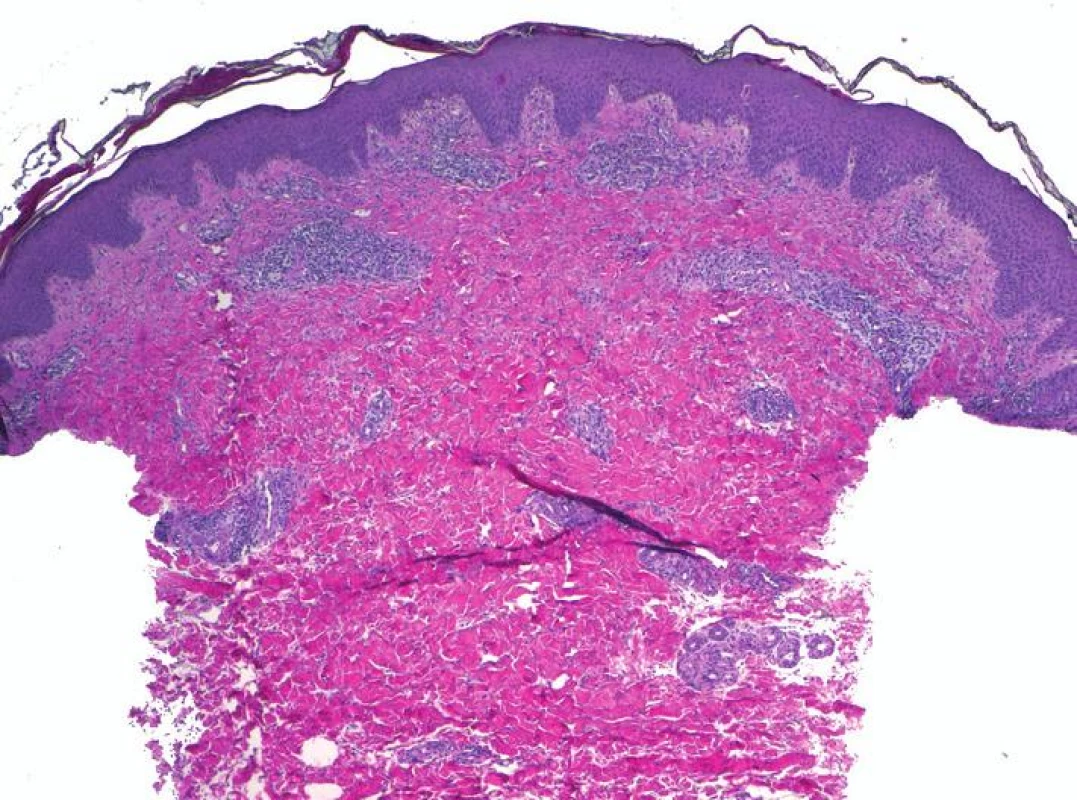
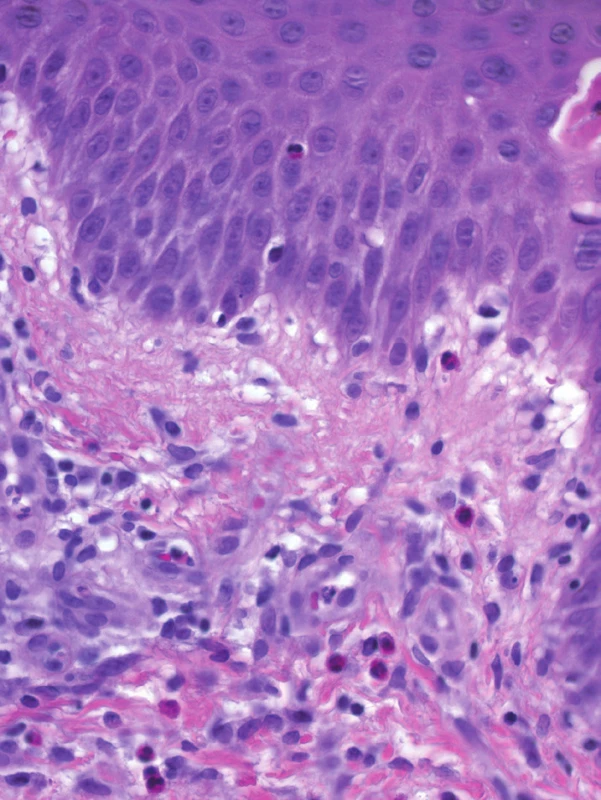
Pacientkou byla 30letá žena bez pozoruhodností v rodinné anamnéze. V 28 letech věku podstoupila hemithyreodektomii pro Gravesovu-Basedowovu nemoc, z celkových léků užívala pouze levotyroxin v dávce 50–75 µg/den, v anamnéze udala anafylaktický šok vyvolaný kyselinou acetylosalicylovou. V 29. týdnu první fyziologické gravidity pacientka pozorovala zarudnutí kolem pupku se svěděním. Postupně rozvoj silně svědivých, červených, místy mokvajících, projevů na břiše a stehnech. Byla léčena celkově bisulepinem, lokálně kortikoidy (hydrocortison butyrát), antibiotiky (kyselinou fusidovou) a antimykotiky (clotrimazolem) vždy krátkodobě bez většího efektu. Při vyšetření v 34. týdnu gravidity byly patrné erytematózní papuly až papulovezikuly, které místy splývaly do anulárních ložisek až ploch, lokalizované na trupu, s maximem na břiše a periumbilikálně, méně na končetinách (obr. 1). Svědění rušilo spánek a bylo příčinou zvýšené únavy nemocné. Byla provedena biopsie ze stehna z projevu k histologickému vyšetření a perilezionálně k vyšetření přímou imunofluorescencí (obr. 2–4).
HISTOLOGICKÝ NÁLEZ
Epidermis vykazuje úseky parakeratózy v rohové vrstvě, nevýraznou spongiózu a exocytózu mononukleárů a ojedinělých eozinofilů. V prosáklém vazivu horního a středního koria jsou patrné perivaskulární mononukleární infiltráty s hojnou účastí eozinofilů, které jsou přítomny i intersticiálně. Houbové struktury metodou PAS neprokázány, alciánová modř negativní (obr. 2, 3). Přímá imunofluorescence: C3 pozitivní lineární imunofluorescence bazální membrány epidermis (obr. 4).
Závěr: Pemphigoid gestationis
Po telefonické domluvě pacientka dala přednost terapii lokálními kortikoidy a bisulepinem p. o. Na další kontroly se nedostavila.
DISKUSE
Pemphigoid gestationis (PG) patří ke vzácným autoimunitním puchýřnatým onemocněním kůže, vyskytujícím se ve 2–3 trimestru těhotenství (nejčastěji u primogravidit), s typickou exacerbací post partum a recidivami v dalších graviditách [14, 15]. Poprvé byl popsaný, jako herpes gestationis v roce 1872 Miltonem jako jedno z prvních onemocnění spojených s těhotenstvím [8, 10]. V roce 1973 s vývojem imunofluorescence a objevem specifických lineárních depozit komplementu uložených v dermoepidermální jukční zóně došlo k přehodnocení onemocnění a uvedení názvu PG [17].
Patofyziologicky u většiny pacientek s PG dochází ve druhém trimestru ke vzniku IgG1 autoprotilátek proti dvěma hemidesmosomálním proteinům. Většinou se jedná o protein bulózní pemfigoid (BP)180 (kolagen XVII) a méně obvyklý BP230. Protilátky jsou zaměřeny proti 5 epitopům BP180 (nekolagenní domény 16A), z nichž čtyři představují hlavní cílové antigeny protilátek provázejících bulózní pemfigoid [5]. Cirkulující autoprotilátky jsou směrovány proti zóně bazální membrány a spouštějí kaskádu imunitních reakcí, které vedou k vzniku subepidermálních vezikul až puchýřů [12, 14, 15].
V současné době příčina vzniku autoprotilátek u PG není známa [2, 11]. Uvažuje se o zkřížené reaktivitě antigenů v placentě a v kůži. Uvažovalo se o roli otcovských antigenů, které obsahuje placenta, avšak souvislost mezi vznikem nebo vymizením onemocnění a změnou partnera nebyla pozorována [1]. Nápadná je asociace s HLA systémem matky (HLA-DR3 61–80%, HLA-DR4 52% nebo oba 43–50%). U PG je pozorován vyšší výskyt autoimunitních onemocnění, jako např.: Hashimotovy tyreoitidy, Gravesovy-Basedowovy nemoci (11 %), perniciózní anémie, vitiliga, autoimunitní trombocytopenie [4, 9, 11, 14, 15].
PG je vzácné onemocnění, jehož výskyt se odhaduje na 1 případ/50–60 tisíc těhotenství [11]. Typický je pro ženy ve fertilním věku, vázaný na přítomnost placentární tkáně. Mimo těhotenství se onemocnění vyskytuje v souvislosti s trofoblastickými nádory, jako např. choriokarcinomem nebo mola hydatidosa, [11, 13, 14, 15]. Z hlediska rasy byl zaznamenán větší výskyt u europoidní populace, což souvisí s HLA fenotypem. V souvislosti s daným onemocněním nebylo zaznamenáno vyšší riziko mortality a morbidity matky a dítěte. Byla patrná jenom větší pravděpodobnost předčasného porodu a s tím souvisejících komplikací [2, 3, 4, 8, 11, 16]. Pro PG je charakteristický vznik onemocnění ve 2.–3. trimestru gravidity, může však propuknout již ve 2. týdnu gravidity či po porodu, s průběhem vyznačujícím se exacerbacemi a remisemi [11]. Prvními projevy tohoto onemocnění jsou silně svědící urtikariální papuly až puchýře typicky lokalizované periumbilikálně, které často nabývají anulárního uspořádání. Do několika dnů dochází k šíření projevů na ostatní části trupu, zad, hýždí a končetin, na dlaně a plosky. Kožní léze přecházejí od erytémových přes edematózní papuly až k puchýřům s napjatou krytbou. Puchýře vznikají většinou do 2–4 týdnů od začátku onemocnění [11]. Bývají lokalizované na okrajích erytémových až edematózních projevů, nebo vznikají de novo. Někdy však puchýře nemusí být vůbec přítomné. Postižení sliznic bývá u méně než 20 % postižených. Pocit svědění je úporný a pacientky omezuje v jejich denních aktivitách. Symptomy se mohou zmírňovat s blížícím se porodem, což je vysvětlováno zvýšenou hladinou progesteronu proti estrogenu. Během 24–48 hodin po porodu dochází často ke vzplanutí onemocnění, které může přetrvávát týdny až měsíce. Novorozenci ve 3–5 % vykazují přítomnost projevů charakteru PG, u dalších asi 10 % se mohou nacházet necharakteristické erytématózní makulopapuly, které odeznívají s vymizením mateřských protilátek do několika týdnů [11]. Onemocnění může exacerbovat s menstruaci, s užíváním hormonální antikoncepce (především s obsahem estrogenů) nebo s dalším těhotenstvím. Při exacerbaci v dalším těhotenství onemocnění začíná dřív a má obvykle těžší průběh [2, 7–11, 14, 15].
Diferenciálně diagnosticky přicházejí v úvahu onemocnění jako pruritické urtikariální papuly a plaky v těhotenství (PUPPP), erythema exsudativum multiforme, bulózní pemfigoid, benigní jizvící pemfigoid, dermatitis herpetiformis, lineární IgA dermatóza, kontaktní alergická dermatitida, toxoalergický enantém nebo svrab.
Diagnostika spočívá v typickém klinickém obrazu a histologii s přímou imunofluorescencí [4]. Histologický nález vykazuje perivaskulární dermatitidu se zánětlivým infiltrátem z lymfocytů, histiocytů, ojediněle neutrofilů, typicky s hojnou účastí eozinofilů pronikajících i do epidermis, která může vykazovat nekrózu bazálních keratinocytů, edém horního koria, případně subepidermální puchýře s eozinofily. V přímé imunofluorescenci prelezionální kůže se nachází lineární depozita C3 složky komplementu v bazální membráně a u 20–25 % postižených bývá přítomná pozitivita i imunoglobulinu G, při vyšetření preparátu štěpeném v solném roztoku („split - -test“) se nachází depozita na epidermální straně štěrbiny. Nepřímá imunofluorescence prokazuje cirkulující protilátky proti bazální membráně v séru. BP180 ELISA test prokazuje vysokou citlivost a specificitu, přičemž titr protilátek odráží závažnost onemocnění [1, 14]. Laboratorní vyšetření krve je většinou v mezích normy, někdy může být přítomná lehká eozinofilie, lehce zvýšená sedimentace erytrocytů nebo elevace antityreoidálních protilátek. HLA-DR3/DR4 se nachází u 43 % nemocných oproti 3 % v obecné populaci [11].
Léčba u mírnějších forem spočívá v aplikaci lokálních, středně silných a silných kortikosteroidů s celkovými antihistaminiky. Podle EADV v rámci těhotenství a bezpečnosti léku, můžeme použít z nesedativních antihistaminik: Loratadine, Cetirizine a ze sedativních: Clemastine, Dimethidene, Chlorpheniramine (http://www.eadv.org/patient-corner/leaflets/eadv-leaflets/polymorphic - eruption-of-pregnancy-pep/). U těžších forem mají dobrý účinek celkové kortikoidy – prednison v dávce 0,5–1,0 mg/kg/den s postupným snížením na udržovací dávku. Dávka kortikoidů ve výši 20 mg prednisonu za den umožňuje i kojení [2, 9, 11, 14, 15].
V úporných případech, s přetráváním po porodu se uplatňují kombinace kortikoidů s azathioprinem, dapsonem, za předpokladu, že pacientka nekojí. V literatuře nalezneme i jiné možnosti celkové léčby, např. metotrexát, intravenózní imunoglobin, pyridoxin, plazmaferéza, minocyclin/nicotinamid nebo chemická ooferoktomie s goserelinem (analog luteinizačního hormonu). Výše uvedené léčebné postupy jsou v literatuře popsané na několika případech a jsou obtížně hodnotitelné [2, 9, 11, 14, 15].
Z prognostického hlediska je PG onemocnění příznivé. Odeznívá několik dnů nebo měsíců po porodu, bez vzniku jizev. Samotné onemocnění PG není indikací k přerušení těhotenství nebo k porodu císařským řezem. Riziko mrtvě narozených dětí nebylo zaznamenané, často však dochází k předčasným porodům a s tím souvisejících komplikací. V 5–10 % dochází k přenosu matčiných protilátek na dítě, protože cirkulující autoprotilátky mohou procházet přes placentu [2, 11, 14, 15]. U dítěte se mohou objevit podobné kožní projevy jako u matky, ale bývají mírnější, většinou odeznívají do 6 týdnů a lokální aplikace kortikoidů či indiferentních extern bývá dostatečná [6, 11].
Do redakce došlo dne 1. 9. 2015.
Adresa pro korespondenci:
MUDr. Barbora Buchvald
Dermatovenerologická klinika 1. LF UK
U Nemocnice 2
120 08 Praha 2
e-mail: barbora.buchvald@vfn.cz
Zdroje
1. AL-FOUZAN, A. S., GALADARI, I., OUMEISH, O. Y. Herpes Gestationis (Pemphigoid Gestationis). Clin. Dermatol., 2006, 24, p. 109–12.
2. AOYAMA, Y., ASAI, K., HIOKI, K., FUNATO, M., KONDO, N., KITAJIMA, Y. Herpes gestationis in a mother and newborn: immunoclinical perspectives based on a weekly follow-up of the enzyme-linked immunosorbent assay index of a bullous pemphigoid antigen noncollagenous domain. Arch. Dermatol., 2007, 143, p. 1168–1172.
3. BEDOCS, P. M., KUMAR, V., MAHON, M. J. Pemphigoid gestationis: a rare case and review. Arch. Gynecol. Obstet., 2009, 279, p. 235–238.
4. CASTRO, L. A., LUNDELL, R. B., KRAUSE, P. K., GIBSON, L. E. Clinical experience in pemphigoid gestationis: report of 10 cases. J. Am. Acad. Dermatol., 2006, 55, p. 823–828.
5. CHIMANOVITCH, I., SCHMIDT, E., MESSER, G., DOPP, R., PARTSCHT, K., BROCKER, EB. et al. IgG1 and IgG3 are the major imunoglobulin subclasses targeting epitopes within the NC16A domain of BP180 in pemphigoid gestationis. J. Invest. Dermatol., 1999, 113, 1, p. 140–142.
6. ENGINEER, L., BHOL, K., AHMED, A. R. Pemphigoid gestationis: a review. Am. J. Obstet. Gynecol., 2000, 183, p. 483–491.
7. JEDLIČKOVÁ, H. Těhotenské dermatózy. Čs. dermatologie, 2007, 82, p. 173–182.
8. JENKIS, R. E., HERN, S., BLACK, M. M. Clinical features and management of 87 patients with pemphigoid gestationis. Clin. Exp. Dermatol., 1999, 24, p. 255–259.
9. JORDON, R. E., HEINE, K. G., TAPPEINER, G., BUSHKELL, L. L., PROVOST, T. T. The immunopathology of herpes gestationis. Immunofluorescence studies and characterization of „HG factor“. J. Clin. Invest., 1976, 57, 6, p. 1426–1433.
10. KELLY, S. E., BHOGAL, B. S., WOJNAROWSKA, F., WHITEHEAD, P., LEIGH, I. M., BLACK, M. M. Western blot analysis of the antigen in pemphigoid gestationis. Br. J. Dermatol., 1990, 122, p. 445–449.
11. LIPOZENČIĆ, J., LJUBOJEVIC, S., BUKVIĆ-MOKOS, Z. Pemphigoid gestationis. Clin Dermatol., 2012, 30, p. 51–55.
12. LIN, M. S., ARTEAGA, L. A., DIAZ, L. A. Herpes Gestationis. Clin. Dermatol., 2001, 19, p. 697–702.
13. SHORNICK, J. K., BLACK, M. M. Fetal risks in herpes gestationis. J. Am. Acad. Dermatol., 1992, 26, p. 63–68.
14. ŠTORK, J., VOSMÍK. F. Klinický případ: Svědivá puchýřnatá dermatóza v graviditě. Čs. dematologie, 1994, 69, p. 217–218.
15. ŠTORK, J. Specifické gestační dermatózy. Čs. dermatologie, 1990, 65, s. 206–212.
16. VAUGHAN, J. S. A., HERN, S. et al. A prospective study of 200 women with dermatose sof pregnancy correlating clinical findings with hormonal and immunopathological profiles. Br. J. Dermatol., 1999, 141, p. 71.
17. YIP, L., McCLUSKEY, J., SINCLAIR, R. Immunological aspects of pregnancy. Clin. Dermatol., 2006, 24, p. 84–87.
Štítky
Dermatologie Dětská dermatologie
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2015 Číslo 5- Takrolimus v terapii atopické dermatitidy a analýza jeho nákladové efektivity ve srovnání s kortikosteroidní léčbou
- Fixní kombinace kalcipotriol/betamethason v topické léčbě psoriázy
- Jsou topické inhibitory kalcineurinu opravdu takovými démony?
-
Všechny články tohoto čísla
- Úvodník
- Difuzní řídnutí vlasů u žen v klinické praxi
-
DOŠKOLOVÁNÍ LÉKAŘŮ
KONTROLNÍ TEST - Závislost mezi senzibilizací na inhalační alergeny a výskytem bronchiálního astmatu, alergické rýmy a dalších parametrů u pacientů s atopickým ekzémem
-
Současné praktické postupy pro vyšetřování a léčbu chronické urtikárie
Aktualizovaný přehled a interpretace doporučených postupů pro praxi - Mid-dermální elastolýza
- Klinický případ: svědivý exantém v graviditě
-
Zápis ze schůze výboru ČDS
konané dne 17. září 2015 -
Poznatky ze Specialty Dermatology Academy,
Dublin, 25.-27.6.2015 -
Spomienka na MUDr. Antona Bakytu, CSc.
(1936–2015) - Odborné akce 2015
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Difuzní řídnutí vlasů u žen v klinické praxi
-
Současné praktické postupy pro vyšetřování a léčbu chronické urtikárie
Aktualizovaný přehled a interpretace doporučených postupů pro praxi - Klinický případ: svědivý exantém v graviditě
- Mid-dermální elastolýza
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání