-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praxe
PŘÍNOS DYNAMICKÉ SCINTIGRAFIE V POOPERAČNÍM SLEDOVÁNÍ PACIENTŮ PO PYELOPLASTICE PRO JEDNOSTRANNOU OBSTRUKCI PYELOURETERÁLNÍHO PŘECHODU
THE CLINICAL VALUE OF 99MTC‑MAG3 RENAL SCINTIGRAPHY IN THE FOLLOW‑UP OF PATIENTS AFTER PYELOPLASTY FOR UNILATERAL PELVIC‑URETERIC JUNCTION OBSTRUCTION
The Aim:
To evaluate the clinical benefit of 99mTc-MAG3 study in the follow-up of children who underwent unilateral pyeloplasty and the need of 99mTc-MAG3 routine post-operative performance.Methods:
A retrospective analysis of medical records of all patients aged 0 to 18 years who underwent unilateral pyeloplasty for pelvic-ureteric junction (PUJ) obstruction between January 2011 and January 2015 was performed. Included into the study were all patients investigated by both, 99mTc-MAG3 and ultrasound scan (USS), before and after pyeloplasty. Excluded were all patients with bilateral hydronephrosis, conjoint vesico-ureteric reflux, solitary kidney, horseshoe kidney and all lost to follow-up. We compared the anterio-posterior (AP) diameter of the renal pelvis on the last follow-up before and the last follow-up after the operation, as well as the differential renal function (DFR) on 99mTc-MAG3 scan. Any change in DRF exceeding 5 % was considered significant.Results:
In the above mentioned period we performed 80 pyeloplasties. 48 patients were included into the analysis, aged 1.5 months to 17 years (3.6 years on average). In 42 patients we performed standard open Anderson-Hynes pyeloplasty and in 6 laparoscopic procedure (age range 3 to 15 years, 9 years on average). DRF on 99mTc-MAG3 study before the operation was under 40 % in 10 patients, ranging from 35 to 13 %, the remaining 38 patients had DRF above 40 %. 99mTc-MAG3 study performed 4 to 45 months post-operatively showed improvement of DRF in 11 patients (23 %), deterioration in 5 patients (10 %) and function with no significant change in 32 patients (66 %). In all 5 patients with DRF deterioration there was better flow with no obstruction after pyeloplasty despite a drop of supranormal function back to normal in 2 cases and further worsening in 3. 2 to 58 months post-operatively (24 months on average) there was a reduction in AP diameter 1 to 44mm (16mm on average) in all patients but one with no change. Three patients developped stricture in anastomosis with the need of reoperation in 2 cases and temporary JJ stent insertion in one case.Conclusion:
Performimg 99mTc-MAG3 renal scans routinely after pyeloplasty for unilateral PUJ obstruction and well-functioning contralateral kidney does not bring any clinical benefit. USS is sufficient for the follow-up of these patients and 99mTc-MAG3 scan could be added only in patients with DRF under 40 % preoperatively. When interpreting DRF on 99mTc-MAG3 scans clinicians should bear on mind a possible supranormal function of a dilated kidney.KEY WORDS:
Hydronephrosis, pyelo-ureteral junction obstruction, pyeloplasty, 99mTc-MAG3 renal scintigraphy, post-operative follow-up.
Autoři: Jan Trachta; Marcela Pýchová; Luboš Zeman; Jan Kříž
Působiště autorů: Klinika dětské chirurgie 2. LF UK a FN Motol, Praha
Vyšlo v časopise: Ces Urol 2017; 21(3): 217-224
Kategorie: Originální práce
Souhrn
Cíl:
Zhodnotit klinický přínos dynamické scintigrafie ve sledování dětí po jednostranné pyeloplastice a nutnost jejího rutinního provádění v pooperačním období.Metoda:
Retrospektivní analýza dokumentace všech pacientů ve věku 0 až 18 let, kteří podstoupili jednostrannou pyeloplastiku pro obstrukci pyeloureterální junkce od ledna 2011 do ledna 2015. Zahrnuti do studie byli pouze pacienti, kteří byli vyšetřeni ultrazvukem (UZ) i 99mTc‑MAG3 dynamickou scintigrafií ledvin (DSL) jak před pyeloplastikou, tak po ní. Vyřazeni byli pacienti s oboustrannou hydronefrózou, přidruženým vezikoureterálním refluxem, solitární nebo podkovovitou ledvinou a ti, kteří se nedostavili na pravidelné ambulantní kontroly. Porovnány byly předozadní rozměr ledvinné pánvičky v mm (AP rozměr) a diferenciální funkce operované ledviny v procentech na posledním předoperačním a na posledním kontrolním vyšetření. Na kontrolní DSL jsme za významné zhoršení nebo zlepšení diferenciální funkce operované ledviny považovali rozdíl alespoň 5 %.Výsledky:
Ve zmíněném období jsme provedli pyeloplastiku u 80 pacientů, do studie bylo zahrnuto 48 pacientů, ve věku od 1,5 měsíce do 17 let (v průměru 3,6 let). U 42 pacientů byla provedena otevřená pyeloplastika podle Anderson‑Hynese a u 6 pyeloplastika laparoskopická (věk 3 až 15 let, v průměru 9 let). DSL před operací ukázala relativní funkci pod 40 % u 10 pacientů (13 až 35 %), 38 pacientů mělo funkci nad 40 %. DSL 4 až 45 měsíců po operaci (v průměru 8,5 měsíců) ukázala zlepšení funkce u 11 pacientů (23 %), zhoršení u 5 pacientů (10 %) a podobnou funkci jako před operací u 32 pacientů (66 %). Všech pět pacientů se zhoršenou funkcí po operaci mělo na kontrolní DSL zlepšení odtoku radiofarmaka a šlo tak o supranormální předoperační funkci a její následnou normalizaci po pyeloplastice ve dvou případech a zhoršení ve třech případech. AP rozměr pánvičky se 2 až 58 měsíců po operaci (v průměru 24 měsíců) zlepšil u všech pacientů o 1 až 44 mm (v průměru o 16 mm) kromě jednoho pacienta, u něhož zůstal AP rozměr stejný. U tří pacientů vznikla striktura v anastomóze, dva pacienti byli čtyři týdny po operaci reoperováni a jednomu pacientovi jsme zavedli přechodně transanastomotický JJ stent.Závěr:
Provádění rutinní pooperační DSL nemá u pacientů s jednostrannou obstrukcí pyeloureteráního přechodu a druhostrannou zdravou ledvinou podstatný klinický význam. K pooperačnímu sledování těchto pacientů stačí ultrazvuk, který spolehlivě zachytí případnou recidivu obstrukce pyeloureterálního přechodu po operaci nárůstem AP rozměru pánvičky. Pooperační DSL je vhodné doplnit jen u pacientů s podezřením na recidivu obstrukce pyeloureterálního přechodu a u pacientů s předoperační relativní funkcí pod 40 %. Při hodnocení funkce na DSL je třeba brát v úvahu možnou supranormální funkci dilatované ledviny.KLÍČOVÁ SLOVA:
Vrozená hydronefróza, obstrukce pyelo-ureterální přechodu, pyeloplastika, dynamická scintigrafie, pooperační sledování ledvin.ÚVOD
Vrozená hydronefróza, přesněji obstrukce pyeloureterální junkce (PUJ), je častou patologií, se kterou se dětský urolog setkává ve své ambulanci. Její odhadovaná incidence u novorozenců po porodu je 1 : 1 500 (1), to znamená, že se ročně rodí v ČR kolem 60 dětí s překážkou odtoku moči z dutého systému ledviny. Ačkoliv lze v dnešní době stále lepšími ultrazvukovými přístroji snadno odhalit dilataci horních močových cest jak před narozením, tak po narození a následně po doplnění dynamického scintigrafického vyšetření stanovit diagnózu obstrukce PUJ, není indikace k pyeloplastice automatická. Většinu dilatací kalicho‑pánvičkového systému v důsledku obstrukce PUJ můžeme sledovat konzervativně s tím, že dilatace zůstává stacionární, zlepšuje se nebo může i zcela ustoupit. Operaci potřebuje v průběhu sledování pouze 20 až 25 % pacientů (2, 3).
Mezi jednoznačnými nálezy minimální dilatace pánvičky bez vlivu na funkci ledviny a nálezy extrémní dilatace s poklesem funkce ledviny, existuje poměrně velká šedá zóna patologických nálezů, které mohou a nemusí vést k progresi dilatace dutého systému a ztrátě funkce ledviny. Evropská společnost pro dětskou urologii (ESPU) tak ve svých doporučeních obstrukci PUJ definuje jako „nedostatečný odtok moči z pánvičky do proximálního ureteru s následnou dilatací dutého systému ledviny a potenciálem poškodit funkci ledviny, pakliže nebude léčena“ (1). Nejde tedy nikdy o úplnou obstrukci. Ta by vedla k zániku ledviny již prenatálně, což je jedna z teorií vysvětlující vznik afunkční multicystické dysplazie ledviny.
Zažitý český název vrozená hydronefróza je sice srozumitelný všem dětským urologům, ale problematický napříč obory, neboť dětský rentgenolog nebo nefrolog označují za hydronefrózu dilataci pánvičky jak v důsledku obstrukce PUJ, tak v důsledku veziko‑uretrálního refluxu (VUR) nebo primárního obstrukčního megaureteru. I z tohoto důvodu byl v roce 2014 publikován konsenzus z multioborového setkání dětských urologů, nefrologů a rentgenologů ve státě Maryland ve Spojených státech, který podporuje opuštění termínu „hydronefróza“ a doporučuje užívání termínu „dilatace horních močových cest“, eventuálně „dilatace pánvičky a kalichů“, pro popis patologického nálezu na zobrazovacích metodách a jako diagnózu pak doporučuje uvádět „obstrukce PUJ“ nebo „VUR“ apod. (4).
Indikační kritéria pro operaci jednostranné obstrukce PUJ a načasování pyeloplastiky se u jednotlivých urologů z podstaty výše popsané definice liší, a proto jsme na našem pracovišti začali přijímat indikační kritéria doporučená ESPU, která jsou následující (1). Diferenciální funkce na dynamické scintigrafii ledvin (DSL) pod 40 % nebo pokles funkce o více než 10 % na dvou po sobě jdoucích DSL. Dále jasná obstrukční křivka na DSL i po podání furosemidu i.v. Ultrazvukový nález dilatace kalichopánvičkového systému III. a IV. stupně podle SFU, tzn. dilatace nejen pánvičky, ale i velkých a malých kalichů bez nebo s redukcí parenchymu. A konečně nárůst předozadního rozměru pánvičky (AP rozměr) na opakovaném ultrazvuku. Závažnost nárůstu AP rozměru na UZ jsme vyhodnocovali na základě respektované observační 25leté studie autorů Dhillon et al. v Great Ormond Street Hospital v Londýně. Tato studie ukázala, že pacienti s AP rozměrem 30 až 40 mm na vstupním ultrazvuku dospějí časem k závažnému zhoršení funkce ledviny ve více než 90 % případů, s AP rozměrem 20 až 30 mm v 40 % případů a s AP rozměrem 10 až 20 mm pouze v 10 % případů (5, 6). Pochopitelně tato kritéria neplatí zcela u oboustranné obstrukce PUJ nebo u dětí s jedinou ledvinou. Navíc u starších dětí je jasnou indikací k pyeloplastice symptomatická obstrukce PUJ.
Tak jako je indikace k pyeloplastice založená na racionálním algoritmu vyšetřování ultrazvukem a DSL (eventuálně i mikční cystouretrografie k vyloučení VUR), který se může na jednotlivých urologických pracovištích lišit, není ani sledování dětí po pyeloplastice jasně dané. Někteří urologové sledují děti po operaci jak ultrazvukem, tak DSL, jiní pouze ultrazvukem. Naše pracoviště patří k první skupině a vzhledem k poměrně velkému počtu dětí, které operujeme a dlouhodobě sledujeme, nás zajímalo, jaký je klinický přínos DSL v pooperačním sledování, a je‑li skutečně nutné její rutinní provádění po pyeloplastice.
METODA
Provedli jsme retrospektivní analýzu dokumentace všech pacientů ve věku 0 až 18 let, kteří podstoupili jednostrannou pyeloplastiku pro obstrukci pyeloureterální junkce od ledna 2011 do ledna 2015 na Klinice dětské chirurgie ve FN Motol. Zahrnuti do studie byli pouze pacienti, kteří byli vyšetřeni ultrazvukem i 99mTc‑MAG3 DSL jak před pyeloplastikou, tak po ní. Vyřazeni byli všichni pacienti s oboustrannou dilatací dutého systému ledviny, přidruženým vezikoureterálním refluxem, solitární nebo podkovovitou ledvinou a všichni, kteří se nedostavili na pravidelné ambulantní kontroly po operaci.
Porovnali jsme AP rozměr ledvinné pánvičky v mm a diferenciální funkce operované ledviny v procentech na posledním předoperačním a na posledním kontrolním vyšetření po operaci. AP rozměr pánvičky byl zaznamenán na základě rentgenologického popisu vyšetření. V našem souboru byla ultrazvukové vyšetření prováděna sedmi dětskými atestovanými sonografisty u pacientů v poloze na zádech. Rozměry AP pánvičky byly pokaždé dokumentovány přiloženými UZ „freeze“ obrazy s grafickým značením a popisky, takže bylo možné zkontrolovat, kde přesně byl na ledvině daný AP rozměr změřen. V ojedinělých případech, kde sonografista zaznamenal z nepozornosti nebo neznalosti místo intrarenálního AP rozměru v hilu ledviny nejširší rozměr extrarenální, byla ex‑post provedena korekce autory studie a do studie zaznamenán správný AP rozměr, ať už před operací nebo po ní. Kromě AP rozměru byly součástí standardního UZ vyšetření močového systému velikost a umístění ledvin, popis případné dilatace malých a velkých kalichů, redukce parenchymu a jeho vzhled s popisem dysplastických změn, dilatace močovodů, náplň močového měchýře a síla jeho stěny. Standardně nebyl v případě podezření na obstrukci pyelo‑ureterálního přechodu zopakován UZ po mikci a nebylo stanoveno postmikční reziduum. Pacienti nebyli systematicky instruováni, aby před vyšetřením zvýšili svou hydrataci definovaným množstvím perorálních tekutin.
První DSL po narození jsme prováděli ve shodě s ESPU doporučením nejdříve v šesti týdnech věku a opakovali s odstupem minimálně tří měsíců (1). Na kontrolní DSL jsme za významné zhoršení nebo zlepšení diferenciální funkce operované ledviny považovali rozdíl alespoň 5 % ve shodě s autory podobných publikací (7, 8, 9). Jestliže se lišil procentuální odhad funkce ledviny na DSL ve dvou standardně prováděných metodách – metoda plochy pod křivkou a metoda strmosti křivky – brali jsme jako nejpřesnější odhad aritmetický průměr těchto dvou hodnot. Všechna předoperační a pooperační scintigrafická vyšetření, zahrnutá do studie, byla provedena ve FN Motol na stejné scintilační kameře a vyhodnocena stejným softwarem. Klinika nukleární medicíny našeho pracoviště udává naměřenou relativní funkci každé ledviny, nikoliv jedním poměrným číslem, ale vždy dvěma, podle užité metody měření. Funkce každé ledviny je určena jak metodou plochy pod křivkou grafu, tak metodou strmosti křivky, přičemž se tyto dvě hodnoty mohou vzácně lišit i o více než 10 %. Vyšetření oběma metodami je přitom na Klinice nukleární medicíny provedeno podle mezinárodně platných standardů a doporučení. V případě, že došlo k diskrepanci naměřených hodnot v jednotlivých metodách o více než 5 % a přesný údaj diferenciální funkce byl nutný pro eventuální indikaci k operaci, doplňovali jsme k upřesnění statickou scintigrafii. Data jsme sbírali do excelové tabulky, u jednotlivých pacientů porovnali hodnoty AP rozměru pánvičky a diferenciální funkce před a po operaci a vizuálně znázornili pomocí sloupcových grafů.
Pyeloplastiku jsme provedli většinou otevřeně, u starších dětí i laparoskopicky. U otevřených operací jsme používali ve většině případů k plastice pánvičky vstřebatelný steh Vicryl 6/0 a drénovali horní močové cesty operované ledviny kombinací transanastomotického ureterálního stentu 3 F nebo 4 F a nefrostomického drenu typu Malecot, společně vyvedených kalichem, transparenchymálně a perkutánně do sběrného sáčku. Laparoskopickou pyeloplastiku jsme provedli u všech pacientů transabdominálně, transmezokolicky nebo parakolicky.
VÝSLEDKY
Ve zmíněném období jsme provedli pyeloplastiku u 80 pacientů, u 14 z nich laparoskopicky. Do studie bylo zahrnuto 48 pacientů, ve věku od 1,5 měsíce do 17 let (v průměru 3,6 let). U 42 pacientů byla provedena otevřená pyeloplastika podle Anderson‑Hynese a u šesti pyeloplastika laparoskopická (věk 3 až 15 let, v průměru 9 let). DSL před operací ukázala diferenciální funkci menší než 40 % u 10 pacientů (13 až 35 %), 38 pacientů mělo funkci nad 40 % a byli indikováni k operaci na základě progrese AP rozměru pánvičky na opakovaných ultrazvucích nebo symptomatické obstrukce PUJ. DSL 4 až 45 měsíců po operaci (v průměru 8,5 měsíců) ukázala zlepšení funkce u 11 pacientů (23 %), zhoršení u 5 pacientů (10 %) a podobnou funkci jako před operací u 32 pacientů (66 %) (graf 1). Všech 5 pacientů se zhoršenou funkcí po operaci mělo na kontrolní DSL zlepšení odtoku radiofarmaka z kalichopánvičkového systému a žádná křivka nebyla obstrukční. Jednalo se tedy o supranormální funkci před operací a její následnou normalizaci po pyeloplastice ve dvou případech a zhoršení ve třech (tabulka 1). AP rozměr pánvičky se 2 až 58 měsíců po operaci (v průměru 24 měsíců) zlepšil u všech pacientů o 1 až 44 mm (v průměru o 16 mm) kromě jednoho pacienta, u něhož zůstal AP rozměr stejný (graf 2). U tří pacientů vznikla časná striktura v anastomóze, na kterou jsme přišli díky rutinně prováděnému nefrostomogramu před odstraněním nefrostomického Malecot drénu 7. až 9. den po operaci.
Graf 1. Srovnání funkce ledviny před operací (modrá) a po operaci (červená) Graph 1. Comparison of differential renal function before (blue) and after (red) operation 
Graf 2. Srovnání AP rozměru pánvičky před (modrá) a po operaci (červená) Graph 2. Comparison of anterio-posterior diameter of the renal pelvis before (blue) and after (red) operation 
Tab. 1. Pooperační pokles funkce ledviny po pyeloplastice u pěti pacientů Tab. 1. Post-operative deterioration of differential renal function in five patients 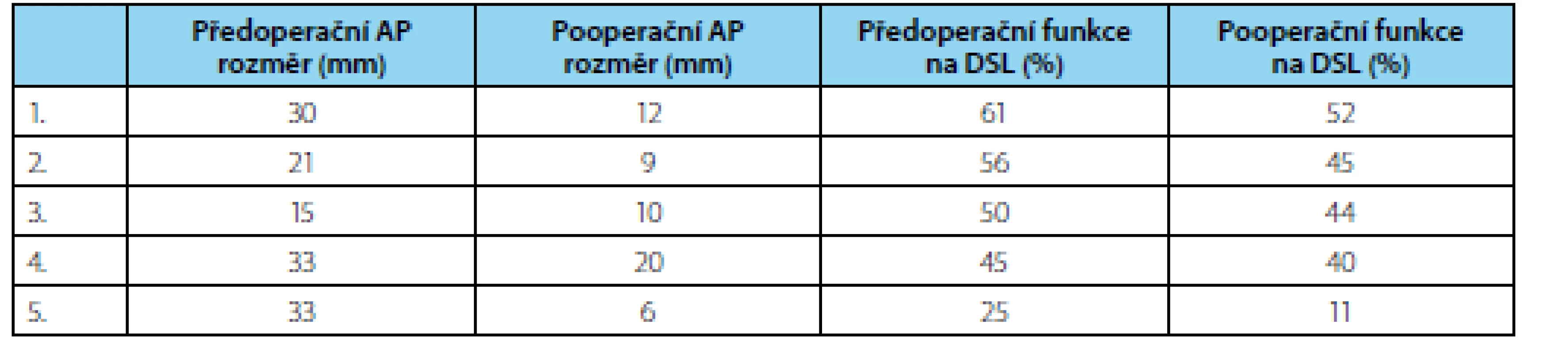
DISKUZE
Jedním z důvodů sledování dětských pacientů po pyeloplastice je zachytit recidivu obstrukce PUJ a pokračující ztrátu funkce ledviny, což se při standardní Anderson‑Hynes operaci neděje často. Podstatná informace plynoucí z naší studie je ta, že dlouhodobě diferenciální funkce ledviny po pyeloplastice zůstala u všech stejná, mírně se zlepšila a zhoršila u pěti pacientů, u nichž se zlepšil odtok z pánvičky a předpokládáme tak u nich supranormální funkci před operací. U žádného z našich pacientů nedošlo k nárůstu AP rozměru pánvičky po operaci a u všech se po operaci zlepšila diferenciální funkce nebo odtok z pánvičky na DSL. Předpokládáme, že nárůst AP rozměru pánvičky po operaci by byl spojen se zhoršením odtoku moči z pánvičky a možným dalším poklesem diferenciální funkce. Pacienti s nárůstem AP rozměru pánvičky by byli jednoznačně indikování ke kontrolní pooperační DSL.
Cost et al. retrospektivně analyzovali soubor 49 dětských pacientů po pyeloplastice (9) (MAG-3 42 z nich (86 %)) mělo po operaci stejný nebo menší AP rozměr pánvičky a všichni tito pacienti měli pooperační funkci stejnou nebo zlepšenou, až na jednoho pacienta s předoperační funkcí 32 % a poklesem na 21 %. Pokles funkce u tohoto pacienta vysvětlují Cost et al., podobně jako my, tím, že existují pacienti, u nichž navzdory správně technicky provedené pyeloplastice a dobré průchodnosti PUJ pokračuje pokles funkce ledviny do té doby, než se ustálí na hladině výrazně menší, než byla před operací. Všichni tito pacienti mají předoperační funkci významně nižší než 40 %, jak plyne ze systematického přehledu literatury z pera autorů Castagnetti et al. (10).
Menší síla naší studie plyne z její retrospektivní povahy, relativně malého souboru pacientů a nepřesností spojených s ultrazvukovým a scintigrafickým vyšetřením. Ultrazvukové vyšetření dilatace pánvičky a kalichů se mění s hydratací pacienta i s jeho polohou při vyšetřování a naměřená AP hodnota velmi závisí na pečlivosti vyšetřujícího sonografisty. Největší chybou bývá měření AP rozměru extrarenálně u pánviček typu přesýpacích hodin (menší rozměr intrarenální a větší extrarenálně). Tento extrarenální AP rozměr je více závislý na hydrataci, poloze pacienta a zvoleném místě měření vzdálenosti ve srovnání s rozměrem intrarenálním. AP rozměr se má proto standardně měřit jak před operací, tak po operaci v místě, kde pánvička opouští ledvinný parenchym (4). Jedině tak lze získat dvě spolehlivé a porovnatelné hodnoty.
Dynamická scintigrafie ledvin je sice zásadním klinickým nástrojem k posouzení diferenciální funkce ledviny a odtoku moči z pánvičky, ale ani tato metoda není dokonalá a dokonale přesná. V literatuře se popisuje dvojí metoda odhadu diferenciální funkce ledviny – metoda strmosti křivky a metoda plochy pod křivkou – a rozdíl mezi získanými hodnotami v obou metodách jako nevýznamný (11). To platí i o naprosté většině vyšetřeních na našem pracovišti, nicméně při vzácném rozdílu v obou metodách nad 5 % a možném ovlivnění klinického rozhodování, opakujeme k upřesnění funkce statickou scintigrafii. Příkladem dokládající nepřesnost dynamické scintigrafie obecně je fenomén supranormální funkce. To, že ledvina s AP rozměrem pánvičky 30 mm a jasnou obstrukční křivkou i po podání furosemidu ukazuje diferenciální funkci 61 % ve srovnání se zdravou ledvinou, ukazuje nadhodnocení funkce ještě před operací. Jak uvádí, podle našeho názoru, správně Langer a Sedláček ve své práci Neonatální hydronefróza (3), jsou názory na podstatu tohoto jevu rozporuplné. Podle jedné z teorií může být tento jev vyvolán patofyziologickými procesy, probíhajícími v ledvině jako reakce na obstrukci v odtoku moči (12, 13). Jiní autoři vidí podstatu supranormální funkce ledviny jako chybu metody určování diferenciální funkce ledviny anebo jako obraz patologie, kdy je snížená funkce druhostranné „zdravé“ ledviny (14, 15). Faktem je, že v některých případech po operaci vykazují tyto ledviny s původně nadhodnocenou funkcí nižší hodnotu funkce, než před operací, ačkoliv vymizení obstrukční křivky a zlepšený odtok moči z ledvinné pánvičky svědčí o úspěšně provedené pyeloplastice (15).
ZÁVĚR
Vzhledem ke korelaci mezi AP rozměrem a funkčním výsledkem operace považujeme kontrolní DSL u většiny pacientů za zbytečně zatěžující jak dítě a jeho rodinu, tak lékaře a zdravotnický systém. Sledovat všechny pacienty po pyeloplastice, u nichž byla předoperační diferenciální funkce nad 40 % pouze ultrazvukem, je bezpečné. Opakování DSL po operaci je vhodné jen ve vybraných případech, a to zejména u pacientů s předoperační diferenciální funkcí ledviny pod 40 %, kdy jde o významný pokles funkce ledviny v důsledku obstrukce pyelo‑ureterálního přechodu. U ostatních dětských pacientů je toto vyšetření s radiační zátěží klinicky nepřínosné. Při hodnocení funkce na DSL je třeba brát v úvahu možné nadhodnocení funkce dilatované ledviny.
Střet zájmů: žádný
Prohlášení o podpoře: Podpořeno MZ ČR – RVO, FN v Motole 00064203.
Došlo: 25. 7. 2016
Přijato: 15. 7. 2017
Kontaktní adresa:
MUDr. Jan Trachta
Klinika dětské chirurgie,
FN Motol
V Úvalu 84,
150 06 Praha 5
e‑mail: honzatrachta@hotmail.com
Zdroje
1. Tekgül S, Dogan HS, Associate EEG, et al. Guidelines on Paediatric Urology. 2015.
2. Sedláček J, Kočvara R, Langer J, et al. Výsledky léčby neonatální hydronefrózy. Čes. Slov. Pediat. 2008; 63(12): 653–659.
3. Langer J, Sedláček J. Neonatální hydronefróza, Neonatologické listy 2012; 18(1): 12–20.
4. Nguyen HT, Benson CB, Bromley B, et al. Multidisciplinary consensus on the classification of prenatal and postnatal urinary tract dilation (UTD classification system). J Pediatr Urol 2014; 10(6): 992–998.
5. Dhillon HK. Prenatally diagnosed hydronephrosis: the Great Ormond Street experience. Br J Urol. 1998; 81 : 39–44
6. Ransley PG, Dhillon HK, Gordon I, et al. The postnatal management of hydronephrosis diagnosed by prenatal ultrasound. J Urol. 1990; 144 : 584–587.
7. Almodhen F, Jednak R, Capolicchio JP, et al. Is routine renography required after pyeloplasty? J Urol 2010; 184(3): 1128–1133.
8. Harraz AM, Helmy T, Taha DE, et al. Changes in differential renal function after pyeloplasty in children. J Urol. 2013 : 1468–1473.
9. Cost NG, Prieto JC, Wilcox DT. Screening ultrasound in follow‑up after pediatric pyeloplasty. Urology 2010; 76(1): 175–179.
10. Castagnetti M, Novara G, Beniamin F, et al. Scintigraphic renal function after unilateral pyeloplasty in children: a systematic review. BJU Int. 2008; 102(7): 862–868.
11. Inoue Y, Ohtake T, Yokoyama I, et al. Evaluation of renal function from 99mTc-99mTc‑MAG3 renography without blood sampling. J Nucl Med. 1999; 40(5): 793–798.
12. Maenhout A, Ham H, Ismaili K, Hall M, Dierckx RA. Supranormal renal function in unilateral hydronephrosis: Does it represent true hyperfunction? Pediatr Nephrol. 2005; 20(12): 1762–1765.
13. Capolicchio G, Jednak R, Dinh L, Salle JLP, Brzezinski A. Supranormal renographic differential renal function in congenital hydronephrosis: Fact, not artifact. J Urol. 1999; 161(4): 1290–1294.
14. Moon DH, Park YS, Jun N‑L, et al. Value of supranormal function and renogram patterns on 99mTc‑mercaptoacetyltriglycine scintigraphy in relation to the extent of hydronephrosis for predicting ureteropelvic
junction obstruction in the newborn. J Nucl Med. 2003; 44(5): 725–731.
15. Kříž J, Křížová H, Morávek J, Zeman L. Použití dynamické scintigrafie ledvin v hodnocení funkce kongenitální hydronefrózy u dětí. Ces Urol 2003; 7 : 70.
Štítky
Dětská urologie Nefrologie Urologie
Článek EditorialČlánek HERNIACE MOČOVÉHO MĚCHÝŘE
Článek vyšel v časopiseČeská urologie
Nejčtenější tento týden
2017 Číslo 3- Pacient se bude cítit komfortně pouze při správně zvolené absorpční pomůcce
- Zápach při inkontinenci je častou obavou pacientů
- Vliv doporučené léčby srdečního selhání na riziko vzniku FiS a její účinnost u pacientů s již rozvinutou FiS
- Přínos empagliflozinu v léčbě HFpEF nezávisle na přítomnosti fibrilace síní
- Na inkontinenční pomůcky nově dosáhne více pacientů
-
Všechny články tohoto čísla
- Editorial
- LAPAROSKOPICKÁ RESEKCE STENÓZY URETERU – VIDEO
- INFORMOVANÝ SOUHLAS V UROLOGII
- PŘÍNOS DYNAMICKÉ SCINTIGRAFIE V POOPERAČNÍM SLEDOVÁNÍ PACIENTŮ PO PYELOPLASTICE PRO JEDNOSTRANNOU OBSTRUKCI PYELOURETERÁLNÍHO PŘECHODU
- ROLE MULTIPARAMETRICKÉ MAGNETICKÉ REZONANCE V REŽIMU ACTIVE SURVEILLANCE KARCINOMU PROSTATY
- ILIKOURETERÁLNÍ PÍŠTĚL JAKO PŘÍČINA ŽIVOT OHROŽUJÍCÍ HEMATURIE
- HERNIACE MOČOVÉHO MĚCHÝŘE
- RARITNÍ HISTOLOGICKÝ NÁLEZ INVAZIVNÍHO UROTELIÁLNÍHO KARCINOMU MOČOVÉHO MĚCHÝŘE
- LEIOMYOM MOČOVÉHO MĚCHÝŘE JAKO NÁHODNÝ NÁLEZ PŘI ULTRAZVUKOVÉM VYŠETŘENÍ GRAVIDNÍ PACIENTKY
- VÝZNAM MRI V DIAGNOSTICE FRAKTURY PENISU NA KAZUISTICE 16LETÉHO CHLAPCE
- VÝZNAMNÁ OSOBNOST ČESKÉ A SLOVENSKÉ UROLOGIE prof. MUDr. Jozef Šváb, CSc.
- Česká urologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- VÝZNAM MRI V DIAGNOSTICE FRAKTURY PENISU NA KAZUISTICE 16LETÉHO CHLAPCE
- ROLE MULTIPARAMETRICKÉ MAGNETICKÉ REZONANCE V REŽIMU ACTIVE SURVEILLANCE KARCINOMU PROSTATY
- ILIKOURETERÁLNÍ PÍŠTĚL JAKO PŘÍČINA ŽIVOT OHROŽUJÍCÍ HEMATURIE
- LAPAROSKOPICKÁ RESEKCE STENÓZY URETERU – VIDEO
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



