-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Práce v oboru
Doporučené pozice
Reklama- Praktické
Využití negativního tlaku v léčbě zánětů orofaciální oblasti
Negative Pressure in the Treatment of Odontogenic Inflammation
Introduction:
Odontogenic inflammation is a fairly common condition, and depends on the quality of oral health. Unfortunately, the incidence in the Czech population is increasing. It is also sometimes connected with life-threatening complications.Aim:
To describe an unusual method of treating phlegmonous inflammation of the mouth floor and neck, complicated by necrotizing fasciitis.
Material and Method, Results: The authors demonstrate a strategy of treating odentogennic phlegmonous inflammation of the mouth floor in a patient with a blood coagulation disorder and advanced liver cirrhosis. The course of treatment was complicated by a massive gastric ulcer bleeding and due to the large necrosis of the soft tissue of the neck. Application of local negative pressure was used successfully.Conclusion:
The local application of negative pressure in the surgical treatment of necrotizing fasciitis in the head and neck region is not very common. Recently, a number of authors have described the feasibility of this procedure in this anatomical location. The main advantages are, among others, shorter and less costly treatment and reduced stress for medical staff.Key words:
odontogenic absceses – necrotizing fasciitis - local negative pressure
Autoři: R. Pink 1; M. Šimek 2; P. Michl 1; P. Tvrdý 1; J. Pazdera 1
Působiště autorů: Klinika ústní, čelistní a obličejové chirurgie FN a LF UP, Olomouc 1; Kardiochirurgická klinika FN a LF UP, Olomouc 2
Vyšlo v časopise: Česká stomatologie / Praktické zubní lékařství, ročník 113, 2013, 3, s. 74-79
Kategorie: Kazuistika
Věnováno prof. MUDr. Jiřímu Mazánkovi, DrSc., k významnému životnímu jubileu
Souhrn
Úvod:
Odontogenní kolemčelistní záněty jsou i v současnosti závažná onemocnění, v některých případech spojená s rizikem život ohrožujících komplikací. Frekvence odontogenních kolemčelistních zánětů je závislá na úrovni a kvalitě orálního zdraví populace; bohužel jejich incidence v české společnosti má stále vzestupný trend.Cíl práce:
Cílem práce je demonstrovat méně užívanou metodu léčení flegmonózního zánětu spodiny ústní a krku komplikovaného nekrotickou fasciitidou u vážně zdravotně kompromitovaného pacienta.Materiál, metodika, výsledky:
Autoři prezentují strategii léčby odontogenního flegmonózního zánětu ústní spodiny u nemocného s hemokoagulační poruchou na podkladě těžké jaterní cirhózy. Průběh léčby byl komplikován masivním krvácením ze žaludečního vředu a rozsáhlou nekrózou kožního krytu a krční fascie. Průběh hojení komplikoval rozsáhlý defekt měkkých tkání podčelistní krajiny a krku, k jehož léčbě byla využita méně obvyklá metoda lokální aplikace podtlaku.Závěr:
Lokální aplikace podtlaku při léčbě nekrotizující fasciitidy v oblasti hlavy a krku není standardně využívána. Zahraniční prameny uvádějí řadu prací, které dokazují, že tato metoda může být užitečná a více využívaná také v této lokalizaci. K jejím hlavním výhodám patří nižší náklady na léčbu, zkrácení doby hospitalizace a menší zatížení ošetřujícího personálu.Klíčová slova:
kolemčelistní záněty – nekrotizující fasciitis – lokální aplikace podtlakuÚVOD
Kolemčelistní záněty patří k častým a závažným chorobám orofaciální soustavy. Jejich nejčastější příčinou (60–70 % případů) jsou zuby s gangrenózní dření, záněty lůžka po extrakci zubu, obtížně se prořezávající zuby, infikované cysty, popřípadě parodontitidy. Méně častou příčinou bývá trauma, šíření zánětlivých procesů ze slinných žláz, infikovaných kožních lézí nebo tonzil. Záněty jsou zpravidla vyvolány smíšenou mikrobiální flórou (streptokoky, stafylokoky a bakteroidy). Nejčastější je šíření zánětu per continuitatem přes periost až do kolemčelistních prostorů, kde se buď ohraničí (absces), nebo má tendenci k propagaci do okolních tkání (flegmóna). Méně obvyklé je šíření zánětu žilní cestou, nebo per continuitatem přes čelistní dutinu – např. do očnice.
Za prognosticky nepříznivé jsou považovány zejména záněty s propagací do parafaryngeálního prostoru, odkud se mohou šířit do předního mediastina. Takto lokalizované záněty jsou nebezpečné pro riziko respiračních komplikací. Znalost této možnosti šíření zánětu je důležitá pro zahájení včasné terapie a předcházení život ohrožujícím komplikacím. Závažnost klinického průběhu onemocnění závisí také na celkovém zdravotním stavu a kondici imunitního systému pacienta a virulenci vyvolávajícího bakteriálního agens.
Obecné principy terapie kolemčelistních zánětů spočívají především v řádně provedené incizi s následnou evakuací hnisu, drenáží abscesové dutiny a odstranění příčiny s paralelním podáním antibiotik, popřípadě infuzních roztoků. Z dostupných antibiotik v současné době preferujeme širokospektré peniciliny s inhibitory betalaktamáz, cefalosporiny II., III. a IV. generace, linkosamidy, popřípadě aminoglykosidy. Mezi nejmodernější antibiotika řadíme karbapenemy s baktericidním efektem, které jsou vyhrazeny pro případy život ohrožujících sepsí, vyvolaných rezistentními patogeny. Tato antibiotika se řadí mezi tak zvaná antibiotika rezervní a vázaná.
Flegmonózní záněty u zdravotně handicapovaných nebo imunosuprimovaných pacientů mohou být (vedle hrozících závažných systémových komplikací) provázeny místními poruchami hojení měkkých tkání v oblasti zánětlivé infiltrace. K takovým komplikacím patří vedle nekrózy kožního krytu také nekrotizující fasciitida.
Lokální aplikace negativního tlaku je moderní léčba poruch hojení, zahrnující široké spektrum akutních i chronických ran. V případě akutní rány umožnuje kombinovat výhody opakovaného chirurgického debridementu a pozitivního účinku lokálně aplikovaného podtlaku na hojivé procesy. Infikovaná rána je polyuretanovou pěnou a prostřednictvím polyetylenového drénu napojena na generátor podtlaku. Proti okolí je rána hermeticky uzavřena neprodyšnou fólií. Pěna je obměňována a systém aktivován (v závislosti na klinickém nálezu a typu použité pěny) s odstupem 24–72 hodin až do sekundárního uzávěru rány, který je indikován při lokálně příznivém klinickém a bakteriologickém nálezu zpravidla v horizontu dvou týdnů.
VLASTNÍ POZOROVÁNÍ
Třiapadesátiletý muž byl hospitalizován na našem pracovišti o víkendu v nočních hodinách pro flegmonózní zánět ústní spodiny odontogenního původu. Obtíže trvaly asi týden, ošetření nevyhledal a stav se postupně zhoršoval. V popředí subjektivních obtíží byly vedle vysokých teplot a vážné celkové alterace dysfagické a respirační problémy.
Osobní anamnéza: Před třemi lety u něj byla diagnostikována jaterní cirhóza etylické etiologie, nemocný odmítl další vyšetření i hospitalizaci na interní klinice. V témže roce zjištěna fibrilace síní s námahovou dušností. Pacient byl dlouhodobě léčen pro hypertenzi. Kuřák s kladným vztahem k alkoholu.
Farmakologická anamnéza: Simepar, Pre-starium, KCL, Furon, Digoxin.
Pracovní zařazení: pomocný dělník, zaměstnán na částečný úvazek.
Objektivní vyšetření
Obě submandibulární krajiny, ventrální a laterální partie krku až k jugulu byly deformovány bolestivým zduřením krytým zarudlou kůží. Klinický obraz odpovídal flegmonóznímu zánětu. V dutině ústní bylo hmatné prknovité zduření celé ústní spodiny se spontánním výtokem hnisu do ústní dutiny v krajině zubu 46. Jazyk byl omezeně pohyblivý při plazení. Zbývající chrup byl defektní, s četnými gangrenózními radixy a pokročilou parodontitidou (obr. 1), špatná orální hygiena.
Obr. 1. Ortopantomogram pacienta po extrakcích příčinných zubů (47, 46, 45) a označenými gangrenózními zuby určenými k extrakci 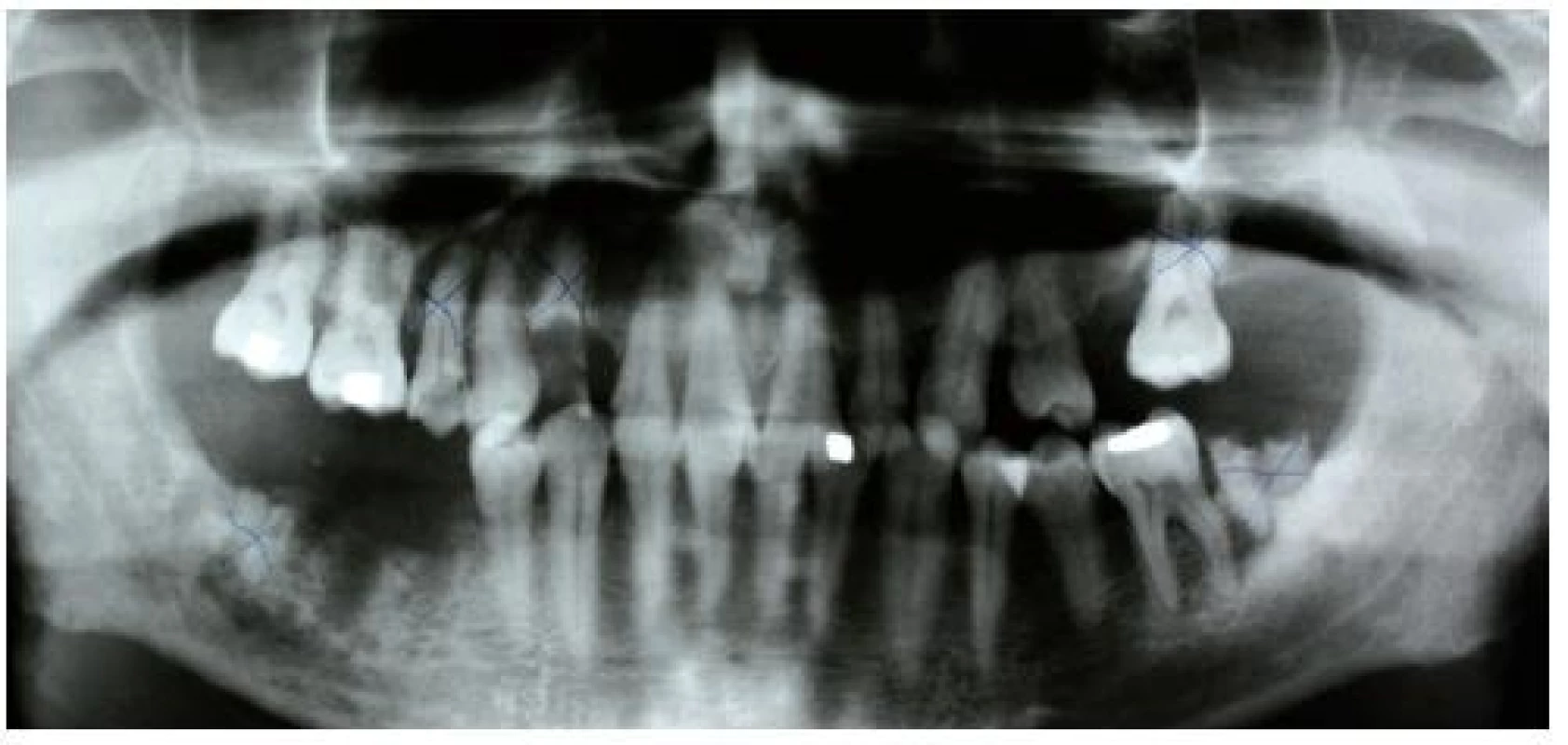
Z vyšetření vyjímáme: astenický muž, přiměřené výživy, teplota těla 37,1 °C, TK – 140/80 a P – 89/min., bez ikteru a cyanózy, s těžkými dyspnoickými obtížemi a zvýšenou dechovou frekvencí.
Fyzikální nález na nitrohrudních orgánech, břichu a končetinách byl v mezích normy.
Laboratorní vyšetření:
KO: leukocyty 31,3, erytrocyty 3,85, hemoglobin 129, hematokrit B 0,370, trombocyty 346.
Koagulační screening: Quick 54 %, aPTT 27,6, INR 1,66.
Biochemická vyšetření: K+ 2,58 mmol/l, Na+ 140, Bi 27, ALT 0,29, AST 0,48, GMT 6,05, GLY 8,3.
RTG srdce a plic: parenchym plicní bez infiltrací a čerstvých ložiskových stínů. Kresba plic pravidelně rozložená. Přiměřená cévní kresba, stín srdeční nezvětšen. Bránice hladká, zevní úhly volné. Závěr: věku přiměřený nález.
OPG (obr. 1): obraz ukazoval zbytkový chrup s četnými periapikálními nálezy, zuby 45, 46 a radix zubu 47 byly gangrenózně rozpadlé a byly označeny jako zuby příčinné. Kost porotická, s velkou horizontální resorpcí alveolu. Zbylé zuby kariézní, s obnaženými furkacemi.
Diagnostický závěr:
- flegmóna ústní spodiny a krku s počínající sepsí,
- jaterní cirhóza etylické etiologie s poruchou krevní srážlivosti,
- ischemická choroba srdeční, fibrilace síní, hypertenze, hypokalémie.
Terapie
Po intravenózní úpravě hypokalémie jsme se pokusili o urgentní orotracheální intubaci za asistence brochoskopisty. Normální ani asistovaná endotracheální intubace se nezdařila pro nepřehledný terén horních dýchacích cest, který byl důsledkem otoku měkkých tkání v oblasti hypofaryngu. Následné krvácení navíc vyprovokovalo laryngospasmus, a proto bylo nutné provést urgentní tracheostomii. Úpravu hraničních koagulačních poměrů jsme po konzultaci s hematologem před chirurgickým výkonem neprováděli.
V celkové anestezii jsme provedli několik extraorálních incizí v submentálním a obou submandibulárních prostorech a zavedli trubicové drény. Zajistili jsme tak masivní odtok hnisu. Rovněž jsme provedli extrakce příčinných zubů 45, 46, 47. Jako antibiotika první volby jsme nasadili trojkombinaci Dalacin 3× 900 mg i.v., Gentamicin 240 mg i.v. a Amoksiklav 3× 1,2g i.v. Po kultivaci a stanovení citlivosti bakteriálního agens (Staphylococus pasteuri, Enterococcus, Proteus, Actinomyces israeli) na antibiotika byla léčba modifikována a Gentamycin nahrazen Ciprofloxacinem.
Pro závažný celkový stav a nutnost zajištění dýchacích cest řízenou plicní ventilací, byl pacient po chirurgickém výkonu hospitalizován na klinice anesteziologie a resuscitace. Převazy a výplachy rány antiseptiky jsme prováděli denně. Několik dnů po provedení extraorálních incizí se postupně rozvinula nekrotická fasciitis s rozsáhlou nekrózou kožního krytu na pravé straně krku (obr. 2). Celkový stav nemocného se dále zkomplikoval krvácením ze žaludečního vředu, jež si vyžádalo opich cévy (provedl gastroenterolog) a substituci krevních ztrát krevními transfuzemi.
Obr. 2. Rozvinutá nekrotická fasciitis na pravé straně krku 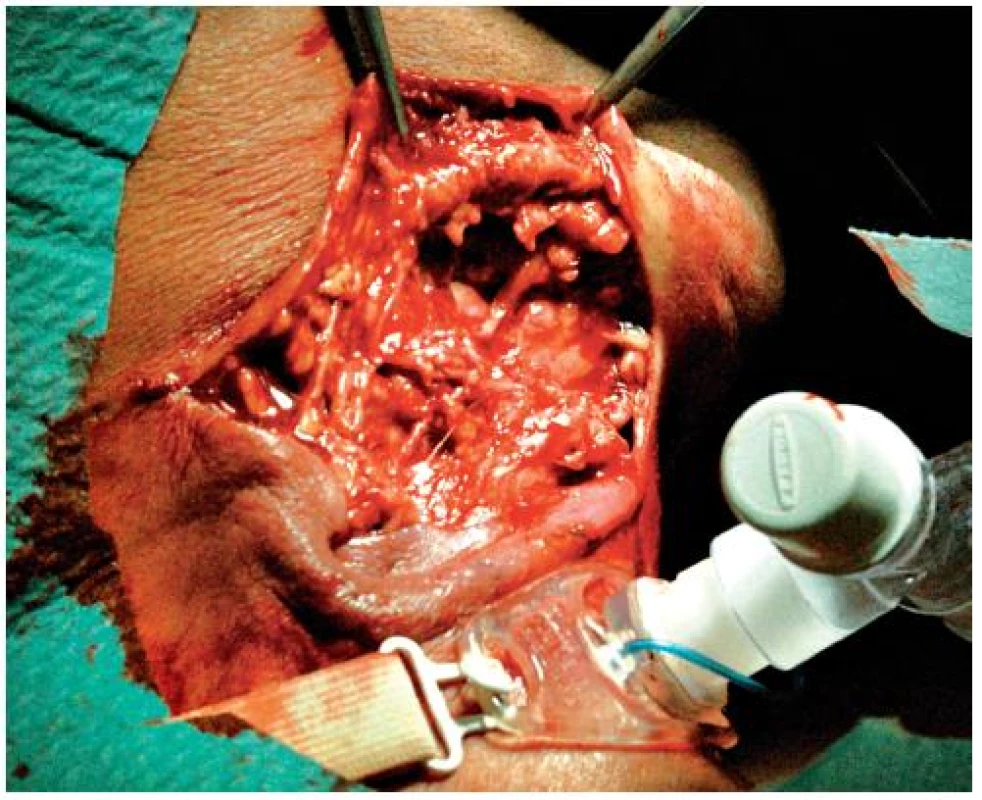
Lokální nález na krku vyžadoval chirurgickou revizi rány a odstranění nekrotické fascie. V této fázi léčení jsme se rozhodli zahájit lokální ošetření defektu měkkých tkání s využitím negativního tlaku. Do rány jsme zavedli polyetylenový drén obalený sterilní polyuretanovou pěnou (získanou z běžné mycí houby). Okolí drénu a okraje rány jsme kryli neprodyšnou fólií (3M Česko, s.r.o.) (obr. 3, 4, 5). Drén byl posléze napojen na kontinuální sání. Převaz rány s výměnou pěny byl prováděn ve 48hodinových intervalech po dobu 10 dnů. Za dva týdny po výkonu bylo možno provést dekanylaci a uzavřít tracheostoma kožními stehy. Pacient byl přeložen na standardní lůžkové oddělení Kliniky ústní, čelistní a obličejové chirurgie FNO, kde jsme již přistoupili ke klasickému ošetření rány převazy a postupně dokončili extrakce zbylých gangrenózních zubů. Rána na krku se postupně hojila per sec. int., nicméně došlo ke spontánní epitelizaci defektu, který nevyžadoval další rekonstrukční chirurgický výkon (obr. 6, 7).
Obr. 3. Podtlakový systém zhotovený z Redonova drénu a sterilní polyuretanové mycí houby před zavedením do rány 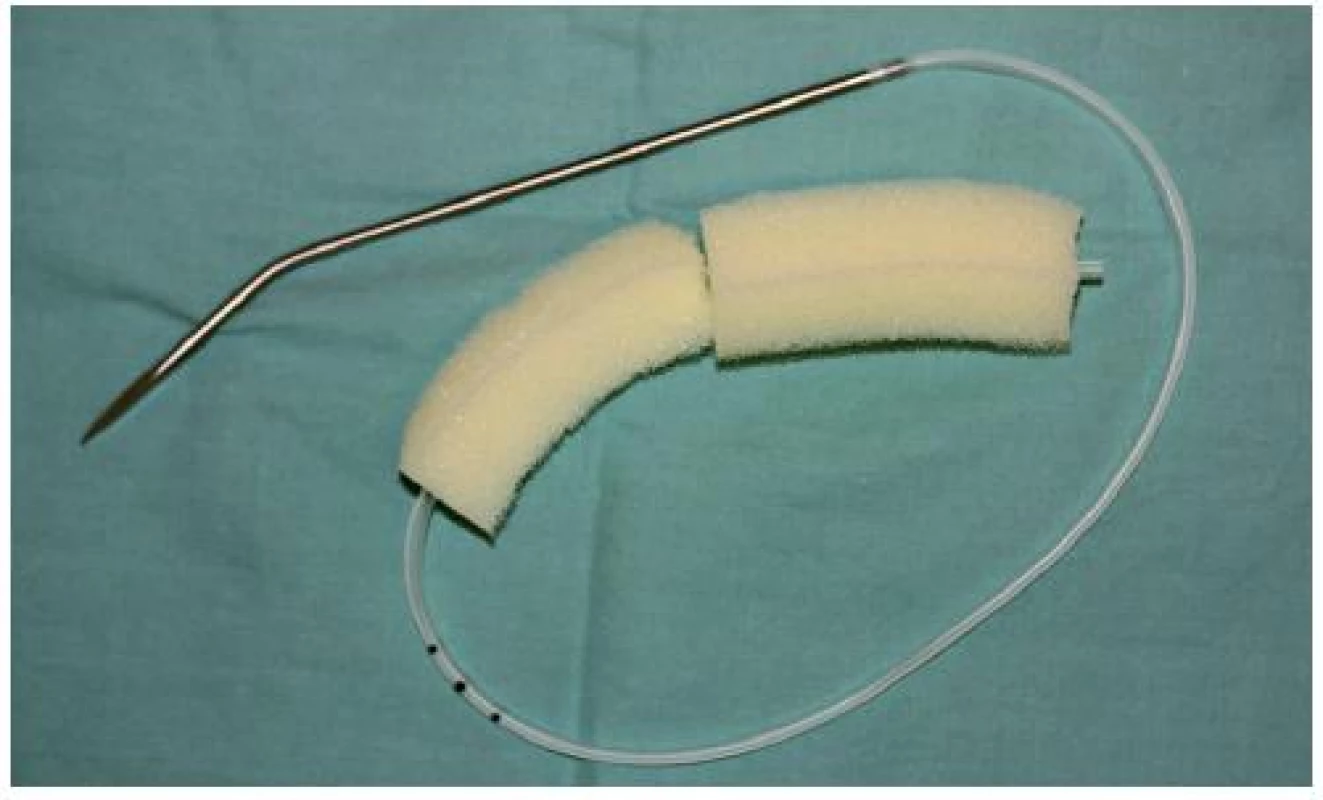
Obr. 4. Podtlakový systém po zavedení do rány 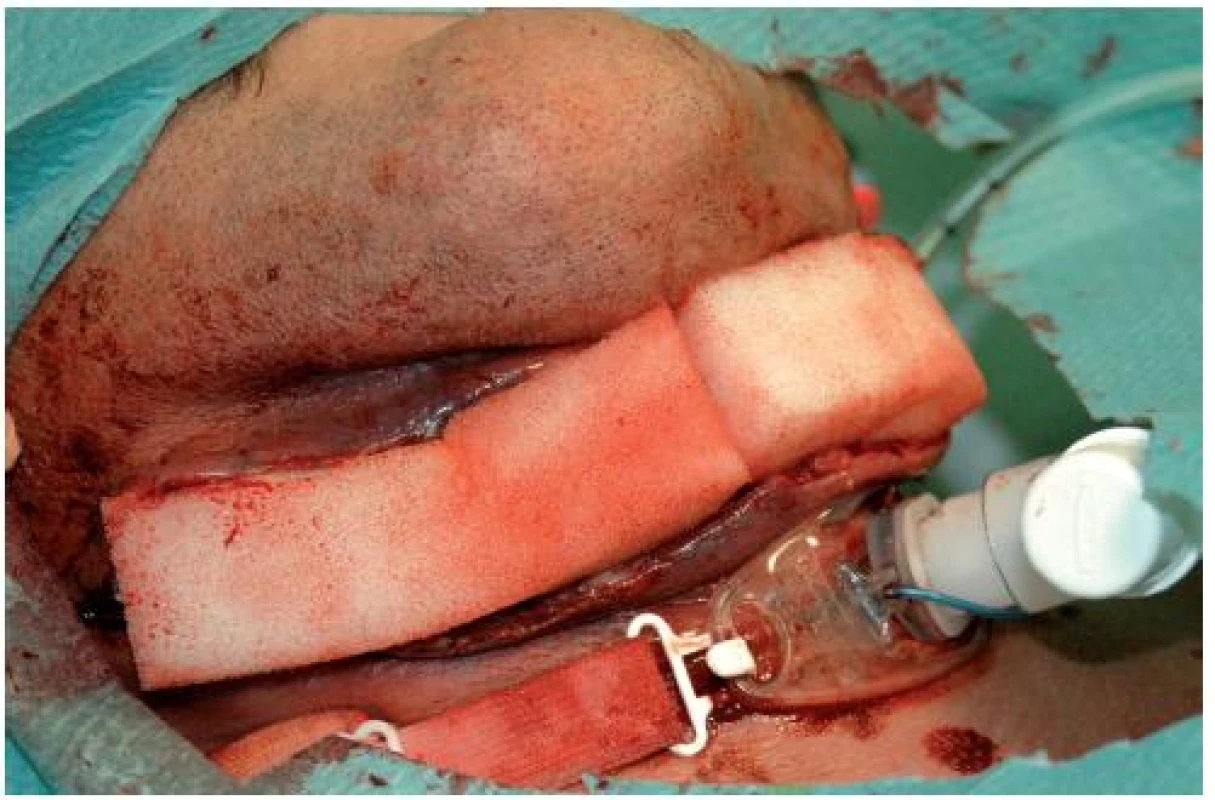
Obr. 5. Funkční podtlaková léčba 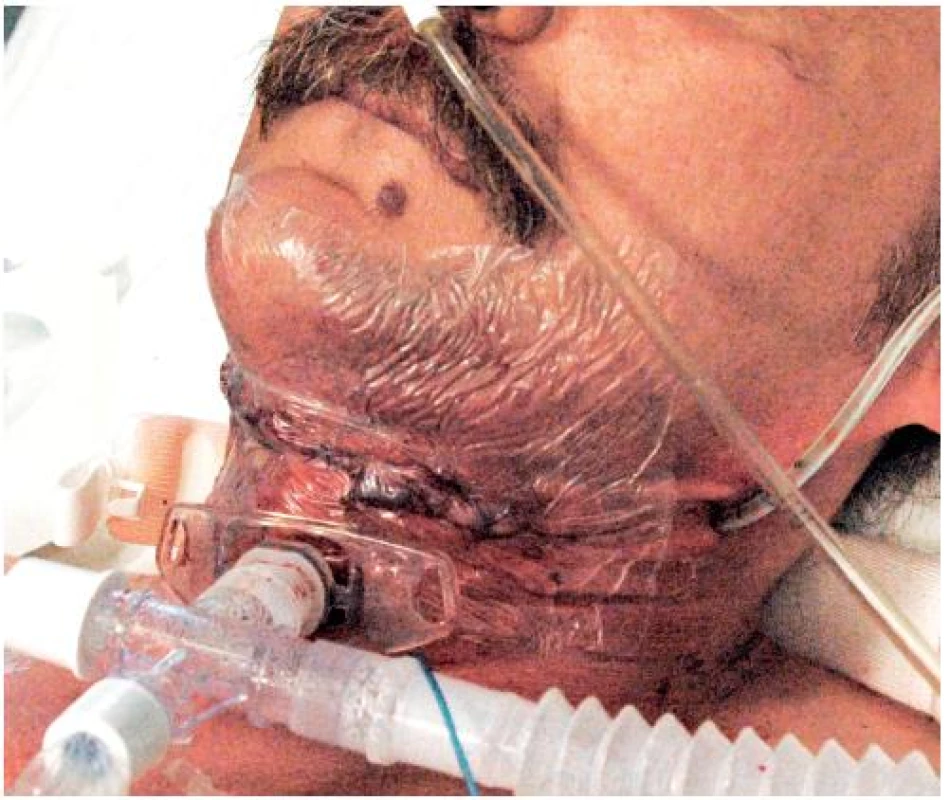
Obr. 6. Rána na krku po dvou týdnech léčby 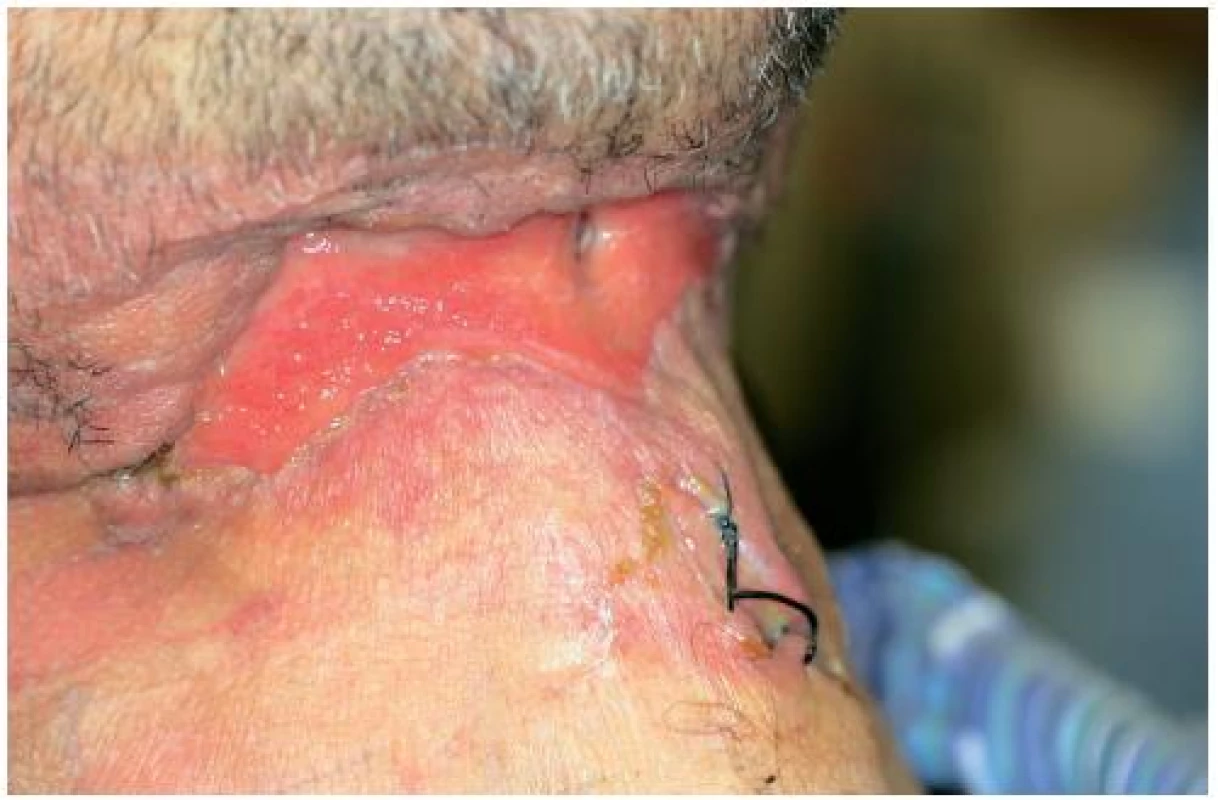
Obr. 7. Klinický obraz rány před ukončením hospitalizace 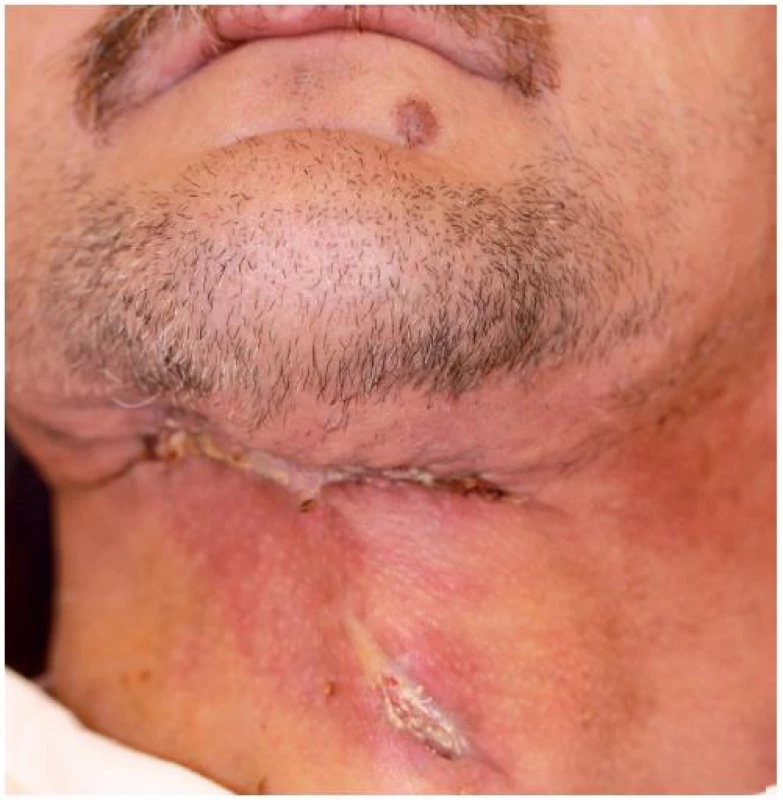
K doléčení nezhojeného žaludečního vředu byl nemocný po zhojení kožního defektu přeložen na interní oddělení spádové nemocnice.
DISKUSE
Hojení rány je komplexní proces zahájený zánětlivou fází jako bezprostřední reakcí na zásah do tkáňové integrity a následovaný reparační fází charakterizovanou tvorbou granulační tkáně a neoepitelizací. Poslední fázi hojení představuje remodelace, v jejímž průběhu je granulační tkáň nahrazena vazivovou jizvou [3]. Cílem terapeutických zásahů do procesu hojení je zkrátit zánětlivou fázi a posílit reparační procesy včetně jejich přeměny v kompaktní jizvu [3]. Lokální aplikace podtlaku společně s metodou vlhkého hojení, hyperbarickou oxygenoterapií a lokální aplikací růstových faktorů představují modernější metody léčení, které jsou stále více využívány.
Lokálně aplikovaný podtlak významně akceleruje tvorbu granulační tkáně, zmenšuje velikost rány a zkracuje dobu její léčby. Hodnota negativního tlaku -125 mm Hg je pro tento účel považována za optimální [1]. Všechny tyto poznatky vedly od konce 90. let minulého století k širokému využití podtlakové léčby při ošetření akutních a chronických ran v celé řadě klinických oborů [2]. Dnes je známo, že negativní tlak v ráně pozitivně stimuluje novotvorbu granulační tkáně cestou tkáňové makro - a mikrodeformace zrychlením toku intersticiální tekutiny a snížením koncentrace některých typů metaloproteináz [8]. Zvýšením tkáňové mikrocirkulace společně s drenáží tkáňového exsudátu a aktivním snížením bakteriálního osídlení rány zkracuje lokální podtlak délku trvání zánětlivé fáze hojení [6, 7]. Existují důkazy, že i nižší hodnoty podtlaku mezi -75 a -125 mm Hg mohou být podobně účinné v akceleraci novotvorby granulační tkáně [5].
Za stále platnou kontraindikaci použití podtlaku je jeho aplikace na tumorózní tkáň. Fragilní struktury, jako jsou cévy, periferní nervy, parenchymové orgány a střeva, je nutno oddělit od pěny neadhezivním krytím, které chrání struktury od přímého kontaktu s pěnou a brání vrůstání granulační tkáně do ní. Před aplikací léčby je třeba zajistit pečlivou hemostázu v ráně, jinak hrozí riziko krvácení do systému podtlakové léčby a jeho selhání z důvodu ucpání pórů pěny krevními koaguly [9].
I když je podtlaková léčba s úspěchem využívána v léčbě závažných dutinových infekcí v hrudní a břišní chirurgii, ztrátových poranění v traumatologii a léčbě diabetických defektů končetin a rozsáhlých dekubitů, je stále jen malé množství randomizovaných srovnání s konvenční léčbou, která by jednoznačně svědčila v její prospěch [2]. Širokému použití brání zatím i vyšší cena spotřebního materiálu. Tuto nevýhodu lze na základě naší zkušenosti obejít nahrazením továrně vyráběné pěny běžnou sterilizovanou polyuretanovou mycí houbou, Redonovým drénem a zdrojem aktivního sání.
V orofaciální oblasti, zvláště pak u pacientů s tracheostomií, se můžeme setkat s netěsností a následným falešným nasáváním vzduchu, které může vést k vysušování okolních tkání s následnými nekrózami [4]. U našeho pacienta jsme podobné komplikace nezaznamenali. V oblasti hlavy krku se popisovaná metoda dá využít také k léčbě slinných orokutánních píštělí [4]. Popisuje se jejich velké zmenšení, nicméně chirurgickému výkonu (excizi píštěle) se většinou nevyhneme. V onkologii hlavy a krku se tato léčebná metoda s úspěchem využívá u rozsáhlých defektů měkkých tkání po odhojení volných laloků v ozářeném terénu, kde jsou podmínky pro hojení rány často problematické [9].
Z pohledu stomatologa je třeba znovu upozornit na závažnost celkového stavu u našeho pacienta, který byl důsledkem jeho vágního postoje k dlouhodobým zdravotním problémům. Současně se znovu potvrdila skutečnost, že orální zdraví je zrcadlem celkového zdraví jednotlivce. Bohužel, s ohledem na problematickou kvalitu orálního zdraví napříč českou populací se s podobnými případy budeme v budoucnu setkávat patrně stále častěji.
ZÁVĚR
Lokální aplikace podtlaku je zatím málo vy-užívaná metoda léčby infikovaných ran orofaciální oblasti. Zdá se, že by při léčení závažných kolemčelistních zánětů komplikovaných rozsáhlými defekty měkkých tkání obličeje a krku mohla významným způsobem přispět k akceleraci procesů hojení a zlepšení kvality života nemocných.
MUDr. Richard Pink, Ph.D.
Klinika ústní čelistní a obličejové chirurgie LF UP a FNO
I. P. Pavlova 6
775 20 Olomouc
e-mail: richard.pink@seznam
Zdroje
1. Argenta, L. C., Morykwas, M. J.: Vacuum-assisted closure: a new method for wound control and treatment: clinical experience. Ann. Plast. Surg., roč. 38, 1997, č. 6, s. 563–576.
2. Argenta, L. C., Morykwas, M. J., Marks, M. W., DeFranzo, A. J., Molnar, J. A., David, L. R.: Vacuum-assisted closure: state of clinic art. Plast. Reconstr. Surg., roč. 117, 2006, č. 7, s. 127S–142S.
3. Broughton, G. 2nd, Janis, J. E., Attinger, C. E.: Wound healing: an overview. Plast. Reconstr. Surg., roč. 117, 2006, č. 7, s. 1e-S-32e-S.
4. Dhir, K., Reino, A. J., Lipana, J.: Vacuum-assisted closure therapy in the management of head and neck wounds. Laryngoscope, roč. 119, 2009, č. 1, s. 54–61.
5. McCord, S. S., Naik-Mathuria, B. J., Murphy, K. M., McLane, K. M., Gay, A. N., Bob Basu, C., Downey, C. R., Hollier, L. H., Olutoye, O. O.: Negative pressure therapy is effective to manage a variety of wounds in infants and children. Wound Repair Regen., roč. 15, 2007, č. 3, s. 296–301.
6. Mouës, C. M., Vos, M. C., van den Bemd, G. J., Stijnen, T., Hovius, S. E.: Bacterial load in relation to vacuum-assisted closure wound therapy: a prospective randomized trial. Wound Repair Regen., roč. 12, 2004, č. 1, s. 11–17.
7. Mouës, C. M., van Toorenenbergen, A. W., Heule, F., Hop, W. C., Hovius, S. E.: The role of topical negative pressure in wound repair: expression of biochemical markers in wound fluid during wound healing. Wound Repair Regen., roč. 16, 2008, č. 6, s. 488–494.
8. Saxena, V., Hwang, C. W., Huang, S., Eichbaum, Q., Inqeber, D., Orqill, D. P.: Vacuum-assisted closure: microdeformations of wounds and cell proliferation. Plast. Reconstr. Surg., roč. 114, 2004, č. 5, s. 1086–1096.
9. Venturi, M. A., Attinger, C. E., Mesbahi, A. N., Hess, C. L., Graw, K. S.: Mechanism and clinical applications of the vacuum-assisted closure (VAC) device: a review. Am. J. Clin. Dermatol., roč. 6, 2005, č. 3, s. 185–194.
Štítky
Chirurgie maxilofaciální Ortodoncie Stomatologie
Článek vyšel v časopiseČeská stomatologie / Praktické zubní lékařství
Nejčtenější tento týden
2013 Číslo 3- Efektivita kartáčku Sonicare For Kids u dětí předškolního věku
- Význam krycí vrstvy z fluoridu vápenatého v prevenci zubního kazu
- Antibakteriální účinky aminfluoridu na dentální plak
- Zpráva o klinických zkušenostech s aminfluoridem v oblasti individuální a skupinové profylaxe
- Výskyt zubního kazu u předškolních dětí – korelace s různými nutričními a profylaktickými parametry
-
Všechny články tohoto čísla
- K životnímu jubileu MUDr. Magdaleny Koťové, Ph.D.
- Estetika chrupu při asymetrických změnách tvaru frontálních zubů
- Laudatio prof. MUDr. Jiřímu Mazánkovi, DrSc.
- Přehled novějších možností ve farmakoterapii nemocí ústní sliznice, slinných žláz a parodontu
- Využití negativního tlaku v léčbě zánětů orofaciální oblasti
- Sledování tvorby cytokinů u tkáňové kultury lidských makrofágů stimulovaných ionty kovů
- Česká stomatologie / Praktické zubní lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Využití negativního tlaku v léčbě zánětů orofaciální oblasti
- Estetika chrupu při asymetrických změnách tvaru frontálních zubů
- Přehled novějších možností ve farmakoterapii nemocí ústní sliznice, slinných žláz a parodontu
- K životnímu jubileu MUDr. Magdaleny Koťové, Ph.D.
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Autoři: prof. MUDr. Pavel Horák, CSc., doc. MUDr. Ludmila Brunerová, Ph.D., doc. MUDr. Václav Vyskočil, Ph.D., prim. MUDr. Richard Pikner, Ph.D., MUDr. Olga Růžičková, MUDr. Jan Rosa, prof. MUDr. Vladimír Palička, CSc., Dr.h.c.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



